Повреждение сухожилия у ребенка
Клиника Государственного общеобразовательного учреждения высшего профессионального образования Санкт-Петербургской Государственной Педиатрической Медицинской Академии
(Клиника ГОУ ВПО С-ПбГПМА)
По данным Клиники ГОУ ВПО С-ПбГПМА повреждения сухожилий сгибателей пальцев кисти у детей встречаются в 9,3 % случаев от всей травмы кисти. По данным литературы около 40% плохих результатов первичного сухожильного шва встречается у детей до 6 лет.
Так в исследованиях Долецкого С.Я.(1955) - сухожильный шов у детей в большинстве случаев заканчивался плохим функциональным результатом. В 1958 году А.Г.Пугачев сообщил о преимуществах первичного сухожильного шва у детей, определил показания и сроки его (до 24 час); указал на трудности диагностики и лечения.
Г.А.Баиров и М.В.Бояринова (1976) предлагали использовать различные методы операций восстановления сгибателей в зависимости от уровня повреждения сухожилия кисти у детей.
По мнению Дольницкого О.В. и Данилова А.А. (1981) малые размеры детской кисти предрасполагают к большей травматизации тканей во время операции, что сопровождается в последующем выраженным фиброзом на месте сухожильного шва. Поэтому восстановление сгибателей пальцев кисти у детей до 6 лет сопровождается неудовлетворительным функциональным результатом в 39,9% случаев и грубыми кожными рубцами.
Наиболее сложной для лечения локализацией повреждений является уровень основной фаланги и дистальный отдел ладони - так называемая "критическая зона".
До настоящего времени не уточнены показания к применению различных методов оперативного лечения, противоречивы рекомендации по выбору вида сухожильного шва и послеоперационной реабилитации.
Среди травм, приводящих к повреждению сухожилий сгибателей у детей преобладают колото-резаные раны. При этом более чем в 80 % случаев ранящим предметом являются стекло (60%), нож, жесть. Среди пациентов с повреждениями сухожилий сгибателей пальцев кисти преобладают мальчики старше 7 лет, причем в соотношении 4: 1 к девочкам. Повреждения сухожилий сгибателей пальцев кисти очень часто сочетаются с повреждениями нервов и сосудов. Если на пальцах и дистальном отделе кисти это наблюдается примерно в 40 % случаев, то на предплечье - более чем у 57 % больных.
Общеизвестно, что большое практическое значение имеет локализация повреждений, наряду с возрастом пациента она определяет результат лечения. В Литературе используется схема анатомических зон кисти принятая Первым Конгрессом Международной Федерации Обществ Хирургии Кисти (IFSSH) в 1980 году (рис.1). 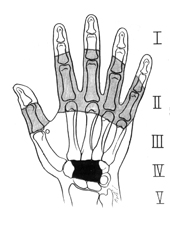
Рис. 1. Схема зон сгибателей кисти, IFSSH, 1980 год.
Для применения в Клинике ГОУ ВПО С-ПбГПМА в данную схему нами внесены изменения относительно топографии зон на первом пальце кисти. В соответствии с этим мы выделяем следующие 5 зон (рис. 2). 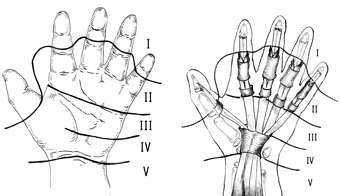
Рис.2. Схема зон сгибателей кисти Клиники ГОУ ВПО С-ПбГПМА
I. Первая зона - зона сухожилия m.m.flexor digitorum profundus et flexor policis longus в фиброзно-синовиальном влагалище.
II. Вторая зона “критическая” - сухожилия m.m.digitorum profundus et superficialis в фиброзно-синовиальном влагалище.
III. Третья зона - червеобразных мышц. Фиброзно-синовиальных влагалищ не содержит.
IV. Четвертая зона - “критическая”, в фиброзно-синовиальном карпальном канале проходит 9 сухожилий сгибателей и n.medianus.
V. Зона нижней трети предплечья. Фиброзно-синовиальных влагалищ не содержит.
Первая зона находится дистальнее прикрепления сухожилия поверхностного сгибателя пальцев к средней фаланге. В этой зоне внутри дистального отдела фиброзно-синовиального влагалища располагается только сухожилие глубокого сгибателя.
Сухожилие длинного сгибателя первого пальца кисти, дистальнее головки первой пястной кости, проходит внутри фиброзно-синовиального влагалища также в единственном числе. Поэтому, учитывая эту важную для унификации и оценки результатов деталь хирургической анатомии кисти мы отнесли эту область, также к первой зоне. Следует подчеркнуть, что в схеме IFSSH область основной фаланги первого пальца относится ко второй зоне кисти. Вместе с тем, восстановление поврежденного сухожилия в этой зоне у детей требует как правило микрохирургической техники оперирования, также как в аналогичных зонах II - V пальцев. Поэтому мы сочли целесообразным отнести область основной фаланги первого пальца кисти к первой анатомической зоне.
Вторая зона "критическая" - в узком канале фиброзно-синовиального влагалища проходят сухожилия глубокого и поверхностного сгибателей. Ее проксимальная граница представлена дистальной ладонной складкой, а дистальная - основанием средней фаланги (у места прикрепления ножек поверхностного сгибателя). Cтенки фиброзно-синовиальных влагалищ второй зоны укреплены кольцевидными и крестообразными связками, что определяет ригидность ее сухожильных каналов. Она названа "критической" из-за большого количества плохих функциональных результатов сухожильного шва в этой зоне (S.Bunnell, 1922;). При восстановлении сухожилий в данной зоне используют микрохирургическую технику.
В третьей зоне ( червеобразных мышц ) нет плотных узких каналов, сухожилия II - III пальцев окружены тонкой и мягкой оболочкой - паратенон. Проксимальной границей этой зоны является карпальная связка, а дистальной - проксимальная ладонная складка. Результаты лечения повреждений сухожилий в этой зоне как правило лучше, чем в двух предыдущих.
Четвертая зона, область карпального канала, также относится к "критической". Здесь в узком запястном канале проходит большое количество анатомических образований - 9 сухожилий сгибателей пальцев и n. medianus. Прогноз при лечении повреждений сухожилий этой локализации, как правило, неблагоприятный.
Пятая зона - располагается в нижней трети предплечья, проксимальнее карпального канала до места перехода мышечных брюшек сгибателей в сухожилия. Здесь так же, как и в третьей зоне, сухожилия покрыты тонкой и мягкой оболочкой - паратенон и окружены большим количеством рыхлой жировой клетчатки. Прогноз для функции кисти при лечении повреждений сухожилий этой локализации весьма благоприятный.
Диагностика повреждений.
Дооперационная диагностика повреждений сухожилий cгибателей пальцев кисти.
При сборе анамнеза мы выясняем: сроки с момента травмы, ощущения пациента, вид ранящего предмета и положение пальцев в момент повреждения; выраженность кровотечения из раны; способы временного гемостаза.
При осмотре определяем: 1) локализацию, размеры и глубину раны; 2) интенсивность кровотечения из раны и окраску кожных покровов дистальнее места повреждения; 3) расположение фаланг поврежденного пальца в покое; 4) функцию пальцев, а также иннервацию и кровоснабжение тканей кисти.
При травмах, обусловленных захватом острого предмета (лезвие ножа, разбитая чашка елочная игрушка) происходит пересечение сухожилий в состоянии сгибания пальцев - флексионные повреждения. Если ребенок падает руками на острый предмет, расположенный на земле - чаще всего происходит пересечение “растянутых ” сухожилий - экстензионное повреждение.
Уточнение интенсивности кровотечения в момент повреждения показывает, что в большинстве случаев оно бывает небольшим и его удается остановить давящей повязкой на месте происшествия. Следует отметить, что отсутствие кровотечения из раны после снятия повязки не исключает повреждения магистральных артерий кисти на всех уровнях.
Оценка функции пальцев. Рана по ладонной поверхности и палец в положении разгибания - указывает на повреждение сухожилий сгибателей. Отсутствие активного сгибания ногтевой и средней фаланг пальцев - указывает на повреждение сухожилий обоих сгибателей. Основная фаланга при этом сгибается в полном объеме. Невозможность сгибания дистальной фаланги - является признаком повреждения flexor digitorum profundus, а на первом пальце - flexor policis longus. Выявление изолированного повреждения сухожилия поверхностного сгибателя требует применения специального диагностического приема: исследователь удерживает в выпрямленном положении неповрежденные пальцы кисти, а пациенту предлагает активно согнуть поврежденный палец в проксимальном межфаланговом суставе. При изолированном повреждении сухожилия flexor digitorum superficialis - это становится невозможным. Следует подчеркнуть, что при пересечении сухожилия более, чем на 2\3 диаметра активные движения поврежденным пальцем могут сохраняться. Как показали наши исследования, они сохраняются даже при полном пересечении сухожилия, но при сохраненной его брыжейке, однако в этом случае движения осуществляются не в полном объеме.
Оценка иннервации и кровоснабжения.
Субъективные ощущения в виде сильной жгучей боли (иногда напоминающей прохождение электрического тока) с иррадиацией в пальцы кисти и верхнюю треть предплечья в момент травмы - сопровождают повреждения нервных стволов на уровне нижней трети предплечья. Эти ощущения, сразу же, сменяются чувством онемения пальцев. Подобные ощущения на уровне пальцев и кисти отмечаются реже. Исследование болевой чувствительности осуществляем легкими уколами тупой иглы на больной и здоровой кисти. Повреждение нерва характеризуется снижением или отсутствием болевой чувствительности в зоне его иннервации. Для повреждений n.ulnaris на уровне нижней трети предплечья характерно нарушение чувствительности пятого и половины четвертого пальцев. Для n. medianus - снижение или отсутствие болевой чувствительности на I - II - III и 1\2 IV пальцев.
Определить повреждение сосудов до операции относительно непросто. Так при повреждении даже двух магистральных артерий (на всех уровнях) цвет кожи кисти и пальцев дистальнее раны, как правило, не меняется. Редко отмечаемое снижение температуры кисти и изменения цвета кожи можно объяснить действием давящей повязки. Симптом “белого пятна” (капиллярный пульс), определяемый на ногтевой фаланге, бывает одинаков на больной и здоровой стороне. Однако следует подчеркнуть, что повреждения артерий можно предполагать при наличии признаков повреждения нервов, поскольку нервы редко повреждаются изолированно (без артерий), в особенности это касается a. ulnaris.
Следует особо отметить, что при полном повреждении n.medianus в области нижней трети предплечья и дистальнее - сохраняется почти полный объем активных движений большого пальца в том числе и его оппозиция. Двигательные нарушения остальных пальцев если и имеют место, то бывают связаны с повреждением сухожилий (рис.3).
Следует подчеркнуть, что полученные нами данные подтверждаются отдельными литературными сообщениями (Григорович К.А.,1973; Корлэтяну М.А., 1988;) и противоречат общепринятому мнению, согласно которому при изолированном повреждении срединного нерва на уровне нижней трети предплечья отмечаются выраженные двигательные нарушения кисти и в частности большого пальца (Б.Бойчев и соавт., 1971; Усольцева и соавт., 1978; Нельзина З.Ф., 1980;). 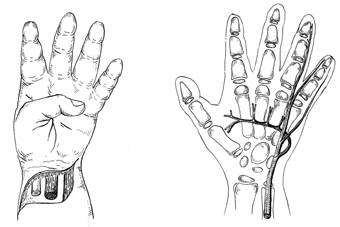
Рис.3. Функция I пальца кисти при полном повреждении n.medianus в V зоне (n.ulnaris не поврежден). Схема иннервации кисти n.ulnaris
Поэтому наиболее достоверным методом выявления повреждения нервов и сосудов у детей (особенно раннего возраста) остается ревизия раны.
Интраоперационная диагностика повреждений сгибателей кисти.
Диагностика во время операции включает определение вида повреждения сухожилия (флексионное или экстензионное). Эти два вида повреждений отличаются длиной дистальных и проксимальных концов поврежденных сухожилий. Кроме того, при ревизии раны, определяем количество и степень повреждений сухожилия (полное или частичное); наличие сочетанных повреждений (артерий, нервов).
Возрастные особенности диагностики сухожилий сгибателей
Диагностика у детей младшей возрастной группы. Дети этого возраста чаще всего крайне негативно реагируют на осмотр. У них практически невозможно исследовать чувствительность и определить тонкие движения пальцев кисти. Анамнез и осмотр кисти позволяет поставить лишь предварительный диагноз повреждения сухожилия и только предположить повреждение нервов и артерий.
Диагностика у детей 5 - 8 лет. С детьми этой возрастной группы зачастую удается найти взаимопонимание. Однако и у этих пациентов необходимо по возможности проверять функцию пальцев кисти до снятия повязки, так как даже незначительная боль во время снятия последней влияет на дальнейший контакт с маленьким пациентом. Исследование параметров чувствительности у этих детей зачастую недостоверно, вследствие указанной выше причины.
диагностика у детей 8 - 18 лет. С пациентами этого возраста достаточно легко найти контакт, поэтому дооперационная диагностика проводится точнее и легче, чем в предыдущих возрастных группах.
В большинстве случаев ранений кисти окончательный точный диагноз может быть установлен только после интраоперационной ревизии раны. Поэтому, раны любых размеров (особенно резаные) на ладонной поверхности пальца всегда должны быть ревизованы на предмет выявления повреждений сухожилий и сосудисто-нервных пучков.
Сроки, методы и принципы сухожильного шва и тендопластики сгибателей пальцев кисти у детей.
Полозов Р.Н., Купатадзе Д.Д.
Клиника Государственного общеобразовательного учреждения высшего профессионального образования Санкт-Петербургской Государственной Педиатрической Медицинской Академии
(Клиника ГОУ ВПО С-ПбГПМА)
Оптимальными сроками для восстановления сухожилий сгибателей принято считать первые сутки, поскольку через сутки после травмы существует опасность инфицирования раны. В течение 14 дней после травмы происходит заживление раны, а позже этого срока - рубцевание поврежденного сухожилия и его оболочек. Канал фиброзно-синовиального влагалища, при отсутствии в нем сухожилия, заполняется соединительной тканью. Как показывают наши и литературные данные, через 30 дней после травмы наступают дегенеративные изменения в мышце поврежденного сгибателя, что вызывает ригидность его брюшка и малоподвижность проксимального конца (рис.1). Поэтому после 30 дней, прошедших с момента травмы восстановить сухожилие посредством прямого шва, как правило, не удается и требуется его удлинение (пластика).
Учитывая вышеизложенное, все оперативные вмешательства по срокам восстановления целостности сухожилий мы разделяем на следующие виды:
Первичный сухожильный шов (до 14 суток), ранний (до 24 часов) и поздний - от 24 часов до 14 суток с момента травмы. 2. Вторичный сухожильный шов (более 14 суток), ранний (до 30 суток) и поздний - выполненный после 30 суток с момента травмы. 3. Пластика сухожилий, ранняя (до 30 суток) и поздняя - после 30 суток.
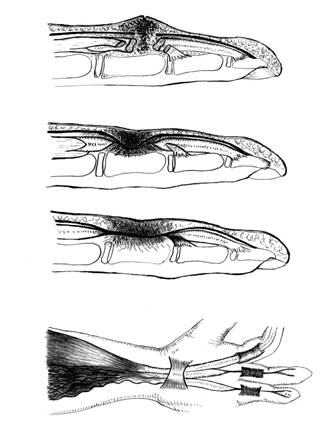
>24 часов :
Воспаление
>14 суток :
Рубцевание сухожилий
Облитерация канала
сухожилия
>30 суток:
Облитерация канала сухожилия, дегенеративные изменения в мышцах сгибателей.
Рис.1. Изменения в тканях кисти в зависимости от сроков после травмы.
Методы оперативных вмешательств на сухожилиях сгибателей пальцев кисти.
При оперативном лечении повреждений сухожилий сгибателей пальцев кисти у детей мы используем различные методы восстановления непрерывности сухожилия (рис.2-6), которые зависят от сроков прошедших с момента травмы, зоны и вида повреждения (рис.7).
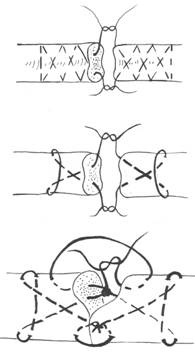
шов Кюнео, 1925 год.
шов Блоха и Бонне, 1929 год.
Растяжение – это микроскопический разрыв соединительной ткани, при котором сохраняется общая целостность связки. Связка травмируется из‐за превышения прочности ткани при ее нагрузке. Растяжение не только повреждает собственно связки, но и влечет нестабильность сустава.
Растяжение связок у ребенка опасно повреждением ростовых участков кости.
Клиника растяжения ноги в голеностопе
Клиническая картина растяжения связок у ребенка появляется через несколько минут с момента травмы. Боль – это первый симптом, выраженность которого зависит от степени растяжения:
- Легкое растяжение. Ребенок жалуется на незначительную боль в голеностопе. При осмотре обнаруживается небольшой отек, ребенок ходит прихрамывая. Целостность сустава сохранена, кровоподтеков и изменения цвета кожи нет. Растяжение лёгкой степени легко спутать с ушибом. Подробнее о том, как правильно отличить частичный разрыв связок от ушиба, читайте в этой статье.
- Вторая степень – умеренное растяжение. Травма характеризуется значительными болями в голеностопе. Сустав отекает и внешне увеличивается в размере. Ребенок прихрамывает, ходит с трудом, жалуется на сильные боли. В месте повреждения наблюдаются точечные кровоизлияния. Растяжение связок у ребенка нарушает функциональность сустава (активные движения ограничены). Всякое движение вызывает боль в голеностопе. Попытка встань на ногу сопровождается сильным болевым синдромом.
- Третья степень – разрыв. Травма сопровождается нетерпимыми болями в голеностопе. В момент повреждения слышен хлоп ок – звук разр ыва связки. Через 15–20 минут появляется сильный отек, кожа приобретает синий цвет, наблюдаются кровоподтеки. Голеностопный сустав теряет работоспособность: ребенок не может встать на ногу и ходить. Родитель может увидеть, что конфигурация сустава нарушена (голеностоп занимает неестественное положение). Очень сложно определить, что именно произошло у ребёнка – растяжение или разрыв. Для правильного дифференцирования растяжения от разрыва читайте эту статью.

Для растяжения связок нижней конечности характерны т иповые симптомы – боль, отек и нарушение функции сустава .
Симптомы травмы:
![]()
сильнейший болевой синдром;- кровоподтеки;
- отечность;
- изменение цвета кожи;
- ребенок не может поставить ногу и сделать из нее опору;
- невозможность вытянуть стопу;
- парестезии: онемение, ощущение ползанья мурашек по коже, покалывание;
- в момент травмы слышится хлопок.
Симптомы повреждения связок руки
Травма ладьевидной связки обычно появляется после падения на опорную руку. При резком вывороте сустава наружу на связку возлагается огромная нагрузка и она растягивается. В первые минуты появляется боль, быстро нарастает отек (в основном снаружи кисти). Через 3–4 часа появляются кровоизлияния. При попытке подвигать рукой боли обостряются. Ограничивается подвижность сустава.
Растяжение трехгранной связки происходит при падении на внутреннюю сторону кисти. Болевой синдром распространяется на предплечье. Отечности и кровоподтеки обычно не характеры.
Растяжение связок предплечья характеризуется острой болью, отеком. Мышца травмируется вслед за повреждением соединительной ткани, отчего мускул не сокращается, так как точка опоры не выполняет свою функцию. При грубом растяжении отек распространяется на всю область предплечья.
Главные признаки растяжения и вывиха руки у ребёнка читайте в этой статье.
Первая помощь
Чем лечить травму дома
Растяжение 1 степени лечится в домашних условиях. Терапия состоит из следующих этапов:
Этап 1. Поддержка - использование ортопедических устройств, которые готовятся отдельно для каждого сустава. Ортопедические повязки обеспечивают защиту суставу и связкам, способствуя их восстановлению. Ортопедические повязки можно заменить обычным эластичным бинтом. Он уменьшит отек и зафиксирует сочленение в анатомически правильном положении. Эластичный бинт нельзя накладывать туго – в противном случае нарушится венозный отток, что создаст дискомфорт и продлит реабилитацию.
Как правильно накладывать эластичный бинт на голеностопное сочленение:
![]()
наложить 2 тура (тур – это полный оборот вокруг оси) на голеностоп;- провести бинт к тыльной стороне голеностопа наискось и сделать еще один круговой тур;
- после того, как вы обвернули стопу, следует вернуть бинт по тыльной стороне и обвести голень.
Методику следует выполнить еще 1–2 раза до полной фиксации сустава. Этот способ позволяет иммобилизировать сустав, но сохранить ему подвижность. При правильном выполнении повязка не слезет и не будет нарушать кровообращение.
Бинтование коленного сустава:
- поставить колено в максимально удобное для ребенка положение;
- от коленной чашечки сделать несколько туров, которые будут накладываться друг на друга;
- сделать несколько туров выше колена, у начала бедра;
- сделать несколько туров ниже колена.
Бинтование предплечья:
![]()
первый тур начинается у основания предплечья возле запястья;- по тыльной стороне ладошки перевязочный материал спускается к пальцам и делается тур;
- по той же тыльной стороне бинт поднимается к запястью, внешне это будет похоже на цифру 8;
- вокруг запястья делается тур;
- алгоритм повторяется до полной фиксации.
Общие правила бинтования:
- каждый тур должен покрывать предыдущий примерно на 2/3;
- в конце бинтования последний тур нужно зафиксировать скрепкой, пластырем или прищепкой;
- бинт не должен доставлять дискомфорт, сдавливать сустав;
- накладывать повязку нужно только двумя руками.
Этап 2. Покой. Связки нельзя напрягаться в первые 3 дня. Мышцы и сустав нужно оградить от всякой нагрузки. Важно помнить, что полностью исключать нагрузку на долгий срок нельзя – отсутствие подвижности ведет к атрофии тканей и ослаблению мышц.
Этап 3. Местное лечение – мази. Чаще всего они используются для снятия болевого синдрома. Кроме этого, мази улучшают местную микроциркуляцию, улучшают приток крови (ускоряют регенерацию), снимают отеки. Мази не нужно втирать – это раздражает кожу. Вещество необходимо наносить легкими массажными движениями.
В первые несколько часов после растяжения использовать мази нельзя. В этот период поврежденную область нужно охлаждать.
Безопасные мази при растяжении связок на ноге или руке у ребёнка:
- Кетопрофен. Относится к группе нестероидных противовоспалительных средств. Применяется для детей от 6 лет . Препарат подавляет воспалительный процесс в связке и снимает болевой синдром. Кетопрофен частично снимает отек и утреннюю скованность. Детям от 6 до 12 лет мазь наносится не более 2 см на поверхность кожи 2 раза в день. Подросткам от 12 лет Кетопрофен наносится слоем в 5 см до 3 раз в сутки. Мазь нельзя наносить на раны и ожоги – только на целостную кожу. Противопоказания : дети с болезнями почек и печени.
- Аналгос. Крем предназначен для снятия болевого синдрома и улучшения местного кровотока, что ускоряет регенерацию соединительной ткани. Средство рекомендуется наносить дважды в день на болевую точку. Чтобы достичь максимального эффекта, крем нужно плотно втирать. Аналгос нельзя наносить на открытые раны, слизистые оболочки и ожоги.
- Окопник. Мазь состоит из корня окопника и токоферола (витамин Е). Средство растительной природы подавляет воспаление, ускоряет восстановление связки и имеет антиоксидантные свойства. Мазь окопника следует наносить до 4 раз в день. После нанесения вещество растирается массажными движениями. Не рекомендуется использовать средство перед сном ребенка.
- Троксевазин. Мазь уменьшает местный отек, частично снимает боль и улучшает микроциркуляцию. Основной эффект – стабилизация венозного оттока. Троксевазин не наносится на открытые участки тела и слизистые оболочки. Мазь следует наносить дважды в день – утром и вечером. Наносится тонким слоем в 3–4 см. Мазь не нужно сильно втирать, достаточно наносить легкими массажными движениями.
- БИОКОН Синяк‐Офф. Препарат показан в случае, если растяжение комбинируется с синяком. Мазь рассасывает местный застой крови, улучшает микроциркуляцию и дренаж лимфы. Также Синяк‐Офф частично снимает воспаление. Гель следует наносить до 5 раз в день тонким слоем.
- Спасатель‐форте. Препарат наносится, если в момент травмы вместе с растяжением образовалась рана. Бальзам имеет преимущество над йодом и перекисью. Препарат не сушит кожу. Основной плюс средства в том, что он полностью изготовлен из эфирного и облепихового масел, содержит витаминные комплексы без добавления гормональных веществ. Спасатель‐форте обладает антисептическим свойством, он обеззараживает кожу и убивает бактерии на раневой поверхности. Бальзам наносится на поврежденную область, которую затем нужно обвернуть тканью.
Что нужно помнить перед использованием мазей:
- Начинать лечение следует с минимальных доз, а затем следить за общим состоянием ребенка и реакцией кожи на вещество.
- Если наблюдается реакция: кожа сильно краснеет, зудит, ребенок стал беспокойным – немедленно прекратить использование препарата и промыть место нанесения проточной водой.
- Перед использованием мазей, которые содержат нестероидные противовоспалительные средства, необходимо ознакомиться с инструкцией. Такие препараты нельзя принимать самостоятельно без предварительной консультации у врача.
Этап 4. Биологические добавки к пище – коллаген, Омега‐3, кальций и витамин D. Эти препараты имеют наибольшую эффективность при восстановлении пораженных связок. Средней эффективностью обладают витамины В, С, Е. Не имеют доказательной базы – Глюкозамина сульфат и Хондроитина сульфат.
При растяжении связок ноги, конечность должна находиться в возвышенном положении. Для этого можно использовать стул, валик, который подкладывается под конечность. Такой режим улучшает отток венозной крови и уменьшает боль. Для плотной фиксации используются брейсы.
Восстановление в стационаре
Растяжение 2 и 3 степени у ребёнка лечится в условиях стационара. Лечение в больнице заключается в следующих этапах :
![]()
УВЧ. С помощью действия высокочастотного электромагнитного поля в поврежденной области выделяется тепло. Это ускоряет регенерацию соединительной ткани, увеличивает проницательность сосудистых стенок (поступает большее количество иммунных клеток и питательных веществ).- Теплые ванны, массаж, лечебная гимнастика. Эти методы лечения оказывают общеукрепляющее действие на организм, стимулируют выработку иммунных элементов, увеличивают резервные компенсаторные возможности ребенка.
- Электрофорез калием и анестетиком. Создается магнитное поле, которое ускоряет доставку действующего вещества препарата к точке назначения.
- Применение медикаментов. При выраженном болевом синдроме выполняются блокады нервов новокаином и лидокаином.
При полных и повторных разрывах назначается хирургическое лечение. Операция проводится классическим способом, получая доступ к связке через разрез на коже. Связка ушивается. После вмешательства назначается комплекс физиотерапевтических процедур и лечебная физкультура.
Полезное видео
Из видео вы узнаете об американской системе оказания первой помощи при растяжении.
Тендинит – это воспаление тканей сухожилия, локализующееся преимущественно в зоне прикрепления сухожилия и кости. Тендинит – частый спутник воспаления сухожильного влагалища и сумки. Болевые ощущения при воспалении идентичны мышечной боли, которая возникает вследствие переутомления. Заболеванию подвержены взрослые и дети.
Причины
Воспаление может развиваться вследствие бактериальной инфекции или ревматической болезни, быть аллергической реакцией на медикаменты или результатом нарушения осанки.
Больше всего воспалению подвержены такие мышечные сухожилия:
- бедра;
- колена;
- плеча;
- локтя;
- большого пальца верхних конечностей;
- ахиллово сухожилие.
Основная причина тендинита – это продолжительная нагрузка на определённый сустав, которая сопровождается микротравмой. Другими возможными причинами тендинита являются:
- Ревматические болезни: артрит, подагра, ревматизм.
- Врождённая патология сухожилий и мышц.
- Неправильное развитие сухожилий вследствие неблагоприятных факторов (неправильная обувь) .
- Нарушение осанки и сколиоз.
- Плоскостопие.
- Наличие бактериальной инфекции.
- Аллергия на лекарственные препараты.
- Несоответствие пропорций тела, в частности нижних конечностей.
- Нарушения метаболизма.
- Болезни щитовидной железы.
- Неврологические нарушения, вызывающие мышечные расстройства.
Симптомы
Главный признак болезни – боль и ограниченное движение конечности, где поражён сустав. Боль локализуется не только в месте воспаления, но и распространяется на соседствующие ткани. Она упорная и назойливая на протяжении длительного времени. Возможно проявление приступообразных болевых ощущений.
Прощупывание поражённого сухожилия у ребёнка свидетельствует о повышенной температуре кожи в месте воспаления. При движении можно услышать скрипящий звук.
Воспаление суставов может сопровождаться отёчностью и покраснением близлежащих тканей.
Тендинит коленного сустава у ребёнка всегда начинается с болей в колене.
Различают следующие стадии болезни:
- Первая, когда боль в колене возникает при сильной активности. В состоянии покоя болевых ощущений не наблюдается.
- Вторая, когда боль возникает и в спокойном состоянии. Сосредоточение боли приходится в область над коленной чашечкой и по бокам от неё.
- В третьей стадии боль сопровождает постоянно.
- Четвёртая стадия характеризуется разрывом связки надколенника. Это происходит при игнорировании лечения.
Диагностировать тендинит коленного сустава сложно, потому что его признаки идентичны симптомам растяжения связок. Первичный осмотр позволяет выявить поражённое сухожилие по отёчности и болевому синдрому. Далее необходимо аппаратная диагностика. Анализы информативны при наличии бактериальной инфекции или ревматических заболеваний.
Рентген позволяет исключить перелом и выявить отложение солей.
Компьютерная и магнитно – резонансная томография необходима для обнаружения участков нарушений, лечение которых возможно только хирургическим путём, а также разрывов сухожилий.
Ультразвуковая диагностика необходима для выявления отклонений в структуре сухожилия и его сокращений.
Осложнения
Тендинит у ребёнка не оставит осложнений при своевременном и адекватном лечении. Разрыв сухожилия является осложнением, которое требует оперативного вмешательства.
Осложнениями тендинита может быть:
- боль при движении и касании, а также натяжении мышц;
- присоединение гнойной инфекции;
- возникновение тендовагинита и хронического фиброза;
- появление метеочувствительности.
Лечение
Комплексное лечение заключается не только в медикаментозной терапии и физиотерапевтических методах. Большую роль в восстановлении работоспособности играет лечебная физкультура, направленная на восстановление и укрепление мышц.
Лечение тендинита подразумевает выполнение комплексных мер. Острое состояние требует немедленного покоя. Ребёнка необходимо уложить в постель на 3 дня. Это непросто, но необходимо. Далее приступают к лечению, которое представлено:
- противовоспалительными препаратами и мазями;
- электрофорезом;
- ультразвуком;
- ультрафиолетом;
- парафиновыми и грязевыми аппликациями;
- магнитотерапией;
- лазеротерапией;
- энзимотерапией;
- использованием шин, бандажа, костылей или трости;
- внутримышечными уколами гклюкокортикоидов.
Оперативное вмешательство допускают только при неэффективности лечения (если нет результата около 3 месяцев) и осложнённых случаях. Осложнённым считается тендинит, при котором сужаются кровеносные сосуды или происходит разрыв сухожилия. Послеоперационная реабилитация занимает более 3 месяцев.
Профилактика
Неосложнённый тендинит легко поддаётся лечению. Профилактика болезни имеет большое значение и не представляет сложностей. Нужно соблюдать такие правила:
- всегда делать разминку перед началом спортивных занятий;
- минимизировать длительные монотонные движения;
- избегать травмирования;
- достаточно отдыхать;
- увеличивать интенсивность нагрузок последовательно;
- прекращать выполнение в случае любого дискомфорта.
Читайте также:






