Препараты лечения таранной кости
При переломах таранной кости часто возникают осложнения. Это одна из наиболее редко встречающихся травм стопы. Таранная кость – самая крупная из всех, которые входят в состав стопы, поэтому при ее повреждении часто наступает инвалидность. По статистике, около 6% травм нижних конечностей приходится именно на таранную кость. Такие травмы характеризуются сильной отечностью мягких тканей.
Анатомия
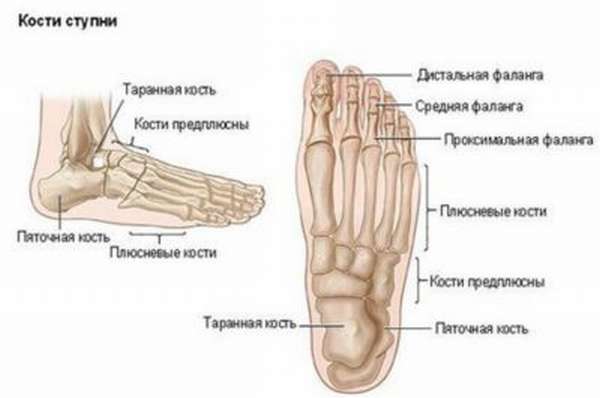
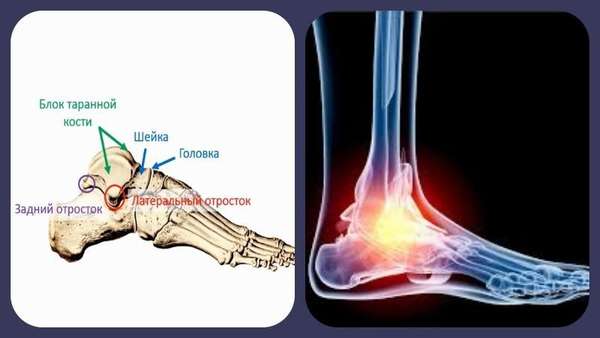
Таранная кость состоит из головки, блока и заднего отростка, или заднего края таранной кости. На нее постоянно приходится большая нагрузка, с ее помощью выполняется распределение нагрузки на кости плюсны. Поэтому повредить ее достаточно легко – резкое увеличение нагрузки может вызвать какие-либо повреждения костной целостности. Наиболее часто повреждается шейка таранной кости, реже – задний край.
У таранной кости низкая интенсивность притока крови, из-за этого восстановление осколков происходит за длительный период. Простые переломы без смещений могут приводить к некрозам тканей.
Большая половина таранной кости покрыта хрящевой тканью. По причине такого строения травмы вызывают ограниченность двигательной активности сустава и снижают подвижность ноги в целом. Правильное и своевременное лечение при таких повреждениях не всегда спасает от инвалидности.
Признаки перелома
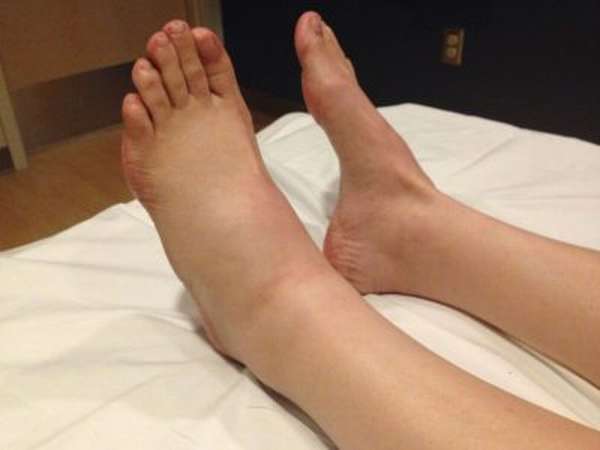
При переломе таранной кости появляется характерная симптоматика. Главный признак, который указывает на повреждение в этом месте стопы – это сильный отек мягких тканей в верхней части стопы. Сама стопа в несколько раз увеличивается в размерах. Отечность сопровождается сильной болью в голеностопном суставе. В зависимости от того, какая часть таранной кости получила повреждение, боль может быть локализована в передней или задней части стопы. Если попытаться пошевелить большим пальцем, боль усиливается.
Травмирование таранной кости приводит к функциональным нарушениям двигательной активности стопы.
Малейшая попытка опереться на ногу сопровождается ярко выраженным болезненным симптомом в голеностопе, по этой причине двигательная активность ограничена. Из-за отека стопа деформируется, такие признаки также могут указывать на переломы таранной кости со смещением. Главной ошибкой пострадавших считается то, что перелом воспринимается за сильный ушиб, и правильное лечение не начинается вовремя. В таких случаях переломы постепенно становятся застарелыми, что чревато длительным периодом реабилитации и возрастанием риска получения инвалидности.
Краевой перелом таранной кости считается наиболее простым в лечении. Часто при таких повреждениях терапия проходит без операции. Самым опасным считается среди подобных травм компрессионный перелом таранной кости. Мягкие ткани тела таранная кость при дроблении может разорвать, при этом возрастает риск появления осложнений. Если травма серьезная, осколки повреждают кожный покров и выходят наружу, образуя открытые раны.
Диагностика
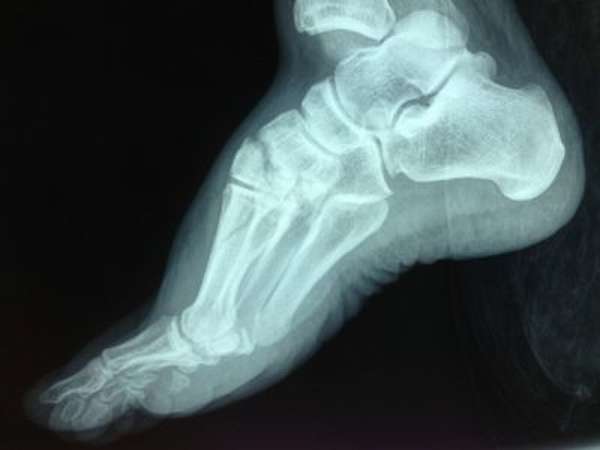
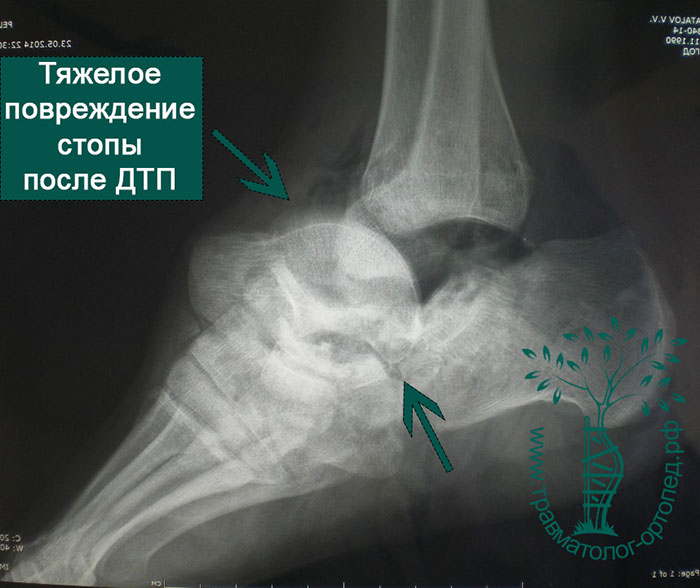
Переломы таранной кости требуют специальных диагностических мероприятий, в которые входят инструментальные методики исследований и сдача анализов. Изначально врач проводит визуальный осмотр травмированного места и пальпацию. Пальпация вызывает усиление болезненных симптомов. В обязательном порядке пострадавшего направляют на рентгенографию. Рентгеновский снимок делается в двух проекциях. При необходимости дополнительно проводится магнитно-резонансная томография и компьютерная томография. Данные методы позволяют с достаточной точностью установить тяжесть и локализацию повреждения кости. После постановки диагноза назначается необходимое лечение.
Лечение
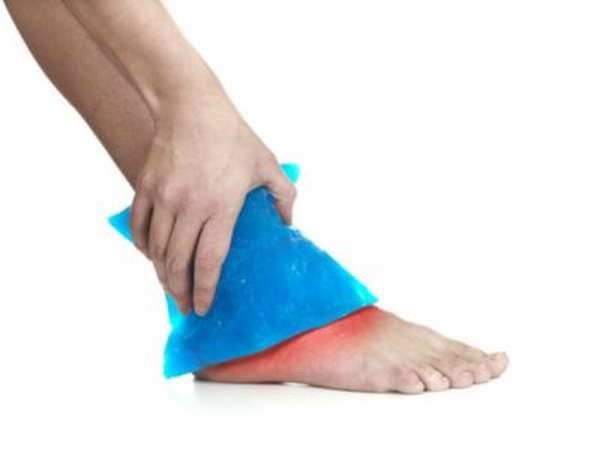
Лечение перелома таранной кости стопы и все последующие методы терапии должен назначать исключительно врач после проведения диагностических процедур. Первая помощь при получении травмы включает в себя снятие с поврежденной нижней конечности обуви и носка. Для этого пострадавшего нужно усадить так, чтобы нагрузка на голеностоп была минимальной. К месту травмы прикладывают лед или холодный компресс, чтобы снизить отечность. При сильной болезненности можно дать травмированному человеку обезболивающее лекарство. При этом следует обязательно вызвать скорую помощь или самостоятельно транспортировать больного в больницу как можно быстрее.
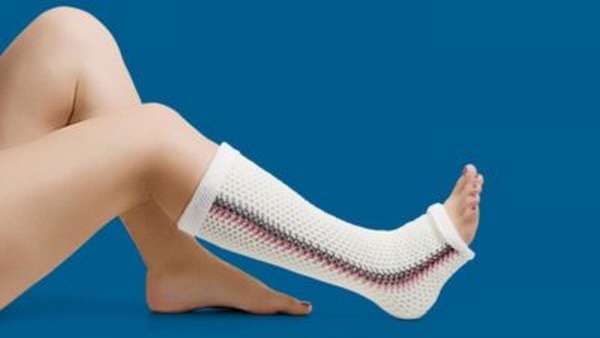
Врач, ориентируясь на тяжесть травмы, назначает консервативное или хирургическое лечение. Если полученную травму можно излечить консервативным методом, стопу обездвиживают при помощи гипсовой повязки. Гипс накладывается сразу же после постановки диагноза, и его не снимают до полного восстановления целостности кости. При легкой степени тяжести гипсовая повязка носится от двух до шести месяцев. На протяжении всего времени лечения категорически запрещено давать какие-либо физические нагрузки на ногу. На поврежденную стопу нельзя ступать, поэтому пациент пользуется костылями. При накладывании гипсового сапожка вставляют специальный механический супинатор для сохранения правильной формы стопы.
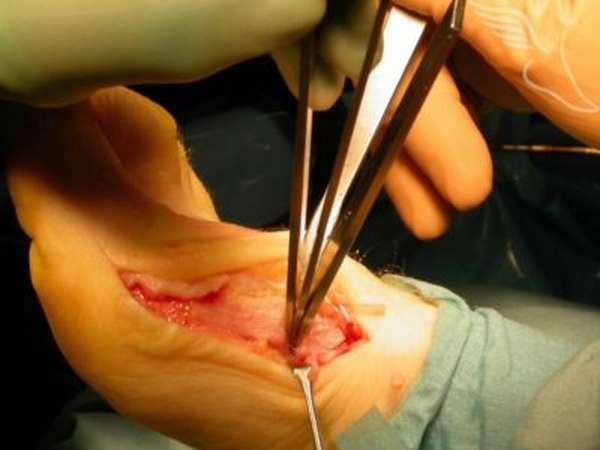
При смещении или дроблении таранной кости для восстановления правильного положения отломков применяется хирургическое вмешательство. В наше время уже существуют специальные конструкции, которые применяются для удержания отломков в правильном положении. Такой метод восстановления кости называется компрессионно-дистракционный остеосинтез. Если сломана шейка таранной кости, репозиция отломков производится вручную под местной анестезией. Далее на поврежденную ногу накладывают гипс, который снимают не ранее, чем через четыре месяца.
В случаях, когда диагностируют некроз костных тканей или полное разрушение кости, для лечения применяют артродез – искусственное соединение двух частей кости, которые образуют сустав. В особо тяжелых случаях таранную кость приходится удалять полностью. После выполнения любого вида хирургического вмешательства на поврежденную стопу обязательно накладывают иммобилизующую повязку.
Осложнения при переломе
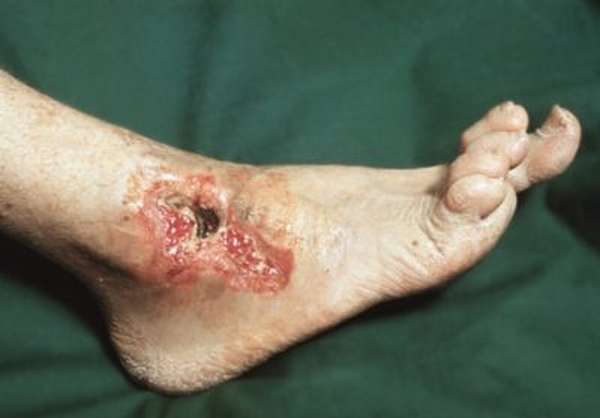
При переломе таранной кости существует высокий риск развития некроза таранной кости. Омертвение костных фрагментов происходит по причине длительного срастания, что, в свою очередь, является причиной скудного кровоснабжения в этом месте нижней конечности. Омертвение возникает чаще тогда, когда при переломе происходит травматизация мягких тканей или кожных покровов, и в открытую рану проникает инфекция. Данные осложнения сопровождаются выраженной отечностью стопы и сильной болью. Для предотвращения последствий операции и некроза во время лечения и реабилитационного периода рекомендуется использовать ортопедическую обувь.
Другим серьезным осложнением может быть нарушение функционирования сустава голеностопа. Если это состояние обнаружено своевременно, возрастает шанс полностью восстановить утраченные функции. Неблагоприятным фактором, провоцирующим различные осложнения, считается повреждение целостности сосудов, нервных окончаний и связок. Остеомиелит – одно из негативных последствий перелома таранной кости.
Восстановление
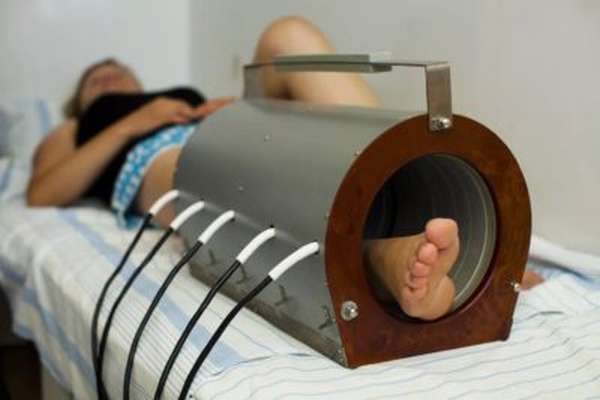
Реабилитация после перелома таранной кости подразумевает прохождение физиотерапевтических процедур. При переломе заднего отростка без смещения гипс носится около двух месяцев. Если произошло смещение или дробление кости, восстановление проходит более длительный период. Главные правила, которые нужно соблюдать при прохождении реабилитации, следующие: первые 5-7 дней рекомендуется поврежденную нижнюю конечность обеспечить покоем. Физическая нагрузка может способствовать вторичному нарушению целостности кости.
Когда гипс снимают, следует обязательно пройти терапевтический курс лечебной физкультуры, чтобы укрепить мышечный тонус и восстановить эластичность связок. Для снижения отечности и профилактики кровеносного застоя выполняется массаж ступни со специальными маслами. Немаловажную роль в выздоровлении играет ежедневный рацион. Он должен быть богат на все микро- и макроэлементы и полезные вещества, необходимые для полноценного функционирования здорового организма. Пища должна состоять из фруктов, овощей и в обязательном порядке содержать белок.
Чтобы уменьшить отек и снять болезненные симптомы, врач может назначить применение нестероидных препаратов, которые оказывают в том числе противовоспалительное воздействие. Также при необходимости могут быть назначены такие процедуры, как электрофорез, магнитотерапия или ультразвук.
Переломы и вывихи таранной кости случаются нечасто. Они обычно происходят в результате мощного воздействия, например ДТП, падения с высоты или сильного удара в область голеностопного сустава.
Таранная кость — это мощная опорная структура, которая несет на себе колоссальную нагрузку веса всего организма. Давление на нее больше, чем на любую другую кость скелета.
В таранной кости различают тело и головку. Головка — самая передняя часть таранной кости — отделена от тела шейкой. Тело таранной кости практически полностью покрыто суставным гиалиновым хрящом.
Таранную кость снабжают кровью несколько сосудов, входящих в нее в области шейки. При переломах эти сосуды повреждаются. Без достаточного питания таранная кость начинает разрушаться. Разрушение кости вследствие нарушения кровообращения в ней называется асептическим некрозом. Асептический некроз и последующее нарушение функции голеностопного сустава — частый исход неправильного лечения травм таранной кости.
Наиболее распространены переломы шейки, головки, тела таранной кости, повреждения хряща суставной площадки. Переломы в основном оскольчатые и со смещением. Обычно переломы сочетаются с повреждениями связок вокруг голеностопного сустава и заднего отдела стопы. Переломы таранной кости часто вызывают разрыв кожи. Такие переломы считаются открытыми и требуют незамедлительного хирургического лечения.
Пациенты часто оказываются жертвами падения с высоты, авто- и мотоаварий. Также причиной переломов могут быть выворачивающее воздействие на таранную кость при падении со сноуборда или травмы во время занятий экстремальными видами спорта.
Голеностопный сустав и стопа болезненны и отечны. Если отломки таранной кости сместились, то можно заметить деформацию контуров стопы. При вывихах и подвывихах таранной кости кожа из-за деформации может натянуться, отслоиться от кости, инфицироваться и погибнуть. Чтобы избежать подобных осложнений, необходимо как можно быстрее диагностировать и устранить смещение таранной кости.
Переломы таранной кости, даже со смещением, достаточно сложны для диагностики и требуют значительного опыта у врача. Как правило, многие переломы таранной кости не всегда удается рассмотреть на первичных рентгенограммах. Компьютерная томография дает гораздо больше информации. КТ незаменима при планировании операции. По нашему мнению, КТ с 3D-моделированием должна выполняться всем пациентам без исключеня перед хирургическим вмешательством.
Также с помощью КТ и МРТ возможно выявить не видное на обычных рентгенограммах повреждение хряща таранной кости.
Тактика лечения таких переломов консервативная. Пациенту накладывается сапожок из обычного или пластикового гипса в особом положении стопы. Пластиковый гипс (полимерная повязка) в этом смысле более предпочтителен в гигиеническом плане (в нём можно мыться в ванне или принимать душ). Также полимерная повязка имеет значительно меньший вес, в отличие от классического гипса. По этой причине полимерная повязка позволяет облегчить процесс лечения у полных или ослабленных пациентов.
Нагрузка на ногу запрещается в течение 4–6 недель. Далее разрешается небольшая частичная небольшая нагрузка на стопу. Через 10–12 недель повязку снимают и доводят функцию нижней конечности до нормальных показателей.
Переломы таранной кости обычно со смещением или оскольчатые, с вовлечением голеностопного или подтаранного сустава. Иногда отломки смещены полностью.
Переломы со смещением с наличием подвывиха в смежных суставах должны быть оперированы. Во время операции производится открытая репозиция перелома и фиксация винтами.
При некоторых переломах операция на таранной кости может выполняться по малоинвазивной технологии. Для малоинвазивных операций не требуется широких разрезов кожи.
С помощью специальных инструментов и приспособлений производится закрытая репозиция перелома таранной кости. Затем производится рентгенологический контроль непосредственно в операционной и при удовлетворительном стоянии отломков выполняется фиксация спицами или стягивающими винтами через проколы кожи.
В послеоперационный период стопа переводится в возвышенное положение до спадения отека. Рекомендуется ношение ортезной повязки.
Для таранной кости характерны остеохондральные повреждения. Остеохондральными называются повреждения, при которых травмируются суставной хрящ и небольшой участок подлежащей кости. Обычно причиной остеохондральных повреждений является подвывих стопы, например при растяжении связок голеностопного сустава. Если фрагмент суставного хряща небольшой, его можно удалить артроскопическим путем. Во время артроскопического вмешательства травмированный участок таранной кости обрабатывается особым образом. Производятся перфорация кости, обработка плазмой (это требуется для стимуляции восстановления хрящевой ткани).
При переломах таранной кости нередко повреждаются мягкие ткани и кожа. Раны при открытых переломах порой бывают больших размеров. Существует риск инфицирования таких ран и кости.
Лечение такого повреждения должно быть начато незамедлительно, в экстренном порядке. Под наркозом производится хирургическая обработка раны с удалением всех нежизнеспособных тканей. В нашей клинике раны лечат новым инновационным методом отрицательного давления. После обработки к ране присоединяется специальный небольшой аппарат. С помощью данного аппарата и набора особых повязок в ране создается вакуум. Прибор постоянно эвакуирует из раны патологическое отделяемое, препятствуя ее инфицированию и нагноению. Само по себе отрицательное давление стимулирует и ускоряет заживление раны. После того как рана зажила, выполняется окончательная операция по фиксации перелома винтами.
При неправильно выполненной операции, если репозиция произведена неточно, перелом таранной кости может срастись со смещением. Неправильно сросшийся перелом таранной кости может привести к деформации суставной поверхности, ограничению движений и болевым ощущениям при опоре.
Кроме того, при нарушении техники хирургического вмешательства, а также повреждении сосудов, питающих таранную кость, может развиться асептический некроз таранной кости. Частота развития некроза зависит также от тяжести самой травмы и может варьироваться от 10 до 40%. При асептическом некрозе костная плотность тела таранной кости уменьшается. Форма таранной кости при остеонекрозе изменяется, что может повлиять на функцию всей стопы. Таранная кость уплощается (сплющивается). Иногда таранная кость при некрозе может распадаться на фрагменты.
Причиной боли и тугоподвижности после перелома таранной кости может стать и артроз подтаранного или голеностопного сустава. Он связан с повреждением суставов как непосредственно в момент травмы, так и в результате деформации при неправильном сращении таранной кости.
Обычно с болевым синдромом при артрозе можно справиться путем назначения обезболивающих препаратов. В некоторых случаях боль не позволяет вернуться к прежней нагрузке, поэтому показан артродез пораженного сустава. Артродез — это искусственное замыкание сустава, позволяющее уменьшить симптоматику при артрозе.
Структурные элементы опорно-двигательного аппарата подвержены различным поражениям, при этом костная ткань не является исключением. Среди различных патологий костных структур аваскулярный некроз считается самым тяжелым и опасным для здоровья человека. Поэтому далее подробно рассмотрим суть данного заболевания, причины появления и способы лечения.
Причины
Аваскулярный некроз —, заболевание дегенеративно-дистрофического характера, сопровождающееся процессом омертвления тканей.
Справка. В медицине патология получила ряд других названий: асептический некроз, остеонекроз, ишемический некроз кости.
Механизм развития патологии связан с нарушением кровообращения и процесса питания костной ткани.
Поскольку кость —, живая ткань, пронизанная сетью капилляров, то ей необходим постоянный приток крови, питательных веществ, кислорода. Это позволяет ей постоянно обновляться и развиваться.
При нарушении этих естественных процессов, происходит отмирание клеток, а при отсутствии лечения, полное разрушение кости.
Патологический процесс обычно локализуется в участке головки кости в зоне соединения с суставом.
Поражению подвергаются чаще всего крупные кости: бедренная, плечевая. Но нередко наблюдается возникновение асептического некроза таранной кости голеностопного сустава.
Причины развития данного недуга связаны со сбоем питания кости, который может быть спровоцирован различными факторами:
- Травмы —, ушиб, перелом, оперативное вмешательство.
- Длительная терапия сильными гормональными препаратами.
- Нарушение метаболизма, лишний вес.
- Аутоиммунные заболевания.
- Вредные привычки, в особенности злоупотребление спиртными напитками.
- Определенные медицинские манипуляции (химиотерапия, лучевая терапия).
- Повышенные физические нагрузки.
- Патологии позвоночника.
- Перепады показателей атмосферного давления (у дайверов).
Также увеличить риск развития патологии могут такие недуги как сахарный диабет, волчанка, болезнь Гоше, серповидно-клеточная анемия.
Однако в ряде случаев определить точную причину развития остеонекроза не удается. Недуг может возникать без видимых на то причин.
Стадии
В процессе своего развития заболевание проходит 4 стадии, каждой из которых характерны свои особенности течения патологического процесса:
- Длится около 6 месяцев с момента возникновения патологии. Наблюдается периодическое возникновение боли без ограничения подвижности. Кость поражается на 10 %.
- Длится полгода. Отмечается сильная боль, ограничение подвижности, начало процесса деформации кости. Структура поражена на 10-30%.
- Продолжительность —, 1,5-2,5 года. Характеризуется интенсивной и постоянной болью, сильным ограничение подвижности, уменьшением кости в размере (становится короче). Костная ткань поражена на 30-50%.
- Длительность —, от 6 месяцев и более. Активное развитие некроза и разрушение кости. Поражение —, 50-80%.
Длительность протекания каждого этапа и всего недуга зависит от возраста пациента, состояния здоровья и уровня физической подготовки, а также от своевременности обращения в больницу.
Также патология разделяется на несколько видов в зависимости от уровня поражения: полная (частичное либо полное омертвление кости), локализационная (поражение внешней поверхности кости), глубокая (поражение глубинных слоев тканей).
Симптомы
Некроз пятки, вернее таранной кости, на начальных этапах практически не проявляется и не беспокоит человека.
Однако по мере развития недуга наблюдаются следующие характерные признаки:
- боль в лодыжке,
- появление отечности,
- хромота,
- ограничение подвижности.
По истечению времени проявления становятся более выраженными из-за распространения патологического процесса и нарушения функциональности.
Человеку становится тяжело самостоятельно ходить. Интенсивная боль приобретает постоянный характер. Все это делает невозможным вести полноценный образ жизни.
Диагностика
Пациент с подозрением на аваскулярный некроз проходит тщательное обследование, поскольку такая симптоматика может иметь множество объяснений.
Справка. Применяются лабораторные и аппаратные диагностические методики.
Обследование проводится комплексно при помощи таких способов:
- Опрос и осмотр больного —, выяснение жалоб, пальпация пораженно области, проверка подвижности сустава, силы мышц, сохранности сухожильных рефлексов.
- Гистологические методы —, выявление омертвления клеток капилляров и липоцитов.
- Компьютерная томография (КТ) —, позволяет оценить состояние костной и сосудистой структуры и определить характер, локализацию изменений.
- Рентгенография —, методика информативна лишь на поздних стадиях разрушения.
- Магнитно-резонансная томография (МРТ) —, позволяет определить патологические изменения на ранних стадиях развития заболевания.

КТ или МРТ являются обязательными методами при диагностике, поскольку они позволяют выявить данный недуг на любом этапе развития почти со 100% вероятностью.
Лечение
Лечение патологии —, сложный и длительный процесс, включающий различные терапевтические методики.
Справка. Применяются консервативные и хирургические способы лечения.
При помощи консервативной терапии возможно замедлить прогрессирование недуга. Она включает такие способы:
- Максимальное освобождение конечности от физической нагрузки (ходьба при помощи трости).
- Лекарственная терапия —, назначаются препараты различных лекарственных групп:
- НПВС (Ксефокам, Диклофенак) —, для устранения боли,
- миорелаксанты (Мидокалм) —, для снятия мышечных спазмов,
- хондропротекторы (Хондрогард) —, для восстановления хрящевой ткани,
- сосудистые препараты (Трентал) —, для улучшения циркуляции крови,
- ингибиторы костной резорбции (Фосамакс) —, для увеличения плотности кости и формирования нормальной костной ткани,
- витаминные комплексы группы В (Мильгамма) —, для минерализации и питания костей.
- Физиотерапия —, хороший анальгетический эффект оказывает фонофорез, электрофорез, лазеротерапия, микроволновая терапия.
- ЛФК —, проводится только в условиях уменьшения нагрузки на пораженный сустав. Обеспечивает усиление сократительной функции мышечной ткани.
- Массаж —, для улучшения циркуляции крови и стимуляции обменных процессов.
- Использование ортопедических приспособлений —, подбираются специальные ортезы, обувь, стельки для нормального распределения нагрузки на стопу.

Данные терапевтические способы способны притормозить развитие болезни, однако полностью ее устранить не в состоянии.
Полное излечение от недуга может обеспечить только оперативное вмешательство, которое может быть выполнено несколькими способами:
- остеотомия,
- хондропластика,
- костный трансплантат,
- эндопротезирование,
- артропластика,
- хирургическая декомпрессия.
Способ операции и ход ее выполнения выбирает лечащий врач, основываясь на стадии болезни, выраженности патологических изменений.
Так, на раннем этапе развития может применяться остеотомия, на поздних —, эндопротезирование, артропластика.
Народная медицина может быть использована как дополнение к основному лечению. Самостоятельно приготовленные средства способны уменьшить болезненность, и нормализовать кровообращение.

Рассмотрим в схематичном виде приготовление и применении нескольких популярных рецептов.
Готовым средством смазывать проблемную зону на ночь и принимать внутрь по 1 ст. ложке дважды в сутки.
Длительность лечения —, 3 месяца.
Пить по 30 капель 1 раз в день до приема пищи.
Средством можно растирать больной сустав.
Воды —, 1 стакан.
Готовой растиркой растирать пораженную зону перед сном.
Применять до исчезновения боли.
Во избежание ухудшения состояния перед началом лечения выбранным народным средством следует обязательно проконсультироваться с врачом.
Правильно питание —, естественный источник получения витаминов, минералов и прочих полезных веществ, необходимых для костной ткани.

Справка. Сбалансированное питание поможет нормализовать метаболизм и восполнить запасы организма полезными веществами.
При остеонекрозе ежедневный рацион питания следует обогатить такими продуктами:
- лосось, скумбрия, тунец, льняное масло —, содержат омега-3 жирные кислоты, необходимые для защиты хрящевой и костной ткани,
- брокколи, листья салата, шпинат, сладкий перец —, содержат большое количество витаминов, особенно группы В, и минералов, необходимых для нормализации метаболизма,
- кисломолочные продукты, бобовые, фасоль, тыква, грецкие орехи, яблоки —, источник минералов (кальция, магния, фтора), нужных для здоровья костей.
Также из рациона следует исключить жирное мясо, маргарин, жирную и жареную пищу, кофе и алкоголь.
Реабилитация
Реабилитационный курс нужен для закрепления результатов проведенной терапии. В таких случаях специалист может дополнительно назначать такие мероприятия:
- лечебная физкультура —, необходима для возвращения двигательной активности конечности. Комплекс упражнений подбирается специалистом индивидуально и выполняется под его наблюдением,
- массаж —, сеансы массажа помогут расслабить мышцы и улучшить микроциркуляцию крови,
- ортопедический режим —, правильная обувь и стельки позволят снять нагрузку с голеностопного сустава.
Далее человек должен полностью отказаться от вредных привычек, вести активный образ жизни и избегать факторов, влияющих на ухудшение кровообращения в голеностопе.
Заключение
Поражение костей —, серьезное состояние, которое может повлечь за собой опасные для здоровья осложнения. Поэтому любое нарушение подвижности и другие проявления должны побудить человека к немедленному посещения врача.
Случаи перелома таранной кости составляют менее одной сотой от общей статистики переломов и менее пятой части от числа переломов костей стопы.
Тем не менее, это одна из тяжелейших травм, сложная в диагностике и лечении. Крайне редко наблюдается отдельное травмирование таранной кости, как правило, оно в 65% случаев сочетается с переломами: пяточной кости(10%), медиальной лодыжки (20-29%), других костей бедра и стопы, а также разрывами межберцового синдесмоза.
Анатомия и значение таранной кости

Таранная кость — не из тех костей, которые можно изъять из скелета, пустить на создание, например, Евы и продолжить вполне комфортную жизнь.
Значение этой небольшой, на 70% покрытой хрящевой тканью и не прикреплённой ни к одной мышце косточки, переоценить невозможно.
Располагаясь между берцовыми костями и голеностопом, она практически принимает на себя всю статическую и динамическую нагрузку от тела, перераспределяя её на ступни.
В таранной кости выделяются такие функциональные зоны, как:
- Тело;
- Головка;
- Шейка;
- Задний отросток.
Головкой таранная кость входит в контакт с ладьевидной костью, нижняя её часть соединяется с пяточной костью, а тело с двух сторон обхватывают большеберцовая и малоберцовая кости. На заднем отростке выдаются два бугорка — латеральный и медиальный, разделённые сухожилием.
Вопреки мнению некоторых специалистов, таранная кость довольно хорошо снабжается кровью, благодаря трём артериям: задней большеберцовой, передней большеберцовой и малоберцовой.
Механизмы и причины переломов

Причиной такой серьёзной травмы являются чрезмерные резкие нагрузки в области голеностопа, которые провоцируются:
- Неловким движением во время занятий спортом, балетом и подобными упражнениями.
- Падением с высоты;
- Воздействием тяжёлого предмета на нижнюю часть ноги.
Сильный выгиб стопы в подъёме (как в балетной позиции на носках) может привести к перелому шейки, а обратное сгибание, превышающее запас прочности — заднего отростка. Если же такой перегиб сопровождается подворотом, то возможен разлом наружного отростка.
При вертикальном ударе, кость защемляется между берцовыми и пяточной костями, и происходит компрессионный перелом таранной кости с образованием осколков.
Кроме того, резкое тыльное разгибание плюс осевая нагрузка или сильное подошвенное сгибание часто заканчиваются вывихом или смещением тела таранной кости.
Формы и классификация
Независимо от локализации перелома (шейка, тело, головка), выделяют четыре основные их типа:
- Перелом таранной кости без смещения;
- Перелом таранной кости со смещением, с сопутствующим подвывихом в подтаранном суставе;
- Вывих в таранно-ладьевидном суставе;
- Вывих тела таранной кости в голеностопе.
![]()
Как и другие переломы, перелом таранной кости бывает закрытой и открытой формы.
Симптомы и другие способы диагностики
Симптоматика переломов таранной кости часто схожа с другими травмами в этой области, например, растяжением связок:
- Отёчность и боль в области голеностопа;
- Сильная боль при попытке встать или движении большого пальца;
- При наличии смещения, визуальная деформация голеностопа;
- Заклинивание и крепитация (хруст) отломков при пальпации.
![]()
Если наружный осмотр не дал достоверной картины нарушений внутренних структур кости, необходимо провести рентгенографию в прямой, боковой, косой Broden и Canale проекциях, сделать КТ или МРТ поражённой области для постановки точного диагноза.
Последствия перелома таранной кости стопы
И без того сложная травма тарной кости, зачастую осложняется трещинами костей лодыжки, пяточной кости или разрывом межберцового синдесмоза, что влечёт за собой:
- Повреждение хрящей, нервных волокон и кровеносных сосудов;
- Остеомелит;
- Асептический некроз кости;
- Деформирующий артороз;
- Функциональные нарушения голеностопа;
- Устойчивый болевой синдром.
Первая помощь
Неотложная помощь при подозрении на перелом таранной кости ничем не отличается от таких же мер при любом другом переломе:
- Дать пострадавшему обезболивание: Анальгин, Ибупрофен, Кеторол, Нимесил (таблетированные или в инъекциях).
- Уложить или усадить так, чтобы повреждённая конечность не подвергалась дальнейшей нагрузке.
- Вызвать скорую помощь.
- Если характер травмы позволяет, снять обувь, носки и наложить фиксирующую повязку.
- При обнаружении открытых ран, перед наложением повязки, обработать их антисептиком.
- Прикладывать холод к травмированной области, контролируя время (если это лёд, накрошенный в пластиковый пакет, через каждые 10 минут, снимать на 2-3 минуты), чтобы избежать обморожения.
- При необходимости, самостоятельно, как можно быстрее и бережнее доставить больного в ближайшее медучреждение.
Следует знать, что в случае запоздалого обращения к врачу при переломе таранной кости, последствия могут быть самыми нежелательными от продолжительного лечения и реабилитации, до ампутации части ноги.
Методы лечения
При подозрении на перелом таранной кости, следует незамедлительно обратиться к ортопеду или хирургу.
Он проведёт обследование, поставит диагноз и назначит соответствующее лечение. В зависимости от характера перелома, могут применяться следующие методы лечения:
При этом необходимо принимать обезболивающие и обеспечивать травмированной ноге приподнятое положение, во избежание развития отёка. Эффективность консервативного лечения составляет 45-50%. По завершении программы реабилитации, полный функционал сустава восстанавливается, начиная с третьего месяца, в зависимости от возраста и других индивидуальных особенностей организма.
Это врачебная манипуляция сопоставления частей сломанной кости без нарушения мягких тканей окружающих сустав. Процедура очень болезненна и выполняется только после внутрикостной анестезии.
Пострадавшего укладывают на живот. Ортопед сгибает ногу пациента в коленном суставе, одной рукой вытягивая пятку, другой сгибает стопу так, чтобы закрыть смещение, после чего накладывает иммобилизующую повязку. Через семь недель гипсовую повязку меняют на новую при сгибе стопы уже под углом 90º.
Хирургическое вмешательство с целью обнаружения и устранения травматических изменений костей и мягких тканей.
Открытая репозиция проводится в случаях:
- Открытых переломов;
- Переломовывихов;
- Невправимых вывихов;
- Смещений более 2 мм;
- Закрытых переломов с подозрением на повреждение мягких тканей;
- Риска развития некроза кости, как следствия компартмент-синдрома.
![]()
Хирургическую операцию по лечению перелома таранной кости необходимо провести не позднее шести часов после травмы.
Применяя такое радикальное вмешательство (разрезы в зонах доступа не менее 7 см), следует уделять особое внимание сохранению целостности сухожилий, сосудов и нервных волокон окружающих сустав.
В современной медицине широко применяется артроскопия голеностопного сустава. Артроскопические доступы минимально травматичны. Благодаря диаметру в 2,7 мм позволяют воздействовать на весь купол таранной кости, не оставляя больших рубцов и существенно облегчая реабилитацию.
- Компрессионно-дистракционный остеосинтез. Хирург фиксирует спицами Киршнера обломки, и накладывает стержневой аппарат, удерживающий всю конструкцию в положении для наилучшего срастания.
- Остеосинтез. Через открытый доступ к кости, врач сопоставляет отломки канюлированными (стягивающими) винтами 2,7-4,5 мм. Когда такой длины недостаточно, используются мини пластины с мини-винтами.
- Артродез. Выполняется при раздроблении (некрозе) большого участка или всей таранной кости на осколки, которые нельзя сопоставить. В ходе операции мелкие фрагменты эвакуируются, а оставшиеся кости сустава фиксируются в неподвижном состоянии.
![]()
По окончании операции, конечность фиксируется либо иммобилизующей повязкой, либо стержневым аппаратом в нужном положении.
В постоперационный период пациент принимает антибиотики и обезболивающие препараты. Спустя 1-2 месяца проводится МРТ для исключения аваскулярного некроза.
После недельной обездвиженности конечности, больному показаны небольшие, рассчитанные движения в суставе. Полностью нагружать прооперированную ногу разрешается после трёх месяцев реабилитации.
Восстановительный период
Послеоперационный период может быть отягощён различными осложнениями, развившимися вследствие:
- Некачественного проведения закрытой репозиции;
- Некачественного выполнения остеосинтеза;
- Травмирования систем и тканей в процессе формирования доступа;
- Серьёзных нарушений иннервации и кровообращения внутри сустава;
- Несоответствия нагрузок и несвоевременности восстановительных программ.
![]()
Большое лечебное воздействие оказывают:
- Комплексы ЛФК;
- Акватерапия;
- Лечебный массаж;
- Различные процедуры физиотерапии.
Однако индивидуальный комплекс процедур для каждого отдельного случая составляется лечащим врачом с учётом анамнеза, возрастных, гендерных особенностей и прочих нюансов.
В реабилитационный период не следует форсировать увеличение нагрузок, повышая их постепенно в безопасном режиме. Также не стоит забывать о диспансерном учете и контрольных рентгеновских снимках не реже 1 раза в месяц.
Выводы
Перелом таранной кости — очень опасный, хоть и нечастый вид травмы. Даже при малейшем подозрении на это повреждение, следует срочно обратиться в ближайший травмпункт и провести необходимое обследование для подтверждения или исключения перелома.
В зависимости от тяжести травмы, пройти назначенное лечение и программу полной реабилитации, обеспечивающие максимальное восстановление подвижности сустава.
Читайте также:







