Препараты при привычном вывихе
Вывихом называют смещение кости в суставе в результате механического повреждения. Это распространенная травма, которая обязательно требует консультации врача.
Вправить вывих правильно и без последствий может только специалист. На месте пострадавшему нужно оказать первую помощь, а в дальнейшем лечение заключается в обеспечении покоя поврежденному месту и использовании специальных мазей.
Какую мазь при вывихе лучше применять? Сначала следует ознакомиться с видами и компонентами (от состава зависит ожидаемый эффект использования) средств и рейтингом лечебных кремов.
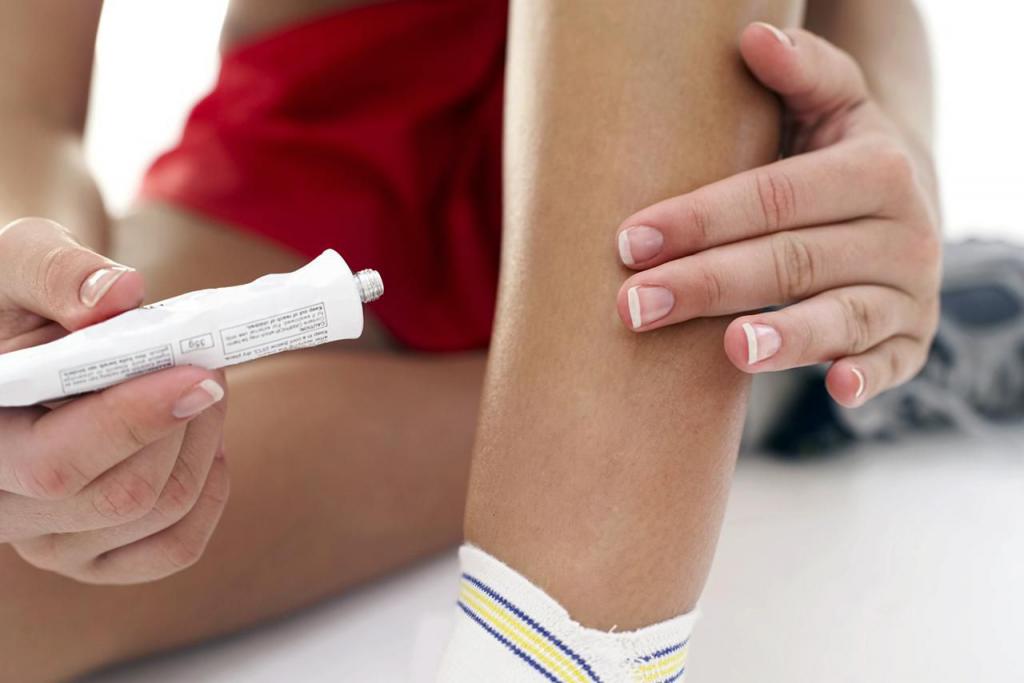
Симптомы вывиха
Обычно во время травмы слышится характерный хлопок. Пациент жалуется на сильную болезненность, полную или частичную обездвиженность сустава. В некоторых случаях происходит деформация, которая легко определяется визуально: конечность отведена в сторону и согнута в суставе. Вокруг поврежденного участка образуется припухлость и отек. Это самый распространенный симптом вывиха. Нередко при такой травме повреждаются нервы, в результате больной теряет чувствительность в конечностях.
Первая помощь при травме
Пострадавшему достаточно просто оказать доврачебную помощь. Поврежденную конечность или вывихнутый сустав нужно обездвижить, наложив шину.
Категорически противопоказано применение согревающих компрессов на место вывиха. Зато наложить полотенце, смоченное холодной водой, необходимо. Хорошо подойдут кубики льда или грелка с ледяной водой. Это поможет уменьшить отек или предотвратить его появление при незначительной травме.

Чтобы уменьшить боль, пострадавшему можно дать “Анальгин” или “Ибупрофен”. Часто при таких травмах образуются кровоподтеки. Пораженную область нужно обработать спиртом или перекисью водорода.
Самостоятельно вправлять вывих нельзя. Очень часто травма сопровождается трещинами и переломами. Точно диагностировать вывих и правильно вправить может только врач-травматолог.
Мази при вывихах: основа
Мазь от вывиха помогает быстрее вылечить травму. Такие лекарства не всасываются в эпидермис, не попадая в системный кровоток. Обычно мазь от вывихов и растяжений — лекарственный препарат на основе вазелина, глицерина или парафина.
Действующие вещества лекарств
В качестве активного вещества могут выступать стероидные и нестероидные гормоны, антикоагулянты или компоненты, вызывающие местное раздражение. Есть мази с охлаждающими веществами, которые применяются сразу после травмы.
Стероидные и нестероидные гормоны
Стероидные гормоны снимают воспаление и снижают проницаемость сосудов, предотвращая отек мягких тканей. Такой активный компонент есть в “Преднизолоне” или “Гидрокортизоне”.

Большинство мазей от вывихов имеют в своем составе нестероидные гормоны. Лучшими препаратами являются “Вольтарен Эмульгель”, “Долгит”, “Индометацин”, “Диклофенак”, “Кетонал”, “Кетопрофен”. Такие мази прописываются обычно при травмах плечевого сустава, пальцев, стопы, при растяжении.
Такие лекарства нельзя принимать более недели, недопустимо использовать препараты беременным и детям до 10 лет. Противопоказаниями являются заболевания пищеварительной системы, крапивница, бронхиальная астма. Не наносят мази на шрамы, поврежденную кожу (подразумеваются открытые травмы) или родинки.
Антикоагулянты и раздражающие вещества
Антикоагулянты препятствуют свертываемости крови, то есть ведут к скорейшему рассасыванию гематом. Из этой категории прописывают только “Гепарин”.
Веществами, вызывающими местное раздражение, являются змеиный или пчелиный яд, лавандовое, касторовое или горчичное масла, никотиновая кислота. Такие средства снижают болезненность и усиливают кровоток в области травмы. Процесс заживления при использовании таких мазей при вывихе ноги или суставов других частей тела значительно ускоряется.
Лечение сразу после вывиха
Сразу после получения травмы используют “Нафтальгин”, “Миотон” или “Перклузон”. Такие лекарственные мази активизируют кровообращение, что препятствует образованию кровоподтеков, оказывают выраженное анальгезирующее и антисептическое действие. Можно применять обезболивающие мази. Средства обычно содержат охлаждающие компоненты, например, ментол или эфирные масла. Дополнительно в составе есть антикоагулянты и анальгетики, предотвращающие отек. Обычно врачи выписывают “Нафтальгин” или “Лиотон”.

Гомеопатические препараты
В случае незначительной травмы достаточно средства гомеопатического характера. Мази “Арнигель” или “Траумель” ускоряют регенерацию в месте ушиба и снимают болезненность. Но действуют такие мази от вывихов медленнее, чем синтетические препараты со стероидными или нестероидными гормонами, раздражающими веществами или антикоагулянтами.
При обширных кровоподтеках
В случае образования обширных кровоподтеках нужно применять препараты, в составе которых есть рассасывающие компоненты. Подойдут, например, широко рекламируемые “Троксевазин”, “Троксерутин” или “Долобене”. Лучше, чтобы такую мазь при вывихе голеностопа или другого участка назначил врач.
Возвращение суставам подвижности
Чтобы суставы снова были подвижными и быстрее восстановились после травмы, используют согревающие лекарственные препараты. Например, “Апизартрон” включает пчелиный яд и горчичное масло, которые оказывают разогревающее воздействие и повышают эластичность соединительной ткани. Пчелиный яд содержит “Вирапин”. “Випросал” эффективен за счет змеиного яда, камфорного и пихтового масел, салициловой кислоты. Важно, что разогревающую мазь после вывиха можно применять только через сутки.
Как пользоваться мазью
Мазь сначала нужно использовать на здоровом участке кожи, чтобы исключить возникновение неблагоприятной реакции или аллергии на какой-либо компонент препарата. В течение нескольких дней рекомендуется втирать препарат не в сам поврежденный сустав, а немного выше. Через три дня такой терапии можно обрабатывать травмированный участок. В начале лечения нужно избегать растираний. Мазь от вывихов накладывается только очень осторожными и легкими движениями.
Лучшие мази при вывихах
Рейтинг лучших лекарственных средств составляется на основе отзывов пациентов и специалистов. Обратить внимание стоит на следующие препараты:
- “Ибупрофен”. Оказывает выраженное противовоспалительное и обезболивающее действие. Применять нужно только после назначения врача и не больше времени, чем составляет длительность курса, потому что, в противном случае, мазь может спровоцировать ряд нежелательных эффектов.
- “Индовазин”. Изготавливается на основе троксерутина и индометацина. Относится к негормональным противовоспалительным препаратам. Хорошо обезболивает, устраняет признаки воспаления, убирает покраснения и заметно уменьшает отечность поврежденного участка.
- “Арника горная”. Универсальный лечебный препарат, который может одинаково эффективно использоваться при раздражениях, воспалениях и болевых ощущениях, вызванных различными повреждениями. Мазь изготовлена на основе натуральных компонентов.
- “Гепариновая мазь”. Средство нормализует кровообращение в месте повреждения, оказывает местное обезболивание. Эффективно при курсе лечения до двух недель. Помогает не только при вывихах, но и при растяжениях, отеках, ушибах и других травмах.
- “Троксевазин”. Мазь хорошо укрепляет сосуды, устраняет отечность, воспаления и другие признаки травм. Может спровоцировать крапивницу или дерматит, экзему. Запрещено использовать “Троксевазин” при наличии открытых ран.
Домашние рецепты лечения
Мазь от ушибов и вывихов можно приготовить самостоятельно в домашних условиях. Достаточно воспользоваться одним из проверенных рецептов народной медицины. Например, смешайте глину и яблочный уксус. Такой состав нельзя нагревать. Можете сделать домашний крем от вывихов из чеснока (несколько зубчиков перетереть) и десяти листов эвкалипта (прокипятить пять минут в растопленном свином жире). Перед применением мазь должна остыть.
В растопленный свиной жир можно добавить картофель (протертый) и пюре из листьев подорожника. Средство накладывать перед сном. Отличная мазь от растяжений получается из хозяйственного мыла (натереть на терке и растворить в небольшом количестве воды) и желтка. Состав нужно накладывать на кожу через марлю. Такая мазь от вывихов снимает отек и устраняет боль.
Чем лечить синяки и отечность
При травмах нередко появляются синяки и отеки. Это обусловлено повреждением мелких капилляров, которые провоцируют локальное кровоизлияние. Отеки появляются вследствие нарушений оттока лимфатической жидкости, причем она выходит в ткани. Эти процессы усиливают болезненность и могут спровоцировать образование тромбов. Поэтому обязательно при вывихах нужно пользоваться средствами, которые улучшают циркуляцию.
От синяков помогает крем “Экспресс синяк”, в состав которого входит экстракт бадяги. Наносить нужно сразу после травмы, спровоцировавшей вывих, потому что средство предупреждает кровоподтеки. Если наносить через пару часов после травмы, то синяки исчезнут только через два дня.
Гель “Синяк-off” содержит экстракт пиявок, который способствует рассасыванию синяков, кровоподтеков и гематом, уменьшает отечность. В состав “Индовазина” входят активнодействующие обезболивающие и противовоспалительные вещества, которые укрепляют сосуды и снижают их ломкость.

Привычный всем “Спасатель” тоже подойдет при подобных травмах и выраженных кровоподтеках. Мазь от вывихов и растяжений ноги восстанавливает защитные функции тканей. За счет охлаждающего эффекта место травмы обезболивается. Мазь способствует рассасыванию гематомы. Сейчас в продаже есть “Спасатель”, который сделан из натуральных компонентов.
Мази от ушибов
Самой распространенной травмой, при которой повреждаются мягкие ткани и разрываются подкожные сосуды, являет банальный ушиб. Такая неприятность часто сопровождает вывих. После травмы обычно появляются кровоподтеки и отек, иногда достаточно сильные и ощутимо болезненные. Болезненная припухлость в области травмы препятствует нормальному (физиологическому) движению конечности. В некоторых случаях образуются обширные гематомы, которые сдавливают сосуды и нервы, мешая циркуляции крови. Хорошо справляется с ушибами различной степени тяжести мазь “Долобене”.



Симптомы вывиха плеча
При вывихе плеча, прежде всего появляется резкая боль в суставе – происходит надрыв или даже разрыв суставной сумки (капсулы). Внутри множество нервных окончаний – они-то и сигнализируют о травме. Кроме сумки могут пострадать мышцы и сухожилия.
Врачи сделали интересное наблюдение: если это первый вывих пациента, тогда болевой синдром наиболее острый. При повторных вывихах боль может вообще не ощущаться.
К симптомам относится и видимая деформация – при вывихе плечи становятся несимметричными, на травмированной стороне заметен выступ. Иногда можно разглядеть или прощупать смещенную головку плечевой кости.
Появляется отек – следствие воспаления. Плечо увеличится в размерах, а еще появляется пастозность – при надавливании на кожу вблизи травмы след долго не исчезает. Вывих может привести к сдавливанию сосудов и нервов. Из-за этого кисть неметь, появляются покалывания, она может посинеть.

Лечение вывиха плеча
Вправление вывиха возможно только в условиях больницы. Манипуляцию проводят с обезболиванием.
Самый распространенный метод вправления вывиха плеча изобрел советский хирург Иустин Джаланидзе. Больной ложится на бок, руку опускает, чтобы она свисала к полу. Мышцы расслабляются. Примерно через 20 минут головка плечевой кости сближается с суставной впадиной. Иногда вправление происходит само. В иных случаях манипуляцию проводит врач. Щелчок означает, что сустав встал.
Есть и другие методы вправление. Какой именно подойдет в каждом конкретном случае, решает врач-травматолог. После вправления плеча нужно на 3 недели обездвижить конечность, обеспечить полный покой.
В некоторых ситуациях при вывихе нужно хирургическое лечение. После оперативного вмешательства восстановление длится дольше – до 6 недель.
К современным методам лечения вывиха плеча врачи относят артроскопические операции. Риск получить более тяжелую травму при них минимальный. Кроме того, такая операция часто не требует пребывания в круглосуточном стационаре – после вмешательства пациента отпускают домой.
Артроскопию проводят закрыто. Делают проколы сустава и вводят внутрь специальный прибор – артроскоп. Его диаметр всего 4 мм. На конце камера и фонарик.
Профилактика вывиха плеча

НА ПОМОЩЬ ПРИДЕТ
Спецмазь Пчелиная идеально подойдет при боли в позвоночнике, травмах и повреждениях кожи. В его составе только натуральные и экологически чистые экстракты и масла лекарственных растений. Они быстро успокаивают, мазь хорошо разогревает, тем самым снимая все отеки и воспаления. Бальзамом можно растирать тело в области позвоночника и суставов, он предохраняет кожу от сухости и потери эластичности.
При ссадинах, царапинах и трещинках мазь оказывает бактерицидное действие за счет эфирного масла сибирской пихты в составе препарата.
Популярные вопросы и ответы
Может. Правильно он называется привычный вывих плеча. Когда вывих случается впервые, суставная сумка рвется, а суставная губа разламывается. Когда вывих вправили, травма начинает заживать. Но теперь эти части сустава менее эластичны и хуже его стабилизируют. Поэтому может случиться повторный вывих. Причем, при меньших нагрузках.
– Лечение в этом случае исключительно хирургическое. Связано это с тем, что консервативными методами нельзя восстановить структурную целостность суставной губы и суставной сумки. Современные травматологические операции позволяют производить такое хирургическое вмешательство с минимальными повреждениями окружающих тканей. Однако в некоторых случаях требуется широкий разрез области сустава для адекватного ушивания капсулы. Выбор типа хирургического вмешательства во многом зависит от рода деятельности человека, так как после некоторых операций амплитуда движений в плечевом суставе может быть несколько уменьшена, – говорит Андрей Родин.

ЭФФЕКТИВНАЯ ПОМОЩЬ ПРИ БОЛЯХ
Для снятия боли в суставах и проблемах с сосудами можно использовать спецсоль для ванн пихтовую. Она растворяется в воде и питает кожу на глубоком уровне: снабжает клетки необходимыми веществами, стимулирует процессы регенерации в тканях эпидермиса, все это способствует процессу заживления микротравм кожи.
Также хвойные ванны используются в лечении и профилактики воспалительных заболеваний: хронические заболевания дыхательных путей, болезни сердца и сосудов, заболевания женской половой системы, нервные расстройства, включая бессонницу, и другие.
Общие сведения
Специалисты выделяют несколько вариантов разновидностей аномалии:
- Врожденный тип – является следствием сложных родов и присутствует с момента рождения младенца;
- Нетравматический – образуется под влиянием сторонних заболеваний и патологических процессов;
- Травматический – регистрируется при механических травмированиях, как результат стороннего силового воздействия.

Первоисточники патологии
Предпосылками для возникновения привычного вывиха плеча служат отдельные факторы:
- Повреждения целостности тканей сустава;
- Дефект в задней части головки плеча;
- Поздно диагностированные переломы в данной зоне;
- Неверная схема терапии при первоначальной травматизации верхней конечности;
- Усложненные и запрещенные нагрузки – в момент прохождения терапии при первичных травмах;
- Аномальная структура плечевого сочленения;
- Нестандартная подвижность сустава;
- Несоответствующий размер головки плечевой кости – по отношению к сочленению;
- Патологическое растяжение суставных капсул;
- Нестабильность органа, связанная с возрастом или болезнями;
- Слабость мышечных тканей, окружающих проблемный участок;
- Образование параличей.
Привычный вывих плеча развивается в детском возрастном периоде как последствие неосторожного обращения взрослых – поднятие за одну руку, резкие рывки.
Симптоматические проявления
Определение патологического отклонения осуществляется по отдельным признакам:
- Постоянной болезненностью на пораженном участке;
- Деформацией плеча, видимой без посторонних приспособлений (рентгена, УЗИ);
- Снижение двигательной функциональности больного сочленения;
- Потеря чувствительности верхних конечностей и колючие болезненные ощущения – при повреждениях нервов в момент травматизаций;
- Образование гематомы и выраженной отечности в месте расположения поврежденного сустава;
- Снижение чувствительности по всей области плеча.
Все указанные симптоматические проявления ярко проявляются в периодах первичных повторных вывихов. С течением времени признаки ослабевают и постепенно исчезают.
Первичная помощь
Оказание доврачебной помощи должно осуществляться за максимально короткие сроки. Своевременное вмешательство увеличивает шансы на быстрое восстановление поврежденного сочленения.
Первичные действия предполагают плотное закрепление пораженной верхней конечности – с целью остановки дальнейшего развития процесса. Для создания неподвижности разрешается применение любых подручных средств — медицинских бинтов, повязок, отрезков ткани. Один конец созданной повязки закрепляют на уровне шеи пациента, вторая служит опорой для согнутой конечности.

Если болезненные ощущения слабые, то для их подавления используют холодный компресс, накладываемый на проблемный участок. Этот способ поможет предотвратить возникновение гематом и остановит их разрастание. При прикладывании грелки со льдом, следует не забывать, что разрешенное время постоянной манипуляции не должно превышать 20 минут – во избежание развития холодового ожога.
После оказания первичной помощи, пострадавшего необходимо доставить в участковую поликлинику или местную больницу.
Методики терапии
- Лекарств с обезболивающим спектром действия;
- Противовоспалительные средства нестероидного типа – для уменьшения уровня воспалительного процесса и подавления проявлений болевого синдрома;
- Хондропротекторы – предназначаются для укрепления связок сочленений, хрящевых тканей и улучшения обменных процессов в пораженной области;
- Витаминотерапия – употребление поливитаминных препаратов, с преобладанием в составе кальция.

Для избавления от признаков острого поражения – болезненных ощущений, выраженных отеков и местных кровоизлияний – применяются наружные лекарственные препараты, изготавливаемые в форме мазей, гелей и спреев.
Все назначения проводятся в строго индивидуальном порядке, с учетом общего состояния пораженного сочленения, самочувствием больного и результатами диагностического обследования.
Физиотерапевтические процедуры проводятся для повышения функциональности местного кровообращения, ускорения процессов восстановления поврежденных тканей, подавления болевого синдрома. Для пациентов с привычным вывихом плеча рекомендуется лечение следующими манипуляциями:
- Грязевыми и парафиновыми обертываниями;
- Магнитотерапией;
- Электрофорезом;
- УВЧ-воздействием;
- Фонофорезом;
- Лазеротерапией;
- Сеансами массажа.





Вышеуказанные методики необходимы для ускорения процесса регенерации пораженных тканей и восстановления стабильного состояния сочленения. Занятия ЛФК играют важную роль в комплексной терапии подобных травматизаций. Индивидуально подобранные упражнения предназначены:
- Для устранения спазмов;
- Повышения общего тонуса мышечных тканей;
- Нормализации состояния больного сустава;
- Восстановления работоспособности сочленения.
Продолжительность консервативной терапии обычно не превышает трех календарных месяцев.
Хирургические вмешательства
Относятся к наиболее эффективным мерам влияния на поврежденный сустав, с привычным вывихом. Манипуляции назначаются в обязательном порядке при следующих условиях:
- При обнаружении у больного застарелых травматических повреждений плеча;
- При часто повторяющихся рецидивах – больше трех сбоев на протяжении одного года;
- Незначительной или отсутствующей эффективности от используемого медикаментозного лечения.
Выбор варианта хирургического вмешательства напрямую зависит от показателей тяжести повреждения, продолжительности заболевания, индивидуальных отличий организма больного.
С целью излечения привычного вывиха плеча назначаются следующие типы операций:
- Манипуляция по укреплению проблемной капсулы сочленения;
- Восстановление при помощи пластики сухожилий и мышечных тканей – для устранения дисбаланса назначается изменение их размеров;
- Лечение имеющихся дефектов в костных тканях – для осуществления вмешательства используются специализированные упоры.

Оперативные вмешательства часто проводятся в форме комбинированных методик. Такой тип восстановления считается наиболее эффективным и позволяет провести операцию с наименьшими потерями для организма пациента – малоинвазивные варианты.
При назначении артроскопии специалист производит два незначительных прокола, позволяющих через них совершать все необходимые манипуляции. Эти методы позволяют существенно сокращать общие сроки послеоперационного периода. Хирургические размеры при них не проводятся.
Верно проведенная методика позволит предотвратить развитие рецидивов патологического процесса, случайное повреждение кровеносных сосудов, нервных окончаний и сухожилий. Основной целью хирургического воздействие является нормализация функциональности больного сочленения, восстановление стандартных показателей двигательной активности.
Послеоперационный период
После окончания хирургического вмешательства пораженную конечность фиксируют специальной повязкой – для исключения возможности случайных движений. Длительность ношения варьирует от одной недели до календарного месяца – продолжительность зависит уровня повреждения и варианта оперативной манипуляции.
Общее время периода реабилитации составляет до трех месяцев. В это время пациент должен проявлять повышенную осторожность – избегать любых сторонних нагрузок на область плечевого пояса. Полноценная двигательная активность появиться не раньше, чем через год от момента вмешательства.
Время восстановления направлено на закрепление положительных эффектов, предотвращение возможных последствий и ускоренную регенерацию проблемных участков. В процессе восстановления больным рекомендуется лечение:
- Сеансами массажа;
- Процедурами физиотерапевтического воздействия;
- Стимулированием мышечных тканей при помощи низкочастотных токов;
- Магнитотерапией;
- Фонофорезом с использованием обезболивающих лекарственных препаратов;
- Постоянными занятиями ЛФК.
Занятия проводятся при условии отсутствия болезненных ощущений в точке поражения. Наиболее подходящие физиотерапевтические манипуляции подбираются врачом в индивидуальном порядке – по состоянию организма после проведенной ранее операции.
Возможные последствия патологии
При длительном игнорировании патологического процесса, неверно назначенной схеме терапии могут образоваться негативные результаты хронического вывиха плечевого сустава:
- Периодическое возникновение данного отклонения – без присутствия реальных причин;
- Атрофические изменения рядом расположенных мышечных тканей;
- Постоянно присутствующий болевой синдром в зоне поражения;
- Снижение двигательной функциональности сочленения;
- Образование патологической нестабильности органа;
- Видимое изменение пораженной области – местная деформация;
- Изменения в структурном строении плеча.
Привычный вывих плеча относится к негативным процессам, требующим оказания профессиональной помощи. Своевременное диагностирование проблемы, правильно назначенная терапия позволит больному предотвратить развитие возможных осложнений, образование рецидивов заболевания и в ускоренные сроки вернет его к обычной, повседневной жизни.
Попытки самостоятельного лечения приведут негативным последствиям, решаемым при помощи хирургического вмешательства.
Лекарства, которые назначают для лечения:
- Вобензим
- Диклак
- Диклофенак
- Мовиназа-10
- Мовиназа-20
- Наклофен
- Раптен
- Траумель С
- Троксевазин
- Тромбоцид
- Ф-гель
- Цитропак
- Эспол мазь
Вывих - смещение кости в суставе, а также место, где произошло такое смещение.
Общие сведения
Во время вывиха происходит нарушение целостности и функциональности сустава. При сложных случаях может наблюдаться разрыв суставной капсулы и повреждение связок, артерий и нервных узлов. Такое заболевание требует вмешательства специалистов, которые окажут пациентам первую помощь и назначат конструктивное лечение.
Чаще всего вывихи случаются при ударах и падениях. Особую группу риска составляют спортсмены контактных видов спорта (футбол, хоккей, волейбол и проч.) или люди, занимающиеся спортом, предполагающим частые падения (лыжи, коньки).
Вывихнутый сустав временно деформирован и обездвижен.
Причины вывихов
В большинстве случаев вывихи происходят из-за непрямых травм, то есть таких, при которых место травмирования отдалено от поврежденного сустава. К примеру, падая на кисть вытянутой руки, человек вероятнее всего вывихнет плечевой сустав. Также травматический вывих может произойти при резких движениях, превышающих норму подвижности сустава. Вывихи от прямой травмы сустава являются значительно более редкими.
У многих людей диагностируется вывих суставов на фоне перенесённых заболеваний, таких как:
- любая травма, во время которой на некоторое время фиксируется сустав;
- туберкулёз;
- остеомиелит;
- артроз, артрит и т. д.
Данный вид повреждения сустава может быть не только приобретённым, но и врождённым, развивающимся вследствие неправильного формирования у человека опорно-двигательного аппарата ещё в периоде внутриутробного развития.
Виды вывихов
Вывихи классифицируют по степени смещения, по происхождению и по размеру сустава, который был смещен.
По степени смещения вывих может полным, т. е. таким, который сопровождается полным расхождением концов суставов, или неполным (подвывих) – когда поверхности суставов частично соприкасаются. Вывихнутым суставом является тот, который находится дальше от туловища. Исключениями являются позвонки (вывихнутым считают позвонок, находящийся выше), ключицы, плечо (вывих может быть передним и задним).
В зависимости от происхождения, вывихи могут быть врожденными и приобретенными. Врожденные возникают вследствие нарушения внутриутробного развития ребенка. Распространенной патологией является вывих тазобедренного сустава (дисплазия), реже встречается вывих коленного сустава. Приобретенные вывихи являются следствием травм или различных заболеваний (артрит, артроз, остеомиелит,полиомиелит и проч.)
Также вывихи могут быть открытыми и закрытыми. Закрытые вывихи происходят без разрыва кожи и тканей над суставом, а открытые – с образованием раны. Повреждение мышц, сосудов, костей, сухожилий или нервов делает вывих осложненным. О привычном вывихе говорят в тех ситуациях, когда вследствие плохого лечения вывих может возникнуть вновь даже при незначительном воздействии. Патологический вывих, характерный преимущественно для тазобедренного и плечевого суставов, возникает в том случае, если патологический процесс разрушает поверхности суставов.
Если окружающие сустав мышцы подвержены параличу или парезу, говорят о паралитическом вывихе.
Кроме того, современная медицина выделяет более десяти видов вывихов, которые могут затрагивать следующие суставы в следующих частях тела:
- вывих голеностопа
- вывих лодыжки
- вывих плечевого сустава
- вывих ноги
- вывих шеи (шейного позвонка)
- врожденный вывих тазобедренного сустава
- вывих пальцев рук и ног
- вывих локтевого сустава
- вывих колена
- вывих бедра
- вывих акромиального конца ключицы
- вывих руки
- вывих челюсти
Симптомы вывихов
Врожденный вывих коленного сустава сопровождается сильным болевым синдромом, нарушениями походки; сустав воспален и неподвижен. Травматические вывихи проявляются отечностью, неподвижностью и болью в суставе.
Но если говорить об общих симптомах, то наблюдается следующая симптоматика:
- в области повреждённого сустава появляется покраснение;
- появляется сильный болевой синдром, который усиливается при любом движении конечностью;
- у пострадавшего визуально определяется деформация сустава, так как вследствие вывиха он изменяет не только свои размеры, но и форму;
- в области вывиха появляется сильный отёк;
- некоторые пациенты теряют чувствительность в конечностях (при повреждении нервов);
- нарушение двигательной функции;
- повышение температуры;
- жар, сменяющийся ознобом и т. д.
Что можете сделать вы:
Первая помощь при вывихе:
При вывихах нельзя заниматься самолечением, так как можно нанести непоправимый вред повреждённому суставу.
Окружающие могут оказать первую помощь пострадавшему следующим образом:
- обездвижить травмированный сустав и зафиксировать его в этом положении, используя для этих целей либо медицинскую шину, либо любые подручные средства;
- если в области сустава имеются повреждения кожного покрова, то следует обработать их спиртом или перекисью водорода;
- приложить холодный компресс к повреждённому месту, который поспособствует уменьшению отёка;
- дать пострадавшему медицинский препарат, который снимет сильный болевой синдром;
- вызвать скорую помощь или самостоятельно транспортировать больного в ближайшее медицинское учреждение (не позднее 2-3 часов после получения травмы).
Если человек получил травму верхних конечностей, его следует транспортировать в медицинское учреждение в сидячем положении. В том случае, когда у пострадавшего имеются повреждения нижних конечностей, необходимо доставлять его в больницу в горизонтальном положении.
Что может сделать врач:
При проведении осмотра травматолог (хирург) проведёт пальпацию повреждённых участков тела, после чего направит больного на аппаратное обследование. Посредством рентгенографии удаётся определить степень и точное место повреждения. Как только предварительный диагноз был подтверждён рентгенографическим снимком, пациенту проводится лечение вывиха.
Суть любого метода лечения вывиха заключается во вправлении суставных конечностей и возвращения их в привычное физиологическое положение. Все лечебные мероприятия такой категории пациентов должны проводиться под местной или общей анестезией. Выбор типа наркоза напрямую зависит от места вывиха и его сложности.
К проведению вправления сустава специалист приступает только после полного обездвиживания повреждённой конечности. Процесс вправления должен происходить очень осторожно. Врач не должен делать никаких резких движений, которые могут усугубить ситуацию. Сустав станет на своё место параллельно с характерным звуковым сопровождением – щелчком.
Лечение травматического вывиха после вправления сустава заключается в физиотерапевтических манипуляциях (массаж, лечебная гимнастика, иглоукалывание). Патологические вывихи иногда требуют хирургической операции, чтобы восстановить функционирование сустава. Также обязательно следует пролечивать основное заболевание, если вывих сустава является его последствием.
Обычно для полного восстановления функций травмированной конечности человеку требуется один месяц. В этот период рекомендуется максимально снизить нагрузки на сустав. На второй месяц можно начинать физические нагрузки, постепенно увеличивая их.
Врожденные вывихи лечатся иначе. Терапию необходимо начать как можно раньше, оптимальный возраст – до двух лет. В противном же случае понадобится наложение специальных шин, ношение ортопедической обуви или даже хирургическая операция.
Внимание! Карта симптомов предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. Наш сайт не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Читайте также:


