При ложном суставе съемный протез изготавливается
При переломах нижней челюсти иногда бывает несращение отломков с образованием ложного сустава.
Несращение отломков может возникнуть вследствие общих и местных причин. К общим причинам относятся следующие: истощение организма, острые инфекционные заболевания, нарушение обмена веществ, нарушение функции желез эндокринной системы, заболевание специфической инфекцией (туберкулез, сифилис) и др.
Среди местных причин чаще всего отмечают значительные размеры дефекта костной ткани (более 1—2 см), попадание между отломками мягких тканей или инородных тел, нагноение, заболевание зубов и околозубных тканей (периодонтит, остеомиелит, остит, опухоль), несвоевременная и недостаточная фиксация отломков и др.
Наиболее эффективным методом лечения ложного сустава является остеопластика, однако она не всегда возможна. Часть больных отказываются от этой операции и настаивают на ортопедическом вмешательстве, т. е. изготовлении протеза.
При протезировании таких больных учитывают количество зубов и их устойчивость, размеры дефекта и степень подвижности отломков. В зависимости от этого применяют следующие методы протезирования: несъемные (с жестким или подвижным соединением в области сустава) и съемные.
Если на отломках имеется по три-четыре устойчивых зуба, а ширина дефекта не превышает 1—2 см, то изготовляют несъемные протезы с жестким соединением в области сустава. Протез имеет вид шины с фиксацией на полных коронках шестых и восьмых зубов.
Если же на отломках имеется по два-три зуба, а ширина дефекта кости превышает 2 см, во избежание расшатывания зубов изготовляют несъемные протезы с шарнирным соединением его частей (рис. 181). Шарнирное приспособление состоит из двух трубок, шариков и металлической пластинки. Небольшие трубочки одну против другой вмоделировуют в толщу промежуточной части протеза в области дефекта кости и разрезают на две части. После замены воска металлом в отверстия трубок вставляют шарики, составляют протез и скрепляют его при помощи металлической пластинки, припаянной к протезу со стороны полости рта.

Если промежуточную часть протеза готовят из пластмассы — скрепление его частей производят путем дополнительного вваривания металлической пластинки в области шарнирного приспособления с язычной стороны.
При недостаточном количестве зубов на отломках или при их отсутствии, а также больших дефектах костной ткани рекомендуется изготовление пластиночных протезов с шарнирным или пружинным соединением его частей.
Частичные пластиночные протезы, изготовленные при наличии зубов на отломках, обычно фиксируют при помощи кламмеров или Других приспособлений.
И. М. Оксман предложил конструкции пластиночных протезов с одно- и двусуставным соединением частей (рис. 182). Протез с одно-суставным соединением изготовляют следующим образом: на отломки готовят протезы с кламмерами, а затем в области дефекта укрепляют шарнирное приспособление. Оно состоит из стержня, укрепленного одним концом в часть протеза на большом отломке. На противоположном конце стержня припаивают шарик. После введения частей протеза в полость рта шарик на стержне попадает в соответствующее ложе, заполненное амальгамой на противоположном протезе. После этого больного просят двигать челюстью в разные стороны. Во время этих движений формируется адекватное ложе для шарика. Заканчивают изготовление протеза после затвердения амальгамы.

Изготовление протезов с двусуставным соединением состоит в припасовке во время движений челюсти двух шариков, укрепленных не стержне.
Б. Р. Вайнштейн предложил протез с пружинным соединением. Техника изготовления протеза следующая. С челюстей получают оттиски, отливают модели, изготовляют восковые шаблоны с прикус-ными валиками, определяют центральную окклюзию и производят постановку зубов на восковом базисе. Затем в толщу пластинки на уровне ложного сустава вмоделировуют металлическую трубку диаметром 2—2,5 мм с припаянной к ее концам проволокой. Последняя, попадая в гипс во время окончательного изготовления протеза, удерживает трубку в правильном положении. Во избежание попадания пластмассы в трубку концы ее запаивают. После замены воска пластмассой протез у места ложного сустава разрезают и в трубки вводят спиральную пружину (рис. 183).

Для соединения частей пластиночного протеза при ложном суставе применяют проволочные шарниры, укрепленные в протезе при помощи быстротвердеющей пластмассы (Е. И. Гаврилов). С этой целью у места расположения ложного сустава на протезе делают углубление, в которое помещают шарнир, и закрепляют быстротвердеющей пластмассой. После затвердения пластмассы протез осторожно разрезают и освобождают головку шарнира.
Изготовление протезов с шарнирным креплением показано при смещении отломков по вертикали. Если же отломки смещаются по горизонтали, целесообразнее изготовлять протезы не шарнирные (пластиночные), возмещающие дефекты зубных рядов и отсутствующую часть челюсти. Последняя является как бы распоркой, препятствующей смещению отломков по горизонтали.
Когда остался дефект кости 1-2 см незаканчивающийся костным сращиванием, при этом образуется ложный сустав. Основной признак ложного сустава – подвижность отломков.
1. Несвоевременное или неправильное вправление, или иммобилизация отломков.
2. Большой разрыв мягких тканей и внедрение их между отломков.
3. Отслоение надкостницы, остемиелиты и тд. Основной принцип лечения с ложным суставом заключается в том – что частью протеза перемещаются вместе с отломками. При ложном суставе съемный протез изготавливается – с двумя фрагментами и подвижной фиксацией между ними.
Шарнирные протезы показаны при протезировании дефектов нижней челюсти со смещением отломков. Отечественный специалист первым предложивший протез при ложном суставе с шарниром по принципу гантели – Оксман. По принципу спирали – Вансштейн. По принципу цепочки – Гаврилов. Основной деталью протеза по Оксману для лечения ложного сустава является – гантель.
1. Лечение ложного сустава по Оксману.
А) односуставное соединение, применяют при небольшой смещаемости отломков. Изготавливают протез из воска так, чтобы место разъединения совпало с участком дефекта челюсти. Модель распиливают на 2 части, в большую устанавливают стержень оканчивающийся шариком, в меньшую часть металлическую коробочку открытую сверху и имеющую крышку. Полимиризуют отдельно. Для фиксации шарнира по Оксману при ложном суставе применяется самотвердеющая пластмасса, ее кладут в коробочку а шарик смазывают вазелином.Больной делает жевательные движения энергично 15-30 мин. За это время шарик моделирует индивидуальный путь движения отломков.
Б) протез с двусуставным соединением. Применяется при большей смещаемости отломков. Протез изготавливается цельным по нему отливают фиксирующую модель ( как при починке) распиливают на 2 части, на язычной стороне высверливают углубление с пазом, берут стержень в виде гантели, кладут в пазы самотвердеющей пластмассы и устанавливают гантели. Закрывают специальными колпачками. После движения нижней челюсти 15-30 мин протез готов.
2. Основной деталью протеза по Вансштейну для лечения ложного сустава является пружина. Протез подготавливают из воска для фиксации пружины в протез Вансштейна используют трубки длина и внутренний диаметр – 1см , 2 мм.Концы трубки запаивают и припаивают проволоку для фиксации в гипсе. Вводят в толщину базиса с оральной стороны в нужные участки. Полимиризуют, готовый протез распиливают на 2 части по месту ложного сустава и вводят в трубку спираль.
3. основной деталью протеза по Гаврилову являются петли. Изготавливают протез из пластмассы отливают фиксирующую модель с язычной стороны в протезе создают ложе для шарнира, в него укладывают цепочку закрывая самотвердеющей пластмассой, разрезают по линии ложного сустава, бором освобождают петли. Петли располагаются в 2-х плоскостях. Одна петля вертикальная по величине соответствует вертикальному перемещению отломков, а вторая горизонтальная в виде кольца через которое проводят узкую вертикальную петлю.
Протезирование при неправильно сросшихся отломках.
несвоевременное или неправильное оказание специализированной помощи. Наиболее характерному признаку неправильно сросшихся переломов нч относится нарушение окклюзии. Для нормализации окклюзии необходимо – изготовление протеза с двойным зубным рядом (дублированный). Протез с дублированным зубным рядом изготавливают при неправильно сросшихся отломках и малом количестве оставшихся зубов находящихся вне окклюзии.Их используют для фиксации протеза с помощью опорно-удерживающих кламмеров. Можно фиксировать на телескопические коронки. Для выравнивания окклюзии можно применять несъемные протезы.
Репанирующие аппараты.
К ним относятся проволочные или пластмассовые шины для межчелюстного натяжения, аппараты с винтами, с внеротовыми рычагами, пружинящими петлями, наклонными плоскостями. Они действуют по принципу натяжения, давления на смещаемые отломки. Состоят из опорных частей и действующих.
1. Шина Тигерштедта №3 с зацепными петлями
2. Шина Ванкевич
3. Шина Вебера №3, 5
4. Аппарат Катца
5. Аппарат курляндского
6. Аппарат Грозовского
Для натяжения и вправления тугоподвижных отломков при засторелых переломах применяются следующие аппараты:
1. Аппарат катца с вне ротовыми рычагами на нижнюю челюсть. Применяется при наличии костного дефекта. Состоит из колец к щечным поверхностям которых припаивают трубки для вне ротовых рычагов. Рычаги выводят из полости рта огибая угол рта образуя пневмо петлю и вторую направляют в противоположную сторону. Аппарат катца активируется разведением в стороны вне ротовых стержней.Стержни широховаты их стягивают лигатурой.
2. Аппарат курляндского применяется при переломах в пределах зубного ряда. Состоит из капп на щечных поверхностях которых припаины сдвоенные трубки или соответствующих стерженьков. Изготавливают каппы припасовывают в полости рта, снимаю слепки с вч и нч. Модель нч распиливают в области перелома на 2 части и составляют в прикусе в окклюдаторе. Припаивая сдвоинные трубки горизонтально, подбирают стерженьки, затем трубки распиливают и каппу цементируют. Устанавливают пружинящую дугу для репозиции в виде петли. После ее удаления вставляют стерженьки в трубки.
3. Аппарат Грозовского на нч. Применяется при малом количестве зубов на обоих отломках. Аппарат состоит из мет капп с припаянными плоскими трубками и плечевых отростках с отверстиями для винтов. Репанирующее приспособление состоит из вне ротовых стержней, в которые вставляются втулки, на одном стержне гайка для закрепления толкающего винта, а на другом опорная площадка. Репозиция идет 2-3 дня, подкручивая винт. Затем одевают фиксирующие отростки.
Резекционные аппараты.
Аппараты замещающие дефекты зубного ряда ,заполняющие дефекты челюсти после операции.
Цель – восстановить функцию иногда удерживать отломки от смещения и мягких тканей лица от западания.
1. Непосредственные или иммидиат протезы. Изготавливают до операции и вводят в полость рта после резекции.
2. Последующие ,пострезекционные – изготавливают в ближайшее время или в отдаленные через 2-3 мес. Отечественный специалист первым предложивший замещающий протез при резекции половины вч – Оксман.Он предложил 3-х этапный метод изготовления для вч.
1 этап – изготовление фиксирующей части
2 этап- изготовление резекционной части, после отливки модели вч с фиксирующей пластинкой, на модели отмечают границы резекции. Крайний зуб срезают до уровня шейки чтоб закрыть кость слизистой в этом месте. Остальные зубы срезают до уровня основания альвеолярного отростка с вестибулярной стороны и небные до середины неба. Зачищают пластинку по месту соединения, устанавливают зубы, моделируют, полимиризуют и тд.
3 этап – изготовление оптурирующей части или превращение временного протеза в постоянный. По мере заживления раны тампоны удаляют и небную часть протеза покрывают валиком из самотвердеющей пластмассы, для получения отпечатков краев полости и разобщение ротовой и носовой полостей. Через 1-2 мин вынимают и обрабатывают.
Изготовление протеза при резекции половины нч 2 этапа. Трудность в более сложной фиксации так как замещающая часть находится в одной стороне, более массивная не имеет костной опоры. Здоровая часть смещена средней линии ,нарушена окклюзия. Это положение может закрепится рубцами. Чтобы предупредить это осложнение на фиксирующей пластинке устанавливают наклонную плоскость.
1 этап – изготовление коронок, фиксирующей пластинки с кламерами и наклонной плоскостью.
2 этап – изготовление резекционной части. Базис утолщают наружу и удлиняют позади зубных рядов для поддержания мягких тканей в области угла челюсти.
Формирующие аппараты.
Применяют при повреждение мягких тканей полости рта и при ротовой области. Служат опорой для мягких тканей, замещают дефекты зубного ряда кости, формируют пластический материал, образуют ложе для протеза, предупреждают образование рубцов. Без них мягкие ткани сморщиваются, западают лицо теряет естественную форму поэтому их нужно изготавливать до операции. Формирующие аппараты состоят из фиксирующих, замещающих и формирующих элементов в виде утолщенных базисов против участков подлежащих формированию. Они могут быть съемными и комбинированными, с сочетаниями в виде коронок и укрепленных на них съемных формирующих элементов.
1. При пластике переходной складки в преддверии полости рта наслаивают термомассу на край протеза или шины обращенной в сторону раны. Можно использовать проволочную шину выгибая ее по зубной дуге с петлями для наслоения термомассы.
2. При частичной потере зубов в протезировании съемным протезам к вестибулярному краю против операционного поля припаивают зигзаго-образную проволоку на проволоку на которую наслаивают термомассу.
3. Формирующий аппарат по Шуру. Отечественный специалист первым разработавший замещающий протез при полном удалении верхней челюсти Шур. К пост резекционным аппаратам относится- комбинированный протез Шура.Шур рекомендует формирующий протез верхней челюсти изготавливать с пальцевидными отростками в задней его части, по ним создают карманы (ниши) в задних отделах щек путем пересадки кожи, это обеспечивает фиксацию протеза в его задней части, передняя часть протеза фиксируется специальным внеротовым стержнем прикрепленным к гипсовой головной повязке. В дальнейшем передняя часть протеза фиксируется рубцами образовавшимися вокруг протеза в пост резекционном периоде. Протез такой конструкции может быть применен после односторонней и двусторонней резекции беззубой верхней челюсти. Его изготовление и пересадка кожи проводится через 3-4 месяца после резекции верхней челюсти методом отдаленного протезирования. При обширных дефектах челюсти и большом объеме формирующего протеза или при микростомии их делают складными или разборными.
Последнее изменение этой страницы: 2016-08-26; Нарушение авторского права страницы
Ложный сустав (псевдоартроз) — стойкая ненормальная подвижность на любом протяжении нижней челюсти вследствие отсутствия консолидации в месте перелома в течении двойного-тройного срока, необходимого в среднем для нормального заживления. Причины образования ложного сустава могут быть общими и местными. К общим следует отнести заболевания, снижающие реактивность организма и нарушающие репаративные процессы в кости (туберкулез, авитаминозы, дистрофии, сосудистые заболевания, нарушение обмена веществ, болезни желез внутренней секреции).
Местными факторами являются: 1) несвоевременное вправление отломков, недостаточная иммобилизация, или наоборот, длительная без достаточных оснований, ранее снятие шины; 2) обширные разрывы мягких тканей и внедрение (интерпозиция) их между отломками; 3) переломы челюстей с дефектом костной ткани более 2 см; 4) отслоение надкостницы на большом протяжении челюсти; 5) длительно протекающие травматические остеомиелиты челюсти.
Классификация ложных суставов нижней челюсти (по И.М.Оксману).
1.Оба фрагмента имеют по 3—4 зуба:
а) с дефектом челюсти до 2 см;
б) с дефектом челюсти более 2 см.
2.Оба фрагмента имеют 1—2 зуба.
3.Дефекты нижней челюсти с беззубыми фрагментами:
а) с одним беззубым фрагментом;
б) с обоими беззубыми фрагментами.
4. Двусторонний дефект нижней челюсти:
а) при наличии зубов на среднем фрагменте, но при отсутствии их на боковых отломках;
б) при наличии зубов на боковых отломках и отсутствииих на среднем.
В.Ю. Курляндский рассматривает три группы ложных суставов:
1) несросшиеся переломы в пределах зубного ряда при наличии зубов на отломках; 2) несросшиеся переломы в пределах зубного ряда при наличии беззубых отломков; 3) несросшиеся переломы за зубным рядом.
Основной принцип протезирования больных с ложным суставом нижней челюсти заключается в том, что части протеза, располагающиеся на отломках челюсти, соединяют подвижно так, чтобы они не препятствовали смещению отломков. Замещение дефектов зубного ряда у больных с несросшимися переломами нижней челюсти обычными протезами приведет к функциональной перегрузке опорных зубов. Несъемный мостовидный протез показан в случае, если анатомо-функциональные нарушения при ложном суставе практически отсутствуют, на отломках имеются устойчивые зубы в достаточном количестве, тогда изготавливают мостовидный протез на спаянных коронках, по 2-3 с обеих сторон протеза, и он выполняет роль шины. Съемный пластиночный протез без шарнира можно применять только при смещении отломков к средней линии без вертикальных движений. Например, в случае дефекта подбородочной части нижней челюсти.
Выбор конструкции шарнирного протеза определяется клинической картиной. Наличие на отломках достаточного количества зубов со здоровым пародонтом, незначительная подвижность отломков, их правильное положение позволяют применять шарнирные мостовидные протезы.
Несъемные шарнирные мостовидные протезы.
Показания к применению: дефекты 1 группы 1 подгруппы.
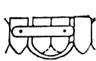
Шарниры Коппа: фиксируются на коронках или на искусственных металлических зубах.
а) для вертикальных смещений;
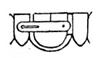
б) для вертикальных и горизонтальных смещений;

в) для горизонтальных смещений и поворотов по оси.
Обеспечивает смещаемость частей протеза в вертикальном направлении. Амплитуда движений зависит от величины пазов в гильзе.
Небольшое число зубов на челюсти, значительная амплитуда смещения отломков, нарушение соотношения зубных рядов, локализация ложного сустава в боковом отделе нижней челюсти служат показанием для протезирования съемным пластиночным протезом с шарнирным соединением его частей.
Шарнирные протезы при ложных суставах нижней челюсти (по И.М.Оксману).
Б.М.Костур и В.А.Меняева предложили соединять части съемных пластиночных протезов при ложных суставах магнитами, с учетом того, что два магнита диаметром 3мм и толщиной 2,5мм, изготовленные из самарий-кобальта, притягиваются с силой 196 Н (20 кг)
Показания к применению: для фиксации съемного пластиночного протеза к опорному зубу на малом отломке и для предотвращения его расшатывания при жевании.
(со спиральной пружиной, которая фиксируется в трубках обоих частей протеза).
(с проволочными петлями). При большой амплитуде смещения в ложном суставе одну из петель делают трапециевидной, подошва этой трапеции (петли) по размеру соответствует размаху смещения отломков.
Протезирование при неправильно сросшихся переломах.
Несвоевременное или неквалифицированное оказание специализированной помощи больным с переломами челюстей приводит к сращению отломков в порочном положении, а рана мягких тканей заживает с образованием грубых рубцов, ограничивающих движение нижней челюсти, губ, щек, языка.
Неправильно сросшиеся отломки могут быть смещены в вертикальном, горизонтальном или трансверзальном направлении, иногда в двух-трёх направлениях одновременно.
По степени окклюзионных нарушений в горизонтальной: плоскости различают три группы больных. У больных первой группы окклюзионныеконтакты сохраняются в виде бугоркового смыкания, второй — зубы смыкаются только боковыми поверхностями, а у больных третьей группы полностью отсутствует смыкание зубов.
Методы лечения неправильно сросшихся переломов челюстей могут быть хирургическими, протетическими, ортодонтическими и аппаратурно-хирургическими
При невозможности хирургического лечения (состояние больного, отказ от операции, незначительность смещения), восстановление нормальной окклюзии осуществляют при помощи ортодонтического лечения – перемещением зубов. Используют аппараты, повышающие прикус, и в целом механически действующие съемные и несъемные аппараты. Ортопедическое лечение состоит в пришлифовывании выдвинутых зубов, протезирование съемными и несъемными протезами, повышающими прикус.
Несъемные металлические протезы (штампованные, цельнолитые, металлокерамические, металлопластмассовые коронки, мостовидные протезы) имеют свои особенности изготовления. Зубы могут пришлифоваться, депульпироваться, препарироваться под углом к оси зуба, при изготовлении коронок, шейки зубов не гравируют и не удлиняют.
Несъемные пластмассовые протезы:
Изготавливается без препарирования опорных зубов.
Протез Ревзина (б) при неправильном сращении отломков челюсти.
Показания к применению: те же, что и для каппы.
Съемные протезы – бюгельные или пластинчатые фиксируются опорно-удерживающими кламмерами, телескопическими коронками.
Показания к применению: перекрестный прикус, вследствие неправильного сращения перелома когда опорных зубов не смыкаются с зубами-антагонистами и их количество незначительно.
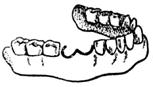
Съемный пластинчатый протез с базисом, размещенным на наклоненных зубах с вестибулярной стороны.
Показания к применению: при значительном язычном наклоне опорных зубов.
При бюгельном протезировании опорную дугу размещают также с вестибулярной поверхности альвеолярного отростка.
Ортопедические методы лечения при микростомии.
Сужение ротовой щели или микростома чаще всего бывает приобретенная после травмы, язвенно-некротических процессов (нома), при системной склеродермии и туберкулезной волчанке, как результат рубцовых изменений вследствие ожогов и пластических операций. Если микростома возникает в раннем возрасте, то приводит к деформации зубочелюстной системы. Врожденная и наследственная микростомия встречается редко.
Необходимо выяснить в первую очередь возможности расширения ротовой щели оперативным путем, что не всегда возможно из-за плохого общего состояния больного.
Аппараты для механотерапии при микростоме.

Это могут быть специальные винты или параллельные стержни, концы которых сближаются резиновыми кольцами. Можно пользоваться пружинами, положенными между пелотами, и изогнутыми аналогично ортодонтической расширяющей пластинке для верхней челюсти.
Показания к применению: для тренировки и растяжения тканей приротовой области.
Работа аппарата осуществляется наличием пружинистого завитка на нижнем конце остова и надеваемых резиновых колец на крючки, расположенные на ребрах остова. Для усиления действия аппарата больной может сам сдавливать остов, чем еще больше раздвигаются верхние концы аппарата, на которые надеты наконечники.
Протезирование при микростоме.
Протезирование при микростоме применяют в случаях, когда механотерапия не дала результатов и пациент отказывается от операции.
Протезы В.Ю.Курляндского при микростоме:
Ортопедическое лечение ложных суставов
ПРОТЕЗЫ ПРИ ЛОЖНЫХ СУСТАВАХ
При наличии дефекта костного вещества челюсти или защемлении мягких тканей между отломками консолидации отломков обычно не происходит, а образуется так называемый ложный сустав. В таких случаях изготовление протеза на нижнюю челюсть связано с большими затруднениями.
Протез должен быть изготовлен так, чтобы в области образовавшегося ложного сустава он имел подвижное соединение, не ограничивающее движений костных отломков. Для этой цели Б. Р.
Вайнштейн предложил съемный протез из двух частей, в толще которого находится пружина соответственно ложному суставу (рис. 125).
Этот протез изготовляют следующим образом. Снимают слепки с челюстей, отливают модели, определяют центральное смыкание челюстей и фиксируют модели в окклюдаторе.
На опорные зубы изготовляют кламмеры и устанавливают , на воске искусственные зубы.
По линии соединения отломков в середине каждой части воскового шаблона устанавливают горизонтально встречные трубки с внутренним диаметром 2 мм. Дистальные концы трубок запаивают.
Во избежание смещения трубок во время замены воска пластмассой к ним с наружной поверхности припаивают проволоки для фиксации в гипсе. Затем протез гипсуют, формуют из пластмассы и отделывают, как обычно. После отделки протез разрезают по линии соединения отломков и в трубки вставляют стальную пружину соответственно диаметру и длине трубок.
ЧЕЛЮСТНОЕ ПРОТЕЗИРОВАНИЕ. ПРОТЕЗИРОВАНИЕ ПРИ ДЕФЕКТАХ НИЖНЕЙ ЧЕЛЮСТИ
Иногда при переломах челюстей, несмотря на проведенное лечение, отломки не срастаются и остаются подвижными. При повреждении челюсти с дефектом кости более 2 см сращение обычно не наступает. Когда лечение переломов челюсти с дефектом кости до 1—2 см не заканчивается костным сращением, говорят о несросшихся переломах или ложных суставах.
Ложные суставы нижней челюсти и их ортопедическое лечение
Причины образования ложных суставов могут быть общими и местными. К общим причинам относятся: специфические инфекции (туберкулез, сифилис), авитаминоз, дистрофия, нарушения обмена веществ и заболевания желез внутренней секреции, нарушение нервной трофики, сосудистые заболевания и др.
Местными факторами являются несвоевременное или неправильное вправление и иммобилизация отломков челюсти, обширные разрывы мягких тканей (мышц, фасций), внедрение их между отломками, отслоение надкостницы на большом протяжении, длительно протекающие и рецидивирующие остеомиелиты челюстей и др.
Наблюдаются больные, у которых образование костной мозоли протекает нормально, а затем она подвергается рассасыванию с образованием ложного сустава (так называемые вторичные ложные суставы). Морфологические исследования (Б. Н.
Бынин) выяснили некоторые особенности ложных суставов челюстей, в которых костные отломки соединены волокнистой соединительной тканью. Автору ни разу не удалось обнаружить наличие капсулы и хрящевой ткани.
В некоторых случаях наблюдалось избыточное разрастание соединительной ткани между концами отломков, что, по-видимому, мешало росту специфической остеоидной ткани. Отсутствие хрящевой и фиброзной ткани при ложном суставе челюсти дало основание Б. Н.
Бынину высказать предположение, что процесс срастания костных отломков челюсти проходит только две стадии — фибробластическую и остеобластическую, минуя хондробластическую, соответственно фило- и онтогенетическому развитию челюстных костей.
Известно, что нижняя челюсть принадлежит к покровным костям и в своем фило- и онтогенетическом развитии проходит только две стадии — перепончатую и костную, минуя хрящевую. Таким образом, при задержке развития костной мозоли на челюсти процесс останавливается на фибробластическом срастании отломков без хрящевых образований.
Лучший функциональный эффект при ложных суставах или несросшихся переломах нижней челюсти достигается при помощи костной пластики с последующим протезированием дефектов зубного ряда.
Протезирование при ложных суставах без восстановления целости кости следует проводить тогда, когда не показана операция пластики или она надолго откладывается при слабости и истощении организма, а также при категорическом отказе больного.
В этих случаях протезирование носит временный характер и ставит своей целью сохранить правильное положение отломков челюсти и устойчивость оставшихся зубов до того момента, когда станет возможной костная пластика.
Выбор конструкции протеза зависит от характера клинической картины. При первой группе, когда на челюстных отломках имеются по 3—4 зуба с дефектом кости 1—2 см, может быть применен несъемный мостовидный протез с большим количеством опорных зубов (по 2—3 зуба на каждом отломке).
Если дефект кости превышает 2 см, применение несъемного протеза с жесткой фиксацией может привести к функциональной перегрузке опорных зубов и развитию первичного травматического синдрома (Е. И. Гаврилов) или к поломке протеза. Лучшим решением вопроса явится применение шарнирных протезов (рис. 324).
Они состоят из двух частей, соединенных между собой шарниром с вертикальной подвижностью.
В случаях, относящихся ко второй группе, когда на костных отломках имеется по 1—2 зуба, показан съемный шарнирный протез (3. В. Копп, И. М. Оксман, Е. И. Гаврилов, В. Р. Вайнштейн) (рис. 325). Наиболее подвижной формой соединения частей протеза между собой является шарообразное (односуставное и двухсуставное) соединение.
При двухсуставном соединении важное значение имеют длина стержня и диаметр шарика. С увеличением длины стержня или диаметра шарика увеличивается степень смещаемости частей протеза.
Допускается толщина стержня из нержавеющей стали в пределах 1—2 мм в зависимости от массивности протеза.
Шарообразное соединение изготовляется стандартно со стержнем длиной 3—4 мм, толщиной 1—2 мм и диаметром шарика 4—5 мм.
Челюстно-лицевое протезирование.
Ложный сустав (псевдоартроз) — стойкая ненормальная подвижность на любом протяжении нижней челюсти вследствие отсутствия консолидации в месте перелома в течении двойного-тройного срока, крайне важного в среднем для нормального заживления.
Причины образования ложного сустава бывают общими и местными.
К общим следует отнести заболевания, снижающие реактивность организма и нарушающие репаративные процессы в кости (туберкулез, авитаминозы, дистрофии, сосудистые заболевания, нарушение обмена веществ, болезни желез внутренней секреции).
Следующее осложнение при переломах челюстей — травматический гайморит (верхнечелюстной синусит)
Является осложнением перелома верхней челюсти или скуловой кости. Осложнение развивается, если при переломе указанных костей образуются мелкие костные осколки, которые смещаются в верхнечелюстную пазуху вместе с инородными телами, осколками зубов. При повреждении стенок пазухи её слизистая оболочка отслаивается и разрывается. Скелетированные участки пазухи покрываются грануляционной тканью, которая, созревая, превращается в рубцовую. Внутри её могут быть замурованы инородные тела. В пазухе развиваются полипы. Вколоченные в пазуху костные фрагменты могут срастаться. Покрываясь слизистой оболочкой, они образуют самостоятельные изолированные полости, которые могут нагнаиваться. Больные жалуются на плохое самочувствие, быструю утомляемость, затруднённое носовое дыхание на стороне перелома, гнойное с неприятным запахом отделяемое из половины носа, головную боль и чувство тяжести в области верхней челюсти, усиливающееся при наклоне головы вперёд. Некоторые больные указывают на свищ с гнойным отделяемым во рту или в подглазничной (скуловой) области, периодическое припухание мягких тканей в области верхней челюсти. При осмотре может быть выявлена деформация средней зоны лица, на коже определяются рубцы или свищи со скудным гнойным отделяемым в подглазничной (скуловой) области. При передней риноскопии отмечается гипертрофия носовых раковин, гиперемия слизистой оболочки носовых ходов и раковин. Под средней носовой раковиной может быть гной, выделяющийся из соустья пазухи. В полости рта также могут быть свищи и рубцы, деформация альвеолярного отростка. На рентгенограммах придаточных пазух носа определяется неравномерное снижение прозрачности верхнечелюстной пазухи. Могут быть видны тени инороднъгх тел. Конфигурация пазухи на стороне поражения чаще изменена за счёт деформации её костных стенок, отдельные участки которых могут отсутствовать. Лечение Лечение больных с хроническим травматическим верхнечелюстным синуситом только оперативное. Проводят радикальную операцию гайморотомии с созданием искусственного соустья с нижним носовым ходом. Профилактикой развития хронического травматического верхнечелюстного синусита является своевременная и радикальная хирургическая обработка раны в области костей средней зоны лица, ревизия верхнечелюстной пазухи, иссечение её нежизнеспособной слизистой оболочки, формирование искусственного соустья с нижним носовым ходом.
Причины
Ложный сустав чаще возникает вследствие травматизации. Но существует и ряд других причин его формирования:
- Патологии обмена веществ (эндокринные нарушения, рахит, интоксикация, опухолевая кахексия).
- Хирургические осложнения (непрочная фиксация, резекция отломков при химической обработке).
- Неправильное послеоперационное лечение (ранняя нагрузка на сустав, снятие фиксатора раньше времени, прекращение приема назначенных врачом препаратов, частая смена гипсовой повязки).
- Большая дистанция между костными обломками.
- Инфицирование.
- Облучение.
- Наличие между костными отломками инородного тела.
- Применение антикоагулянтов, стероидных гормонов.
Классификация а.Э.Рауэра и м.Н.Михельсона
- расщелины язычка;
- расщелины язычка и мягкого неба – срединные;
- скрытая расщелина твердого неба;
- расщелины язычка, мягкого и твердого неба – односторонние;
- мягкое, твердое небо, альвеолярный отросток и губа — одно- и двусторонние;
- мягкое, твердое небо, альвеолярный отросток – односторонние.
Классификация еи. Немчиновой
1 группа — двусторонние сквозные несращения
2 группа — левосторонние сквозные несращения
3 группа — правосторонние сквозные несращения
4 группа — несквозные несращения неба
ПОДРОБНЕЕ ПРО: Хондропротекторы для суставов отзывы
Классификация М.Д.Дубова, 1960.
- Сквозные несращения всего неба и альвеолярного отростка — односторонние, двусторонние
- Несквозные несращения неба, не сочетающиеся с несращением альвеолярного отростка) — полные — дефект небного язычка, всего твердого неба, неполные (частичные) – дефект в пределах мягкого неба.
- Скрытые – дефект сращения правой и левой половины костного или мышечного слоев неба (при целостности слизистой оболочки).
Классификация обтураторов по способу соединения фиксирующей и обтурирующей части
1й тип – жесткое соединение обтурирующей части с фиксирующей, моноблок /обтуратор Сюэрсена, Шредера/.
2й тип – полуподвижная обтурирующая часть /обтуратор Шильдского, Померанцевой-Урбанской/.
3й тип — подвижная обтурирующая часть /обтуратор Ильиной-Маркосян/.
4й тип – обтураторы без фиксирующего базиса (плавающие) /обтураторы Кеза, Часовской, Немчиновой/.
5й тип — приспособления для естественного и искусственного кормления детей в грудном возрасте.
Для лечение несращений неба существует два метода — хирургический (уранопластика, остеопластика) и ортопедический (обтураторы).
Внастоящее время средними сроками для оперативного вмешательства принято считать 8 -13 лет. Операции на верхней губе делают в возрасте 6-12 мес. В связи с отдалением сроков хирургического лечения возросла роль ортопедического вмешательства.
Первый обтуратор был предложен в 1561 годуАмбруазом Паре (1510-1590). По внешнему виду он напоминал форму запонки и мог разбираться на две части. Одна из пластин помещалась в носовой, а другая – в ротовой полости, соединялись они при помощи специальных щипцов.
В 1564 году Амбруазом Паре была предложена вторая конструкция обтуратора, на носовой поверхности которого был укреплен кусок губки. Губка проталкивалась в полость носа, где набухала и таким образом удерживала пластинку на месте.
Фошар (1728)видоизменил обтуратор Паре, заменив губку подвижными крыльями из слоновой кости. Крылья вставляли в дефект неба вертикально и посредством винта перемещали их в поперечное положение.
Делябар/1820/ предложил обтуратор с фиксирующей частью в виде металлической пластинки с кламмерами, шарнирно соединенной с обтурирующей частью из невулканизированного каучука.
Кингслей /1864/ изготовил обтуратор с подвижной небной занавеской, соединенной с фиксирующей часть посредством пружины.
Читайте также:


