Пристеночная микрофлора и дисбактериоз
Меню сайта
Пристеночная микрофлора кишечника препятствует проницаемости через слизистую оболочку болезнетворных микробов. Ее антибактериальная активность создается за счет синтеза органических кислот, в результате чего кислотность (рН) окружающей среды падает до значений 4,0-3,8. Такая низкая кислотность тормозит рост и размножение болезнетворных и гнилостных микроорганизмов, чувствующих себя прекрасно в щелочной среде, возникающей при гниении и брожении в кишечном тракте.
Таким образом, при нормальном уровне (количественном и качественном) полезная кишечная микрофлора препятствует росту и размножению болезнетворной (патогенной) микрофлоры и защищает организм от развития кишечных инфекций. Значительна роль бифидобактерий и в процессе переваривания пищи. Они способны усиливать гидролиз (расщепление) белков, сбраживать сахар, расщеплять жиры, растворять клетчатку, стимулировать перистальтику кишечника и обеспечивать нормальную эвакуацию его содержимого. Биологически активные вещества (БАВ), которые выделяют бифидобактерии, принимают активное участие в обменных процессах организма, снижают токсическую нагрузку на печень. Под их воздействием нормализуется состав крови (повышается содержание гемоглобина и снижается скорость оседания эритроцитов - СОЭ).
В последние годы обнаружена ещё одна важная роль бифидобактерий - способность воздействовать на липидный (жировой) обмен организма, путем снижения содержания холестерина в сыворотке крови и нормализации уровня циркулирующих в крови липопротеинов и фосфолипидов. Надо полагать, это не последнее открытие чудесных свойств и возможностей наших микроскопических друзей-симбионтов.
Таким образом, вышеперечисленные примеры участия микроорганизмов-симбионтов в жизнедеятельности организма -хозяина, свидетельствуют об огромном значении для человека такого симбиоза. С полной уверенностью можно сказать, что человек здоров, когда здорова и полноценна населяющая его кишечный тракт полезная микрофлора.
Здоровая симбионтная микрофлора - высокочувствительная индикаторная система, мгновенно реагирующая качественными и количественными сдвигами своего состава на изменение экологических условий в местах её обитания. При ухудшении экологических условий количество микрофлоры изменяется вплоть до полного исчезновения (элиминации), это приводит к бурному развитию болезнетворной флоры, дрожжеподобных грибов и грибов рода Кандида, что указывает на возникновение острого дисбактериоза.
По данным Российской Академии Медицинских Наук, почти 90% населения России в той или иной степени страдает дисбактериозами. Существует несколько групп причин, приводящих к дисбактериозам:
различные соматические инфекционные заболевания; прием антибиотиков; химио-, гормоно- и лучевая терапия; стрессовые ситуации; большие физические нагрузки и переутомление; неблагоприятная экологическая обстановка; социальные факторы (недоедание, недостаток витаминов, несбалансированное питание), переедание (употребление за один прием больших объемов пищи, вызывающее растяжение стенок желудка и нарушение ферментации пищевой смеси); алкоголизм; сезонные факторы (осенний и весенний); возраст.
Для современных российских условий характерен полный набор вышеперечисленных причин, вызывающий острые и хронические дисбактериозы. Если Вы - спортсмен, или просто активный в физическом отношении человек, то в этом списке сможете без труда найти целый ряд причин, по которым можете предполагать у себя наличие дисбиоза.
Нарушение равновесия "микрофлора - макроорганизм - окружающая среда" приводит к изменениям в сообществе живых организмов, населяющих кишечник, которые наступают задолго до клинических проявлений и служат предвестником отклонений в клинико-физиологическом статусе организма.
Частичная или полная элиминация бифидобактерий приводит к угнетению иммунологических сил организма, так как нарушаются процессы пищеварения, всасывания и всех видов обмена: снижается усвоение железа, кальция, страдает витаминосинтезирующая функция кишечной микрофлоры. Наступает так называемое "биотическое растормаживание", и происходит "нашествие" болезнетворной микрофлоры. На фоне снижения иммунологической защиты возникают условия для реализации патогенного действия "дремлющей" инфекции. Микроорганизмы, поселившиеся в кишечнике при дисбактериозе (атипичные формы), отличаются от нормальной микрофлоры по обмену веществ. Они не способны выполнять многие физиологические функции, присущие нормальной микрофлоре, и, в частности, утрачивается способность инактивировать токсические продукты кишечного содержимого. Нарушается поглощающая способность кишечника, что приводит к серьезным изменениям деятельности всего организма. Появляются такие клинические явления, как анемия, дистрофия, полигипоавитаминоз, которые могут повлиять на развитие многих заболеваний или отягощать течение болезни. Так, у детей младшего возраста дисбактериоз кишечника ведет к снижению всасывания кальция, поэтому рахит и недостаточное нарастание веса встречается у них в 10 раз чаще, чем у здоровых детей, и служит фоном для развития пневмонии.
Читайте больше >>>
Электротерапия
Все заболевания костно-мышечной системы могут быть разделены на воспалительные, дистрофические, травматические и опухолевые. В общем комплексе лечебно-восстановительных мероприятий при лечении больных первых .
Проведение комбинированной общей анестезии с применением наркотического анальгетика просидола
Проблема боли и анальгезии занимает одно из центральных мест в современной медицине и является предметом широкомасштабного мультидисциплинарного исследования (1, 2). В настоящее время эта проблема пережива .
Репарация ткани и раковое перерождение
Целью данного реферата является сравнение двух процессов - процесса злокачественного перерождения ткани и процесса репаративной регенерации. На первый взгляд в них нет ничего общего, хотя наверняка это .
Что понимают под дисбактериозом? Какие методы диагностики являются современными и достоверными? Какие лекарственные препараты применяются при дисбактериозе? Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых
Вкишечнике человека находится свыше 500 различных видов микробов, общее количество которых достигает 10 14 , что на порядок выше общей численности клеточного состава человеческого организма. Количество микроорганизмов увеличивается в дистальном направлении, и в толстой кишке в 1 г кала содержится 10 11 бактерий, что составляет 30% сухого остатка кишечного содержимого.
В тощей кишке здоровых людей находится до 10 5 бактерий в 1 мл кишечного содержимого. Основную массу этих бактерий составляют стрептококки, стафилококки, молочнокислые палочки, другие грамположительные аэробные бактерии и грибы. В дистальном отделе подвздошной кишки количество микробов увеличивается до 10 7 –10 8 , в первую очередь за счет энтерококков, кишечной палочки, бактероидов и анаэробных бактерий. Недавно нами было установлено, что концентрация пристеночной микрофлоры тощей кишки на 6 порядков выше, чем в ее полости, и составляет 10 11 кл/мл. Около 50% биомассы пристеночной микрофлоры составляют актиномицеты, примерно 25% — аэробные кокки (стафилококки, стрептококки, энтерококки и коринеформные бактерии), от 20 до 30% приходится на бифидобактерии и лактобациллы.
Количество анаэробов (пептострептококки, бактероиды, клостридии, пропионобактерии) составляет около 10% в тонкой и до 20% в толстой кишке. На долю энтеробактерий приходится 1% от суммарной микрофлоры слизистой оболочки.
До 90-95% микробов в толстой кишке составляют анаэробы (бифидобактерии и бактероиды), и только 5-10% всех бактерий приходится на строгую аэробную и факультативную флору (молочнокислые и кишечные палочки, энтерококки, стафилококки, грибы, протей).
Кишечные палочки, энтерококки, бифидобактерии и ацидофильные палочки обладают выраженными антагонистическими свойствами. В условиях нормально функционирующего кишечника они способны подавлять рост несвойственных нормальной микрофлоре микроорганизмов.
Площадь внутренней поверхности кишечника составляет около 200 м 2 . Она надежно защищена от проникновения пищевых антигенов, микробов и вирусов. Важную роль в организации этой защиты играет иммунная система организма. Около 85% лимфатической ткани человека сосредоточено в стенке кишечника, где продуцируется секреторный IgA. Кишечная микрофлора стимулирует иммунную защиту. Кишечные антигены и токсины кишечных микробов значительно увеличивают секрецию IgA в просвет кишки.
Расщепление непереваренных пищевых веществ в толстой кишке осуществляется ферментами бактерий, при этом образуются разнообразные амины, фенолы, органические кислоты и другие соединения. Токсические продукты микробного метаболизма (кадаверин, гистамин и другие амины) выводятся с мочой и в норме не оказывают влияния на организм. При утилизации микробами неперевариваемых углеводов (клетчатки) образуются короткоцепочечные жирные кислоты. Они обеспечивают клетки кишки энергоносителями и, следовательно, улучшают трофику слизистой оболочки. При дефиците клетчатки может нарушаться проницаемость кишечного барьера вследствие дефицита короткоцепочечных жирных кислот. В результате кишечные микробы могут проникать в кровь.
Под влиянием микробных ферментов в дистальных отделах подвздошной кишки происходит деконъюгация желчных кислот и преобразование первичных желчных кислот во вторичные. В физиологических условиях от 80 до 95% желчных кислот реабсорбируется, остальные выделяются с фекалиями в виде бактериальных метаболитов. Последние способствуют нормальному формированию каловых масс: тормозят всасывание воды и тем самым препятствуют излишней дегидратации кала.
В понятие дисбактериоза кишечника входит избыточное микробное обсеменение тонкой кишки и изменение микробного состава толстой кишки. Нарушение микробиоценоза происходит в той или иной степени у большинства больных с патологией кишечника и других органов пищеварения. Следовательно, дисбактериоз является бактериологическим понятием. Он может рассматриваться как одно из проявлений или осложнение заболевания, но не самостоятельная нозологическая форма.
Крайней степенью дисбактериоза кишечника является появление бактерий желудочно-кишечного тракта в крови (бактериемия) или даже развитие сепсиса.
Состав микрофлоры кишечника нарушается при болезнях кишечника и других органов пищеварения, лечении антибиотиками и иммунодепрессантами, воздействиях вредных факторов внешней среды.
Клинические проявления дисбактериоза зависят от локализации дисбиотических изменений.
При дисбактериозе тонкой кишки численность одних микробов в слизистой оболочке тонкой кишки увеличена, а других уменьшена. Отмечается увеличение Eubacterium (в 30 раз), α-стрептококков (в 25 раз), энтерококков (в 10 раз), кандид (в 15 раз), появление бактерий рода Acinetobacter и вирусов герпеса. Уменьшается от 2 до 30 раз количество большинства анаэробов, актиномицетов, клебсиелл и других микроорганизмов, являющихся естественными обитателями кишечника.
Причиной дисбактериоза могут быть: а) избыточное поступление микроорганизмов в тонкую кишку при ахилии и нарушении функции илеоцекального клапана; б) благоприятные условия для развития патологических микроорганизмов в случаях нарушения кишечного пищеварения и всасывания, развития иммунодефицита и нарушений проходимости кишечника.
Повышенная пролиферация микробов в тонкой кишке приводит к преждевременной деконъюгации желчных кислот и потере их с калом. Избыток желчных кислот усиливает моторику толстой кишки и вызывает диарею и стеаторею, а дефицит желчных кислот приводит к нарушению всасывания жирорастворимых витаминов и развитию желчнокаменной болезни.
Бактериальные токсины и метаболиты, например фенолы и биогенные амины, могут связывать витамин В12.
Некоторые микроорганизмы обладают цитотоксическим действием и повреждают эпителий тонкой кишки. Это ведет к уменьшению высоты ворсинок и углублению крипт. При электронной микроскопии выявляется дегенерация микроворсинок, митохондрий и эндоплазматической сети.
Состав микрофлоры толстой кишки может меняться под влиянием различных факторов и неблагоприятных воздействий, ослабляющих защитные механизмы организма (экстремальные климатогеографические условия, загрязнение биосферы промышленными отходами и различными химическими веществами, инфекционные заболевания, болезни органов пищеварения, неполноценное питание, ионизирующая радиация).
В развитии дисбактериоза толстой кишки большую роль играют ятрогенные факторы: применение антибиотиков и сульфаниламидов, иммунодепрессантов, стероидных гормонов, рентгенотерапия, хирургические вмешательства. Антибактериальные препараты значительно подавляют не только патогенную микробную флору, но и рост нормальной микрофлоры в толстой кишке. В результате размножаются микробы, попавшие извне, или эндогенные виды, устойчивые к лекарственным препаратам (стафилококки, протей, дрожжевые грибы, энтерококки, синегнойная палочка).
Клинические проявления чрезмерного роста микроорганизмов в тонкой кишке могут полностью отсутствовать, выступать в качестве одного из патогенетических факторов хронической рецидивирующей диареи, а при некоторых болезнях, например, дивертикулезе тонкой кишки, частичной кишечной непроходимости или после хирургических операций на желудке и кишечнике, приводить к тяжелой диарее, стеаторее и В 12 -дефицитной анемии.
Особенностей клинического течения заболевания у больных с различными вариантами дисбактериоза толстой кишки, по данным бактериологических анализов кала, в большинстве случаев установить не удается. Можно отметить, что больные хроническими заболеваниями кишечника чаще инфицируются острыми кишечными инфекциями по сравнению со здоровыми. Вероятно, это связано со снижением у них антагонистических свойств нормальной микрофлоры кишечника и, прежде всего, частым отсутствием бифидобактерий.
Особенно большую опасность представляет псевдомембранозный колит, развивающийся у некоторых больных, длительно лечившихся антибиотиками широкого спектра действия. Этот тяжелый вариант дисбактериоза вызывается токсинами, выделяемыми синегнойной палочкой Clostridium difficile, которая размножается в кишечнике при угнетении нормальной микробной флоры.
Очень редко наблюдается молниеносное течение псевдомембранозного колита, напоминающее холеру. Обезвоживание развивается в течение нескольких часов и заканчивается летальным исходом.
Таким образом, оценка клинической значимости дисбиотических изменений должна основываться прежде всего на клинических проявлениях, а не только на результатах исследования микрофлоры кала.
Диагностика дисбактериоза представляет собой сложную и трудоемкую задачу. Для диагностики дисбактериоза тонкой кишки применяют посев сока тонкой кишки, полученного с помощью стерильного зонда. Дисбактериоз толстой кишки выявляют с помощью бактериологических исследований кала.
Микробная флора образует большое количество газов, в том числе водорода. Это явление используют для диагностики дисбактериоза. Концентрация водорода в выдыхаемом воздухе натощак находится в прямой зависимости от выраженности бактериального обсеменения тонкой кишки. У больных с заболеваниями кишечника, протекающими с хронической рецидивирующей диареей и бактериальным обсеменением тонкой кишки, концентрация водорода в выдыхаемом воздухе значительно превышает 15 ppm.
Для диагностики дисбактериоза применяют также нагрузку лактулозой. В норме лактулоза не расщепляется в тонкой кишке и метаболизируется микробной флорой толстой кишки. В результате количество водорода в выдыхаемом воздухе повышается (рис. 1).
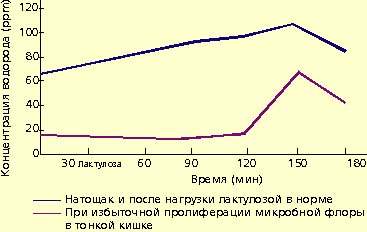 |
| Рисунок 1. Концентрация водорода в выдыхаемом воздухе |
Наиболее частыми бактериологическими признаками дисбактериоза толстой кишки являются отсутствие основных бактериальных симбионтов — бифидобактерий и уменьшение количества молочнокислых палочек. Увеличивается количество кишечных палочек, энтерококков, клостридий, стафилококков, дрожжеподобных грибов и протея. У отдельных бактериальных симбионтов появляются патологические формы. К ним относятся гемолизирующая флора, кишечные палочки со слабо выраженными ферментативными свойствами, энтеропатогенные кишечные палочки и т. д.
Углубленное изучение микробиоценоза показало, что традиционные методы не позволяют получить истинную информацию о состоянии микрофлоры кишечника. Из 500 известных видов микробов в целях диагностики обычно изучаются лишь 10-20 микроорганизмов. Важно, в каком отделе — в тощей, подвздошной или толстой кишках — исследуется микробный состав. Поэтому перспективы разработки клинических проблем дисбактериоза в настоящее время связывают с применением химических методов дифференциации микроорганизмов, позволяющих получить универсальную информацию о состоянии микробиоценоза. Наиболее широко для этих целей используются газовая хроматография (ГХ) и газовая хроматография в сочетании с масс-спектрометрией (ГХ-МС). Этот метод позволяет получить уникальную информацию о составе мономерных химических компонентов микробной клетки и метаболитов. Маркеры такого рода могут быть определены и использованы для детектирования микроорганизмов. Главным преимуществом и принципиальным отличием этого метода от бактериологических является возможность количественного определения более 170 таксонов клинически значимых микроорганизмов в различных средах организма. При этом результаты исследования могут быть получены в течение нескольких часов.
Проведенные нами исследования микробиоценоза в крови и биоптатов слизистой оболочки тонкой и толстой кишок у больных с синдромом раздраженного кишечника позволили обнаружить отклонения от нормы до 30-кратного увеличения или уменьшения многих компонентов. Существует возможность оценки изменений микрофлоры кишечника на основании данных анализа крови методом ГХ-МС-микробных маркеров.
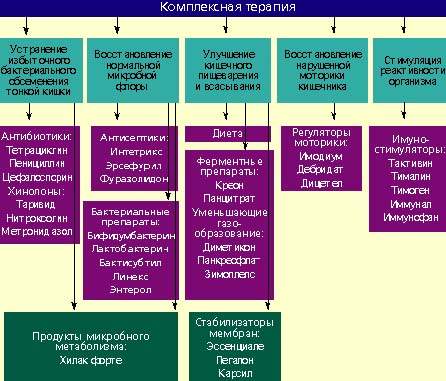 |
Лечение дисбактериоза должно быть комплексным (схема) и включать в себя следующие мероприятия:
- устранение избыточного бактериального обсеменения тонкой кишки;
- восстановление нормальной микробной флоры толстой кишки;
- улучшение кишечного пищеварения и всасывания;
- восстановление нарушенной моторики кишечника;
- стимулирование реактивности организма.
Антибактериальные препараты необходимы в первую очередь для подавления избыточного роста микробной флоры в тонкой кишке. Наиболее широко применяются антибиотики из группы тетрациклинов, пенициллинов, цефалоспорины, хинолоны (таривид, нитроксолин) и метронидазол.
Однако антибиотики широкого спектра действия в значительной степени нарушают эубиоз в толстой кишке. Поэтому они должны применяться только при заболеваниях, сопровождающихся нарушениями всасывания и моторики кишечника, при которых, как правило, отмечается выраженный рост микробной флоры в просвете тонкой кишки.
Антибиотики назначают внутрь в обычных дозах в течение 7–10 дней.
При заболеваниях, сопровождающихся дисбактериозом толстой кишки, лечение лучше проводить препаратами, которые оказывают минимальное влияние на симбионтную микробную флору и подавляют рост протея, стафилококков, дрожжевых грибов и других агрессивных штаммов микробов. К ним относятся антисептики: интетрикс, эрсефурил, нитроксолин, фуразолидон и др.
При тяжелых формах стафилококкового дисбактериоза применяют антибиотики: таривид, палин, метронидазол (трихопол), а также бисептол-480, невиграмон.
Антибактериальные препараты назначают в течение 10–14 дней. В случае появления в кале или кишечном соке грибов показано применение нистатина или леворина.
У всех больных с диареей, ассоциированной с антибиотиками, протекающей с интоксикацией и лейкоцитозом, возникновение острой диареи следует связывать с Cl. difficile.
В этом случае срочно делают посев кала на Cl. difficile и назначают ванкомицин по 125 мг внутрь 4 раза в сутки; при необходимости доза может быть увеличена до 500 мг 4 раза в день. Лечение продолжают в течение 7-10 суток. Эффективен также метронидазол в дозе 500 мг внутрь 2 раза в сутки, бацитрацин по 25 000 МЕ внутрь 4 раза в сутки. Бацитрацин почти не всасывается, в связи с чем в толстой кишке можно создать более высокую концентрацию препарата. При обезвоживании применяют адекватную инфузионную терапию для коррекции водно-электролитного баланса. Для связывания токсина Cl. difficile используют холестирамин (квестран).
Живые культуры нормальной микробной флоры выживают в кишечнике человека от 1 до 10% от общей дозы и способны в какой-то мере выполнять физиологическую функцию нормальной микробной флоры. Бактериальные препараты можно назначать без предварительной антибактериальной терапии или после нее. Применяют бифидумбактерин, бификол, лактобактерин, бактисубтил, линекс, энтерол и др. Курс лечения длится 1-2 месяца.
Возможен еще один способ устранения дисбактериоза — воздействие на патогенную микробную флору продуктами метаболизма нормальных микроорганизмов. К таким препаратам относится хилак форте. Он создан 50 лет назад и до настоящего времени применяется для лечения больных с патологией кишечника. Хилак форте представляет собой стерильный концентрат продуктов обмена веществ нормальной микрофлоры кишечника: молочной кислоты, лактозы, аминокислот и жирных кислот. Эти вещества способствуют восстановлению в кишечнике биологической среды, необходимой для существования нормальной микрофлоры, и подавляют рост патогенных бактерий. Возможно, продукты метаболизма улучшают трофику и функцию эпителиоцитов и колоноцитов. 1 мл препарата соответствует биосинтетическим активным веществам 100 млрд. нормальных микроорганизмов. Хилак форте назначают по 40–60 капель 3 раза в день на срок до 4 недель в сочетании с препаратами антибактериального действия или после их применения.
Совсем недавно появились сообщения о возможности лечения острой диареи, ассоциированной с антибактериальной терапией и Cl. difficile, большими дозами пре- и пробиотиков.
У больных с нарушением полостного пищеварения применяют креон, панцитрат и другие панкреатические ферменты. С целью улучшения функции всасывания назначают эссенциале, легалон или карсил, т. к. они стабилизируют мембраны кишечного эпителия. Пропульсивную функцию кишечника улучшают имодиум (лоперамид) и тримебутин (дебридат).
Для повышения реактивности организма ослабленным больным целесообразно применять тактивин, тималин, тимоген, иммунал, иммунофан и другие иммуностимулирующие средства. Курс лечения должен составлять в среднем 4 недели. Одновременно назначаются витамины.
Первичная профилактика дисбактериоза представляет очень сложную задачу. Ее решение связано с общими профилактическими проблемами: улучшением экологии, рациональным питанием, улучшением благосостояния и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментов, нарушающих эубиоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микробиоценоза.
Ребенок, развиваясь в полости матки, является стерильным. Но проходя по родовым путям, ребенок начинает контактировать с различными микроорганизмами, и этот контакт продолжается в течение всей жизни. В норме организм человека содержит сотни видов микробов.
Что такое микрофлора человека
Микроорганизмы, которые постоянно заселяют организм человека, входят в состав его микрофлоры. В количественном и качественном соотношении микрофлора кишечника отличается от микрофлоры полости рта, кожи, дыхательных путей или влагалища. Причина этому – разные условия на коже и слизистых оболочках различных участков тела.
Нормальная микрофлора, в первую очередь, является фактором естественной резистентности организма, защищает нас от различных инфекций. А если на смену привычным для нас микроорганизмам приходят несвойственные, то возрастает риск развития инфекций.
В некоторых условиях (например, в результате воздействия ионизирующего облучения) резко снижается естественная резистентность организма, и тогда представители нормальной микрофлоры (кроме бифидобактерий) могут вызывать различные эндогенные инфекции – цистит, ангину, менингит, аппендицит, абсцесс, сепсис и другие.
Нормальная микрофлора различных участков тела
Больше всего бактерий живет на кожных покровах, в желудочно-кишечном тракте, мочеполовой системе и воздухоносных путях. Кровь, спинномозговая жидкость, глубокие ткани, синовиальные жидкости в норме стерильны, определение в них бактерий имеет диагностическое значение.
- Среди бактерий, обитающих на коже, доминируют эпидермальный и сапрофитный стафилококки, грибы рода Candida.
- Основная масса микрофлоры ротоглотки и носоглотки – зеленящий стрептококк, также могут встречаться коринебактерии, нейссерии, стафилококки. Слизистая оболочка гортани, трахеи, бронхов и альвеолы в норме не содержат микроорганизмов.
- Микрофлора мочеполового тракта представлена дифтероидами, стафилококками, микобактериями, стрептококками, фузобактериями и бактероидами. Во влагалище здоровых женщин должны преобладать молочнокислые палочки Додерлейна и дифтероиды.
- В ротовой полости чаще всего обитают стафилококки, стрептококки, лактобактерии, грибы Candida, спирохеты.
- Пищевод у здоровых людей свободен от микроорганизмов или их там очень мало.
- В желудке прижились дрожжи, лактобактерии, грибы, сарцины, кампилобактерии, стафилококки, стрептококки.
- Микрофлора тонкого кишечника представлена энтерококками, лактобактериями, бифидобактериями, кишечной палочкой.
- Микрофлора толстого кишечника наиболее обильна и многообразна. Ей посвящена отдельная статья.
Что такое дисбактериоз
Дисбактериоз – изменение количественного и качественного соотношения нормальной микрофлоры организма.
При дисбактериозе уменьшается количество свойственных данному участку тела микроорганизмов, а в большом количестве встречаются условно-патогенные бактерии или те, которые могут быть, но их допустимое количество значительно меньше.
Причины и формы дисбактериоза
Основная причина дисбактериоза – бесконтрольное применение антибиотиков, особенно имеющих широкий спектр действия.
Дисбактериоз может протекать и в тяжелой форме, проявляясь в виде отдельных самостоятельных заболеваний. К таким заболеваниям относят:
- стафилококковый сепсис;
- стафилококковую пневмонию;
- кандидомикоз;
- антибиотико-ассоциированные колиты (псевдомембранозный колит, стафилококковый).
Когда говорят про дисбактериоз, чаще всего имеют в виду дисбактериоз кишечника. Ведь микрофлора, обитающая в кишечнике, имеет множество функций, существенно влияет на наше общее состояние.
Лечение и профилактика дисбактериоза
Для лечений и предупреждения развития дисбактериоза широко применяют препараты, в состав которых входят микроорганизмы, продукты их жизнедеятельности, свойственные нормальной микрофлоре организма человека (пробиотики, эубиотики, пребиотики и синбиотики).
- Эубиотики – микроорганизмы, которые входят в состав нормальной микрофлоры организма (в первую очередь, толстого кишечника) – бифидобактерии и лактобациллы.
- Пробиотики – эубиотики, входящие в состав нормальной микрофлоры организма, которые добавляют к молочным продуктам или используют в виде чистой культуры (лактобактерин, бифидумбактерин, бификол).
- Пребиотики – неперевариваемые составляющие продуктов питания, которые выборочно стимулируют рост и активность эубиотиков (содержатся в репчатом луке, артишоке, чесноке, фасоли, кукурузных хлопьях).
- Синбиотики – комбинация пребиотиков и пробиотиков.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
В 1681 году А.В.Левенгук сделал эпохальное научное открытие. Он обнаружил микроорганизмы в фекалиях и выдвинул гипотезу о совместном существовании различных видов микроорганизмов в желудочно-кишечном тракте (ЖКТ). В дальнейшем воззрения на микрофлору человека менялись. От негативного мнения И.И.Мечникова, представлявшего причину инфекционных болезней совокупным воздействием на организм токсинов бактерий пищеварительного тракта, до резко позитивного мнения о той пользе, которую получает человек от совместного существования организма и бактерий.
В настоящее время микрофлору кишечника рассматривают как самостоятельный дополнительный многоклеточный орган, участвующий в гомеостазе – динамическом постоянстве внутренней среды организма, обеспечивающей сбалансированную работу всех органов и систем. Общая численность микроорганизмов, обитающих в различных отделах человеческого организма 10 15 (100 трлн) на 2 порядка больше, чем клеток человека. Вес нормальной микрофлоры составляет 5-6% веса организма. Из них 60% находится в желудочно-кишечном тракте, 15% – в респираторном тракте, 11% – в мочеполовой системе, 14% – на кожных покровах человека. В толстой кишке обитает более 1000 видов микробов. Причем, общее количество генов кишечной микробиоты (совокупности бактерий, вирусов, грибков и простейших, заселяющих полости и покровы человека)
10 6 ,что на 2 порядка больше, чем генов человека.
Нормальная микробиота кишечника – это1 800 родов и 15 000–36 000 видов бактерий. На питание микрофлоры расходуется около 20% питательных веществ, поступающих в кишечник и 10%, вырабатываемой организмом энергии.
Кишечная микрофлора состоит из двух взаимосвязанных популяций: полостная и пристеночная (мукозная) микрофлора. Мукозная микрофлора– это колонии бактерий, продуцируемые ими метаболиты, а также эпителиальные клетки, муцин бокаловидных клеток, фибробласты, лейкоциты, лимфоциты, иммунные клетки. Просветная микрофлора находится в просвете ЖКТ, не взаимодействует со слизистой оболочкой, более изменчива, зависит от поступления пищевых волокон. Нормальная микрофлора толстой кишки состоит из облигатной, факультативной и транзиторной флоры. Облигатная флора (постоянная), содержит бифидобактерии, лактобациллы, энтерококки, кишечную палочку, пропионибактерии, пептострептококки. Факультативная (непостоянная) – клостридии, стафилококки, протеи, дрожжеподобные грибы. Транзиторная (случайная) – синегнойную палочку, грибы рода Кандида, патогенные энтеробактерии.
Микрофлора желудочно-кишечного тракта многообразна.
Микрофлора полости рта – стрептококки, лактобациллы, нейссерии, вейонеллы, фузобактерии, бактероиды, бифидобактерии, стафилококки, грибы, простейшие и др.Микрофлора желудка и 12-перстной кишки – стрептококки, лактобациллы, энтерококки. Микрофлора тонкой кишки – стрептококки, лактобациллы, бифидобактерии. Микрофлора толстой кишки содержит анаэробы: бифидобактерии, бактероиды, пропионибактерии, пептострептококки, вейонеллы, эубактерии, фузобактерии, катенобактерии; микроаэрофиллы: лактобациллы и аэробы: эшерихии, молочнокислый стрептококк, фекальные стрептококки, стафилококки.
В норме в бактериоценозе толстой кишки детей 90-95% общего количества микроорганизмов составляют бифидобактерии, а у взрослых их уже не более 10%.
Функции кишечной микрофлоры это: защитная, пищеварительная, детоксикационная, антиканцерогенная, иммуногенная, генетическая, функции регуляции обмена холестерина и синтеза витаминов.
Что же такое дисбактериоз и когда он возникает?
Дисбактериоз (дисбиоз) – клинико-микробиологический синдром, характеризующийся стойкими и выраженными изменениями качественного и/или количественного состава микрофлоры кишечника, неисчезающими после устранения неблагоприятного фактора, сопровождающийся расширением сферы ее обитания (заселением тонкой кишки) и нарушением кишечных функций. Дисбактериоз кишечника всегда вторичен, возникает, обычно, на фоне неблагоприятных внешних факторов и патологических состояний, и, следовательно, не может являться основным диагнозом.
Причины дисбактериоза кишечника различны и многообразны. К ним относятся нерациональное питание и нерациональная антибиотикотерапия, хронические заболевания ЖКТ, острые инфекционные заболевания ЖКТ, гнойно-инфекционные заболевания, иммуннодефицитные состояния, стрессы.
Пути поддержки и коррекции кишечной микрофлоры: устранение причин дисбактериоза, пребиотики в питании, пробиотики в составе продуктов, пробиотики в составе препаратов, для младенцев – сохранение грудного вскармливания.
Пробиотики – препараты (лекарства), состоящие из живых непатогенных микроорганизмов. Существуют различные типы пробиотиков:
- монокомпонентные (бифидумбактерин, лактобактерин);
- поликомпонентные или симбиотики, содержащие несколько штаммов или видов бактерий (линекс);
- комбинированные – синбиотики, содержащие бактерии и ингредиенты, способствующие их росту или размножению (аципол, кипацид, нормоспектрум, бифидум-мульти);
- поликомпонентные комбинированные – симбиотик+синбиотик (бифиформ, бион);
- конкурентного действия, вытесняющие условно-патогенные и патогенные микробы (энтерол, бактисубтил, биоспорин, бактистатин).
Пребиотики – лекарственные средства, пищевые волокна или добавки к пище, не содержащие живых микроорганизмов, стимулирующие рост или размножение нормальной микрофлоры:
- олигосахариды – крупы, фасоль, молочные продукты;
- инулин – топинамбур, артишок, одуванчик;
- лактулоза – дюфалак, нормазе.
Решение проблемы дисбактериоза связано с необходимостью оберегать собственную микрофлору, способствовать улучшению экологии, питания, рациональному применению антибиотиков и других лекарственных средств.
Читайте также:


