Профилактика дисбактериоза перед путешествием
Профилактика кишечных инфекций очень важна. Инфекции, как и многие другие заболевания, сложно лечить, но довольно просто предупредить, используя простой свод гигиенических правил.
Эти меры профилактики знакомы всем с детства. Перед поездкой на море стоит еще раз о них вспомнить.
Причины кишечных инфекций у путешественников
Поездка на море – это не только долгожданный отпуск от работы и домашних хлопот. Это возможность для восполнения энергии и укрепления иммунитета.
Летом нужно набраться витаминов на весь следующий год. Это не сложно, ведь в тропических широтах глаза разбегаются от всевозможных плодов и фруктов.
Но в этом изобилии кроется подвох. На фруктах, овощах, зелени находятся микробы и токсины.
Не зря в большинстве случаев заражение кишечными инфекциями происходит именно летом – ведь зимой никому не приходит в голову кушать немытые магазинные фрукты.
Но висящие на дереве яблоки, абрикосы и виноград кажутся такими сочными, аппетитными и чистыми – на вид.
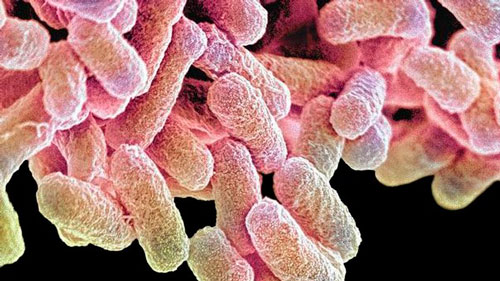
Но только на вид! На деле на их поверхности скопилась армия вредных бактерий, которые только и ждут шанса отправиться в кишечник беспечного человека.
В жару очень хочется напиться. Но что же делать, если бутилированной воды под руками не оказалось, а если и оказалось, то она давно нагрелась под лучами южного солнышка, в результате чего пить ее неприятно?
Может быть, можно напиться из этого родника? Водичка студеная, кристально прозрачная и… кишащая бактериями.
В жаркую погоду многие продукты быстро портятся, хотя на вид кажутся вполне пригодными к употреблению.
К тому же везде полно мух, которые являются переносчиками страшных кишечных инфекций.
Кишечные инфекции, сопровождаемые диарей и рвотой, конечно, очень неприятные напасти, но вдвойне хуже, если они застают человека в самое неудачное время – в поездке или на море.
Вместо приятного отдыха и времяпровождения придется тратить драгоценные деньки отпуска на лечение кишечника.
А ведь острые кишечные инфекции совсем не безобидны, оставляя после себя кучу проблем.
Наиболее грозное последствие – обезвоживание организма, которое чревато необратимыми изменениями в организме и даже может повлечь летальный исход.

Конечно, при правильном лечении современные препараты помогут за несколько дней преодолеть кишечную инфекцию и предупредить осложнения.
Но профилактика острых кишечных инфекций гораздо легче и приятнее.
Средства профилактики кишечных инфекций на море известны каждому, но, к сожалению, мало кто относится к ним с должным вниманием:
Вирус – причина испорченного отпуска
Кишечный грипп или ротавирусная инфекция напрасно считается детской болезнью, ведь заразиться этой вирусной кишечной инфекцией могут люди любого возраста.
Большое скопление народа на пляжах у моря способствует быстрому распространению болезни. От момента заражения до появления первых симптомов может пройти от нескольких часов до пяти дней.
Симптомы ротавирусной инфекции схожи с симптомами пищевого отравления:
Кишечная инфекция длится около недели, после чего вырабатывается иммунитет. Повторные заражения ротавирусной инфекцией редки, но случаются.
Во второй раз болезнь протекает значительно легче, больного может слегка подташнивать, температура и понос могут отсутствовать.
Но человек, который даже сам не понимает, что он болен, все это время является переносчиком вируса.
Лечение ротавирусной инфекции носит симптоматический характер. Больному следует давать лекарство для снижения температуры при превышении порога в 38,5 градуса, часто, но понемногу пить.
Для восполнения водно-солевого баланса организма и предотвращения обезвоживания можно применять препарат Регидрон.
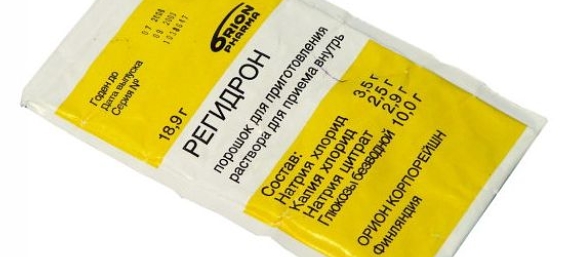
Если под руками этого лекарства не оказалось, то можно пить и обыкновенную минеральную воду без газа.
Для облегчения болей в животе, можно принимать спазмолитические препараты: Но-шпа, Спазмолгон.
Средства для устранения рвоты и диареи принимать не стоит, так как этими способами организм избавляется от накапливающихся в результате болезни токсинов.
Для скорейшего освобождения кишечника от вирусов и результатов их жизнедеятельности нужно принимать адсорбирующие средства, например, препараты Смекта, Энтеросгель.
Для профилактики перехода вирусной инфекции в бактериальную, поможет лекарство Энтерофурил. Это вполне безопасное противомикробное средство подойдет и для лечения детей.
В результате неукротимых поноса и рвоты организм обессиливает, поэтому для экономии энергии больной должен больше спать.
Для профилактики заражения кишечными инфекциями детей на море и не только следует с самого младшего возраста объяснять им, как важно мыть руки каждый раз перед едой, после прогулки и после туалета.
Нужно, чтобы ребенок усвоил, что брать в рот пальцы и посторонние предметы также недопустимо, как и пить из чужого стакана или пробовать чужое мороженое.
Свои личные вещи (такие как полотенце, расческа, зубная щетка) давать никому нельзя.
Профилактические мероприятия
Профилактика острых кишечных инфекций предусматривает следующие меры:
- пить только предназначенную для питья воду;
- овощи и фрукты тщательно мыть;
- молоко, мясо, яйца не употреблять в сыром виде;
- есть только свежеприготовленные блюда;
- соблюдать сроки и условия хранения продуктов;
- перед употреблением разогревать готовые блюда;
- отдельно хранить готовые и сырые продукты;
- часто мыть руки;
- место для еды и приготовления пищи должно быть стерильно чистым;
- не допускается появления на кухне насекомых или животных.
Соблюдение этих простых правил профилактики кишечных инфекций поможет сохранить здоровье как во время отпуска на море, так и в любых других условиях.
Перед поездкой в отпуск на море или походом запаситесь чистой питьевой водой. Чтобы вода дольше сохранялась прохладной, можно хранить ее в сумке-холодильнике.
В целях профилактики питьевую воду следует использовать и для приготовления пищи, мытья посуды и рук. Если качество воды сомнительно, то для профилактики кишечных инфекций следует прокипятить ее.

Плоды, ягоды, овощи, зелень нужно качественно вымыть под проточной водой непосредственно перед употреблением, после чего обсушить бумажным полотенцем.
Сырое молоко пить небезопасно, перед употреблением его необходимо кипятить для профилактики или покупать пастеризованное.
Чем дольше готовая еда хранится при комнатной температуре, тем больше микробов будет она содержать.
Для профилактики, чтобы избежать отравления, пищу следует употреблять сразу после приготовления или хранить ее в холодильнике.
Убирать продукты в холодильник следует сразу, как только они остыли до комнатной температуры.
Разогревая готовую еду из холодильника, для профилактики кишечных инфекций необходимо тщательно ее прогреть. В холоде микробы не могут размножаться, но и не погибают.
Чтобы микробы погибли, еду нужно разогреть не меньше чем до 70 градусов.
Готовые к употреблению продукты не должны храниться вместе с сырыми. В холодильнике их следует хранить на разных полках, под закрытыми крышками.
Если в магазине куплены одновременно сырые продукты и готовые, например, хлеб, то их следует упаковать в индивидуальные полиэтиленовые пакеты.
Ножи, разделочные доски и прочую посуду для этих продуктов нужно использовать разные. Избегая контакта между продуктами разной степени готовности, можно избежать многих проблем со здоровьем.
После любых контактов с внешним миром следует мыть руки. Если нет возможности вымыть руки прямо сейчас, то на помощь в профилактике кишечных инфекций придут антисептики в виде спреев или влажных салфеток с противомикробным эффектом.
Кухня должна быть идеально чистой. Для профилактики кишечных инфекций следует немедленно выбрасывать все крошки и остатки от еды.
Посуда должна быть чистой, а полотенца – стерильными. Во время нахождения на море или в поездке идеально пользоваться одноразовой пластиковой посудой и бумажными полотенцами.
Нельзя допускать появления на кухне насекомых или животных, даже домашних и здоровых, так как они часто становятся переносчиками опасных для человека бактерий.
Для профилактики продукты питания следует хранить в полиэтиленовых пакетах либо в посуде с плотно закрытой крышкой.
Будьте внимательны к своему здоровью, займитесь профилактикой кишечных инфекций, тогда ваша поездка на море оставит после себя только приятные воспоминания.
Профилактика дисбактериоза – комплекс консервативных мероприятий, которые включают и изменение образа жизни, и соблюдение правил рационального питания, а иногда – прием некоторых медикаментозных препаратов.

Все эти меры нужны, чтобы избежать длительного и очень трудоемкого процесса лечения этого заболевания, которое не просто проявляется расстройствами стула, но и может быть причиной постоянной кожной аллергии.
Изменение отношения к своему здоровью
Одними из основных причин дисбактериоза являются хронические заболевания желудочно-кишечного тракта: колиты, энтериты, имеющие разное – неинфекционное и инфекционное – происхождение.
Еще одной причиной развития дисбактериоза является снижение иммунитета. Поэтому для профилактики этого заболевания нужно поддерживать защитные силы организма на достаточном уровне. Для этого:
- закаляйтесь;
- употребляйте достаточное количество свежих овощей, ягод и фруктов – вне обострений заболеваний кишечника;
- не менее 15 минут в сутки ходите пешком;
- делайте перерывы при выполнении сидячей работы.
Предупреждение болезни с помощью диеты
Дисбактериоз редко развивается в здоровом кишечнике, а большинство его заболеваний (и даже рак) имеют предпосылки, связанные с нарушением питания. Поэтому основная профилактика дисбактериоза кишечника заключается в соблюдении диеты:
Нельзя есть
Можно
Нежирные мясо и рыбу
В период обострения колита или энтерита свежие фрукты есть нельзя, а овощи нужно отваривать или тушить.

Медикаментозная профилактика
Самой главной причиной, из-за которой возникает дисбактериоз, является прием антибиотиков, особенно широкого спектра. Одно дело, когда эти препараты назначаются с целью лечения угрожающих жизни или здоровью состояний, вызванных бактериальной микрофлорой – тогда нужно обязательно проводить медикаментозную профилактику дисбактериоза.
Совсем другой вопрос, когда антибиотики были назначены самостоятельно или для случаев, когда не доказано, что причина заболевания – бактериальная флора. Тогда лучшая профилактика дисбактериоза – избежать необоснованного назначения антибиотиков.
Совет! Для этого нужно сдать общий анализ крови и провести бактериологическое исследование одной из биологической жидкостей (крови, мокроты, мочи, содержимого влагалища или мочеиспускательного канала).
Так можно и подтвердить бактериальную природу болезни, и определить конкретную бактерию и тот антибиотик, против которого у нее нет защиты. Тогда назначенные антибактериальные препараты будут иметь более узкий спектр, и смогут вызвать не такие тяжелые проявления дисбактериоза.

Профилактика дисбактериоза при приеме антибиотиков заключается в приеме нескольких препаратов:
- пробиотиков – лекарств, содержащих штаммы лакто- , бифидо- и других полезных бактерий;
- пребиотиков – препаратов, которые, попадая в кишечник, будут создавать условия для оптимального роста полезной микрофлоры (обычно основа этих препаратов – углевод лактулоза);
- синбиотиков – комплексных лекарств, которые состоят из обоих вышеуказанных групп медикаментов.
Такая же медикаментозная профилактика применяется не только во время и 2 недели после приема антибиотиков. Она показана и после перенесенных кишечных инфекций.
Чтобы новорожденный ребенок и малыш до года испытывал как можно меньше проблем с кишечником, нужно:
Совет! Если у грудничка повысилась температура, то не стоит сразу, без осмотра врача и определения общего анализа крови, принимать антибактериальные препараты. А если такая необходимость все-таки возникла, то вместе с ними необходимо применять пробиотики, а также добавлять в пищу больше кисломолочных продуктов (если нет поноса и рвоты).
О причинах развития и стадиях этого патологического состояния у маленьких детей также читайте в статье: 7 основных причин дисбактериоза у новорожденных, детей до года и старше.
Из этой статьи Вы узнаете, насколько разнообразна микрофлора человека и какие у нее функции; как проявляется дисбактериоз и по каким причинам он развивается. А также как восстановить микрофлору кишечника с помощью про- и пребиотиков.
Человек живет среди множества экосистем, для каждой из которых характерно свое окружение (растения, животные и т.д.). При этом абсолютно все биологические объекты, в том числе организм человека, заселены микроорганизмами, микробами. По подсчетам ученых в человеческом организме обитает невероятно огромное количество микроорганизмов, приблизительно 10 14 . Это намного больше, чем количество клеток всего тела.
В организме человека выделяют несколько сотен видов микроорганизмов, общая биомасса которых может достигать 3 кг. Особенно богаты бактериями ткани, непосредственно контактирующие с внешней средой: кожа, ротовая полость, носоглотка, эпителий кишечника, слизистые оболочки половых органов. Совокупность микроорганизмов, находящихся в симбиозе с человеком, составляют его микрофлору или микробиоту.
Что объединяет разнообразие микробиоты человека? Во-первых, организм человека населяют непатогенные бактерии, в основном синергисты, продукты жизнедеятельности которых не причиняют вреда организму хозяина, а, наоборот, способствуют правильному обмену веществ, поддерживают защитные функции организма. Во-вторых, полезная микрофлора использует для своего питания растительную пищу, которая богата биологически активными веществами, необходимыми для правильного функционирования систем организма. Например, такой класс растительных веществ, как биофлавоноиды, специально синтезируется растениями для защиты от проникновения инфекции (бактерий, вирусов, грибков), а микрофлоре человека они не страшны. Можно сказать, что образ питания человека, в том числе употребление лекарственных трав, сказывается на составе микробиоты.
У каждого человека так же, как и ДНК, своя собственная микробиота. Совокупность разнообразия генов микробиоты называется микробиомом. Микробиом человека уникален, в мире не найдется двух людей с идентичным микробиомом. В настоящее время в научном мире микробиом рассматривается как орган иммунной системы, выполняющий неспецифическую иммунную защиту, не только барьерную, но и обучающую. Качественный состав микробиома, от которого во многом зависит здоровье человека, определяется во младенчестве.
Различают микробиоту кожи, полости рта, дыхательных путей, кишечника и других органов. Особого внимания заслуживает микробиота кишечника.
Микрофлора кишечника представляет собой сложную экологическую систему, ведущая роль которой состоит в защите организма от колонизации патогенных и условно патогенных бактерий, формировании резистентности организма различным заболеваниям. Состав кишечной микрофлоры может меняться в зависимости от возраста человека, особенностей его питания, климато-географических условий и других факторов.
Нормальное состояние микрофлоры (нормофлора, эубиоз) – это эволюционно сложившееся, сбалансированное по качеству и количеству соотношение разнообразных микроорганизмов, поддерживающее биохимическое, метаболическое и иммунологическое равновесие, необходимое для правильного функционирования систем организма.
В микробиоценозе кишечника (микробиоценоз – микробное сообщество) различают следующие группы микроорганизмов:
- облигатные микроорганизмы (главные, обязательные), обеспечивающие здоровье и благополучие кишечника;
- факультативные микроорганизмы (необязательные, добавочные) – условно патогенные микроорганизмы, которые при снижении количества облигатных могут стать патогенными;
- транзиторные микроорганизмы – патогенные или условно патогенные микроорганизмы, случайно попавшие в кишечник.
Облигатная микрофлора является превалирующей и составляет 95-98% от общего количества микроорганизмов. В кишечнике она представлена бифидо- и лактобактериями, бактероидами.
По количественным соотношениям состав нормальной кишечной микрофлоры представлен следующим образом:
- главная микрофлора (более 90%) – бифидобактерии и бактероиды;
- сопутствующая микрофлора (около 10%) – лактобактерии, кишечные палочки, энтерококки и др.;
- остаточная микрофлора (менее 1%) – энтеробактерии, клостридии, стафилококки.
Именно бифидо- и лактобактерии, обладающие выраженной антагонистической активностью в отношении патогенных и условно патогенных микроорганизмов, регулируют количественный и качественный состав нормальной кишечной микрофлоры. Хотя по количеству лактобактерий в организме человека меньше, чем бифидобактерий, они играют не менее важную роль в обеспечении бактериального благополучия организма и создают необходимые условия для размножения бифидобактерий. Лактобактерии первыми заселяют организм ребенка. Для успешного размножения бифидо- и лактобактерий необходима перевариваемая клетчатка, фруктоолигосахариды, которые мы получаем с фруктами и овощами.
Огромная значимость кишечной микрофлоры подтверждается изобилием функций, выполняемых микроорганизмами. Подобно огромной лаборатории кишечная микрофлора осуществляет сотни биохимических процессов. На питание микрофлоры расходуется около 20% питательных веществ, поступающих в кишечник, и 10% энергии. Вот основные функции микрофлоры кишечника:
- Защитная функция микрофлоры заключается в предотвращении колонизации желудочно-кишечного тракта условно патогенными и патогенными микроорганизмами, предупреждении развития острых кишечных инфекций. Используя специфические механизмы, полезная микрофлора создает противомикробный щит, обеспечивающий так называемую колонизационную резистентность.
- Пищеварительная и метаболическая функция микрофлоры реализуется путем регуляции работы кишечника, а также путем непосредственного усвоения и утилизации питательных субстратов. Считается, что нормальная бактериальная флора кишечника обеспечивает пищеварительный процесс более, чем на 50%. Только при активном участии микрофлоры происходит полное и правильное усвоение белков, жиров, углеводов и пищевых волокон.
- Биосинтетическая функция. Микроорганизмы, населяющие кишечник, обеспечивают синтез многих жизненно важных субстанций:
- синтез витаминов группы В (В1, В2, В6, В12, фолиевой и никотиновой кислоты), витаминов С и К. Одна только кишечная палочка синтезирует 9 витаминов! Бифидобактерии синтезируют аскорбиновую кислоту, бифидо- и лактобактерии способствуют всасыванию кальция, витамина D , улучшают всасывание железа.
- синтез гормонов и биологически активных веществ, регулирующих функции не только желудочно-кишечного тракта (ЖКТ), но и печени, системы кроветворения, сердечно-сосудистой, нервной и эндокринной систем;
Подавление микрофлоры, например, антибиотиками снижает синтез витаминов и активных веществ. А создание благоприятных для микроорганизмов условий, например, при употреблении в пищу достаточного количества пребиотиков, наоборот, повышает обеспеченность организма витаминами.
4. Детоксикационная и антиканцерогенная функция. Кишечная флора принимает участие в инактивации и выведении многих токсических субстратов и метаболитов как экзогенного, так и эндогенного характера. Полезная флора предохраняет от воздействия канцерогенов и других повреждающих факторов не только клетки кишечника, но и отдаленные органы. Например, лактобактерии нейтрализуют действие фенольных ферментов, способствующих разрастанию раковых клеток как в толстом кишечнике, так и в молочных железах.
5. Иммуномоделирующая функция. Кишечник считается самым большим органом иммунной системы человека, в нем локализовано около 80% иммунокомпетентных клеток. Основными задачами иммунной системы кишечника являются: распознавание собственных антигенов и формирование к ним иммунологической толерантности, а также защита организма от внедрения и токсического воздействия чужеродных антигенов. Микрофлора кишечника участвует в формировании и местного, и системного иммунитета. Заболевания кишечника, особенно хронические, серьезно нарушают иммунный статус организма.
6. Регуляция поведенческих реакций. Микрофлора пищеварительного тракта принимает участие в регуляции поведенческих реакций организма, в том числе аппетита, сна, настроения. Так, например, продуцирование микрофлорой недостаточного количества витаминов группы В может привести к быстрой утомляемости и раздражительности, нарушению синтеза серотонина (гормона радости), мелатонина (гормона сна).
Дисбактериоз кишечника – это нарушение микробного равновесия в кишечнике, при котором происходят изменения количественного и качественного состава микрофлоры. Дисбактериоз всегда вторичен, то есть не является самостоятельным заболеванием, но сопровождается развитием ряда симптомов, которые вносят свою лепту в клиническую картину болезней органов пищеварения и других органов.
Дисбактериоз отличается большим разнообразием симптомов и вариантов течения, начиная от латентных форм и заканчивая такими серьезными проявлениями, как сепсис. Все клинические проявления дисбактериоза можно разделить на местные и системные.
Местные проявления – нарушение стула (диарея или запоры), диспепсия, метеоризм, болевой синдром, тошнота, отрыжка, возможны аллергические реакции на кожных покровах.
Системные проявления дисбактериоза крайне разнообразны и нередко выходят на первый план, скрывая истинную причину заболевания. Как правило, они обусловлены:
- мальабсорбцией (нарушением всасывания), которая является причиной В12 -дефицитной анемии, нарушения всасывания кальция, гиповитаминозов;
- интоксикацией, которая может проявляться как общее недомогание, повышенная потливость, периодический субфебрилитет (небольшое повышение температуры в течение длительного времени);
- иммунными нарушениями, вызывающими частые инфекционные заболевания, хронические воспалительные заболевания мочеполовой системы, кандидоз (в том числе молочницу влагалища), аллергические реакции (кожный зуд, крапивница и др.), грибковые поражения кожи и ногтей;
- неврологическими нарушениями, сопровождающимися расстройством сна, раздражительностью, депрессией, негативизмом в суждениях и даже агрессивностью.
В ученом мире до сих пор отсутствует единое объяснение всей гамме взаимосвязей микрофлоры кишечника и других органов и систем. Однако, многочисленные исследования последних лет доказывают патогенетическую связь состояния биоценоза кишечника не только с заболеваниями ЖКТ, но и с такими заболеваниями, как мочекаменная болезнь, пиелонефрит, метаболический синдром, сахарный диабет, ожирение, аллергические, аутоиммунные, онкологические и дегенеративные заболевания. Причем, список ассоциированных с дисбактериозом заболеваний и состояний ежегодно пополняется.
Так как дисбактериоз кишечника – не заболевание, а осложнение других патологических состояний, важно найти первопричину нездоровья. Через дисбактериоз замыкается патогенетический порочный круг, разорвать который необходимо как для успешного лечения основного заболевания, так и для ликвидации его последствий.
Можно выделить следующие основные факторы, приводящие к дисбактериозу:
- Лекарственная терапия. Нерациональное применение антибиотиков или неправильный режим их введения практически всегда приводят к нарушению нормального состава микрофлоры. Дисбиоз кишечника также нередко возникает на фоне длительного приема кортикостероидов, цитостатиков, психотропных препаратов и др. Дисбактериоз, вызванный лекарственными средствами, отличается наибольшей стабильностью и тяжестью проявлений.
- Пищевые отравления, острые кишечные инфекции (дизентерия, сальмонеллез и т.д.), вирусные поражения могут привести к развитию постинфекционного дисбактериоза, который в свою очередь является одним из механизмов развития хронических энтеритов и колитов.
- Хронические заболевания ЖКТ. Практически любое заболевание ЖКТ, начиная от болезней полости рта и заканчивая патологией прямой кишки, может привести к дисбалансу микрофлоры кишечника. Причем клинические проявления дисбактериоза нередко выходят на передний план, маскируя основное заболевание. Наиболее частыми заболеваниями, ассоциированными с дисбактериозом, являются хронический гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, заболевания желчного пузыря и желчевыводящих путей, печени, хронический панкреатит, воспалительные заболевания кишечника. Причиной дисбактериоза могут также быть анатомо-физиологические нарушения ЖКТ, врожденные ферментопатии (например, лактазная недостаточность), оперативные вмешательства на органах брюшной полости и малого таза, осложненные формированием спаечного процесса.
- Несбалансированное питание. Во многом благополучие дружественных нам бактерий зависит от рациона питания. Недостаток растительных пищевых волокон, слишком большое количество мяса, избыток легких углеводов, стимулирующих разрастание дрожжевых грибков рода Кандида, – все это способствует развитию дисбактериоза. Доказано негативное воздействие на кишечную микрофлору некоторых химических пищевых красителей и консервантов.
- Паразиты. Наличие у человека паразитарной инвазии (аскариды, острицы, лямблии и т.д.) является серьезной причиной для развития дисбактериоза. Выделяя продукты своей жизнедеятельности в просвет кишечника, паразиты нарушают эндоэкологию организма и делают его непригодным для обитания полезных бактерий. Кроме того, паразиты являются серьезным конкурентом для кишечной палочки, так как и те, и другие поглощают кислород. Между тем, именно кишечная палочка является одним из главных конкурентов условно-патогенной флоры и она же создает условия для развития лакто- и бифидобактерий.
- Стрессы. При выбросе в кровь гормонов стресса (адреналина, кортикостероидов) сразу же тормозится процесс размножения полезной микрофлоры. При этом не имеет значения, является ли стресс внешним воздействием (холод, жара, дефицит сна, физические перегрузки и др.) или напряженным эмоциональным состоянием.
- Плохая экология. Последние десятилетия характеризуются всё нарастающей агрессией окружающей среды по отношению к человеку. Поступающие в организм человека с воздухом, водой и пищей всевозможные токсины и тяжелые металлы также негативно влияют на здоровье микрофлоры.
- Нарушения иммунного статуса являются не только следствием, но и причиной изменения нормального биоценоза человека.
Первичная профилактика дисбактериоза, учитывая многочисленные причины его возникновения, представляет сложную задачу. Ее решение связано с общими профилактическими проблемами: рациональным питание, здоровым образом жизни, избеганием стрессовых ситуаций, улучшением экологической обстановки и прочими многочисленными факторами внешней и внутренней среды.
Вторичная профилактика предполагает рациональное применение антибиотиков и других медикаментозных препаратов, нарушающих микробиоценоз, своевременное и оптимальное лечение болезней органов пищеварения, сопровождающихся нарушением микрофлоры кишечника. Одной из главных задач является создание условий для роста и функционирования нормальной микрофлоры.
При легкой степени дисбактериоза с минимальными клиническими проявлениями можно ограничиться применением пробиотиков и пребиотиков.
Пробиотики – это препараты, которые содержат живые микроорганизмы, способствующие восстановлению микробиоценоза. В состав пробиотиков входит аэробная флора (лактобактерии), анаэробная флора (бифидобактерии) или их комбинация.
Пребиотики – это вещества, необходимые для питания и размножения собственной полезной флоры, стимулирования ее функциональной активности. К пребиотикам относятся:
- энтеросорбенты;
- продукты метаболизма бактерий кишечника;
- источники фруктоолигосахаридов – углеводов, которые не перевариваются ферментами человека, а являются пищей для лакто- и бифидобактерий;
- пищеварительные ферменты;
- растительные адаптогены и иммуностимуляторы (особенно если дисбактериоз ассоциирован со стафилококком или патогенными штаммами кишечной палочки).
Пробиотики и пребиотики оказывают прямой антагонистический эффект в отношении условно патогенных бактерий.
Механизм нормализации микрофлоры кишечника можно условно разделить на 3 этапа: очищение кишечника, прием пребиотиков, заселение микрофлоры. При этом второй и третий этапы проводятся одновременно.
И, наконец, проводим заселение кишечника дружественной нам микрофлорой. Эффективно и быстро справиться с этим сможет Бифидофилус Флора Форс или жевательные таблетки для детей Бифидозаврики.
Будьте здоровы с продуктами компании НСП!
При копировании текстов гиперссылка на сайт первоисточник обязательна. Использование материалов без одобрения автора запрещено!
Читайте также:


