Прорыв гноя в сигмовидный синус из сосцевидного отростка возможен
1. Клиническая анатомия и оперативная хирургия черепа
— Из каких слоев состоят мягкие покровы черепа?
Из пяти слоев: кожа, подкожная клетчатка, мышечно-апоневротический слой, подапоневротическая клетчатка, надкостница.
— Какие слов мягких покровов головы входят в состав лоскута при скальпированных ранах черепа?
Кожа, подкожная клетчатка, мышечно-апоневротический слой.
— Какому анатомическому образованию костей черепа соответствует синусный сток?
Наружному затылочному выступу.
— Каком; аватомвческому образованию черепа соответствует поперечный синус?
Наивысшей выйной линии.
— Укажите путь перехода воспалительных процессов из лобной пазухи при истончении ее стенки.
Через переднюю черепную ямку и глазницу.
— Укажите путь прорыва гноя в скгмовидиый синус из сосцевидного отростка.
Через сосцевидный выпускник.
— Через какое образование проводится гндротермическая деструкция Гассерова узла?
Через овальное отверстие.
— Чем объясняется возникновение симптома “очков” при переломе основания черепа?
Повреждением задней решетчатой вены.
— Поражение каких нервов при гнойном тромбофлебите внутренней яремной вены вызывает паралич небной занавески, мышц гортани, осиплость голоса, затруднение дыха-ния, замедление пульса и судороги “кивательной” и трапевидной мышц?
Языкоглоточного, блуждающего и добавочного нервов.
— По ходу каких нервных стволов инфекция может распространиться из внутреннего уха в полость черепа?
По ходу промежуточного, лицевого и предверно-улиткового нервов.
— Назовите основной источник кровоснабжения твердой мозговой оболочки.
Средняя менингиальная ветвь верхнечелюстной артерии.
— Как осуществляется иннервация твердой мозговой оболочки?
За счет тройничного нерва.
— Какая артерия является непосредственным продолжением внутренней сонной артерии?
Средняя мозговая артерия.
— При каком варианте отхождения задней мозговой артерии обструкция внутренней сонной артерии особенно опасна?
При отхождении от внутренней сонной и задней соединительной артерий. Такой вариант встречается в 10% случаев.
— При отсутствии каких артерий возрастает опасность гибели больного при окклюзии внутренней сонной артерии?
Задней соединительной и передней соединительной артерий.
— По ходу каких сосудисто-нервных образований воспалительные процессы из придаточных полостей носа могут распространяться в клетчатку орбиты?
По ходу задних и переднях решетчатых артерий, вен и нервов.
— Невралгия какого нерва может возникнуть при воспалении в верхнечелюстной пазухе?
Невралгия тройничного нерва.
— В каких лимфатических узлах заканчиваются лимфатические сосуды от верхней губы н наружной трети нижней губы?
В поднижнечелюстных лимфатических узлах.
— В каких лимфатических узлах заканчиваются лимфатические сосуды от средней трети нижней губы?
В подбородочных лимфатических узлах.
— Какие мышцы принимают участие в образовании дна ротовой полости?
Челюстно-подъязычная, подбородочно-язычная, подъязычно-язычная и шилоязычная мышцы.
— Какие нервы обеспечивают чувствительную иннервацию языка?
Язычный, языкоглоточный и верхний гортанный нервы.
— Какой нерв обеспечивает двигательную иннервацию языка?
— Какими нервами осуществляется двигательная иннервация мышц лица?
Лицевым и тройничным нервами.
— Какие наиболее возможные пути прорыва гноя при паротите?
Прорыв гноя в переднее окологлоточное пространство, прорыв гноя в наружный слуховой проход, что объясняется особенностями топографии околоушной слюнной железы и ее фасции.
— Назовите пути заброса гнойных эмболов в пещеристый синус.
Через верхнюю и нижнюю глазничные вены, через переднюю лицевую вену и через крыловидное венозное сплетение.
— Какие нервы проходят в толще околоушной слюнной железы?
Ушно-височный нерв и лицевой нерв.
— Конечный отдел какой артерия проходит в толще околоушной слюнной железы?
Наружной сонной артерий.
— На уровне какого анатомического образования наружная сонная артерия делится на конечные ветви?
На уровне шейки отростка нижней челюсти делится на поверхностную височную и верхнечелюстную артерии.
— Ход каких образований следует особо учитывать ори выполнении разрезов на лице?
Лицевого нерва и выводного протока околоушной слюнной
— Тромбосинуснт какого синуса твердой мозговой оболочки развивается при некоторых формах карбункула верхней губы, крыльев носа или надбровной дуги?
Пещеристого и межпещеристого синусов.
— Как вскрывать гнойник околоушной слюнаой железы?
При вскрытии гнойника по Войно-Ясенецкому разрез проводится параллельно заднему краю ветви нижней челюсти.
— Какие сосудисто-нервные образования проходят в передаем отделе бокового окологлоточного клетчаточного пространства?
Восходящие глоточные артерия и нерв.
- Какие образования проходят в заднем отделе бокового окологлоточного клетчаточного пространства?
Внутренняя яремная вена, внутренняя сонная артерия, языкоглоточный нерв, блуждающий нерв, добавочный нерв, подъязычный нерв, шейная часть симпатического ствола (верхний шейный узел).
Симптомы заболевания
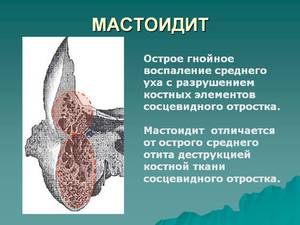
Общими и местными симптомами характеризуется мастоидит. Симптомы показывают повышение температуры, изменение лабораторных показателей крови. Эти проявления болезни ничем не отличаются от симптомов гнойного воспаления среднего уха. При возрастающей динамике производится анализ показателей на развитие воспаления в теле сосцевидного отростка.
Иногда после прекращения симптомов гнойного отита, через полмесяца, появляется ухудшение клинической картины и самочувствия. При этом возвращаются общие проявления болезни, может опять начать болеть ухо и выделяться гной из слухового прохода. Иногда гной может не вытекать из-за того, что отток его идет по другому пути и затрагивает другие органы оболочки мозга или шеи. В случае сильного заражения, мастоидит возникает не как следствие отита, а нарастает вместе с ним.
Увеличение температурных показателей может иметь незначительную величину, но даже субфебрильные результаты не должны остаться незамеченными после временной нормализации. В лабораторных показателях крови отмечается лейкоцитоз со сдвигом в формуле влево и повышенное СОЭ. Одновременно становится хуже общее состояние пациента, уменьшается аппетит.
Характерными особенностями боли является то, что она может появляться в области уха, но часто пациенты жалуются на боль в большей части головы со стороны пораженного сосцевидного отростка, которая становится сильнее ночью. Болевые ощущения усиливаются при пальпации отростка в области площадки или верхушки. Слышатся посторонние шумы в ухе или начинается глухота.
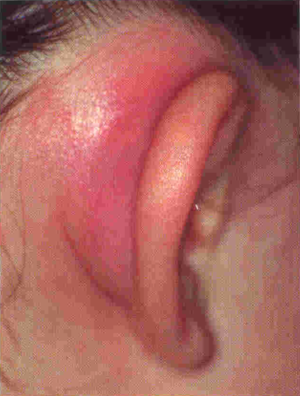
Обследование пациента выявляет инфильтрацию на коже или ее гиперемию в области расположения отростка. Складка за ухом сглаживается и уменьшается, но одновременно оттопыривается вперед раковина уха. Гноетечение может быть пульсирующим, свободным, иногда появляются сгустки в форме сливки, сразу заполняющие нижний слуховой проход после очищения. Бывает, что гной выделяется через заднюю стенку наружного ушного прохода, но иногда гнойных выделений нет, если закрыт проход для них в барабанной перепонке и выделение гноя идет по другому пути.
Важным симптомом, прослеживающимся при инструментальном обследовании, является выделение уровня задней верхней стенки и нависание ее в костном отделе слухового прохода. Оно происходит из-за периостита и излишнего давления продуктов распада. Здесь же появляется фистула для прохода гноя наружу. Наблюдается инфильтрация и деформируется барабанная перепонка.
На рентгене сравнивается состояние здорового и больного уха, отмечается различная степень разрушения пневматического строения сосцевидного отростка, завуалированность полостей. В дальнейшем при дегенеративном процессе деструктивной формы мастоидита на снимке, видно просветление за счет разрушения перегородок и заполнения полостей грануляциями и гноем.
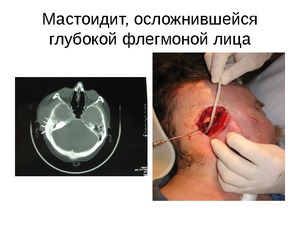
Симптомами прорыва гноя наружу сосцевидного отростка через кортикальный слой и развития субпериостального абсцесса являются еще большее сглаживание складки за ухом и оттопыривается вперед задняя часть ушной раковины. При этом наблюдается переход гнойного воспаления на скулы, пирамиду, чешую и другие области височной кости.
Если больной держит голову наклоненной в больную сторону, и при этом наблюдается припухлость тканей по всей длине от ключицы до отростка, то гной распространяется от верхушки сосцевидного отростка по межфасциальным шейным пространствам. Различаются только места прорыва в верхней части сосцевидного отростка. По клеточным каналам шейного пространства гной передвигается до средостения и наступает медиастенит. В зависимости от области распространения различат формы:
- прорыв наружной стенки отростка и растекание гноя через двубрюшную мышцу в область шеи и образование абсцесса носит название мастоидит Муре;
- распространение воспаления в область скулы называется зигоматицитом;
- развитие болезни в чешуе височной кости – сквамитом;
- поступление гноя в пирамиду кости виска называется петрозит, характеризуется частичным или полным параличом отводящего нерва.
При каждой области заболевания наблюдается гипермирование, болезненность и инфильтрация соответствующего участка кожи.
Лечение у взрослого
Терапия мастоидита у взрослого человека сводится к применению консервативных, народных и оперативных методов. Выбор подходящего варианта осуществляется с учетом стадии и характерна течение патологического процесса.
Если был диагностирован мастоидит, то чаще всего назначают консервативные методы терапии.
Такое лечение сводится к соблюдению следующих правил:
- Пациент должен находиться в полном покое.
- Использование противогрибковых и противовоспалительных медикаментов.
- Купирование основных проявлений воспалительного процесса.
- Отток выделений гной из среднего уха.
- Интенсивный прием медикаментозных средств.
Применять консервативные методы терапии целесообразно на начальной стадии развития недуга. Если положительная динамика не прослеживается, то врач принимает решение о назначении хирургии.
Оперативное вмешательство по удалению мастоидита, носит название антротомия. Суть ее в том, что пациенту вводят местное обезболивающее, затем хирург делает надрез кожи и мягких тканей. Он отделяет надкостницу от костного вещества. Делает он это при помощи особого приспособления, которые называется респаратором. После этого наблюдается вскрытие самого отростка и удаляется поверхностная пластинка костного вещества. В завершении доктор промывает полость отростка и перевязывает ухо.
Хирургический метод терапии предусматривает госпитализацию пациента. После выписки больной обязан посещать врача в строго установленное время, пока ранка не заживет. Кроме этого, предстоит задействовать вспомогательные методы по физиотерапии. Пациент обязуется принимать витамины, придерживаться постельного режима и правильно питаться. Как правило, после операции исход благоприятный, особенно, когда к этому процессу подойти грамотно.
В народной медицине имеются только несколько способов терапии мастоидита. Но вот избавиться от патологии с их помощью невозможно. Все, что удается от такого лечения, так это купировать боль. Для этих целей можно задействовать промывание каналов уха настойкой или отваром из лепестков роз.

Если боль в ухе стреляющая, то нужно проводить паровую ингаляцию и прогревание. Нужно наклонить голову над сосудом, от которого исходит пар, укрыть ее полотенцем. После такой процедуры необходимо закапать в ухо полынно-молочный раствор и закрепить все ватным тампоном.
Избавиться от болезненных ощущений в ушах можно при помощи тепла. В этих целях задействуют мешочек с теплой солью или песком. Можно взять пластмассовую бутылку, наполнить ее горячей водой и укутать в полотенце. Применять ее как компресс. Вместо бутылки можно задействовать грелку. А вот как может помочь , и как его правильно приготовить, можно узнать из данной статьи.
Причины
Как правило, мастоидит – это последствие воспалительного процесса в мягких тканях. Чаще всего болезнь вторичная, но иногда в случае травмы первичная. В этом случае необходимо быть предельно осторожным, иначе мастоидит затронет головной мозг, органы слуха, другие органы.
Довольно-таки часто мастоидит диагностируют у деток, у них слабый организм, поэтому заболевание является последствием отита. Височный отросток может воспалиться через 2 недели после перенесенного отита. Основная причина – воспалительный процесс, несвоевременное лечение, поврежденное ухо. Инфекция может оказаться в кости, если в среднем ухе скопилось много экссудата. В том случае, когда отсутствует естественная перформация, гной может прорваться в рядом находящиеся органы.
Мастоидит развивается из-за таких факторов:
- Заболевания носоглотки.
- Постоянных отитов, хронического воспалительного процесса.
- Сифилиса, туберкулеза.
- Хронических заболеваний системных органов.
- Осложнения после перенесенной операции на ухе.
Лечение мастоидита
Различают два способа лечения – хирургическое и консервативное. В зависимости от сложности течения болезни лечение проводится в стационаре или амбулаторным методом. Лечение по второму типу распространено для первой стадии заболевания, когда отсутствует альтерация кости и отток гноя идет через перфорацию в барабанной перепонке.
Основу лечения консервативным методом составляет прием антибиотиков по утвержденной схеме. В качестве препаратов выбирают средства обширного воздействия на различные группыы микробов и вирусов, предпочтительно бета — лактамные лекарства. Организуется свободный отток гноя из ячеек сосковидного отростка. Применяют местное орошение антибиотическими средствами, при этом следует учесть реакцию ушной флоры.
Обращают внимание и на присутствие или отсутствие сопутствующих заболеваний носоглотки и пазух носа.
Терапевтическое лечение проходит под контролем врача, если при этом состояние больного не улучшается в течение суток, то следует немедленно обратиться к оперативному вмешательству. Иногда частичное улучшение состояния пациента позволяет сделать выбор в сторону консервативного лечения, значительно оптимизировав его. Но следует обратить внимание на основные симптомы, если они не проходят и на вторые сутки.
Вторая альтернативная стадия требует немедленной операции, тем более, если появляются признаки внутричерепных осложнений, развиваются абсцессы, осложнения в пограничных областях со средним ухом, прорыв гноя в верхушке отростка по одной из схем.
Операция заключается во вскрытии антрума и выполнении трепанации сосцевидного отростка, при этом патологические и дегенеративные ткани полностью удаляются. В некоторых случаях при операции удаляется полностью сосцевидный отросток с верхушкой. У детей раннего возраста отросток не развился, поэтому проводят антротомию.
При операции восстанавливается деструктивный процесс в полостях сосцевидного отростка с совмещенным дренированием полости вокруг барабанной перепонки. Операцию делают под наркозом, иногда взрослым применяют местную анестезию.

Во время антромастоидотомии осуществляют разрез кожи подкожного слоя и надкостницы, длина разреза до 3 см, при этом отступают от складки за ухом на полсантиметра. Если болезнь осложнена абсцессом, то делают разрез для стока гноя. Отодвигают мягкие ткани и открывают кортикальный слой в месте площадки отростка, ставят расширитель раны.
Костная рана ограничивается спереди обратным краем слухового канала, сверху — linea temporalis, снизу располагается верхушка отростка. Трепанация кости производится с помощью специальных фрез, стамесок или долота. Посредством таких действий вскрываются ячейки, наполненные гнойным содержимым.
После удаления пораженной кости постепенно продвигаются к пещере и вскрывают для обеспечения дренажа полости вокруг барабанной перепонки. Делают зондирование специальным инструментом для определения барабанной полости. Во время дальнейших операционных действий удаляют дегенеративно изменённые кости и гнойное содержимое
Делают это осторожно, чтобы не повредить отросток наковальни, не затронуть лицевой нерв, сигмовидный синус и полукружной канал.
По окончании манипуляций полость в кости сглаживается специальными фрезами или костными ложками. После этого рану промывают теплым антисептическим раствором, тампонируют и накладывают первичные швы. Тампон подлежит удалению через слуховой проход, а заушная рана обрабатывается открытым способом.
В периоде после операции продолжают лечение антибиотиками, назначают витаминный комплекс, восстановительные профилактические меры. Выполняется ежедневная перевязка. Заживление раны обычно наступает через три недели после операции.
Методика проведения
Антротомия обычно проводится под общей анестезией. В некоторых случаях при непереносимости наркоза используется только местное обезболивание.
Суть вмешательства заключается в обширном вскрытии сосцевидных ячеек и превращении их в единую полость, которая имеет сообщение со средним ухом. При этом удаляется вся патологически измененная костная ткань.
Перед началом операции специалист определяет зону проекции сосцевидной пещеры в пирамиде височной кости. Это так называемый треугольник Шипо:
- его передней стенкой служит край сосцевидного отростка;
- верхней – височная линия (ориентирами для ее определения является скуловой отросток, наружный слуховой проход, заушная горизонтальная складка);
- задней – линия, проведенная под прямым углом от вершины сосцевидного отростка к височной линии.
Эти проекционные данные не могут использоваться у детей раннего возраста в связи с изменчивостью их расположения по мере роста и развития ребенка.
- На первом этапе операции производится дугообразный разрез кожи и мягких тканей длиной около 5 см на расстоянии 0,5 см от места прикрепления ушной раковины. При этом стараются не повредить околоушную артерию, волокна лицевого нерва и ткань околоушной слюнной железы.
- После отсепаровки мягких тканей операционное поле расширяют для того, чтобы тщательно осмотреть кость. При наличии фистулы ее просвет увеличивают с помощью острой ложечки Фолькмана и попадают в сосцевидную пещеру.
- Чтобы убедиться, что вскрытая полость – это точно сосцевидная пещера, с помощью специального зонда исследуют ее стенки. Все они состоят из костной ткани, при этом должен четко определяться выход из пещеры и выступ полукружного канала, расположенного в горизонтальной плоскости.
- После увеличения размера трепанационного отверстия удаляется вся патологически измененная кость, секвестры, разрушенные костные перегородки между ячейками, участки грануляций. Выскабливание проводится осторожно, чтобы не повредить твердую мозговую оболочку и рядом расположенные структуры (лицевой нерв, сигмовидный синус).
- Далее выполняется пластика задней стенки слухового прохода. Вскрытая полость обрабатывается растворами антисептиков и в нее помещается тампон с медикаментами (левомеколем, синтомициновой эмульсией).
- Дальнейшее ведение операционной раны может осуществляться закрытым или открытым способом.
При мастоидите, осложненном тромбозом сигмовидного синуса, операция дополняется широким обнажением его стенок, проведением пункции и удалением тромба.
Хроническая форма
- пульсирующая боль в ухе, отдающая в затылок, глаза и верхнюю челюсть;
- оттопыривание ушной раковины;
- общее недомогание;
- снижение качества слуха;
- выделение гноя из уха;
- отечность мягких тканей, расположенных за ухом.
При осмотре пациента отмечаются следующие симптомы:
- боль при нажатии на воспаленный участок;
- повреждение барабанной перепонки;
- гиперемия тканей.
Лечение хронической формы проводится с применением антибактериальных, противомикробных, дезинтоксикационных и гипосенсибилизирующих препаратов. Если в результате такого лечения положительной динамики не наблюдается, назначается операция.
Мастоидит – это заболевание, способное стать причиной возникновения серьезных проблем со здоровьем, начиная от потери слуха и заканчивая абсцессом. Поэтому его лечение нельзя проводить самостоятельно. В данной ситуации требуется помощь квалифицированного специалиста и прием сильнодействующих препаратов.
Воспаление слизистой оболочки части ячеистой системы сосцевидного отростка сопутствует всякому острому среднему отиту. Об истинном мастоидите можно говорить при деструкции сосцевидного отростка и прогрессирующем рарефицирующем остите (расплавление межклеточных перегородок с образованием полостей). Мастоидит вызывается теми же микробами, что и предшествовавший ему средний отит; у пожилых людей чаще выявляют мукозный стрептококк. В настоящее время вследствие систематического лечения антибиотиками тяжелых форм среднего отита мастоидит наблюдается реже, чем прежде.
Симптомы: до 2—3-й недели от момента возникновения отита мастоидит обычно не развивается, за исключением тяжелых форм гриппа и скарлатины. При неправильном лечении антибиотиками мастоидит длительно (месяцы) может оставаться замаскированным.
При этом всегда следует иметь в виду возможность отслойки кожи наружного слухового прохода при холестеатоме (при хроническом гнойном среднем отите, игнорируемым больным). Кроме того, симптом нависания может быть обусловлен не деструкцией кости, а реакцией периоста задневерхней стенки наружного слухового прохода; 4) боли при надавливании на сосцевидный отросток в области его площадки, заднего края, верхушки, являющиеся важным признаком мастоидита на 3—4-й неделе течения острого среднего отита. Боли в начальном периоде острого среднего отита являются выражением периостальной реакции; 5) гиперемия кожи в области сосцевидного отростка, оттопыривание ушной раковины при прорыве гноя вблизи заушной складки, субпериостальный абсцесс, свищ; 6) изменения на рентгенограммах.
При начинающемся мастоидите отмечаются лишь затемнение антрума, смазанность тени отдельных перегородок между ячейками. Отчетливые изменения дают лишь очаги просветления и разрежения, свидетельствующие о значительной деструкции перегородок с образованием гнойных полостей. При затяжных, замаскированных вследствие лечения антибиотиками мастоидитах наблюдается неотчетливая картина — расширение костных балок.
Однако при прогрессировании деструкции рентгенологическая картина становится более выраженной. Трудности в интерпретации рентгенологических данных обусловлены главным образом нарушением (задержкой) пневматизации. Очаги деструкции могут быть замаскированы наложением участков спонгиозной или компактной кости (особенно у пожилых людей), периантральные и поддабиринтные очаги деструкции покрыты тенью лабиринтного ядра. Очень крупные верхушечные ячейки также могут дать повод к ошибочной интерпретации.
Трудности возникают и при изменениях структуры сосцевидного отростка вследствие ранее перенесенного, неоперированного мастоидита. Таким образом, результаты рентгенологического исследования всегда следует расценивать с учетом данным клиники. При протекающих, замаскированных мастоидитах без выраженных местных симптомоз — типичных изменений барабанной перепонки, гноетечения, боли при пальпации сосцевидного отростка (особенно у пожилых больных с толстым кортикальным слоем и изменениями в глубине сосцевидного отростка) — важное значение имеют результаты рентгенографии, исследования крови (неснижающаяся СОЭ), слуха (отсутствие его нормализации).
Обычно прорыв гноя наблюдается в области площадки сосцевидного отростка, значительно реже — в области его передней стенки (задней костной стенки наружного слухового прохода), в результате чего образуется свищ в слуховом проходе, нередко окруженный грануляциями. Фурункул наружного слухового прохода, наличие которого можно сначала заподозрить, не локализуется в костной части слухового прохода, барабанная перепонка при этом нормальная, как и слух.
Особые формы мастоидита. Зигоматицит возникает при распространении воспалительного процесса на пневматизированный скуловой отросток. Эта форма мастоидита встречается преимущественно у детей.
Симптомы — отечность в скуловой области (иногда отек век), кпереди от ушной раковины и над ней, в более поздние сроки — образования свища. Возможно распространение воспалительного процесса на сустав нижней челюсти (тризм, боли при надавливании, смещение челюсти в здоровую сторону).
Бецольдовский (верхушечно-шейный) мастоидит, чаще встречающийся у пожилых людей, развивается в результате прорыва гноя через внутреннюю поверхность сосцевидного отростка.
Симптомы — болезненная плотная припухлость непосредственно под верхушкой отростка; контуры верхушки не определяются; она сливается с припухлостью; вынужденная кривошея в больную сторону. При несвоевременном выполнении операций гной может проникнуть в над- и подключичную ямки, средостение, заглоточное пространство.
При очень редком распространении воспаления на сигмовидный синус и ретросинуозные клетки (мастоидит Чителли) гной прорывается в бороздку двубрюшной мышцы (на вкутренней поверхности верхушки сосцевидного отростка), в результате чего образуется глубокий абсцесс, в отличие от бецольдовского мастоидита, при котором контуры верхушки недоступны пальпации. При этих формах верхушечного мастоидита наблюдаются профузное гноетечение из уха и нередко типичный симптом — появление гноя в слуховом проходе после надавливания на припухлость. Этот симптом отсутствует при других, исключительно редко встречающихся формах верхушечного мастоидита.
При мастоидите Орлеанского гной прорывается через наружную поверхность верхушки сосцевидного отростка, в результате чего возникает припухлость в области верхушки и прилежащей части кивательной мышцы. При мастоидите Муре (югулодигастрическом) прорыв гноя происходит через нижневнутреннюю поверхность верхушки сосцевидного отростка, у переднего края двубрюшной мышцы, вблизи часто пневматизированного яремного отростка затылочной кости.
Гной вначале сдерживается двубрюшной мышцей, затем распространяется под нее и кивательную мышцу, а иногда — в надключичную и затылочную области. Возможно также распространение гноя в область внутренней яремной вены и в зону расположения IX, X, XI черепных нервов, что приводит к развитию флебита и параличей нервов.
Гной может распространяться также по направлению к глотке, в результате чего образуется около- и заглоточный абсцесс, и в средостение. При этой форме мастоидита отсутствуют выраженные изменения барабанной перепонки и сосцевидного отростка. В отсутствие четких анамнестических данных можно ошибочно диагностировать воспалительный процесс в области глотки или опухоль, не связанную с заболеванием уха.
Лечение. При затяжном течении острого среднего отита и подозрении на мастоидит — холод на область сосцевидного отростка, антибиотики парентерально. При ухудшении производят операцию, при прогрессирующем улучшении отказываются от операции и осуществляют динамическое наблюдение (отоскопия, состояние слуха, показатели крови, рентгенологические данные). В неясных случаях следует предпочесть раннюю операцию, лишенную риска и дающую лучшие функциональные результаты.
Операция — мастоидэктомия, которую выполняют под общим или местным обезболиванием в зависимости от психоэмоционального состояния больного. Цель операции — удаление всех ячеек сосцевидного отростка во избежание оставления незамеченных очагов деструкции. Доступ заушный. При низком расположении средней черепной ямки избежать повреждения твердой мозговой оболочки можно, ориентируясь на гладкую костную пластинку черепной ямки.
При подозрении на петрозит или распространении деструкции на перилабиринтные ячейки их удаляют, продвигаясь в глубь пирамиды по клеточным тяжам и опорожняя гнойные очаги. Твердую мозговую оболочку и сигмовидный синус обнажают лишь по ходу распространения патологического процесса или при подозрении на внутричерепные осложнения. При этом рану первично не закрывают, как и при обнажении твердой мозговой оболочки, сигмовидного синуса, подозрении на внутричерепные осложнения.

Мастоидит – это патологический процесс, который сопровождается воспалением, поражающим ячеистые структуры сосцевидного отростка.
Он сосредоточен на височной кости сзади уха. Структура этого отростка выполнена таким образом, что там имеются костные полости. Их содержимое – это воздух. Развитие патологического процесса связано с тем, что ячейки поражает инфекция, в результате чего формируется вторичный мастоидит. Он имеет более серьезные признаки и нарушения.
Если рассматривать симптомы мастоидита на последней стадии развития, то у пациента отмечается нарушение костных перегородок и просветленные участки. Они формируются благодаря формированию полостей.
Причины
Вы уже знаете, что обычной причиной заболевания является отит среднего уха. Инфекция из среднего уха (стафилококки, стрептококки, синегнойная палочка и другие бактерии) попадает в структуры сосцевидного отростка и вызывает воспаление. Это вторичный мастоидит – как осложнение другого заболевания.
Первичный мастоидит, т.е. возникающий в самом сосцевидном отростке, возникает обычно по причине травмы (удара, огнестрельного ранения). Способствует развитию болезни сбой в иммунитете.
Патогенез мастоидита
Начало мастоидита характеризуется воспалительными изменениями слизистого слоя ячеек сосцевидного отростка с развитием периостита и скоплением жидкости в полостях ячеек. Из-за выраженной экссудации эта стадия мастоидита получила название экссудативной.
Воспалительная отечность слизистой приводит к закрытию отверстий, сообщающих ячейки между собой, а также отверстия, соединяющего сосцевидный отросток с барабанной полостью. В результате нарушения вентиляции в ячейках сосцевидного отростка, в них падает давление воздуха. По градиенту давлений в ячейки начинает поступать транссудат из расширенных кровеносных сосудов. Ячейки заполняются серозным, а затем серозно-гнойным экссудатом. Длительность первой стадии мастоидита у взрослых составляет 7-10 дней, у детей чаще 4-6 дней. В конечном итоге экссудативной стадии мастоидита каждая ячейка имеет вид эмпиемы — заполненной гноем полости.
Далее мастоидит переходит во вторую стадию — пролиферативно-альтеративную, в которой гнойное воспаление распространяется на костные стенки и перегородки сосцевидного отростка с развитием остеомиелита — гнойного расплавления кости. Одновременно с этим происходит образование грануляционной ткани. Постепенно перегородки между ячейками разрушаются и формируется одна большая полость, заполненная гноем и грануляциями. Так, в результате мастоидита возникает эмпиема сосцевидного отростка. Прорыв гноя через разрушенные стенки сосцевидного отростка приводит к распространению гнойного воспаления на соседние структуры и развитию осложнений мастоидита.

Классификация
Патология по причинам развития подразделяется на формы:
- первичная;
- вторичная;
- отогенная;
- гематогенная;
- травматическая.
По стадиям воспалительного процесса мастоидит классифицируется:
- истинный;
- экссудативный.
По течению заболевания:
- острая форма;
- хроническая форма.
По характеру течения выделяются типичные и атипичные (латентные) формы мастоидита. Первый вид проявляется остро, признаки становятся заметны быстро. Для латентного мастоидита характерно вялое течение, скрытая симптоматика, что усложняет постановку диагноза и лечение. Атипичный мастоидит характерен для людей с особыми биологическими свойствами организма.
В отдельную группу включены верхушечные формы заболевания. К ним относится мастоидит Бецольда, Орлеанского и Муре. Патология может быть двухсторонней, либо поражать только одно ухо (правосторонний или левосторонний мастоидит).
Симптомы
Симптомы мастоидит имеет разные, а проявляется он, как правило, вместе со средним гнойным отитом (на 2 или 3 неделе). Мастоидит у детей может развиваться даже при отсутствии сформированного отростка кости (до 3 лет отросток ещё не успевает сформироваться).
Обычные симптомы у взрослых такие:
- снижение восприятия звуков;
- повышенная температура тела;
- головные боли;
- острые болевые ощущения за ухом;
- гноетечение, которое наблюдается из внешнего ушного прохода.
Если объем гноетечения значительно превышает размер барабанной перепонки или же она повреждена, то это говорит о распространении заболевания далее среднего уха. Если же количество гноя незначительно – инфекция не распространяется далее и целостность барабанной перепонки сохраняется. У больного можно наблюдать оттопыренность уха, формирование гладкости за ухом вместо обычно расположенной там кожной складки.
Гной может распространиться во все части черепа, что вызовет образование тромбов, некроз надкостницы и образование наружного свища.
Осложнения
Внечерепными последствиями мастоидита являются:
- Флебит,
- Тромбофлебит,
- Неврит и паралич лицевого нерва,
- Воспаление внутреннего уха,
- Гнойный медиастинит.
Внутричерепные последствия мастоидита:
- Воспаление мозговых оболочек,
- Абсцессы,
- Менингоэнцефалит,
- Петрозит — воспаление пирамиды,
- Эндофтальмит и панофтальмит,
- Флегмона глазницы,
- Заглоточный абсцесс,
- Сепсис.
Если гной прорывается наружу, то боль усиливается и появляется свищ в пораженной области.
Если гной прорывается во внутреннее ухо, развивается лабиринтит, у больных появляется головокружение, нистагм глаз, шаткость походки.
Проникновение гноя в полость черепа приводит к развитию тяжелых состояний, требующих неотложной помощи — абсцессу, менингоэнцефалиту, тромбозу сигмовидного синуса.
Распространение патологического процесса на лицевой нерв приводит к его воспалению, а в некоторых случаях — параличу. Клинически это проявляется асимметричным маскообразным лицом, опущением уголков глаз и рта на стороне поражения.

Диагностика
Для того, чтобы заподозрить и подтвердить диагноз мастоидит, необходима консультация врача терапевта или оториноларинголога (ЛОР — врача). После осмотра и расспроса больного пациент получит направления на общие анализ крови и рентгенологическое исследование.
Общий анализ крови будет иметь картину воспалительной реакции, как то повышение СОЭ и лейкоцитов.
Рентгенологическое исследование (компьютерная томография или рентгенография сосцевидного отростка) выявит признаки воспалительных изменений внутри сосцевидного отростка, области расплавления кости и локализацию прорыва гноя, если таковая имеется. В случае подозрения на осложнения мастоидита решение о дальнейшем дообследовании принимается в индивидуальном порядке.
Лечение мастоидита
Комплексное лечение мастоидита у взрослых зависит, в первую очередь, от его этимологии, от стадии развивающегося воспалительного процесса и от наличия осложнения. Если врач назначает медикаментозную терапию, то это предполагает принятие антибиотиков самого широкого спектра действия, включая цефтибутен, цефлакор, цефиксим, цефотаксим, амоксициллин и другие. В дополнение могут быть назначены противоспалительные, антигистаминные, иммунокоррегирующие и детоксикационные препараты.
В случае мастоидита отогенной природы назначается санирующая операция на среднем ухе. По показаниям — это будет общеполостная операция. Если в барабанной перепонке отсутствует отверстие, которое нужно для того чтобы обеспечивать нормальное дренирование, врачами назначается процедура проведения парацентеза. В этом случае через отверстие барабанной перепонки проводят промывание среднего уха, используя специальные лекарственные препараты. Также не исключено и применение консервативного вида лечения мастоидита.
Если мастоидит достиг пролиферативно-альтернативной стадии, то требуется обязательное вскрытие сосцевидного отростка, которое возможно только хирургическим путем. Последнее необходимо для устранения гноя, а также послеоперационного дренирования.
Профилактика
Стоит отметить, что мастоидит чаще всего диагностируется у детей, пожилых людей, пациентов с сахарным диабетом, ВИЧ- инфекцией. У детей сосцевидный отросток еще не заполнен перемычками и представляет собой единую полость (антрум), которая легко охватывается воспалением во время отита. К тому же несовершенство иммунитета и частые простудные заболевания увеличивают степень вероятности проникновения инфекции в среднее ухо.
У пожилых людей и страдающих сахарным диабетом часто бывает стертая картина заболевания, пониженная чувствительность, отсутствие первых симптомов или недооценка на фоне возрастного снижения иммунитета может привести к осложнениям. Часто с возрастом пожилые пациенты регулярно принимают обезболивающие препараты, страдают снижением слуха, что затрудняет первичную диагностику.
Таким образом, профилактикой мастоидита можно назвать следующие меры:
- своевременное и полное лечение отита, с точным выполнением рекомендаций лечащего врача.
- наблюдение у одного специалиста постоянно позволяет оценить лечение с течением времени и вовремя заметить наступление осложнений
- применение антибиотикотерапии рекомендованными врачом препаратами и рекомендованным врачом курсом.

Прогноз
Излечение мастоидита возможно при безотлагательном врачебном вмешательстве.
Поэтому важное значение имеет раннее обращение за медицинской помощью. Но поскольку антибиотики с трудом проникают в структуры сосцевидного отростка, инфекция поддаётся излечению с трудом; не исключены рецидивы. Возможны различные осложнения, связанные с распространением инфекции на соседние анатомические образования. Вероятно развитие нарушений слуха, воспаления лабиринта внутреннего уха (лабиринтита), вызывающего головокружение; звон в ушах может прогрессировать наряду с тугоухостью, затрудняя общение.
Инфекция может поражать лицевой нерв (черепной нерв VII), приводя к слабости или параличу лицевой мускулатуры на поражённой стороне. Среди других осложнений встречаются абсцесс Бецольда (скопление гноя под грудино-ключично-сосцевидной мышцей шеи), абсцесс Чителли, субпериостальный (поднадкостничный) абсцесс сосцевидного отростка височной кости, в типичном случае приводящий к смещению и выступанию ушной раковины.
Тяжёлые осложнения имеют место при распространении инфекции на ткани мозга. К таким осложнениям относятся менингит (воспаление оболочек мозга), эпидуральный абсцесс (между костями черепа и твёрдой мозговой оболочкой), тромбоз синусов твёрдой мозговой оболочки, абсцесс головного мозга.
Читайте также:


