Пункция из сустава на инфекции
Пункция сустава — это хирургическая процедура, во время которой врач вводит иглу в суставную сумку. Она проводится с целью диагностики или по медицинским показаниям, для уменьшения объема синовиальной жидкости внутри.
Суть операции
Пункция суставов производится шприцем на 10-20 г, с иглой 5-6 см в длину и 1-2 мм в толщину. Тонкие иглы используют для введения в сустав лекарств, когда нет необходимости забора жидкости изнутри, что позволяет существенно снизить травматизацию. Для откачивания применяют 2-ух мм иглы, при этом уменьшается риск, что они забьются твердыми частицами. От врача требуются исключительно аккуратные движения. Так, игла не должна входить в суставную сумку более, чем на 1-1,5 см, а малейшие колебания кончика, когда он проходит через синовиальную оболочку, сильно ее травмируют. Существует прием, который препятствует заражению и вытеканию содержимого сустава через отверстие: кожу необходимо оттянуть, чем достигается искривление полости прокола.
В целях уменьшения рисков патологий, на ногу после пункции накладывают тугую повязку, или иммобилизируют ее шиной. Для профилактики осложнений врач тщательно следит за ходом заживления, хотя возможно и амбулаторное лечение.
Риски и осложнения
Синовиальная оболочка, составляющая стенки суставной сумки — нежная ткань, повреждение которой будет долго восстанавливаться и может стать причиной патологических процессов. Так же она особенно уязвима для микробов, поэтому действуют строгие правила антисептики. Так, поверхность сустава обеззараживают двумя способами: двукратно йодом, после чего спиртом. Тут необходимо быть аккуратным: йод, проникнув на кончике иглы в рану, может вызвать химической ожог оболочки. Инструменты стерилизуются химическим и термическим путями.
Если суставная пункция проводится на здоровом суставе с целью забора — она уменьшает и без того небольшой объем синовиальной жидкости. Обильное количество пунктата может привести к началу воспалительных процессов и разрушению хряща. Так же, за счет отрицательного давления в сумке, через ее стенки происходит осмос воды и иных инородных примесей из синовиальной жидкости, а уменьшение ее количества отрицательно скажется на этом процессе.
Показания
В целях диагностики пункцию выполняют для:
- Биохимический анализ пунктата, а так же тест на наличие примесей (гной или кровь при травмах и воспалительных процессах).
- Используя рентгенографию и препараты, которые задерживают лучи, можно получить точную информацию о повреждениях менисков. При этом препарат вводится непосредственно внутрь сумки.
Множество информации получают не из лабораторного анализа, а прямо во время операции. Когда жидкость начинает поступать в шприц — следят за ней. Обращают внимание на цвет, консистенцию, наличие кровяных или гнойных примесей. Иногда для этого применяют новокаин, который имеет свойство изменять цвет и вязкость при контакте с инородными биологическими жидкостями. Биохимические анализы пунктата позволяют выявить патологии в обменных процессах, происходящих в сумке. Кроме механической, она исполняет питательную функцию: доставляет необходимые вещества к бессосудистым хрящам.
Лечебные операции выполняются для:
- Откачивание экссудата, примесей крови и гноя из полости суставной сумки. Показано при острых воспалительных процессах.
- Введение различных лекарственных средств. К примеру, местную анестезию при операциях и болезненных манипуляциях. При воспалениях — антибиотики, кортикостероидные препараты.
- При гемартрозе в полости сустава возникают гематомы, которые затрудняют двигательную функцию и способствуют развитию инфекции, поэтому показана пункция крови из них.
Существует третье показание — введение кислорода в суставную сумку. Применяется при дегенеративно-дистрофических поражениях опорно-двигательного аппарата, при плечелопаточном периартрите, артрозе суставов или как средство профилактики посттравматического артроза. У этого метода лишь одно противопоказание — наличие острых гнойно-воспалительных процессов в месте пункции.
Применяется медицинский кислород и специализированный инструмент, хотя возможно использование и другого оборудования, вроде аппарата для продувки фаллопиевых труб.
Нюансы проведения пункции разных суставов
Техника проведения операции различна для разных суставов из-за их строения, врач должен отчетливо понимать, как и где расположены те или иные ткани, кости и другие анатомические образования, чтобы максимально точно проложить путь прокола между ними, не задев ничего лишнего или не уперевшись в кость.
Принято различать три вида пункций плечевого сустава: переднюю, заднюю и боковую. Принципиального отличия в технике нет, во всех случаях ориентиром служит акромиально-ключичное сочленение, а игла вводится соответственно спереди, сзади и сбоку от него.
Перед началом руку сгибают в локте под углом 90°. Иглу проводят в полость сзади, между наружным краем локтевого отростка и нижним краем наружного надмыщелка, непосредственно над головкой лучевой кости.
Если нужно взять пункцию с заднего заворота сустава, то иглу вкалывают через сухожилие трицепса, над вершиной локтевого отростка, и осторожно проводят по направлению к синовиальной оболочке.
Прокол производится на задней поверхности, у дистального конца лучевой кости, между сухожилиями разгибателей большого и указательного пальцев.
Осуществляется спереди или сбоку. При первом способе точка прокола находится на середине линии, проводимой от верхнего края большого вертела к точке между средней и внутренней третью паховой связки. Иглу вкалывают спереди, перпендикулярно к верхнему краю головки бедренной кости, у края вертлужной впадины.
При втором способе иглу вводят снаружи, над верхушкой большого вертела, и продвигают во фронтальной плоскости по направлению к соответствующей точке противоположной стороны.
Прокол осуществляется около верхнего края надколенника, иглу продвигают через сухожилие квадрицепса по направлению к кости, совершая вращательные движения. Возможно выполнение пункции и верхненаружного, верхневнутреннего и нижненаружного краев надколенника.
Прокол осуществляется впереди, между наружной лодыжкой и сухожилием длинного разгибателя пальцев. Продвигают в заднемедиальном направлении, между лодыжкой и латеральной поверхностью таранной кости.
Ниже на видео мы можете посмотреть процедуру проведения пункции сустава.
Лечебно-диагностическая пункция - современный метод исследования суставов на наличие различных ортопедических или ревматологических заболеваний. Этот метод позволяет без операции определить характер синовиальной жидкости, находящейся в полости сустава, а также определить наличие инфекционно-воспалительного процесса.
Область применения
Пункция может применяться не только для диагностики. Нередко ее используют в лечебных целях, например, чтобы при повышенном давлении жидкости в суставах немного уменьщить болевые ощущения. В случаях, когда наличие воспаления подтверждается, с помощью этой процедуры выводится скопившаяся синовиальная жидкость. Таким образом поврежденный сустав разгружается, что значительно облегчает состояние больного.
Проведение лечебно-диагностической пункции позволяет избежать такого нежелательного эффекта, как перерастяжение окружающих мягких тканей.
Показания к проведению процедуры
Случаи, в которых ни один из существующих на сегодняшний день методов обследования не помогает установить более точный диагноз, чем проведение лечебно-диагностической пункции сустава:
У этой процедуры есть и противопоказания:
- псориаз,
- сыпь на коже,
- раны и другие повреждения кожного покрова,
- эндокринные патологии (в этом случае пункция проводится только если нет возможности устранить очаг воспаления другим способом),
- нарушения свертываемости крови (возможно проведение пункции только после специальной медикаментозной подготовки пациента).
Как проходит процедура
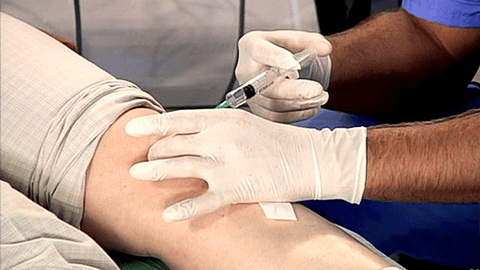
Синовиальная оболочка обладает повышенной чувствительностью ко всем инфекционным агентам, потому процедура пункции обязательно проводится в соответствии со всеми правилами асептики и антисептики. Проводят ее в условиях специализированного кабинета.
- Пациент ложится на спину, врач подкладывает под колено валик, позволяющий полностью расслабить мышцы исследуемой конечности.
- Кожу в области проведения операции обеззараживают.
- Вводится местная анестезия (при необходимости).
- Специалист подбирает иглу необходимого размера для осуществления прокола, определяет место для прокола
(индивидуально для каждого клинического случая) и аккуратно вводит иглу. - Врач слегка натягивает кожу, чтобы искривить канал, проделанный иглой (эта манипуляция поможет предотвратить проникновение инфекции в полость сустава, поскольку после извлечения иглы кожа сместится обратно.
- Игла медленно продвигается до ощущения провала, который сигнализирует о попадании ее в полость сустава и ее движение останавливается.
- Врач выполняет взятие жидкости или введение лекарства (в зависимости от показаний).
- По завершении процедуры игла извлекается, а место прокола обрабатывается антисептиком, накладывается стерильная повязка.
Дополнительные исследования, которые могут понадобиться
Проведение пункции возможно только после анализа рентгеновского снимка сустава. После процедуры часто необходима сцинтиграфия или томографическое исследование (с целью уточнить диагноз и установить причины развития инфекционных процессов).
Важно! Если пациент проходит курс приема антибактериальных препаратов, об этом обязательно необходимо сообщить врачу.
Реабилитационный период после проведения лечебно-диагностической пункции: следует избегать существенных физических нагрузок на сустав, запрещено мочить место прокола. Необходимо принимать все назначенные лекарственные препараты, при этом обязательно нужно в точности соблюдать дозировку, которую определил врач.
Пункция сустава представляет собой определенную хирургическую процедуру, в ходе которой происходит введение иглы в суставную сумку. Главной задачей этого вмешательства является именно проникновение в суставную полость. Проведение процедуры оправдано во многих случаях, включая диагностику заболеваний и по медицинским показателям.

Синовиальной жидкость
Отдельно хотелось бы рассказать непосредственно о самой синовиальной жидкости. В число ее основных функций входит питание хрящевой ткани, что способствует лучшему скольжению сустава. Кроме того, данная жидкость еще и выполняет функцию фильтра, поэтому наличие различных субстанций, вроде белка и мочевой кислоты, легко прослеживается в суставной жидкости.
Нередки бывают ситуации, когда врач при визуальном осмотре определяет помутнение синовиальной жидкости, что говорит о наличии в ней достаточного количества посторонних клеток. Если в ней обнаруживается кровь, то с большой долей вероятности это указывает на различные повреждения травматического характера менисков или хрящей. В нормальном состоянии, когда отсутствует воспалительный процесс, жидкость должна быть достаточно вязкой и, что самое главное, абсолютно чистой.
Помутнение жидкости говорит о наличии воспалительного процесса. Существует четыре стадии этого процесса:
- Первая стадия. На этом этапе четко видно помутнение жидкости, а также покраснение синовиальной мембраны.
- Вторая стадия. На этой стадии уже прослеживаются следы особого белка, который ответственен за воспалительный процесс — фибрина.
- Третья стадия. Синовиальная мембрана не только краснеет, но еще и утолщается.
- Четвертая стадия. На этом этапе уже может происходить разрушению костной ткани. Также могут появляться кисты.
Показания к процедуре
Показания к применению данного вмешательства можно разделить на две группы — диагностические и лечебные. Сначала рассмотрим, в каких именно диагностических целях используется пункция сустава:
- С помощью пункции производится тест на наличие в суставной полости различных примесей, вроде гноя или крови, появляющейся вследствие травматических последствий.
- Анализ пунктата на биохимию.
- Используется для диагностирования состояния менисков.
Достаточно большое количество информации можно получить уже на этапе проведения данной процедуры. При поступлении жидкости в шприц, врач может видеть сгустки крови или гноя, а также оценивает общую консистенцию. Анализ на биохимию позволяет диагностировать различные патологические процессы, проходящие в суставной сумке.
Что касается лечебных целей, то они следующие:
- Если в суставной сумке обнаруживаются посторонние примеси, то с помощью пункции осуществляется их откачивание, что оказывается весьма эффективным при воспалительных процессах.
- С помощью пункции можно ввести в суставную полость различные препараты и средства. В частности, таким образом происходит введение анестетиков при оперативном вмешательстве, а также антибиотиков, если у человека прогрессирует воспалительный процесс.
- В суставной полости могут возникать гематомы, что является следствием гемартроза. В таком случае, с помощью пункции осуществляется забор крови из этих гематом.
Помимо вышеуказанных показаний, существует и еще одно — это введение кислорода в сумку сустава. Данная процедура проводится при следующих заболеваниях:
- Артроз суставов.
- Плечелопаточный периартрит.
- Различные поражения опорно-двигательной системы дистрофического характера.
- Также введение кислорода показано в качестве профилактической меры при посттравматическом артрозе.

Противопоказания
Что касается противопоказаний к проведению пункции, то они следующие:
- Если на месте проведения пункции развивается острый гнойно-воспалительный процесс.
- Если у больного диагностированы нарушения свертываемости крови.
Это абсолютные противопоказания, при которых проведение пункции ни в коем случае не проводится. Но есть и ряд относительных противопоказаний, которые также могут помешать проведению процедуры:
- Если по каким-то причинам сам больной отказывается от проведения данной манипуляции, то пункция не проводится. Здесь уже задачей врача является донесение до больного необходимой информации, касающейся необходимости взятия у него пункции.
- Наличие соматической патологии, при которой пункция может лишь ухудшить состояние больного.
- Если человек в течение длительного промежутка времени ведет прием антикоагулянтов или антиагрегантов.
Как проходит пункция?
Пункция проходит следующим образом:
- Пункция сустава осуществляется с помощью шприца на 10-20 грамм, а также с 5-сантиметровой иглой, лощина которой составляет порядка 1-2 мм. Применение 1-мм иглы оправдано в том случае, если не осуществляется забор жидкости, а проводится только введение лекарственных средств в суставную сумку. Иглы толщиной 2 мм используются именно для откачивания жидкости из сустава.
- Данная процедура требует высокой квалификации специалиста, который будет ее выполнять. Важно, чтобы игла входила в сумку не более, чем на полтора сантиметра. При этом важно следить, чтобы кончик иглы не раскачивался, иначе можно сильно повредить синовиальную оболочку.
- После проведения процедуры нужно наложить на место прокола тугую повязку, что позволяет избежать развития возможных осложнений. Стоит также отметить, что специфика проведения данной процедуры будет различной, в зависимости от того места, где будет браться пункция.
Особенности пункции разных суставов
Суставы имеют различное строение, поэтому процесс проведения пункции будет различным. Врач должен в совершенстве знать их строение, чтобы во время проведения пункции, не задеть иглой рядом находящиеся области. Рассмотрим пункции различных суставов более подробно.
Пункция данного сустава может быть трех видов:
Если говорить о технике их исполнения, то она абсолютно идентична. Разница заключается лишь в способе введения иглы относительно акромиально-ключичного сочленения.
Непосредственно сам прокол кожи должен осуществляться перпендикулярно, а дальнейшее направление иглы может меняться, в зависимости от необходимости. Игла вводится до появления в шприце пуктата, либо до того момента, когда врач не почувствует, что игла как будто провалилась в пустоту.
Во время процедуры, когда осуществляется прокол спереди, больной ложится на спину. Если прокол проводится сбоку, то больного нужно уложить на другой бок. Рука должна быть вытянута вдоль тела. Если проводится прокол сзади, то больной, соответственно, ложится лицом вниз.
Перед проведением пункции, пациент должен согнуть руку в локте под прямым углом. Игла вводится сзади над головкой лучевой кости, между краем локтевого отростка и нижней границей наружного надмыщелка.
Пункция берется на задней поверхности, в области между указательным и большим пальцем.
Если прокол проводится спереди, то сначала нужно определить точку вхождения иглы. Эта точка будет располагаться на средней границе линии, которая проводится от верхней точки большого вертела к границе, находящейся между внутренней и средней третью связки паховой области.
Если игла вводится сбоку, то место прокола находится над большим вертелом.
Введение иглы происходит в области верхней границы надколенника. Игла вводится в направлении кости, которая отвечает за вращательные манипуляции.
Введение иглы происходит в области, находящейся между сухожилием разгибателя пальцев и наружной поверхности лодыжки.
Отдельно хотелось бы рассказать о пункции спинного мозга. Введение иглы осуществляется непосредственно в позвоночный столб, а конкретно — в поясничный отдел. Подобная пункция проводится также в диагностических и лечебных целях. В частности, подобным способом вводится обезболивающее, если впереди предстоит оперативное вмешательство.
Что касается диагностики, то с помощью пункции спинного мозга проводится выявление таких серьезных заболеваний, как менингит, абсцесс, сифилис, энцефалит, раковые опухоли мозга.
После пункции
На что следует обратить внимание после пункции:
- Пункция представляет собой прокол кожного покрова, она несет небольшой травматический характер.
- Перед процедурой, больному вводится анестезия, поэтому во время пункции он не чувствует болевых ощущений. Однако, когда действие обезболивающего заканчивается, человек может ощущать боль в области прокола, но эти ощущения проходят через 2-3 дня.
- Нередко появляется отек на месте проведения процедуры, поэтому больной должен оградить себя от физических нагрузок, а также обезопасить место прокола от попадания пыли, грязи и воздействия отрицательных температур.
- В качестве дополнительных мер можно использовать мази для суставов, уменьшающих боли. Также врач может назначить физиотерапию, прием противовоспалительных и обезболивающих препаратов.
Возможные риски
Если данная процедура была проведена с нарушениями, в ходе которых пострадала синовиальная оболочка, то это может стать причиной множества осложнений в будущем:
- Дело в том, что эта оболочка достаточно нежная, поэтому при повреждении она будет очень долго восстанавливаться.
- При проведении пункции очень важно соблюдать все меры антисептики, ведь данная оболочка крайне восприимчива к патогенным бактериям.
- Именно поэтому, место прокола обрабатывается сначала йодом, а потом уже спиртом.
- Протирание спиртом необходимо не только для дезинфекции, но и удаления йодной пленки. Тут очень важно сохранять осторожность, ведь если йод проникнет вместе с иглой в сустав, то это может вызвать ожог.
- Если пункция проводится с целью только забора, то это естественно уменьшает объем синовиальной жидкости, которой и так не очень много.
- Такое уменьшение объема может стать следствием осложнений при различных воспалительных процессах, что может в дальнейшем привести к разрушению хрящевой ткани.
Также о пункции сустава вы можете узнать из этого видео.
Процедуру назначают больным с патологиями внутренних органов и опорно-двигательного аппарата. В последнем случае производят прокалывание суставной сумки пораженного сочленения.
Суть метода
Для чего делают пункцию суставов? Медицинская манипуляция преследует следующие цели:
- забор содержимого из полости сочленения для дальнейшего определения его характера;
- удаление патологических жидкостей (гной, кровь) или промывание суставной сумки.
Чаще всего пункцию делают при травмах либо воспалительных процессах в суставах (синовит, гемартроз). При этом терапевтическое прокалывание повторяется несколько раз. Для процедуры используют медицинский шприц емкостью 10–20 мл и стандартную пункционную иглу длиною 7–8 см диаметром 2 мм.
Пункцию тазобедренного сустава обычно проводят под контролем УЗИ из-за неудобного доступа к нему. Специальные ультразвуковые иглы обеспечивают отличную видимость прохождения тканей на мониторе и помогают уберечь сосуды и кости таза от повреждения.
Показания и противопоказания
Диагностическая пункция проводится в том случае, если стандартные методы исследования не дают результата.
Показания к проколу сустава:
- боль в области сочленения;
- опухоль и покраснение тканей;
- ухудшение подвижности;
- скопление жидкости в полостях и заворотах.
Во время диагностической процедуры проводят забор патологического содержимого. Синовиальная жидкость, кровь и гной, собранные для анализа, помогают определить характер заболевания.
При проведении рентгенографии или пневмоартрографии суставную полость посредством пункции наполняют воздухом или контрастной жидкостью. Это позволяет визуально оценить имеющиеся повреждения. С помощью ультразвукового мониторинга обнаруживают присутствие гнойных процессов и новообразований, устанавливают стадию опухоли.
Зачем делают лечебную пункцию? Процедура позволяет откачать из области сустава гной и кровь, промыть полости, ввести лекарственные средства.
Помимо показаний, манипуляция имеет ряд ограничений. Существуют определенные заболевания, при которых пункцию делают с осторожностью:
- расстройства эндокринной системы;
- псориаз;
- нарушение свертываемости крови.
После выполнения прокола сустав может несколько дней болеть.
Подготовка
Как делают пункцию? Перед операцией врач рассказывает больному о планируемой процедуре и получает согласие на проведение манипуляции. Затем обрабатывает зону вмешательства настойкой йода, после трижды дезинфицирует спиртом.
Вскрыв ампулу с 0,5% раствором новокаина, специалист определяет точку пункции и выполняет послойную анестезию — вводит препарат под кожу, в область поверхностной фасции и полость сустава. Больной в это время может сидеть или лежать.
Техника выполнения
Все медицинские манипуляции выполняют в процедурном кабинете поликлиники или стационара с соблюдением стерилизации и дезинфекции.
Техника выполнения пункционного прокола:
- больной ложится или садится на кушетку в максимально удобную и расслабленную позу;
- врач делает вкол иглы в заранее намеченные точки для пункции суставов, предварительно сместив кожу в сторону;
- проникнув в полость сочленения, доктор отсасывает жидкость для анализа. В этот момент больной может почувствовать небольшой дискомфорт. Если необходимо провести лечение, шприц заменяют другим и в суставную сумку впрыскивают лекарство;
- после оперативной манипуляции рану обеззараживают и накрывают стерильной марлей. В некоторых случаях конечность обездвиживают гипсовой повязкой или лангетой.
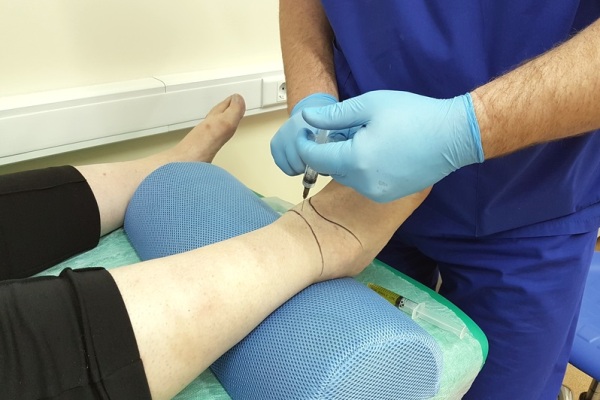
Пункцию коленного сочленения делают в месте наибольшего скопления патологической жидкости, которая обычно собирается в верхних или нижних заворотах. Если колено просто опухло, манипуляцию не применяют.
Пункцию тазобедренного сочленения выполняют в положении лежа, вводя иглу спереди или сбоку. Вкол делают очень осторожно, чтобы не повредить проходящую рядом бедренную артерию.
Небольшие суставы пунктировать значительно легче. В голеностоп иглу вводят в строго определенном месте, между сухожилием-сгибателем пальцев и лодыжкой. Плечевое сочленение прокалывают из трех позиций. Локоть пунктируют при согнутой руке, никогда не применяя вкол с внутренней стороны из-за близости локтевого нерва.
Возможные осложнения
Осложнения после пункции возникают редко. При несоблюдении техники выполнения манипуляции или правил антисептики возможен разрыв синовиальной ткани или проникновение инфекции в сустав.
Повреждение структур часто приводит к внутрисуставным гематомам, отеку. Чтобы не усугублять ситуацию, в течение суток после прокола запрещено снимать повязку, растирать больное место мазями или делать компрессы.
При частых пункциях в одно и то же сочленение происходит повреждение хряща. Попадание воздуха во внутреннюю полость чревато возникновением эмболии сосудов или воспалением синовиальной оболочки.
Реабилитация
Пункция — процедура довольно травматичная. С прекращением действия анестетика в сочленении возникает боль, ухудшается подвижность, появляется хромота. Такая симптоматика держится несколько дней, постепенна стихая.
В этот период необходимо обеспечить суставу максимальную неподвижность. Неплохо справляются с дискомфортом физиотерапевтические процедуры:
- магнитотерапия;
- электрофорез с новокаином;
- ионофорез.
При сильных болях рекомендуется принять обезболивающий препарат — Найз, Ортофен, Диклофенак.
Профессионально выполненная пункция совершенно безопасна и нередко становится единственным методом постановки достоверного диагноза. Кроме того, процедура оказывает лечебное воздействие непосредственно на сустав и приносит быстрое облегчение.
Лечебная пункция сустава – быстрый и эффективный способ облегчить страдания взрослых и детей при воспалительных, травматических и дегенеративных состояниях. Удаление крови, воспалительного экссудата или гноя с одновременным введением лекарства позволяет добиться быстрого сдвига в болезни. 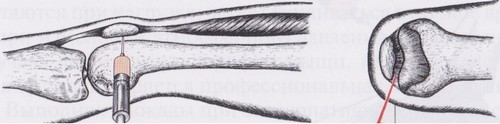
Пункция сустава – предпосылки
Любой сустав – это сочленение двух и более костей с амортизирующим хрящом между ними, выстланное синовиальной оболочкой и заключенное в фиброзную капсулу. Каждая составляющая сочленения имеет свои особенности. Задача врача при пункции сустава – сделать прокол так, чтобы минимально травмировать ткани и не занести туда инфекцию.
Из синовиальной жидкости получает питание хрящ, в котором нет сосудов.
Синовиальная жидкость собирается в суставе благодаря отрицательному давлению в нем. Так, в коленном суставе в норме определяется отрицательное давление — от 70 до 90 мм водного столба, в голеностопном — от 170 до 210 мм водного столба. Отрицательное давление и высокое содержание полисахаридов приводит к тому, что синовиальная жидкость прочно удерживается внутри полости. Объем ее очень скромный – около 4 мл в крупных суставах, а в маленьких и того меньше.
Есть еще одна особенность: при любом процессе – инфекции, травме, дегенерации – резко нарушается метаболизм, образуются эндогенные токсины, которые ускоряют и продлевают воспаление. Свойства синовиальной жидкости меняются, она становится мутной, клеточный состав изменяется. Выработка ее увеличивается, и в какой-то момент сама внутрисуставная жидкость становится тем фактором, который провоцирует и поддерживает воспаление.
- Эвакуация патологической жидкости – воспалительного экссудата, гноя или крови. Ни синовиальная оболочка, ни тем более фиброзная капсула не предназначены для того, чтобы растягиваться. Любой крошечный объем лишней жидкости причиняет человеку глубокие страдания – боль нарушает ходьбу и сон. Люди после прокола и отсасывания жидкости получают огромное облегчение.
- Диагностика – дополнительные методы исследования – УЗИ, рентген, даже томография – не всегда дают исчерпывающую картину болезни. Часто установить истину помогает лабораторный анализ клеточного состава синовиальной жидкости. Так можно отдифференцировать хроническое воспаление от опухоли, простой ушиб – от размозжения мениска и т. п. Иногда в полость вводят обеззараженный воздух. Это производится для пневмоартрографии – метода исследования, при котором воздух раздвигает все ткани, и повреждения становятся отчетливо видны. Кислород также вводят для разъединения спаек, это помогает восстановить движения.
- Лечение – при проколе суставной сумки можно ввести лекарство прямо в полость сустава. При воспалениях вводят антибиотики, при разрастаниях ткани – гормоны, при переломах – обезболивающие средства, при опухолях — цитостатики.
Пункция сустава: техника подготовки
Это вмешательство, по сути своей – малая хирургическая операция, и все требования к обеззараживанию обязательны для исполнения.
После пункции боль облегчается, а лекарство ускоряет выздоровление.
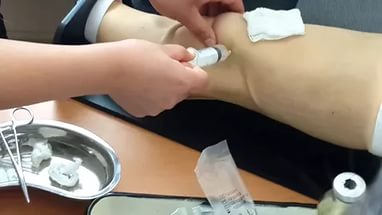
Выполняется процедура только в условиях манипуляционного кабинета или операционной – в помещениях, где обеззараживаются не только стены, пол и потолок, но также мебель, весь инструментарий и воздух. Одежда хирурга и его руки обрабатываются по всем правилам, как для полноценной операции.
Вначале хирург ощупывает сустав, чтобы определить точки наибольшей болезненности, места скопления выпота, костные ориентиры. Возможно, потребуются динамические пробы для уточнения деталей. В набор для пунктирования могут входить не только иглы разной толщины, но и троакар или хирургический инструмент в форме стилета с присоединенной трубкой для отвода выделений.
Кожа пациента в месте будущего прокола обрабатывается вначале йодом, а затем дважды омывается спиртом. Абсолютно все частички йода должны быть удалены, иначе неизбежны осложнения.
Хирург выбирает участок кожи, немного отступая от того места, где игла должна попасть в сустав. В кожу вводится обезболивающее вещество – новокаин, лидокаин, ультракаин. Кожа, хорошо пропитанная лекарством, должна стать похожей на корочку лимона. Качество обезболивания проверяют прикосновением – касание и нажим не ощущаются, не больно.
Далее стерильной иглой прокалывают кожу и обязательно сдвигают ее в сторону, потом прокалывают фиброзную капсулу и добираются до синовиальной оболочки. Иглу ведут, впрыскивая обезболивающее вещество на всю длину прокола. Бывает, что по ходу игла упирается в кость, тогда ее немного отодвигают назад и находят податливое место. Относительно глубины введения иглы споры идут постоянно. Одни врачи считают, что достаточно 2 см, другие, что 4-5 см. Все зависит от индивидуального опыта врача, строения конкретного сустава, количества подкожной жировой клетчатки.
Дальше удаляют из сустава жидкость и при необходимости вводят лекарство. Затем иглу вынимают. Прокол закрывается, суставная жидкость не подтекает, а инфекция не может проникнуть внутрь.
Накладывается стерильная повязка – небольшая салфетка, которая фиксируется пластырем. Конечность обездвиживают на 2-3 дня гипсовой лонгетой или шиной.
Пункция коленного сустава имеет свои особенности, обусловленные анатомией этого сочленения. Здесь синовиальная оболочка собрана во множество складок, а прикрывающий сочленение надколенник имеет большую подвижность. Складки образуют так называемые завороты – своеобразные мешочки с открытой горловиной. Патологическая жидкость собирается именно в заворотах, чаще всего в верхнем или нижнем. Врач надавливает на колено, и жидкость внутри перемещается. Если колено просто напухло, а жидкости внутри нет, то и пунктирование не делают.
После ощупываний и надавливаний становится понятным, где именно скопилось наибольшее количество жидкости. Ориентиром для прокола служит верхний полюс наколенника или головка четырехглавой мышцы бедра.
Пункция тазобедренного сустава проводится спереди или сбоку. Вначале нужно найти проекцию головки бедренной кости. Воображаемой линией соединяют большой вертел и середину пупартовой связки. Посредине этой линии и находится головка кости. В этом месте делают прокол и ведут иглу перпендикулярно кости до упора в шейку бедра.
Здесь нужно точно знать анатомию, потому что рядом располагается бедренная артерия, ее повреждение опасно для жизни.
Голеностопный сустав имеет одно стандартное место для прокола, которое находится между наружной лодыжкой и сухожилием длинного сгибателя пальцев. Иглу ведут кзади и чуть в сторону – прокол голеностопного сустава выполнен.
Пункция плечевого сустава обычно не вызывает затруднений, проколоть его можно в трех местах, ориентируясь на сочленение ключицы с лопаткой. Добраться до синовиальной сумки можно не только спереди и сзади, но и сбоку.
Локтевой сустав пунктируют при согнутой под прямым углом руке. Прокол выполняют позади локтевого отростка, находясь прямо над головкой лучевой кости. Иглу двигают только вниз и вперед, цель – верхний заворот. Никогда не прокалывают внутренний край, потому что там близко расположен локтевой нерв.
Лучезапястный сустав прокалывают, ориентируясь на тыльную сторону кисти. Можно сделать разметку: соединить шиловидные отростки локтевой и лучевой кости горизонтальной линией, а вертикальную провести от второй метакарпальной кости. Пересечение этих линий и будет местом прокола.
Пункция лучезапястного сустава требует хорошего навыка, потому что там залегают два слоя сухожилий сгибателей пальцев кисти.
Они крайне редки и случаются на фоне обострения хронических инфекций. Также есть вероятность повреждения нервов или кровеносных сосудов, особенно при атипичном их расположении или аномалии развития. Сосудисто-нервный пучок хорошо прощупывается, и случайно повредить его трудно. Практически во всех случаях пункция сустава приносит явное облегчение.
Читайте также:


