Рак костей от импланта

Имплантация востребована и применима во многих случаях. Однако для процедуры характерны моменты, которые не позволяют вживлять искусственные корни при ряде патологий. Существуют абсолютные и относительные противопоказания. Онкологические заболевания входят в группу абсолютных, что не допускает имплантацию зубов в случае наявности злокачественных опухолей.
Содержание
Онкология, как противопоказание к имплантации зубов
Онкология нуждается в приоритетном серьезном лечении, любое сопутствующее лечение в этот период невозможно. Имплантация не исключение. Вопрос о вживлении дентальных имплантов может быть поднят после достижения устойчивой ремиссии.
Перенесенная лучевая и химиотерапия грозит развитием последствий, которые сделают невозможной процедуру имплантации.

Облучение вызывает такие осложнения:
- местную реакцию;
- лучевую остеопению;
- некроз костных структур;
- вторичный остеопороз;
- пониженную способность кости к восстановлению (регенерации);
- деминерализацию костей;
- подавление функций костного мозга;
- общую интоксикацию.
Значительные токсические эффекты, метаболические нарушения после облучения могут купироваться не ранее, чем через полгода после лечения.
Протезирование, как альтернатива для больных онкологическими заболеваниями
Ортопедическое лечение не может быть проведено без учета анамнеза пациента: физиологических и патологических особенностей организма. Без этого протезирование при онкологии возможно.
Состоится лечение или нет, зависит от:
- расположения новообразования;
- его характера;
- принимаемого лечения;
- типа ортопедической конструкции.
Опухоль может быть расположена:
- за пределами челюстно-лицевой области;
- в пределах челюстно-лицевой области.
При расположении опухоли вне пределов челюстно-лицевой области протезирование осуществимо. Локализация опухоли в пределах головы и шеи относится к условным противопоказаниям для ортопедического лечения. При этом учитывается характер новообразования и назначенное лечение.
Опасность при установке протезов представляет нарушение процесса свертываемости крови. Перед установкой съемного или несъемного протеза проводится хирургическая подготовка, которая сопровождается локальным кровотечением. Однако свертываемость крови у пациента уже нарушена из-за лучевой терапии, поэтому любое кровотечение угрожает жизни. Ситуации, приводящие к разрыву кровеносных сосудов, нежелательны.
Опухоль в кости, рак молочной железы с распространением метастазов в костные структуры требуют серьезной подготовки перед имплантацией. Такие пациенты проходят лечение бисфосфонатами, продолжительный прием которых опасен развитием некроза кости. Это может случиться при экстракции зуба или подготовке альвеолярного гребня.
Когда при онкологии выполняется протезирование на фоне иммунодепрессии, то опасность представляет препарирование и формирование базиса протеза. Любые микротравмы, натирания грозят появлением незаживающих очагов.
В случае локализации опухоли в области лица и челюсти протезирование затруднено. Когда новообразование находится в кости, протезы не ставят. После лечения или удаления опухоли может измениться конфигурация челюсти, зубных рядов, что приведет к неэффективности протеза.
При расположении опухоли за пределами кости протезирование также не проводится. Ведь лечение значительно влияние на работу всего челюстно-лицевого аппарата, что обесценит протезирование.
Новообразование в челюстно-лицевой области предполагает совместную работу онколога и стоматолога-ортопеда.
Можно ли ставить импланты после лечения рака
Помимо нарушения эстетики улыбки отсутствие зубов влечет за собой жевательную дисфункцию. Ведь полноценное пережевывание пищи необходимо для выздоровления. Ранее установка имплантов была недоступна пациентам, имеющим сильную атрофию кости из-за онкологии. Ведь лучевая и химиотерапия могут привести кость в состояние хрупкости.
После онкологии невозможно провести наращивание кости, поэтому титановые импланты использовать нельзя. Решением этой проблемы стал новый материал, который заменяет титан и превосходит его по остеоинтеграционным свойствам.

Биополимер можно облучать и проводить химиотерапию после его установки
Биополимер Polyether ether keton (ПЭЭК, Полиэфирэфиркетон) — полукристаллический термопластик. Это плотный, устойчивый к любой среде материал, активно использующийся в космической и авиационной промышленности. На его основе были созданы импланты Perso-B и Perso-C, которые можно устанавливать при истонченной кости. Их рекомендуют европейские и американские клиники.
Полиэфирэфиркетон имеет следующие свойства:
- Изоэластичность. Упругость имплантатов PEEK-OPTIMA практически идентична упругости кости. Есть возможность снижать концентрацию напряжения, приводящую к резорбции, изменению или смещению кости.
- Усиление или замещение кости, для поддержки мягких тканей. Полимер может служить основой для установки имплантатов в кость. Его эластичность исключает изломы имплантата.
- Полимер провоцирует образование костной ткани. Имплантаты на основе PEEK-OPTIMA не угнетают, а стимулируют регенеративные свойства.
- Материал биосовместимый, обладает хорошей остеоинтеграцией.
- Биополимер биологически и химически инертен, поэтому не может развиться аллергия и воспаление, что важно для пациентов с аллергией на титан (таких 4% от общего числа).
- Импланты имеют хорошую адаптивность.
- Малый вес и небольшая толщина.
Использовать полимер можно после перенесенных или текущих онкологических заболеваний (имплантационная система Perso-B). При выраженной атрофии кости имплантаты не увеличивают риск ее повреждения, наоборот, стимулируют рост. Имплантаты устанавливаются одноэтапно. Разрешена немедленная нагрузка протезов. Вживление полимерных стержней не приводит к побочным эффектам и противопоказаний.

Импланты на основе полимера можно ставить:
- курящим пациентам;
- пациентам, имеющим заболевания десен;
- при существенной атрофии кости;
- для восстановления альвеолярного гребня;
- чтобы восстановить недостатки лицевого скелета;
- чтобы избежать операции по наращиванию кости.
Есть мнения, что полимерный материал может заменить диоксид циркония, самый прогрессивный материал в стоматологии.
Мнение специалистов стоматологии
Ярослав, стоматолог-имплантолог
Делал протезирование пациентам имеющим онкологию, после пройденной терапии. Были пациенты с сахарным диабетом, болезнями щитовидки. Считаю, что если на данный момент прогрессирования основного заболевания нет, состояние пациента компенсировано, анализы в норме, то нет повода не проводить имплантацию. Конечно, некрозы после приема бисфосфонатов решают все, но в реальной практике таких случаев не много. Сегодня онкология не является абсолютным противопоказанием. Более того, в моей практике есть пациенты, прошедшие имплантацию через год после облучения. Прошло уже 3 года. Пациент здоров и с зубами.
Дмитрий, имплантолог
Имплантологией занимаюсь давно. За много лет в моей практике были самые разные пациенты. Среди них:
- больные сахарным диабетом I и II типа;
- пациенты старше 85 лет;
- пациенты, которые перенесли инсульт, инфаркт;
- больные гепатитом С;
- пациенты, имеющие кардиостимуляторы;
- пациенты после онкологического лечения;
- курильщики с большим стажем.
Отторжение импланта было только один раз. Пациентке сделал имплантацию двух зубов на нижней челюсти. Она умолчала, что проходит лучевую терапию. Конечно, область имплантации получила свою дозу облучения. Восстановление там прекратилось и импланты выкрутились через пару месяцев после вживления. Если спросить у терапевта, можно ли удалять зубы онкобольным, то ответом будет — да. Если же говорим об имплантах, то слышим категорическое — нет. По травматичности и влиянию на организм имплантация легче экстракции зуба. Вмешательство происходит в стерильных условиях. После вживления не остается открытой раны, способной спровоцировать развитие послеоперационных осложнений, как после удаления зуба. Так почему же установка имплантов при онкологии остается спорным и сложным вопросом?
Онкологическое эндопротезирование единственная возможность сохранить хорошее качество жизни после удаления злокачественной опухоли костей. Остеосаркомой, саркомой Юинга, хондросаркомой болеют преимущественно подростки и лица молодого возраста. Имплантация эндопротеза позволяет им вести нормальную жизнь после выздоровления.
Установка импланта никак не влияет на эффективность противоопухолевого лечения.
Органосохраняющие операции как золотой стандарт
Хирургические вмешательства в онкоортопедии начали применять еще в 80-90х годах. Тогда врачи сохраняли нижнюю конечность по строгим показаниям. Эффективность противоопухолевого лечения довольно высока (пятилетняя выживаемость составляет 75-85%).
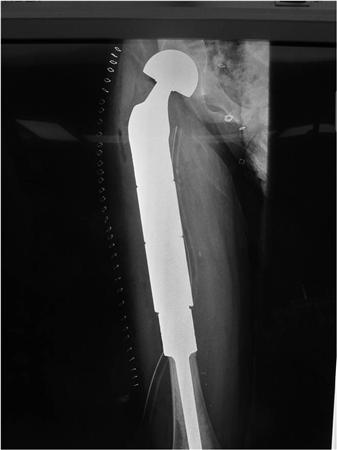
Онкологический имплант бедренной кости.
Эндопротезы устанавливают после удаления опухоли любого крупного сустава (коленного, тазобедренного, голеностопного, плечевого, локтевого). Пациентам со злокачественными новообразованиями плечевых, бедренных, большеберцовых костей выполняют их тотальное или диафизарное эндопротезирование — заменяя не сустав, а часть трубчатой кости.
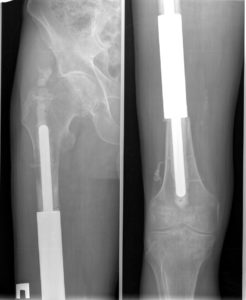
Суть онкологического эндопротезирования заключается в замене удаленных частей сустава искусственными имплантами. Это восстанавливает функции нижней конечности. Операция спасает в 85-90% случаев.
Противопоказания к хирургии
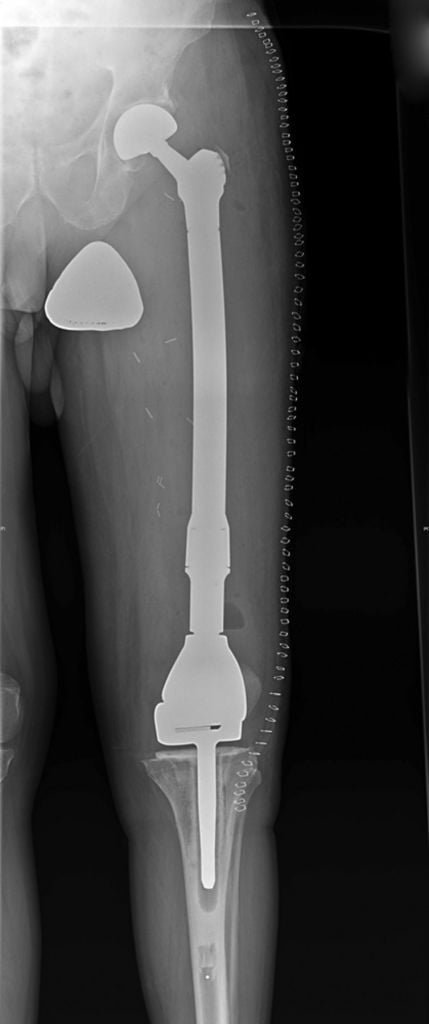
Операция по полной замене бедренной кости с имплантом коленного сустава.
Существует ряд ситуаций, когда ампутация ноги необходима. Иногда отказ от органосохраняющей операции спасает жизнь человека, а попытка сохранить нижнюю конечность приводит к его скорой гибели.
Абсолютные показания к ампутации:
- распад злокачественного новообразования;
- диссеминация (распространение) опухолевых клеток вследствие некачественно выполненной биопсии;
- поражения магистральных сосудов или нервов конечности.
Зачастую врачи рекомендуют ампутацию больным с патологическими переломами, осложнениями химиотерапии и тяжелыми поражениями жизненно важных органов, сопровождающимися декомпенсацией их функций. В этих случаях удаление нижней конечности дает человеку намного больше шансов.
Противопоказанием является невозможность сформировать мышечный футляр для импланта. Это ставит под угрозу приживление протеза и дает риск развития инфекционных осложнений.


Особенности онкологического эндопротезирования
Если при обычной замене сустава врачи выполняют стандартную резекцию, то при злокачественных опухолях объем удаления костной ткани увеличивается. Врачам нужно подбирать особый имплант каждому больному. Онкологические эндопротезы имеют гораздо больший размер, чем ортопедические.
Таблица 1. Основные различия между онкологическим и обычным эндопротезированием.
| Традиционное | Онкологическое | |
| Предоперационная подготовка | Общеклинические и визуализирующие методы исследования. | Объемное обследование, включающее биопсию, ангиографию, сцинтиграфию, КТ, МРТ и другие нужные методы. |
| Особенности устанавливаемых эндопротезов | Стандартные моноблочные или модульные протезы с цементной или бесцементной фиксацией. | Модульные эндопротезы, форму и размер которых можно отрегулировать в ходе операции. Подобные мегапротезы могут полностью заместить удаленную фрагменты костей. |
| Ход операции | Больному удаляют деструктивно измененные части сустава, а на их место устанавливают эндопротез. | После полноценного обследования пациенту удаляют опухоль вместе с прилегающими тканями. Кости и сустав замещают протезом. Выполняют пластику мягких тканей нижней конечности. |
| Ожидаемые результаты | Полное восстановление функции сустава. Возможны осложнения, устранить которые можно консервативным или хирургическим путем. | Пятилетняя выживаемость после органосохраняющей операции составляет 80%. Онкологическое эндопротезирование позволяет восстановить функции сустава. Риск осложнений в этом случае выше, чем при выполнении обычной ортопедической операции. |
Обследование перед операцией
Перед началом лечения пациента тщательно обследуют. Это помогает выявить злокачественное новообразование, установить его локализацию и размеры.
- Рентгенография. Позволяет подтвердить наличие опухоли и ориентировочно оценить ее размеры. Не дает представления о состоянии магистральных сосудов, нервов, мягких тканей конечности.
- Сцинтиграфия костей скелета. Необходима для выявления метастазов злокачественного новообразования. Обнаруживает опухоли костей любой локализации.
- Биопсия. Наиболее точные результаты дает трепанационная и открытая биопсия. Пункционная и аспирационная менее информативны, поскольку в полученном в их ходе материале не всегда содержатся опухолевые клетки.
- КТ/МРТ. Детальный анализ структуры кости, оценить степень ее разрушения и состояние мягких тканей нижней конечности. Это помогает наиболее точно определить объем резекции и спрогнозировать результаты операции.
- Ангиография. Выявляет дефекты и опухолевые повреждения магистральных сосудов.
- Общеклинические исследования (общий анализ крови и мочи, биохимический анализ крови, ЭКТ, флюорография, УЗИ органов брюшной полости). Необходимы для оценки общего состояния пациента и выявления тяжелых сопутствующих заболеваний.
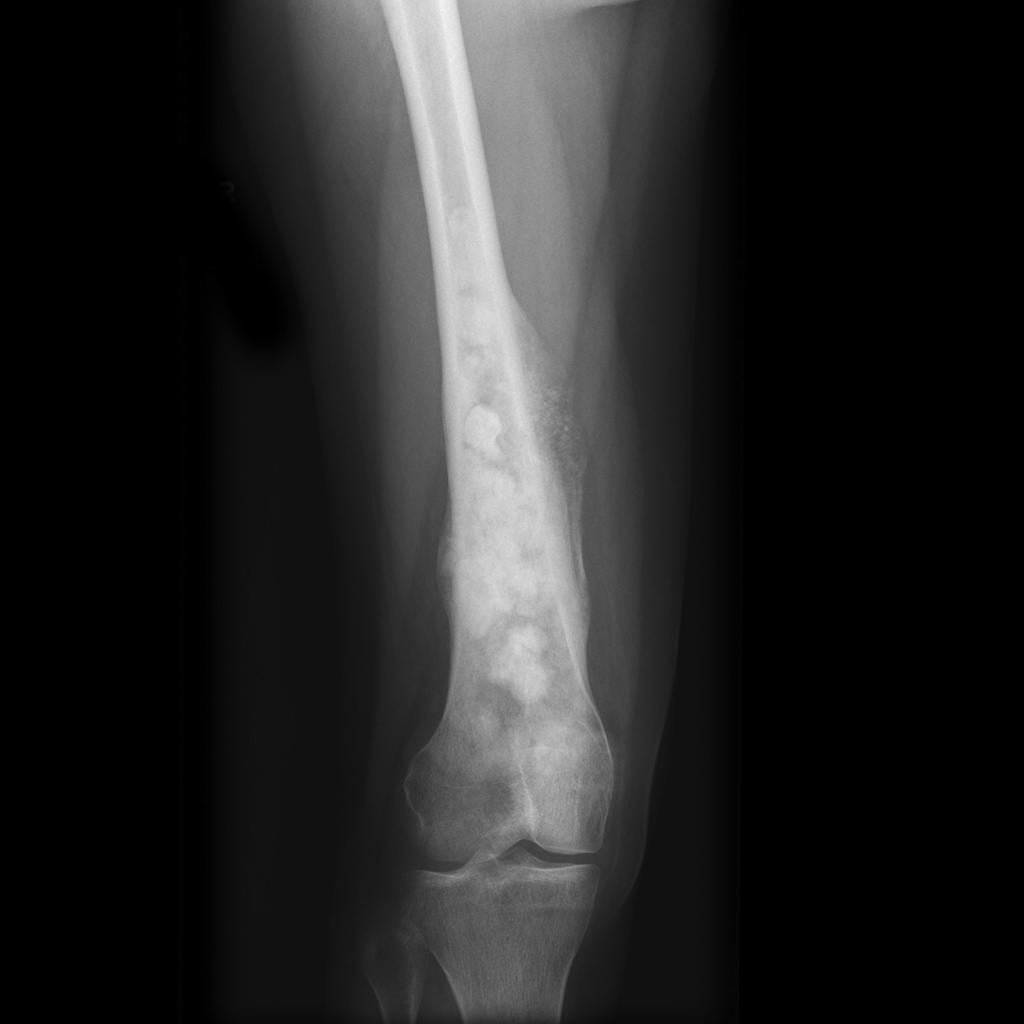
Остеосаркома на рентгене.
Комбинированное лечение опухоли
Для борьбы с опухолями костей используют химиотерапию, лучевую терапию и хирургическое лечение. Их умелое сочетание позволяет проводить органосохраняющие операции даже в тех ситуациях, в которых ранее ампутировали конечность. Химиотерапия позволяет нивелировать последствия перелома или неудачной биопсии.
Онкологические эндопротезы
Импланты, которые используются в онкоортопедии, обычно имеют гораздо больший размер. Это необходимо для замещения удаленных костных тканей. Логично, что мегапротезы нарушают биомеханику сустава, что приводит к нестабильности импланта. При опухолях нижней конечности пациентам могут замещать не только суставы, но и кости. Вид импланта зависит от локализации и размера злокачественного новообразования.
Виды онкологических протезов нижней конечности:
- заменяющие ТБС и часть бедренной кости;
- заменяющие коленный сустав и часть бедренной или большеберцовой кости;
- полностью замещающие бедренную кость;
- спейсеры – замкнутые эндопротезы коленного сустава;
- частично заменяющие и удлиняющие бедренную кость.

Основное отличие онкологических имплантов заключается в их массивности и сложности конструкции.
Производством онкологических протезов занимается несколько компаний: Stryker, ImplantCast, Biomet. Фирмы выпускают модульные эндопротезы, которые можно фиксировать цементным или бесцементным способом.
Особенностью модульных протезов является возможность собрать их во время операции. Это позволяет реконструировать дефекты костей любого размера. Применение модульных эндопротезов дает возможность избежать изготовления индивидуального импланта.
Неожиданные интраоперационные находки в онкологии нередки. Они вынуждают врачей удалять больше костной ткани, чем планировалось. Применение модульных протезов позволяет справиться с этой проблемой с минимальным ущербом для пациента. Чтобы заместить дефект, достаточно всего лишь раздвинуть эндопротез до нужного размера.
Любопытно! В онкоортопедии становятся все популярней эндопротезы с серебряным покрытием. Содержащиеся в нем ионы серебра оказывают антибактериальное действие и снижают риск развития инфекции.
Выполнение операции
Удаление костной ткани и установка протеза при злокачественных новообразованиях происходит совсем не так, как при обычном эндопротезировании. Во время хирургического вмешательства врачи придерживаются целого ряда правил.
Основные правила онкологического эндопротезирования:
- Соблюдение принципа футлярности. Злокачественную опухоль удаляют вместе с окружающими ее фрагментами здоровой костной ткани. Резекцию кости выполняют на расстоянии 5-6 см от новообразования. Вместе с опухолью удаляют зону предшествующей биопсии и все очаги возможной диссеминации.
- Соблюдение правил абластики и асептики. Во время хирургического вмешательства врачи тщательно следят за тем, чтобы опухолевые клетки не проникли в здоровые ткани. Чтобы избежать диссеминации, вначале перевязывают артерии и вены, а лишь затем иссекают опухоль. Параллельно с этим медработники проводят тщательную профилактику инфицирования операционной раны.
- Восстановление двигательной функции конечности. После установки протез прикрывают мышечными лоскутами и делают необходимую пластику. Это позволяет избежать развития инфекционных осложнений и некроза тканей в будущем.
- Адекватное послеоперационное ведение больных. Качественная реабилитация и правильное поведение пациента в послеоперационном периоде помогает восстановить функцию сустава и снизить риск возникновения непредвиденных осложнений.
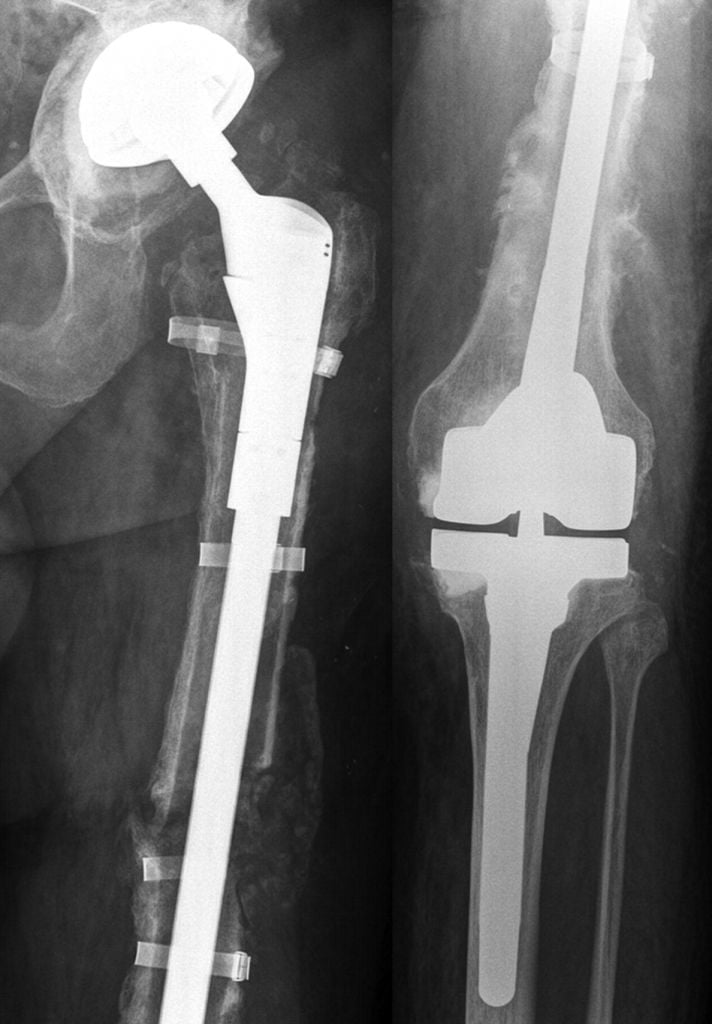
Массивный онкологический эндопротез ТБС.
Факт! Результаты органосохраняющей операции зависят от размера опухоли, степени ее злокачественности, поражения мягких тканей, сосудов и нервов конечности. Немалую роль в успехе лечения играет и внимательность, добросовестность и опытность врачей.
Эта распространённая стоматологическая процедура — вызывает рак!
Основная причина болезни может находиться в вашей ротовой полости.
Эта распространённая стоматологическая процедура, и каждый стоматолог говорит, что она совершенно безопасна, несмотря на тот факт, что учение на протяжении 100 лет предупреждают о ее вреде.
Каждый день в США более чем 41000 человек делают эту стоматологическую процедуру и совершенно уверены, что она безопасна и навсегда решит их проблему.
Так что же эта за процедура?
Корневой канал
В США ежегодно лечат 25 миллионов зубных корневых каналов.
Большинство таких токсичных зубов могут никак не болеть и выглядеть хорошо в течение многих лет, поэтому иногда очень сложно понять, какой именно зуб стал причиной болезни.
К сожалению, очень многие стоматологи не обращают никакого внимания на риск, на который они подвергают своих пациентов, и который будет преследовать их всю жизнь. Американская стоматологическая ассоциация заявила, что корневые каналы совершенно безопасны, но они НЕ предоставили никакой опубликованной информации или исследований, чтобы обосновать это утверждение.
К счастью, моими учителями были доктора Том Стоун и Дуглас Кук, которые обучали меня в этом вопросе 20 лет назад. Если бы не этот блестящий стоматолог, который более чем век назад установил связь между корневыми каналами и болезнями, то эта причина болезней могла бы до сих пор остаться не открытой. Стоматолога звали Вестон Прайс. Многие считают его самым лучшим стоматологом за всю историю.
Вестон Прайс: лучший стоматолог в мире
Многие стоматологи могли бы сделать большой вклад в здравоохранение, если бы ознакомились с работами доктора Вестона Прайса. К сожалению, многие на его работы не обращают внимания, а врачи и стоматологи умалчивают о них.
Доктор Прайс был стоматологом и исследователем, который путешествовал по всему миру и изучал зубы, кости и еду местного населения, которые не употребляли современную пищу. В 1900 году Прайс занимался лечением инфицированных корневых каналов и заметил, что корневые каналы всегда оставались инфицированными, несмотря на все лечения. Однажды, он порекомендовал одной женщине, которая была прикована к инвалидному креслу в течение 6 лет, вырвать зуб, несмотря на то, что он был совершенно здоров.
Она согласилась, затем он вырвал зуб и имплантировал его под кожу кролика. К удивлению, у кролика развился артрит, точно так же как было у женщины, и он умер от инфицирования 10 дней спустя. В тоже время женщина сразу вылечилась от артрита и могла гулять без помощи трости.
Прайс заметил, что невозможно стерилизовать корневые каналы.
Затем он заметил, что большинство хронических болезней развиваются из-за корневых каналов. Чаще всего встречаются сердечные и болезни системы кровообращения. Прайс так же обнаружил 16 бактерий, которые могут стать причиной болезни. Он установил взаимосвязь между корневыми каналами и заболеваниями суставов, мозга и нервной системы. Доктор Прайс в 1922 продолжил писал две новаторские книги, в которых делал акцент на взаимосвязи между стоматологическими патологиями и хроническими болезнями. К сожаленью, его работы нарочно игнорировали в течение 70лет, до тех пор, пока Джордж Мейнинг, эндодонтолог, не заявил, насколько важны работы Прайса.
Доктор Мейнинг продвигает работы Прайса
Доктор Майнинг, родом из Чикаго, был капитаном армии США во время Втором мировой войны, перед тем как переехал в Голливуд, чтобы стать стоматологом для звезд. В конечном итоге, он стал одним из основателей американской эндодонтологической ассоциации. (специалисты в области лечения каналов).
Что стоматологи не знают об анатомии наших зубов?
Зубы являются самым твердым веществом в нашем организме.
В середине каждого зуба находится полость пульпы, мягкое внутреннее вещество, в котором находятся кровеносные сосуды и нервы. Полость пульпы окружает дентин, который состоит из живых клеток, которые вырабатывают минеральные вещества. Эмаль является самым прочным слоем, которая окружает дентин.
Корни каждого зуба находятся в челюстной кости и держаться за счет периодонтальной связки. В стоматологической школе, стоматологам рассказывают, что у каждого зуба есть 1 или 4 основных каналов. Тем не менее, существуют так же боковые каналы, о которых никто не упоминает. Буквально метры!
Точно так же как в нашем организме находится большое количество кровеносных сосудов, которые делятся на капилляры, так же в наших зубах находятся лабиринты из крошечных каналов, которые разветвляются и могут быть 5 километров в длину. Вестон Прайс обнаружил 75 боковых каналов в одном переднем зубе.
Микроскопические организмы постоянно перемещаются в этих каналах, словно суслики в подземных туннелях.
Когда дантист лечит корневой канал, он делает полость в зубе, затем заполняет дырку веществом, которое называется гуттаперча. Оно блокирует поставку крови в зуб. Исходя из этого, жидкость больше не способна циркулировать через зуб. Но лабиринт из крошечных туннелей остается. И бактерии, которые не получают питательных веществ, начинают прятаться в этих туннелях, где они находятся в полной безопасности от антибиотиков и от иммунной системы.
Корень зуба может стать причиной многих болезней
Из-за недостатка кислорода и питательных веществ эти, когда-то безвредные организмы, становятся сильными, более опасными анаэробами, которые вырабатывают вредные токсичные вещества. Будучи прежде обычными, безвредными бактериями в ротовой полости, они становятся высокотоксичными патогенами, которые скрываются в каналах мертвого зуба, ожидая благоприятных условий для размножения.
Никакое количество стерилизации не является эффективным, так как не может достичь этих каналов. В каждом таком зубе были найдены бактерии, особенно вокруг верхушки корня зуба и периодонтальной связки. Очень часто инфекция распространяется в челюсть, затем появляются дырки.
Дырки появляются в незаживающей кости и часто окружены инфицированными тканями и гангреной. Иногда они образовываются после того, как вам вырвали зуб (например, зуб мудрости). Согласно данным Weston Price Foundation из 5000 тысяч было вылечено только 2000.
Часто вы можете не замечать никаких симптомов. Поэтому, у вас может быть абсцесс мёртвого зуба, и вы даже не будете знать об этом. Очаг инфекции в канале зуба может распространиться дальше.
Корневой канал может стать причиной болезни сердца, почек, костей и мозга
Пока ваша иммунная система остается сильной, никакие бактерии, которые находятся в инфицированном зубе, не навредят вашему организму. Но как только иммунная система ослабится из-за какой-либо болезни или травмы, она будет не способна бороться с инфекцией.
Эти бактерии могут мигрировать в прилегающие ткани, затем попадают в кровь, где образовывают новые поселения. Новое колонии бактерий могут поселиться в любом органе, гландах или тканях.
Доктору Прайсу удалось пересадить зараженный участок зубного канала кролику. Он пересадил фрагмент зараженного зубного канала человека, у которого был инфаркт, кролику. Через пару недель кролик умер от сердечного приступа.
Почти каждая хроническая болезнь связана с корневым каналом. Например:
- сердца;
- почек;
- артрит, суставы, ревматизм;
- неврологические заболевания (включая боковой амиотрофический склероз и рассеянный склероз);
- аутоиммунные заболевания (волчанка и другие).
Так же существует связь с заболеванием раком. Доктор Роберт Джонс занимается исследованием связи корневых каналов и рака молочной железы. Он заявил, что существует чрезвычайно высокая связь между корневым каналом и раком молочной железы. Джонс утверждает, что он обнаружил следующую связь за время пятилетнего изучения более чем 300 случаев заболевания раком молочной железы:
- у 93% женщин с раком молочной железы были проблемы с корневым каналом
- у 7% были другие патологии ротовой полости
- опухоли или другие патологии ротовой полости, в большинстве случаев, образовывались на той же стороне, где находились корневые каналы
Доктор Джонс заявил, что токсины, которые образовывают бактерии в инфицированном зубе или челюсти, способны подавлять протеин, который помогает бороться с развитием опухолей. Доктор Джермен поделился такими же открытиями. Доктор Джозеф Иссельс в своем исследовании рассказал, что за 40 лет лечения пациентов, которые были больны раком, у 97% были проблемы с корневым каналом. Если эти доктора правы, то чтобы вылечить рак, достаточно вырвать зуб.
Как связаны бактерии ротовой полости с заболеваниями сердца и артритом?
Американская ассоциация дантистов и Американская ассоциация эндодонтологов считают, что корневые каналы совершенно никак не связаны с заболеваниями. Но они полагаются на ошибочное предположение, что бактерии в больных зубках являются точно такими же, как и в здоровых зубах.
На сегодняшний день, чтобы определить, являются ли бактерии живыми или мертвыми, достаточно сделать ДНК анализ.
Основываясь на исследованиях Доктора Прайса, TERF использует ДНК анализ, чтобы исследовать зуб. Во всех образцах они находили бактерии. Исследователи обнаружили 42 вида анаэробных бактерий в 43 корневых каналах. В дырках они нашли 67 разных бактерий в 85 образцах. Были обнаружены следующие виды бактерий:
- Capnocytophagaochracea
- Fusobacteriumnucleatum
- Gemellamorbillorum
- Leptotrichiabuccalis
- Porphyromonasgingivalis
Это все лишь неопасные вирусы ротовой полости? Конечно же нет. Одни могут воздействовать на сердце, другие-на нервы, почки, мозг.
В крови, которая находится в корневом канале, было найдено на 400% больше бактерий, чем в самом зубе. В кости, которая окружает корневой канал, было найдено еще больше бактерий…Это не удивительно, так как в кости содержится огромное количество питательных веществ для бактерий.
Когда необходимо оставлять отмершую часть тела в организме?
Больше не существует никакой медицинской процедур, которые позволили бы отмершей части тела оставаться в организме. Когда аппендицит отмирает, его вырезают. Если у вас было обморожение или гангрена, то конечность ампутируют. Если ребенок умирает в утробе матери, то происходит выкидыш.
Инфекция плюс аутоиммунная реакция могут вызвать размножение бактерий в мертвой ткани. В случаи с корневым каналом, бактерии могут попадать в кровь с каждым прикусом.
Почему стоматологи считают, что корневые каналы безопасны?
Американская ассоциация дантистов не соглашается с доктором Прайсом. Они заявляют, что корневой канал безопасен, хотя ассоциация не провела ни одного исследования, чтобы подтвердить свои слова. Американская ассоциация сердца рекомендует принять антибиотики перед стоматологическими процедурами, чтобы предотвратить инфекционный эндокардит.
С одной стороны, АСД признает тот факт, что бактерии ротовой полости могут попасть в сердца и нанести серьезные последствия для здоровья.
Но в тоже время, они яростно отрицают возможность, что именно эти токсичные бактерии могут находиться в корневом канале и попадать в кровь, когда мы жуем, и нанести серьезный вред нашему здоровью.
Может быть, существует какая-то другая причина того, что Американская ассоциация дантистов и Американская ассоциация сердца отказываются признавать опасность корневых каналов? На самом деле, она существует. Лечение корневых каналов приносит наибольшую прибыль.
Так как же нам быть?
Я настоятельно рекомендую никогда не лечить корневой канал. Рисковать своим сердцем, чтобы вылечить зуб-очень глупо. К сожалению, люди постоянно это делают. Если у вас есть какие-либо проблемы, вам лучше вырвать зуб, даже если он выглядит хорошо и не болит. Запомните, как только ваша иммунная система скомпрометирована, риск развития серьезной болезни увеличивается и может нанести вред вашему здоровью, что происходит каждый день в мире.
Если вам вырвали зуб, то вы можете сделать следующие:
- Частично съемный зубной протез. Это очень простой и недорогой способ.
- Мост: это постоянный протез, который напоминает настоящий зуб, но стоит довольно-таки дорого.
- Имплантат: это постоянный искусственный зуб. Обычно он сделан из титана и имплантируется в десну или челюсть. Существуют некоторые проблемы с этим имплантатом: ваш организм может отторгать этот металл. Цинк-это новый материал для имплантатов и с ним гораздо меньше проблем.
Но вырвать зуб и вставить искусственный — это не решение всей проблемы.
Стоматологи научились вырывать зуб, но при этом оставлять периодонтальную связку. Но, как вам уже известно, на ней могут размножаться смертельные бактерии. Большинство экспертов рекомендуют удалять эту связку вместе с миллиметровым костным углублением, для того, чтобы сократить риск развития инфекции.
Читайте также:


