Ротовая инфекция у новорожденных

Ежегодно у грудных детей специалисты выявляют миллиарды случаев заражения ротавирусом. В домашних условиях его проблематично отличить от обычного отравления, поэтому лучше незамедлительно обратиться к врачу при появлении первых признаков болезни.
Симптомы и лечение неразрывно связаны. Поэтому чем точнее вы опишите состояние ребенка врачу, тем корректнее будет терапия. О том, что делать, если вы подозреваете ротавирус у малыша, расскажем в статье.
Ротавирусная инфекция у новорожденного
Пищеварительная система человека, а тем более ребенка, является одной из самых чувствительных. Ежедневно ЖКТ приходится перерабатывать большие объемы пищи и жидкости. Иногда качество потребляемых продуктов оставляет желать лучшего – они заражены вирусами, содержат тяжелые металлы и микроорганизмы, токсичны.
Ротавирусная инфекция легко передается. Это обусловлено тем, что передача инфекции имеет алиментарный механизм. Вирусы, которые успели попасть в среду, оседают в самых непредсказуемых местах (мобильные телефоны, ручки дверей, одежда, обувь, игрушки). Для начала распространения инфекции достаточно, чтобы в ротовую полость попало 1-2 реплик вируса.
Чаще всего инфекция встречается у детей до года. Заражение новорождённых и малышей постарше происходит от носителя, например, от матери или брата (сестры). Если родители контактировали с человеком, страдающим от кишечной инфекции, то они могли стать носителями вируса, причем, заразив ребенка, сами могли не заболеть.
Выделение вируса длится, как правило, до 8-ми дней. Но иногда может затянуться до 3-х недель. Вирусы могут выделяться с фекалиями и при бессимптомном течении заболевания. Ротавирус не выделяется через дыхательные пути.
Известны также случаи бессимптомного течения заболевания у детей, находящихся на естественном или смешанном вскармливании, у матерей которых (в молоке) обнаружены антитела к возбудителю. У переболевших детей антитела затем обнаруживаются в крови.
Первые признаки

Болезнь проявляется при внедрении вируса в энтероциты. Когда достигается определенная концентрация ротавируса в организме, клетки начинают погибать, и инфекция поражает среду кишечника.
Часть вирусов выводится организмом, но преобладающая составляющая продолжает отравлять организм и размножаться.
Попадая в пищеварительную систему, вирус обеспечивает поражение эпителия слизистой тонкого кишечника. Слущивание зараженных клеток приводит к их замене. Это приводит к функциональным нарушениям работы ЖКТ и наблюдается гипермоторика кишечника с развитием диареи.
От момента заражения грудничка ротавирусом до проявления симптомов может пройти от 15 часов до пяти дней. Заболевание начинается остро и протекает бурно. Поэтому важно вовремя их заметить и своевременно помочь ребенку, назначив грамотный курс лечения.
Симптомы у грудного ребенка
Ротавирус у грудничка проходит намного тяжелее, чем в старшем возрасте. Проявление симптомов зависит от уровня тяжести болезни. Рассмотрим три типичные формы.
В этой ситуации у грудничка заметно понижается аппетит, ребенок выглядит вялым, плачет и капризничает. В большинстве случаев повышается уровень температуры, но не превышает 37,5 градусов.
Спустя несколько часов у малыша может начаться рвота, независимо от того, принимал ли он пищу. Помимо того, лёгкой форме инфекции свойственны расстройства стула, а также диарея.
В таком случае поднимается высокая температура. Грудничок срыгивает молоко или детские пюре, частотность жидкого стула достигает 7-ми раз за сутки. При грамотном лечении признаки диареи должны исчезнуть через 2-3 дня.
Она отличается острым началом. У ребенка сразу возникает рвота, имеющая систематический характер, диарея достигает до 15-ти раз в сутки. Такое состояние можно назвать критическим, оно угрожает жизни, так как напрямую ведет к обезвоживанию организма.
Из-за недостатка жидкости в организме у ребенка наблюдается сухость эпидермальных слоев кожи, слизистых оболочек. Если начать лечение вовремя, то длительность болезни составит не более, чем 10 дней.
Чаще у новорожденных и грудных детей встречается средняя и тяжелая формы ротавирусных инфекций. В отдельных случаях заболевания путают с дизентерией и сальмонеллезом. Поэтому важно правильно дифференцировать диагноз с острыми кишечными инфекциями, в клинической картине которых определяющим является синдром гастроэнтерита (например, непосредственно гастроэнтерит, холера, пищевые токсикоинфекции).


Эта болезнь может иметь и постепенное развитие. В самом начале у малыша снижается аппетит, появляется вялость и сонливость.
Родители не всегда могут сразу обратить внимание на эти первичные признаки и зачастую воспринимают их за капризы ребенка, которые происходят из-за смены настроения.
Сначала температура может подняться до 37,1-37,2 градусов, но не все принимают это за патологию, так как для многих детей такая температура – нормальна.
Часто при развитии ротавируса у грудничков может:
- появиться насморк,
- увеличиться лимфатические узлы на шее,
- запасть родничок.
При урчании в животе ребенок может заплакать – это свидетельствует от том, что ему больно и некомфортно. Боли в животе слабые и постоянные, редко – схваткообразные.
Что делать: диагностика и лечение
Для точного определения диагноза необходимо проведение анализов крови, мочи и кала в специальной лаборатории. Также в аптеках продаются специальные экспресс-тесты, которые помогают определить ротавирус в домашних условиях.
Итак, следует незамедлительно обратиться к врачу, если ребенок:
- капризничает, постоянно плачет. Поджимает ножки – это говорит о болях в животе;
- выглядит вялым, отказывается брать грудь (бутылочку со смесью), кушать привычную или любимую пищу;
- жалуется на тошноту или его вырвало больше двух раз за час;
- поносит;
- имеет температуру тела от 37,2.
При наличии хотя бы двух-трех признаков важно вовремя заподозрить наличие инфекции и начать бороться с вирусом, чтобы не допустить его размножения в организме.
Лечение ротавируса обязательно должно носить комплексный характер. Потеря воды и солей с калом может привести к умеренному обезвоживанию. Определить, что обезвоживание у грудного ребенка достигло критической точки, можно по следующим признакам:
- язык сухой,
- постоянный беспричинный плач,
- мочеиспускание отсутствует более, чем 3 часа,
- не выделяется пот,
- начались судороги, ребенок теряет сознание.
Восполняем баланс жидкости. Так как самым опасным при данной инфекции считается обезвоживание организма, то главной и первостепенной задачей будут восполнение баланса жидкости, потерянной в первые дни болезни.
Для восполнения влаги специалисты рекомендуют дать малышу растворы пероральной регидратации:

Для приготовления раствора нужно растворить один пакетик в 1 л кипяченой воды. Необходимо давать его ребенку в течение дня. Он должен выпить около 500 мл в день.
Важно также давать малышу чистую воду, кормить его грудью. Материнское молоко наполовину состоит из воды, поэтому оно хорошо восполнит потерянную жидкость в организме. Лечение препаратами регидратации – единственно признанный Всемирной Организацией Здравоохранения (далее — ВОЗ) метод.
Нормализируем баланс кишечной микрофлоры. При ротавирусных инфекциях происходят расстройства кишечника, при которых вымывается микрофлора, происходит дисбаланс полезных бактерий этой среды. Для корректирования баланса микрофлоры кишечника врачи назначают препараты, которые содержат необходимые лактобактерии и пробиотики.
Регулируем температуру. Температуру следует сбивать только когда она достигает 38 градусов и выше. В таких ситуациях хорошо помогают жаропонижающие свечи:
Ребенка необходимо раздеть, снять памперс. Рекомендуется проводить обтирания теплой водой, затем накрыть малыша пеленкой. Не следует кутать ребенка, это может повысить температуру. Запрещено делать обтирания водкой или уксусом, так как это может вызвать интоксикацию организма.
Если родители успели вовремя распознать симптомы, то можно предотвратить госпитализацию малыша. Главное – начать давать ребенку как можно больше жидкости. Ребенку в возрасте от 0 до полугода предлагайте чистую, кипяченую воду комнатной температуры (можно чуть теплую). Если малыш уже попробовал компоты, то сварите из сухофруктов, черной смородины, но без добавления сахара.
Не допускайте поднятия температуры. Если градусник показывает 37,5 и выше, то:
- делайте обтирания (смочите полотенце в теплой воде),
- разденьте малыша,
- временно откажитесь от памперса (надевайте только на ночь).
Проще предотвратить скачок температуры, чем потом бороться с высокой. Позвоните вашему участковому врачу, оформите вызов. Педиатр назначит грамотное лечение, которое вы сможете осуществить в домашних условиях.

Необходимо вызывать скорую медицинскую помощь при:
- судорогах;
- заметной вялости. Если ребенок (особенно грудной – до 6 месяцев) перестал реагировать на родителей;
- температуре от 39 градусов. Такой жар практически невозможно сбить самостоятельно, врачи сделают укол специальной литической смеси;
- сильной диарее.
Если после того, как участковый педиатр назначил лечение, но симптомы остались (в течение недели), следует также отправиться в стационар.
Ротавирус – кишечная инфекция, которую запрещено лечить антибиотиками. Если наблюдается диарея (понос), то антибиотики положены если:
При воспалениях в кишечнике подавляется выработка ферментов, например, лактазы. Этот фермент отвечает за расщепление молочного сахара. При своевременном начале лечения выработка этого вещества организмом начинает восстановление, но на это требуется около 20 дней.
Если малыш находится на искусственном вскармливании, перейдите на безлактозные смеси. Если вы успели ввести прикорм, то полностью исключите из рациона молочную продукцию.
Профилактика и вакцинация против болезни
Вакцинация – единственный метод профилактики ротавирсуной инфекции. Использование вакцины эффективно только в возрасте 6-32 недель. На сегодняшний день существует два варианта вакцин:
В России применяют второй вариант, так как он получен на основе человеческого штамма. Вакцинация не представляет никакой опасности, не имеет побочных реакций. Дается перорально в виде капель.
В 2009 году ВОЗ рекомендовала сделать прививку против ротавируса частью национальных календарей вакцинации. В 69 странах мира приняли это решение, а в 2014 году Россия вошла в это число.
Противопоказания к вакцинации:
- аллергия на составляющие компоненты вакцины,
- если ребенок недавно переболел, то следует повременить с прививкой 2-3 недели,
- наличие кишечных заболеваний в анамнезе.
Что говорит Комаровский

Педиатр утверждает, что основным возбудителем инфекции является несоблюдение элементарных правил общей гигиены. Поэтому обязательно:
- храните правильно продукты питания,
- мойте себе и ребенку руки пере едой, после прогулки,
- не допускайте, чтобы в доме заводились насекомые.
Чтобы ребенка не госпитализировали, основная задача родителей – отпоить малыша, во избежание обезвоживания. Только по этой причине ребенка кладут в стационар, чтобы ситуация не усугубилась без своевременной медицинской помощи.
Доктор рекомендует поить малыша аптечными соляными растворами. Но их можно приготовить и самостоятельно: смешать три чайные ложки сахара (без верха) и половину чайной ложки соли с литром кипяченой воды. Расход жидкости должен соответствовать норме 100 мл на один килограмм веса ребенка.
Если малыш отказывается от раствора, то давайте ему простую воду, компот из сухофруктов. При категорическом отказе доктор советует давать ребенку любую жидкость.
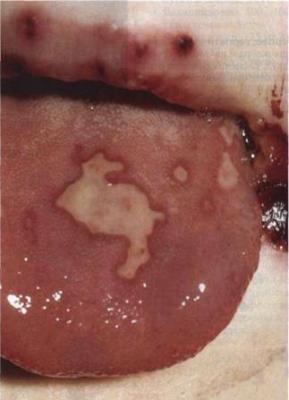
Герпетическая инфекция – самая распространенная вирусная инфекция человека, существующая в организме преимущественно в латентной форме и проявляющаяся на фоне иммунодефицитных состояний поражениями кожи, слизистых оболочек, глаз, печени и ЦНС. Это наиболее часто диагностируемая инфекция среди врожденных и неонатальных болезней.
Актуальность. Инфицированность взрослого населения вирусами простого герпеса достигает 90-95%. За последние годы во всем мире констатируют увеличение количества случаев заболевания герпетической инфекцией новорожденных. Смертность от неонатального герпеса достигает 50-70%. Здоровыми остаются только 15%, многие дети в последующем страдают тяжелыми неврологическими заболеваниями.
Этиология. Вирус простого герпеса входит в семейство герпес-вирусов, подразделяется на вирус простого герпеса 1 типа – лабиальный и вирус простого герпеса 2 типа — генитальный. Наиболее опасен для плода генитальный герпес.
Вирус простого герпеса состоит из трех основных компонентов: нуклеотида, капсида и липидосодержащей оболочки. Геном представлен линейной двухнитчатой ДНК.
Эпидемиология. Естественным хозяином вируса простого герпеса является человек. Пути передачи инфекции:
- половой (является основным для вируса простого герпеса 2 типа);
- контактный (при прохождении плода через родовые пути матери во время родов частота инфицирования составляет 40-50%, заболеваемость – 20%, смертность – 40%);
-вертикальный (риск трансмиссии при первичной инфекции беременной составляет 50%, при первом клиническом проявлении непервичной инфекции – до 33%, при рецидиве герпетической инфекции– до 3%);
Наиболее часто плоду заболевание передается во время родов от матери, у которой инфицированы родовые пути и, нередко, имеется хроническая инфекция мочевых путей. Входными воротами могут быть травмированные кожные покровы, слизистые губ, ротовой полости, носа, конъюнктивы и гениталий. Вертикальная передача инфекции от матери к плоду может происходить через поврежденную и даже неповрежденную плаценту. Заражение сопровождается репликацией вируса на месте инвазии. Далее он способен распространяться неврогенно, лимфо- и гематогенно. Излюбленной локализацией являются сенсорные ганглии, где инфекция может длительно сохраняться.
Клиническая картина. Симптомы. Проявления врожденной герпесной инфекции зависят от сроков заражения. Установлена достоверная связь герпесной инфекции с пороками развития желудочно-кишечного тракта, сердца, мочеполовой системы, скелета, врожденных рубцовых деформаций кожи. Вирус герпеса может вызывать органическое поражение ЦНС (микро- и гидроцефалию, ДЦП, эпилепсию), цирроз печени, неонатальныйгепатит, тяжелые поражения глаз, легких, кожи и слизистых. Инкубационный период колеблется от 2-х до 30 дней. Выделяют 3 клинических формы герпесной инфекции у новорожденных:
1) Локализованная форма с поражением кожи и слизистых полости рта, глаз – встречается у 20-40 % больных. Характеризуется наличием единичных или множественных везикулярных элементов на различных участках тела при отсутствии признаков системной воспалительной реакции. Пузырьки размером 1,5-2 мм на фоне эритемы и отека. Чаще всего они появляются на 5-14-й дни жизни. При их вскрытии образуются эрозии с гладким дном. На месте эрозий может быть нестойкая пигментация, процесс заживления длится примерно 10-14 дней. Возможно развитие герпетических кератоконъюнктивита, хориоретинита, эрозий роговицы, увеита, эписклерита или иридоциклита. В ряде случаев наблюдается специфический неврит зрительного нерва. При отсутствии специфического лечения у 50-70% новорожденных локализованная кожная форма может привести к генерализации процесса или к поражению центральной нервной системы.
2) Генерализованная форма составляет от 20 до 50% случаев неонатального герпеса. Начало болезни чаще на 5-11-й день жизни, однако возможно и более раннее проявление в первые 24-48 часов жизни. Клинические симптомы неспецифичны и напоминают неонатальный сепсис: вялость, срыгивания, повышение или снижение температуры тела, выраженное нарушение микроциркуляции, апноэ, цианоз, одышка, иногда признаки пневмонии. Характерным является вовлечение в патологический процесс печени и надпочечников. Наблюдаются увеличение селезенки, гипогликемия, гипербилирубинемия, ДВС-синдром, признаки инфекционно-токсического шока. У 50-60% больных отмечаются симптомы герпетического менингоэнцефалита. Специфические высыпания на коже и слизистых появляются на 2-8-ой дни от начала заболевания, однако, у 20% новорожденных с генерализованной формой ГИ кожных элементов не обнаруживают.
3) Герпетические поражения центральной нервной системы (энцефалит, менингоэнцефалит) составляют около 30% случаев. Развитие клинических симптомов заболевания в большинстве случаев наблюдается на 2-3-й неделе жизни (12-17-й дни жизни). Заболевание начинается с подъема температуры тела, вялости, чередующейся с эпизодами повышения возбудимости, тремора, снижения аппетита, вслед за которыми быстро развиваются плохо купирующиеся фокальные или генерализованные судороги. Ликвор вначале может быть не изменен, затем обнаруживается увеличение содержания белка и цитоз лимфоцитарного или смешанного характера. У 40-60 % больных отсутствуют специфические герпетические высыпания на коже и слизистых. При антенатальном заражении возможно рождение детей с микроцефалией, гидроцефалией, наличием внутричерепных кальцификатов.
Диагностика герпесной инфекции:
• Особое значение имеет оценка специфического анамнеза матери (хроническая соматическая патология, эрозия шейки матки, сальпингоофорит, кольпит, самопроизвольные аборты, неразвивающаяся беременность, антенатальная гибель плода, герпетические высыпания на коже и слизистых у матери во время данной беременности).
• Клинический осмотр больного: у детей, родившихся от матерей с острой или рецидивирующей герпесной инфекции, осмотр кожи и слизистых оболочек необходимо проводить с особой тщательностью с целью раннего выявления герпетических элементов.
• При возникновении у новорожденного судорог неясной этиологии показано проведение люмбальной пункции. При герпетическом менингоэнцефалите в ликворе отмечаются высокая концентрация белка и лимфоцитоз/ моноцитоз.
• При возникновении у новорожденного клиники сепсиса, при котором не удается добиться эффекта от целенаправленной антибактерильной терапии, необходимо проводить лабораторные исследования на герпесную инфекцию.
• Дополнительные клинико-лабораторные и клинико-инструментальные исследования (клинический и биохимический анализы крови и мочи, нейросонография, компьютерная томография головного мозга, по показаниям – ЭЭГ, коагулограмма, компьютерная томография, рентгенограмма органов грудной клетки) позволяют оценить состояние отдельных органов, систем и степень их вовлечения в патологический процесс.
• Герпетическая этиология заболевания должна быть подтверждена специальными лабораторными методами:
- цитологическая диагностика, основанная на исследовании под микроскопом тканевых препаратов, окрашенных по методу Райт-Гимза, Папаниколау;
- содержимое везикул можно исследовать прямым иммунофлюоресцентным методом для обнаружения антигена вируса простого герпеса;
- обнаружение генома вируса в крови и ликворе методом полимеразной цепной реакции (чувствительность метода – 95%, специфичность – 90-100%, время анализа – 1-2 дня);
• Патоморфология плаценты. Макроскопически оболочки плаценты желтоватые, мутные. При гистологическом исследовании выявляется базальный децидуит. Типичные герпетические клетки имеют крупные размеры, в ядре – базофильные включения, окруженные ободком просветления. Цитоплазма клеток вначале слабо базофильна, затем резко ацидофильна. Во всех поврежденных ворсинах происходит активация фиксированных макрофагов (клеток Гофбауэра-Кащенко). В базальной пластинке обнаруживаются кровоизлияния, отложения фибрина и образование тромбов, множественные очаги некроза и кальциноза.
Среди растительных препаратов, обладающих заметным противовирусным действием, в лечении герпетической инфекции чаще других используются производные солодки и зверобоя. Этисредства применяются в основном местно. Так, эпиген, производимый на основе солей глицирризиновой кислоты, заметно сокращает сроки заживления кожно-слизистых поражений.
При генерализованной форме инфекции в условиях иммунодефицитного состояния в комплексной терапии новорожденных, в том числе недоношенных детей, могут быть использованы полиспецифические внутривенные иммуноглобулины (Октагам, Интраглобин, Сандоглобин, Пентаглобин) и иммуноглобулины с высоким титром антител к вирусу простого герпеса. Неотъемлемой частью патогенетической терапии герпесной инфекции является также использование препаратов интерферонового ряда: Виферон-1 в свечах (доза 150 000 МЕ 1 раз в сутки per rectum в течение 5 дней). Поддержание жизненно важных функций организма ребенка при генерализованной форме неонатального герпеса проводится в соответствии с общими принципами интенсивной терапии. Важное место в лечении герпетического менингоэнцефалита занимает адекватная противосудорожная терапия. Прекращать вскармливать ребенка грудным молоком не имеет смысла, так как даже при первичной инфекции у матери проникновение ВПГ в молоко маловероятно. Исключение составляют случаи, когда у матери герпетические высыпания располагаются на груди.
Профилактика герпесной инфекции.
1) Выявление беременных высокого риска:
а) тщательный сбор анамнеза с целью выявления эпизодов генитального герпеса;
б) тщательное клиническое обследование родовых путей, промежности и вульвы в процессе наблюдения в женских консультациях и перед началом родов; в) вирусологическое подтверждение герпесподобных генитальных поражений у всех женщин, планирующих беременность.
2) Ведение беременности и родов должно основываться на клинических принципах и анамнезе:
а) у женщин с первичным клиническим эпизодом герпесной инфекции менее чем за 6 недель до родов, необходимо плановое кесарево сечение;
б) если эпизод имел место более, чем за 6 недель до родов, возможно родоразрешение через естественные родовые пути; для снижения риска обострения заболевания к моменту родов целесообразно применение ацикловира с 36 недель беременности;
в) диссеминированная и тяжелая первичная материнская инфекция требуют терапии ацикловиром вне зависимости от срока беременности;
г) при наличии генитального герпеса у матери и родов естественным путем новорожденные подлежат обследованию и проведению профилактической терапии ацикловиром. При получении отрицательного результата лабораторного обследования на герпесную инфекцию и отсутствии клинических проявлений заболевания противовирусная терапия прекращается.
Исходы неонатальной герпесной инфекции. При раннем назначении антивирусной терапии летальность при генерализованных формах инфекции составляет менее 50%, тогда как при отсутствии специфического лечения – 90%; при менингоэнцефалитах – 14%. Частота неврологических осложнений колеблется от 10 до 43%; рецидивы кожных проявлений в первые 6 месяцев жизни наблюдаются у 46% детей.
Ротавирус у грудничка представляет опасность из-за тяжелого течения, быстрого нарастания обезвоживания, высоких рисков летального исхода и осложнений.
В большинстве случаев ротавирус у грудных детей лечат в стационаре, регулярно контролируют гемодинамику, характер стула, общее состояние. Специфической терапии не существует, лечение направлено на предупреждение жизнеугрожающих осложнений.
Может ли грудничок заразиться ротавирусом
В норме материнский иммунитет обеспечивает защиту новорожденному до полугода, как раз до периода введения первого прикорма. Инфекции подвержены дети от шести месяцев, заражение происходит от больного человека-вирусоносителя.
Ротавирус часто встречается в семьях, где несколько детей раннего возраста: организм младенца инфицируется сразу после контакта с членом семьи.
Бывают случаи бессимптомного течения инфекции, особенно при грудном вскармливании. Позднее в молоке женщины обнаруживают антитела в ротавирусу, как и в крови ребенка.

Ротавирусная инфекция легко передается контактно-бытовым и алиментарным путем (через воду и пищу). Вирусы быстро проникают в организм, локализуются в тонком кишечнике, начинают свою патогенную активность. Для заражения достаточно попадания на слизистые зева ребенка 2-3 вирусных частиц.
Инкубационный период заболевания у новорожденных детей и младенцев до года длится от нескольких часов до 1-3 суток. После развиваются первые признаки.
Симптомы заболевания
Ротавирусная инфекция у грудничка начинается с момента максимальной концентрации вируса в организме, сопровождается гибелью здоровых клеток кишечника, замещением вирусами кишечной среды.
Первый признак ротавирусной кишечной инфекции у грудничка — понос более 6-10 раз в сутки. Далее возникают обильные срыгивания свежемолочной массой сразу после кормления. Спустя несколько часов повышается температура. Симптомы протекают бурно, варьируются в зависимости от тяжести заболевания.
При первичном заражении болезнь у детей отличается тяжелым течением, поэтому в большинстве случаев клиническая картина ясная, выраженная.
Врачи выделяют три основные формы ротавируса:
- Легкая. Родители отмечают снижение аппетита, срыгивания. Ребенок становится вялым, много спит или плачет. Температура редко превышает 37-38°С. По мере развития инфекции разжижается стул, дефекации частые, структура каловых масс жидкая или кашицеобразная.
- Среднетяжелая. Срыгивания становятся постоянными, присоединяется понос, дефекация 8-10 раз в сутки, общее состояние осложняется повышением температуры. Малыш поджимает ножки к животу, при ощупывании брюшины наблюдается значительное мышечное напряжение — свидетельство болей и дискомфорта в животе, около пупка.
- Тяжелая. Тяжесть состояния обусловлена не только выраженностью клинической картины, но и обезвоживанием. Отмечается западание родничка, постоянная жажда, отказ от груди или смеси, бледность кожных покровов, синюшность носогубного треугольника. Ребенок вялый, резко снижен мышечный тонус, бодрствование не более 3-4 часов в сутки, все остальное время — беспокойный сон. Наблюдается сухость кожных покровов, слизистых рта. Мочеиспускания редкие или отсутствуют.

У малышей раннего возраста чаще встречаются среднетяжелая и тяжелая формы инфекции.
Важно! Даже внимательные родители не всегда могут предупредить переход от одной стадии до критического состояния. По этой причине недомогание более двух суток требует госпитализации.
Особенности течения
Отличительными особенностями ротавируса у ребенка считаются усиление коликов, диарея, учащение стула, вялость и присоединение респираторных признаков.
Все проявления в комплексе усложняют первичную диагностику, поэтому требуется проведение диагностических мероприятий:
- Тошнота и рвота. Срыгивания, в отличие от рвоты, возникают только после приема пищи, имеют свежий запах. Рвотные массы у грудничка имеют желтоватый оттенок, неприятный запах, сама рвота не зависит от приема пищи.
- Жидкий стул. В первые сутки заболевания консистенция стула кашицеобразная, после она изменяется на водянистую структуру с неприятным кислым запахом. Каловые массы нередко включают примеси крови, слизистого компонента.
- Боль и вздутие живота. Малыш активно двигает ножками, подгибает колени к животу, мышцы брюшины напряжены — все это свидетельствует о боли и дискомфорте. Ребенок постоянно плачет. Если прислушаться, можно услышать урчание.
- Обезвоживание. Частые рвота и понос приводят к недостатку влаги в организме — обезвоживанию. В отличие от детей постарше, обезвоживание у грудничков носит стремительный характер, развивается в течение 1-2 суток. При критическом состоянии повышается риск гибели ребенка. В группе риска находятся дети с хроническими или врожденными заболеваниями, недоношенные, с поражением ЦНС разной степени.
- Интоксикация. Интоксикационные проявления отмечаются повышением температуры, бледностью кожных покровов, посинением носогубного треугольника, вялостью, снижением веса.
- Вторичная инфекция. Ротавирус у грудничков нередко осложняется бактериальной инфекцией. Основной возбудитель — кишечная палочка, стафилококки. Воспаление обостряет заболевание, приводит к еще более серьезным осложнениям, вплоть до генерализованной инфекции, сепсиса.
Клинические проявления варьируются в зависимости от тяжести течения, однако состояние ребенка только ухудшается. Общее течение заболевания длится до 5-8 дней.

В чем опасность
Ротавирусная инфекция осложняется обезвоживанием, вторичной инфекцией, респираторными проявлениями. Показания для вызова скорой помощи:
- генерализованные судороги;
- потеря сознания;
- отсутствие реакций на окружающие события, родителей;
- высокая температура.
Сохранение температуры с диареей и рвотой у младенцев — это уже показание к госпитализации. При возникновении первых признаков кишечной инфекции необходимо вызвать участкового врача, чтобы он оценил тяжесть клинической ситуации.
Диагностика
Симптомы и лечение ротавирусной кишечной инфекции у детей до 1 года – сфера деятельности педиатров, инфекционистов, гастроэнтерологов. Для диагностики ротавируса у грудничков показано проведение лабораторных анализов крови, мочи, каловых масс.
Большое значение имеет метод иммуноферментного анализа крови, позволяющий выявить тип возбудителя. При бактериальной инфекции назначают анализ на чувствительность к антибиотикам. При необходимости проводят УЗИ брюшной полости.
Методы лечения
Не существует специфической терапии ротавируса у грудничков — иммунитет должен сам побороть патогены, нормализовать состояние ребенка. Основная цель терапии сводится к купированию симптомов и предупреждению осложнений.
Читайте также:


