Синегнойная инфекция в роддоме
В каких случаях клебсиелла у грудничка грозит опасностью?

Многие годы пытаетесь избавиться от ПАРАЗИТОВ?
Глава Института: «Вы будете поражены, насколько просто можно избавиться от паразитов принимая каждый день.
Во внутриутробном периоде желудочно-кишечный тракт ребенка стерилен, но уже в процессе родовой деятельности населяется бактериями через рот. Кишечная палочка колонизирует организм через несколько часов после рождения, клебсиелла у грудничка появляется в первую неделю жизни, тогда как полезные бактерии (лакто- и бифидо-) — лишь спустя десять дней после рождения.

Клебсиелла — один из представителей нормальной микрофлоры человека и способствует пищеварительному процессу.
В ряде случаев комменсал (симбиотический организм) клебсиелла становится причиной заболеваний — кишечных инфекций, пневмонии, патологий носа, уха, сердца, костей и других органов и систем человеческого организма. В основном это более тяжелые формы патологии, по сравнению с аналогичными заболеваниями, вызванными другими возбудителями, в том числе бактериальными агентами.
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Клебсиеллез — это оппортунистическая инфекция грудных детей. Это означает, что главное условие заболеваемости — недостаточность иммунной защиты. Большинство клебсиеллезов среди грудничков связаны с недоношенностью либо ослабленным состоянием организма в силу ряда заболеваний.
Палочка Фридлендера или клебсиелла пневмонии — наиболее распространенная среди 11-ти разновидностей клебсиеллы — наиболее широко представлена в человеческом организме.
Известны три подвида клебсиеллы пневмонии:
Вопреки названию, клебсиелла пневмонии повинна в редких случаях пневмонии, однако это наиболее тяжелые формы, ведущие к деструктивным процессам в легких и в трети случаев приводящих к смерти.
Большая часть расстройств, ассоциированных с клебсиеллой пневмонии — кишечные инфекции.

Разновидность окситока раньше входила в подтип пневмония, но позже получила право считаться самостоятельным видом.
Клебсиелла окситока находится на втором месте по количеству в человеческом организме, выполняет те же функции, а при чрезмерном росте колонии вызывает те же заболевания, что и клебсиелла пневмонни. Различия между ними интересны не столько пациентам, сколько микробиологам и заключаются в окрашивании палочек.

Среди таких бактерий:
- стафилококк;
- синегнойная палочка;
- ацинетобактер;
- клостридии;
- ряд энтерококков;
- клебсиеллы.
Будучи древнейшей формой жизни на Земле, бактерии научились приспосабливаться к любым неблагоприятным условиям. Всего несколько десятилетий им потребовалось, чтобы победить антибиотики.
Стоит нескольким бациллам пережить лечение, как они вырабатывают устойчивость к убивающим их веществам, которую передают генетически не только своим родственникам, но и бактериям других видов.

Такие заболевания для новорожденных особенно опасны в двух случаях:
- При недоношенности или переношенности.
- При различных врожденных патологиях и травмах.
Ряд факторов повышают риск внутрибольничных инфекций, включая клебсиеллезы:
- отсутствие оснащенных фильтрами современных систем вентиляции воздуха;
- загруженность лечебных учреждений;
- несоблюдение личной гигиены пациентами и сотрудниками — отсутствие мыла в больничных туалетах объясняет, почему так случается;
- устаревшее оборудование, в том числе пищевых блоков и канализационных систем;
- нарушение режима уборки, в том числе из-за недостаточного обеспечения медицинского учреждения качественной бытовой химией.
Риск больничных клебсиеллезов повышает защитная оболочка, которой палочка защищается от неблагоприятных условий среды, включая антисептики.

Клебсиеллезы, особенно у новорожденных детей характеризуются бурной симптоматикой, которую сложно принять за что-то безобидное. Значение при этом имеют не столько результаты анализов (популярный в странах бывшего СССР анализ на дисбактериоз не показателен и на него грамотные врачи не ориентируются), сколько состояние пациентов.
Симптомы клебсиеллезной инфекции зависят от того, какие органы поражены. Наиболее распространенные кишечные инфекции проявляются рвотой, резким повышением температуры тела, частой диареей. Из-за полного отсутствия аппетита грудной ребенок не получает достаточно жидкости, и заболевание осложняется симптомами обезвоживания.
Сепсис (заражение крови) может проявляться множеством симптомов, в зависимости от:
- ворот инфекции (место, через которое бактерии попали в организм) — дыхательные пути, пупочная ранка, кожа, место расположения катетера и так далее;
- времени появления инфекции в крови (пренатальное или постнатальное заражение);
- ряда других условий.
Третья наиболее распространенная клебсиеллезная инфекция у младенцев — пневмония. Симптомы характерны для пневмонии любой бактериальной природы, но течение заболевания в основном более тяжелое.

Основной способ диагностики клебсиеллезов — серологическое исследование жидкостей человеческого тела, в том числе характерных для того или иного заболевания выделений — мокроты, крови, рвотных масс, мочи и так далее.
Разнообразие симптоматики затрудняет диагностику сепсиса у новорожденных. Используют комплексный подход, сочетающий анализ симптомов и различных показателей крови (дисбалансы в лейкоцитарной формуле (гиперлейкоцитоз), повышение уровней интерлейкина-8, C-реактивного белка и прокальцитонина).
Всего существует пять основных диагностических признаков, при наличии любых трех из них диагностируется сепсис.

Отношение к дисбактериозу в странах с развитой медициной сводится к двум основным постулатам:
Вот почему вопрос, как лечить клебсиеллез на основании анализа на дисбактериоз вообще не должен стоять.
Более подробно о клебсиелле в кале у ребенка можно прочесть здесь.

Возможны два варианта:
Для избавления от паразитов наши читатели успешно используют Intoxic. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для этого существуют конкретные рекомендации:

В случаях явных клебсиеллезов есть два основных способа лечения:
- Бактериофаги — препараты на основе вирусов, разработанных специально против бактерий. Они далеко не всегда эффективны, особенно при тяжелых инфекциях.
- Антибиотики. На данный момент наилучшие результаты показывают цефалоспорины третьего поколения.
Легкие и средней тяжести кишечные инфекции вне зависимости от возбудителя лечатся диетой и гидратацией. Из-за невозможности напоить грудного ребенка, лечение часто проводят в стационаре, где у родителей ограничены возможности выбирать, чем лечат их детей.
После инфекции крайне важно соблюдать строгий гигиенический режим и правильно кормить ребенка.

Клебсиеллезы новорожденных часто развиваются до выписки из родильного или неонатологического или отделения интенсивной терапии — медицинского учреждения, где роль родителей в обеспечении безопасности младенцев ограничена. Основные методы профилактики при этом заключаются в поддержании эпидемиологического режима в учреждении.
Важную роль в формировании нормальной бактериальной флоры у ребенка играет грудное вскармливание. Многих мам беспокоит вопрос, может ли быть в грудном молоке что-либо вредное для ребенка, те же возбудители инфекций. Действительно, в материнском молоке могут присутствовать клебсиеллы, стрептококки и другая потенциально опасная флора.
Однако у детей на грудном вскармливании в кишечнике преобладают бифидобактерии, а при искусственном кормлении преобладание какой-либо группы бактерий не наблюдается.
Поскольку хороший иммунитет является профилактикой бактериальных инфекций, а микрофлора с преобладанием полезных бактерий — признак сильной иммунной системы, грудное вскармливание — один из лучших способов в арсенале матери для защиты малыша от угроз.
Видео-материал о кишечных инфекциях у детей у детей от доктора Комаровского:
Клебсиелла у детей – как определить, какую опасность представляет и как лечить
Клебсиелла — условно патогенный микроорганизм из семейства энтеробактерий, анаэроб, живущий без воздуха и погибающий или приобретающий капсулу в кислородной среде. Является представителем нормальной флоры человека, встречается у здоровых людей, не причиняя им особого вреда. Если это человек с ослабленным иммунитетом или грудной ребенок, то возможно развитие патологии по вине клебсиеллы.
Эти микробы бывают разных видов. Наиболее распространены два из них:
- палочка Фридлендера (возбудитель пневмонии);
- клебсиелла окситока (возбудитель кишечной инфекции).
Дети одинаково восприимчивы к обоим видам.
У ребенка при рождении клебсиелла может находиться на коже, слизистых оболочках дыхательных путей. Получает ребенок её от мамы во время родов или после них, кроме того, существуют внутрибольничные штаммы в роддомах. Этот возбудитель хорошо сохраняется в пищевых продуктах, в пыли, воде, на шерсти животных.
Клебсиелла у грудничка может вызвать заболевание из-за слабого иммунитета, организм новорожденного ребенка не обладает достаточным набором нормальной защитной микрофлоры, способной противостоять возбудителю инфекции. Если малыш родился с низким запасом здоровья, недавно перенес какое-то заболевание, получал накануне антибиотики, то у него, высок риск, заболеть тяжелой формой клебсиеллеза.
Клебсиелла у грудничка может вызвать следующие болезни:
- пневмония;
- конъюнктивит;
- инфекции мочевыводящих путей;
- воспаления кишечника;
- менингит;
- ринит и гайморит.
Как проявляется клебсиеллезная инфекция у новорожденного ребенка?
Обычно характерны симптомы кишечной инфекции:
- ребенок капризный;
- срыгивает;
- живот вздут, урчит;
- стул частый, жидкий с неприятным кисловатым запахом;
- при осмотре в кале обнаруживается примесь слизи или крови;
- может повышаться температура: от субфебрильных до высоких цифр.
Чем меньше ребенок, чем слабее его организм, тем ярче клиническая картина заражения клебсиеллой. Частый жидкий стул может привести к развитию обезвоживания, токсикоза с эксикозом, у маленького ребенка это опасное состояние, требующее немедленной госпитализации и лечения в условиях инфекционного отделения.
Родители незамедлительно должны обратиться к педиатру при появлении первых симптомов болезни у ребенка, так как у некоторых детей патологический процесс может развиваться стремительно, у других постепенно, давая время для принятия решения. Врач обязательно назначит анализы для уточнения диагноза, так как разные микроорганизмы могут вызывать схожую клиническую симптоматику.
Обнаружить возбудителя можно в кале методом бактериологического посева или в моче при признаках мочевой инфекции. При высеве клебсиеллы в диагностическом титре не стоит сразу паниковать. Лечение потребуется не длительное, возбудитель хорошо поддается терапии. Назначают антибиотики из той группы, к которой выявлена повышенная чувствительность микроорганизма по результатам бактериологического анализа.
Хороший лечебный эффект оказывают бактериофаги (комбинированный, интестинальный бактериофаг). После этого курса, лечение продолжают с использованием биопрепаратов для восстановления нормальной кишечной микрофлоры, пробиотики назначают довольно длительным курсом. Ребенок должен быть проконсультирован разными специалистами в лечебном учреждении, чтобы установить какой вред нанесла клебсиелла его организму и какое в связи с этим предстоит в дальнейшем лечение и наблюдение.
Бывают случаи, когда клебсиелла в кале у ребенка обнаруживается случайно при обследовании по другому поводу. Если симптомов у малыша нет, не следует моментально приниматься за лечение.
Внимание! Надо помнить, что все-таки это условно-патогенный микроб, у детей с достаточным уровнем иммунитета, с хорошим запасом здоровья от рождения он не всегда активизируется до такой степени, чтобы вызвать заболевание.
В таких случаях детям можно порекомендовать щадящее лечение с использованием пребиотиков и пробиотиков с целью вытеснения клебсиеллы нормальными представителями кишечной микрофлоры человека. После проведенной схемы терапии, ребенка повторно обследуют, как правило, новые анализы дают в отношении клебсиеллы отрицательный результат.
Для более полного эффекта, особенно у грудничков, необходимо обследовать маму, собрать анамнез ее болезней, выяснить имеющиеся у неё жалобы на данный момент, при обнаружении у неё признаков клебсиеллезной инфекции, подтвержденной анализами, обязательно провести лечение.
- Наблюдение беременных женщин и обследование их в женской консультации, особенно перед родами на выявление микробов в ротовой полости, моче и кале, своевременное лечение при обнаружении возбудителя;
- полноценное питание и прием витаминных комплексов, правильный образ жизни будущей матери – это залог здоровья её ребенка;
- грудное вскармливание – важный фактор для формирования иммунитета малыша;
- соблюдение родителями личной гигиены, поддержание чистоты жилища, особенно при наличии домашних животных;
- стерилизация предметов для кормления и ухода за грудничком;
- приучать подрастающего малыша мыть руки, фрукты и овощи, пить кипяченую воду, соблюдать гигиенические правила.
Если вашему ребенку поставлен диагноз клебсиеллезной инфекции, это не приговор, не надо заниматься самолечением, отказываться от рекомендаций врачей, лечиться только народными средствами. Инфекция хорошо изучена, прекрасно и быстро лечится, главное доверять доктору, не пренебрегать советами и ваш малыш будет здоров.
Это острое инфекционное заболевание, вызываемое микробами рода Pseudomonas, протекающее с поражением желудочно-кишечного тракта, дыхательной системы, ЦНС, других органов и систем. Из этой статьи вы узнаете о том, почему возникает синегнойная инфекция у детей - пути передачи, лечение, симптомы, возбудитель, профилактика, фото заболевания.
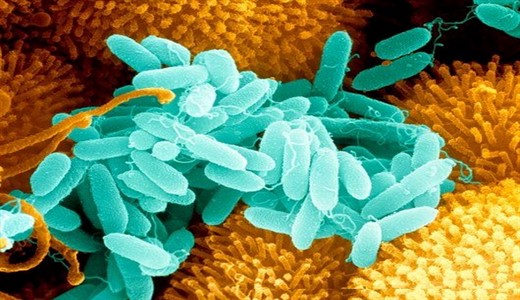
Возбудитель
Синегнойная палочка (Pseudomonas aeruginosa) относится к семейству Pseudomonadaceae, роду Pseudomonas, который включает 6 видов (P. aeruginosa, P. putida, P. aurantiaca, P. cepacia, P. maltophilia, P. testosteroni), различающихся по О-антигенной специфичности и межвидовым серологическим связям.
P. aeruginosa - грамотрицательная, подвижная палочка, облигатный аэроб. Обычно не имеет капсулы и не образует спор. Быстро растет на обычных питательных средах, на агаре формирует мягкие радужные колонии, имеющие желто-зеленую флюоресцирующую окраску. Бактерии имеют О- и Н-антигены, капсульные антигены слизи 4-х групп (Si, S2, S3, S4). По соматическому О-антигену различают 13 серогрупп, по жгутиковому Н-антигену - около 60 сероваров.
Патогенные свойства синегнойной палочки обусловлены комплексом токсинов и активных ферментов.
- Описаны экзотоксины А, В, С;
- Имеются - эндотоксин, поражающий сосуды;
- Эндогемолизин, вызывающий гемолиз эритроцитов и некроз клеток печени;
- Лейкоцидин - фермент, вызывающий лизис лейкоцитов;
- Коллагеназа, эластаза и др.
Возбудитель синегнойной инфекции продуцирует гликокаликс (слизеподобную капсулу), вероятно, имеющий отношение к патогенности и защищающий микроорганизм от фагоцитоза.
Лечение синегнойной инфекции у ребенка должно быть начато незамедлительно. Синегнойная палочка слабо чувствительна к широко применяемым антисептикам и антибиотикам.
Синегнойную инфекцию можно подхватить от людей и животных, больных и носителей. Особенно опасны больные с нагноившимися ранами, пневмонией.
Механизмы передачи: фекально-оральный, капельный, контактный. Пути передачи синегнойной инфекции - контактно-бытовой (преимущественно), воздушно-капельный и пищевой. Факторы передачи - мясные и молочные продукты, молоко.
Синегнойная палочка широко распространена в природе: почве, воде открытых водоемов после ее загрязнения фекально-бытовыми сточными водами. Возбудитель обнаруживают в желудочно-кишечном тракте человека, многих животных и птиц. Нередко синегнойную палочку выделяют с поверхностей губок и щеток для мытья рук, мыла, дверных ручек, водопроводных кранов, поверхностей кроватей, весов для взвешивания детей, столов для пеленания, кувезов для новорожденных, со смывов рук медицинского персонала. Возможна обсемененность медицинской аппаратуры: электроотсосов, дыхательных и наркозных аппаратов.
Синегнойная инфекция у детей - внутрибольничная инфекция хирургических, ожоговых, педиатрических и акушерских стационаров, в которых возможны эпидемические вспышки вследствие нарушения правил санитарно-противоэпидемического режима. Однако чаще регистрируются спорадические заболевания.
Симптомы синегнойной инфекции появляются у ребенка в 10 раз чаще, чем у взрослых. Особенно восприимчивы новорожденные, недоношенные, малыши первых месяцев жизни. У детей старшего возраста инфекция возникает редко и только на фоне предрасполагающих факторов: ожогов, хронических гнойных инфекций, применения лечебных средств, снижающих естественную резистентность организма к инфекциям.
Сезонность не выражена. Лечение ребенка от синегнойной инфекции проводят в любое время года.
Входными воротами являются желудочно-кишечный тракт, кожа, пупочная ранка, конъюнктива, дыхательные и мочевыводящие пути. Инфекция развивается при значительном снижении резистентности макроорганизма.
Синегнойная палочка поражает различные органы и системы, в том числе кожу, подкожную клетчатку, желудочно-кишечный тракт, мочевые пути, легкие, мозговые оболочки, кости, глаза, уши и др. Локализация патологического процесса зависит в первую очередь от входных ворот инфекции. В детском возрасте чаще поражаются кожа, пупочный канатик и желудочно-кишечный тракт; у пожилых больных первичный очаг, как правило, локализуется в мочевых путях. Поражение желудочно-кишечного тракта может развиваться первично или вторично при заносе возбудителя из других очагов инфекции (например, при сепсисе, пневмонии). Последний вариант реализуется почти исключительно у грудничков первого полугодия жизни, с глубокой недоношенностью, гипотрофией 2-3 степени.
В патогенезе синегнойной инфекции ведущая роль принадлежит токсинам, оказывающим как местное, так и общее действие. Значительную роль играют также инвазивные свойства синегнойной палочки, которые способствуют быстрому развитию бактериемии. Гематогенная диссеминация возбудителя характеризуется появлением многочисленных вторичных очагов в коже, сердечной мышце, легких, почках и мозговых оболочках.
При поражении желудочно-кишечного тракта выявляют воспалительные изменения в кишечнике различной степени выраженности - от легких катаральных до массивных язвенно-некротических. В тяжелых случаях обнаруживают перфорацию кишки с развитием фибринозного перитонита и кровотечения. Особенно глубокие изменения развиваются при сочетании синегнойной палочки со стафилококком и другими условно-патогенными возбудителями.
Симптомы появления инфекции
Инкубационный период длится от нескольких часов до 2-5 дней.
Поражение желудочно-кишечного тракта у ребят старшего возраста и взрослых обычно протекает как пищевая токсикоинфекция (гастрит, гастроэнтерит). Характерно острое начало. Появляются такие симптомы синегнойной инфекции: рвота съеденной пищей, боли в эпигастральной области или вокруг пупка. Симптомы интоксикации выражены незначительно. Температура тела субфебрильная или нормальная. Стул кашицеобразный или жидкий до 4-8 раз в сутки, с небольшой примесью слизи и зелени. Состояние больных нормализуется на 2 - 3-й день заболевания. Могут развиться симптомы аппендицита, холецистита.
У малышей раннего возраста чаще развиваются энтероколит и гастроэнтероколит. Болезнь начинается остро или постепенно и проявляется ухудшением общего состояния, повышением температуры тела до 38 - 39° С, срыгиваниями или рвотой и частым жидким стулом до 5-6 раз в сутки (реже до 10-20). Испражнения зловонные, с большим количеством слизи, зелени, могут наблюдаться прожилки крови. В тяжелых случаях развивается кишечное кровотечение. При пальпации живота определяется урчание, вздутие и болезненность тонкой кишки. Признаки дистального колита отсутствуют. Ведущими симптомами являются выраженная интоксикация и постепенно прогрессирующий эксикоз. Возможно вялотекущее, длительное течение с частыми обострениями. При этом обычно сохраняется субфебрильная температура тела, симптомы интоксикации, вздутие живота и урчание при его пальпации, снижается масса тела больного. Выздоровление наступает через 2-4 нед.
Осложнения синегнойной инфекции
Поражение респираторного тракта, обусловленное синегнойной палочкой, может развиться как первично, так и вторично. Предрасполагающими и инфицирующими факторами являются эндотрахеальная интубация, искусственная вентиляция легких. Нередко синегнойную инфекцию выявляют у больных с бронхоэктазами, хроническим бронхитом, муковисцидозом, а также с затяжными инфекциями, по поводу которых применялись курсы антибактериальной терапии. Воспаление легких, вызванное синегнойной палочкой, возможно в любом возрасте, но чаще отмечается у детей до 2-х лет. Для пневмонии характерно затяжное течение, развитие деструкции легких.
- Синегнойная палочка нередко является причиной воспаления мочевыводящих путей. Распространение синегнойной инфекции может проводится как гематогенным, так и восходящим путем. Клинические симптомы неотличимы от подобной патологии, вызванной другими микроорганизмами.
- Поражение нервной системы (менингит, менингоэниефалит) чаще возникает вторично в связи с заносом возбудителя из других очагов инфекции при сепсисе. Возможно и первичное развитие менингита: синегнойная палочка проникает в субарахноидальное пространство при люмбальной пункции, спинальной анестезии, травмах головы. Специфических клинических симптомов гнойный менингит, вызванный P. aeruginosa, не имеет. Характерны изменения ликвора - мутный, сливкообразной консистенции, с сине-зелеными хлопьями, высоким содержанием белка и нейтрофильным плеоцитозом. Заболевание протекает тяжело и в большинстве случаев заканчивается летальным исходом.
- Поражение кожи и подкожной клетчатки чаще возникает после травм, в местах хирургических и ожоговых ран, варикозных язв и др.
- Остеомиелит синегнойной этиологии встречается редко - при ранах, возникших в результате прокола (особенно в области ногтевых фаланг на стопе), при введении наркотиков.
- Поражение уха. Наиболее частой формой является наружный отит, распространенный в регионах с тропическим климатом. Он характеризуется хроническим серозно-кровянистым и гнойным отделяемым из наружного слухового канала, болями в ухе. Возможно развитие симптомов среднего отита и мастоидита.
- Поражение глаз чаще развивается после травматического повреждения, а также из-за загрязнения контактных линз или раствора для их обработки. Обычно наблюдается изъязвление роговой оболочки, однако возможно развитие панофтальмита и деструкции глазного яблока. Синегнойная инфекция у детей раннего возраста может протекать в виде гнойного конъюнктивита.
- Поражение сердечно-сосудистой системы. В редких случаях синегнойная палочка вызывает эндокардит, преимущественно на протезированных клапанах или здоровых сердечных клапанах у больных с ожогами и инъекционных наркоманов. Последствиями эндокардита часто являются метастатические абсцессы в костях, суставах, мозге, надпочечниках, легких.
- Симптомы синегнойного сепсиса наблюдаются обычно у ослабленных, недоношенных новорожденных и детей с врожденными дефектами, у больных со злокачественными новообразованиями, у пожилых пациентов, подвергшихся хирургическим или инструментальным вмешательствам на желчных протоках или мочевых путях. Клинические проявления и симптомы болезни не отличимы от сепсиса другой этиологии. В пользу синегнойной природы инфекции свидетельствуют: гангренозная эктима (округлые уплотненные участки кожи красно-черного цвета диаметром до 1 см с изъязвлением в центре и зоной эритемы вокруг, расположенные в подмышечной и аногенитальной областях) и выделение зеленой мочи (за счет окраски ее вердогемоглобином).
- Новорожденные наиболее восприимчивы к синегнойной инфекции. Они составляют группу риска и легко инфицируются госпитальными штаммами возбудителя. В дальнейшем они могут длительное время (более года) оставаться носителями синегнойной палочки, что является причиной развития вспышек острых кишечных инфекций в детских учреждениях.
- Наиболее часто встречается поражение кишечника, которое, как правило, протекает в тяжелой форме. Тяжесть состояния больных определяется токсикозом, который трудно поддается терапии и имеет длительный, упорный характер. Часто и быстро развивается эксикоз II- III степени; парез кишечника с динамической непроходимостью. Возможно развитие в тонкой и толстой кишке язвенно-некротического процесса с перфорацией и кровотечением. Может развиться сепсис.
Диагностика
Опорно-диагностические признаки синегнойной инфекции:
- характерный эпиданамнез;
- часто внутрибольничный характер заболеваний;
- преимущественное развитие у малышей раннего возраста с неблагоприятным преморбидным фоном;
- полиорганнские поражения (кожа, подкожная клетчатка, мочевыводящие пути, желудочно-кишечный тракт, ЦНС и др.)
Решающее значение в диагностике имеет бактериологическое исследование - высев синегнойной палочки из гноя, фекалий, рвотных масс, мокроты, крови, а также серологические методы - нарастание титра специфических антител в динамике болезни в РА с аутоштаммом или РПГА с эритроцитарным О-групповым диагностикумом.

Лечение
Этиотропное лечение синегнойной инфекции у детей: препаратами выбора являются карбокси- и уреидопенициллины (карбенициллин, тикарциллин, пиперациллин, мезлоциллин), цефалоспорины III и IV поколений (цефоперазон, цефтазидим, цефтизоксим, цефепим) и аминогликозиды II-III поколений (гентамицин, тобрамицин, амикацин, нетилмицин).
При легкой форме кишечной инфекции назначают для лечения полимиксин М сульфат и нитрофураны; при сепсисе, пневмонии показано сочетание пенициллинов, цефалоспоринов с аминогликозидами. Препаратами резерва являются монобактамы (азтреонам), карбапенемы (тиенам, меропенем), фторхинолоны (ципрофлоксацин, ломефлоксацин, руфлоксацин и др.). Эффективным средством в борьбе с синегнойной инфекцией является гипериммунная антисинегнойная донорская плазма. Лечение включает стимулирующие средства (иммуноглобулин, метилурацил), пробиотики, бактериофаги (пиоционеус, пиобактериофаг, интестибактериофаг) и ферментные препараты.
Прогноз лечения. При тяжелой кишечной инфекции, менингите, пневмонии, сепсисе летальность достигает 75% и более.
Профилактика синегнойной инфекции заключается в тщательном соблюдении противоэпидемического режима, особенно в госпитальных условиях, с использованием для дезинфекции современных антисептиков и их регулярной сменой.
Суть истории о синегнойной палочке и заболеваниях, которые она вызывает – не в том, чтобы лечиться самостоятельно или не ложиться в стационар (ведь ее концентрация больше в больничных стенах, чем на улице или дома). Смысл в том, чтобы делать все возможное, чтобы заболевание не потребовало проведения интенсивной терапии (есть люди, которые настаивают на лечении в отделении реанимации). В это понятие входит плановое обследование, обращение к врачу при появлении каких-то непонятных симптомов, а также – правильное питание, достаточная активность и поддержание – без фанатизма – чистоты кожных покровов.
О бактерии
Синегнойная палочка (Псевдомонас аеругиноза) живет в окружающей среде. Ее можно найти:
- на земле;
- на растениях;
- в воздухе;
- на предметах: умывальниках, кондиционерах, увлажнителях воздуха, кранах, в жидкостях дома – в небольшом количестве.
Также следовые (минимальные) объемы микробов можно обнаружить в составе нормальной микрофлоры кожи подмышечных ямок, паховых складок, возле носа или уха. Бактерия ведет себя мирно, пока местный иммунитет человека (pH его кожи, уровень иммуноглобулинов A в ее эпидермисе, бактерицидные свойства слюны, содержимого носоглотки и желудочного сока), а также общие защитные свойства организма поддерживаются на достаточном уровне.

Синегнойная палочка не может жить в отсутствии кислорода. Из-за этого она называется облигатным (то есть обязательным) аэробом. Она является грам-отрицательным микробом, что означает ее основанную на строении окраску при использовании определенных красителей. Грам-отрицательные бактерии более патогенны, что обусловлено строением их клеточной стенки. Они образуют мало токсичных продуктов метаболизма, но при уничтожении их клетками иммунитета высвобождается внутренний фактор, ранее локализованный на мембране, что вызывает отравление организма и может стать причиной шока, который трудно вылечить (развивается поражение всех внутренних органов).
Синегнойная псевдомонада имеет размеры 0,5 микрон. Она похожа на палочку, концы которой закруглены. Есть 1 или несколько жгутиков, которые не только помогают бактерии передвигаться, но и являются дополнительными факторами агрессии. Именно по виду жгутикового белка-антигена выделяют 60 видов бактерии, отличных по своим токсигенным свойствам.
Подобное микробиологическое исследование – посев на питательные среды – периодически проводят в каждом из отделений больницы, для оценки качества стерилизации инструментария и аппаратуры. Если посев обнаруживает Псевдомонаду, проводится дополнительная дезинфекция. Это гораздо экономически выгоднее, чем лечить человека с синегнойной инфекцией, поэтому подобные исследования, особенно в условиях отделений интенсивной терапии, анестезиологии и реанимации, действительно проводятся.
Синегнойная палочка вырабатывает пигменты:
- пиоцианин: именно он окрашивает среду в сине-зеленый цвет;
- пиовердин: пигмент желто-зеленого цвета, который флюоресцирует, если подвергнуть питательную среду ультрафиолетовому облучению;
- пиорубин – пигмент бурого цвета.
Бактерия устойчива ко многим дезинфицирующим растворам благодаря выработке особых ферментов, которые их расщепляют. Способны погубить ее только :
- кипячение;
- автоклавирование (стерилизация паром в условиях повышенного давления);
- 3% перекись;
- 5-10% растворы хлорамина.
Еще одна особенность псевдомонады в том, что она имеет множество факторов, которые позволяют бактерии не разрушаться под действием антибиотиков . Это:
Эпидемиологические моменты
Как передается синегнойная палочка. Существуют такие пути передачи:
- воздушно-капельный (при кашле, чихании, разговоре);
- контактный (через бытовые предметы, инструментарий, двери, полотенца, краны);
- пищевой (через недостаточно обработанные молоко, мясо или воду).
Попасть инфекция может через:
- поврежденную кожу или слизистые;
- пупочную ранку;
- конъюнктиву глаз;
- слизистую оболочку любого внутреннего органа: бронхов, мочеиспускательного канала, мочевого пузыря, трахеи;
- желудочно-кишечный тракт – когда в него попала контаминированная бактериями пища.
- человек, у которого она живет в легких (и при этом он кашляет);
- когда человек страдает синегнойным стоматитом (воспалением слизистой рта) – тогда он выделяет псевдомонаду при разговоре и чихании;
- носитель бактерии (то есть здоровый человек), когда псевдомонада населяет рото- или носоглотку;
- когда еду готовит человек, имеющий гнойные раны на руках или открытых частях тела.
Основной путь все же – при проведении манипуляций в стационаре.
Повторимся: вызывать заболевание бактерия может, если:
Кто находится в группе риска по заражению
Возбудитель особенно опасен для:
- пожилых старше 60 лет;
- детей первых трех месяцев жизни;
- ослабленных людей;
- больных муковисцидозом;
- требующих проведения гемодиализа;
- больных сахарным диабетом;
- ВИЧ-инфицированных;
- больных лейкозом;
- получивших ожоги;
- людей, перенесших трансплантацию органов;
- долго получающих гормональные препараты (например, для лечения ревматоидного артрита, красной волчанки или других системных заболеваний);
- имеющие пороки развития мочеполовой системы;
- страдающих хроническим бронхитом;
- вынужденных длительно находиться в стационаре.
Можно также спрогнозировать, какое заболевание псевдомонадной этиологии разовьется – по возрасту, первичной патологии или проводимой манипуляции
| Фактор риска | Что может развиться |
| Часто приходится проходить внутривенные процедуры | Эндокардит. Остеомиелит. |
| Человек болен лейкозом | Абсцесс в ягодичной мышце. Сепсис |
| Онкологические болезни | Повышен риск синегнойной пневмонии |
| Ожоги | Может развиться воспаление подкожной ткани (целлюлит), а также сепсис |
| Производились операции на органах центральной нервной системы | Менингит |
| Производилась трахеостомия | Может развиться псевдомонадная пневмония |
| Появилась язва роговицы | Может развиться воспаление всех оболочек глаза |
| Проводилась катетеризация сосудов | Может развиться тромбофлебит |
| Нужна была катетеризация мочевого пузыря | Инфекции мочеполовой системы |
| Новорожденные | Псевдомонадные менингит, воспаление кишечника |
Наиболее часто болеют пациенты таких отделений:
- интенсивной терапии;
- ожогового;
- хирургического, в котором производятся операции на брюшной полости, а также вскрываются абсцессы и карбункулы;
- кардиохирургического.
Заболевания, вызываемые Псевдомонас аеругиноза
Синегнойная палочка вызывает различные заболевания, в зависимости от места, куда попадает инфекция. По статистике, она является возбудителем:
- около 35% всех болезней мочевыделительной системы;
- почти четверти от всех гнойных хирургических патологий;
- 5-10% всех внегоспитальных пневмоний;
- и 10-35% тех воспалений легочной ткани, которые развились на третьи сутки или позже после поступления в стационар.
Попадая в любой организм, синегнойная палочка проходит через три стадии развития:
- Прикрепляется к той ткани, через которую она попала, а затем начинает там размножаться. Так формируется первичный очаг инфекции.
- Распространяется из первичного очага в глубжележащие ткани.
- Всасывание бактерии со всеми ее ферментами и токсинами в кровь, а дальше псевдомонада с кровотоком разносится по остальным органам. Так, появление флегмоны мягких тканей может на том этапе привести к формированию пневмонии, пиелонефрита и даже поражения вещества головного мозга.
Основные симптомы синегнойной инфекции
Приведем ниже признаки заболеваний, вызванных Pseudomonas aeruginosa, когда лечение антибиотиками еще не проводилось. Если же человек получал терапию, клиническая картина (то есть, симптомы) чаще всего смазанные, выраженные неярко.
- боль в горле, усиливающаяся при глотании;
- повышение температуры;
- красные и отечные миндалины;
- трещины на губах.
Если синегнойная инфекция развивается в горле , то появляются:
- кашель, обычно сухой, возникающий после першения или дискомфорта в горле, усиливается при принятии горизонтального положения;
- повышение температуры;
- слабость;
- быстрая утомляемость.
Синегнойная палочка в ухе становится причиной наружного отита, который проявляется:
- болью в ухе;
- появлением из него желто-зеленовато-кровянистого густого отделяемого;
- ухудшением слуха;
- повышением температуры.
Для обращения к ЛОР-врачу должно быть достаточно одних только гнойных выделений из уха. Самолечение опасно, так как наружный отит синегнойной этиологии способен быстро прогрессировать, приводя к воспалению среднего уха, скоплению гноя в воздухоносных пазухах сосцевидного отростка, и даже к воспалению мозговых оболочек.
Если достаточное количество псевдомонад оказалось в кишечнике, развиваются симптомы инфекционного гастроэнтероколита. Это:
Это ряд заболеваний – пиелонефрит, цистит, уретрит – которые диагностируются по наличию синегнойной палочки в моче.
- со сниженным иммунитетом;
- имеющие аномалии развития органов мочеполовой системы;
- страдающие почечно-каменной болезнью;
- которым часто приходится катетеризировать мочевой пузырь (например, при аденоме простаты).
Симптомы псевдомонадных поражений мочевыводящей системы не специфичны. Это боль в пояснице, режущие боли при мочеиспускании, болезненные позывы к мочеиспусканию, ощущение неполного опорожнения мочевого пузыря, повышение температуры, изменение цвета и запаха мочи.
Самое опасное из этих заболеваний – пневмония. Она редко развивается у совершенно здорового до этого человека, только – у детей первых двух лет жизни. У взрослых же синегнойная палочка активно поселяется только:
- в большом количестве застойной слизи – при муковисцидозе, хроническом бронхите, бронхоэктатической болезни;
- если проводился перевод человека на искусственное (аппаратное) дыхание. Это могло возникнуть при наркозе, но чаще – если у него развилась вирусная пневмония, ботулизм, миастения или нарушение сознания.
Синегнойная пневмония протекает с повышением температуры, признаками интоксикации (слабость, отсутствие аппетита, тошнота) и дыхательной недостаточности (это одышка, чувство нехватки воздуха). Отходит слизисто-гнойная мокрота.
Еще до получения результатов бактериологического посева мокроты синегнойную инфекцию в легких можно заподозрить, если рентген показывает большие участки воспаления, которые не исчезают и даже могут увеличиваться по площади после начала антибактериальной терапии.
Вначале на месте попадания бактерии развивается фолликулит – гнойничок, посредине которого находится волос, а вокруг – розовый ободок. Такой элемент зудит, но не болит. Если иммунитет человека оказывает сопротивление, то фолликулитом дело и ограничивается. На его месте возникает коричневая или желтоватая корка, потом некоторое время может сохраняться темное пятно.
Если инфекция проникла в глубокие слои кожи, особенно если травмированный участок поместили во влажную среду (не сменили повязку или памперс у ребенка), или синегнойная палочка поселилась на ожоговой поверхности, появляются такие симптомы:
- сине-зеленое гнойное отделяемое из раны;
- покраснение пораженного участка, которое может распространяться по площади;
- на ранах появляется фиолетовая, черная или коричневая корочка;
- после отторжения одной корочки на ее месте образуется вторая.
Процесс может закончиться:
- выздоровлением;
- гангреной – отмиранием тканей на всю глубину;
- абсцессом – отграниченной полости, заполненной гноем;
- сепсисом, когда инфекция всасывается в кровь, а затем ею разносится по внутренним органам, нанося им повреждения различной степени тяжести.
P.aeruginosa может вызывать ее и:
- остеомиелит;
- инфекции глаз: гнойный конъюнктивит, язву роговицы, гнойное поражение всех оболочек глаза;
- эндокардит – воспаление внутренней оболочки сердца;
- менингиты, менингоэнцефалиты. В том случае бактерия попадает в нервную систему или при операциях на ней, или в результате спинальной анестезии, или – с током крови из пораженного синегнойной палочкой органа.
Синегнойная инфекция у детей
Синегнойная палочка у ребенка может попадать в разные органы и ткани:
Как распознать синегнойную инфекцию
Медики высказывают предположение, что лечение синегнойной палочки потому и сложное, что:
- человек длительно не обращается за медицинской помощью, ведь во многих случаях (кроме поражения кожи) заболевание имеет вялое течение;
- часто прибегает к самолечению первыми предложенными в аптеке антибиотиками, в результате чего бактерия приобретает к ним устойчивость;
- редко сразу же производится бактериологическое исследование – посев биоматериала на питательные среды.
Выявить синегнойную палочку можно, если произвести бакпосев:
- отделяемого из раны или дренажа;
- мокроты – при кашле;
- ожоговой поверхности;
- крови – в любом случае, для исключения сепсиса;
- мочи – если в общем ее анализе есть признаки инфекции мочевыводящих путей.
Одновременно с определением типа P.aeruginosa бактериологи должны провести тест на чувствительность бактерии к антибактериальным средствам, чтобы знать, какие антибиотики подойдут против конкретной синегнойной палочки.
Лечение синегнойной инфекции
Оно проводится только в стационаре. Почему?
- Если доза микроба была значительной, лечение синегнойной палочки антибиотиками – а только оно может вылечить, а не замаскировать симптомы – вызывает распад микробных тел, что может вызвать шок.
- Только врач может определить целесообразность антибиотикотерапии. Так, здесь важен не только сам факт обнаружения бактерии, но ее количество и тот материал, из которого она выделена.
- Врач имеет знания, которые помогут искоренить синегнойную инфекцию. Он знает, сколько дней нужно применять тот или иной антибиотик, в каком случае его нужно менять.
- Только в стационаре есть возможность несколько раз в сутки вводить пациенту внутривенные и внутримышечные инъекции, правильно и практически ежедневно проводить исследование крови или мочи, проводить хирургические вмешательства.
Нужно решать, как лечить синегнойную палочку, если она определяется:
- в крови – в любом количестве;
- в мокроте – не менее 10 5 КОЕ/мл (КОЕ – колониеобразующие единицы);
- в ране – не менее 10 4 КОЕ/мл;
- в моче – более 10 5 КОЕ/мл.
Основное лечение – антибиотики, которые должны сначала вводиться внутривенно, затем – при доказанной их эффективности – переходят на внутримышечное введение. На конечном этапе лечения можно переходить на таблетированные антибактериальные препараты.
Одновременно с системным введением антибиотиков обязательно промывание инфицированных полостей антисептическими растворами. Так, при цистите и уретрите мочевой пузырь промывается через вводимый катетер. Если к моменту выявления синегнойной палочки в мокроте больной находится на ИВЛ, то его трахея и бронхи также могут промываться антисептиками. Раны промываются по дренажу.
В случае синегнойной палочки оправдано такое лечение, когда начинают его в зависимости от тяжести состояния, назначая с самого начала антибиотики более широкого спектра:
Минимальный курс антибактериальной терапии – 7 суток, но отменять антибиотики должен только специалист, который будет ориентироваться и на клиническую картину, и на данные анализов – клинического и бактериологического.
Дополнительное лечение
Это – лечение того заболевания, на фоне которого развилась синегнойная инфекция (муковисцидоз, иммунодефицитные состояния) бактериофаг и введение антисинегнойных антител.
Синегнойная палочка может быть уничтожена не только антибиотиками, но и специально созданным незаразным вирусом – антисинегнойным бактериофагом. Перед его назначением нужно предварительно определять к нему чувствительность.
Бактериофаг эффективен при местном его введении вместе с антибиотиками. Так, он может быть доставлен в кишечник внутрь или в виде клизмы, во влагалище и мочевой пузырь – по тонкому катетеру. Его можно вводить в плевральную полость, почечные лоханки и пазухи носа, предварительно установив туда дренаж.
Бактериофаг может применяться и для детей, даже новорожденных и недоношенных.
Ее название – Псевдовак, которую готовят индивидуально, на основании выделенного у больного штамма.
Это жидкая часть крови, которую можно получить, если донору вводить неопасные для его здоровья дозы синегнойной палочки. Тогда его организм начинает синтезировать защиту против бактерии – антитела. Больше всего их содержится в плазме, которую – с учетом группы крови – вводят больному.
Профилактика синегнойной инфекции
Избежать инфекции можно, если:
- своевременно лечить инфекции: кариозные зубы, миндалины, ранки;
- поддерживать иммунитет на достаточном уровне, закаливаясь, питаясь растительной и молочнокислой пищей, занимаясь спортом, поддерживая чистоту тела;
- следить за чистотой помещения;
- планово проходить врачебные осмотры.
Читайте также:


