Скованность движений и боль в суставах после долгого сидения

- Характеристика симптома
- Причины
- Скованность пальцев рук
- Тугоподвижность сочленений ног
- Диагностика
- Лечение
- Профилактика
Временное ограничение подвижности в сочленениях принято называть термином скованность суставов. Появление симптома характерно после длительного нахождения в вертикальном состоянии, чаще в утреннее время. Резкое снижение амплитуды движения исчезает после непродолжительной физической нагрузки. Потеря двигательной активности не является нормой и свидетельствует о патологическом процессе в суставе. Причиной становятся деструктивные изменения, которые лечатся лекарственными средствами, физиотерапией и ЛФК.

Характеристика симптома
Скованность суставов, когда движения ограничены, поражает не один сустав, а группу сочленений. Нижние конечности и кисти рук – излюбленная локализация данного симптома. Люди старшего поколения, у которых появляются инволютивные процессы – естественное явление, часто ощущают тугоподвижность, хотя временное снижение двигательной активности может распространяться и на более молодое поколение.
Утренняя скованность может появляться время от времени или носит постоянный характер. Симптом проявляется в верхних и нижних конечностях, реже в области позвоночника. Периодическая жесткость суставов возникает при обострении патологий опорно-двигательного аппарата, регулярная скованность свидетельствует о системных патологиях: ревматизме, подагре, псориазе, болезни Бехтерева.
Причины
Закономерно, что тугоподвижность появляется после длительного гиподинамического состояния. Механизм развития скованности в первую очередь связан с уменьшением продуцирования синовиальной жидкости в суставной капсуле. В норме, оболочка, выстилающая внутреннюю стенку суставной сумки, во время движения вырабатывает жидкость. Секрет обеспечивает плавное скольжение суставных поверхностей костей во время движения, а также питание тканей сочленения.
Временная обездвиженность суставов во время сна или долгого сидения проявляется при отсутствии достаточного количества синовиального секрета. После нескольких движений синтез внутрисуставной жидкости возобновляется. Следовательно, главной причиной временного ограничения двигательной способности является утрата функции продуцирования синовиальной жидкости.
Основной патологией, которая приводит к тугоподвижности в сочленениях, является синовит. Нарушенная функциональность внутренней оболочки лежит в основе заболевания. При хроническом течении суставы теряют объем движений по причине недостаточного синтеза внутрисуставного секрета, острая фаза сопровождается повышенной выработкой жидкости, которая скапливаясь, сковывает движения.
Вызвать недуг могут и другие предрасполагающие факторы:
- Начальная стадия остеоартроза, когда деструктивные изменения в строении сопровождаются уменьшением количества суставного секрета;
- Болезнь Бехтерева – хроническая патология воспалительного характера с локализацией в мелких суставах позвоночных сегментов и крупных сочленениях конечностей;
- Ограничение движения, вызванные травмами;
- Тяжелые формы остеохондроза с выраженными дегенеративными изменениями в строении хрящевых дисков и позвонков;
- Перерождение сухожильной ткани, приводящее к утолщению и укорочению соединительного тяжа;
- Бурситы – воспаление околосуставной синовиальной сумки;
- Тендовагиниты – поражение сухожильного влагалища.
Скованность пальцев рук
Жалобы на тугоподвижность рук чаще поступают от пожилых людей, при этом скованность сопровождает человека постоянно. Наличие множественного поражения суставов подразумевает диагностирование полиартроза, когда дегенерация суставных тканей приводит к постепенной деформации сочленений.
Вследствие патологического процесса хрящевая ткань подвергается дистрофическим изменениям, оголяя головки костей. Лишаясь защиты, поверхностный слой кости уплотняется с нарастанием остеофитов (костных шипов). Суставы деформируются, что приводит к развитию контрактуры, а впоследствии и к анкилозу.
Основными причинами скованности пальцев кисти являются:
- ревматоидный артрит;
- туннельный синдром в запястном канале;
- артроз мелких суставов;
- нарушение мозгового кровообращения, сопровождающееся головокружением и утренней головной болью.
Тугоподвижность сочленений ног
Скованность суставов ног является начальным признаком развивающегося деформирующего артроза. На фоне необратимых изменений человеку трудно сделать первые шаги после подъема с постели, хотя от скованности не остается и следа после непродолжительной разминки. Деструктивным изменениям могут подвергаться как крупные (тазобедренный, коленный), так и мелкие суставы стопы.
Ярким примером является артроз большого пальца ноги, который может протекать на фоне подагры. Последствия травматического повреждения связок и сухожилий приводит к потере эластичности соединительной ткани. Растяжение связок голеностопного сустава с образованием рубцов проявляется утренней тугоподвижностью голеностопного сочленения.
Хроническая скованность суставов ног вызывается нарушением иннервации с участием седалищного нерва. В таком случае к ограничению подвижности присоединяется боль в пояснице и характерная неврологическая симптоматика:

Диагностика
Недуг не относится к разряду самостоятельных заболеваний. Присутствие тугоподвижности, как симптома начинающейся патологии, является прямым поводом для детального обследования с целью выявления точной причины утреннего дискомфорта.
Методы диагностического обследования:
- рентгенография – для оценки состояния костей;
- магнитно-резонансная томография – информирует об изменении в хряще и соединительной ткани;
- ультразвуковое обследование;
- артроскопия;
- диагностическая пункция для забора синовиальной жидкости с целью определения возбудителя воспаления.
Дополнительно может понадобиться консультация ревматолога, инфекциониста, эндокринолога.
Лечение
Лечить такое состояние, целесообразно в рамках терапевтических мероприятий, направленных на избавление от основного заболевания. В традиционную лечебную схему входят медикаментозные средства, физиотерапевтические процедуры, массаж и лечебная физкультура.
Перечень лекарственных средств зависит от специфики заболевания. Присутствие воспалительной симптоматики подразумевает использование нестероидных противовоспалительных средств (Диклофенак, Индометацин, Кетопрофен). При выраженном воспалении может потребоваться использование глюкокортикостероидных препаратов (Гидрокортизон, Преднизолон), которые назначает и выписывает врач.
Тугоподвижность в сочленениях неразрывно связана с деструктивными процессами, остановить которые можно длительным приемом хондропротекторов ( Дона, Структум, Терафекс). Улучшить проводимость нервных волокон позволяют инъекции Мильгаммы, Нейромультивита (витамина В). Для улучшения питания на клеточном уровне назначается Актовегин, Веноплант.
Физиотерапевтическое воздействие идеально подходит для лечения безболезненной скованности суставов. Магнитотерапия, электрофорез, воздействие лазерными лучами и ультразвуковыми волнами улучшает кровообращение, стимулирует обменные процессы, восстанавливает иннервацию, запускает самовосстановление суставных клеток.
Действие массажа и лечебной физкультуры направлено на устранение скованности и восстановление максимального объема двигательной активности в пораженных сочленениях. Комплекс упражнений составляется доктором с учетом общего состояния и локализации патологического процесса. Занятия проводятся ежедневно по 10 минут. Главное условие успешного терапевтического эффекта – ограничение нагрузки, которая должна быть строго дозирована.
Профилактика
Меры по предупреждению тугоподвижности заключаются в выполнении мер по организации здорового образа жизни задолго до появления проблемы. Правильное питание, легкие физические упражнения благотворно влияют на подвижные сочленения. Хорошо подобранная обувь и своевременная коррекция деформационных изменений избавит от перегрузки, а, следовательно, и такого состояния, как скованность суставов. Своевременное лечение имеющихся деструктивных патологий позволяет остановить патологический процесс и не допустить прогрессивного разрушения, которое со временем может привести к ограничению функциональных возможностей, и как правило к инвалидности.
Боль в колене в положении сидя – распространенная жалоба людей после длительного вождения автомобиля, пребывания в пассажирском транспорте или продолжительной сидячей работы за компьютером. Дискомфорт, со временем перерастающий в болевые ощущения, может беспокоить как подростков, так и людей старшего возраста.
Почему появляется боль в колене при долгом сидении
Колени и ступни человека каждый день испытывают колоссальную нагрузку, исполняя роль своеобразного амортизатора. Причиной болезненных ощущений могут быть как травмы коленного сустава, так и хронические заболевания. Изначально боль тревожит при ходьбе, беге и выполнении прочих физических упражнений. Со временем дискомфорт появляется и в состоянии полного покоя. Например, при длительном сидении на стуле или за рулем.
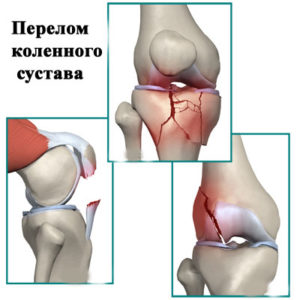
Наиболее распространенные повреждения коленного сочленения:
- Перелом. Возникает при падении на согнутую ногу. Сопровождается болью спереди колена, появлением отека и гематомы. Надколенник при надавливании западает внутрь.
- Растяжение или разрыв связок. Развивается при падении, резких движениях и чрезмерных физических нагрузках. Кроме боли над коленом или под ним, тревожит снижение подвижности ноги: ее достаточно сложно сгибать и разгибать.
- Разрушение мениска. Причиной также становятся удары, падение или резкие движения. Болевые ощущения зависят от степени повреждения хрящевой ткани.
Последствия травмы обычно сразу проявляются болью в колене при ходьбе и после долгого сидения.
Причиной боли в коленном суставе могут быть хронические заболевания. На начальных стадиях некоторых из них пациент может и не знать о развитии патологии, особенно в состоянии покоя. Важно обращать внимание на малейшие неприятные ощущения и хруст в коленях.
Это одна из патологий, при которой болят колени, когда долго сидишь. Хрящевые ткани коленного сустава теряют физиологическую эластичность и постепенно разрушаются. Болевые ощущения локализуются в центре колена, справа или слева от него. Боль сопровождается отечностью сустава и хрустом при движении.
Хондромаляция часто возникает в подростковом возрасте из-за активного роста и у профессиональных спортсменов. Причиной могут быть и врожденные особенности организма – высокое положение надколенника и слабость коленных связок.
В качестве терапии назначается прием обезболивающих и нестероидных противовоспалительных средств.
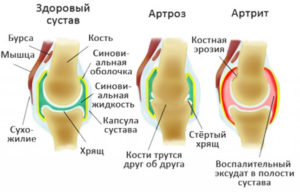
При заболевании разрушается хрящевая ткань. Изначально артроз проявляется болью во время ходьбы, бега и приседания на корточки. Со временем движения становятся все более скованными, боль беспокоит даже ночью. Визуально заметны изменения формы сустава.
К группе риска относятся люди преклонного возраста из-за нарушения обменных процессов в организме. Малоподвижный образ жизни также способствует развитию заболевания.
В лечении используются преимущественно нестероидные противовоспалительные препараты, мази, гели и растирки.
Процесс провоцирует боль в коленях во время приседания и длительного сидения. Как правило, неприятные ощущения беспокоят пациентов не каждый день: заболевание обостряется несколько раз в год.
Причины воспаления седалищного нерва:
- переохлаждение;
- осложнения после перенесенных инфекционных заболеваний;
- травмы позвоночника;
- разрушение межпозвоночных дисков;
- грыжи и остеохондроз.
Для лечения используют противовоспалительные и обезболивающие средства. Терапию целесообразно дополнить сеансами массажа.
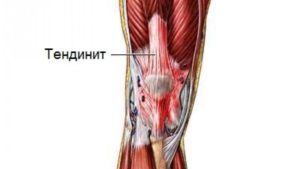
Боль в коленной чашечке в состоянии покоя могут также спровоцировать:
- Тендинит – воспалительное заболевание сухожилий надколенника. Поражает связки, принимающие участие в разгибании колена. Причинами заболевания становятся чрезмерные нагрузки на сустав, возрастные изменения или инфекции.
- Остеопороз, причиной которого являются нарушения обменных процессов. Хруст и тупая ноющая боль беспокоит пациентов постоянно.
- Подагра. Развивается вследствие повышения мочевой кислоты в крови из-за нарушений метаболизма. Для этой патологии характерно внезапное усиление боли, гиперемия, отек и покраснение кожи над коленом.
Болезненные ощущения при этих хронических заболеваниях зачастую невыносимы при сгибании и любом прикосновении. Пациентам больно вставать на ноги после длительного отдыха.
Поводом для возникновения болезненных ощущений в коленях может быть нарушение локального кровообращения и прочие патологии сосудов. Чаще всего болят суставы обеих ног, которые реагируют на изменение погодных условий и холод.
Для облегчения неприятных симптомов применяются мази с анестетиками и мази раздражающего действия. Достаточно эффективен массаж и физиопроцедуры.
Помимо физических перегрузок и травм коленной чашечки причиной боли суставов в подростковом возрасте может стать интенсивный рост ребенка. Кровеносные сосуды не обладают достаточной эластичностью и могут развиваться медленнее костей и прочих составляющих сустава. Циркуляция крови нормально осуществляется только при активном движении, а в состоянии покоя с замедлением тока крови ноги подростка могут начать болеть.
Повод обратиться к врачу
Если колени болят, когда приходится долго находиться в положении сидя, оставлять без внимания такую симптоматику нельзя.
Стоит незамедлительно обращаться к врачу, если:
- ноющая боль беспокоит больше 2-3 недель;
- возникает неожиданная острая боль;
- коленный сустав хрустит;
- больно становиться на ноги после длительного сидения;
- поднимается высокая температура;
- колено начинает опухать или отекать.
В первую очередь нужно обратиться к терапевту, который после общего обследования направит к специалистам узкого профиля.
Методы диагностики
Для постановки точного диагноза и выдачи направления к профильному специалисту, терапевту потребуются данные исследований:
- МРТ;
- УЗИ;
- рентген;
- артроскопия колена (при необходимости);
- общие анализы крови и мочи.
Только полное обследование пациента позволит назначить корректное лечение для каждого отдельного случая заболевания.
Что делать при боли в колене после сидения
Не стоит заниматься самолечением и полагаться на обезболивающие средства, чтобы не усугубить состояние больного. Необходимо выяснить причину дискомфорта и подобрать соответствующее лечение.
Облегчить боль можно с помощью народных средств. Полезны теплые ванночки с морской солью или с отваром трав, оказывающих противовоспалительное действие. Широко используются листья березы, ромашка, зверобой и шалфей.
Препараты, назначаемые при болях в колене:
- антибиотики – Миноцинлин, Доксициклин, Офлоксацин;
- нестероидные противовоспалительные средства – Аспирин, Ибупрофен и Диклофенак;
- обезболивающие – Анальгин, Кетанов, Кетопрофен;
- хондропротекторы – Артра, Терафлекс, Дона, Хондралор.
Помимо вышеперечисленных медикаментов целесообразно применять иммуномодуляторы и поливитаминные комплексы для укрепления иммунитета.
Физиотерапия направлена на закрепление результата медикаментозного лечения.
- ультразвук;
- магнитотерапия;
- тепловые процедуры;
- электрофорез;
- динамические токи;
- парафинотерапия.
Процедуры уменьшают боль и улучшают циркуляцию крови в проблемной области.
В дополнение к медикаментозному лечению используется лечебная физкультура и массаж. Все движения гимнастики должны выполняться максимально плавно.
Массаж полезен большинству пациентов, однако есть у него и ряд противопоказаний. Если нет возможности посещать профессионального массажиста систематически, необходимо сходить к нему хотя бы раз. Специалист объяснит, что делать и как правильно выполнять процедуру в домашних условиях.
Операции на коленных суставах проводятся достаточно редко: только в особо запущенных случаях, когда медикаменты и прочее лечение не приносят ожидаемых результатов.
Если боль в колене после долгого сидения возникает из-за скопившейся в полости жидкости, врачу придется ее удалить.
Если причиной стал вывих сустава, специалист вправит кости на место. После этого колено фиксируется плотной повязкой, ортезом или накладывается гипс.
При необходимости хирург может полностью заменить наколенник или весь сустав имплантом. Такая процедура называется эндопротезирование.
Полезные продукты для суставов
Чтобы все системы организма работали слаженно и правильно, питание должно быть полноценным и сбалансированным. Для профилактики боли в коленях особое внимание следует уделить продуктам, способствующим выработке суставной жидкости и восстановлению хрящевой ткани.
Полезными для суставов считаются продукты, содержащие:
- витамин А – морковь, тыква, облепиховое масло;
- витамин Е – кукурузное и подсолнечное масло, орехи, бобовые;
- витамины группы В – печень, почки, яйца, говядина;
- омега-3 жирные кислоты – жирные сорта морской рыбы, тыквенные семечки, льняное масло.
Отдельным пунктом стоит упомянуть молочные продукты, богатые кальцием. Именно этот элемент несет ответственность за то, чтобы кости организма были крепкими и прочными.

Здравствуйте, уважаемые читатели! Мы больше стали сидеть, мало двигаться, и не всегда задумываемся, а какие последствия долгого сидения нас поджидают? Сегодня мы узнаем, что делать, чтобы избавиться от болей в сине, ногах, шее, какие делать упражнения.
- Чем опасно долгое сидение
- Как уменьшить долгое сидение?
- Если уже заработали болезни, что делать?
- Почему отекают ноги
- Гимнастика для тех, кто долго сидит
- Как убрать дискомфорт в тазобедренном суставе
- Воспаление половых органов, боль при сидении
- Что делать, если заныли шея и спина
Чем опасно долгое сидение

Читая эту статью, вы явно сидите на стуле, и к концу чтения вам уже захочется встать, потому что устала спина, заныли ноги. Значит пора переходить к другому образу жизни. Сейчас мы рассмотрим, как это сделать.
Если вы сидите более 30 минут не вставая, то уже наносите себе большой вред.
Ученые доказали, что тот, кто много сидит, чаще страдает заболеваниями ССС и ЖКТ. А геморрой посещает едва ли не каждого второго человека. Был сделан такой неутешительный вывод: долгое сидение намного опаснее, чем курение и ВИЧ.
К чему приводит долгое сидение на стуле, диване, в кресле:
Интересно сообщение экспертов New York, собравших выводы ученых: даже если вы регулярно ходите в спортзал или бегаете по утрам – это не спасает организм от вышеописанных рисков. Если в офисе у вас сидячая работа, передвигаетесь только на машине, дома сидите перед телевизором или за компьютером, то вы просто сокращаете себе жизнь от массы заболеваний.
Как уменьшить долгое сидение?
Что делать, если работа сидячая? Эксперты рекомендуют:
- Ежедневно делать гимнастику.
- Проводить стоя или в движении не менее 2 часов из рабочего дня.
- Каждые 30 минут чередовать положение с сидячего на стоячее и наоборот.
- На работу ходить пешком или большую часть пути передвигаться на своих двоих
- В обеденный перерыв ходить, делать разминку, чтобы расслабить мышцы, разогнать кровь.
- Постараться часть рабочего времени выполнять работу стоя.
Если уже заработали болезни, что делать?
Если до сего момента вы не выполняли вышеупомянутые рекомендации, то попробуйте избавиться от тех проблем со здоровьем, которые уже заработали долгим сидением. Вам знакомо ощущение, когда все болит? Конечно! Тогда пора переходить к действиям.
Когда встаешь или сидишь многие замечают, что боли появляются в районе копчика. Это связано с возможными заболеваниями мочеполовой системы и позвоночника.
Но чаще всего причиной становится малоподвижный образ жизни. Во время длительного сидения копчик отклоняется от нужной оси, что приводит застаиванию крови и лимфы в области малого таза.
Несколько упражнений помогут улучшить кровообращение:
- Наклониться вперед, слегка согнув колени, обхватить их руками;
- Лежа на спине, поднимайте верхнюю часть туловища;
- В положении лежа, согните ноги в коленях и разводите их в стороны;
- Лежа на спине, сжимать мячик ногами;
- Приподнимать таз.
Дополнительно необходимо делать массаж в области копчика с пихтовым маслом и меньше сидеть на жестком стуле.
Часто при вставании и приседании на корточки болит колено или оба. Если становится больно сразу после приседания, значит в колене происходит воспалительный процесс. Подробнее о дискомфорте в коленях описано в статье моего блога.
Многие люди наблюдают, что по утрам больно вставать на ноги. Причин много. Боль в стопе — это только симптом. Вид терапии врач подбирает, исходя из диагноза.
Несколько простых правил помогут избежать многих заболеваний стоп.
Выполнять упражнения на укрепление стоп: делать перекаты с пятки на носок, ходить по 1 минуте на пятках, потом на носочках и внешних сторонах стоп, собирать пальцами ног мелкие предметы с пола. Во время сидения за компьютером вращать стопами каждые 30 минут.
- Включить в рацион продукты для укрепления костей или препараты с кальцием и витамином D.
- Менять положение ног при работе сидя или стоя.
- При больших нагрузках фиксировать голеностопы эластичным бинтом.
- Ходить босиком по камням, делать массаж стоп.
Хорошим профилактическим элементом станет коврик, который можно изготовить своими руками. На плотную ткань нашейте пуговицы и ходите по коврику ежедневно в течение 1 минуты.
Почему отекают ноги
Если вы заметили, что при длительном сидении отекают ноги, то надо срочно предпринимать меры. В том случае, если конечности просто затекли, то встаньте, походите, постойте, вставайте поочередно на пятки, на носок, покрутите стопами.
Если вы заметили, что ноги отекли после длительного сидения, то надо изменить свой образ жизни и проблема исчезнет. Но отеки конечностей могут быть симптомом образования варикоза, тромбоза и венозной недостаточности. А это уже серьезные заболевания.
Чем опасно отекание нижних конечностей? Это первый признак сосудистых заболеваний. К отекам могут добавить такие симптомы, как распирание и жжение, вдавленные полоски от носков, появление сосудистых звездочек.
Чтобы убрать эту проблему, необходимо выполнять следующие рекомендации:
- Носить удобную обувь.
- Каждый час вставать из-за рабочего стола и выполнять вращение стопами, наклонять стопы вниз, потом поднимать пальцы ноги вверх. Больше ходить пешком.
- Изменить свой рацион: убрать соленую пищу.
- Использовать мази, улучшающие венозный кровоток (троксевазин, гепариновая мазь) и препараты, разжижающие кровь (аспирин, троксевазин, курантил).
- Носить компрессионное белье или бинтовать ноги эластичным бинтом.
- Посетить врача, пройти обследование, чтобы выявить или исключить опасные заболевания.
- Посещать спортивный зал.
Если затекли суставы, то также помогут меры профилактики и ежедневная зарядка. Поможет и массаж коленей.
Диагностика болевого синдрома

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
С течением времени болевой синдром усиливается, пациент не может длительное время проводить сидя, возникают, кроме болезненности, покалывания и мурашки со стороны пораженной зоны. Как определить, где основной источник боли? Ведь в совокупности патология дает неожиданную локализацию и миграцию болевого синдрома.
Только специалист, владеющий методиками диагностики патологии опорно-двигательного аппарата, может определить топику поражения. Имея на руках результаты стандартного обследования у терапевта, пациент направляется для дальнейшего обследования к неврологу или ортопеду.
| Вид патологии | Жалобы | Симптомы |
| OATC | Боль с различной иррадиацией, всегда связана с ходьбой. Трудности при сгибании туловища. Ночные боли после интенсивной ходьбы | Ограничение подвижности в суставе при пассивном движении, нарушения объема внутренней ротации |
Каковы причины скованности суставов?
Большая часть людей однажды сталкивается со скованностью суставов. Возраст — распространённая причина данного явления. Если ограничение подвижности связано с продолжительной работой организма на протяжении жизни человека, то затронутыми могут оказаться не один, а сразу несколько суставов.
К частым причинам развития жёсткости суставов также относится следующее.
Бурсит развивается, когда небольшой, заполненный жидкостью околосуставной мешок, называемый бурсой, становится воспалённым. Это воспаление вызывает боль и скованность.
Бурсит может поражать почти каждый сустав, но обычно данное состояние затрагивает большие суставы, например:
- плечевой;
- тазобедренный;
- коленный;
- локтевой;
- голеностопный.
Бурсит также часто возникает в суставе большого пальца ноги.
Бурсит обычно проходит по истечении некоторого промежутка времени и без какого-либо лечения. Для этого человеку необходимо сделать следующее:
- снизить активность, которая нагружает поражённый сустав;
- дать суставу отдых на продолжительный период времени.
Отдых сустава позволяет бурсе восстановиться, что обуславливает исчезновение боли и скованности.
Остеоартрит — дегенеративный тип артрита, который поражает сотни миллионов людей по всей планете. Данный тип артрита появляется в связи с износом суставов, поэтому он чаще наблюдается у людей, которым исполнилось 65 лет.
Остеоартрит обычно затрагивает следующее:
- пальцы,
- тазобедренные суставы;
- колени;
- спину;
- шею.
По мере прогрессирования артрит может вызвать следующее:
- отёки и боль;
- щёлкающие звуки во время движения.
Лечение при остеоартрите обычно предполагает ослабление боли и снижение отёков суставов. Люди, у которых остеоартрит вызывает особенно сильную боль и становится причиной частичной потери дееспособности, могут нуждаться в операции.
Ревматоидный артрит (РА) — ещё один распространённый тип артрита, который затрагивает миллионы людей и имеет склонность появляться в возрасте от 30 до 60 лет.
Ревматоидный артрит — аутоиммунное расстройство, которое характеризуется тем, что защитная система организма атакует здоровые суставы. Люди, страдающие РА, сталкиваются с болью и отёками суставов, когда иммунная система нападает на сам организм.
Ревматоидный артрит — неизлечимое заболевание. Терапия обычно фокусируется на замедлении его прогрессирования.
Волчанка — ещё одно аутоиммунное заболевание, которое обуславливает конфликт иммунной системы со здоровыми тканями, например мышцами и суставами. Когда волчанка наносит ущерб суставам, человек может наблюдать:
- отёки;
- скованность;
- боль.
Волчанка часто представляет собой трудное для диагностики состояние, поскольку по своим признакам она очень похожа на другие заболевания. Вылечить волчанку нельзя, и со временем её симптомы ухудшаются.
Лечение волчанки обычно состоит в борьбе с дискомфортом. Доступные терапевтические стратегии часто помогают ослабить симптомы.
Подагра — внезапно начинающийся артрит, который чаще поражает мужчин, чем женщин. Подагра — состояние, которое развивается быстро, причём симптомы иногда появляются ночью и часто беспокоят большой палец ноги.
К симптомам подагры относится следующее.
- сильная боль;
- острая чувствительность;
- скованность суставов;
- отёки и повышенная температура суставов.
Подагра может развиваться в любом суставе. Обычно она появляется на короткий период времени, а затем проходит. Люди, страдающие подагрой, как правило, сталкиваются с симптомами на протяжении всей жизни.
Лечение подагры предусматривает снижение остроты симптомов и понижение уровня мочевой кислоты в крови.
Что это такое?
Продолжительность утренней скованности зависит от причины, вызвавшей суставное поражение. Считается, что длительность и выраженность утренней скованности в суставах отражает степень местного воспаления.
Чаще всего скованность возникает в одном или сразу нескольких суставах конечностей, реже – в позвоночнике.
Основные тезисы
- Остеоартрит (ОА) – болезнь, поражающая хрящ и ткань, выстилающую поверхность сустава.
- Остеоартрит – следствие износа суставов.
- Повреждение суставов начинается в 20-30 лет, а к 70 годам эта болезнь поражает практически каждого.
- Чаще всего от остеоартрита страдают суставы рук, шеи, бедер, коленей и спины.
- Основные симптомы: боль в суставах и скованность.
- В лечение остеоартрита главными помощниками служат физические упражнения и снижение веса. Лекарственные препараты играют незначительную роль.
- Активный образ жизни и поддержание нормального веса – залог положительного исхода болезни.
- Нестероидные противовоспалительные препараты (НПВП) способны облегчить симптомы.
- Глюкозамин сульфат снимает боль и скованность суставов.
- Некоторые необратимо поврежденные суставы (тазобедренные и коленные суставы) успешно заменяют в ходе хирургической операции.
Читайте также:


