Список литературы по анаэробной инфекции
1. ОСОБЕННОСТЬ МЕТОДА ВЫДЕЛЕНИЯ ЧИСТОЙ КУЛЬТУРЫ АНАЭРОБНЫХ МИКРООРГАНИЗМОВ
1. посев исследуемого материала в конденсат;
2. обработка исследуемого материала кислотой;
3. предварительное прогревание исследуемого материала до 90-100 0 С;
4. заражение экспериментального животного;
5. создание анаэробных условий.
2. ВОЗБУДИТЕЛЕМ СТОЛБНЯКА ЯВЛЯЕТСЯ
3. ВОЗБУДИТЕЛЬ ГАЗОВОЙ ГАНГРЕНЫ ПО МОРФОЛОГИИ
3. Гр+ клостридии;
4. УСЛОВИЯ РАЗВИТИЯ ГАЗОВОЙ ИНФЕКЦИИ
1. мертвая ткань;
2. мертвая ткань и анаэробные условия;
3. мертвая ткань, анаэробные условия и ассоциация между возбудителями газовой инфекции;
4. мертвая ткань, анаэробные условия, ассоциация между возбудителями газовой инфекции и с аэробами;
5. мертвая ткань, анаэробные условия, ассоциация между возбудителями газовой инфекции, с аэробами и состояние макроорганизма (сдавление тканей, кровопотеря, шок и т.д.).
5. ЛОКАЛИЗАЦИЯ ВОЗБУДИТЕЛЕЙ ГАЗОВОЙ ИНФЕКЦИИ ПРИ ГЕНЕРАЛИЗОВАННОЙ ФОРМЕ
1. входные ворота инфекции;
2. входные ворота инфекции и близлежащие ткани;
3. входные ворота инфекции, близлежащие ткани и кровь;
4. кровь, спинномозговая жидкость;
5. входные ворота инфекции, паренхиматозные органы.
6. ОСНОВНОЙ МЕТОД ДИАГНОСТИКИ БОТУЛИЗМА
1. биологическая проба;
2. биологическая проба и серологический;
3. биологическая проба, серологический и аллергический;
4. бактериологический метод;
5. микроскопический метод.
7. ЦЕЛЬ ДИАГНОСТИКИ ПРИ АНАЭРОБНЫХ ИНФЕКЦИЯХ–ОБНАРУЖЕНИЕ
1. возбудителя и специфических изменений в организме;
2. специфических изменений и эндотоксина;
3. эндотоксина и экзотоксина;
4. экзотоксина и возбудителя;
8. ЦЕЛЬ ИСПОЛЬЗОВАНИЯ БИОЛОГИЧЕСКОЙ ПРОБЫ ПРИ АНАЭРОБНЫХ ИНФЕКЦИЯХ
1. обнаружение возбудителя и экзотоксина;
2. обнаружение экзотоксина и определение типа экзотоксина;
3. определение типа экзотоксина и фаготипа выделенной чистой культуры;
4. определение фаготипа выделенной чистой культуры и обнаружение возбудителя;
5. выделение чистой культуры микроорганизмов.
9. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА СТОЛБНЯКА ПРОВОДИТСЯ
2. антитоксической сывороткой;
10. ДЛЯ СПЕЦИФИЧЕСКОЙ ТЕРАПИИ ИНФЕКЦИЙ, ВЫЗВАННЫХ ПАТОГЕННЫМИ КЛОСТРИДИЯМИ, ИСПОЛЬЗУЮТ
2. антитоксические сыворотки и иммуноглобулины;
3. антимикробные сыворотки и иммуноглобулины;
5. все перечисленные.
11. ОСНОВОЙ МИКРОБИОЛОГИЧЕСКОЙ ДИАГНОСТИКИ БОТУЛИЗМА ЯВЛЯЕТСЯ
1. определение специфических антител;
2. выделение чистой культуры;
3. выявление сенсибилизации организма;
4. определение ботулотоксинов в исследуемом материале;
5. обнаружение характерных палочек в исследуемом материале.
12. ОСНОВНОЙ фактор патогенности возбудителя ботулизма
5. протеолитические ферменты.
РАЗДЕЛ 7.
ДИАГНОСТИКА РИККЕТСИОЗОВ, ХЛАМИДИОЗОВ,
1. СПЕЦИФИЧЕСКАЯ ПРОФИЛАКТИКА ЭПИДЕМИЧЕСКОГО СЫПНОГО ТИФА
1. иммунная специфическая сыворотка;
3. живая вакцина;
2. АЛЛЕРГИЧЕСКАЯ ПРОБА ИСПОЛЬЗУЕТСЯ В ДИАГНОСТИКЕ
1. эпидемического сыпного тифа;
2. эндемического сыпного тифа;
4. клещевых риккетсиозов;
5. волынской лихорадки.
3. РИККЕТСИИ ХАРАКТЕРИЗУЮТСЯ:
1. Грам+микроорганизмы, кокковидные, не имеют жгутиков, не образуют спор, растут на кровяном агаре;
2. Грам-микроорганизмы, палочковидные или кокковидные, не имеют жгутиков, не образуют спор, хорошо растут на кровяном агаре;
3. Грам-микроорганизмы, палочковидные или кокковые, не имеют жгутиков, не образуют спор, не растут на кровяномагаре, размножаются только внутри живой клетки;
4. Грам+микроорганизмы, палочковидные или кокковидные, не имеют жгутиков, не образуют спор, растут на кровяном агаре;
5. Грам-микроорганизмы, палочковидные или кокковые, не имеют жгутиков, не образуют спор, не растут на кровяном агаре, могутразмножаются вне живой клетки.
4. возбудитель R.typhi ВЫЗЫВАЕТ
1. эпидемический сыпной тиф;
3. эндемический сыпной тиф;
4. возвратный тиф;
5. волынскую лихорадку.
5. ПЛАТЯНЫЕ ВШИ ЯВЛЯЮТСЯ ПЕРЕНОСЧИКАМИ
1. эпидемического сыпного тифа;
2. эндемического сыпного тифа;
3. лихорадки скалистых гор;
4. волынской лихорадки;
6. К АНТРОПОНОЗНЫМ РИККЕТСИОЗАМ ОТНОСИТСЯ
1. волынская лихорадка и эндемический сыпной тиф;
2. клещевой риккетсиоз и эндемический сыпной тиф;
3. волынская лихорадка и эпидемический сыпной тиф;
4. эндемический сыпной тиф и эпидемический сыпной тиф;
5. клещевой риккетсиоз и эпидемический сыпной тиф.
РАЗДЕЛ 8.
Не нашли то, что искали? Воспользуйтесь поиском:
1. Инфекционные болезни и эпидемиология: Учебник / В.И. Покровский, С.Г. Пак, Н.И. Брико, Б.К. Данилкин. - 2-е изд. - М.: ГЭОТАР-Медиа, 2007. - 816 с.: ил.
2. Коротяев А.И., Бабичев С.А. Медицинская микробиология, иммунология и вирусология. - СПб.: СпецЛит, 2008. - 4-е изд., испр. и доп. - 767 с.: ил.
3. Воробьев А.А., Кривошеий Ю. С., Широбоков В.П. Медицинская и санитарная микробиология: Учеб.пособие для студ.высш. мед.учеб. заведений -- М.: Академия, 2003. -- 464 с.
4. Поздеев О.К. Медицинская микробиология. - М.: ГЭОТАР-МЭД, 2001. - 765c.
5. Павловский Е.Н. Курс паразитологии человека (с учением о переносчиках инфекций и инвазий). Изд. 2. Л.- М.: Гос. изд. биол. и мед. лит., 1934. - 592 с. 1961?
6. Жданов В.М. Эволюция заразных болезней человека. - СПб.:Фолиант, 1963.- 423с.
7. Постовит В.А. Инфекционные болезни: руководство. - СПб.: Фолиант, 1997.- 502с.
8. Бухарин О.В., Литвин В.Ю. Патогенные бактерии в природных экосистемах. - Екатеринбург.: УрО РАН, 1997. -277с.
9. Езепчук Ю.В. Патогенность, как функция биомолекул. - М.: Медицина,1985. - 256с.
11. Прозоркина Н. В., Рубашкина Л. А. Основы микробиологии, вирусологии и иммунологии: Учебное пособие для средних специальных медицинских учебных заведений. -- Ростов нД.: Феникс, 2002. -416с.
12. Руководство к практическим занятиям по медицинской микробиологии и лабораторной диагностике инфекционных болезней / Под ред. Ю.С. Кривошеина. -- К.: Вища шк., 1986. -- 376 с.
13. Шлоссенберг Д., Шульман Ионас А. Дифференциальная диагностика инфекционных болезней: Практ. руководство для врачей и студ.: Пер. с англ.- М. Бином. - СПб.: Невский Диалект, 2000.- 306с.
14. Васильев В.С., Комар В.И., Цыркунов В.М. Практика инфекциониста. - Минск.: Вышэйшая школа, 1993. - 480с.
15. Рахманова А.Г. и др. Инфекционные болезни: Руководство для врачей общ. практики /А.Г.Рахманова, В.А.Неверов, В.К. Пригожина.- 2-е изд., перераб. и доп.- СПб.: Питер, 2001.- 569с.
16. Литвин В.Ю., Пушкарева В.И. Факторы патогенности бактерий: функции в окружающей средe / Журн. микробиол.- 1994. - приложение. - С. 83 - 87.
17. Краткий курс медицинской микробиологии./ Г. М. Шуб, В. И. Корженович, И. О.Лунева, И. Г. Швиденко. - Саратов, 2001г. - 342с.
18. Флетчер Р., Флетчер С., Вагнер Э. Клиническая эпидемиология.- М.: МедиаСфера, 1998.- 350с.
19. Тимаков В. Д., Левашев В. С., Борисов Л. Б. Микробиология. -М.: Медицина, 1983. -512 с.
20. Люта В.А., Заговора Г.І. Основи мікробіології, вірусології та імунології - К.: Здоров'я, 2001. -- 273 с.
21. Борисов Л.Б. Медицинская микробиология, вирусология и иммунология. М.: МИА, 2005. -- 736c.
22. Литвин В.Ю., Емельяненко Е.Н., Пушкарева В.И. Патогенные бактерии, общие для человека и растений: проблема и факты // Журн. Микробиол. - 1996. - № 2. - С. 101 - 104.
23. Шувалова Е.П. Инфекционные болезни: Учебник. - М.: Медицина, 1995. 656 с.
24. Ситник І.О., Климнюк С.І. Мікробіологія, вірусологія, імунологія. -- Тернопіль: Укрмедкнига, 1998. -- 389 с.
25. Гавришева Н.А., Антонова Т.В. Инфекционный процесс. Клинические и патофизиологические аспекты: Учебное пособие. - СПб.: Специальная литература, 1999. - 255 с.
26. Лекції з загальної медичної мікробіології / За ред. В.К. Патратія. -- Чернівці.: Медик ,1997. -- 96 с.
27. Вертиев Ю.В. Бактериальные токсины: биологическая сущность и происхождение // Журн. Микробиол. - 1996. - № 3.
28. Рудаков Н.В. Краткий курс лекций по медицинской микробиологии, вирусологии и иммунологии. В 2 частях: Учебное пособие. - Омск.: ОмГМА, 2002.- 96с.
29. Румянцев С.Н. Микробы, эволюция, иммунитет. - Л.: Наука 1984г. -176с.
30. Finlay B., Falkow S. Common Themes in Microbial Pathogenicity Revisited Microbiology and Molecular Biology Reviews. - 1997. - Vol. 61, №2.
31. Schmitt C.K., Meysick K.C., O”Brien A. Bacterial Toxins: Friends or Foes? // Emerging Infectious Diseases. - 1999. - Vol. 5, № 2. - Р. 224 - 234.
32. Bhakdi S., Bayley H., Valeva A. et al. Staphylococcal alpha-toxin, streptolysin-O and Escherichia coli hemolysin: prototypes of pore-forming bacterial cytolysins // Arch. Microbiol. - 1996. - Vol. 165, № 1. - P. 73-79.
33. Halpern J., Neale E. Neurospecific binding, internalization and retrograde axonal transport // Curr Top Microbiol Immunol. - 1995. - Vol. 195, № 1. - P. 221-241.
34. Arnon S. Human tetanus and human botulism // In: Rood JI, McClane BA, Songer JG, Titball RW, editors. The clostridia: molecular biology and pathogenesis. San Diego: Academic Press; 1997. - P. 95-115.
35. Schiavo G., Montecucco C. The structure and mode of action of botulinum and tetanus toxins. // In: Rood J., McClane B., Songer J., Titball R. editors. The clostridia: molecular biology and pathogenesis. San Diego: Academic Press; 1997. P. 295-322.
36. Приобретенный иммунитет и инфекционный процесс./ В.И. Покровский, М.М. Авербах, В.И. Литвинов и др.- М.: Медицина, 1979. -280с.
37. Черкасский Б.Л. Инфекционные и паразитарные болезни человека - М.: Медицинская газета, 1994. - 477с.
38. Громашевский Л.В. Принцип классификации инфекционных болезней // Вестник Академии медицинских наук СССР. - 1947. - № 4. - С.11-23.
39. Ковалева Е.П. О механизмах передачи инфекций в свете новых данных // Журн. Микробиол. - 1995. - № 2. - С. 105 - 106.
40. Москалев А. В. Сбойчаков В. Б. Инфекционная иммунология. - СПб.: Фолиант, 2006. - 174с.
41. Черкасский Б.Л.Особо опасные инфекции. Справочник. - М.: Медицина, 1996. - 160 с.
42. Ерюхин И.А., Гельфанд Б.Р., Шляпников С.А.Хирургические инфекции. Руководство. - СПб.: Питер, 2003. - 864 с.
43. Гратц Н. Трансмиссивные инфекционные заболевания в Европе.- ВОЗ, 2005.- 168с.
44. Руководство по эпидемиологии инфекционных болезней: В 2т. / В.М. Болотовский, А.М. Зарицкий, А.И. Кондрусев и др. /Под ред. В.И.Покровского. - М.: Медицина, 1993. - Т.2 - 464с.
46. Инфекционные болезни./ Т.В. Антонова, М.М. Антонов, В.Б. Барановская, и др. - СПб.: СпецЛит, 2000.- 509с.
47. Бухарин О.В., Усвяцов Б.Я. Бактерионосительство. - Екатеринбург.: УрО РАН, 1996. -206с.
48. Громашевский Л.В. Общая эпидемиология. - М.: Медицина, 1985. - 323с.
49. Эпидемиология Зуева Л.П., Яфаев Р.Х. - СПб.: Фолиант, 2005. - 752с.
50. Вогралик Г.Ф. Учение об эпидемических заболеваниях. - Томск.: СНМ, 1935. - 425с.
51. Власов В.В. Эпидемиология. - М.: ГЭОТАР-МЭД, 2004. - 459c.
52. Елкин И.И. Некоторые вопросы теории эпидемиологии // Журн. микробиол. - 1952. - № 8. - С.58-63.
53. Черкасский Б.Л. Руководство по общей эпидемиологии.- М.: Медицина, 2001.- 559с.: ил.
54. Лобзин Ю.В. и др. Воздушно-капельные инфекции / .В.Лобзин, В.П.Михайленко, Н.И.Львов.- СПб.: Фолиант, 2000.- 184с.
55. Черкасский Б.Л. Эпидемиологический диагноз. - М.: Медицина, 1990. - 208с.
56. Ягодинский В.Н. Динамика эпидемического процесса. - М.: Медицина, 1977. - 232 с.
57. Громашевский Л.В. Еще раз о классификации инфекционных болезней // Журн. микробиол. - 1954. - № 5. - С.67-75.

В книге даны общая характеристика и классификация как неогнестрельных, так и огнестрельных ран. Представлены современные взгляды на раневую баллистику, местные и общие реакции организма на ранение. Показаны особенности современного огнестрельного оружия и минно-взрывных поражений. Отдельная глава посвящена частным вопросам диагностики и лечения повреждений черепа, грудной клетки, торакоабдоминальных ранений, повреждений опорно-двигательной системы, а также магистральных кровеносных сосудов и периферических нервов. Большое внимание уделено раневой инфекции (газовая гангрена, гнилостная инфекция, столбняк, сепсис и др.), методам ее диагностики, лечения и профилактики. Разобраны вопросы оказания медицинской помощи на этапах медицинской эвакуации раненых, а также вопросы военно-врачебной и врачебно-трудовой экспертизы.
Книга рекомендована студентам лечебных факультетов медицинских институтов, слушателям факультетов подготовки врачей, врачам-интернам, ординаторам, молодым хирургам.
Книга: Раны. Лечение и профилактика осложнений. Учебное пособие
Анаэробная клостридиальная инфекция
Анаэробная клостридиальная инфекция
Анаэробная клостридиальная инфекция (синонимы: газовая гангрена, газовая флегмона, злокачественный отек и т. д. – всего более 70 наименований) вызывается патогенными анаэробами. Она характеризуется быстро наступающим и распространяющимся некрозом тканей, их распадом, обычно с образованием газов, тяжелой общей интоксикацией и отсутствием характерных воспалительных явлений.
Возбудитель анаэробной клостридиальной инфекции (Сl. perfringens) был открыт Уэлшем и Паттолом в 1892 г. (см. цв. вкл., рис. 7).
В мирное время анаэробная клостридиальная инфекция встречается редко, поэтому основной статистический материал относится к военному времени и зависит от уровня медицинского обеспечения, состояния эвакуации, времени проведения профилактических мероприятий и качества оказания хирургической помощи. Частота колеблется от 0.5 % до 15.0 % с общей летальностью 12–50 %.
Во время боев у озера Хасан (1938 г.) анаэробная клостридиальная инфекция составила 1.5 %; в Монголии на реке Халхин-Гол (1939 г.) – 1.4 %; во время советско-финского конфликта (1939–1940 гг.) – 1.25 % [Ахутин М. Н. 1942].
Сроки оказания помощи влияют на частоту развития клостридиальной инфекции. Так, в период Второй мировой войны среди американских солдат, подвергшихся первичной хирургической обработке в первые сутки после ранения, ее частота составила 8 %. В Вооруженных силах Франции при хирургической обработке ран в первые двое суток – 13 %. А среди раненых немецких военнопленных (хирургическая обработка ран производилась через 3–4 суток) – 51 % [Langley, 1945].
В Военно-морском флоте в годы ВОВ это осложнение имело место только в тех случаях, когда в медицинские учреждения поступали раненые из десанта.
Анаэробная клостридиальная инфекция бывает в 58–77 % случаев при ранениях нижних конечностей. Особенно часто она развивается при огнестрельных переломах бедра (35–46 %) (см. цв. вкл., рис. 8) и голени (27–35 %). По данным Д. А. Арапова (1943), инфекция обнаруживалась в 55.3 % случаев при ранениях пулями и в 83.0 % – осколками.
Cl. perfringens бывает 6 типов. Они вырабатывают 12 различных токсинов и ферментов. Тип А – а-токсин (лецитиназа С), обладающий некротическим, невролитическим и гемолитическим свойствами и играющий основную роль в патогенезе газовой гангрены.
• Сl, oedematiens бывают 4 типов и вырабатывают 8 разновидностей токсинов и ферментов. Основным является а-токсин, являющийся сильным капиллярным ядом, нарушающим проницаемость сосудистой стенки и приводящим к образованию отека подкожной клетчатки и мышц.
• Сl, septicum различают 2 типов – А и В. Они образуют не менее 4 токсинов, обладающих гематоксичным свойством. Токсины вызывают быстро распространяющийся кровянистый отек с серозно-геморрагическим пропитыванием клетчатки и мышечной ткани.
• Сl, histolyticum вырабатывают а-токсин, протеиназу, фибринолизин, способный расплавлять мышцы, превращая их в аморфную массу, напоминающую малиновое желе.
Естественной средой обитания анаэробов является кишечник человека, животных (особенно травоядных), откуда они с фекальными массами попадают в землю.
Факторы, способствующие развитию анаэробной клостридиальной инфекции, можно разделить на местные и общие.
К местным следует отнести: осколочные и пулевые ранения современными высокоскоростными ранящими снарядами, вызывающими образование большого количества некротизированных тканей; слепые пулевые и осколочные ранения, загрязненные землей, ранения с повреждением костей таза, бедра и голени.
Большое влияние на частоту развития анаэробной клостридиальной инфекции оказывают дефекты хирургической обработки и несвоевременное оказание помощи раненым.
К общим факторам относятся: кровопотеря, шок, голодание, переохлаждение, переутомление, авитаминоз.
Основным в развитии анаэробной клостридиальной инфекции является наличие некротизированных тканей, снижение окислительно-восстановительного потенциала тканей до -113–150 мВ (Гайворонский И. В. и др., 1991].
Важное значение в развитии анаэробной клостридиальной инфекции имеет симбиоз с аэробами и другими возбудителями, что может усиливать'их вирулентность и значительно ухудшать течение раневого процесса. Аэроны, поглощая кислород, создают условия для развития анаэробов. Распространение инфекции происходит контактным, лимфогенным или гематогенными путями.
Токсины вызывают спазм, а затем стаз в мелких сосудах и их паралич, что, в свою очередь, приводит к еще большей анемизации тканей.
В 1962 г. McLenan предложил разделить анаэробную клостридиальную инфекцию по характеру клинического течения на:
• клостридиальный некротический миозит.
В нашей стране была принята классификация, предложенная в 1951 г. А. Н. Беркутовым. Эта классификация позволяет учитывать скорость распространения процесса, клинико-морфологическую картину и анатомические особенности:
• По времени возникновения:
– медленно прогрессирующая форма.
• По клинико-морфологической картине:
• По анатомическим особенностям:
Клиническая картина, диагностика. При молниеносной форме уже спустя несколько часов после ранения развиваются грозные осложнения, которые приводят к смертельному исходу через 1–2 суток.
При быстропрогрессирующей форме первые признаки заболевания появляются не ранее 24 ч (обычно на 2–3 сутки), и смерть наступает через 4–6 дней.
При медленно прогрессирующей форме первые признаки выявляются не ранее 5–6 дня, и летальный исход может наступить через 2–3 недели.
В самом начале заболевания отмечается возбуждение раненого, говорливость, беспокойство. Патогномоничным признаком является учащение пульса до 120 уд./мин, температура тела колеблется в пределах 38–39 °C.
Боли в ране являются одним из наиболее ранних и постоянных признаков. Наркотики не помогают, раненые жалуются на ощущение распирания или выраженное сдавление в области наложения повязки. Для наблюдения за нарастанием отека Н. Н. Бурденко и А. В. Мельников предлагали обвязывать конечность шелковой нитью и по степени ее врезания судить об увеличении отека. Однако этот признак трудно признать достоверным, поскольку он обнаруживается и при переломах с нарастающим травматическим отеком, кроме того, это ведет к потере времени.
Этот период сопровождается признаками интоксикации. При осмотре области ранения можно обнаружить крепитацию и высокий тимпанический звук (см. цв. вкл., рис. 9). В более поздних стадиях появляется легкая субиктеричность склер вследствие гемолиза эритроцитов. При наступлении тяжелой интоксикации, появляется эйфория, изменение лица по типу fades hyppocratica.
Внешний вид раны зависит, в первую очередь, от ее размеров. В небольшой ране можно отметить скудность отделяемого, которое может иметь кровянистый характер и иногда бывает пенистым (см. цв. вкл., рис. 11).
При значительном дефекте кожи и фасции можно видеть, как отечные мышцы выпирают из раны. Это так называемый симптом А. Ф. Бердяева (см. цв. вкл., рис. 12).
При всех формах анаэробной клостридиальной инфекции ткани приобретают безжизненный вид, покрываются налетом грязно-серого цвета, количество отделяемого уменьшается. Мышцы имеют тусклую окраску, лишены эластичности, хрупки, обескровлены.
Рентгенодиагностика является ценным методом, позволяющим выявлять такое незначительное количество газа, которое не удается определить путем перкуссии и пальпации (рис. 24). Места скопления газа напоминают рисунок пчелиных сот.
А. П. Колесовым и А. В. Столбовым разработан новый метод экспресс-диагностики (1988 г.) – бактериоскопия. Ответ может быть получен через 30–40 мин после забора проб.
Лечение. Лечение анаэробной клостридиальной инфекции должно быть комплексным. Главное лечебное мероприятие – хирургическое вмешательство. При консервативном лечении все пострадавшие умирают.

Рис. 24. Свободный газ в мягких тканях плеча (рентгенограмма)
Лечение должно быть направлено на:
• подавление жизнедеятельности возбудителей инфекции;
• повышение резистентности макроорганизма;
• устранение патогенетических сдвигов, вызванных заболеванием.
Хирургическое лечение складывается из трех видов оперативных вмешательств.
2. Иссечение пораженных мышц и других тканей выполнялись у 8 % раненых.
3. Ампутация и экзартикуляция конечностей являются вынужденными мерами при распространении поражения (см. цв. вкл., рис. 14, рис. 25).
Показаниями к ампутации могут служить следующие осложнения:
а) ранение магистрального сосуда;
б) огнестрельный перелом с большим разрушением кости и мягких тканей;
в) тотальное поражение всего сегмента конечности, распространение процесса с угрозой перехода на туловище;
г) безуспешность предшествующих щадящих операций.
Во время ВОВ ампутация производилась у 45 % раненых, причем у 37 % они были выполнены в день смерти или накануне.
Оперативные вмешательства по поводу газовой гангрены должны заканчиваться рыхлой тампонадой с растворами перекиси водорода, перманганата калия. Рану оставляют широко открытой. Мягкие ткани инфильтрируют растворами антибиотиков. Поврежденная конечность должна быть хорошо иммобилизирована. Лучший результат дает внутримышечное введение клиндамицина каждые 8 ч по 300–600 мг, метранидазола по 1 г в сутки. Антибиотиками резерва в этом случае считаются карбопенемы, доксициклин (100 мг 2 раза в сутки в/в), цефокситин (2 г в/в каждые 6 ч).
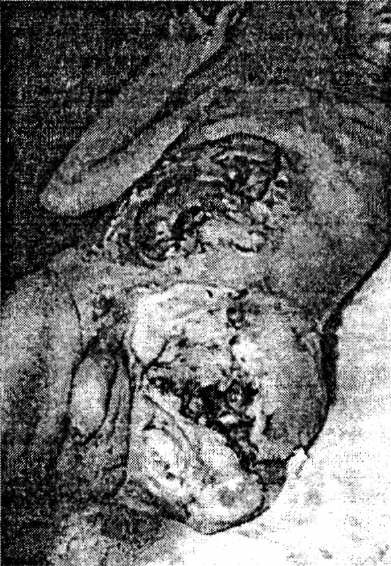
Рис. 25. Множественные ранения брюшной полости, левого бедра с развитием клостридиальной инфекции, эвентрация внутренних органов, экзартикуляция бедра в тазобедренном суставе (по Е. А. Решетникову)
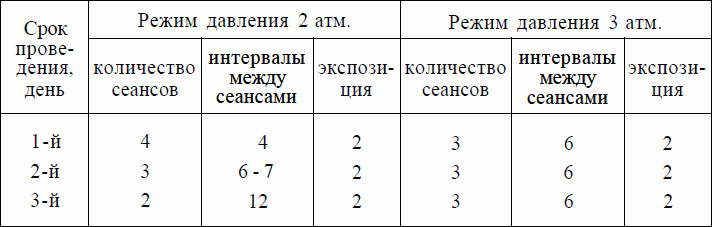
В последние годы гипербарическая оксигенация с успехом применяется в комплексной терапии анаэробной инфекции. Основанием для ее назначения служит антибактериальное действие гипероксии, а также наличие гипоксии в клинике заболевания. Может быть рекомендована следующая схема лечения (табл. 2).
Таблица 2. Схема лечения
Профилактика анаэробной инфекции сводится к комплексу мероприятий: борьба с травматическим и геморрагическим шоком, возможно более ранняя и радикальная первичная хирургическая обработка, иммобилизация пораженной конечности, применение антибиотиков.
1. Неклостридиальные анаэробы .
2. Неклостридиальные анаэробы относятся к микрофлоре .
3. Естественные места обитания неклостридиальных анаэробов .
+ просвет желудочно-кишечного тракта
+ наружные половые органы
4. Клинические признаки целлюлита при наличии в ране неклостридиальных анаэробов .
+ зловонный запах экссудата
+ бурый цвет экссудата
+ серо-грязный цвет подкожной клетчатки
- темно-грязного цвета фасции
- кожа ярко гиперемирована
5. При целллюлите вследствие инфицирования раны неклостридиальными анаэробами воспаление подкожной клетчатки распространяется .
- в пределах измененной окраски кожи
+ далеко за пределы измененной кожи
6. Возможные изменения кожи над зоной воспаления при целлюлите вследствие инфицирования неклостридиальной анаэробной микрофлорой .
- яркая гиперемия с четкими границами
+ слабая гиперемия без четких границ
7. Изменения мышц при инфицировании их неклостридиальной анаэробной микрофлорой .
+ цвет вареного мяса
+ пропитаны серозно-геморрагическим экссудатом
- хорошо сокращаются при дотрагивании пинцетом
8. Инфицирование неклостридиальными анаэробами может быть причиной развития .
9. Для бактериологического исследования на неклостридиальную анаэробную микрофлору забираются .
+ пунктаты гнойного содержимого абсцессов, флегмон и пр.
- мазки с поверхности ран
+ гнойное отделяемое из раны
+ аспирационное содержимое брюшной полости
10. Материал для бактериологического исследования на некостридиальную анаэробную микрофлору доставляется .
+ в специальной стерильной пробирке
- в любой герметичной пробирке
- в виде мазка на предметном стекле
11. Причины проникновения неклостридиальных анаэробов в ткани .
12. Условия, способствующие развитию неклостридиальных анаэробов в ране .
+ глубокие межмышечные карманы
+ наличие девитализированных тканей
- хорошая аэрация раны
+ снижение защитных сил организма
13. Виды хирургических вмешательств у больных при неклостридиальной анаэробной инфекции мягких тканей .
+ иссечение всех нежизнеспособных тканей
+ тампонада раны салфетками пропитанными окислителями
+ широкие лампасные разрезы
14. Эффективность гипербарической оксигенации /ГБО/ у больных с неклостридиальной анаэробной инфекцией достигается .
- нейтрализацией кислородом микробных токсинов
+ снижением продукции микробных токсинов
+ связыванием и нейтрализацией тканями микробных токсинов
15. Химиопрепараты для непосредственного воздействия на неклостридиальную анаэробную микрофлору .
16. Возбудители газовой гангрены, вызывающие отек тканей .
17. Распад мышц преимущественно вызывают .
18. Капилляры крови разрушает ..
19. Инкубационный период при газовой гангрене обычно составляет .
20. Газовую гангрену вызывают .
21. Возбудители газовой гангрены реже всего определяются .
22. Возбудители газовой гангрены погибают при .
+ обработке предметов в сухожаровом шкафу
+ обработке предметов 80% спиртом
- протирании предметов 3% хлорной известью
23. Развитию газовой гангрены способствуют .
+ глубокие раны с межмышечными карманами
+ наличие некротизированных тканей в ране
+ плохое кровоснабжение тканей
+ поздняя хирургическая обработка раны
24. Наиболее часто газовая гангрена возникает при ранах .
25. Газовая гангрена чаще всего развивается в области .
26. Анатомические области, где обычно развивается газовая гангрена .
27. Местные начальные симптомы газовой гангрены .
+ интенсивная распирающая боль в ране
- гиперемия краев раны
- увеличение регионарных лимфоузлов
+ отек тканей в области раны
+ серые мышцы, выбухающие в рану
28. Отек тканей и газ при газовой гангрене распространяются .
- в проксимальном направлении
29. Жидкость, вытекающая из раны при газовой гангрене бывает .
+ бурого /шоколадного/ цвета
+ с газовыми пузырьками
30. Изменения кожи вокруг раны при начинающейся газовой гангрене .
+ пузыри в области отека
31. Признаки нежизнеспособности мышц при газовой гангрене .
+ вид вареного мяса
- отечные, бледные, слабо сокращающиеся
- розовые, хорошо сокращающиеся
32. Цвет кожи при присоединении гемолитических процессов у больных с газовой гангреной .
33. Распространение инфекции при газовой гангрене преимушественно происходит .
+ по межмышечной и околососудистой клетчатке
34. Преимущественно инфекция при газовой гангрене распространяется .
35. Развитие отека при газовой гангрене способствует .
- бронзовой окраски кожи
36. Наличие газа в тканях при газовой гангрене выявляется .
+ по "симптому бритвы"
- по "симптому нитки"
37. Нарастание отека при газовой гангрене подтверждается .
+ увеличением объема конечности
38. Комплексная неспецифическая профилактика газовой гангрены .
+ ранняя радикальная ПХО
+ антибиотики широкого спектра действия
39. Средняя профилактическая доза противогангренозной сыворотки .
40. Объем оперативного вмешательства при газовой гангрене .
+ иссечение всех нежизнеспособных тканей
+ рассечение фасциальных футляров
+ широкие глубокие лампасные разрезы
+ тампонада раны с окислителями
41. Рана при газовой гангрене после хирургической обработки .
+ тампонируется с окислителями
+ дренируется /активное дренирование/
+ перевязывается несколько раз в день
42. При распространении на верхнюю треть бедра газового отека после хирургической обработки раны необходимо немедленно произвести .
+ ампутацию или экзартикуляцию конечности
43. Больной с газовой гангреной госпитализируется в .
+ специально выделенную палату /изолируется/
44. Противогангренозная сыворотка с лечебной целью начинает вводиться .
+ сразу при поступлении больного
- после завершения ПХО раны
45. Лечебная доза внутривенно вводимой противогангренозной сыворотки .
46. С лечебной целью противогангренозную сыворотку внутримышечно вводят в дозе .
- 1 профилактическая доза
- 3 профилактических дозы
+ 5 профилактических доз
- 10 профилактических доз
47. С лечебной целью противогангренозную сыворотку вводят .
- внутривенно или внутримышечно
48. Неспецифическое лечение больных с газовой гангреной .
49. Для бактериологического исследования при подозрении на газовую гангрену забираются .
+ кусочек некротизированной мышцы
50. Столбнячный токсин распространяется в организме человека .
+ по периневральным щелям
+ по эпиневральным щелям
51. По пери- и эпиневральным щелям столбнячный токсин заносится в .
- центральную нервную систему /ЦНС/
+ двигательные центры спинного и продолговатого мозга
52. Причины развития столбняка .
+ неглубокие колющие раны мягких тканей
+ ожоги и отморожения
+ операции с вскрытием просвета ЖКТ
53. Возбудитель столбняка .
54. Клинические признаки столбняка легкой степени .
+ тризм /спазм/ жевательных мышц
55. Сардоническая улыбка характерна для столбняка .
56. Опистотонус - основной клинический признак столбняка .
57. Основным признаком столбняка тяжелой степени является .
58. Клинические проявления продромального периода столбняка .
- затруднения при глотании
+ судорожные сокращения мышц в ране
- тризм жевательных мышц
59. После перенесенного столбняка длительный иммунитет .
60. Возможное осложнение при возникновении опистотонуса у больных столбняком .
- пневмония, гнойный трахеобронхит
61. Медикаментозные препараты для снятия судорог при столбняке .
+ мышечные релаксанты и ИВЛ
62. Столбнячный токсин исчезает из крови и становится недоступным действию столбнячного анатоксина через .
63. Экстренная профилактика столбняка непосредственно после ранения у не привитых включает введение .
- только противостолбнячной сыворотки
- только противостолбнячного гамма-глобулина
+ противостолбнячной сыворотки или противостолбнячного гамма-глобулина
64. Экстренная профилактика столбняка у привитых против него включает введение .
65. Для экстренной профилактики столбняка у привитых против него анатоксин вводится в дозе .
66. Для экстренной профилактики столбняка у не привитых анатоксин вводится .
+ 0,5 мл через 1 месяц
+ 0,5 мл через 1 год
67. Специфическое лечение столбняка включает введение .
68. Суточная лечебная доза ПСС .
+ 100 000-150 000 МЕ
69. Особенности ампутации конечности при газовой гангрене …
+ рана культи не ушивается
+ ампутация производится гильотинным способом
- рана ушивается редкими наводящими швами
70. Факторы, увеличивающий риск развития анаэробной инфекции в ране …
- длительная транспортная иммобилизация
+ применение артериального жгута
- сухой и теплый климат
+ ранение магистрального сосуда
71. Заболевания, сопровождающиеся отеком конечности и образованием серозно-геморрагических пузырей …
72. Ранние признаки газовой гангрены …
+ внезапные распирающие боли в ране
- яркая гиперемия краев раны
- увеличение регионарных лимфоузлов
73. У раненого газовая гангрена (клостридиальный мионекроз) бедра, магистральные артерии конечности не повреждены, периферический пульс на стопе, как правило …
74. Существуют ли противопоказания для применения с лечебной целью противогангренозной сыворотки …
- аллергия к чужеродному белку
75. Клостридиальный мионекроз по классификации Ahrenholz относится к поражению …
76. Крепитация - специфический для клостридий признак?
77. Экстренная профилактика столбняка производится со дня травмы …
78. Показание для экстренной профилактики столбняка …
+ любая травма с отслоением эпидермиса или более глубоких повреждений тканей
- только травмы, сопровождающиеся открытым переломом
- только глубокие раны, загрязненныеземлей
79. Классическая триада при столбняке …
+ ригидность мышц затылка
80. Применяется ли столбнячный анатоксин при лечении столбняка …
+ да, трижды по 1,0 мл.
- нет, применяется только с профилактической целью
81. При постановке диагноза столбняк у пациентов с зажившей раной показано …
+ ВХО с иссечением зажившей раны без зашивания раны
- ВХО с ревизией раны и ушивания ее на дренаже
82. Тактика хирурга при обширной ране конечности у больных со столбняком …
- оперативное лечение не проводится
83. Лечебная доза ПСЧИ …
Дата добавления: 2015-04-19 ; просмотров: 1767 . Нарушение авторских прав
Читайте также:


