Стеноз гортани операция на связках
Методы лечения стеноза гортани и трахеи без операции и с операцией
а) Консервативное лечение стеноза гортани и трахеи. Перед проведением хирургического лечения необходимо добиться компенсации всех имеющихся сопутствующих заболеваний: обструктивного апноэ, диабета, ларингофарингеального рефлюкса, ожирения. Лечение системных воспалительных заболеваний проводится у соответствующего специалиста. Могут применяться топические, ингаляционные и системные кортикостероиды.
Длительное использование пероральных кортикостероидов сопряжено с развитием ряда тяжелых побочных эффектов, к которым относятся кушинго-идность, гипергликемия, обострение депрессии или тревоги, акне, повышение внутриглазного давления, раздражение желудочно-кишечного тракта, асептический некроз головки бедренной кости. Для купирования обострения стеноза дыхательных путей полезно применение рацемического адреналина и гелиокса. Также под руководством грамотного фонопеда должны проводится упражнения, которые помогают пациенту адаптировать его голосовые привычки к ограничениям, связанным с имеющимся стенозом.
б) Хирургическое лечение стеноза гортани и трахеи. Если принято решение о проведении хирургического лечения, необходимо принять во внимание следующие факторы: локализация,протяженность и характер (мягкотканный или фиброзный) стеноза; наличие динамической маляции; сочетанное нарушение подвижности голосовых складок; выраженность функциональных нарушений; сопутствующие медицинские состояния.
Наиболее распространенным методом лечения ларинготрахеального стеноза всех уровней является эндоскопический. Основным недостатком лазерного иссечения или абляции рубца является то, что в результате данных процедур образуется обнаженная послеоперационная рана, на месте которой может вновь образоваться рубец, требующий проведения повторной операции. Примерно 75% пациентам, которым при первичном лечении было выполнено эндоскопическое расширение дыхательных путей, потребуется проведение второй операции по поводу рецидива стеноза.
Наиболее подходящими кандидатами для проведения эндоскопической операции являются следующие категории пациентов: со стенозом на уровне надсвязочного пространства или голосовой щели, подскладочным стенозом I или II типа по Cotton-Myer, мягким или незрелым рубцом трахеи минимальной толщины (менее 1 см). Эндоскопическая операция проводится в качестве первого вмешательства, при ее неэффективности прибегают к открытым доступам.
Все открытые хирургические вмешательства можно разделить на две большие группы: резекцию и расширение. При резекции стенозированный участок удаляется. При расширении увеличение просвета дыхательных путей происходит за счет того, что их стенка рассекается, а на нее укладывается хрящевой трансплантат (чаще всего реберный аутотрансплантат).

1. Операция при надскладочном стенозе гортани. Надскладочный стеноз встречается редко. Чаще всего он развивается в результате травмы, приема едких жидкостей, либо инфекционного процесса. Иногда успешным оказывается эндоскопическая лазерная абляция патологических тканей. Если стеноз рецидивирует, прибегают к открытому доступу либо посредством чрезподъязычной фаринготомии, либо методом ларингофиссуры. Нужно стараться удалить рубцовую ткань, при этом максимально сохранив слизистую оболочку.
Дефекты слизистой оболочки нужно укрыть слизистыми лоскутами. При необходимости для дополнительной пластики дефекта слизистой можно взять трансплантат со щеки. В процессе заживления применяется гортанный стент. В качестве альтернативной операции может использоваться надскладочная ларингэктомия.
2. Лечение стеноза голосовой щели гортани:
- Операции при стенозе переднего отдела голосовой щели/рубцовая мембрана. Стеноз переднего отдела голосовой щели может быть врожденным и приобретенным. У взрослых чаще всего имеет ятрогенную природу, когда операция проводилась сразу на обеих голосовых складках. В результате развивается рубцовый процесс в области передней комиссуры. Доступ может применяться как эндоскопический, так и открытый. Если протяженность стеноза под голосовую щель составляет менее 5 мм, иссечь рубцовую мембрану можно либо лазером, либо хирургическим микроинструментарием.
Изолированное иссечение рубца редко приводит к хорошему результату. Дополнительно может выполняться введение кортикостероидов в область стеноза, топические аппликации митомицина С, эндоскопическая установка силастиковой пластинки, которая удаляется через 2-4 недели.
Если рубец продолжается в подскладочное пространство на значительную длину, выполняется передняя ларингофиссура с резекцией рубца, укрытием дефекта слизистыми лоскутами и установкой мягких гортанных стентов.
- Лечение стеноза заднего отдела голосовой щели. При стенозах заднего отдела голосовой щели также возможно применение и эндоскопических, и открытых доступов. Выбор доступа зависит от степени поражения заднего отдела голосовой щели, согласно классификации по Bogdasarian и Olson. При I типе выполняют эндоскопическое рассечение синехий межчерпаловидной области. У этой группы пациентов прогноз в отношении декануляции благоприятный, также высока вероятность восстановления нормальной подвижности голосовых складок.
При типах II и III применяется эндоскопическое лазерное рассечение рубца с пластикой дефекта перемещаемым лоскутом с задней поверхности слизистой оболочки перстневидного хряща. IV тип является наиболее тяжелым, для него характерен двусторонний анкилоз перстнечерпаловидных суставов с рубцеванием и контрактурой межчерпаловидного пространства. При помощи лазерной задней хордотомии можно значительно увеличить просвет заднего дыхательного отдела голосовой щели, при этом фонаторная функция сохраняется, т.к. передние отделы голосовой щели остаются интактными.
Если требуется дополнительная резекция тканей, возможно проведение открытой или эндоскопической аритеноидэктомии. Правда, у некоторых пациентов, перенесших резекцию латеральной порции черпаловидных хрящей, в послеоперационном периоде возникает дисфагия. Перед проведением такой операции пациентов важно предупредить о том, что дыхание улучшится за счет некоторого ухудшения функции глотания. Открытым доступом возможно выполнение заднего расщепления перстневидного хряща с установкой реберного расширяющего трансплантата, который увеличивает просвет межчерпаловидного пространства.
В случае, если после резекции рубца открытым доступом возможно восстановление подвижности черпаловидных хрящей, на задний отдел голосовой щели можно уложить щечный слизистый трансплантат или передвижной глоточный лоскут, которые позволяют предотвратить рестенозирование и восстановить просвет голосовой щели, но при этом не приводят к нарушению функций фонации и глотания.
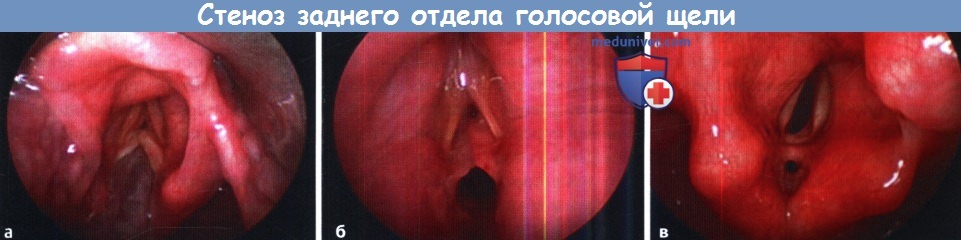
Созревание стеноза заднего отдела голосовой щели I типа: синехия межчерпаловидной области.
(а) Установлена интубационная трубка. Красноватые грануляции в области заднего отдела голосовой щели, отек подскладочного пространства.
(б) После удаления трубки грануляционная ткань начинает провисать в дыхательные пути.
(в) При слиянии грануляций формируется синехия межчерпаловидной области. 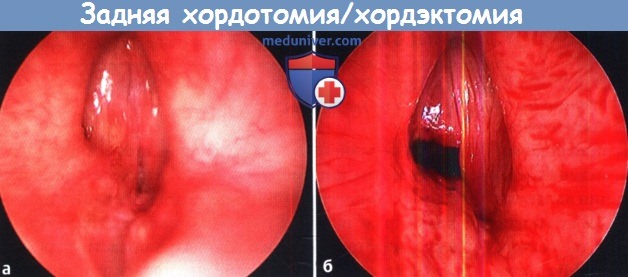
(а) Предоперационный и (б) послеоперационный вид после задней хордотомии/хордэктомии. 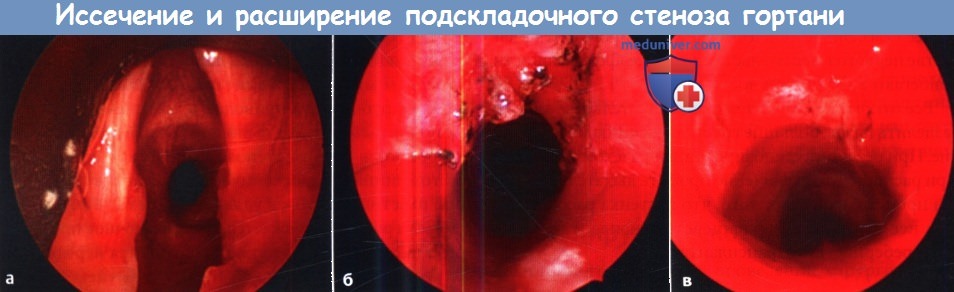
(a-в) Радиальное иссечение и дилатация идиопатического подскладочного стеноза.
в) Операции для лечения подскладочного стеноза гортани:
1. Эндоскопические методы. Наиболее часто выполняется эндоскопическое радиальное рассечение рубца с последующей дилатацией. Рубец иссекается либо лазером, либо острым инструментарием. Дилатация может выполняться как пневматически, так и жестким инструментом. Теоретически, при выполнении радиального рассечения рубца можно сохранить промежутки здоровой слизистой оболочки, которые будут способствовать более быстрой реэпителизации в послеоперационном периоде и замедлят повторное формирование рубца.
К дополнительным методам относят топическое применение митомицина С, который наносится на расширяемую область. Митомицин С представляет собой цитостатический антибактериальный препарат, который получают из бактерии Streptomyces caespitosus. Он способен подавлять пролиферацию фибробластов. Согласно данным одного исследования, применение митомицина С во время эндоскопического иссечения рубца статистически достоверно повышает вероятность успешности операции с 20% до 75%. К сожалению, другие исследования ставят эффективность митомицина С под вопрос.
Также его применение связано с определенными осложнениями, например, образованием корок (которые могут приводить к обструкции дыхательных путей) и определенным риском малигнизации. К другим дополнительным методам лечения относятся топические и системные кортикостероиды, антибактериальная терапия в периоперационном периоде, анти-секреторные препараты. К сожалению, даже несмотря на вышеперечисленные меры, повторный стеноз развивается достаточно часто.
2. Переднее расщепление перстневидного хряща. Эта операция является формой расширения гортани и трахеи. Впервые она была описана как альтернатива трахеотомии у недоношенных детей с врожденным подскладочным стенозом. Передняя поверхность перстневидного хряща и два верхних кольца трахеи рассекаются, за счет чего перстневидный хрящ несколько раздвигается. В некоторых случаях пациент должен оставаться интубированным в течение 10 дней после операции, но вот выполнения трахеотомии лучше избегать.
3. Передняя и задняя ларинготрахеопластика. Передняя и задняя ларинготрахеопластика также являются операциями по расширению просвета гортани и трахеи. Чаще всего их применяют при подскладочных стенозах III и IV типов, а также при неэффективности эндоскопических методов лечения. Доступ осуществляется через ларингофиссуру. Переднее и/или заднее кольцо перстневидного хряща рассекаются вдоль средней линии, после чего устанавливаются хрящевые трансплантаты, которые поддерживают хрящевой остов гортани и трахеи в расширенном состоянии. Хрящевые трансплантаты забираются из ребра или из перегородки носа. Для проведения данной операции обычно требуется трахеотомия и установка внутрипросветных стентов, служащих для поддержки трансплантатов.
У большинства из этих пациентов в дальнейшем разовьются те или иные изменения голоса, которые могут быть постоянными.
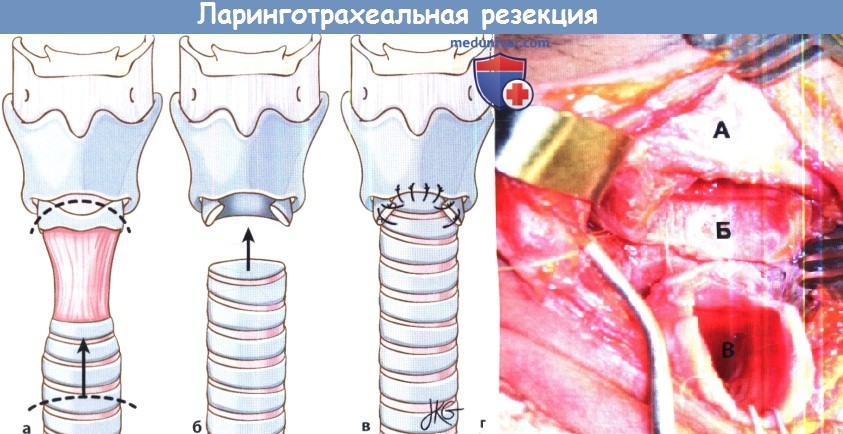
Ларинготрахеальная (крикотрахеальная) резекция (a-в).
Удаляются рубцовая ткань и передняя часть перстневидного хряща, после чего здоровый участок трахеи смещается кверху и подшивается к задней поверхности перстневидного хряща, с которого удаляется слизистая.
(г) Интраоперационная фотография. А — щитовидный хрящ, Б — задняя пластинка перстневидного хряща без слизистой оболочки. Передняя дуга перстневидного хряща резецирована.
В — здоровая трахея, которая затем будет подшита к перстневидному хрящу.
г) Операции для лечения стеноза трахеи:
1. Эндоскопические методики. Эндоскопические операции, применяющиеся при стенозе трахеи, в целом аналогичны таковым при подскладочном стенозе. Для рассечения или резекции рубца используется лазер или микроинструментарий, а дилатация выполняется либо пневматическим методом, либо жесткими инструментами. Дополнительно применяются митомицин С, кортикостероиды системно и местно, антибиотики и антисекреторные препараты.
2. Т-трубки и стенты. У пациентов с изолированным стенозом трахеи или подскладочного отдела гортани при сохраненной голосовой функции можно рассмотреть возможность применения стентов. Целесообразность использования стентов для лечения доброкачественного стеноза трахеи остается под вопросом. И хотя установка стента непосредственно увеличивает просвет дыхательных путей, существует ряд серьезных факторов, ограничивающих их применение: образование слизистых пробок, формирование грануляционной ткани, смещение стента, расхождение травмированных колец трахеи. Чаще стенты применяются в некоторых случаях злокачественной обструкции дыхательных путей и при неоперабельных опухолях, а также в редких случаях в качестве временной меры после хирургической резекции рубца.
У тщательно отобранных пациентов, которым требуется восстановление проходимости дыхательных путей, но которые не желают использовать трахеотрубку, либо у тех пациентов, у которых использование трахеотрубки невозможно из-за того, что рубец расположен над стомой или в подскладочном пространстве, могут использоваться Т-трубки. Они расширяют просвет дыхательных путей и снизу, и сверху от стомы. Трубка устанавливается через имеющееся трахеотомическое отверстие, протяженность должна соответствовать протяженности рубца и/или деформированного фрагмента трахеи. Наружная часть Т-трубки предотвращает ее смещение, также через нее можно проводить санацию трахеи, вводить лекарственные препараты или физиологический раствор.
Наружная трубка не используется для дыхания, для того, чтобы пациент мог дышать и говорить, ее нужно держать закрытой. Т-трубки лишены внутренней канюли, поэтому они могут забиваться слизью, особенно в тех случаях, когда для дыхания используется наружная трубка (т.к. воздух не согревается и не увлажняется верхними дыхательными путями).
3. Сегментарная резекция. Если область стеноза или деформированного фрагмента ограничена трахеей, простая резекция с анастамозом конец-в-конец позволяет добиться восстановления нормального дыхания в 90% случаев. Grillo и соавт. опубликовали сообщение о 503 пациентах с постинтубационным стенозом трахеи. У 471 пациента удалось добиться хороших (87,5%) или удовлетворительных (6,2%) результатов. Возможны следующие осложнения: формирование грануляционной ткани, появление дегисценций, травма гортанных нервов, обструкция дыхательных путей, медиастинит, кровотечение, инфицирование, инфаркт миокарда, трахеопищеводная фистула, пневмоторакс, тромбоз глубоких вен, рецидив стеноза и смерть.
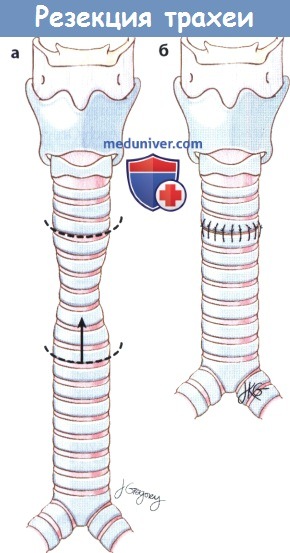
(а) Сегментарная резекция и (б) первичный анастамоз при изолированном стенозе трахеи.
4. Аугментация. Для аугментационной трахеопластики могут использоваться аутотрансплантаты, например, реберный хрящ, надкостница, перикард, мышечные лоскуты на ножке, сложные трансплантаты, пищевод, брюшина или консервированная твердая мозговая оболочка. По нескольким причинам чаще всего применяют хрящ. Он представляет собой жесткую аутоткань, питание которой происходит методом диффузии, поэтому хрящ может приживаться даже в отсутствие непосредственного кровоснабжения. Ход операции в целом аналогичен расширяющей ларинготрахеопластике.
5. Скользящая трахеопластика. В случаях, если проведение сегментарной резекции невозможно из-за протяженности дефекта, может применяться скользящая трахеопластика. Эта операция чаще всего проводится при врожденных стенозах у детей, при травматических стенозах рутинно не используется.
Подробный фотографический атлас операций на трехее представлен в отделном этом разделе сайта.
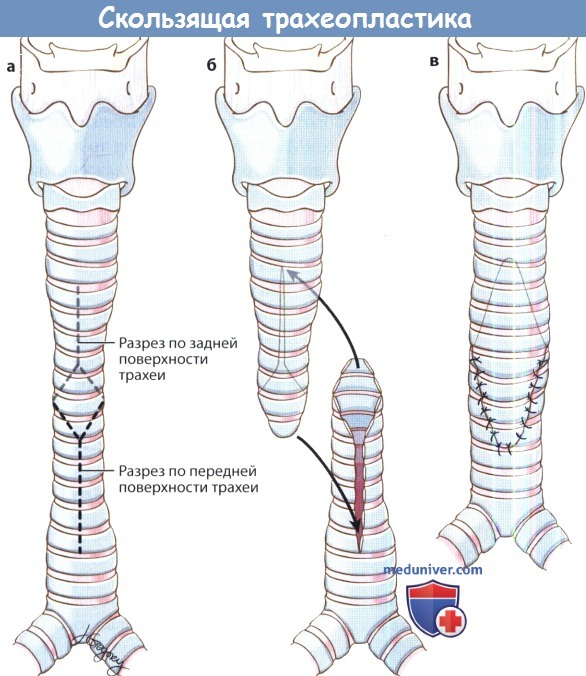
(a-в) Скользящая трахеопластика.
Проводится при врожденных стенозах, либо в ситуациях с ограниченной длиной трахеи.
д) Заключение. В данной главе были кратно рассмотрены основные вопросы, касающиеся диагностики и лечения ларинготрахеального стеноза. Выбор метода лечения зависит от протяженности и локализации дефекта. К сожалению, лечение данного состояния остается крайне сложной проблемой, поэтому пациентов нужно информировать об ожиданиях и возможных рисках.
Ключевые моменты:
• В большинстве случаев причиной возникновения стеноза гортани и трахеи является пролонгированная интубация; к другим относят системные воспалительные заболевания, инфекционные процессы и опухоли. Идиопатический подскладочный стеноз является диагнозом исключения.
• В первое время ларинготрахеальный стеноз может ошибочно диагностироваться как некупируемая астма.
• Существует три основные системы классификации стеноза: по Myer-Cotton, по Bogdasarian и Olson, по McCaffrey.
• Выбор метода лечения зависит от сопутствующих заболеваний пациента, возможности получения безопасного доступа к дыхательным путям, от природы дефекта.
• В случаях подскладочного стеноза и стеноза трахеи может успешно применяться эндоскопическая резекция рубца с последующей дилатацией. Эндоскопические методики имеют два основных недостатка: риск повторного рубцевания и необходимость проведения нескольких процедур.
• Стенты и Т-трубки должны применяться только у тщательно отобранных пациентов. И у тех, и у других имеется существенный риск появления слизистых пробок и фатальной обструкции дыхательных путей.
• Открытые методики можно разделить на две широкие категории: резецирующие и расширяющие. При резекции стенозированный участок удаляется. При расширении увеличение просвета дыхательных путей происходит за счет того, что их стенка рассекается, а на нее укладывается хрящевой трансплантат
• Установка трахеотомической трубки является проверенным временем вариантом лечения пациентов с тяжелыми сопутствующими заболеваниями или стенозом, затрагивающим сразу несколько уровней гортани и трахеи.

Согласно медицинской статистике, 7 % от общего количества отоларингологических патологий приходится на стеноз гортани. Это состояние чаще всего диагностируется у маленьких детей, но может возникнуть и у взрослых. По своей сути стеноз представляет патологическое сужение гортани, приводящее к затрудненному или полному прекращению поступления воздуха в верхние дыхательные пути. Может протекать как в острой форме, так и в хронической. При первых же клинических симптомах надвигающегося приступа удушья следует обратиться к врачу. Промедление может привести к тяжелым последствиям, в частности, к летальному исходу.
Симптомы
Клинические проявления патологического состояния достаточно разнообразны. Во многом они зависят от причины, повлекшей это состояние. Но самым явным признаком считается резкое нарушение дыхания. Также симптоматика стеноза гортани зависит от стадии. Медики выделяют четыре степени развития. Так для первой стадии стеноза характерны следующие проявления:
- незначительная одышка в процессе ходьбы;
- ускоренное и глубокое дыхание;
- характерных звук при вдохе.
Одышка также может возникать даже при незначительных физических нагрузках. Также у человека происходит сокращение временного отрезка между вдохом-выдохом. Голос при этом грубеет вплоть до хрипоты. Симптомы стеноза гортани второй и третьей стадии более выражены, а именно:
- значительно уменьшается голосовая щель;
- возникает одышка даже в состоянии покоя;
- движения мышц грудины ускорены;
- возникновение тканевых промежутков между ребрами;
- снижается частота сердечных сокращений;
- выступает холодный пот.
Также у пациента возникает чувство страха. Особенно это свойственно маленьким детям. Еще он задыхается в положении лежа. Поэтому пациент с симптомами стеноза гортани стенозом горла вынужден сидеть или стоять. Четвертая стадия патологии выражается в таких проявлениях:
- пульс становится нитевидный;
- артериальное давление снижается;
- дыхание становится редким и прерывистым;
- кожные покровы синеют и бледнеют;
- зрачки заметно расширяются.
Также у больных стенозом зачастую наблюдаются судороги. Если необходимые меры не были приняты своевременно, то вероятность потери сознания очень велика. Это состояние в свою очередь может привести к летальному исходу.

Причины
По утверждениям медиков, данное патологическое состояние не является самостоятельным заболеванием. Стеноз горла — это симптомокомплекс. Возникает он как осложнение различных недугов, а причины его разнообразны. На первом месте находится обструкция гортани, далее — ожоги, а на третьем — аллергические реакции. Также причинами стеноза выступают такие инфекционные заболевания, как:
- туберкулез любой локализации;
- корь;
- скарлатина;
- сифилис;
- брюшной тиф.
Также стеноз горла часто появляется на фоне патологий сердечно-сосудистой, выделительной и нервной систем. Нередко это состояние наблюдается у пациентов, страдающих от заболеваний верхних дыхательных путей. К таковым относятся:
- ангина;
- заглоточный абсцесс;
- фарингит;
- гнойное воспаление гортани.
Еще у взрослых стеноз гортани может возникать после того, как они перенесли черепно-мозговые травмы. Обуславливается это тем, что при таких патологических нарушениях происходит сбой иннервации мышц горла. Именно этот процесс и приводит к параличу и дальнейшему формированию стеноза. Нередко от этого состояния страдают люди с различными йододефицитными заболеваниями, такими как опухоли щитовидной железы и диффузный зоб. Кроме того, стеноз горла может возникнуть как осложнение после лучевой терапии.
Это патологическое состояние требует незамедлительного вмешательства квалифицированных специалистов. Поэтому, как только были замечены первые признаки, которые указывают на стеноз горла, следует вызвать бригаду скорой помощи. Только они способны оперативно доставить больного в медицинское учреждение, где его лечением займутся узкопрофильные врачи. Как правило, это в компетенции:
После того как первые симптомы будут устранены, а критический момент пройдет, пациенту следует обратиться к другому специалисту. Выбор врача зависит от причины, вызвавшей патологическое состояние. Чаще всего обращаются к аллергологу, эндокринологу и отоларингологу. Прежде чем выбрать подход к лечению стеноза гортани, врач ознакомится с клинической картиной. Для этого он проведет опрос пациента, в ходе которого поинтересуется:

- Как давно возникли неприятные симптомы?
- Как часто беспокоят приступы стеноза гортани?
- Что предшествовало возникновению удушения?
- Как часто переносите заболевания верхних дыхательных путей?
- Имеются ли у вас какие-либо аллергические реакции?
Кроме того, врач проведет осмотр гортани. Только после этого он подберет оптимальные методы диагностики. Как только результаты аппаратных и лабораторных исследований будут готовы, врач составит курс терапевтических мероприятий по устранению патологии.
В первую очередь, после того как пациента доставили в больницу, ему проводят все необходимые реанимирующие манипуляции. Очень важно их выполнить в первые 1-2 часа. Такая неотложная помощь позволяет предотвратить летальный исход и в дальнейшем провести грамотный курс лечения. Последующая тактика борьбы с недугом полностью зависит от его причины:
- Если стеноз горла был спровоцирован аллергией, то прописывают антигистаминные средства. Они позволяют снять отек и воспаление.
- Если это патологическое состояние было спровоцировано инородным телом, то манипуляции врача ориентированы на извлечение этого предмета из полости гортани.
- Если стеноз имеет инфекционную этиологию, то специалист назначает больному антибактериальную терапию.
Также для лечения стеноза гортани используют сосудосуживающие препараты и глюкокортикостероиды. Но назначаются они лишь после тщательного обследования и выявления причины, по которой возникло удушье.
К некоторых случаях не обойтись без хирургического вмешательства. Как правило, его требуют пациенты с 3 или 4 стадией стеноза гортани. В таком случае проводится трахеотомия. Этот вид хирургического вмешательства представляет собой разрез на передней поверхности шеи и введение в полость дыхательных путей трубки. С помощью нее больному станет легче дышать, и снизится вероятность смерти. Показаниями для проведения операции при стенозе гортани выступают:
- острый инфекционный стеноз гортани;
- травматическое удушение;
- неврологический стеноз;
- дыхательная недостаточность 3 или 4 стадии.
После того как дыхание придет в норму, специалисты займутся устранением причин, по которым появляются признаки стеноза. Это может быть извлечение инородных предметов, иссечение опухолей или имплантация трубок, которые расширят просвет гортани.
После того как врачи провели все необходимые экстренные меры по спасению жизни больного, а причина установлена и устранена, пациент сможет покинуть медицинское учреждение. Дальше лечение стеноза гортани будет осуществляться в домашних условиях. Однако только после консультации с врачом. Такое лечение подразумевает следующие процедуры:
Стеноз гортани – представляет собой значительное сужение ее просвета – опасное для жизни человека состояние, сопровождающееся определенными симптомами. Клинические проявления стеноза зависят от степени развития недуга.

Для постановки диагноза достаточно бывает лишь оценить набор характерных признаков, однако, для получения более детальной картины может потребоваться и инструментальное исследование органов дыхательной системы.
Выбор метода лечения стеноза напрямую зависит от стадии развития заболевания. На ранних этапах стеноз поддается медикаментозному лечению, при тяжелом течении пациенту назначают хирургическую операцию.
Строение гортани
Гортань – орган, по своему строению напоминающий трубку. Она является частью системы дыхания, располагается между глоткой и трахеей.
Структура органа включает в себя различные составные элементы. Это хрящи, мышечная ткань и связочный аппарат, эпителий, выстилающий орган изнутри.
Гортань имеет несколько хрящей – 3 крупных непарных элемента и 3 более мелких парных хряща.
Каждый из них имеет свое строение и выполняет определенные функции:
![]()
Перстневидный хрящ, по форме напоминающий перстень, является основным, способствует поддержанию органа в его анатомически правильном положении;- Щитовидный хрящ, состоящий из 4 пластин, срощенных между собой, выполняет защитную функцию, препятствуя сдавливанию гортани. В месте сращивания пластин формируется особый костный нарост (кадык);
- Надгортанник задерживает частички слюны и пищи, препятствуя их проникновению в органы дыхательной системы;
- Клиновидные, рожковые хрящи (парные) позволяют укрепить кольцо просвета гортани, предотвратить его сужение в результате действия внешних факторов;
- При помощи черпаловидных хрящей, которые также являются парными элементами, осуществляется крепление мышечной ткани к другим элементам гортани.
Гортань – подвижный орган, который меняет свое положение при разговоре или пении, глотании, а также в процессе дыхания. Такая подвижность обеспечивается при помощи суставов и мышечной ткани. Структура органа включает в себя 2 довольно крупных сустава.
Это:
- Перстнещитовидный сустав, обеспечивающий подвижность гортани при наклонах вперед, а также функциональность голосовых связок;
- Перстнечерпаловидный сустав отвечает за вращательные движения, способствует изменению просвета голосовой щели при разговоре или пении.
Связки гортани способствуют правильному соединению различных отделов дыхательной системы. Так, при помощи связок гортань сверху соединена с глоткой, снизу – с трахеей. Также связки позволяют удерживать гортань в анатомически правильном положении, сохраняя при этом нормальную подвижность органа.
Мышцы гортани могут быть внутренними, либо наружными. Внутренняя мышечная ткань способствует перемещению хрящей гортани относительно друг друга, внешняя – обеспечивает подвижность всего органа.
Внутри органа располагается эпителиальная ткань (мерцательный или плоский эпителий), также на внутренней поверхности располагаются голосовые складки.
Принято выделять 3 участка органа:
- Преддверье (верхний отдел, располагающийся между входом в гортань и голосовыми складками);
- Срединный участок (голосовая щель) между отдельными складками;
- Подголосовая область (нижний отдел).

Характеристика патологии
Особенностью строения гортани является наличие рыхлой ткани, расположенной между преддверьем органа и областью голосовых складок. Эта ткань отличается высокой чувствительностью к различным негативным воздействиям, и при наличии провоцирующих факторов может отекать, воспаляться.
При этом сужается дыхательный просвет гортани, развивается стеноз. Сужение просвета препятствует поступлению достаточного количества кислорода в организм, что приводит к развитию характерной клинической картины стеноза.
Известно, что стеноз чаще всего встречается у детей младшего возраста. Связано это с тем, что просвет органа у малыша значительно более узкий, чем у взрослого человека (у мужчин ширина просвета составляет 15-25 мм., у женщин – 13-18 мм., у детей – всего около 7 мм.).
Формы заболевания
В зависимости от причин и проявлений стеноза выделяют различные формы:
- Острая форма стеноза развивается молниеносно, приводит к развитию выраженного отека, значительному сужению дыхательного просвета. Данная форма является наиболее опасной для жизни человека, так как может спровоцировать развитие асфиксии (приступа удушья), когда кислород не поступает в организм, что нередко приводит к летальному исходу;
- Хроническая форма стеноза характеризуется продолжительным течением, медленным развитием. Симптомы патологического процесса выражены не столь явно как при остром стенозе, однако, постепенное снижение уровня кислорода в организме также негативно сказывается на работе всех его органов и систем.
В зависимости от причин и провоцирующих факторов, выделяют такие разновидности стеноза как:
- Паралитический стеноз, развивающийся при нарушении нервной регуляции тканей органа. Патология развивается вследствие заболеваний нервной системы и головного мозга, его травматических повреждений;
- Рубцовый стеноз возникает вследствие длительных и тяжелых инфекционных заболеваний органов дыхания, травмах гортани, когда имеет место патологическое разрастание соединительной ткани органа;
- Опухолевая форма стеноза развивается при наличии злокачественных или доброкачественных новообразований, формирующихся в области гортани. По мере роста опухоли сужается просвет органа, что и приводит к нарушению дыхательной функции.
К развитию стеноза приводит выраженный воспалительный процесс.
В зависимости от характера воспаления, выделяют следующие формы патологии:
- Катаральная (возникает при негативном воздействии патогенной микрофлоры);
- Фибринозная (воспаление и чрезмерное разрастание соединительной ткани органа);
- Геморрагическая (воспаление, сопровождающееся мелкими кровоизлияниями);
- Герпетическая (вызвана активизацией вируса герпеса);
- Гнойная (сопровождается развитием нагноений);
- Некротическая (сопровождается отмиранием клеток тканей органа);
- Смешанная.
Причины
Основными негативные факторы, способствующими развитию стеноза
При постановке диагноза важно определить причину развития стеноза, от этого во многом зависит выбор метода лечения.
Факторы риска
Исходя из указанных причин, можно определить группы риска, людей, у которых шанс развития стеноза существенно повышается.
К числу таких людей относят:
- Курильщиков;
- Людей, склонных к развитию тяжелой формы аллергии;
- Лиц, проживающих в регионах с опасной экологической ситуацией;
- Работников, занятых на вредных профессиях, вынужденных постоянно вдыхать токсичные химические вещества;
- Детей младшего возраста (у ребенка просвет гортани значительно меньше, чем у взрослого, кроме того, маленькие дети часто тянут в рот различные мелкие предметы, поэтому велик риск попадания инородного тела в гортань);
- Людей с ослабленным иммунитетом, склонных к частым инфекционным заболеваниям.
Клинические проявления
Набор симптомов стеноза может отличаться в зависимости от формы и степени развития патологии.
Однако, выделяют ряд общих характерных признаков стеноза, к числу которых относят:
![]()
Нарушение дыхания (появление характерных шумов в момент выхода, изменение интервалов вдоха и выдоха);- Изменение формы грудной клетки, когда она как бы западает внутрь;
- Цианоз (синюшность кожи) в области носогубного треугольника, общая бледность;
- Изменение формы ноздрей (они становятся более широкими);
- Нарушение голоса, появление хрипотцы или осиплости;
- Развитие патологий гнойного характера (возникает не всегда);
- Ухудшение общего самочувствия, вялость, сонливость, тревожное состояние (при тяжелом течении и молниеносном развитии возникает паника, сильный страх смерти);
- Чрезмерное напряжение мышц шеи, что особенно отчетливо проявляется в момент вдоха;
- Патологическая подвижность гортани (положение органа меняется при каждом вдохе и выдохе);
- Повышенная влажность кожных покровов (нередко развивается гипергидроз);
- Нарушение ЧСС (при тяжелом течении возможна остановка сердца);
- Гипотермия (снижение температуры тела);
- Расширение зрачков;
- Развитие судорожного синдрома;
- Непроизвольная дефекация или опорожнение мочевого пузыря;
- Нарушение пульса (пульс приобретает нитевидный характер);
- Головокружения, обморочное состояние.
Указанные симптомы стеноза могут проявляться в той или иной степени, при легкой и умеренной степени патологии некоторые проявления отсутствуют.
В зависимости от клинических проявлений выделяют 4 степени стеноза:
![]()
Компенсированная стадия. Просвет гортани сужен незначительно (на 30% и менее), показатели ЧСС, давления, температуры тела остаются неизменными. Наблюдается незначительное нарушение дыхания, одышка, возникающая в момент физической активности (например, при подъеме по лестнице, быстрой ходьбе);- Субкомпенсированная стадия. Просвет гортани сужен примерно в 2 раза. При этом показатели уровня АД и ЧСС остаются в норме, когда пациент находится в спокойном состоянии. Во время активности показатели незначительно увеличиваются. Человек пребывает в ясном сознании, но может чувствовать приступы головокружения. Появляются характерные шумы во время дыхания;
- Декомпенсированная стадия характеризуется значительным ухудшением состояния больного. Просвет гортани, имеющий теперь щелевидную форму, сужается в значительной степени (более чем на 50%). Изменяется пульс, появляются сильные приступы удушья. Для того чтобы облегчить свое состояние, человек большую часть времени находится в сидячем положении;
- Приступ асфиксии – крайне тяжелая степень развития недуга. Просвет практически закрыт, доступ кислорода в организм невозможен. Это приводит к появлению жизненно-опасных симптомов, таких как остановка дыхания, сердца, потеря сознания.
Диагностические приемы
Постановка диагноза осуществляется в несколько этапов:
![]()
Прежде всего, проводят опрос пациента на предмет беспокоящих его жалоб и обстоятельств, при которых проявляются признаки стеноза.- Важным этапом диагностики является визуальный осмотр больного. Врач прослушивает дыхание, выявляет наличие посторонних шумов, оценивает продолжительность и интенсивность вдоха и выдоха. Также выявляются изменения окраса кожных покровов (при стенозе кожа становится бледной, иногда приобретает синюшный оттенок).
- Для получения более дательной картины развития заболевания и определения состояния гортани и степени сужения ее просвета, пациенту назначают инструментальные исследования. Чаще всего это ларингоскопия или эндоскопия. При помощи специального оборудования врач может наглядно оценить ситуацию и определить степень развития патологического процесса.
Экстренная помощь
При стремительном развитии клинических проявлений стеноза важно оказать пациенту первую неотложную помощь.
Острая форма, развивающаяся молниеносно, может привести к летальному исходу, поэтому необходимо как можно скорее вызвать бригаду скорой помощи и доставить человека в реанимационное отделение, до приезда специалистов постараться как можно быстрее облегчить состояние больного.
Для этого необходимо:
- Обеспечить доступ свежего воздуха;
- Освободить больного от тесных предметов одежды;
- Сделать ингаляцию с содовым раствором, при тяжелом течении вместо соды применяют гормональные препараты;
- Пациента необходимо уложить в кровать, подложив под спину подушки или валик из одеяла;
- Если приступ наблюдается у ребенка, можно отнести его в ванную комнату, предварительно открыв сильный напор горячей воды (влажный воздух позволяет облегчить дыхание);
- Если причиной развития стеноза послужила аллергическая реакция, больному необходимо принять антигистаминный препарат;
- Рекомендуется сделать горячую ванночку для ног. Горячая вода способствует приливу крови к нижним конечностям, в результате этого отечность гортани немного спадает.
Принципы лечения
Выбор того или иного терапевтического метода зависит от степени стеноза. Так, компенсированная или умеренная стадии поддаются консервативному медикаментозному лечению, в то время как тяжелое течение патологии требует экстренного хирургического вмешательства.
Консервативное лечение проводится в условиях стационара.
Пациенту назначают прием лекарственных препаратов следующих групп:
![]()
Гормональные средства глюкокортикостероидной группы, например, Преднизолон (на начальном этапе лечения используется препарата форме инъекции, позднее – в форме таблеток);- Антигистаминная терапия при аллергической реакции (рекомендуется использовать средства третьего поколения);
- НПВС (противовоспалительные средства), уменьшающие отечность и устраняющие очаг воспаления;
- Антибактериальные и противовирусные средства (если причиной развития недуга стали вирусы или патогенная микрофлора);
- Препараты – дегидратанты, выводящие лишнюю жидкость из организма (способствуют устранению отечности);
- Успокоительные препараты (назначают при выраженной тревожности, панике).
В некоторых случаях пациенту требуется экстренное хирургическое вмешательство.
Показанием к операции является:
- Наличие опухолевых образований в области гортани;
- Попадание инородного тела в дыхательные пути;
- Формирование рубцов, сужающих просвет органа;
- Тяжелое течение недуга, сопровождающееся сильным сужением дыхательного просвета.
В настоящее время используют 2 вида хирургических операций:
- Трахеостомия. В ходе процедуры врач делает небольшой прокол (или надрез) в пораженной области. Через это отверстие в гортань вставляется специальная трубка, позволяющая искусственно расширить просвет;
- Назотрахеальная интубация, предполагающая введение трубки через носовую полость. Данный способ является менее инвазивным и травмоопасным, поэтому чаще всего используется для лечения детей младшего возраста. При этом важно помнить, что длительное (свыше 3 дней) нахождение трубки в полости гортани недопустимо, так как это может привести к развитию жизненно-опасных осложнений.
Возможные осложнения
К развитию неприятных последствий может привести не только острый стеноз, но и хроническая форма болезни, проявляющаяся не так выражено:
- При хроническом стенозе снижается уровень поступающего в организм кислорода, что негативно сказывается на работе всех органов и систем, приводит к постепенному отмиранию их клеток и нарушению функциональности.
- Прежде всего, страдает головной мозг, сердечно-сосудистая и дыхательная система.
- В частности, снижается ЧСС, в органах дыхания развиваются застойные процессы, накапливается мокрота, что в дальнейшем приводит к частым бронхитам и более серьезным заболеваниям (например, к пневмонии).
Меры профилактики
Чтобы снизить риск развития опасного состояния необходимо:
![]()
Тщательно следить за собственным здоровьем, укреплять иммунитет, защищать организм от воздействия вредоносных вирусов и болезнетворных микроорганизмов, вести здоровый образ жизни;- Отказаться от вредных привычек, защищать себя от токсичного воздействия опасных химикатов;
- При склонности к аллергии важно максимально ограничить контакт с веществами – раздражителями, придерживаться гипоаллергенной диеты, лекарственные препараты и добавки принимать с особой осторожностью и только по назначению врача;
- Избегать механических повреждений и травм, ожогов гортани;
- Регулярно проходить профилактический осмотр у ЛОР-врача (особенно, если до этого человек перенес хирургическую операцию на органах дыхания).
Соблюдение указанных правил, к сожалению, не может полностью защитить от развития стеноза, но шанс возникновения данного состояния и осложнений, которые оно может за собой повлечь, существенно уменьшается.
Заключение
Стеноз гортани – жизненно опасное состояние, к развитию которого приводят различные негативные факторы, как внутренние, так и внешние.
Нарушение дыхания – это повод для визита в клинику. Прежде всего, врач поставит точный диагноз, и только после этого назначит подходящее лечение.
Снизить риск развития стеноза поможет соблюдение несложных правил профилактики (укрепление иммунитета, защита от травм и негативны воздействий, регулярные профилактические осмотры.
Читайте также:








