Суставная поверхность плюсневых костей

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Кости стопы соединяются с костями голени (голеностопный сустав) и между собой. Кости стопы образуют соединения костей предплюсны, костей плюсны, а также суставы пальцев стопы.
Сочленения костей предплюсны представлены подтаранным, таранно-пяточно-ладьевидным, поперечным суставом предплюсны, пяточно-кубовидным, клиноладьевидным и предплюсне-плюсневыми суставами, укрепленными туго натянутыми тыльными и подошвенными связками.
Подтаранный сустав (art. subtalaris) образован соединением задней таранной суставной поверхности (пяточной кости) и задней пяточной суставной поверхности (таранной кости). Суставные поверхности по форме соответствуют друг другу. Возможны движения относительно сагиттальной оси.
Таранно-пяточно-ладьевидный сустав (art. talocalcaneo-navicularis) образован суставной поверхностью головки таранной кости, сочленяющейся с ладьевидной костью спереди и пяточной костью - внизу. Суставная капсула укрепляется по краям суставных поверхностей. Сустав укрепляют несколько связок. Межкостная таранно-пяточная связка (lig. talocalcaneum interosseum) очень прочная, находится в пазухе предплюсны, соединяя поверхности борозд таранной и пяточной костей. Подошвенная пяточно-ладьевидная связка (lig. calcaneonavicular plantare) соединяет нижнемедиальную сторону опоры таранной кости и нижнюю поверхность ладьевидной кости. Таранно-ладьевидная связка (lig. talonavicular) соединяет тыльную поверхность шейки таранной кости и ладьевидную кость.
Движения в этом суставе происходят совместно с подтаранным суставом вокруг сагиттальной оси. Таранная кость при выполнении приведения и отведения остается неподвижной. Вместе с поворачивающимися ладьевидной и пяточной костями перемещается вся стопа. При приведении стопы ее медиальный край приподнимается, а тыл стопы поворачивается в латеральную сторону. При отведении стопы латеральный край ее приподнимается, а тыльная ее поверхность поворачивается медиально. Общий объем движений в этом суставе относительно сагиттальной оси не превышает 55°.
Пяточно-кубовидный сустав (art. calcaneocuboideum) образован суставными поверхностями пяточной и кубовидной костей, обращенными друг к другу. Сустав седловидный по форме. Его суставные поверхности конгруэнтны, а движения ограничены. Суставная капсула укреплена преимущественно длинной подошвенной связкой (lig. plantare longum). Эта связка начинается на нижней поверхности пяточной кости, веерообразно расходится кпереди и прикрепляется к основаниям II-V плюсневых костей. Рядом расположена прочная и короткая подошвенная пяточно-кубовидная связка (lig. calcaneo-cuboideum plantare).
Клиноладьевидный сустав (art. cuneonaviculare) образован плоскими суставными поверхностями ладьевидной кости и трех клиновидных костей. Суставная капсула прикрепляется по краям суставных поверхностей. Сустав укреплен многочисленными связками: тыльными и подошвенными клиновидными, межкостными межклиновидными, тыльными и подошвенными межклиновидными. Движения в суставе ограничены.
Межплюсневые суставы (artt. intermetatarseae) образованы обращенными друг к другу основаниями плюсневых костей. Суставные капсулы укреплены поперечно расположенными тыльными и подошвенными плюсневыми связками (ligg. metatarsdlia dorsalia et plantaria). Между обращенными друг к другу суставными поверхностями в суставных полостях имеются межкостные плюсневые связки (ligg. metatarsalia interossea). Движения в межплюсневых суставах ограничены.
Плюснефаланговые суставы (artt. metatarsophalangeae) образованы головками плюсневых костей и основаниями проксимальных фаланг. Суставные поверхности фаланг имеют почти шаровидную форму, суставные ямки костей предплюсны - форму овала. Капсула у каждого такого сустава тонкая, укреплена по бокам коллатеральными связками (ligg. collateralia), снизу - подошвенными связками (ligg. plantaria). Головки плюсневых костей соединены глубокой поперечной плюсневой связкой (lig. metatarsale profundum transversum), срастающейся с капсулами всех плюснефаланговых суставов. В плюснефалан-говых суставах возможны сгибание и разгибание относительно фронтальной оси (общим объемом до 90°). Вокруг сагиттальной оси возможны отведение и приведение в небольших пределах.
Межфаланговые суставы (artt. interphalangeae), блоковидные по форме, образованы основанием и головкой соседних фаланг пальцев стопы. Суставные капсулы свободные, прикрепляются по краям суставных хрящей. Каждая капсула укреплена подошвенной и коллатеральными связками (ligg. collateralia et ligg. plantaria). В межфаланговых суставах выполняются сгибание и разгибание вокруг фронтальной оси. Общий объем этих движений не более 90°.

[1], [2], [3], [4], [5], [6], [7]
Плюсна
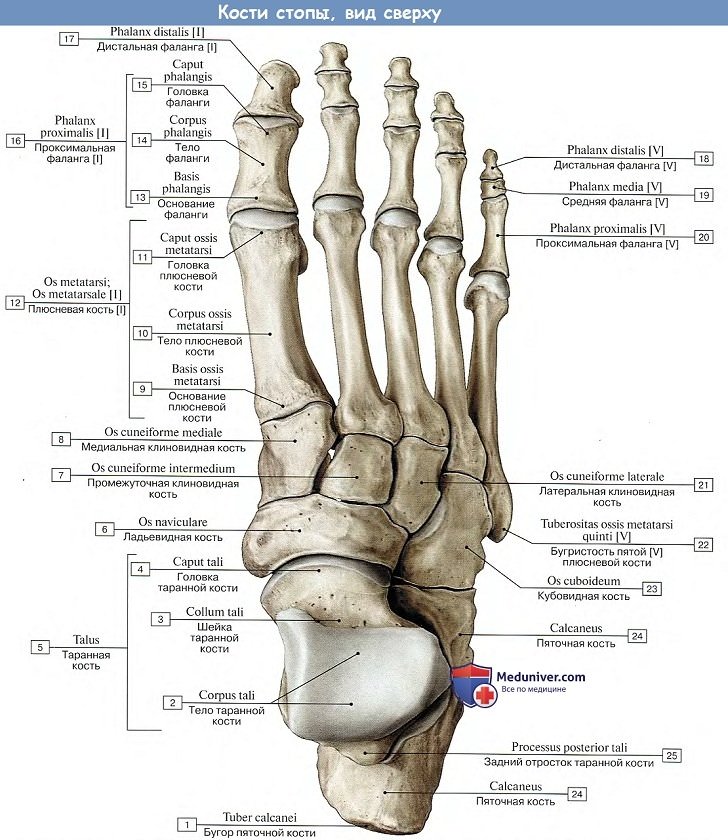
Плюсна, metatarsus, состоит из пяти плюсневых костей, ossa metatarsdlia, относящихся к коротким (моноэпифизиарным) трубчатым костям и напоминающих пястные кости на руке. Подобно последним в них различают проксимальный конец, или основание, basis, среднюю часть, или тело, corpus, и дистальный конец, головку, caput.
Счет им ведется, начиная от медиального края стопы. Своими основаниями плюсневые кости причленяются к костям дистального ряда предплюсны таким образом, что I, II и III плюсневые кости соединяются каждая с соответствующей клиновидной костью; IV и V плюсневые кости сочленяются с кубовидной костью. Основание II плюсневой кости значительно выдается назад благодаря короткости сочленяющейся с ней промежуточной клиновидной кости. Кроме суставных поверхностей на своих проксимальных концах (места сочленения с предплюсневыми костями), основания плюсневых костей имеют узкие боковые фасетки - места сочленения друг с другом.
Основание V плюсневой кости имеет суставную фасетку только на медиальной стороне для IV плюсневой кости. С латеральной же стороны оно образует выступ, tuberositas ossis metatarsalis V. Основание I плюсневой кости также имеет отходящий в сторону подошвы бугорок, tuberositas osis metatarsalis I. Головки сплющены с боков и, так же как головки пястных костей, имеют по сторонам ямки для прикрепления связок. I плюсневая кость самая короткая и толстая, II плюсневая кость самая длинная.
Кости пальцев стопы
Кости пальцев стопы, фаланги, phalanges digitorum pedis (короткие трубчатые моноэпифизарные кости), отличаются от аналогичных костей кисти своими малыми размерами. Пальцы стопы, так же как и кисти, состоят из трех фаланг, за исключением I пальца, имеющего только две фаланги. Дистальные фаланги имеют на своем конце утолщение, tuberositas phalangis distalis, которое является их главным отличием.
Сесамовидные кости встречаются в области плюснефаланговых сочленений (в области I пальца постоянно) и межфалангового сустава I пальца.
Окостенение. Рентгенологическая картина возрастных изменений скелета стопы и области голеностопного сустава соответствует последовательному появлению точек окостенения в calcaneus на 6-м месяце утробной жизни, talus - на 7 - 8-м месяце, cuboideum - на 9-м месяце, cuneifo'rme laterale - на 1-м году жизни, в дистальном эпифизе tibiae - на 2-м году (синостоз в 16-19 лет), в дистальном эпифизе fibulae - на 2-м году (синостоз в 20 - 22 года), в эпифизах коротких трубчатых костей - на 2 - 3-м году (синостоз в 20 -25 лет), в cuneiforme mediale - на 2-4-м году, в cuneiforme intermedium - на 3-4-м году, в naviculare - на 4-5-м году.
Следует отметить некоторые особенности окостенения скелета стопы (рис. 62): пяточная кость имеет апофиз, tuber calcanei, развивающийся из нескольких точек окостенения, появляющихся в 7 - 9 лет и сливающихся с телом ее к 12-15 годам; отмечаются отдельные костные ядра в processus posterior tali, в апофизе ладьевидной кости, tuberositas ossis navicularis, в апофизе V плюсневой кости, tuberositas ossis metatarsi quinti. В период существования этих костных ядер их можно принять за отломки костей. В этом отношении следует иметь в виду также сесамовидные кости I пальца, окостеневающие у девочек в возрасте 8 - 12 лет и у мальчиков в 11 - 13 лет. В V пальце вследствие редукции часто можно найти только две фаланги - бифалангия.
Необходимо помнить о возможности появления добавочных, сверхкомплектных, или, вернее, непостоянных, костей стопы. Истинными сверхкомплектными костями могут считаться те, которые отражают особенности фило- и онтогенетического развития. Таких костей в стопе имеется 9. Они лежат между медиальной и промежуточной клиновидными костями (os intercuneiorme), между I и II плюсневыми (os intermetatarseum), над ладьевидной костью (os suprana-viculare), над таранной костью (os supratalus) и у перегиба m. peroneus через кубовидную кость (os sesamoideum peroneum).
Остальные 3 кости представляют неслившиеся точки окостенения tuberositas osis navicularis (os tibiale externum), processus posterior tali (os trigonum) и медиальной лодыжки (os subtibiale).
Знание этих костей способствует правильному разграничению между нормой и патологией
В руководствах по анатомии человека в стопе выделяют предплюсну, плюсну и фаланги пальцев. В клинической практике ее принято также делить на три отдела — передний, средний и задний. К переднему отделу стопы отнесены фаланги пальцев и плюсневые кости, к среднему — клиновидная, ладьевидная и кубовидная кости, к заднему — таранная и пяточная кости. В состав скелета стопы, помимо указанных костей, входят дистальные концы костей голени. Кости голени, как вилка, охватывают блок таранной кости и образуют вместе с ней голеностопный сустав.
В таранной кости различают тело (задний отдел), переходящее в задний отросток; последний бороздой разделен на два бугорка. Выделяют три наиболее часто встречающиеся формы заднего края таранной кости: зубовидный, крючковидный и овальный. Повреждения заднего отростка чаще всего наблюдаются при первой из этих форм, реже при второй и почти не встречаются при третьей. При сильно выраженном заднем отростке его наружная часть представляет собой отдельную треугольную (дополнительную) кость, ее необходимо дифференцировать с переломом заднего края таранной кости. О наличии перелома часто свидетельствует механизм возникновения травмы, а также зазубренность (неровность) контуров, четко определяющаяся на рентгенограммах с малой жесткостью [Реут Н. Е., 1975].
Пяточная кость располагается книзу и кзади от таранной. Внесуставная часть ее — тело пяточной кости — заканчивается образованием, имеющим вид бугра. В образовании сочленений с таранной костью принимают участие обширная задняя таранная суставная поверхность пяточной кости (подтаранный сустав), передняя и средняя таранные суставные поверхности (таранно-пяточно-ладьевидный сустав).
С наружной стороны пяточная кость сочленяется с кубовидной; пяточно-кубовидный сустав образуют кубовидная суставная поверхность пяточной кости и задняя суставная поверхность кубовидной кости. При компрессионных переломах пяточной кости тяжесть травмы, выбор метода лечения и прогноз определяются в основном характером повреждения подтаранного и пяточно-кубовидного суставов, а также степенью смещения костных отломков.
Важное значение в архитектонике стопы имеет ладьевидная кость, тесно связанная с другими костями среднего отдела стопы. Она находится в области внутреннего края стопы между головкой таранной кости и тремя клиновидными костями. На латеральной поверхности ладьевидной кости имеется небольшая суставная поверхность для соединения с кубовидной костью. Нижняя поверхность ладьевидной кости по медиальному краю несколько заострена и образует бугристость, хорошо прощупываемую через кожу, на нижней поверхности которой имеется фасетка для сесамовидной косточки. Иногда бугристость не связана с ладьевидной костью, являясь самостоятельным костным образованием.
На передней поверхности ладьевидной кости имеются три суставные площадки для соединения с клиновидными костями, размеры и форма которых неодинаковы. Ввиду того что промежуточная клиновидная кость короче остальных, основание II плюсневой кости расположено в нише, образованной боковыми поверхностями медиальной и латеральной клиновидных костей.
Латеральный край среднего отдела стопы представлен кубовидной костью, расположенной между пяточной костью и основаниями и IV—V плюсневых костей. Небольшим участком внутренней суставной поверхности кубовидная кость соприкасается с наружным краем латеральной клиновидной кости и с ладьевидной костью. На нижней поверхности кубовидной кости впереди бугристости имеется борозда сухожилия длинной малоберцовой мышцы, являющейся сгибателем стопы. В этом сухожилии в области подошвенной поверхности кубовидной кости могут находиться непостоянные сесамовидные кости.
Кости среднего отдела стопы принимают участие в образовании трех функционально важных суставов, характеризующихся сложностью анатомических взаимоотношений костных образований. Схема суставов и связок стопы представлена на рис. 1.1.
Кпереди от поперечного сустава предплюсны расположен клино-кубовидно-ладьевидный сустав, имеющий сложное строение. Он образован суставными поверхностями ладьевидной кости и трех клиновидных костей (клино-ладьевидный сустав), а также обращенными друг к другу суставными поверхностями кубовидной, ладьевидной и латеральной клиновидной костей, которые образуют отдельный сустав. Полости обоих суставов сообщаются между собой и соединены с полостью предплюсне-плюсневого сустава. Клино-кубовидно-ладьевидный сустав укреплен множеством прочных связок, располагающихся между смежными костями, в том числе в полости суставов. Сочленение относится к малоподвижным соединениям.
Передний отдел стопы представлен пятью плюсневыми костями и фалангами пальцев. Тела плюсневых костей имеют трехгранную форму, спереди заканчиваются полусферической суставной поверхностью — головкой, сочленяющейся с проксимальной фалангой соответствующего пальца. Наиболее массивными являются проксимальные концы плюсневых костей, носящие название оснований. Задняя поверхность оснований представлена суставными поверхностями, предназначенными для сочленения с костями предплюсны.
Основания плюсневых костей плотно прилегают друг к другу и сочленяются посредством суставных площадок, расположенных на боковых поверхностях. Основание V плюсневой кости с наружной стороны имеет бугристость, которая служит местом прикрепления сухожилия короткой малоберцовой мышцы. Болезненность в этом месте может свидетельствовать не только о переломе основания V плюсневой кости, но и о наличии бурсита, развившегося в результате давления на кожу не соответствующей ноге обувью.
На нижней поверхности головки I плюсневой кости по бокам часто располагаются сесамовидные кости. Патология этих костей может служить причиной болей. Частой локализацией сесамовидных костей на стопе является также область межфалангового сустава большого пальца.
Плюсневые кости имеют разную механическую прочность, чем объясняется неодинаковая частота их переломов. С помощью специальных исследований установлено, что механическая прочность I и V плюсневых костей почти в 3 раза выше, чем остальных. Неодинаковую прочность имеют и разные участки плюсневых костей. Компактное вещество менее всего выражено в области головок и оснований плюсневых костей. Именно в этих участках чаще всего и возникают переломы. Пальцы являются важной частью стопы. Их костную основу составляют короткие трубчатые кости — фаланги, которые по форме, количеству и взаимоотношениям соответствуют фалангам пальцев кисти. II—V пальцы имеют по три фаланги (проксимальную, или основную, среднюю и дистальную, или ногтевую), I — две (проксимальную и среднюю). В каждой фаланге различают тело и два конца: передний (дистальный) — головка и задний (проксимальный) — основание.
Кости переднего отдела стопы принимают участие в образовании плюснефаланговых и межфаланговых суставов, играющих важную роль в реализации опорной и локомоторной функций стопы.
Хирургия стопы
Д.И.Черкес-Заде, Ю.Ф.Каменев
Плюсна представляет собой часть стопы, которая находится между фалангами пальцев и предплюсневой костью. Плюсна состоит из пяти трубчатых костей. Каждая плюсневая кость (ПК) имеет головку, тело и основание, имеющее клиновидную форму.
Анатомия
Первая плюсневая кость стопы – самая коротка и массивная, а вторая – самая длинная. Первая кость обладает двумя площадками, к которым крепятся сесамовидные кости. Головки снаружи и с боков сдавлены. Тело каждой ПК имеет три грани, между которыми есть межкостные промежутки (свободные пространства). Своей суставной поверхностью вышеуказанные кости соединяются с предплюсневыми костями.
Пятая кость плюсны обладает бугристостью. К бугристой части крепится сухожилие малоберцовой короткой мышцы. Суставная фасетка этой косточки находится только на медиальной стороне.
Плюсна с костями предплюсны образует поперечные и продольные своды. Предплюсневой свод находится в районе предплюсневых костей, а плюсневый - в области головок плюсневых костей. Эти своды в момент ходьбы и при статических нагрузках выполняют амортизационную функцию. Кроме этого, они предотвращают повреждение тканей и способствуют нормальному кровотоку.
Смещение головки плюсневых костей
Смещение головки ПК ведет к воспалению сустава, развитию синовита и капсулита. Увеличенная головка данных костей покрывается мозолистой кожей. Главным признаком смещения головки ПК является боль в районе поврежденного сустава.
Что касается лечения данной болезни, то оно зависит от степени деформации головки. При начальных стадиях применяют ортопедические приспособления (супинаторы, межпальцевые прокладки, стельки и проч.). Если говорить о хирургическом вмешательстве, то оно дает возможность устранить вальгирование первого пальца и плоскостопие. Под местной анестезией осуществляется корригирующая остеотомия и удаление деформированной головки. Пациенту после операции прикрепляются к ступне супинаторы (специальные ортопедические изделия, поддерживающие продольный свод стопы).
Перелом плюсневой кости стопы
Переломы ПК бывают усталостными (стрессовыми) и травматическими. Травматический перелом, как правило, возникает в результате прямого удара или вследствие подвертывания стопы. Данный перелом сопровождается характерным хрустом во время травмы, отклонением пальца в сторону (или его укорочением), а также, болью, отеком либо кровоподтеком в области перелома.
Перелом Джонса – это одна из разновидностей переломов ПК. Этот перелом происходит в основании пятой кости. Он характеризуется замедленным сращением или несращением. Очень часто данную травму путают с растяжением связок.
Усталостный перелом плюсневой кости представляет собой образование незаметных трещин, главными провокаторами которых являются:
- патологическая структура кости;
- остеопороз;
- длительные повторные нагрузки;
- деформация стопы.
Усталостный перелом сопровождается болью во время либо после нагрузки, отеком, а также, болезненной пальпацией.
Неправильное лечение или отсутствие лечения данной травмы может привести к таким осложнениям, как:
- хронические боли в стопе;
- несращение перелома;
- деформация;
- артроз.
Лечение перелома зависит от наличия смещения, а также, от локализации и характера травмы. При переломе ПК применяются следующие методы лечения:
- хирургическое вмешательство (перелом со смещением);
- гипсовая иммобилизация (перелом без смещения).
При переломе плюсневой кости со смещением в момент операции травматологи сопоставляют отломки кости, после чего фиксируют их имплантатами.
Плюсна – часть стопы между предплюсневой костью и фалангами пальцев. Плюсна образована пятью трубчатыми костями.

Строение плюсневой кости
Каждая кость плюсны имеет основание клиновидной формы, тело и головку. Вторая кость плюсны самая длинная, а первая – самая массивная и короткая. Первая плюсневая кость разделяется на две площадки. К обеим площадкам плюсневой кости примыкают сесамовидные кости. Строение костей плюсны сходно со строением пястных костей, однако головки плюсневых костей сдавлены с боков и сужены.
Тело каждой кости плюсны имеет три грани, а между гранями существуют свободные пространства – межкостные промежутки. Своей суставной поверхностью кости плюсны соединяются с костями предплюсны.
У пятой плюсневой кости суставная фасетка расположена только на одной ее стороне (медиальной). Пятая кость плюсны немного бугристая. К бугристой части пятой кости прикрепляется сухожилие короткой малоберцовой мышцы.
Основание первой кости плюсны образует сустав с медиальной клиновидной костью. Основания второй и третьей костей плюсны соединены с латеральной костью и с клиновидными костями. Пятая кость соединена с кубовидной костью.
Плюсневые кости образуют с костями предплюсны продольные и поперечные своды, обращенные своей выпуклостью кверху. Плюсневый свод размещается в районе головок костей плюсны, а предплюсневый – в области предплюсневых костей.
Своды стопы выполняют амортизационную функцию при ходьбе и во время статических нагрузок, а также препятствуют повреждению тканей и создают условия для нормального кровотока.
Смещение головки плюсневых костей
Проксимальные фаланги пальцев и головки плюсневых костей образуют плюснефаланговые суставы. Суставная капсула кости состоит из наружного слоя, представленного плотной фиброзной тканью, и внутреннего слоя, образованного синовиальной мембраной.
Смещение головки плюсневых костей приводит к воспалению и дальнейшему повреждению сустава, развитию капсулита и синовита. Увеличенная головка костей плюсны покрывается мозолистой кожей. Боль в области сустава – основной признак смещения головки костей плюсны.
Лечение подбирают с учетом степени деформации головки плюсневых костей. При начальных проявлениях деформации возможно применение ортопедических приспособлений (стелек, межпальцевых прокладок, супинаторов).
Перелом плюсневой кости
Переломы плюсневой кости бывают травматическими и стрессовыми (усталостными). Травматический перелом (без смещения либо со смещением) может возникать вследствие подвертывания стопы либо прямого удара. При переломе плюсневой кости без смещения отломки костей сохраняют правильное положение. При переломе со смещением происходит нарушение анатомического положения отломков.
Травматический перелом кости плюсны проявляется в характерном хрусте во время травмы, боли в области перелома, укорочении пальца или отклонении его в сторону. В области перелома может появиться кровоподтек или отек.
Перелом Джонса – одна из разновидностей переломов костей плюсны. Данный перелом образуется в основании пятой кости плюсны и характеризуется несращением либо замедленным сращением. Одной из разновидностей переломов плюсневых костей является перелом Джонса. Часто при переломе Джонса ставят ошибочный диагноз растяжения связок.
Усталостный перелом костей плюсны – незаметные трещины, возникающие из-за деформации стопы, остеопороза, патологической структуры кости, длительных повторных нагрузок.
При усталостном переломе плюсневой кости возникает боль после либо во время нагрузки, боль в области перелома при прикосновении, отек.
При отсутствии лечения или же при неправильном лечении перелома костей плюсны могут развиваться осложнения - артроз, деформации, несращение перелома, хронические боли в стопе.
Лечение перелома зависит от его локализации, характера, а также от наличия смещения. Применяют следующие методы лечения перелома костей плюсны:
- Гипсовая иммобилизация - применяется при переломе костей плюсны без смещения;
- Хирургическое вмешательство.
При переломе со смещением сопоставляют отломки кости, а затем фиксируют их имплантатами.
Стопа – конечный отдел нижней конечности. В отдел входят плюсна, предплюсна, пальцы. Также пятка, подошва, свод стопы, подъем, тыльная часть. Под сводом стопы подразумевается часть подошвы, не соприкасающаяся с поверхностью при ходьбе.
Люди, не зависимо от возраста, ощущают боли в стопах и нижних конечностях. Причины боли связаны с патологиями.
Рези в стопе бывают острыми и хроническими. Первый вид характеризуется кратковременными проявлениями. Хроническая боль беспокоит на протяжении длительного промежутка времени. При заболеваниях ступни возникают онемение, отеки, жжение, зуд, изменения кожного покрытия стопы. Симптомы проявляются на различных участках ступни. Боли – следствие заболевания стопы, всего организма. Лечение и диагностирование происходят, исходя из особенностей болевых ощущений и основной патологии.
Если появилось жжение, зуд, боли в стопах, нужно обратиться к врачу, для постановки диагноза. Врач назначит необходимое лечение.
Структура плюсневой кости
Каждый медицинский работник знает структуру костей человеческого тела. Обычный человек должен поверхностно знать устройство тела. От знаний зависит состояние здоровья, возможность убрать причины развития заболеваний. Самостоятельно ставить диагноз нельзя. При боли в плюсневой кости, пациент со знаниями разберется, где болит, расскажет доктору. Врачу легче поставить диагноз и назначить необходимые лекарственные препараты.
Плюсневая кость образуется из составляющих:
- тело;
- головка;
- основание клиновидной формы.
Самая длинная часть плюсны – тело, основание кости массивное, короткое. Чаще повреждается основание плюсны вследствие необычной формы. Лечение проходит долго.
Первая плюсна имеет две площадки, с прилегающими сесамовидными костями. У тела плюсневой кости три плоские стороны. Между ними свободное пространство. Составная поверхность костей необходима для соединения предплюсной.
Пятая кость предплюсны имеет отличие – бугристость. Присоединяются сухожилия малой берцовой мышцы. Латеральная и клиновидная кости предназначены для соединения с основанием плюсневой кости второго и третьего класса.
Поперечные и продольные своды образуются при соединении плюсны с предплюсневыми костями. Своды, при ходьбе и физической нагрузке, выполняют функции амортизации, защищают от разрушения и травм. Регулируют фон правильного кровообращения. Эти части кости меньше подвержены травмам, при уменьшении просвета, обращайтесь к врачу. Если вовремя не начать лечение, последствия будут не утешительными. Болезнь приводит к нарушению двигательного аппарата.
Особенности суставов стопы
Кости плюсны образуют между собой целую группу сочленений. Рассмотрим их подробнее.
В его образовании принимают участие пяточная и таранная кости. Сочленение имеет цилиндрическую форму. Суставная капсула плохо натянута. Поверхности костей, которые образуют сустав, покрыты гладким гиалиновым хрящом, по краю которого и крепится капсула сочленения. Снаружи сочленение дополнительно укреплено несколькими связками: межкостной, латеральной и медиальной, таранно-пяточными.
Как понятно из названия, сочленение образовано суставными поверхностями таранной, пяточной и ладьевидной костей. Располагается впереди от подтаранного. Таранная кость образует головку сустава, а остальные две – суставную впадину для нее. По форме сустав относится к шаровидным, но движения в нем возможны только вокруг одной сагиттальной оси. Капсула сочленения крепится по краям гиалинового хряща, который покрывает суставные поверхности. Укреплен сустав такими связками: таранно-ладьевидная, пяточно-ладьевидная подошвенная.
Располагается между суставными поверхностями пяточной и кубовидной костей. По форме сочленение седловидное, но движения возможны только вокруг одной оси. Капсула туго натянута и крепится по краям суставных хрящей. Сочленение участвует в движениях двух предыдущих суставов, увеличивая амплитуду движений. Укрепляют его такие связки: длинная подошвенная, пяточно-кубовидная подошвенная.
Данное сочленение вместе с таранно-пяточно-ладьевидным принято выделять в один сустав, который называется поперечный сустав предплюсны. Линия сочленения имеет S-образную форму. Оба сочленения разделены между собой, но имеют одну общую связку – раздвоенную.
Это сложное сочленение, в построении которого принимают участие ладьевидная, кубовидная и три клиновидные кости предплюсны. Все отдельные суставы заключены в одну суставную капсулу, которая крепится по краям суставных хрящей. Укреплено сочленение такими связками и является малоподвижным:
- тыльные и подошвенные клиноладьевидные,
- тыльная и подошвенная кубовидно-ладьевидная,
- тыльная и подошвенная клинокубовидная,
- тыльные и подошвенные межклиновидные.
Данная группа сочленений соединяет между собой кости предплюсны и плюсны. Всего существует три таких сустава:
- между медиальной клиновидной косточкой и 1 плюсневой;
- между латеральной, промежуточной клиновидными и 2-3 плюсневыми костями;
- между кубовидной и 4-5 плюсневыми костями.
Первый сустав по форме седловидный, остальные – плоские. Линия этих сочленений неровная. Каждое сочленение имеет отдельную капсулу, которая крепится по краям суставных гиалиновых хрящей. Укреплены сочленения такими связками: тыльные и подошвенные предплюсне-плюсневые, межкостные плюсневые и клиноплюсневые.
Это маленькие сочленения, которые соединяют между собой основания отдельных плюсневых костей. Каждый такой сустав укреплен связками: межкостными плюсневыми, тыльными и подошвенными плюсневыми. Пространство между трубчатыми костями плюсны называются межкостными плюсневыми промежутками.
В построении этих сочленений принимают участие головки 5 плюсневых костей и основы проксимальных фаланг пальцев. Каждое сочленение имеет свою капсулу, которая крепится по краям хряща сочленения, она плохо натянута. По форме все эти суставы шаровидные.
С тыльной стороны капсула ничем не укреплена, с боков присутствуют коллатеральные связки, а с подошвенной стороны – подошвенные. Кроме того, между головками всех плюсневых косточек проходит глубокая поперечная плюсневая связка.
Данная группа суставов соединяет проксимальные фаланги пальцев с промежуточными, а промежуточные с дистальными. По форме они относятся к блоковидным. Суставная капсула тоненькая, снизу укреплена подошвенными связками, а по сторонам – коллатеральными.
Причины
У больных возникают проблемы со стопами вследствие следующих болезней и проблем со здоровьем:
-
Заболевание ног, возникающее при длительных нагрузках на апоневроз подошвы, поддерживающий свод стопы. Деформация и нагрузка – причины воспаления плантарной фасции, размещённой в промежутке от пятки до плюсны, образующей свод стопы. Заболевание развивается у пациентов, занимающихся спортом, страдающих лишним весом, плоскостопием. Для фасцита подошвы характерны боли после ночного сна. Болит свод и пятка.
Болезнь Келлера
Эта патология представляет собой болезнь, которая поражает костные структуры стопы. Обычно ее выявляют в детском и юношеском возрасте, у взрослых она встречается редко. Болезнь Келлера протекает по типу остеохондропатии, то есть постепенно происходит разрушение костной ткани, а затем медленное ее восстановление.
Данная патология впервые была описана рентгенологом Келлером. При развитии этой болезни нарушается приток крови к костям ступни. Из-за этого ткани не получают достаточное количество кислорода и веществ, необходимых для корректного функционирования.
- Постоянная травматизация.
- Эндокринные патологии (болезни щитовидной железы, диабет).
- Плоскостопие.
- Генетическая предрасположенность.
- Неудобная, тесная обувь.
- Асептический некроз. Структура кости разрушается, снижается ее плотность.
- Перелом компрессионного типа. Новая костная ткань, начинающая формироваться на месте разрушенной, не выдерживает обычные нагрузки. Из-за этого возможны переломы.
- Фрагментация. Рассасывание поврежденных элементов при помощи остеокластов.
- Репарация, или восстановление структуры и функциональности костной ткани. Эта стадия реализуется только при восстановлении нормального кровоснабжения пораженной области.
Чаще всего патология 1 типа развивается у детей от трех до семи лет, причем частота болезни у мальчиков гораздо выше. Поражение ладьевидной кости провоцирует припухлость, болезненность, нарушение возможности передвижения. Появляется хромота. Патология носит односторонний характер (возникает слева или справа), длится не более года.
Заболевание 2 типа характерно для пациенток подросткового возраста. Чаще болезнь носит двусторонний характер. Проявляется в виде хромоты, боли, девушки испытывают дискомфорт при ходьбе. Продолжается патология этого типа около двух лет.
Лечение
Понять и определить природу появления болевых ощущений в стопах самостоятельно нелегко. Устранять боль без консультации с врачом нельзя. Обратитесь к профессионалам, которые объяснят причины болей. Для постановки диагноза врачи отправляют больных на рентгенографию, на полное обследование. Если болит плюсневая кость стопы, какой врач поможет?
Если боль появилась после травмы стопы, посетите травматолога. Можно обратиться к терапевту, который подскажет, что делать, кого посетить – ортопеда, невролога, хирурга, ревматолога.
Врач, после определения причины боли, назначает необходимое лечение. В первую очередь нужно больной стопе обеспечить щадящий режим движения. При воспалении на тканях и суставах, врач назначит противовоспалительное лечение, снижающее болевые ощущения. При переломах костей врачи наложат гипс, при вывихах – эластичную повязку. Гормональные препараты, кальций, витамины врачи назначают при заболеваниях костной ткани.
Если у больного плоскостопие, врачи советуют покупать ортопедическую обувь, пользоваться специальными стельками. Пациентов отправляют на ЛФК, массаж, физиотерапию. Лечение с хирургическим вмешательством проводится при нарушениях кровообращения в нижних конечностях, хроническом или прогрессирующем невриноме, вросшем ногте.
Первая помощь
Если боль незначительная, можно применять противовоспалительные препараты в течение 7-10-ти дней, массировать ступни, принимать расслабляющие ванны, делать гимнастику, использовать средства народной медицины. При ушибах и растяжениях рекомендовано наложение холода на поврежденную поверхность. Посмотрите видео на эту тему
Если у вас болит кость на стопе, не нужно откладывать визит к специалисту. Запущенные заболевания могут наносить серьёзный вред организму человека и значительно снижать качество его жизни. Грамотную диагностику и лечение может провести только врач, учитывая особенности организма пациента.
Народные средства
Существуют народные средства, используемые как дополнительное лечение для уменьшения болей в стопах. Перед лечением посоветуйтесь с врачом.
Снять боль в стопах помогут:
- ванночки с добавлением английской либо морской соли. На литр тёплой воды – 100 г соли;
- масло пихтовое, растирание стопы;
- компрессы со льдом;
- мази, в составе которых – конский каштан, свиной жир, камфорное масло;
- компрессы из сырого картофеля и хрена. Ингредиенты предварительно натираются на тёрке;
- спиртовые настойки для натирания стопы. Настойка кедровых орешков, сирени, сабельника болотного;
- ванночки с добавлением отвара полыни;
- примочки из оливкового масла, уксуса, поваренной соли.
Травмы
Вид боли. Перелом характеризуется острой болью. При ушибе — менее интенсивная, растяжение отличается острой, усиливающейся при движении болью.
Локализация боли. Болит вся подошва.
Дополнительные симптомы. Отек, покраснение, синюшность, повышение температуры тела, онемение, скованность конечности.
Какой врач лечит. Травматолог.
Диагностика. Для диагностики используют рентген.
Лечение. В зависимости от травмы лечение может ограничиваться наложением давящей повязки, вправлением вывиха.
При повреждении стопы режущими предметами проводят обработку раны антисептическими средствами и делают прививку от столбняка (тем, кто не привит).
Симптомы
Любой перелом ладьевидной кости сопровождается характерными симптомами, которые более выражены при разрыве связок и смещении костных осколков, так как травмируется не только кость, но и окружающие ее ткани.
Общие симптомы:
Плоскостопие
Вид боли. Умеренная, острая, ноющая в зависимости от степени деформации.
Локализация. Охватывает всю стопу. В запущенных случаях страдает область от стопы до колена.
Дополнительные симптомы. Отек, затрудненное движение, мигрень (последняя стадия).
Какой врач лечит. Ортопед.
Диагностика. Рентген, плантография, метод Фридлянда (производятся измерения конечностей)
Лечение. Для купирования болевого синдрома применяют препараты из группы НПВС (Найз, Мовалис, Диклофенак) ,Дипроспан в сустав.
Дополнительно назначают манипуляции, улучшающие мышечный тонус (массаж, ЛФК).
Читайте также:


