Свечи от дисбактериоза далацин
Наверное, каждая представительница слабого пола хотя бы раз в течение своей жизни встречалась с такой болезнью, как бактериальный вагиноз влагалища. Этот малоприятный спутник не столько опасен своими проявлениями, сколько осложнениями, появление которых может спровоцировать.
Но наибольшую опасность данное заболевание приобретает во время беременности, поэтому требует максимальной санации микрофлоры влагалища и восстановление нормального микробиоценоза.
Что это за недуг?
Говоря о подобном заболевании – бактериальный вагиноз, имеют в виду неспецифический воспалительный синдром, при котором значительно в количественном плане изменяется микробиоценоз влагалища в сторону увеличения условно-патогенной микрофлоры за счет анаэробных бактерий и уменьшения молочнокислых бактерий или палочек Додерлейна.
Классификация влагалищного дисбактериоза
По степени тяжести в дисбактериозе влагалища различают:
По течению выделяют острый, торпидный или стертый и бессимптомный дисбактериоз влагалища.
Причины и механизм развития дисбактериоза влагалища
Известно, что влагалище заселяют лактобактерии или молочнокислые бактерии (палочки Додерлейна), функция которых заключается в переработке гликогена и синтезировании из него молочной кислоты, которая создают кислую среду, таким образом тормозя размножение факультативной и патогенной микрофлоры.
Кроме всего прочего, палочки Додерлейна вырабатывают еще и перекись водорода, обеспечивая обеззараживающий эффект. В случае снижения содержания палочек Додерлейна кислая среда (3,8 – 4,5) влагалища сдвигается в щелочную сторону, таким образом провоцируя рост условно-патогенных микроорганизмов.
Если в нормальной влагалищной микрофлоре молочнокислые бактерии находятся в количестве 95% и более от всех микроорганизмов, то оставшиеся проценты приходятся на условно-патогенную флору (бактероиды, пептококки, стафилококк и прочие).
Причины бактериального вагиноза заключаются не в размножении какого-либо одного условно-патогенного микроорганизма, а в ассоциации микробов. К ним относятся в первую очередь гарднереллы, мобилинкус и микоплазма. При данном заболевании в основном возрастает количество анаэробных (не нуждающихся в кислороде) бактерий.
Провоцирующие факторы
Все факторы, которые способствуют возникновению заболевания можно разделить на 2 группы:
- менопауза (снижение содержания эстрогенов угнетает рост и размножение молочнокислых бактерий);
- беременность (увеличение синтеза прогестерона вызывает относительный дефицит эстрогенов, снижение иммунитета для предотвращения отторжения плода);
- аборты (последствия) и выкидыши (гормональный стресс);
- крауроз вульвы (атрофия слизистой влагалища);
- дисбактериоз кишечника;
- гормональный дисбаланс;
- эндокринная патология.
- лечение, особенно длительное или бесконтрольное антибиотиками
- прием цитостатиков, антимикотических препаратов и лучевая терапия (ослабление иммунитета);
- пренебрежение правилами интимной гигиены;
- чрезмерное стремление к чистоте (спринцевания, частые подмывания с мылом и влагалищные души);
- деформация вагины, шейки матки и мышц тазового дна после родов, операций или облучения;
- чужеродное тело во влагалище;
- гигиенические тампоны, диафрагма, внутриматочная спираль, шеечный колпачок;
- спермициды (см. негормональные противозачаточные средства);
- смена полового партнера;
- активная сексуальная жизнь;
- воспалительные процессы репродуктивной системы в анамнезе или имеющиеся.
Как видно из всех перечисленных факторов, заболевание не является венерическим, а, значит, не передается сексуальным путем. Активность сексуальной жизни способствует лишь заселению влагалища условно-патогенной микрофлорой, ее размножению и подавлению роста лактобактерий.
Как проявляется дисбактериоз влагалища
Симптомы бактериального вагиноза, в большинстве случаев не обладают специфическими признаками. Нередко единственным проявлением заболевания являются лишь:
Если заболевание продолжается долго, более 2 лет, то:
- бели меняют свою консистенцию, становятся более тягучими или напоминают творожистую массу
- цвет выделений становится темно-зеленым
- также для выделений при дисбактериозе влагалища характерны следующие признаки: они со временем становятся густыми и липкими, а распределение их по влагалищным стенкам равномерно. Бели легко удаляются со стенок ватным тампоном.
- объем влагалищных выделений достигает 0, 02 литра в сутки (если учесть, что в норме количество белей не выше 2 – 4 мл).
- в ряде ситуаций к описываемому инфекционному процессу присоединяется патогенная флора, что способствует развитию вагинита.
- при длительно протекающем процессе ряд пациенток предъявляют жалобы на незначительный или умеренный зуд/жжение в районе вульвы (см. зуд во влагалище)
- боли в моменты сексуального контакта (см. боль при половом акте)
- иногда возникают расстройства мочеиспускания (частое и болезненное мочеиспускание у женщин).
Отличительной чертой заболевания является отсутствие видимых признаков воспаления. То есть при визуальном осмотре наблюдается физиологическая розовая окраска влагалищной слизистой. Только в некоторых случаях у женщин, находящихся в менопаузе отмечаются единичные красноватые точки.
При проведении кольпоскопии подтверждается отсутствие воспалительных проявлений (нет ни местной, ни распространенной гиперемии, точеные кровоизлияния не наблюдается, слизистая влагалища без отека и инфильтрации). Но у трети больных возможно выявление фоновых процессов шейки матки (эктропион, эктопия, цервицит) и рубцовая деформация.
Дисбактериоз влагалища в период беременности
Очень часты случаи диагностики данного заболевания при беременности. Особенности состояния женского организма в гестационный период таковы, что возрастает риск возникновения анаэробного вагиноза. В первую очередь возросшие шансы возникновения заболевания обусловлены увеличением в организме будущей матери продукции прогестерона, который отвечает за прогрессирование беременности, увеличение содержания слизи в шеечном канале и ее сгущения для препятствия проникновения в полость матки патогенных агентов и сдвиги рН.
Однако не все беременные рискуют заболеть дисбактериозом влагалища, что объясняется высоким содержанием молочнокислых бактерий в нем. Особую опасность представляет заболевание, диагностированное в период ожидания ребенка, которое имело место еще до беременности. В любом случае, анаэробный вагиноз требует лечения в период беременности.
Симптоматика заболевания во время беременности мало, чем отличается от клинических проявлений у небеременных женщин. Будущую мать беспокоят густые, гомогенные бели, которые обладают неприятным запахом рыбы и отличающиеся пенистостью.
Но дисбактериоз влагалища опасен своими последствиями и осложнениями как для женины, так и для будущего малыша:
- В ранних сроках заболевание может стать причиной самопроизвольного аборта.
- Во 2 – 3 триместрах может произойти инфицирование плода и/или плодных оболочек, что приведет к их преждевременному разрыву и дородовому излитию вод.
- Преждевременные роды, осложнения родового процесса и возникновение гнойно-септических заболеваний после родов – вот неполный список опасностей, которые таит в себе гарднереллез.
Как распознать дисбактериоз влагалища?
Дифференциальную диагностику заболевания проводят с воспалительными процессами влагалища (неспецифический кольпит, кандидоз, гонорея, трихомонадный кольпит). Для установления диагноза гинеколог собирает подробный анамнез, изучает жалобы пациентки.
Осмотр — во время осмотра стенок влагалища/шейки матки на вагинальных стенках обнаруживаются гомогенные (однородные) выделения в виде сливок или крема беловатого или сероватого оттенка, с неприятным рыбным букетом и в большом количестве. Это один из признаков дисбактериоза влагалища.
Кислотность — также необходимо определить рН влагалищной среды. Для этого специальную рН-чувствительную полоску пинцетом погружают в задний влагалищный свод, где имеется наибольшее скопление выделений. Об анаэробном вагинозе будет свидетельствовать увеличение показателя рН до 4,5 и выше (третий признак).
И подтверждает диагноз возникновение тухлого рыбного запаха при смешивании влагалищных белей и 10% калиевой щелочи (КОН) в равных количествах (в результате химической реакции выделяются летучие амины).
Диагноз устанавливается при положительных трех признаков из возможных четырех.
Лечение дисбактериоза влагалища
При диагностировании бактериального вагиноза необходимо сразу же начать лечение. Успех терапии данного заболевания, как впрочем, и любого другого, напрямую зависит от верной и своевременной диагностики и назначения эффективных препаратов.
Терапию дисбактериоза влагалища осуществляют в 2 этапа:
- Первый этап – следует добиться улучшения физиологических условий влагалища, скоррегировать местные и общие защитные силы организма, а также нормализовать гормональный статус, и, конечно, ликвидировать анаэробных бактерий, как возбудителей заболевания.
- Второй этап заключается в восстановлении нормальной влагалищной микрофлоры.
Принципы лечения включают возвращение нормального микробиоценоза влагалища, создание физиологической, то есть кислой среды в нем, и, безусловно, приостановить рост и размножение бактерий, которые не свойственны здоровой влагалищной микрофлоре.
- Кроме того, в схему лечения следует включать десенсибилизирующие и иммунокорригирующие лекарственные средства.
- Назначение лечения половому партнеру нецелесообразно.
- Таблетки и свечи
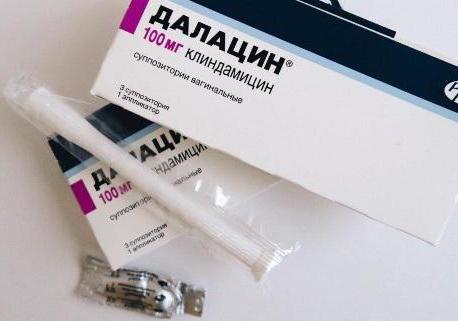
Чаще всего, он же является препаратом выбора, используется метронидазол (Трихопол, или его производные, который эффективен в отношении анаэробных бактерий. Также возможно применение Тинидазола или Орнидазола, Клиндамицин. Дозировка для всех перечисленных препаратов составляет 0,5 гр. дважды в сутки продолжительностью с неделю (максимум 10 дней).
При лечении метронидазолом и других активных в отношении анаэробов препаратов следует учесть возможность возникновения побочных реакций (тошнота, привкус металла во рту), а также предупреждать пациентов в отношении употребления алкоголя (запрещается прием спиртного во время прохождения курса лечения и в течение еще суток после окончания). 
Не сдает позиций по эффективности от системного употребления препаратов их местное применение, особенно при выраженных побочных реакциях. Используются такие свечи от бактериального вагиноза, как: Нео-Пенотран или Клион-Д, Метрогил, Флагил, Трихопол, Клиндацин (по 1 свече интравагинально в сутки, продолжительностью 7 дней) или тампоны с гелями или кремами (Метрогил -гель, Далацин, Розамет, Розекс) см. противовоспалительные свечи в гинекологии.
Одновременно назначается витамин С (по 1 драже трижды в день), которая не только стимулирует иммунитет, но и улучшает регенерацию тканей, снижает проницаемость стенок сосудов, в результате чего уменьшается транссудация жидкости во влагалище.
Также первый этап терапии включает влагалищные инстилляции 2% молочной или борной кислоты однократно сутки на протяжении недели. Такие манипуляции способствуют созданию кислой среды, что неблагоприятно для размножения анаэробов.
- Также следует принимать и противоаллергические препараты (супрастин, тавегил, цетрин, см. таблетки от аллергии).
На втором этапе начинают использование биопрепаратов (интравагинальное введение). Применяют апилак, ацилакт, бифидумбактерин, лактобактерин и прочие. Для этого 2 – 3 дозы разводят 5 мл кипяченой воды, промокают полученным раствором тампон и вводят интравагинально дважды в сутки (через 10 – 12 часов). Продолжительность лечения составляет 7 – 10 дней. 
Можно использовать свечи:
- Бифидумбактерин (живые бифидобактерии) по 1 суппозиторию 2 р/день 5– 10 дней.
- Бификол (высушенные бифидобактерии) 7 – 10 суток.
- Ацилакт 10 дней (110 руб).
- Лактожиналь (450 руб), Вагилак (500 руб) лактобактерии, по 1 влагалищной капсуле 10 дней утром и вечером.
Лечение бактериального вагиноза при беременности
Как лечить бактериальный вагиноз в случае беременности? В первом триместре гестации системная терапия заболевания не производится (метронидазол и другие средства токсичны для эмбриона). Местное введение этиотропных препаратов на ранних сроках применяется с осторожностью.
Прием метронидазола или клиндамицина начинают со второго триместра и проводят короткими курсами. Метронидазол по 0,5 гр. (2 таблетки) дважды в сутки продолжительностью 3 – 5 дней, а клиндамицин назначается в дозировке 0,3 гр. 2 раза в день в течение 5 дней.
Меры профилактики
Для предупреждения часто повторяющихся рецидивов заболевания следует исключить беспорядочные сексуальные связи, а при случайных половых связях использовать презервативы. Также необходимо укреплять иммунитет, скоррегировать гормональный дисбаланс и эндокринные заболевания, проходить медицинские осмотры у врача-гинеколога не реже 2 раз в год.
Для укрепления местного иммунитета нашла применение вакцина Солко-Триховак, введение которой проводят внутримышечно, 3 раза через 2 недели. Через год проводится однократная ревакцинация. Введение вакцины создает иммунитет от дисбактериоза влагалища на 2 года.
Влагалище женщины населено многочисленными микроорганизмами, среди которых (в здоровом состоянии) преобладают лактобациллы. Поддержание естественной нормальной микрофлоры способствует крепкому иммунитету и отсутствию различных заболеваний. Как только происходит нарушение вагинальной микрофлоры, самочувствие пациентки ухудшается. Самыми распространенными симптомами патологий половых органов являются боли, выделения и неприятный запах. Иногда у пациентки повышается температура тела, возникает слабость.
Лечить инфекционные процессы необходимо обязательно, иначе они приобретают хронический характер. Избавиться от проблемы в таком случае будет практически невозможно. На сегодняшний день известны разные лекарства от вагиноза. Свечи действуют местно, а пероральные таблетки – системно. Наиболее часто для устранения данной проблемы назначаются именно вагинальные препараты: капсулы, таблетки, свечи и кремы.

Основные преимущества вагинальных средств
Почему от вагиноза свечи назначаются чаще, нежели пероральные препараты? Дело в том, что вагинальные лекарства имеют ряд преимуществ:
- Медикаменты работают в месте поражения.
- Быстрый эффект объясняется непосредственным влиянием на возбудителя.
- Действующее вещество не разносится по всему организму.
- Отсутствует негативное влияние препаратов на пищеварительный тракт.
- Минимум побочных эффектов и противопоказаний.
Несмотря на положительные качества, женщинам с подозрением на вагиноз не следует применять суппозитории самостоятельно. При ощущении жжения, неприятных выделениях или возникновении болей в животе необходимо обратиться к врачу.
Использование препаратов от вагиноза: свечи
Вагинальные лекарственные средства имеют свои особенности.
- Чаще всего такие препараты требуют соблюдения условий хранения. Если производитель рекомендует держать лекарство в холоде, то необходимо это выполнять.
- Большинство медикаментов применяется один раз в день. При этом свечи должны вводиться перед сном. После применения необходимо находиться в горизонтальном положении от 15 минут до часа.
- Некоторые лекарства не следует использовать во время менструации. Необходимо учесть эту информацию и правильно выбрать время для лечения. Есть препараты, которые предполагают запрет половой жизни на время лечения.
- Вводить вагинальные суппозитории можно только чистыми руками.
Современная медицина позволяет использовать различные лекарства от вагиноза. Свечи с определенным действующим веществом назначаются пациентке после обследования. Диагностика включает в себя анализ, позволяющий определить возбудителей патологии, которых обычно несколько.
- тернидазол – от грибковых возбудителей;
- неомицин – антибактериальное вещество;
- нистатин – антибиотик с противогрибковым эффектом.
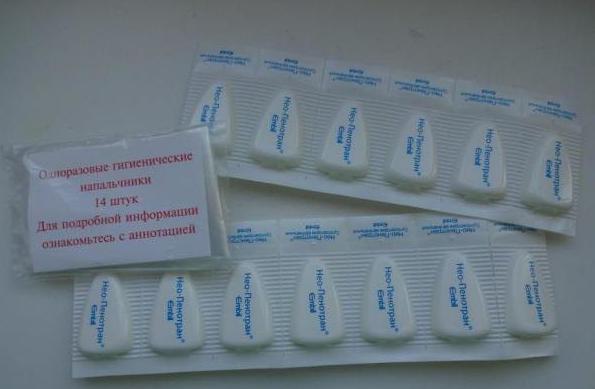
Как можно заметить, препараты для лечения бактериального поражения влагалища достаточно дорогие. Многие пациентки задаются вопросом: существуют ли дешевые свечи о вагиноза? Оказывается, что недорогое лекарство найти вполне возможно. Но будет ли оно столь эффективным, как дорогостоящие заменители?
Свечи применяются один раз в день на протяжении недели. Нельзя продолжать терапию более 10 суток. Практика показывает, что использование недорогих суппозиториев с низкой дозировкой не дает желаемого эффекта, поэтому для лечения вагиноза врачи предпочитают назначать вагинальные капсулы с содержанием 500 мг метронидазола.

Данный препарат уникален тем, что относится к группе нитрофуранов. Действующим веществом вагинальных свечей является нифурател и нистатин. Лекарство эффективно в отношении грамотрицательных и грамположительных микроорганизмов. Оно справляется с энтеробактериями и простейшими, лечит кандидоз влагалища.
После терапевтического курса: отзывы
Многие свечи от вагиноза отзывы собирают хорошие. Объясняется эффективность препаратов тем, что врач перед назначением изучает анализы пациентки. Исходя из того, какими возбудителями вызвано заболевание, рекомендуются подходящие лекарственные средства. Нередко препараты для местного применения (свечи) дополняются пероральными антибиотиками.
После проведенного лечения пациентке необходимо повторно пройти обследование. Перерыв между использованием последней вагинальной таблетки и сдачей анализов должен составлять не менее 14 дней. Полученные результаты покажут, насколько эффективной была выбранная терапия. Если число колоний патогенных микроорганизмов сократилось до минимума, то женщине назначают восстанавливающие медикаменты. Препараты на основе лактобацилл, пробиотики и пребиотики используются с целью нормализации микрофлоры влагалища. Иммуномодуляторы, витаминные комплексы рекомендуются для поддержания защитных сил организма.

Подытожим
Вагинозом называется дисбаланс микрофлоры влагалища. Безопасное на первый взгляд заболевание может привести к неприятным последствиям в будущем. Если вас мучают необычные выделения белого, желтоватого или серого цвета, зуд, жжение половых органов, необходимо как можно раньше обратиться к гинекологу. Знание препаратов, которыми лечат патологию, не должно побуждать вас к самолечению. Определить вид патогенных микроорганизмов, вызвавших вагиноз, можно только путем лабораторных исследований.
Бактериальный вагиноз — первые симптомы и схема лечения Бактериальный вагиноз (гарднереллез, вагинальный дисбактериоз, дисбиоз влагалища) — распространенное заболевание у женщин, связанное с нарушением состава нормальной микрофлоры влагалища и увеличением в нем количества других микробов, в том числе гарднереллы.
Характер заболевания зависит от множества факторов, так, при улучшении состояния здоровья, симптомы полностью исчезают. Заболевание не является венерическим и не поражает мужчин. Не защищенные половые акты имеют определенную роль в возникновении заболевания. Частая смена партнёра способствует изменению микрофлоры влагалища.
Причины возникновения
На сегодняшний день наука до конца не располагает сведениями о том, что на самом деле провоцирует развитие невоспалительного синдрома. Тем не менее, актуальность данной проблемы с каждым годом возрастает.
К факторам, провоцирующим развитие заболевания, относят:
- ослабление местного и общего иммунитета;
- нерациональное питание;
- длительную антибактериальную и гормональную терапию;
- частые спринцевания;
- использование местных контрацептивов (презервативов, кремов и свечей) в состав которых входит 9-ноноксинол;
- частую смену половых партнеров;
- ношение синтетического белья;
- эндокринные и гинекологические патологии;
- несоблюдение элементарных правил личной гигиены;
- заболевания кишечника.
В настоящее время бактериальный вагиноз является одним из наиболее распространенных заболеваний среди женщин активного репродуктивного возраста (от 23 до 33 лет). По статистике, порядка 30-35% женщин страдает от вагиноза, однако только половина от общего количества заболевших знает о своей проблеме из-за наличия характерного запаха. Остальные же, как правило, о ней даже не догадываются. [adsense1]
Тержинан – безопасный препарат для быстрого излечения
Кроме того, в составе Тержинана есть тернидазол активно воздействующий на патогенную микрофлору и нистатин, который действует против грибковой микрофлоры.
Свечи противопоказаны в первом триместре беременности. Данный препарат, в том числе применяют при лечении иных заболеваний, например, молочницы, смешанных бактериально-грибковых недугах.
Тержинан может вызвать местные раздражения. Его выписывают не для девочек, а для девушек и женщин, которые живут половой жизнью. Потому что свечи нужно вводить глубоко во влагалище.
Симптомы
Зачастую единственный симптом бактериального вагиноза — наличие обильных выделений из влагалища с неприятным запахом несвежей рыбы, которые могут беспокоить долгое время. В начале заболевания выделения жидкие белые или сероватые.
Общая симптоматика бактериального вагиноза такова:
- выделения с неприятным запахом (рыбным), который возникает в результате распада аминов, вырабатываемых анаэробными бактериями.
- обильные однородные кремообразные влагалищные выделения серовато-белого цвета, прилипающие к стенкам влагалища.
- иногда появляется вульвовагинальное раздражение в виде зуда и жжения, неприятные ощущения при половом акте.
- признаки воспаления влагалища (присоединение вагинита) наблюдаются у половины пациенток.
- редко — расстройства мочеиспускания и боли в области промежности.
Если заболевание продолжается долго, более 2 лет, то возникает такая симптоматика:
- цвет выделений становится темно-зеленым;
- бели меняют свою консистенцию, становятся более тягучими или напоминают творожистую массу;
- также для выделений при дисбактериозе влагалища характерны следующие признаки: они со временем становятся густыми и липкими, а распределение их по влагалищным стенкам равномерно. Бели легко удаляются со стенок ватным тампоном;
- при длительно протекающем процессе ряд пациенток предъявляют жалобы на незначительный или умеренный зуд/жжение в районе вульвы (см. зуд во влагалище);
- боли в моменты сексуального контакта (см. боль при половом акте);
- объем влагалищных выделений достигает 0, 02 литра в сутки (если учесть, что в норме количество белей не выше 2 – 4 мл);
- в ряде ситуаций к описываемому инфекционному процессу присоединяется патогенная флора, что способствует развитию вагинита;
- иногда возникают расстройства мочеиспускания (частое и болезненное мочеиспускание у женщин).
Отличительной чертой заболевания является отсутствие видимых признаков воспаления. То есть при визуальном осмотре наблюдается физиологическая розовая окраска влагалищной слизистой. Только в некоторых случаях у женщин, находящихся в менопаузе отмечаются единичные красноватые точки. [adsense2]
Ректальные суппозитории Виферон
Основным действующим веществом Виферона является интерферон. Он имеет противовирусное действие, а также стимулирует иммунную систему, что важно при терапии бактериального вагиноза. При лечении этим препаратам можно понижать дозировку антибиотиков, что во многих ситуациях является весомым плюсом – снижается нагрузка на печень и почки.
Дозировка зависит о многих факторов:
- Взрослым при серьезных инфекциях – по 1 свече 1 000 000 МЕ 2 р/день с интервалом не менее 12 часов. Курс длится 10 дней.
- Беременным женщинам во втором триместре свеча 500 000 МЕ 2 р/день 10 дней, затем дозировка уменьшается в индивидуальном порядке.
Противопоказанием является беременность до 14 недель, а также непереносимость к компонентам препарата. При грудном кормлении лечение свечами Виферон допускается, но при этом женщина должна строго соблюдать инструкцию по применению или предписания врача. Из побочных эффектов можно отметить зуд и жжение кожи либо в прямой кишке. Чаще всего они сигнализируют об аллергии, поэтому может потребоваться отмена препарата.
Степени тяжести
По степени тяжести в дисбактериозе влагалища различают:
По течению выделяют острый, торпидный или стертый и бессимптомный дисбактериоз влагалища.
Лечение других заболеваний на букву — б
| Лечение Базедовой болезни |
| Лечение баланопостита |
| Лечение бартолинита |
| Лечение бешенства |
| Лечение билиарного цирроза |
| Лечение бокового амиотрофического склероза |
| Лечение болезни Альцгеймера |
| Лечение болезни Бехтерева |
| Лечение болезни Вильсона-Коновалова |
| Лечение болезни Кенига коленного сустава |
| Лечение болезни Крона |
| Лечение болезни Лайма |
| Лечение болезни Паркинсона |
| Лечение болезни Пейрони |
| Лечение болезни Фабри |
| Лечение бородавок |
| Лечение ботулизма |
| Лечение бронхиальной астмы |
| Лечение бронхита |
| Лечение бронхоэктатической болезни |
| Лечение бруцеллеза |
| Лечение брюшного тифа |
| Лечение бурсита коленного сустава |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Диагностика
Предварительный диагноз бактериального вагиноза может быть поставлен уже во время гинекологического исследования. После осмотра производят взятие отделяемого из задненижнего свода влагалища.
Диагноз может быть поставлен при наличии 3-х из 4-х перечисленных признаков:
Выполнение одного из 4-х тестов недостаточно для постановки диагноза. [adsen]
Общие рекомендации к лечению дисбактериоза влагалища
Для того чтобы бактериальный вагиноз был успешно устранен необходимо придерживаться следующих рекомендаций:
Чем лечить бактериальный вагиноз?
Первоначально женщине для лечения бактериального вагиноза назначаются антибиотики: они губительно влияют на неспецифические бактерии и очищают от них слизистую влагалища.
Препаратами выбора становятся Метронидазол, Тинидазол, Клиндамицин, так как они активны в отношении анаэробов. Предпочтительнее местное применение антибиотиков, чтобы избежать системных побочных эффектов, но в ряде случаев гинеколог вынужден прибегать к таблетированным формам.
Схема лечения подбирается индивидуально:
- Тинидазол 2,0 в виде таблеток принимают внутрь 1 раз сутки 3 дня;
- Метронидазол в виде 0,75% геля 1 раз в сутки вводят во влагалище 5 дней;
- Свечи с Клиндамицином 100 мг вводят во влагалище 1 раз в сутки 3 дня;
- Крем с 2%-м содержанием Клиндамицина вводят во влагалище 1 раз в сутки 7 дней;
- Метронидазол 2,0 таблетки принимают внутрь однократно.
На время антибактериальной терапии и сутки после ее окончания необходимо исключить прием алкоголя даже в минимальных дозах. Препараты нарушают метаболизм этилового спирта в организме, из-за чего происходит накопление токсичных метаболитов и развивается тяжелая интоксикация. По своему течению она напоминает тяжелое похмелье: женщина испытывает выраженную слабость, трясутся конечности, повышается артериальное давление, возникает сильная пульсирующая головная боль, развивается мучительная тошнота и рвота.
Крем Клиндамицин содержит в своем составе жир, поэтому может повредить презерватив или латексную противозачаточную мембрану. Все местные формы препаратов вводятся непосредственно перед сном для предотвращения стекания их по стенкам влагалища.
При непереносимости антибиотиков или наличия противопоказаний к их использованию, первый этап лечения проводится местными антисептиками:
- Гексикон по 1 свече вводят 2 раза в сутки 7-10 дней;
- Мирамистином в виде раствора орошают влагалище 1 раз в сутки 7 дней.
Препараты от бактериального вагиноза, применяемые на втором этапе лечения, содержат лактобактерии и создают благоприятные условия для восстановления микрофлоры влагалища. Их применяют через 2-3 дня после завершения антибактериальной терапии:
- Ацилакт по 1 свече 2 раза в день вводят во влагалище 5-10 дней;
- Бифилиз по 5 доз принимают внутрь 2 раза в день 5-10 дней.
Противогрибковые свечи от бактериального вагиноза, как правило, не назначаются. Необходимость в них возникает, если к условно-патогенной микрофлоре присоединяется кандидоз – грибковая инфекция. В этом случае назначают суппозитории Клотримазол 1 раз в день интравагинально в течение 6 суток. [adsense3]
Флагил, как эффективное средство против анаэробов
- повышенная чувствительность к компонентам;
- печеночная недостаточность;
- нарушение координации движения;
- болезни крови;
- недуги центральной нервной системы.
В период лечения бактериального вагиноза необходимо отказаться от употребления спиртных напитков.
Лечение при беременности
Как лечить бактериальный вагиноз в случае беременности? В первом триместре гестации системная терапия заболевания не производится (метронидазол и другие средства токсичны для эмбриона). Местное введение этиотропных препаратов на ранних сроках применяется с осторожностью.
Прием метронидазола или клиндамицина начинают со второго триместра и проводят короткими курсами. Метронидазол по 0,5 гр. (2 таблетки) дважды в сутки продолжительностью 3 – 5 дней, а клиндамицин назначается в дозировке 0,3 гр. 2 раза в день в течение 5 дней.
Осложнения при беременности, которые могут возникнуть вследствие заболевания включают в себя:
- выкидыш — потеря плода в течение первых 23-х недель;
- преждевременные роды — когда ребенок рождается раньше 37-й недели беременности;
- хориоамнионит — заражение оболочек хориона и амниона (оболочек, из которых состоит плодный пузырь) и амниотической жидкости (жидкости, окружающей плод);
- преждевременный разрыв плодного пузыря — пузыря с жидкостью, в котором развивается плод;
- послеродовый эндометрит — заражение и воспаление тканей матки после родов.
Если вы беременны и у вас появились симптомы вагиноза, как можно скорее обратитесь к гинекологу. Хотя риск развития осложнений невелик, лечение поможет еще больше его снизить.
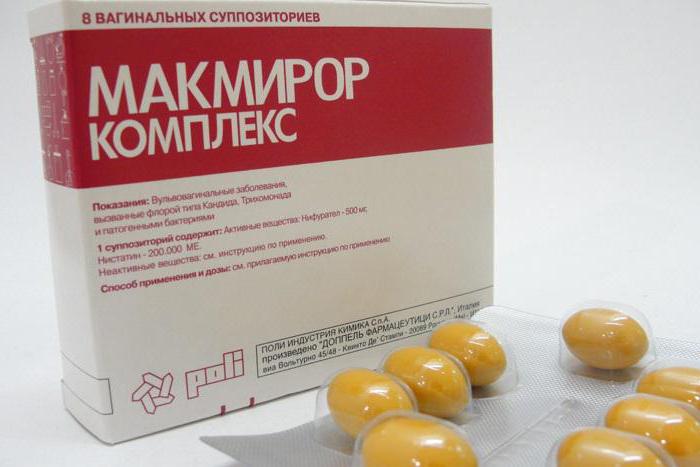
Макмирор — одно из самых распространённых средств для лечения бактериального вагиноза. В его состав входят нистатин и нифуратель, что делает его по-настоящему уникальным препаратом. С одной стороны, нифуратель, как антисептик широкого спектра действия имеет влияние на всю патогенную микрофлору, которая способна вызвать воспалительные процессы. С другой стороны, нистатин, который оказывает противогрибковое воздействие, что является одни из существенных моментов в лечении нарушений микробиоценоза влагалища.
Макмирор не препятствует росту лактобактерий, что позволяет создать отличные условия для восстановления pH влагалищной среды после того, как будет устранен бактериальный вагиноз.
Профилактика
Рекомендации носят следующий характер:
- использование барьерных методов контрацепции, ношение белья только из натуральных тканей;
- регулярное обследование у гинеколога и своевременное лечение заболеваний;
- лечение хронических патологий внутренних органов;
- укрепление иммунитета естественными способами: физические нагрузки, закаливание и т.п.;
- избегание спринцеваний и других подобных процедур.
Бактериальный вагиноз – патология, отражающая снижение уровня защиты организма в данный момент. Часто протекая малосимптомно, гарднереллез всегда обнаруживается при обследовании у гинеколога. Только врач может назначить наиболее эффективные таблетки от бактериального вагиноза, свечи или другие формы. Не стоит затягивать с лечением!
С какими заболеваниями может быть связано
Сам по себе бактериальный вагиноз вполне безобидное состояние, но опасность его заключается в том, что он служит почвой для развития широкого разнообразия весьма опасных состояний — воспалительных и инфекционных. Бактериальный вагиноз может предшествовать или быть следствием любого заболевания, передающегося половым путем, в частности:
- ВИЧ;
- гонореи;
- сифилиса;
- трихомониаза;
- хламидиоза и прочее;
Если удается установить, какой именно микроорганизм преобладает в нарушившейся микрофлоре, устанавливаются следующие диагнозы:
- влагалищного кандидоза — по причине преобладания в микрофлоре грибов рода Candida;
- гарднереллез — по причине преобладания в микрофлоре факультативных анаэробов рода Gardnerella;
- микоплазмоз — по причине преобладания в микрофлоре бактерий Mycoplasma hominis и Мycoplasma genitalium;
- уреаплазмоз — по причине преобладания в микрофлоре бактерий Ureaplasma urealyticum.
Часто бактериальный вагиноз перетекает в воспалительное поражение женских внешних и внутренних половых органов:
- аднексит — воспаление маточных придатков;
- вульвит — воспаление женских наружных половых органов, вульвы;
- кольпит — воспаление слизистой оболочки влагалища;
- цервицит — воспаление шейки матки;
- эндометрит — воспаление слизистой оболочки матки.
Читайте также:


