Тесты для определения повреждения передней крестообразной связки
В данной разделе мы хотим подробно остановиться на основных вопросах, касающихся особенностей диагностики повреждений передней крестообразной связки, а также рассмотреть технические особенности наиболее информативных клинических тестов. Как правило, причиной диагностических ошибок являются не только трудности обследования пациентов (особенно в остром периоде травмы), но и погрешности в тактике и технике выполнения клинических тестов. С нашей точки зрения, целенаправленное исследование коленного сустава позволяет в большинстве случаев не только своевременно диагностировать повреждения передней крестообразной связки, но и предположить локализацию и характер её повреждения.
ТЕСТ ПЕРЕДНЕГО "ВЫДВИЖНОГО ЯЩИКА" (ПВЯ) направлен на диагностику повреждений передней крестообразной связки (ПКС) и основан на пассивном смещении голени кпереди. Тест следует выполнять в положении пациента лежа на спине, при согнутом под углом 60 и 90° коленном суставе. Обязательно тестирование сустава в трех положениях голени: нейтральном, наружной и внутренней ротации. Положительным следует считать тот тест, при котором смещение голени кпереди увеличивается более чем на 5 мм.
Следует помнить, что тест ПВЯ может быть положительным при выраженной гипотрофии четырехглавой мышцы бедра и без повреждения ПКС, что доказывает необходимость сравнительного исследования обоих коленных суставов.
В ряде случаев тест ПВЯ может быть отрицательным, что чаще связано с чисто механическими причинами: рефлекторным спазмом мышц конечности при выраженном болевом синдроме, блокадой сустава оторванным фрагментом мениска или свободным хондромным телом.
Для правильной интерпретации теста ПВЯ важно понимать биомеханику связочно-капсульного аппарата коленного сустава при различных положениях голени. Так, при наружной ротации голени в положении сгибания сустава под углом 90° происходит натяжение медиальных стабилизаторов (в то время как задняя крестообразная связка расслабляется), которые могут препятствовать смещению голени кпереди. При внутренней ротации голени медиальные стабилизаторы расслабляются, и их тормозящее действие прекращается. Напряженная в этом положении ЗКС также может мешать точному представлению о степени повреждения ПКС.
Особые трудности могут возникать при диагностике изолированных частичных повреждений ПКС, когда неповреждённый пучок связки, в положении нейтральной ротации препятствует переднему смещению голени. В этих случаях выполнение теста ПВЯ в двух положениях ротации голени позволит изменить биомеханику сохранившегося пучка связки, и более достоверно определить разрыв ПКС.
ТЕСТ LACHMAN является разновидностью теста ПВЯ. Он наиболее информативен для оценки состояния ПКС при невозможности сгибания коленного сустава до 90° и является одним из основных в комплексной клинической диагностике передней нестабильности коленного сустава. Особую ценность этот тест несет в случаях острых травм сустава. Тест Lachman выполняется в положении пациента лежа на спине при сгибании колена под углом в 15-30°. Исследователь располагается со стороны травмированного коленного сустава. Одноименной с поврежденной конечностью рукой он захватывает верхнюю треть голени, а другой рукой - нижнюю треть бедра, после чего производятся попытки смещения голени кпереди, а бедра кзади. При имеющемся повреждении ПКС и достаточном расслаблении мышц происходит отчетливо видимое и ощущаемое смещение голени кпереди.
При выполнении этого теста могут быть допущены ошибки. Так, внутренняя ротация голени может препятствовать её смещению кпереди, что неизбежно приведёт к диагностическим ошибкам. В то же, время по аналогии с тестом ПВЯ, наружная ротация голени будет способствовать большей информативности теста.
Pivot-shift тест наиболее информативен при изолированном повреждении ПКС. Сегодня этот тест признан одним из основных, для диагностики и документирования хронической передней нестабильности коленного сустава.
Pivot-shift тест проводится в положении больного лежа на спине. Исследователь поднимает стопу исследуемой конечности и создаёт внутреннюю ротацию голени с одновременным ее отведением. При имеющемся повреждении ПКС происходит подвывих латерального мыщелка большеберцовой кости кпереди. Сустав медленно сгибается. Тест считается положительным, если при угле сгибания коленного сустава в 20-30° отчетливо ощущается смещение (вправление) мыщелка кзади.
АКТИВНЫЙ ДИНАМИЧЕСКИЙ ТЕСТ ПЕРЕДНЕГО ВЫДВИЖНОГО ЯЩИКА основан на переднем смещении голени при активном сокращении четырехглавой мышцы бедра. Этот тест наиболее информативен при хронической нестабильности коленного сустава. Он выполняется в положении пациента лежа на спине при согнутом на 90⁰ коленном суставе и нейтральном положении голени. При активных сокращениях четырехглавой мышцы бедра происходит переднее смещение голени. Важно помнить, что далеко не все пациенты могут продемонстрировать этот тест. Как правило, активный динамический тест ПВЯ бывает положительным у пациентов с хорошим тонусом ЧГМБ.
Артроскопия
является наиболее информативным методом диагностики повреждений коленного сустава, позволяющим с наибольшей точностью определить характер разрыва или отрыва передней крестообразной связки, диагностировать сопутствующие повреждения менисков, хряща и др. Информативность артроскопии по данным мировой литературы приближается к 100 %.
Увеличение "выдвижного ящика" при наружной ротации свидетельствует о повреждении ПКС и медиального капсульно-связочного аппарата. Положительный симптом переднего "выдвижного ящика" при внутренней ротации свидетельствует о повреждении ПКС, латеральной боковой связки, задне-наружного отдела капсулы.
Тест заднего "выдвижного ящика" применяют для оценки задней крестообразной связки. Техника его определения такая: положение больного на спине, нога согнута в коленном суставе до 80-90 °. Врач, проводящий исследование, фиксирует стопу пациента своим бедром и толкает голень назад. При положительном тесте голень движется кзади относительно мыщелков бедра.
Признак заднего провисания. Пациент лежит на спине в расслабленном положении, поддистальный участок бедра подкладывают подушку, а стопа расположена горизонтально. Если задняя крестообразная связка разорвана, то находящаяся без опоры голень смещается кзади, а наблюдаемая состороны передняя поверхность проксимального отдела голени кажется провисающей.
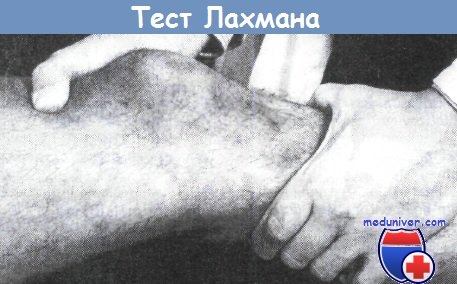
Проведение теста Лахмана.
При осуществлении теста положение рук и направление действия сил имеют решающее значение.
Любые отклонения в сторону интерпретируются как положительные результаты до тех пор, пока не будет доказано обратное.
Тест Мак-Муррея - провокационная оценка выявляет потрескивание или блокаду. Врач, проводящий исследование, зажимает нижнюю часть голени, сгибая и разгибая колено и одновременно вращая голень внутрь или кнаружи по отношению к бедренной кости. Другой рукой врач пальпирует коленный сустав, проверяя ощущение потрескивания в области мениска.
Некоторые пациенты оказываются неспособными выдержать потное обследование коленного сустава вследствие сильной боли. Иногда невозможно установить адекватный диагноз без полного мышечного расслабления. В таких случаях обследование пациента проводится с применением анестезии. Для проведения тщательного обследования необходима общая или спинномозговая анестезия, поскольку местной или внутрисуставной анестезии часто бывает недостаточно, особенно для проверки целостности боковых и передней крестообразной связок. До операции обычно устанавливают рабочий диагноз. Обследование под анестезией очень важно, так как дает возможность врачу повторить вышеописанные приемы проверки связок при полном расслаблении пациента и получить точную градацию степени нестабильности коленного сустава.
Рентгенографию следует проводить после любой острой травмы коленного сустава. Если травма тяжелая и пациент жалуется на боль при движении в коленном суставе, то рентгенографию делают до начала объективного обследования. Переломы должны быть вправлены до проведения манипуляций с коленным суставом, так как смещение перелома может повредить уязвимые сосудисто-нервные структуры.
Передне-задняя и боковая рентгенограммы коленного сустава наилучшим образом визуализируют большеберцово-бедренный и большеберцово-малоберцовый суставы. Горизонтальная или тенгенциальная проекции позволяют дать оценку пателло-бедренного сустава и обеспечивают вид надколенника без помех. Рентгеновские снимки при состоянии напряжения, в положении насильственной варизации или вальгизации могут свидетельствовать о повреждении связок.
При магнитно-резонансном исследовании можно увидеть мениски, крестообразные и боковые связки, выпот и гематомы, субхондральные и хондральные повреждения. Поскольку ЯMP является дорогостоящим методом, его стоимость не во всех случаях оправдывается.
Для диагностики и лечения суставных нарушений широко применяют артроскопию коленного сустава. Непосредственная визуализация внутрисуставных структур обеспечивает в большинстве случаев точный диагноз. Диагностическая артроскопия часто сочетается с терапевтической, например, стертый мениск или суставная мышь отсекается и удаляется во время одной и той же процедуры.
Таким образом, при диагностике травм коленного сустава следует ориентироваться на клинические, рентгенологические, артроскопические и другие методы исследования.
Патология связочного аппарата
Оценивают медиальную и латеральную стабильность коленного сустава.
Методика. Пациент лежит на спине. Врач охватывает обеими руками коленный сустав пациента в области головки большеберцовой кости, одновременно пальпируя суставную щель. Врач фиксирует дистальный отдел голени пациента между своим предплечьем и талией и прикладывает попеременно вальгусное и варусное усилие к коленному суставу. Пальцы кисти, находящиеся на суставной щели, ощущают любое расширение сустава.
Оценка. Боковая стабильность оценивается в положении полного разгибания и сгибания Щl угол 20•. При сохранении целостности задней капсулы и задней крестообразной связки, в положении полного разгибания не происходит латерального открытия суставной щели, даже при повреждении медиальной коллатеральной связки. При сгибании на 20• градусовзадняя капсула расслабляется. Приложение вальгусного усилия в таком положении позволяет оценить целостность медиальной коллатеральной связки как первичного стабилизатора. Это позволяет врачу оценить характер повреждения заднемедиальных связок капсулы сустава
Затем прилагается приводящее (варусное) усилие. Латеральная коллатеральная связка является первичным латеральным стабилизатором при величине угла сгибания 20•. Передняя крестообразная связка и сухожилие надколенной мышцы действуют как вторичные стабилизаторы.
Когда тестируется латеральная стабильность, врач оценивает степень раскрытия суставной щели и плотность конечной точки.
Методика. Пациент лежит на спине, нога согнута в коленном суставе до 15-30 градусов. Врач удерживает бедро одной рукой, а другой смещает голень кпереди. Четырехглавая мышца и сгибатели коленного сустава должны быть полностью расслаблены.
Оценка. Передняя крестообразная связка повреждена, если имеется движение голени относительно бедра. Конечная точка смещения при этом должна быть нечеткой и постепенной, без жесткой остановки. Если конечная точка четкая, это свидетельствует о несомненной стабильности передней крестообразной связки.
Плотная конечная точка при 3 мм смещения подтверждает полную стабильность передней крестообразной связки, тогда как смещение до 5 мм и более свидетельствует лишь об относительной стабильности передней крестообразной связки, как, например, при ее растяжении.
Повреждение передней крестообразной связки следует заподозрить, если конечная точка смещения нечеткая или отсутствует. При выдвижном ящике свыше 5 мм для исключения врожденной слабости суставных связок полезно сравнение с противоположным коленным суставом.
Положительный тест Lachman подтверждает недостаточность передней крестообразной связки.
Методика. Пациент лежит на спине и обеими руками охватывает бедро поврежденной, слегка согнутой ноги вблизи коленного сустава. Затем пациент пытается поднять голень над столом, сохраняя положение сгибания в коленном суставе. Врач наблюдает за положением бугристости большеберцовой кости.
Оценка. Если связка не повреждена, изменений контура бугристости не будет, либо произойдет незначительное смещение бугристости кпереди. При острой травме связочного аппарата с повреждением передней крестообразной и медиальной коллатеральной связок врач может видеть значительное переднее смещение бугристости большеберцовой кости (подвывих сустава).
Примечание. Этот тест часто позволяет исключить комплексную травму без прикосновения к больному.
Пассивный тест переднего выдвижного ящика, позволяющий оценить стабильность передней крестообразной связки.
Методика. Пациент лежит на спине, нога согнута в коленном суставе до 90, в тазобедренном до 45. Врач сидит на краю стола и использует свои ягодицы для фиксации стопы пациента в положении желаемой ротации. Затем врач двумя руками охватывает голень пациента в области головки большеберцовой кости и при расслаблении сгибателей коленного сустава тянет ее кпереди. Тест выполняется в нейтральном положении; ротация стопы 15• кнаружи позволяет оценить переднюю и медиальную нестабильность; ротация стопы 30• кнутри дает сведения о передней и латеральной нестабильности.
Оценка. Видимый и пальпируемый передний ящик (конечная точка переднего смещения голени нечеткая) выявляется при хронической недостаточности передней крестообразной связки.
Методика. Тест заднего выдвижного ящика выполняется в положении сгибания и вблизи разгибания коленного сустава. Он подобен тесту переднего выдвижного ящика, однако используется для оценки заднего смещения в положении наружной, внутренней и нейтральной ротации.
Оценка. Максимальное заднее смещение при положении коленного сустава вблизи разгибания указывает на изолированную заднемедиальную нестабильность. Максимальная заднелатеральная ротация и ми¬нимальный задний выдвижной ящик наблюдаются при сгибании ноги в коленном суставе до 90'. При изолированном разрыве задней крестообразной связки, максимальное заднее смещение наблюдается при сгибании, а заднелатеральное не наблюдается ни при сгибании, ни в положении коленного сустава вблизи разгибания.
Если имеется комбинированное повреждение задней крестообразной связки и заднелатеральных структур, то увеличение заднего смещения, наружной ротации и латеральное открытие суставной щели наблюдаются при всех степенях сгибания.
Методика. Обе ноги расположены параллельно и согнуты в коленных суставах до 90
Оценка. Сравнивая контуры обоих коленных суставов, можно заметить, что большеберцовая кость на стороне повреждения отвисает кзади. это положение заднего выдвижного ящика в покое вызвано силой тяжести и является чувствительным признаком повреждения задней крестообразной связки
Методика. Пациент лежит на спине, тазобедренный и коленный суставы поврежденной ноги находятся в сгибании 90•. Одной рукой врач охватывает снизу голень пациента, другой рукой в это время стабилизирует коленный сустав проксимальнее надколенника. Затем врач резко убирает руку, фиксирующую коленный сустав.
Оценка. Если задняя крестообразная связка разорвана, большеберцовая кость смещается кзади (заднее отвисание)
Методика. Пациент лежит на спине с полностью расслабленными четырехглавыми мышцами на обеих ногах. Затем врач поднимает каждую ногу за стопу.
Оценка. При заднелатеральной нестабильности это действие может вызвать переразгибание в коленном суставе в варусном положении с одновременной наружной ротацией большеберцовой кости.
Примечание. Чтобы продемонстрировать наружную ротацию и рекурвацию коленного сустава (переразгибание) более явно, этот тест нужно выполнять на обеих ногах поочередно. Это делается путем перевода ноги из состояния легкого сгибания в коленном суставе в положение разгибания. Врач располагает одну руку на задней поверхности коленого сустава, чтобы пальпировать заднее отвисание и легкую наружную ротацию проксимальной части большеберцовой кости.
Патология менисков
Методика. Пациент лежит на животе, поврежденная нога согнута в ко¬ленном суставе под углом 90•. Врач фиксирует бедро пациента своим коленом. В этом положении врач ротирует конечность, попеременно прикладывая осевую компрессию и дистракцию к нижней конечности
Оценка. Боль, возникающая в коленном суставе во время ротации с приложенной тракцией по оси, указывает на повреждение связочного аппарата (положительный дистракционный тест). Боль, возникающая при компрессии, характерна для повреждения мениска (положительный вращающий тест)
При дискоидном мениске или кисте мениска может возникать щелчок. Боль при внутренней ротации характерна для повреждения латерального мениска или латеральной капсулы; боль при наружной ротации указывает на повреждение медиального мениска или медиальной капсулы и/или связок.
Данный симптом не может быть вызван при повреждении заднего рога наружного мениска и при натянутых капсулярных связках
Методика. Пациент лежит на спине, нога на стороне повреждения максимально согнута в коленном и тазобедренном суставах. Врач кистью одной руки охватывает коленный сустав, а кистью другой - стопу. В положении крайней наружной, а затем внутренней ротации врач пассивно разгибает коленный сустав пациента до 90
Оценка. Боль, возникающая в коленном суставе при разгибании в положении наружной ротации и отведения конечности, указывает на повреждение внутреннего мениска; боль при внутренней ротации характерна для повреждения наружного мениска. Слышимый щелчок в положении максимального сгибания встречается при разрыве заднего рога, когда происходит ущемление оторванной части. Щелканье при 90' сгибания характерно для повреждения средней части мениска.
В модифицированном тесте McMurray нижняя конечность вращается по окружности, при этом пощелкивание усиливается.
Примечание. Продолжение разгибания до нейтрального положения (0) описано как симптом Брагарда (Bragard).
Методика. Пациент лежит на спине. Врач охватывает согнутый до 90' коленный сустав кистью руки, пальпируя l-м и 2-м пальцами медиальную и латеральную суставные щели. Другой рукой он фиксирует стопу и ротирует нижнюю конечность пациента
Оценка. Боль, возникающая в проекции суставной щели, указывает на повреждение мениска. При повреждении медиального мениска боль в проекции медиальной суставной щели усиливается, когда выполняются наружная ротация и разгибание из согнутого положения.
При внутренней ротации и увеличении сгибания в коленном суставе оторванный мениск мигрирует назад в полость коленного сустава и становится недоступен для пальпации. это уменьшает боль.
При подозрении на повреждение наружного мениска врач пальпирует наружный мениск. Это выполняется следующим образом: из положения максимального сгибания в коленном суставе врач начинает разгибать конечность, придавая ей положение внутренней ротации, а затем ротирует ее кнаружи. Это уменьшает боль. Диагноз более ясен, когда болезненность мигрирует при движениях в суставе. При наружной ротации латеральный мениск мигрирует кзади и туда же смещается точка болезненной пальпации
Методика. Пациент сидит со скрещенными ногами. Врач постепенно усиливает давление на поврежденную конечность, находящуюся в положении сгибания и наружной ротации.
Оценка. Боль в проекции медиальной суставной щели характерна для повреждения мениска (обычно заднего рога). Иногда выполнение этого симптома может вызвать щелкание. Движения коленных суставов вперед и назад вызывают смещение оторванной части мениска в сустав, а затем вследствие расширения суставной щели происходит его вправление на свое место, во время этого возникает слышимый щелчок.
Методика. Пациент лежит на спине. Врач фиксирует согнутое колено пациента левой рукой и охватывает голень другой рукой. Затем врач ротирует нижнюю конечность пациента в различных направлениях при различных углах сгибания в коленном суставе.
Оценка. Боль в проекции медиальной суставной щели при максимальной наружной ротации указывает на повреждение внутреннего мениска; боль в проекции латеральной суставной щели характерна для повреждения наружного мениска.
Методика. Пациент лежит на спине. Врач охватывает левой рукой коленный сустав пациента и пальпирует суставные щели. Другой рукой он охватывает голень пациента несколько проксимальнее голеностопного сустава. Бедро пациента иммобилизовано. Врач выполняет вначале наружную, затем внутреннюю ротацию, в каждом случае сгибая и разгибая ногу в коленном суставе и одновременно прикладывая легкую нагрузку по оси.
Оценка. Боль в проекции медиальной или латеральной суставной щели указывает на повреждение мениска. Во время сгибания и легкой наружной ротации коленного сустава болезненная при пальпации точка мигрирует медиально и кзади; при разгибании коленного сустава она перемещается кпереди. При подтвержденной травме мениска и положении конечности во внутренней ротации болезненная точка мигрирует кпереди при разгибании коленного сустава и смещается кзади при его сгибании.
Примечание. Хотя этот тест можно использовать для диагностики повреждения латерального мениска, его основной целью является исследование повреждения внутреннего мениска. Дифференциальный диагноз должен исключить повреждение медиальной коллатеральной и капсулярных связок, а также остеоартроз.
Методика. Пациент лежит на спине. Врач фиксирует латеральную часть бедра одной рукой и охватывает внутреннюю лодыжку другой рукой. В положении отведения голени (прикладывается вальгусная нагрузка) врач пассивно сгибает и разгибает ногу пациента в коленном суставе.
Затем, расположив одну руку на латеральной лодыжке, а другую на медиальной поверхности бедра, врач сгибает и разгибает голень пациента в коленном суставе в положении приведения (прикладывает варусную нагрузку).
Оценка. Сгибание и разгибание в коленном суставе при поочередном приведении и отведении голени (тест Кремера) попеременно вызывает компрессию медиального и латерального менисков. Раскрытие суставной щели ведет к компрессии противоположного мениска. Раскрытие медиальной суставной щели создает вальгусную нагрузку и выполняется для тестирования наружного мениска; раскрытие латеральной щели создает варусную нагрузку, необходимую для тестирования медиального мениска
Методика. Пациент лежит на спине, поврежденная нога согнута в коленном суставе, и ее стопа располагается на проксимальной части противоположной голени. Левой рукой врач охватывает колено пациента и пальпирует латеральную суставную щель первым пальцем. Второй рукой врач фиксирует голень пациента немного проксимальнее подтаранного сустава. Затем врач просит пациента разогнуть ногу в коленном суставе, преодолевая сопротивление врача.
Оценка. Боль появляется в случае повреждения заднего рога наружного мениска. Часто, из-за выраженной боли, пациент не может разогнуть ногу. Болезненная точка, пальпируемая первым пальцем, располагается обычно в заднелатеральном отделе сустава. Иногда пациент отмечает иррадиацию боли в подколенную ямку и икроножную мышцу.
Предназначен для диагностики отрыва сухожилия четырехглавой мышцы от верхнего полюса надколенника.
Методика. Пациент лежит на спине, его просят поднять выпрямленную ногу. Если пациент не может этого выполнить, врач фиксирует сухожилие четырехглавой мышцы проксимальнее надколенника и снова просит поднять ногу.
Оценка. Когда фиксированное сухожилие позволяет пациенту поднять ногу, это подтверждает разрыв сухожилия четырехглавой мышцы или застарелый перелом надколенника
Рассекающий остеохондрит медиального мыщелка бедренной кости.
Методика. Врач охватывает одной рукой коленный сустав пациента чуть выше надколенника, одновременно пальпируя медиальную суставную щель.
Оценка. При рассекающем остеохондрите компрессионное усииле во время движения в суставе и пальпация вызывают боль между 20• и 30• сгибания. Эта симптоматика исчезает, как правило, при наружной ротации голени.
Патология надколенника
Указывает на наличие выпота в коленном суставе.
Методика. Пациент лежит на спине или стоит. Одной рукой врач охватывает верхний заворот, надавливая на его проксимальную часть и смещая его дистально. Одновременно врач другой рукой нажимает на надколенник или смещает его латерально или медиально, прикладывая небольшое усилие.
На нестабильность надколенника
Методика. Пациент лежит на спине. Врач стоит на стороне, противоположной исследуемому суставу. Охватывает проксимальную часть надколенника первым и вторым пальцами одной руки и дистальную часть такими же пальцами другой руки.
Для выполнения латерального теста скольжения врач пытается первыми пальцами сместить надколенник кнаружи над мыщелком бедра, одновременно поддерживая надколенник вторыми пальцами.
Для медиального теста скольжения врач с помощью вторых пальцев пробует сместить наколенник в противоположную сторону. В каждом случае первыми или вторыми пальцами врач пальпирует заднюю поверхность надколенника. Если имеется подозрение на избыточное латеральное смещение надколенника, то для достижения стабильности этот тест выполняется при сокращенной четырехглавой мышце. Пациента просят поднять выпрямленную ногу над столом. Врач оценивает движение надколенника. Медиальный и латеральный тесты скольжения позволяют оценить степень натяжения медиального и латерального ретинакулюма. для сравнения этот тест необходимо всегда выполнять на обоих коленных суставах. Не меняя положения рук, врач может также оценить степень переднего смещения надколенника за счет тяги его кпереди над мыщелками бедра.
Оценка. В норме отмечается симметричная подвижность надколенников без крепитации или тенденции к вывиху. Увеличение медиального или латерального смещения свидетельствует о слабости связок коленного сустава, врожденном вывихе или подвывихе надколенника. Крепитация (ретропателлярное трение) во время мобилизации надколенника подтверждает хондропатию или ретропателлярный остеоартроз.
Примечание. Не меняя положения рук, врач может расширить этот тест, смещая надколенник дистально. Уменьшение дистальной подвижности свидетельствует о высоком стоянии надколенника или укорочении прямой мышцы бедра
Методика. Пациент лежит на спине с разогнутой конечностью. Врач охватывает верхний полюс надколенника с медиальной и латеральной сторон и прикладывает усилие, чтобы сместить надколенник к блоку бедра, затем просит пациента поднять ногу или напрячь четырехглавую мышцу.
Оценка. Четырехглавая мышца тянет надколенник проксимально, прижимая его к блоку бедра. При повреждении ретропателлярного хряща это движение вызывает ретропателлярную и/или перипателлярную боль.
Примечание. Этот тест бывает положительным даже у многих здоровых пациентов. Отрицательный симптом Zohlen означает, что тяжелое заболевание хряща маловероятно.
Методика. Пациент лежит на спине с разогнутой в коленном суставе конечностью. Врач вначале поднимает медиальный край надколенника с помощью 1-1'0 пальца, одновременно пальпируя медиальную фасетку, затем поднимает латеральный край 2-м пальцем и пальпирует латеральную фасетку.
Оценка. Боль при пальпации медиальной фасетки возникает наиболее часто у пациентов с ретропателлярным остеоартрозом, тендинитом или синовитом.
Методика. Пациент лежит на спине, нога разогнута в коленном суставе, и мышцы бедра расслабленны. Врач симулирует попытку вывихнуть надколенник кнаружи, надавливая первыми пальцами на его медиальный край и смещая надколенник латерально. Затем пациента просят согнуть ногу в коленном суставе.
Оценка. Если имеется вывих надколенника, пациент указывает на резкую боль и появление чувства вывихивания при разгибании или позже, в процессе сгибания
Выявляет латеральный или медиальный подвывих надколенника.
Тест подавления латерального подвывиха
Методика и оценка. Для демонстрации латерального подвывиха врач располагает первые пальцы обеих рук на проксимальной половине латеральной фасетки надколенника. Пациента просят согнуть ногу в коленном суставе. Врач может либо предотвращать латеральный подвывих первым пальцем, либо чувствовать латеральное смещение надколенника. Без предотвращения подвывиха сгибание ноги в коленном суставе может привести к латеральному подвывиху надколенника.
Тест подавления медиального подвывиха
Методика и оценка. Для демонстрации медиального подвывиха врач размещает указательные пальцы обеих рук на проксимальной половине медиальной фасетки надколенника. Затем пациент начинает сгибать ногу. Пальцы врача могут предотвратить медиальный подвывих. Напротив, сгибание колена без предотвращения может приводить к медиальному подвывиху надколенника (что бывает крайне редко).
Читайте также:


