Трахома и паратрахома этиология

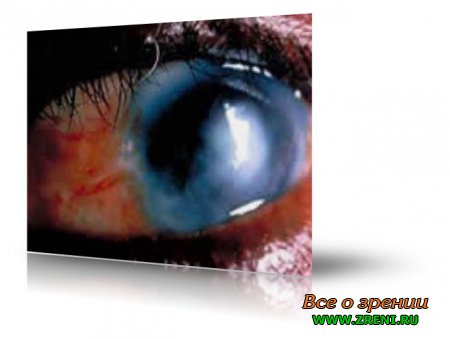
Трахома - это хроническое инфекционное заболевание глаз, вызываемое хламидиями и характеризующееся поражением конъюнктивы и роговицы с исходом в рубцевание конъюнктивы, хряща век и полную слепоту.
Заболевание известно с древнейших времен, трахома издавна встречалась среди населения Африки и Азии. Появление трахомы в Европе связывают с походом войск Наполеона Бонапарта в Египет в 1798 г. В настоящее время в странах Африки, Юго-Восточной Азии, Южной Америки насчитывают более 400 млн больных трахомой, в том числе 200 млн случаев полной слепоты, вызванной трахомой. В России трахомы нет, встречаются лишь завозные случаи.
Возбудитель трахомы был открыт в 1907 г., он обнаруживается в клетках эпителия конъюнктивы и роговицы. По своим свойствам и циклу внутриклеточного развития сходен с другими хламидиями.
Трахома - антропонозное заболевание (передающееся только от человека к человеку) с эпидемическим распространением. В распространении трахомы большую роль играют условия жизни населения и уровень его санитарной культуры. Перенос возбудителя инфекции осуществляется прямым и косвенным путем (через руки, одежду, полотенце).
Основными источниками инфекции в очагах трахомы являются больные активными формами заболевания. Существенная роль в передаче инфекции принадлежит также носителям возбудителя инфекции, лицам с необычной ее локализацией (например, в слезных путях) и атипичным течением процесса. Не исключена роль мух в механическом переносе возбудителя.
Восприимчивость к трахоме всеобщая и высокая. Иммунитет после перенесенного заболевания отсутствует. Широко распространена трахома в странах тропического и субтропического пояса. В России эта инфекция ликвидирована.

В начальном периоде трахомы в конъюнктиве определяется диффузная инфильтрация нейтрофильными лейкоцитами и гистиоцитами. Начиная с 10-12-го дня развивается лимфоцитарная и плазмоклеточная инфильтрация. Кроме диффузной инфильтрации, для трахомы характерно образование фолликулов, которые вначале представляют собой очаговые скопления лимфоцитов. Трахоматозный процесс отмечается рано наступающими дистрофическими изменениями и омертвением тканей конъюнктивы, прежде всего в области фолликулов. Строма фолликулов подвергается склерозу и гиалинозу, но возможно их рассасывание без образования рубца. Вокруг фолликулов развивается волокнистая ткань, формирующая капсулу, в которой могут многие годы оставаться "замурованными" клеточные инфильтраты и возбудитель инфекции.
У больных с тяжелым течением заболевания преобладают диффузно-инфильтративные процессы в конъюнктиве и отек, отмечается утолщение конъюнктивы с увеличением размеров фолликулов и их заметным выстоянием - папиллярная форма трахомы. В роговице отмечается диффузное воспаление различной интенсивности с проникновением новообразованных сосудов и инфильтрации в область верхней части лимба и образованием трахоматозного паннуса (помутнения поверхностных слоев роговицы).
В тяжелых случаях в строме (собственном веществе) роговицы появляются фолликулы. В слезных органах наблюдается воспаление с лимфоидно-плазматической инфильтрацией и рубцеванием. В тяжелых случаях инфильтрация распространяется в глубокие слои хряща век. В мейбомиевых железах наблюдаются развитие кист, вакуолизация, жировая дистрофия, гиалиноз, амилоидоз хряща.
Инкубационный период составляет 7-14 дней. Начало заболевания острое, но у многих больных оно развивается исподволь, течение инфекции хроническое. Поражаются обычно оба глаза. Возможно начало болезни без каких-либо ощущений. Иногда появляется незначительное слизисто-гнойное отделяемое, ощущение инородного тела и чувство жжения в глазах. При остром начале болезни наблюдаются симптомы острого конъюнктивита (отмечаются краснота кожи век, светобоязнь, обильное слизисто-гнойное отделяемое, конъюнктива отечна и гиперемирована).
Различают четыре стадии в течении трахоматозного процесса:
• развитие фолликулярной реакции, лимфоидной подконъюнктивальной инфильтрации, лимбита (воспаления лимба) и паннуса роговицы;
• появление рубцов, замещающих фолликулы;
• преобладание рубцевания конъюнктивы и роговицы;
• завершающееся рубцевание, охватывающее конъюнктиву, роговицу, хрящи век.
В зависимости от преобладания тех или иных патологических элементов в активном периоде (I-III стадии) трахомы выделяют четыре формы заболевания: фолликулярную, при которой наблюдаются преимущественно фолликулы; папиллярную, с преобладанием сосочковых разрастаний; смешанную, когда обнаруживают и фолликулы, и сосочковые разрастания; инфильтративную, характеризующуюся преимущественной инфильтрацией конъюнктивы и хряща век.
При заражении в раннем детском возрасте клиническая картина трахомы напоминает бленнорею новорожденных; при повторных обострениях у этих больных развиваются характерные для трахомы рубцовые изменения роговицы.
Наиболее тяжелым осложнением трахомы является трахоматозная язва роговицы, возникновению которой способствует вторичная бактериальная инфекция. К осложнениям трахомы относятся также острые и хронические конъюнктивиты, развившиеся вследствие присоединения бактериальной или вирусной инфекции.
При трахоме часто наблюдаются заболевания слезных канальцев, вызываемые возбудителем трахомы в сочетании с вторичной инфекцией.
Последствия трахомы обусловлены процессом рубцевания, что приводит к появлению сращений между конъюнктивой века и глазного яблока; при этом конъюнктивальные своды укорачиваются или исчезают совсем. Изменения в хряще верхнего века при трахоме приводят к завороту века, неправильному росту ресниц.
Как следствие трахомы, развивается опущение верхнего века (птоз), придающее лицу своеобразное сонное выражение. В исходе Рубцовых изменений слезной железы уменьшается слезоотделение и наступает высыхание конъюнктивы и роговицы - ксероз. Выраженное рубцевание конъюнктивы в сочетании с трихиазом (неправильным ростом ресниц) и заворотом век приводит к снижению зрения, а рубцевание и помутнение роговицы - к частичной или полной потере зрения.
Диагноз трахомы устанавливают при выявлении не менее 2 из 4 кардинальных признаков заболевания: фолликулы на конъюнктиве верхнего века; фолликулы в области верхнего лимба или их последствия (ямки); типичные рубцы конъюнктивы; паннус, более выраженный в верхней части лимба. В эпидемических очагах трахомы для диагноза достаточно одного из этих симптомов.
Подтверждают диагноз цитологическим методом (выявление в клетках эпителия цитоплазматических включений возбудителя - телец Провацека-Хальберштедтера), обнаружением антигенов хламидий иммунофлюоресцентными методами в эпителиальных клетках соскобов с конъюнктивы, выделением хламидий из конъюнктивы методом культивирования в желчном мешке куриных эмбрионов или в культуре тканей, определением специфических антител в сыворотке крови.
Местно применяют 1%-ные мази или растворы тетрациклина, эритромицина, олететрина, 10%-ные растворы сульфапиридазина натрия, 5%-ные мази или 30-50%-ные растворы этазола 3-6 раз в день. При необходимости спустя 1-2 недели от начала лечения производится экспрессия фолликулов. В случае тяжелой трахомы показаны общее применение тетрациклина, олететрина, этазола, сульфапиридазина, а также витаминотерапия и устранение аллергических проявлений.
В комплексной терапии используют интерферон и индукторы интерферона, иммуномодуляторы. В стадии исходов и последствий проводят хирургическое лечение (корригирующее и пластическое). При своевременном и систематическом применении антибиотиков и сульфаниламидов удается добиться излечения и предупредить осложнения.
Профилактика состоит в своевременном выявлении больных, их диспансеризации и регулярном лечении, соблюдении правил личной гигиены.
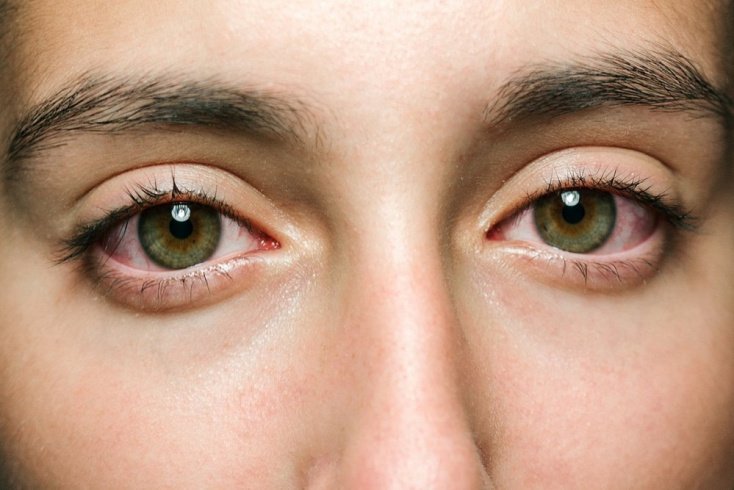
Паратрахома — это инфекционное заболевание, при котором воспаление развивается в слизистой оболочке глазного яблока. Такой патологический процесс имеет хламидийную природу. Как правило, он встречается у взрослых. Однако иногда возможно заражение и новорожденных детей в момент их прохождения через родовые пути инфицированной матери. Нередко данная патология сопровождается распространением воспалительной реакции и на роговицу. В этом случае мы говорим о трахоме.
Паратрахома также называется хламидийным конъюнктивитом. Частота встречаемости такого заболевания среди населения в последние годы значительно выросла. По различным данным, на долю этого патологического процесса приходится от десяти до тридцати процентов среди всех воспалительных нарушений со стороны конъюнктивы. Чаще всего с паратрахомой сталкиваются молодые люди, ведущие активную половую жизнь. Если говорить более конкретно, то это возраст от двадцати до тридцати лет. При этом представительницы женского пола практически в три раза чаще страдают от такого воспаления.
Паратрахома примерно у тридцати пяти процентов больных людей приобретает хроническое течение, которое сопровождается периодическими рецидивами. Наиболее часто в патологический процесс вовлекается только одно глазное яблоко, однако возможно и двустороннее поражение.
Причины и классификация паратрахомы
Воспаление при паратрахоме вызывается Chlamydia trachomatis. Этот же возбудитель провоцирует развитие воспалительного процесса и в органах мочеполовой системы. При этом нередко признаки урогенитального хламидиоза отсутствуют, за счет чего еще больше повышается вероятность заноса инфекционной флоры на конъюнктиву.
C. trachomatis является облигатным внутриклеточным микроорганизмом, относящимся к грамотрицательной группе. Этот возбудитель не способен к активным движениям и вырабатывает несколько видов ферментов и токсинов. При неблагоприятных условиях данная бактерия способна преобразовываться в L-формы, за счет чего длительное время сохраняется в спящем состоянии.
Урогенитальный хламидиоз является одной из самых распространенных венерологических инфекций. Он диагностируется примерно у девяти процентов всего населения планеты. Заражение в этом случае осуществляется преимущественно при половом контакте. В редких случаях возможна передача возбудителя через предметы личной гигиены.
Хламидийный конъюнктивит всегда имеет вторичный характер. Другими словами, ему предшествует первичное поражение урогенитального тракта. Возбудитель переносится с половых органов на глаза с помощью рук, полотенец и так далее. Как мы уже сказали, особую опасность в этом плане представляет бессимптомно протекающий урогенитальный хламидиоз.
Существует ряд факторов, которые повышают вероятность развития воспаления в конъюнктиве под воздействием хламидий. В первую очередь к ним можно отнести иммунодефицитные состояния. Другие предрасполагающие факторы представлены различными заболеваниями со стороны глаз, переохлаждениями, стрессами, длительным приемом антибиотиков и многим другим.
В классификацию паратрахомы включены ее острый и хронический варианты. При остром варианте воспаление сопровождается стремительно нарастающей и ярко выраженной клинической картиной. Хронический вариант склонен к длительному, периодически обостряющемуся течению. Как правило, обострения возникают только после воздействия на организм неблагоприятных факторов внешней среды.
Симптомы при паратрахоме
В некоторых случаях данный патологический процесс имеет бессимптомное течение. Однако чаще всего он все же протекает в остром варианте. В среднем первые симптомы появляются через одну или две недели после заражения. Больной человек предъявляет жалобы на покраснение и отечность глаза, а также на резь и жжение. Еще одним характерным проявлением являются обильные выделения, имеющие слизисто-гнойную природу. Через некоторое время они становятся просто гнойными.
Помимо этого, присутствуют такие симптомы, как покраснение и выраженный отек век. Примерно на четвертые или пятые сутки от начала заболевания регионарные лимфатические узлы с пораженной стороны увеличиваются в размерах. Однако болезненность при пальпации отсутствует, а кожа в их проекции не краснеет. У большинства пациентов через две или три недели в области глаза появляются фолликулярные разрастания. После выздоровление рубцы на их месте, как правило, не остаются.
Хроническая форма в период обострения сопровождается точно такими же симптомами. Способствовать обострению могут даже контактные линзы или прием некоторых видов лекарственных препаратов. Вне обострения какие-либо жалобы могут и вовсе отсутствовать.
Диагностика и лечение воспаления
Диагностика такого воспаления начинается с визуального осмотра пациента. Для подтверждения диагноза используется целый ряд лабораторных и инструментальных методов исследования. К лабораторным методам относятся бактериологический анализ соскоба с конъюнктивы, различные серологические реакции и ПЦР-диагностика. Из инструментальных методов наиболее информативными являются биомикроскопия глазного яблока, офтальмоскопия и УЗИ. Дополнительно необходимо провести обследование урогенитальной системы.
Хламидийный конъюнктивит, прежде всего, лечится с помощью антибактериальных препаратов. Чаще всего назначается азитромицин, однако возможно использование и других антибиотиков. Продолжительность курса лечения выбирается индивидуально, в зависимости от тяжести заболевания. Помимо этого, могут применяться местные нестероидные противовоспалительные средства и глюкокортикостероиды, а также проводится витаминотерапия.
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья
Трахома — тяжелое заразное заболевание глаз, являющееся, по оценке ВОЗ, одной из главных причин слепоты в мире. Широко распространена, в основном, в экономически бедных и отсталых странах Африки, Азии и Ближнего Востока с низким общим и санитарно-гигиеническим уровнем населения. Высокая заболеваемость трахомой была и в ряде регионов бывшего СССР, однако, благодаря проведению научно-обоснованных организационных, оздоровительных и профилактических мероприятий в середине прошлого столетия трахома в нашей стране была полностью ликвидирована.
Трахома — хронический инфекционный кератоконъюнктивит, характеризующийся воспалительной инфильтрацией конъюнктивы и ее аденоидного слоя, образованием фолликулов, которые в процессе перерождения и деструкции всегда замещаются рубцовой тканью. Заражение происходит путем заноса возбудителей инфекции из глаза больного загрязненными руками или через полотенца, подушки, банные тазики и другие предметы общего пользования. Инкубационный период болезни составляет 1-2 недели.
Трахома обычно начинается с верхней переходной складки. Вследствие пролиферации клеточных элементов аденоидного слоя конъюнктива утолщается, гиперемируется, приобретая характерный синюшно-багровый оттенок. Появляются сначала единичные, а затем и множественные фолликулы в виде крупных, расположенных беспорядочно и глубоко студенисто-мутных зерен. Поверхность слизистой оболочки становится неровной, бугристой. Отсюда происходит название болезни (греч.: trahys — шероховатый).
С переходных складок процесс распространяется на конъюнктиву хряща. В связи с более плотным строением ткани фолликулы здесь мелкие, и чаще наблюдается гипертрофия сосочков, придающая конъюнктиве бархатистый вид. При дальнейшем развитии болезни диффузное утолщение конъюнктивы увеличивается, при вывороте верхнего века она выпячивается из свода в виде складок и валиков, напоминая петушиные гребешки. Растет количество фолликулов, увеличиваются их размеры. Они начинают тесно примыкать друг к другу и даже сливаться. Особенно много фолликулов отмечается в области верхней переходной складки.
В результате инфильтрации передних слоев роговицы и врастания поверхностных конъюнктивальных сосудов верхний сегмент роговицы становится мутным, утолщенным. Такое поражение роговицы называется трахоматозным паннусом (от греч.: pannus—занавеска). По степени выраженности инфильтрации и васкуляризации различают тонкий, сосудистый и мясистый паннус. Паннус является специфическим признаком трахомы и имеет важное дифференциально-диагностическое значение. Описанные изменения конъюнктивы и роговицы характеризуют активный период трахомы. Затем наступает период распада фолликулов и замещения их соединительной тканью. Рубцовый процесс захватывает не только конъюнктиву, но и глубокие подлежащие под ней ткани века. Образование рубцов на конъюнктиве также имеет важное диагностическое значение, позволяющее отличить трахому от других хламидийных конъюнктивитов.
Течение трахомы весьма вариабельно. Иногда могут быть лишь легкие, доброкачественные по исходам формы заболевания, но гораздо чаще болезнь тянется упорно, годами, с ремиссиями и обострениями, развитием различных осложнений.
Тяжесть и течение процесса зависят как от агрессивности возбудителя и его синергизма с патогенной микробной флорой, так и от общего состояния и сопротивляемости организма. Снижение иммунитета, сопутствующие хронические инфекции, глистные инвазии, истощение всегда отягощают течение болезни.
В клиническом течении трахомы довольно четко прослеживаются четыре стадии развития болезни.
Трахома I — начальная стадия воспаления, характеризующаяся гиперемией и диффузной инфильтрацией конъюнктивы с появлением в ней небольшого количества фолликулов (рисунок 6.5, см. вкладку).
Трахома II — стадия развитого процесса, характеризуется дальнейшим прогрессированием воспаления с выраженной распространенной инфильтрацией, появлением большого количества зрелых, крупных, студенистых фолликулов, папиллярной гиперплазией слизистой хряща, паннусом. Начинается распад фолликулов с появлением нежных рубцов (рисунок 6.6, см. вкладку). Эта стадия наиболее заразна и наиболее опасна для окружающих, так как при деструкции фолликулов происходит обсеменение содержимого конъюнктивальной полости возбудителями болезни.
Трахома III — стадия преобладающего рубцевания при наличии остаточных признаков воспаления: инфильтрация умеренная, фолликулов может не быть или они подвергаются перерождению. В этой стадии могут появляться такие осложнения, как трихиаз, заворот век, стриктуры слезоотводящих путей и другие изменения, связанные с рубцеванием (рисунок 6.7, см. вкладку).
Трахома IV — стадия распространенного рубцевания представляет клинически излеченное заболевание. Конъюнктива век имеет гладкий белесоватый вид с паутинообразными или звездчатыми рубцами (рисунок 6.8, см. вкладку).
Лечение. Возбудители трахомы очень чувствительны к антибиотикам: тетрациклину, эритромицину, фторхинолонам (окацин) и макролидам (азитромицин). При массовом лечении применяют глазные капли окацин (0,3%),за веки закладывают 1% тетрацикли- новую или 1% эритромициновую мазь 2 раза в день в течение от нескольких недель до полугода. При индивидуальной терапии те же капли и мази назначают 4-6 раз в день. Дитетрациклиновую 1 % мазь применяют 1 раз в день. В упорных случаях для повышения эффективности лечения применяют экспрессию (раздавливание) фолликулов специальными пинцетами (рисунок 6.10). Проводят системную антибиотико- и иммуностимулирующую терапию.
Осложнения требуют хирургического лечения. При трихиазе пересаживают в продольный разрез края век полоску аутослизистой губы, лучше аутохрящ ушной раковины, отодвигая тем самым от глазного яблока неправильно растущие ресницы (рисунок 6.11). Рост отдельных ресниц можно подавить электрокоагуляцией их луковиц тонким иглоэлектродом. При завороте век исправляют форму хряща (рисунок 6.12). При ксерозе для увлажнения глаза пересаживают в нижний свод конъюнктивальной полости проток околоушной слюнной железы.
Хламидийный конъюнктивит новорожденных связан с заражением глаз через инфицированные родовые пути. Конъюнктивит начинается остро на 5-10-й день после рождения с появления обильного слизисто-гнойного отделяемого, иногда с примесью крови. Выраженный отек век, конъюнктива резко гиперемирована, на слизистой нижнего века могут образовываться легко снимающиеся пленки. Через
неделю воспалительные явления уменьшаются, однако при дальнейшем течении на конъюнктиве век появляются фолликулы. У новорожденных чаще поражаются оба глаза, но конъюнктивит может быть и односторонним. Иногда он может сопровождаться предушной аденопати- ей, отитом и назофарингитом. Хламидийный конъюнктивит взрослых развивается при попадании в глаза инфекции из своих половых органов или из гениталий других лиц. Инкубационный период 5-14 дней. Обычно заболевают лица молодого возраста, преимущественно женщины. Конъюнктивит характеризуется острым, подострым или хроническим течением с периодическими обострениями и ремиссиями. Чаще поражается один глаз. Отмечаются выраженный отек и гиперемия век. Конъюнктива переходных складок, особенно нижней, резко гиперемирована, отечна и инфильтрирована.
Вначале наблюдается скудное слизистое отделяемое, которое затем становится обильным и гнойным. В течение первой недели заболевания возникают увеличение и болезненность околоушной и регионарных лимфоузлов на стороне поражения. На 2-3-й неделе появляются крупные студенистые фолликулы, располагающиеся в нижней переходной складке. В дальнейшем они сливаются, образуя 2-3 горизонтальных валика. Примерно в половине случаев отмечается поражение верхнего лимба в виде отечности и васкуляризации (микропаннус), а также верхней перилимбальной части роговицы в виде поверхностных неокрашивающихся мелкоточечных инфильтратов. Через 2-3 месяца наступает выздоровление, но заболевание может принимать хроническое течение. В исходе процесса никогда не наблюдается рубцовых изменений ни в конъюнктиве, ни в роговице.
Лечение. Инсталляции 0,3% раствора окацина 4-6 раз в день, закладывание за веко на ночь 1 % тетрациклиновой мази.
О социальной значимости трахомы свидетельствуют следующие цифры: в развивающихся странах мира этим заболеванием даже сейчас поражено около 500 млн. человек, 9 млн. больных полностью ослепли, а еще большее их число частично потеряло зрение (Майчук Ю.Ф., 1982; Thylefors В., Maitchouk I., 1985). На территории бывшего СССР трахома как массовое заболевание ликвидирована к 1969 г. Это событие бьио зафиксировано Приказом МЗ СССР № 66.
Этиология. Как уже отмечалось выше, заболевание вызывается Chlamydia trachomatis. Эти микроорганизмы имеют вид мелких грамотрицательных кокков и являются облигатными внутриклеточными паразитами, содержащими как РНК, так и ДНК. Они представлены двумя отличающимися формами - элементарными и инициальными (ретикулярными) тельцами - с общим групповым антигеном.
Элементарные тельца - частицы размером около 300 нм. Являются экстрацеллюлярными транспортными формами и высокоинфекционны. Обладают оболочкой. Проникают в клетки хозяина путем фагоцитоза
Инициальные тельца - частицы размером 800-1200 нм, малоинфекционны, репродуцируются внутриклеточно и окрашиваются по Романовскому-Гимза в голубоватый цвет. Описаны в 1907 г. Гальберштедтером и Провачеком (тельца Н-Р).
Эпидемиология. Источником инфекции является больной человек. Передача возбудителя заболевания происходит контактным путем и часто через переносчиков - мух. Особенно заразны больные с гнойным отделяемым, что нередко происходит в случаях, когда к трахоме присоединяется микробный конъюнктивит.
Клиника. В типичных случаях заболевание проходит, как это описал еще в свое время Гален, четыре стадии развития - воспалительной инфильтрации конъюнктивы с развитием лимфоидных фолликулов (I), начального (II), распространенного (III) и законченного (IV) рубцевания конъюнктивы с развитием соответствующих осложнений (трихиаз, паннус, ксероз роговицы и конъюнктивы, заворот век и т.д.). Инкубационный период - до 14 дней. Заболевание заразно в первые три стадии своего развития. В дифференциальном отношении трахому следует отличать от паратрахомы, фолликулярного катара, фолликулеза конъюнктивы, атропинового и эзеринового катара, ЭКК, АВК и ЭГК. В затруднительных для распознавания случаях следует выносить диагноз о подозрении на трахому - Trachoma dubium. Он обязывает врача, с одной стороны, проводить в отношении больного все положенные при инфекционном заболевании противоэпидемические мероприятия, а с другой - лечить его (в течение диагностического периода) как при обычном конъюнктивите.
Следует помнить, что для трахомы характерен ряд симптомов:
Бленнорея с включениями у новорожденных. Заболевание протекает как острый, обычно двухсторонний конъюнктивит с явлениями инфильтрации и отека слизистой оболочки. Инкубационный период 7-10 дней. Течение тяжелое и длительное. Возможны рецидивы. Конъюнктивит с включениями у взрослых. Инфицирование глаз происходит, как правило, за счет прямого контакта с материалом из мочеполового тракта. Соотношение острых форм заболеваний к хроническим
2:1 (данные НИИ им. Гельмгольца). Инкубационный период 1-2 недели. В большинстве случаев поражается один глаз. Сначала больной ощущает дискомфорт - покраснение конъюнктивы, слезотечение. Затем появляется обильное слизисто-гнойное отделяемое, усиливается гиперемия слизистой и в ней развиваются множественные лимфоидные фолликулы (в основном на нижнем веке), которые сохраняются в течение нескольких месяцев. Припухают и околоушные лимфатические узлы. У многих больных в процесс вовлекается и роговица (появление субэпителиальных инфильтратов).
Лабораторная диагностика офтальмохламидиоза базируется, в основном, на бактериоскопическом, серологическом и иммуноферментном анализах.
Бактериоскопия предполагает выявление хламидий в соскобах конъюнктивы. Взятый с помощью затупленного скальпеля материал распределяют на предметном стекле, фиксируют, а затем окрашивают по Романовскому-Гимза. При этом цитоплазматические включения окрашиваются в темно-синий или темно-фиолетовый цвет.
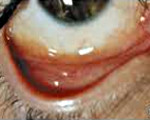
Паратрахома – форма конъюнктивита у взрослых, характеризующаяся поражением слизистой оболочки глаза при хламидийной инфекции. Основные симптомы заболевания: повышенная слезоточивость, светобоязнь, гиперемия, чувство жжения и рези в глазах. Для постановки диагноза применяется методика флюоресцирующих антител, иммуноферментный анализ, полимеразная цепная реакция, биомикроскопия, УЗИ, офтальмоскопия, визометрия, периметрия, тонометрия. Консервативная терапия базируется на использовании антибактериальных средств, НПВС, глюкокортикостероидов, увлажняющих и гипотензивных препаратов, витаминов группы А, С, Р.
Общие сведения
Паратрахома, или хламидийный конъюнктивит взрослых, – приобретенное заболевание, распространенность которого в офтальмологии с каждым годом неуклонно возрастает. Доля патологии в общей структуре конъюнктивитов колеблется от 10 до 30%. Первичное инфицирование зачастую происходит в возрасте 20-30 лет. В 2/3 случаев для болезни характерно одностороннее поражение. Острая форма встречается у 65%, хроническая – у 35% больных. Персистенция вируса в организме проявляется периодическими рецидивами заболевания. Соотношение заболеваемости среди мужчин и женщин составляет 1/3. Географические особенности распространения не изучены.

Причины паратрахомы
Развитие патологии обусловлено инфицированием Chlamydia trachomatis, являющейся главным представителем урогенитального штамма. Часто паратрахома – это одно из проявлений урогенитальной хламидийной инфекции, которая может иметь бессимптомное течение. К развитию клинических проявлений приводит воздействие неблагоприятных экзогенных или эндогенных факторов (переохлаждение, бесконтрольный прием антибактериальных средств, иммунодефицит). Заражение происходит при переносе инфекции из половых органов. Вероятность инфицирования высока при посещении публичных саун, бассейнов, бань. Описаны случаи заражения медицинского персонала при обследовании больных хламидиозом.
Патогенез
Инфицирование Ch. trachomatis приводит к поражению урогенитального тракта, конъюнктивы глаз, реже – суставов. Инкубационный период длится 10-14 дней. Из-за способности к образованию специфических L-форм микроорганизмы могут длительное время персистировать в клетках глазного яблока в неактивном состоянии. Неблагоприятное воздействие приводит к реверсии бактерий из L-форм в активные штаммы и их интенсивному размножению. Возникновение хламидийного конъюнктивита вызывает серотип D-K, который также играет ведущую роль в этиологии паратрахомы у новорожденных.
Поражение конъюнктивы может реализоваться бытовым путем. Бактерии попадают на слизистую оболочку глазного яблока через руки, предметы личной гигиены, после прямого контакта с инфицированными выделениями половых органов. Доказано, что хламидии продолжительное время сохраняют жизнеспособность в воде. Даже бессимптомный носитель мочеполового хламидиоза может привести к инфицированию глаз здорового человека. Риск заражения существенно повышается при оральной форме полового акта. Патология возникает изолированно или на фоне синдрома Рейтера, развивающегося по аутоиммунному механизму.
Классификация
Паратрахома – это приобретенное заболевание, однако серотипы D-K способны потенцировать развитие болезни в неонатальном периоде. В соответствии с клинической классификацией выделяют следующие формы патологии:
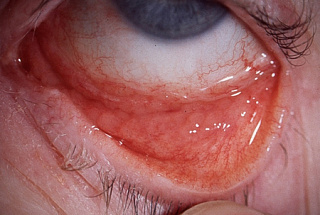
- Острая. При данном варианте резко нарастает отек, ведущий к сужению глазной щели. Гиперемия пальпебральной конъюнктивы распространяется на переходные складки. Спустя 2-3 дня образуются рыхлые фолликулы, которые рассматривают как специфические для паратрахомы включения.
- Хроническая. Симптомы возникают только после воздействия неблагоприятных факторов. Характерно рецидивирующее течение, приводящее к вторичным осложнениям со стороны органа зрения.
Симптомы паратрахомы
Заболевание может долго протекать бессимптомно. При острой форме первые признаки болезни появляются через 1-2 недели после инфицирования. При паратрахоме чаще поражается только один глаз. Пациенты предъявляют жалобы на выделение небольшого количества слизисто-гнойных масс, которые в дальнейшем сменяется обильным гнойным секретом. Больные отмечают отек и гиперемию конъюнктивы, фотофобию, чувство рези и жжения в глазах. На 3-5 день с момента развития первых симптомов на стороне поражения увеличиваются регионарные лимфатические узлы. Пальпация лимфоузлов безболезненна, кожные покровы над ними не изменены.
Хроническая форма заболевания склонна к медленному прогрессированию. Регулярно возникают обострения, которые проявляются повышенным слезотечением, светобоязнью, покраснением орбитальной конъюнктивы. Развитие рецидивов связано с воздействием внешних факторов – ношением контактных линз, переохлаждением, бесконтрольным приемом антибактериальных или противовирусных средств. Установить связь хронического варианта заболевания с хламидиозом очень сложно. Инстилляции НПВС или антибактериальных средств позволяют купировать клинические проявления на короткий промежуток времени. Рубцовые изменения конъюнктивы в месте появления специфических включений не развиваются.
Осложнения
Острая форма патологии осложняется лимфоаденопатией, при которой наиболее часто поражаются предушные лимфатические узлы. Появление шума и боли в ухе в сочетании со снижением слуха свидетельствует о развитии тубоотита. Реже наблюдается клиника изолированного евстахиита. В 52% случаев после перенесенной трахомы возникает сухой кератоконъюнктивит. Распространение инфекции на пальпебральную конъюнктиву при хроническом варианте приводит к блефариту. У больных паратрахомой имеется высокая вероятность развития инфекционных и воспалительных заболеваний переднего отдела глаз (кератит, ретинит). Вовлечение в патологический процесс увеального тракта приводит к иридоциклиту, хориоидиту.
Диагностика
Для подтверждения диагноза проводится физикальный осмотр пациента, назначаются специальные методы обследования. Визуально определяется выраженная отечность век, сужение глазной щели. С целью выявления возбудителя паратрахомы применяют:
- Соскоб с конъюнктивы. При специфическом окрашивании по Романовскому-Гимзе выявляется поражение слизистой оболочки возбудителем заболевания. Методика неинформативна в отношении L-форм.
- Метод флюоресцирующих антител (МФА). Обладает наиболее высокой информативностью, поскольку дает возможность качественно и количественно определять поверхностные и внутриклеточные антигены микроорганизмов.
- Иммуноферментный анализ (ИФА). Позволяет выявить специфические антитела к антигенам возбудителя. Диагностически значимым считают нарастание титра антител не менее 1:4.
- Полимеразную цепную реакцию (ПЦР). Тест-системы на основе ПЦР – это высокоинформативный способ диагностики заболевания, при котором определяется ДНК возбудителя.
Основной метод инструментального исследования – биомикроскопия глаза. Биомикроскопически выявляется гиперемия и инфильтрация конъюнктивы. Патологический процесс распространяется на область переходных складок. Типичный признак паратрахомы – образование рыхлых фолликулов в нижней переходной складке с тенденцией к сливанию в два, реже в три валика. В верхнем отделе сочленения роговой оболочки и склеры наблюдается отечность, инфильтрация и васкуляризация лимба. На поверхности роговицы определяются мелкоточечные инфильтраты, цвет которых не меняется при окрашивании флюоресцеином. Дополнительно показано проведение:
- Визометрии. В большинстве случаев зрительной дисфункции не возникает. Снижение остроты зрения наблюдается только при осложненном течении патологии.
- Офтальмоскопии. При осмотре глазного дна у пациентов с поражением задних отделов глазного яблока офтальмолог определяет незначительное скопление экссудата, мелкоточечные участки кровоизлияния.
- УЗИ глаза. Выявляются органические изменения глазного яблока при неизмененном размере переднезадней оси глаза. При поражении хрусталика ультразвуковое исследование является методом выбора в обследовании сосудистой оболочки.
- Бесконтактной тонометрии. При распространении патологического процесса на дренажную систему обнаруживается повышение внутриглазного давления. При недостаточном эффекте от гипотензивной терапии осуществляют тонографию.
Дополнительно женщинам показана консультация гинеколога, мужчинам – уролога. При сопутствующей симптоматике со стороны опорно-двигательного аппарата необходим осмотр ревматолога.
Лечение паратрахомы
Основная цель лечения паратрахомы – полная эрадикация возбудителя заболевания из организма. Если поражение органа зрения возникает вторично на фоне урогенитального хламидиоза или синдрома Рейтера, в первую очередь следует устранить основную патологию. Консервативная терапия основывается на применении:
- Антибактериальных препаратов. Наибольшей эффективностью в лечении хламидийной инфекции обладают инстилляции азитромицина. Лекарственное средство применяется коротким курсом продолжительностью 3 дня. При необходимости курс повторяется через 1 неделю. Дополнительно показано использование антибактериальных мазей (тетрациклиновая, офлоксациновая мазь).
- Нестероидных противовоспалительных средств. Назначаются при наличии признаков локального воспалительного процесса. Инстилляции НПВС дают возможность устранить отек и предупредить нарушение оттока внутриглазной жидкости.
- Глюкокортикостероидов. Гормональные средства показаны при тяжелом течении паратрахомы или при отсутствии эффекта от применения НПВС. Применяются в форме капель или ретробульбарных инъекций.
- Увлажняющих средств. Препараты искусственной слезы и их аналоги используются с целью профилактики синдрома сухого глаза. При ксерофтальмии необходимо ежедневно использовать увлажняющие гели или мази.
- Гипотензивные препараты. Гипотензивная терапия показана при повышении внутриглазного давления. Инстилляции лекарственных средств должны сочетаться с противовоспалительной терапией.
- Витаминотерапии. Применяются для повышения общей реактивности и резистентности организма. Показан прием витаминов группы С, А, Р.
Прогноз и профилактика
При своевременном лечении прогноз для жизни и в отношении зрительных функций благоприятный. Зрительная дисфункция возникает только при вторичном поражении заднего сегмента глазного яблока. Специфические превентивные меры не разработаны. Неспецифическая профилактика сводится к предупреждению развития хламидиоза (отказ от случайных половых контактов, использование средств барьерной контрацепции, регулярное обследование у гинеколога/уролога, воздержание от половой жизни на протяжении всего периода лечения). Необходимо пользоваться только индивидуальными предметами личной гигиены.
Читайте также:


