Трансартикулярная фиксация ногтевой фаланги спицей
Повреждения сухожилий разгибателей возможны на шести различных уровнях. Разрыв апоневроза сухожилия разгибателя в пределах ногтевой фаланги имеет различные формы.
а) Повреждение в дистальном отделе концевой фаланги. В случае разрыва или перерезки пучков сухожилия разгибателя (на этом уровне преобладают пучки сухожилий мелких мышц кисти) превалирует тонус глубокого сгибателя, ногтевая фаланга принимает положение сгибания.
Ввиду того, что сухожилие длинного разгибателя прикрепляется более проксимально, его функция полностью не выпадает, поэтому средняя фаланга принимает положение незначительного переразгибания. В отношении механизма разрыва сухожилия разгибателей Крёмер не разделяет мнения большинства учебников, согласно которым повреждение напряженного сухожилия разгибателя наступает при сильном сгибании концевой фаланги.
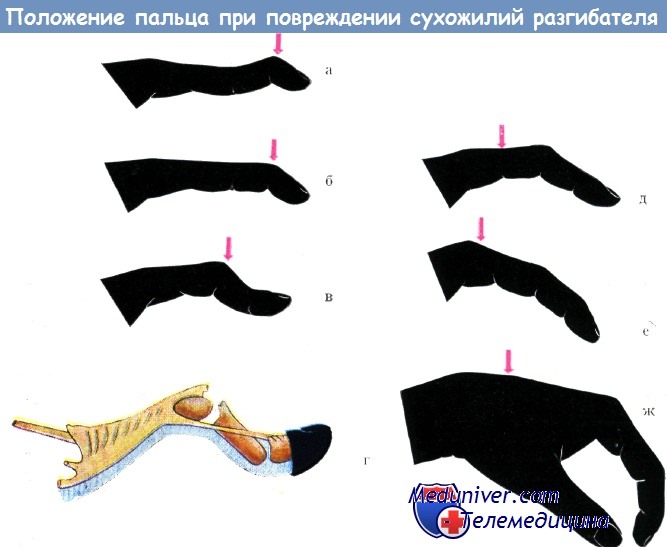
Характерное положение пальца при повреждении сухожилия разгибателя на различном уровне
По его мнению, причиной разрыва является, большей частью, внезапное переразгибание концевой фаланги. Клиническая картина повреждения должна отличаться от переломо-вывиха сустава. Последний подтверждается при помощи рентгеновского исследования и попытки пассивного разгибания ногтевой фаланги, которое, как известно, при вывихе не осуществляется.
Мек Данкен проводит различие между различными видами повреждений апоневроза разгибателя на уровне концевого сустава, причем он разделяет их на повреждения, сопровождающиеся отрывом кости или без него. Прогноз первого является более благоприятным, так как отломок кости может прирасти даже после консервативного лечения.
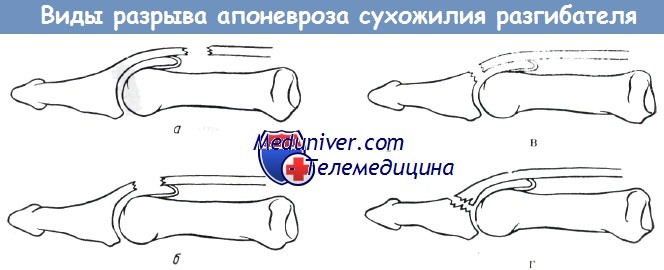
Наиболее часто встречающиеся виды разрыва апоневроза сухожилия разгибателя в пределах концевого сустава по Витту
б) Повреждение апоневроза разгибателя в проксимальном отделе концевой фаланги. При этом выпадает функция длинного разгибателя и концевая фаланга принимает положение сгибания, без переразгибания средней фаланги.
Лечение обоих видов повреждений в основном тождественно. Большинство авторов и до настоящего времени остаются сторонниками консервативной терапии (Бёлер, Хоманн, Крёмер, Розов, Винтерштейн, Раубер). Основным принципом любого способа консервативного лечения является иммобилизация концевой фаланги в состоянии переразгибания в течение 4—6 недель. Л. Бёлер и его ученики для фиксации пальца в состоянии переразгибания применяют гипсовый или целлулоидный футляр, в котором соответственно месту ногтя вырезается отверстие, средний сустав оставляется свободным. Многие хирурги фиксируют и средний сустав пальца.
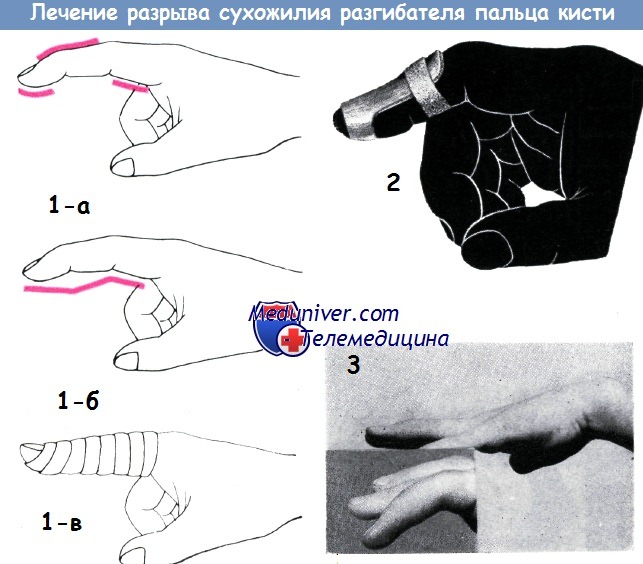
1 а-в - способ Крёмера для лечения разрыва сухожилия разгибателя в пределах концевой фаланги
2 - Шина Винтерштейна
3 - 8-летняя девочка после травмы безымянного пальца левой кисти во время игры не могла разогнуть концевую фалангу пальца.
К врачу обратились через две недели после момента травмы, тогда же была наложена шинная повязка, фаланге придано гиперэкстензионное положение. Через 6 недель функция пальца стала нормальной

Шина Розова, применяемая без повязки для лечения разрыва сухожилия разгибателя
Крёмер предпочитает консервативный способ лечения: накладывает на шесть недель алюминиевую шину с подкладкой и липкопластырную повязку. Винтерштейн предлагал применение металлической шины, которую Раубер и до настоящего времени считает методом выбора. Дорзальная металлическая шина, имеющая форму сегмента круга, проходит от средней фаланги до края ногтя. Она должна быть моделирована индивидуально для каждого больного соответственно гипсовому слепку, так как иначе приводит к возникновению пролежней.
Шина укрепляется циркулярным ходом водонепроницаемого липкого пластыря так, чтобы кончик пальца оставался свободным. Продолжительность фиксации 6—8 недель. Способ Розова напоминает только что изложенный.
Разница заключается лишь в том, что фиксация вместо липкого пластыря достигается самой шиной вследствие ее футлярообразной формы. Раубер при консервативном лечении в течение 2—3 недель, а Винтерштейн 6 недель достигали хороших результатов.
На основании личного опыта мы не можем согласиться с этим, так как у больных, приходящих к нам через несколько недель после повреждения, мы не могли достичь иммобилизацией никаких результатов, за исключением одного восьмилетнего ребенка, у которого лечение было начато через 2 недели после повреждения.
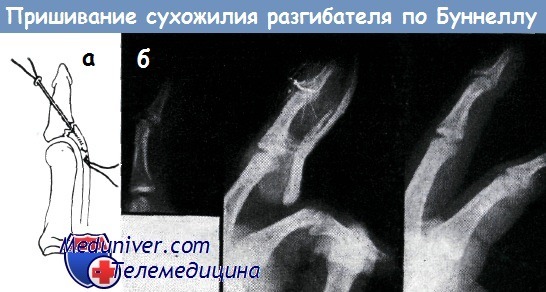
Пришивание апоневроза сухожилия разгибателя, оторванного вместе с костным осколком от места прикрепления, по Буннеллу (а).
Рентгеновская картина проведенной нами подобной операции (б)
По мнению И. Бёлера, в случае консервативного лечения сгибание в среднем суставе является необходимым условием, так как достаточная фиксация концевого сустава иначе не может быть достигнута ни гипсовой повязкой, ни шинированием.
Однако от фиксации среднего сустава в положении сгибания можно отказаться в случае применения оперативной фиксации методом перекрещенных спиц, применяемом при артродезе суставов пальцев. Об этом способе известны сообщения И. Бёлера. Лично я применил его в 17 случаях без осложнений. Спицы вводятся с обеих сторон от краев ногтя по направл ению к средней линии пальца при переразгибании сустава.
При наличии застарелого (более трех недель) разрыва сухожилия разгибателей успешно лишь оперативное лечение. При вскрытии раны между концами сухожилия обнаруживается расхождение на 2—3 мм, заполненное рубцовой тканью. Рубец подлежит удалению. Центральный конец сухожилия сшивается с дистальным по способу Буннелла с применением тонкой нержавеющей проволоки (или нейлоновой нити).
Так как применение погружных перекрещенных спиц не угрожает опасностью возникновения инфекции, для иммобилизации концевой фаланги этот способ является наиболее приемлемым. У наших пяти больных с подобными повреждениями излечение наступило также без осложнений. Изелен при застарелом разрыве сухожилия разгибателя применяет свободную пересадку сухожилия. Этот способ приводит к более хорошим результатам, чем повторное пришивание сухожилия.

Свободная пересадка сухожилия по Изелену по поводу застарелого разрыва сухожилия
- Вернуться в раздел "травматология"
Отрыв сухожилия разгибателя пальца от места прикрепления у основания ногтевой фаланги – наиболее частый вид подкожных разрывов сухожилий - происходит при резком сгибании пальца в то время, когда сухожилие активно сокращено. Такие отрывы наблюдаются при игре в баскетбол, у пианистов, у урологов (при трудном вылущивании пальцем предстательной железы). Отрыв сухожилия может сопровождаться отрывом треугольного отломка от основания фаланги.
Симптомы и распознавание. Ногтевая фаланга находится в положении сгибания, ее не удается активно разогнуть. Так как разгибатель прикрепляется к основанию средней фаланги, она находится в положении переразгибания и полностью не сгибается. Это придает пальцу характерную молоткообразную форму.
Лечение. Не следует откладывать начало лечения; нужно сблизить оторванное сухожилие с местом отрыва его от фаланги. В ранние сроки лечения результаты хорошие. После 2-4 нед исход лечения гипсовой иммобилизацией становится сомнительным, и чем больше времени прошло после повреждения, тем чаще бывают неудачи. Для того чтобы конец оторвавшегося сухожилия разгибателя ногтевой фаланги приблизился к своему основанию, палец должен быть иммобилизован в положении переразгибания ногтевой фаланги и в положении умеренного сгибания средней фаланги (рис. 93). Невыполнение второго условия является частой причиной того, что разгибательное сухожилие отходит проксимально и вследствие этого приживление его к месту отрыва не наступает (R. Watson-Jones, 1960). Применять шины, удерживающие оба сустава в выпрямленном положении, нецелесообразно. Лучше всего иммобилизовать палец гипсовой повязкой или при помощи специальных шин. Предварительно больному показывают, в каком положении должен быть фиксирован палец. Ему предлагают зажать ручку (карандаш) между I и поврежденным пальцами так, как ее обычно держат при письме между I и II пальцами. В первом межфаланговом сочленении больной должен согнуть палец под углом 60° и в этом положении кончиком ногтевой фаланги сильно прижать ручку (лучше пользоваться ручкой из пластмассы). Таким образом ногтевой фаланге придается переразогнутое положение. Когда больной поймет, в каком положении должен быть зафиксирован поврежденный палец, на ладонную поверхность от основания до кончика пальца накладывают гипсовую лонгету, охватывающую палец на 3Д его поверхности. Больному дают зажать ручку между I и поврежденным пальцами, как было указано выше. Лонгету хорошо моделируют вокруг пальца; после того как она затвердеет, дополнительно загипсовывают палец несколькими круговыми ходами бинта. Гипсовую повязку снимают через 6 нед. Приживление происходит быстрее и лучше в тех случаях, когда разгибательное сухожилие оторвалось от ногтевой фаланги с костной пластинкой. При соблюдении правил иммобилизации редко приходится оперировать и пришивать сухожилие к месту отрыва. Закрытая трансартикулярная фиксация в последние годы получает более частое применение, так как обычная гипсовая повязка или шина, применяемая при этом повреждении, не фиксирует надежно палец в приданном положении. В этом отношении трансартикулярная фиксация или закрытая внутренняя фиксация тонкой спицей лучше обеспечивает иммобилизацию. Для этого помощник придает такое положение пальцу, при котором в проксимальном межфаланговом суставе палец согнут под углом 60°, а в дистальном находится в положении переразгибания. Затем тонкую спицу внедряют в мякоть кончика пальца и проводят через всю ногтевую фалангу и дистальный межфаланговый сустав. Спица выходит на ладонную поверхность средней фаланги. Далее конец спицы проводят через ладонную поверхность чрескостно на тыльную поверхность основной фаланги. Концы спицы откусывают таким образом, чтобы они погрузились под кожу. Затем накладывают на палец гипсовую повязку, которая фиксирует его в приданном положении. Через 6 нед повязку снимают, спицу перекусывают на ладонной поверхности между основной и средней, фалангами и оба отрезка ее вытягивают. Назначают лечебную гимнастику и физиотерапию.
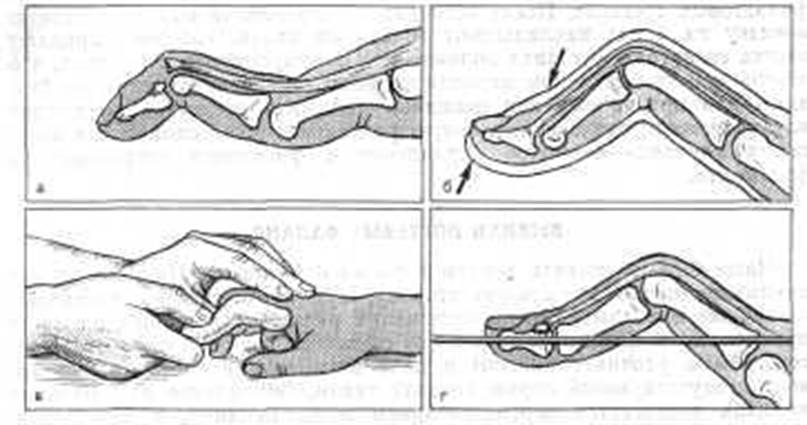
Рис. 93. Отрыв разгибателя II пальца с костной пластинкой. а - порочное сгибательное положение ногтевой фаланги и разгибательное положение средней фаланги; б - оторвавшаяся пластинка вместе с разгибательным сухожилием подходит к месту отрыва при разгибании ногтевой фаланги и легком сгибании средней фаланги; в - наложение гипсовой повязки или шины при отрыве разгибателя пальца. Ногтевая фаланга фиксируется в переразгибании, а средняя фаланга - в сгибании на 60°; г - закрытая трансоссальная фиксация спицей.
Оперативное лечение, В свежих случаях показано редко. В застарелых случаях большинство больных предпочитают некоторые неудобства в связи с развившейся крючковатой ногтевой фалангой, чем операцию. Все же в тех случаях, когда деформация беспокоит больного как в профессиональном, так и в косметическом отношении, операция оправдана. Для этого на тыльной поверхности ногтевой и средней фаланг делают Г- образный разрез. Отломок, связанный с сухожилием разгибателя, а также ложе его на ногтевой фаланге освобождают от рубцовой ткани. Затем подтягивают отломок к ложу и прошивают его. Однако это не всегда легко, а в ряде случаев почти невозможно. Лучше применить съемный проволочный блокирующий шов по Беннелю. Для этого просверливают канал через ногтевую фалангу к ложу отломка. Через отломок проводят тонкую проволоку, а под петлеобразный изгиб ее - другую проволоку. Оба конца первой проволоки проводят через канал в ногтевой фаланге и выводят ее концы над кожей кончика пальца. Концы этой проволоки после прилегания отломка к своему ложу завязывают над пуговкой. Затем оба конца второй проволоки также выводят над кожей тыльной поверхности средней фаланги и завязывают ее над другой пуговкой. Рану зашивают. Палец фиксируют в гипсовой повязке в типичном для этого повреждения положении. Через 5 нед удаляют повязку, съемные проволочные швы и назначают лечебную гимнастику и физиотерапию.
Среди широкого круга проблем, которые стоят перед специалистами в области хирургии кисти, повреждения сухожильного аппарата являются наиболее важными. Существующие на современном этапе методики их лечения не всегда приводят к ожидаемому результату, что является стимулом для поиска новых, более эффективных способов лечения.
Одной из актуальной, является проблема разновидности повреждения сухожильного аппарата - подкожное повреждение сухожилий разгибателей ногтевых фаланг пальцев кисти. Механизм возникновения травмы - торцовый удар по выпрямленному пальцу, или прямой удар в область проксимального межфалангового сустава. При таких повреждениях нарушается целостность средней порции.
Повреждения сухожилия разгибателя ногтевой фаланги пальцев кисти встречаются довольно часто. Число повреждений сухожилий разгибателей пальцев и кисти по данным первичных обращений в травматологические пункты, ежегодно составляют 0,6 - 0,8 % среди всех свежих травм. На больных, госпитализированных с травой сухожилий разгибателей всех локализаций, эта патология приходится от 9 до 11,5% (Волковой А. М 1991).
Представлен опыт оперативного лечения закрытых повреждений сухожилий разгибателей ногтевых фаланг пальцев больных за период с 2002 по 2003 год.
При свежих закрытых повреждениях разгибательного аппарата кисти проводилась закрытая подкожная пластика в 1 - 5 сутки.
На 6 - 7 сутки, проводилась открытая пластика поврежденного сухожилия разгибателя ногтевой фаланги.
Отдаленные результаты прослежены у 35 пациентов, в сроки от 1,5 месяцев до 1 года. Не смотря на то, что часть больных оперирована в поздние сроки (свыше двух недель) после травмы, в 80% случаев получены положительные и удовлетворительные результаты.
Проанализированы результаты оперативного лечения 79 пациентов, с повреждением сухожилия разгибателей ногтевой фаланги пальцев кисти.
Из них: женщин - 55, мужчин - 24 . Возрастная категория составила от 26 до 65 лет. Травмы в быту получили 52 человека, на производстве 27 пострадавших.
Время от момента травмы до оперативного вмешательства составляло от 1 до 5 суток.
Достаточно позднее обращение за помощью в специализированное отделение объясняется тем, что:
- Больной недооценивает серьезность повреждения;
- Ошибки при диагностике повреждений сухожилий разгибателя ногтевой фаланги пальцев кисти на догоспитальном этапе.
В специализированном отделении для уточнение диагноза и определения дальнейшей тактики лечения всем пострадавшим проводилось рентгенологическое исследование проксимального межфалангового сустава.
У большинства больных отрыв сухожилия от ногтевой фаланги происходил изолированно, в ряде случаев сухожилие отрывалось с косным фрагментом основания ногтевой фаланги. Всем пострадавшим с отрывом сухожилия с косным фрагментом проводилась открытая пластика сухожилия с фиксацией или удаления косного фрагмента, так как в послеоперационном периоде косный фрагмент выступает как инородное тело и блокирует сустав.
Абсолютными показаниями к подкожной пластике сухожилия и разгибателя ногтевой фаланги пальцев кисти является:
1. Ранние сроки госпитализации - до 5 суток;
2. Изолированный отрыв сухожилия разгибателя от ногтевой фаланги, без косного фрагмента. На базе ГБ № 4 в отделении хирургии кисти с 1999 года использована методика оперативного лечения подкожного повреждения сухожилий разгибателей ногтевых фаланг пальцев кисти (Нам А.Б. с соавт. 2000).
Техника операции разгибателя ногтевой фаланги:
Недостатками этого метода являются: трансартикулярная фиксация спицей проксимального межфалангового сустава, что в ряде случаев негативно отражается на функции последнего. В послеоперационном периоде у 15% больных развивались артрозы и лигатурные свищи.
Проанализировав накопленный опыт и изучив отдаленные результаты, методика подкожной пластики была усовершенствована.
Предлагаемая техника оперативного вмешательства: ногтевую фалангу фиксировали в положении гиперразгибания, минификсатором из кистевого набора Г.А.Илизарова. Через апекальную часть ногтевой фаланги интрамедулярно проводили спицу до основания ногтевой фаланги . Сустав при этом не блокировали. У основания средней фаланги транерссально, параллельно друг другу проводили две спицы, последние загибали и фиксировали репонирующим блоком, через который проводили загнутый конец спицы от ногтевой фаланги в положении гиперразгибания и закрепляли фиксирующим винтом. Выполняли армирование сухожилия разгибателя нитью, концы которой выводили на ногтевую пластину и на марлевом шарике в состоянии натяжения связывали между собой.
Больных выписывали из стационара по ликвидации отека и купированию болевого синдрома через 3 - 5 суток.
Сроки блокирования проксимального межфалангового сустава составляли 5 недель, подвесной съемный шов снимали через 4 недели. После снятия репонирующего блока и удаления спиц проводили комплексное физиотерапевтическое лечение.
Отличительными этапами восстановления сухожилий разгибателей ногтевых фаланг пальцев кисти являются следующие:
- Операция выполняется подкожно;
- Проводится мобилизация и подтягивание сухожилия к ногтевой фаланге;
- Простота выполнения и косметический эффект;
- Экономическая привлекательность (кратковременное пребывание больного в стационаре);
- Высокая эффективность при минимальных осложнениях;
- Отсутствие после операционном периоде артрозов и лигатурных свищей.
Результаты лечения в сроки от 1,5 месяцев до 1 года расценивали как хорошие и удовлетворительные.
Осложнения при предлагаемой методики наблюдались у 8 (6%) пострадавших в виде:
- Аллергическая реакция на металл 1 пациент;
- Аллергическая реакция на шовный материал (шелк) 2 пациента;
- Несостоятельность сухожильного шва 2 пациента;
- Нагноение в местах выхода спиц и шовного материала 3 пациента (в связи с отсутствием в после операционном периоде после выписке из стационара должного ухода).
Положительные результаты у 94% пациентов свидетельствует об эффективности тактике оперативного лечения, закрытых повреждений сухожилии разгибателей ногтевых фаланг пальцев кисти.
Таким образом, способ подкожной пластики сухожилия разгибателя ногтевой фаланги пальцев кисти является перспективным и может быть рекомендованной для широкого практического применения.
При лечении околосуставных переломов и вывихов для обездвижения отломков и во избежание рецидива вывиха применяется трансартикулярная фиксация отломков (В.Б. Сосар, 1966; А.В. Каплан, 1966; Г.И. Лаврищева, 1969; С.М. Мананов, 1969; Н.П. Абельцев, 1971, и др.). Экспериментальные исследования и клинические наблюдения показывают, что при проведении тонких спиц через хрящ на непродолжительное время (около 3-4 нед) и удалении их хрящ регенерирует и функция сустава не нарушается. Проведение спиц должно осуществляться в строго асептических условиях. При оставлении спиц над кожей необходимо постоянно проводить туалет в области входа спицы. Если возникают воспалительные явления, спицу необходимо удалить. Для предупреждения миграции спицу надо загнуть. Из других осложнений при этом методе наблюдаются переломы спиц, которые можно предупредить тщательной внешней иммобилизацией соответствующего сустава.
Удачная репозиция отломков и хорошая их обездвиженность не во всех случаях ведет к заживлению перелома. Одной из причин замедленной консолидации являются существенные изменения, происходящие в организме человека в результате повреждения, а также различные заболевания (диабет, дисбактериоз, хронические интоксикации и др.). Помня о патогенезе травматической болезни, следует прибегнуть к всевозможным лечебным мерам, способствующим коррекции нарушенных функций организма, независимо от величины сломанной кости.
Диета. Учитывая значительное усиление процессов катаболизма в посттравматическом периоде и то, что восполнение белков, витаминов, микроэлементов и минеральных веществ идет не только за счет внутренних, ресурсов, но и активно пополняться за счет рационального питания, пища должна быть разнообразной, легкоусвояемой, полноценной по калорийности и составу. Мясо, рыба, яйца, свежие овощи и фрукты необходимо включать в рацион пострадавшего.
В первые дни после травмы происходит повышение уровня сахара в крови, поэтому следует ограничить поступление его извне.
Медикаментозная терапия должна быть патогенетически обоснованной. Так, в остром периоде травмы показано назначение обезболивающих средств. В первую неделю назначают наркотические препараты: промедол, омнопон, морфин. Причем, чем тяжелее травма, тем значительнее доза обезболивающих средств. В первые три дня после травмы назначают не менее 3-4-х инъекций в сутки. Необходимо помнить, что болевой синдром при переломах устраняется в течение 7-10 дней и дальнейшее применение наркотиков нецелесообразно и чревато развитием пристрастия. Поэтому, учитывая степень травмы, суточную дозу уменьшают и заменяют инъекциями анальгина и баралгина, на которые и переходят к 8-10-му дню (если сохраняется болевой синдром).
Наркотические препараты назначает врач. Он же делает запись в истории болезни с указанием вещества, дозы и времени введения. Врач обязан контролировать правильность списания наркотических средств средним медицинским персоналом.
Посттравматическую гипопротеинемию восполняют диетой и введением препаратов аминокислот (метионин, глютаминовая кислота и т.д.), альбумина, сухой или нативной плазмы, белковых кровезаменителей (казеина гидролизат, аминопептид, аминокровин и др.). Назначение белковых препаратов показано первые 2 недели.
Истощение в организме ресурсов витаминов в результате травмы корригируют назначением аскорбиновой кислоты, витаминов Р, В, В12. Последний активно участвует в биосинтезе метионина и стимуляции нервов. Насыщением организма витаминами не следует пренебрегать, поскольку они служат строительным материалом ферментов.
Для восстановления биохимических процессов и нормализации энергетического обмена назначают АТФ.
Для стимуляции нервно-мышечного аппарата в период оссификации костной мозоли используют комплекс препаратов в следующем чередовании: витамин Bt по 1 мл внутримышечно и порошок дибазола по 0,008 два раза в сутки в течение 10 дней, затем па протяжении такого же срока инъекции 0,05% раствора прозерина по 1 мл подкожно; а потом вновь проводят десятидневный курс лечения витамином В1 и дибазолом.
Начиная с 10-15 дня после травмы целесообразно назначение препаратов кальция: 10% раствора хлорида кальция или глюконата кальция внутрь в течение 10-14 дней.
Благоприятное действие на процесс репаративной регенерации оказывают биогенные стимуляторы; алоэ, ФИБС, стекловидное тело.
Лечебная гимнастика общеукрепляющего типа, а также для симметричных участков неповрежденной конечности неотъемлема от комплекса общей терапии. Она способствует активизации больного, стимулирует работу жизненно важных органов, улучшает кровообращение и обменные процессы в месте повреждения. Гимнастические упражнения начинают при отсутствии общих противопоказаний в максимально ранние сроки, со 2-3-го дня после травмы.
Физиотерапия, как метод общего лечения, укрепляет организм (закаливание, солнечные и воздушные ванны), а раздражение симметричных и сегментарных участков тела благоприятно воздействует на репаративиую регенерацию. Для этого назначают массаж и ультрафиолетовое облучение здоровой конечности и сегментарно, в межлопаточную или поясничную область - лекарственный электрофорез; кальция, фосфора, поливитаминов.
Оксигенобаротерапия - способ лечения повышенным давлением кислорода. Чрезвычайно перспективен при тяжелых травмах, сопровождающихся угнетением функции жизненно важных органов и развитием локальной или тотальной гипоксии. Показан при черепно-мозговой травме, повреждении грудной клетки с нарушением внешнего дыхания, массивной невосполненной кровопотере, шоке, реплантации оторванной конечности, при массивных разрушениях мягких тканей конечности или повреждении сосудистого пучка, при замедленной консолидации, при инфицированных и многих других травмах.
Гипербарическая оксигенация показана при переломах как в острой стадии, так и на протяжении заживления перелома.

Проксимальный межфаланговый сустав (далее – ПМФС) II-IV (малых) пальцев стопы наиболее часто является объектом вмешательств при фиксированной молоткообразной деформации [1; 2]. При этом артродез ПМФС впервые предложил R. Soule еще в 1910 году. Автор использовал подошвенный доступ, а для фиксации пальца в правильном положении накладывал гипсовую шину по его тыльной поверхности. В 1917 году R. Jones предложил при артродезе ПМФС тыльный доступ, а в послеоперационном периоде фиксировать корригированный палец повязкой. И только в 1940 году R. Taylor для скрепления фаланг корригированного пальца предложил использовать металлическую конструкцию, а именно – трансартикулярную фиксацию спицей Киршнера [3]. Данный метод фиксации при коррекции деформаций малых пальцев стоп наиболее часто используется среди практикующих травматологов-ортопедов до наших дней [4]. Однако данный метод обладает серьезными недостатками, а именно: повреждением интактных смежных суставов при проведении спицы, риском несращения в зоне артродеза, формированием остаточных или рецидивных деформаций, частым инфицированием области выхода спицы, и требует регулярных визитов в лечебно-профилактические учреждения (далее ЛПУ) для перевязок [4; 5]. Таким образом, разработка метода лечения, снижающего травматичность хирургических манипуляций, длительность реабилитационного периода и зависимость пациента от ЛПУ является важной задачей современной травматологии и ортопедии. В связи с перечисленными причинами в последнее десятилетие все большую популярность завоевывают интрамедуллярные фиксаторы для скрепления фаланг малого пальца стопы при артродезе ПМФС [6; 7].
Цель данного исследования – проведение сравнительной оценки результатов лечения пациентов с фиксированной молоткообразной деформацией второго пальца стопы, которым выполняли артродез ПМФС с использованием интрамедуллярного имплантата.
Материалы и методы исследования. Проведен ретроспективный анализ хирургического лечения 60 пациентов (3 (5,0%) мужчины, 57 (95,0%) женщин, средний возраст 60,3 ± 4,7 года) с Hallux valgus (HV) 3 степени (по шкале Манчестер) и фиксированной молоткообразной деформацией второго пальца стопы, прооперированных на базе Новосибирского НИИТО им. Я.Л. Цивьяна в 2015-2017 годах. Все пациенты разделены на две группы (группа исследования и группа сравнения), отличающиеся методом фиксации исправленного второго пальца. В исследуемую группу вошло 30 человек (1 (3,33%) мужчина и 29 (96,67%) женщин, средний возраст 57,3±12,3 года), пациентам выполнялся артродез ПМФС с использованием интрамедуллярного имплантата Pro-Toe VO в сочетании с плантарной капсуло-лигаментопластикой второго плюснефалангового сустава (далее ПФС). В группу сравнения вошли 30 пациентов (2 (6,67%) мужчины и 28 (93,33%) женщин, средний возраст 58,5±5,1 года), которым выполнена операция проксимального межфалангового артродеза с трансартикулярной фиксацией спицей Киршнера. Для исправления HV у 55 (95,0%) пациентов обеих групп использовали метод корригирующего артродеза первого плюснеклиновидного сустава с внутренней фиксацией, а в 5 (5,0%) случаях применяли оригинальный способ В.В. Епишина [9]. По показаниям коррекция деформации первого луча у 15 (25%) пациентов обеих групп дополнялась остеотомией основной фаланги первого пальца по Акин.
Рентгенологический метод. Всем пациентам проводилась рентгенография обеих стоп в прямой и боковой проекциях в опоре до операции, через 6 недель и 1 год после операции. Для оценки деформаций II пальца стопы определяли значения угловых деформаций на уровне плюснефалангового и межфаланговых суставов в сагиттальной и фронтальной плоскостях. Ключевыми показателями молоткообразной деформации являются величины плюснефалангового и проксимального межфалангового углов второго луча стопы в боковой проекции (рисунок 1).
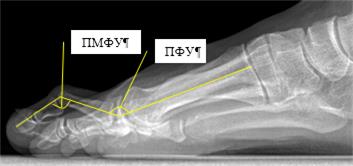
Рис. 1. Боковая рентгенограмма стопы, выполненная под нагрузкой: определяется молоткообразная деформация второго пальца, графически отмечены плюснефаланговый (ПФУ = 125°) и проксимальный межфаланговый (ПМФУ = 145°) углы второго луча стопы
По показаниям у 25% всех пациентов обеих групп коррекцию деформации первого луча дополняли остеотомией основной фаланги 1 пальца стопы, с внутренней фиксацией винтом. Для коррекции фиксированной молоткообразной деформации второго пальца стопы использовали операцию артродеза ПМФС. Выполняли тыльный линейный разрез с центром над ПМФС. Послойно рассекали кожу, подлежащие мягкие ткани, выделяли сухожильное расширение длинного и короткого разгибателей второго пальца. Обнажали ПМФС, производили обработку суставных поверхностей. Пациентам группы сравнения устанавливали второй палец в анатомическое положение и проводили трансартикулярную фиксацию спицей Киршнера. Пациентам группы исследования выполняли фиксацию проксимальной и средней фаланги имплантатом интрамедуллярной системы фиксации Pro-Toe VO согласно технологии. Однако у всех пациентов группы исследования сохранялась деформация на уровне ПФС, для коррекции которой проводили восстановление его подошвенных капсуло-лигаментарных структур. Для этого выполняли подошвенный линейный разрез над головкой второй плюсневой кости, рассекали кожу, подкожную жировую клетчатку, синовиальное влагалище сухожилий сгибателей второго пальца рассекали продольно, сухожилия отводили медиально, обнажая подошвенную пластинку второго ПФС. Определяли тип и локализацию ее повреждения согласно анатомической классификации C. Neer [10]. Проводили капсуло-лигаментопластику с восстановлением подошвенной пластинки одним из способов (формирование дубликатуры, клиновидное иссечение с ушиванием дефекта край в край П-образным швом, пластика дефекта подошвенной пластинки местными тканями). Проводили гемостаз, оценку восстановления кровоснабжения пальцев после включения кровотока. Раны ушивали послойно. Накладывали асептическую повязку. В послеоперационном периоде проводили полную разгрузку оперированной стопы 4 недели, затем пациентам разрешали ходить с опорой на оперированную стопу в специализированной разгрузочной обуви в течение еще 2-4 недель, с последующим постепенным включением в опору переднего отдела стопы. Всем проводили реабилитационное лечение под контролем физиотерапевта и инструктора ЛФК. Удаление спицы Киршнера пациентам группы сравнения выполняли через 6 недель.
Статистический метод. Статистическая обработка проводилась с помощью программы IBM SPSS v.21.0. Результаты исследования представлены в виде описательных статистик. Для оценки статистической достоверности значимости различий средних использовали непараметрический критерий Манна – Уитни. Принятый пороговый уровень значимости альфа был равен 0,05. Для окончательной оценки результатов анализировали изменение клинических, рентгенологических и функциональных показателей в динамике при поступлении и через 1 год после операции. Интегральная частота клинических исходов лечения была оценена на основании классификационных признаков (таблица 1).
Клинические критерии исходов лечения
- Безболезненная стопа, позволяющая носить стандартную обувь (AOFAS 75-100 баллов).
Читайте также:


