Транспозиция бугристости большеберцовой кости операция
а) Стабильность бедренно-надколенникового сустава обеспечивается динамическими и пассивными мягкотканными, а также костными структурами:
• Статическими мягкотканными стабилизаторами считаются медиальный комплекс, включающий медиальную бедренно-надколенниковую связку, связку между сухожилием медиальной головки четырехглавой мышцы и бедром и медиальный удерживатель надколенника, а также аналогичные латеральные структуры
• Динамическими мягкотканными стабилизаторами являются четырехглавая мышца, которая прикрепляется к верхнемедиальной и верхнелатеральной поверхности надколенника
б) Первичным стабилизирующим фактором является геометрия суставных поверхностей, в частности медиального и латерального гребней блока мыщелка бедра, за счет которых надколенник сохраняет центральное положение при сгибании коленного сустава
в) На эти местные анатомические особенности оказывает влияние ось конечности в целом, обеспечивающая необходимые угловые и ротационные взаимодействия, способствующие стабилизации надколенника
г) Квадрицепс-угол (Q-угол) — это угол, образованный векторами движения сухожилия надколенника и четырехглавой мышцы в положении полного разгибания коленного сустава. Чем больше значение этого угла, тем сильней тенденция к латеральному смещению надколенника и выше вероятность развития нестабильности надколенника
д) Медиализация бугристости большеберцовой кости уменьшает Q-угол и тем самым снижает вероятность латерального вывиха надколенника
е) В результате взаимодействия сил, возникающих в результате натяжения сухожилия надколенника и сокращения четырехглавой мышцы, возникает значительная результирующая сила, вектор которой направлен назад
ж) Перемещение бугристости большеберцовой кости вперед изменяет положение сухожилия надколенника в сагиттальной плоскости и уменьшает силу контактного взаимодействия в бедренно-надколенниковом суставе при любом угле сгибания в коленном суставе
з) Антеромедиализация бугристости большеберцовой кости основана на применении обеих описанных механических концепций с целью уменьшить тенденцию к латеральному вывиху надколенника, снизить контактные нагрузки в бедренно-надколенниковом сочленении и относительно разгрузить нижний полюс и латеральную фасетку надколенника
и) Спорные вопросы при выборе показаний:
• Дистальные реконструктивные вмешательства могут быть весьма эффективным инструментом у пациентов с рецидивирующей нестабильностью надколенника и костными аномалиями. Клинические эффекты в отношении купирования болевого синдрома у пациентов с пателлофеморальным артрозом или болезненными деформациями являются менее предсказуемыми
Обследование и лучевая диагностика перед остеотомией бугристости большеберцовой кости (антеромедиализацией и дистализацией)
б) Стандартное рентгенологическое обследование включает рентгенограммы в прямой (переднезадней) проекции, в туннельной проекции, в боковой проекции при сгибании до 30° и аксиальных проекциях при сгибании 30° и 45°
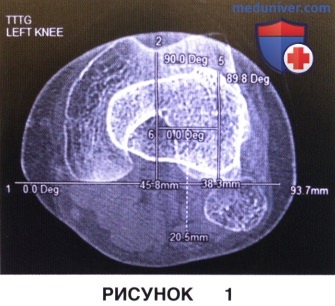
в) Компьютерная томография используется для оценки подвывиха и наклона надколенника, а также морфологии блока мыщелка бедра (латеральный блоковый гребень) и количественной оценки необходимой латерализации бугристости большеберцовой кости, для чего используется такой параметр, как расстояние между бугристостью и блоковой бороздой
г) Динамическая КТ, если возможно проведение такого исследования, позволяет оценить характер имеющегося малтрекинга надколенника
д) Магнитно-резонансная томография позволяет увидеть внутрикостные кровоизлияния, хондральные повреждения, сопутствующую патологию менисков и связок коленного сустава.
Хирургическая анатомия
а) Сухожилие надколенника прикрепляется к проксимальной части большеберцовой кости в области ее бугристости
б) В области проксимального межберцового сочленения есть риск ятрогенного повреждения передней большеберцовой артерии и глубокого малоберцового нерва
в) Подколенная артерия и вена проходят вдоль задней поверхности проксимального отдела большеберцовой кости, поэтому существует риск их перфорации бикорти-кальными винтами в случае, если они будут слишком длинными
г) Кпереди от подколенной мышцы и непосредственно на задней поверхности большеберцовой кости может располагаться аберрантная передняя большеберцовая артерия. Она наблюдается примерно у 1% пациентов и может быть при этой операции повреждена.
Положение пациента
а) Операция выполняется в положении пациента на спине
б) Во время артроскопического этапа операции возможно использование вертикального упора для бедра, который затем можно удалить.
в) Ошибки укладки пациента
г) Ошибки укладки пациента:
• При антеромедиализации бугристости большеберцовой кости риск послеоперационного перелома выше по сравнению с изолированной медиализацией
д) Нюансы техники:
• Валик под дистальной частью бедра оптимизирует доступ к коленному суставу. Если вы используете такой валик, он должен располагаться выше уровня суставной щели, чтобы сосудисто-нервные образования отдалялись от большеберцовой кости и не были скомпрометированы при введении фиксирующих винтов
е) Спорные вопросы техники:
• Антериоризация бугристости уменьшает контактные нагрузки в дистальной части бедренно-надколенникового сустава, однако увеличивает нагрузки в его проксимальной части, поэтому она относительно противопоказана при обширных хондральных повреждениях проксимальной части надколенника
Редактор: Искандер Милевски. Дата публикации: 2.4.2020
Привычный вывих надколенника. Лечение привычного вывиха, диагностика, жалобы и реабилитация после операции.
Одной из основных опор надколенника является наружный мыщелок бедра. Если посмотреть на сустав в положении сгибания под углом в 135° в тангенциальной проекции, то наружный мыщелок располагается выше внутреннего на 1 см. Такое возвышенное положение мыщелка предохраняет надколенник от наружного смещения.
Считается, что дисплазия мыщелка является одним из серьёзных факторов, предрасполагающих к вывиху. На практике дисплазия встречается редко, чаще наблюдается мнимая дисплазия за счет некоторой внутренней ротации бедра, которая нивелирует повышенное положение мыщелка.
Специалисты связывают развитие привычного вывиха и выбор операции, предпринимаемой для его устранения, с величиной угла Q. В норме он составляет 11°. Угол Q можно рассматривать в качестве шаблона правильности направления действий разгибательного аппарата.
При вальгусной деформации коленного сустава угол значительно увеличивается, поэтому такая деформация является фактором, предрасполагающим к наружному вывиху надколенника. Вальгусная деформация в подтаранном суставе создаёт внутреннюю ротацию голени, которая существенно влияет на стабильность надколенника.
Важное значение имеет форма и соотношение размеров фасеток надколенника. В норме соотношение размеров наружной и внутренней фасеток 3:2, и при уменьшении размеров наружной фасетки также возрастает тенденция к наружному смещению.
От расположения бугристости зависит величина угла Q, и латеропозицию её также следует относить к предрасполагающим к вывиху факторам.
Помимо костных структур ведущую роль в стабильном положении надколенника играют мягкотканные стабилизаторы. К ним относят:
- ЧГМ (четырёхглавая мышца бедра) – оказывает большое влияние на пателлофеморальный сустав. Важна не только сила и эластичность этой мышцы, но и углы, под которыми прикрепляются все четыре головки по отношению к продольной оси конечности.
- Внутренняя косая мышца бедра – от направления её волокон во многом зависит стабильность надколенника, так как чем больше угол прикрепления волокон этой мышцы к внутреннему краю надколенника, тем сильнее её роль в качестве динамического стабилизатора.
- Медиальная пателломенисковая связка – обеспечивает почти 13% защиты при сдвигающих силах.
- Медиальный пателлотибиальный и пателломенисковый связочный комплекс – важнейший вторичный стабилизатор надколенника.
- Высокое положение надколенника
- Дисплазия наружного мыщелка бедра
- Гипотрофия внутренней широкой мышцы
- Латерализация бугристости
- Вальгусная деформация сустава
- Гипертрофия наружной головки четырехглавой мышцы бедра
- Генерализованная разболтанность связок
Обычно больной сообщает о нескольких эпизодах наружного вывиха (или подвывиха), сопровождающихся острой болью, гемартрозом и отёком различной степени выраженности. Большинство пациентов испытывают чувство страха перед возможностью очередного рецидива.
Так как врождённые анатомические аномалии почти всегда носят двусторонний характер, необходимо проводить исследование обоих суставов. Оно может проводиться лежа, стоя, сидя и при ходьбе. Стоя легче определить даже незначительную степень вальгусной деформации, внутреннюю ротацию бедра, деформации стопы. Сидя проверяется сила разгибания голени, устанавливается положение надколенника, возможно измерение угла Q.
Появление боли при сопротивлении активному разгибанию голени, наряду с крепитацией, свидетельствует о дегенеративных изменениях в надколеннике.
Тест наклона проводится в положении полного разгибания и расслабления ЧГМ. Исследователь приподнимает наружный край надколенника, оказывая давление спереди назад на медиальный край. Надколенник не должен при этом смещается из блока.
В положении лежа проводятся тесты для определения гипермобильности надколенника вверх, вниз и вбок. В последнем случае надколенник не должен смещаться более чем на половину его ширины.
Помимо стандартных проекций, рекомендованы различные косые, направленные для оценки задней поверхности надколенника, угла наклона и получения горизонтального изображения надколенника.
- Аксиальная проекция – можно определить патологический наклон надколенника кнаружи, состояние хрящевой поверхности надколенника, и конгруентность пателлофеморального сустава.
- Боковая проекция – определение высокого или низкого положения надколенника, глубины межмыщелковой борозды.
Стандартная рентгенограмма в переднезадней проекции полезна для оценки положения надколенника, состояния центров дополнительной оссификации и выявлений дегенеративных изменений в бедренно-большеберцовом суставе.
При привычном вывихе надколенника показано оперативное лечение. Существует более 100 оперативных методик. Выбор метода оперативного лечения должен быть тщательно спланирован и зависит от угла Q, от величины соотношения длины надколенника и его связки, от наличия и степени выраженности дегенеративных изменений хряща надколенника, от возраста пациента.
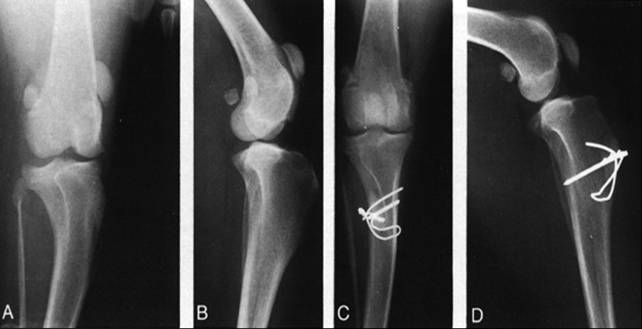
После операции Krogius (сочетает в себе наружный release с укорочением медиального отдела фиброзной капсулы) рекомендуется иммобилизация в циркулярной гипсовой повязке или глубокой лонгете на 4-5 недель. После операции транспозиции бугристости большеберцовой кости сроки иммобилизации увеличиваются до 6 недель.
Изобретение относится к медицине, в частности к травматологии и ортопедии, и может быть использовано при артропластике коленного сустава или металлоостеосинтезе костей, образующих коленный сустав.
Основной задачей хирургического доступа в сложных случаях первичной или при ревизионной артропластике коленного сустава является сохранение целостности разгибательного аппарата коленного сустава [1], так как нарушение его непрерывности, например отрыв связки надколенника, является тяжелейшим осложнением, нарушающим в дальнейшем нормальную кинематику коленного сустава и приводящим к неудовлетворительным функциональным результатам.
Способом, выбранным в качестве аналога, является способ остеотомии и фиксации бугристости большеберцовой кости для доступа в коленный сустав [5, 8]. Способ заключается в том, что бугристость большеберцовой кости отсекают в плоскости, близкой к фронтальной, а после основного этапа операции, потребовавшей расширенного доступа к коленному суставу, фрагмент бугристости большеберцовой кости укладывают на ее ложе и фиксируют одним винтом или лавсановыми трансоссальными швами с последующей гипсовой иммобилизацией до консолидации зоны остеотомии.
Недостатками вышеуказанного способа являются следующие.
1. Нет обеспечения должной прочности соединения остеотомированного костного фрагмента с ложем.
2. Применение кортикального или спонгиозного винта создает лишь временную компрессию в зоне перелома. По мере развития рарефикации костной ткани эта компрессия ослабевает, что в значительной мере ухудшает условия течения регенераторного процесса.
3. Отсутствие должной стабильности, постоянная микроподвижность в зоне выполненной остеотомии препятствует ее регенерации и в конечном итоге может служить причиной формирования ложного сустава.
4. При нарушении консолидации остеотомированного фрагмента бугристости большеберцовой кости, его фрагментации при проведении винтов или иных причинах, способных вызвать в конечном итоге функциональную несостоятельность разгибательного аппарата коленного сустава, развивается значимое нарушение биомеханики всей нижней конечности.
6. Низкий уровень первичной фиксации требует применения внешней иммобилизации, которой, как правило, является гипсовая задняя лонгета. Длительный срок иммобилизации при данном оперативном вмешательстве, составляющий порядка 6-8 недель, в последующем может приводить к развитию тяжелых постиммобилизационных контрактур, сводящих на нет результаты основного этапа реконструктивной операции на коленном суставе.
Однако указанный способ имеет следующие недостатки:
- он не обеспечивает должной прочности соединения остеотомированного костного фрагмента с ложем;
- использование кортикальных винтов не может обеспечить достаточную компрессию в области их введения, так как при их применении в конечном итоге происходит ремоделирование костной ткани в области головок винтов и компрессирующие силы уменьшаются, снижая эффективность произведенного первично остеосинтеза.
Таким образом, авторы поставили задачу создать способ фиксации бугристости большеберцовой кости после ее остеотомии при выполнении доступа к коленному суставу, лишенный вышеперечисленных недостатков.
Результат изобретения достигается за счет того, что бугристость репонируют и на ее переднюю поверхность по анатомической оси большеберцовой кости укладывают пластину, которую предварительно моделируют с учетом анатомических особенностей бугристости большеберцовой кости, затем в проксимальное и дистальное отверстия пластины вводят сверло и формируют каналы для введения винтов таким образом, чтобы они расходились или сходились в сагиттальной плоскости под острым углом и были взаимопротивоположно направлены во фронтальной плоскости, затем подбирают винты с учетом длины сформированных каналов, вводят в отверстия пластины и проводят в каналы с выведением из них от 1 до 5 мм.
Таким образом, предложенная нами методика фиксации бугристости большеберцовой кости после ее остеотомии при расширенных доступах к коленному суставу обладает существенными отличиями как от аналога, так и от прототипа.
На фигурах изображено следующее.
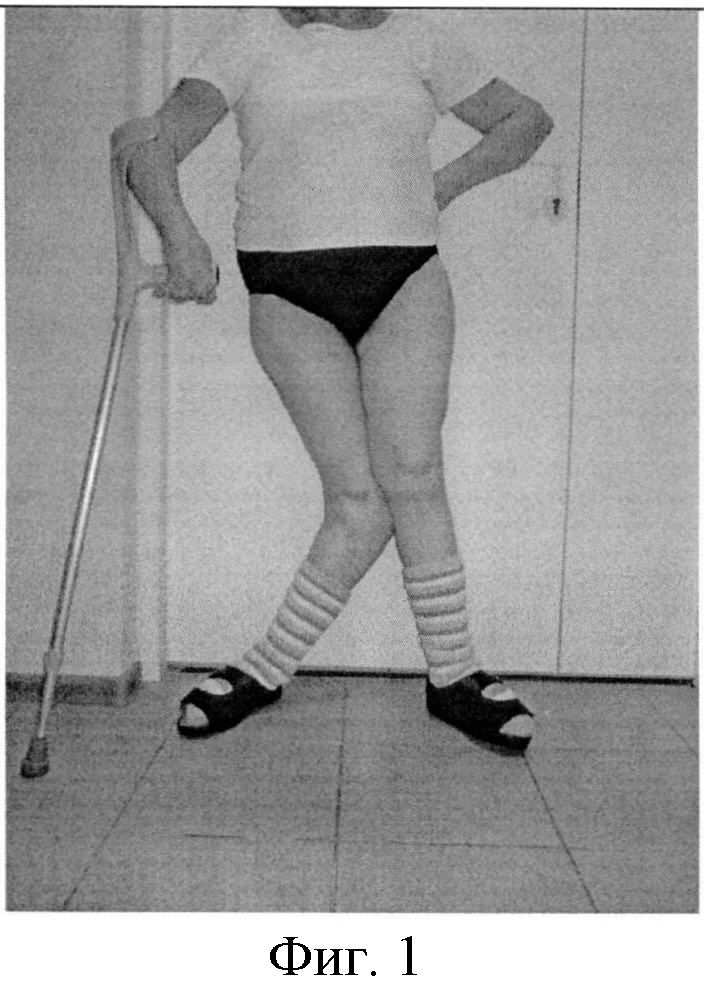
Фигура 1. Фотография коленного сустава пациентки до операции в прямой проекции.
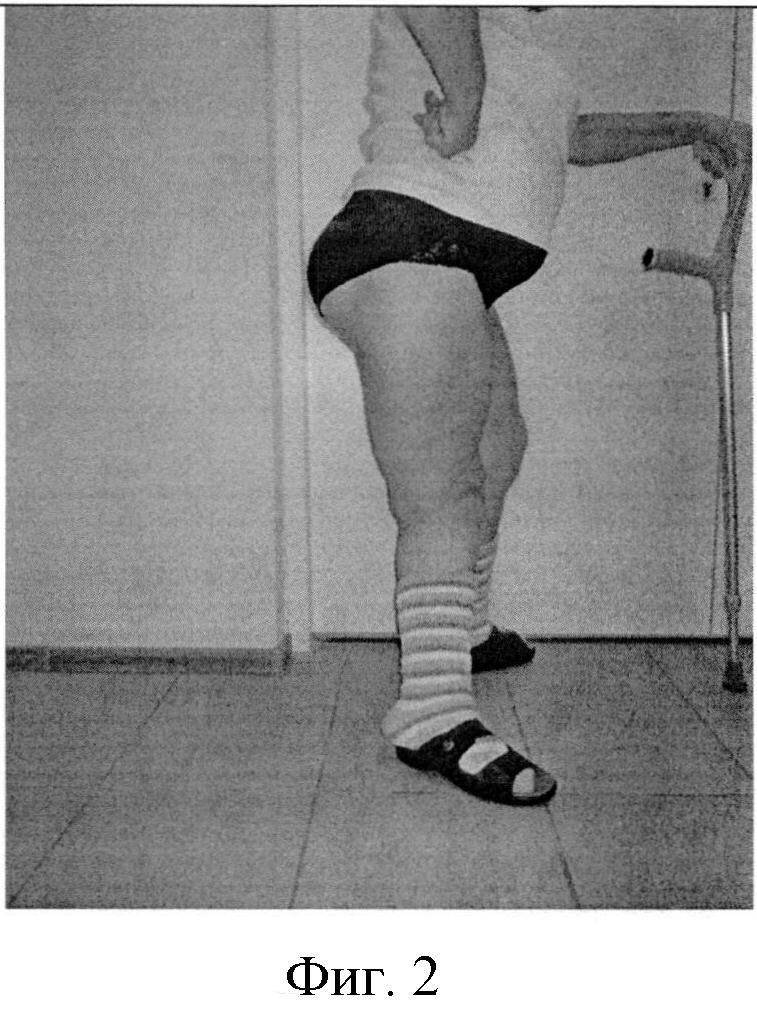
Фигура 2. Фотография коленного сустава пациентки до операции в боковой проекции.
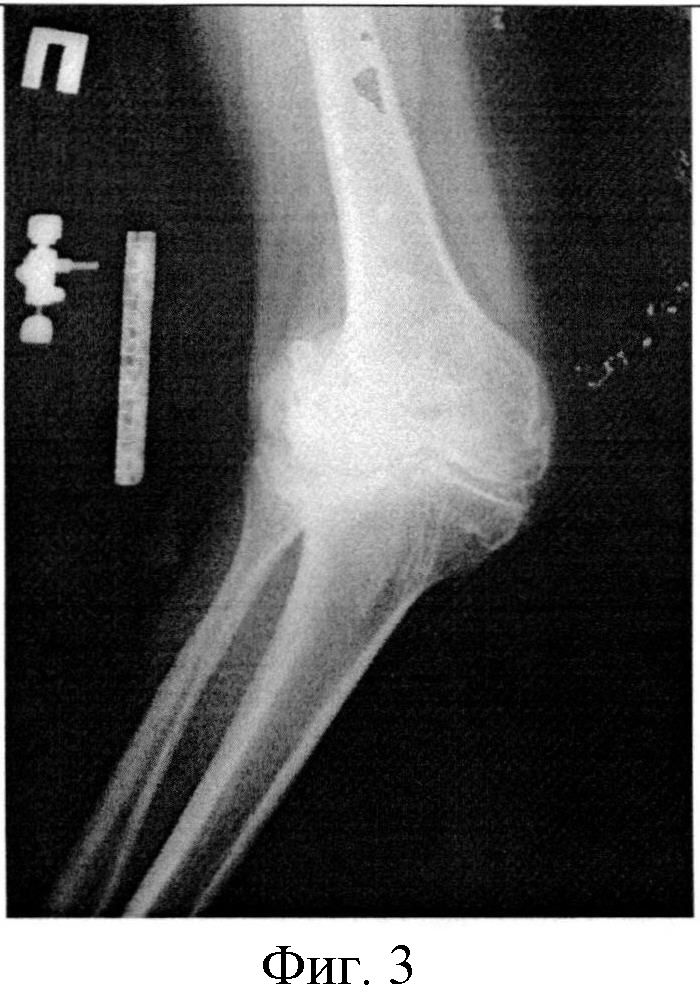
Фигура 3. Рентгенография коленного сустава пациентки в прямой проекции до оперативного лечения.
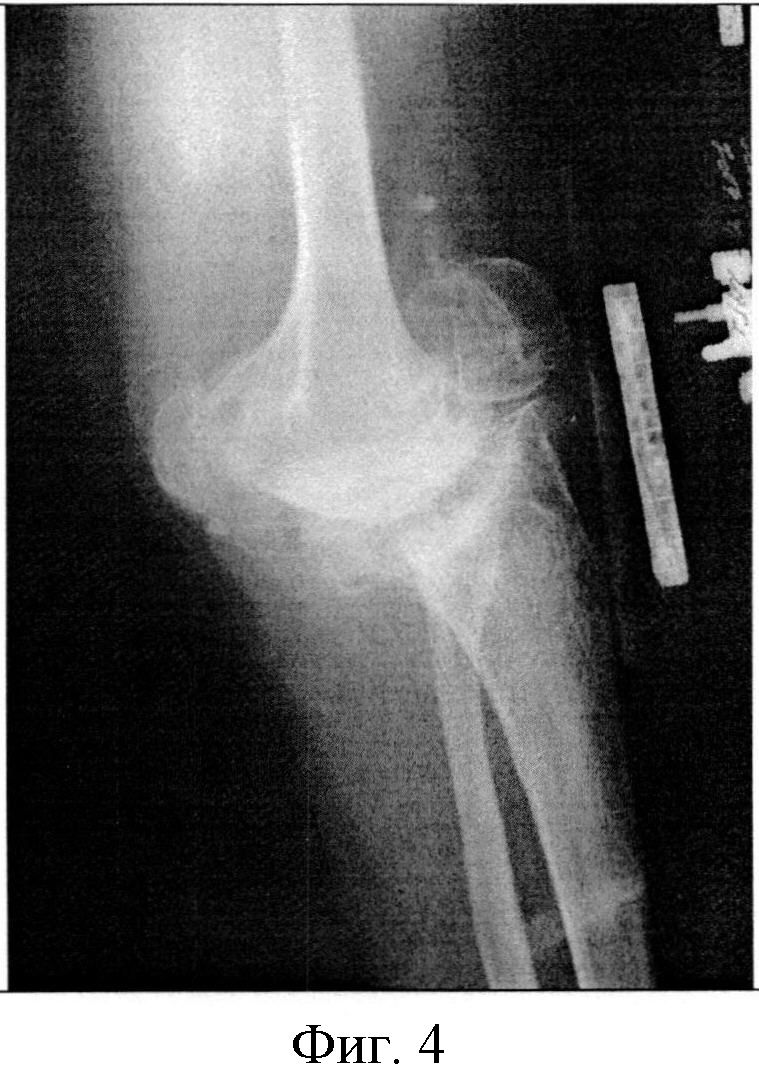
Фигура 4. Рентгенография коленного сустава пациентки в боковой проекции до оперативного лечения.
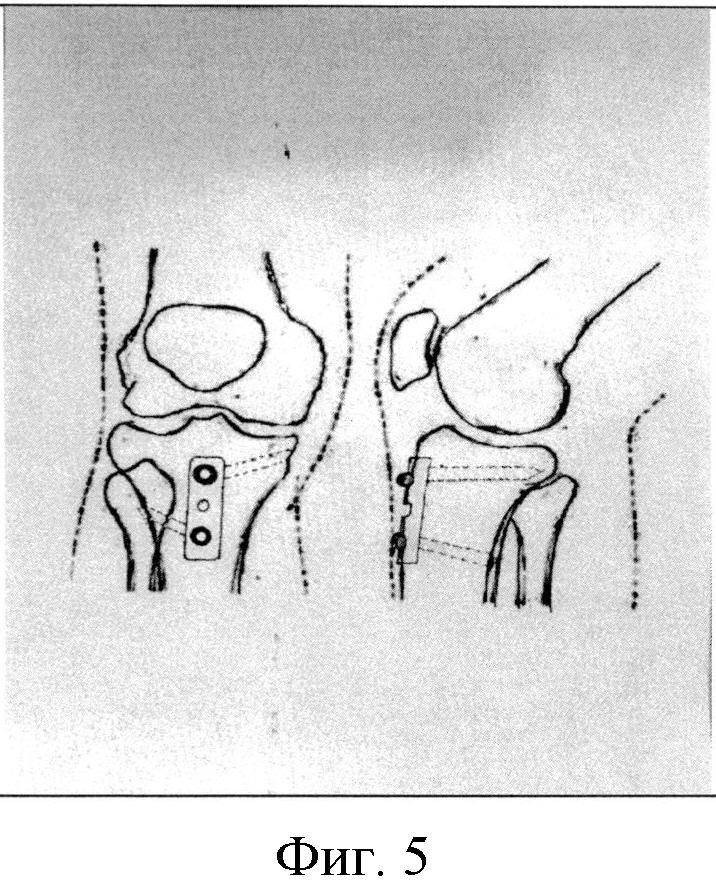
Фигура 5. Схема фиксации остеотомированной бугристости большеберцовой кости в прямой и боковой проекциях.
Фигура 6. Вид операционной раны после проведения остеотомии большеберцовой кости.
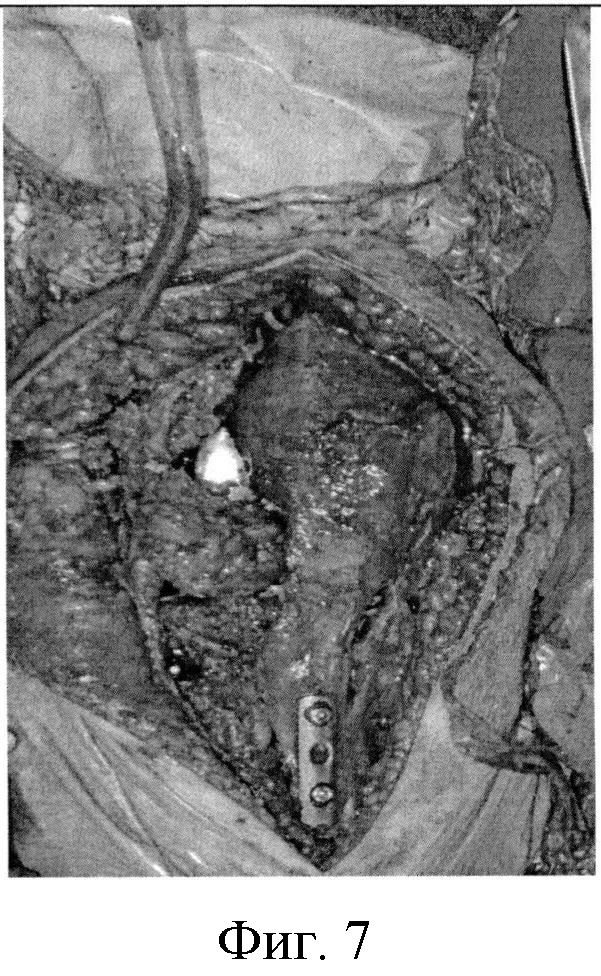
Фигура 7. Вид операционной раны с фиксацией остеотомированной бугристости большеберцовой кости предложенным способом
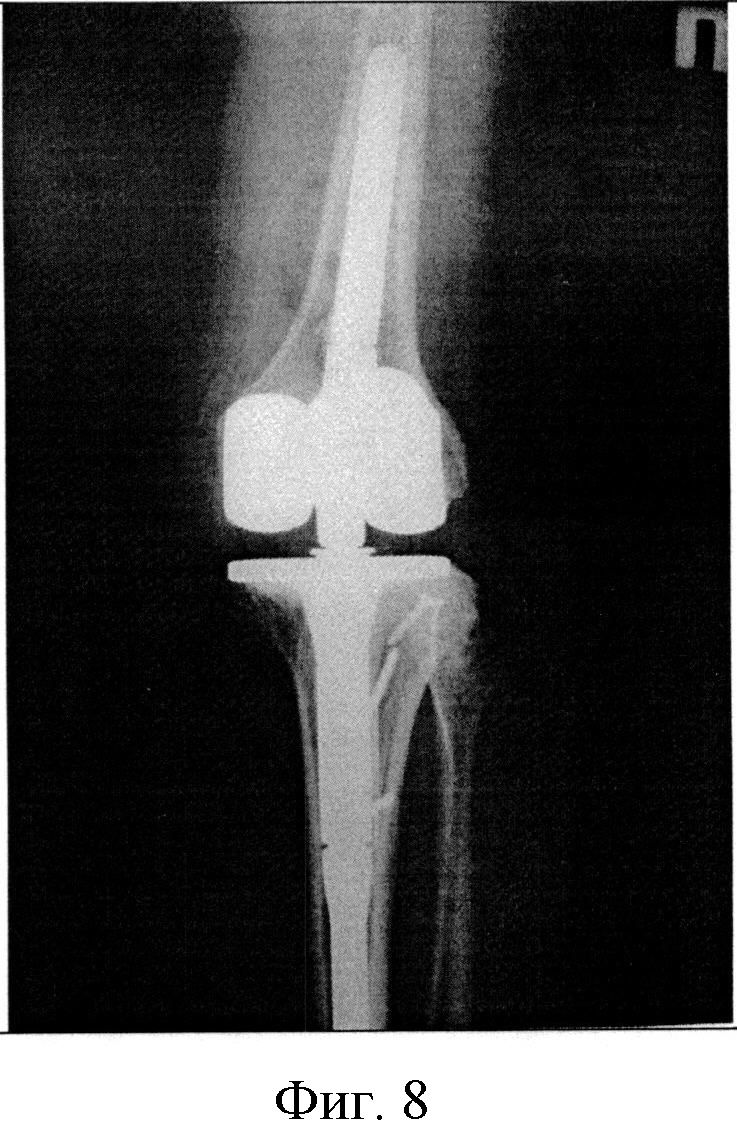
Фигура 8. Рентгенография коленного сустава в прямой проекции в первые сутки после выполненной операции.
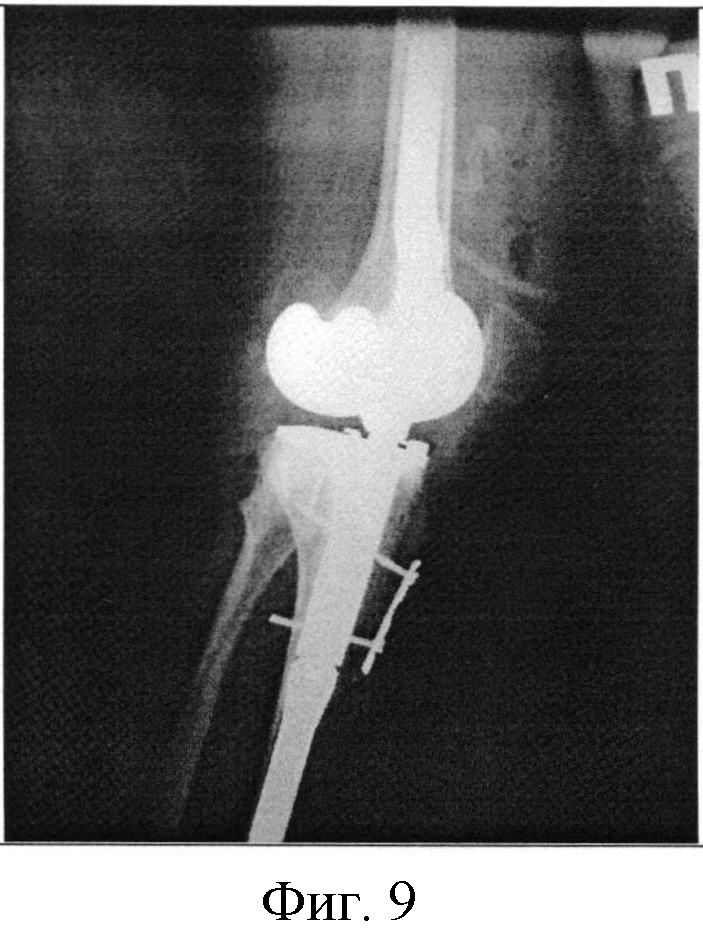
Фигура 9. Рентгенография коленного сустава в боковой проекции в первые сутки после выполненной операции.
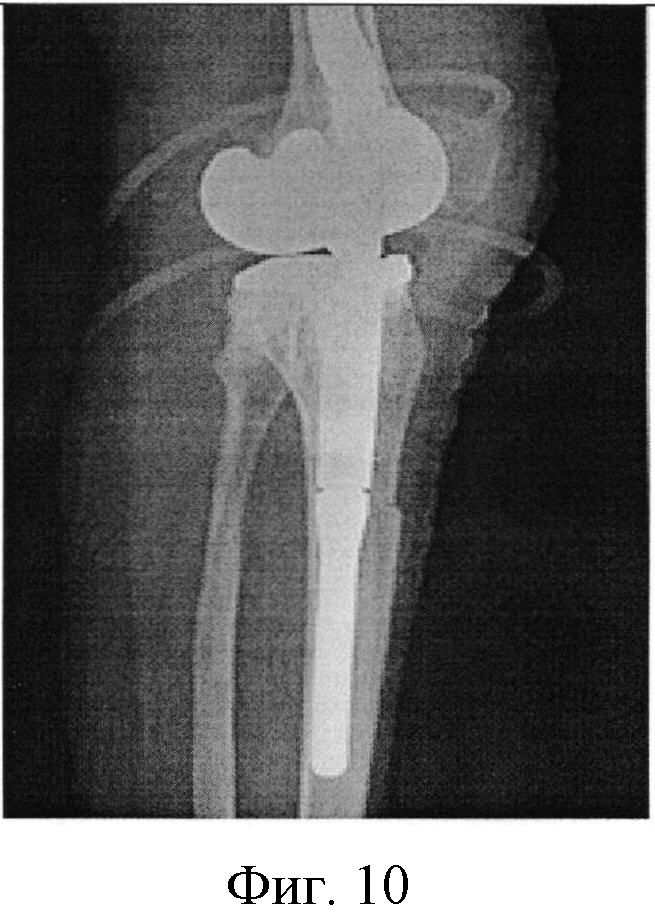
Фигура 10. Рентгенография коленного сустава пациентки через 6 месяцев после выполненной операции (пластина и винты удалены).
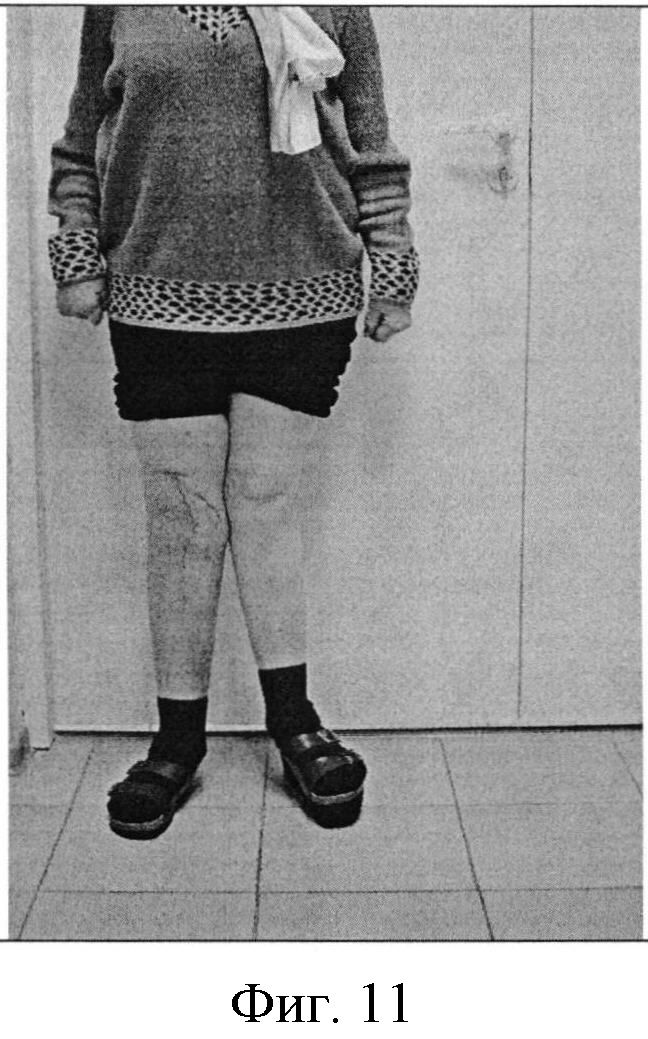
Фигура 11. Фотография коленного сустава пациентки через 6 месяцев после операции в прямой проекции.
Фигура 12. Фотография коленного сустава пациентки через 6 месяцев после операции в боковой проекции.
Предложенный способ осуществляют следующим образом.
Выполняют кожный разрез в области коленного сустава длиной 12-15 см. Характер и локализация кожного разреза зависят от характера существующего поражения коленного сустава: при вальгусной деформации коленного сустава выполняют переднелатеральный доступ, при варусной деформации - переднемедиальный доступ, при ревизионном вмешательстве кожный разрез, как правило, выполняют по старому послеоперационному рубцу с иссечением последнего. Кожный разрез продлевают в дистальном направлении для лучшей визуализации переднего отдела большеберцовой кости и ее бугристости. Посредством сепаровки подкожной жировой клетчатки выполняют доступ к капсуле коленного сустава. Электроножом производят медиальную или латеральную капсулотомию (характер выполнения капсулотомии коленного сустава определяется по указанным выше критериям - в зависимости от типа имеющейся фронтальной деформации на уровне коленного сустава). Производят разметку предполагаемой остеотомии бугристости большеберцовой кости стерильным маркером или электроножом. Бугристость большеберцовой кости осцилляторной пилой остеотомируют блоком в форме прямоугольного параллелепипеда. Выполняют кортикотомию с остеоклазией фрагмента бугристости большеберцовой кости в пределах 6:8 см (длина)×1,5:2 см (ширина), таким образом, чтобы остеотомированный участок остался фиксированным остаточными тканями капсулы сустава (Фигура 6). Размеры участка бугристости большеберцовой кости, подлежащего остеотомии, зависят от степени выраженности бугристости, которая варьирует в достаточно широких пределах в зависимости от пола, роста, конституционального типа [6]. После выполнения основного этапа операции (эндопротезирование коленного сустава, металлоостеосинтез костей, образующих коленный сустав) остеотомированную бугристость большеберцовой кости укладывают на материнское ложе. Далее, непосредственно перед выполнением фиксации костного фрагмента остеотомированной бугристости большеберцовой кости, 1/3 трубчатую пластину на 3 отверстия моделируют во фронтальной и сагиттальной плоскостях с помощью сгибателя накостных пластин из стандартного набора для выполнения остеосинтеза. Моделирование осуществляют с учетом анатомических особенностей передней поверхности проксимального отдела большеберцовой кости и собственно бугристости большеберцовой кости пациента. После чего располагают отмоделированную пластину по передней поверхности указанного костного фрагмента, по анатомической оси большеберцовой кости. Затем через проксимальное и дистальное отверстия пластины в бугристости большеберцовой кости, подлежащей остеосинтезу, и проксимальном метаэпифизе большеберцовой кости формируют каналы для введения винтов сверлом 2,5 мм и метчиком резьбы винтов (Фигура 7) таким образом, чтобы они расходились в сагиттальной плоскости под углом от 40 до 50 угловых градусов (опционально, каналы могут быть сформированы таким образом, чтобы они сходились в сагиттальной плоскости под углом от 40 до 50 угловых градусов) и были взаимопротивоположно направлены во фронтальной плоскости, латерально (проксимальный канал) и медиально (дистальный канал) от длинной оси накостной пластины, также под углом от 40 до 50 угловых градусов (при определении степени отклонения винтов за 0 угловых градусов принята условная линия, проходящая сагиттально через середину длины пластины и перпендикулярная длинной оси накостной пластины (Фигура 5). Формирование каналов в проксимальном метаэпифизе большеберцовой кости вышеуказанным способом позволяет избежать конфликта с ножкой большеберцового компонента эндопротеза.
Далее производят провизорную фиксацию пластины и фрагмента бугристости большеберцовой кости к проксимальному отделу большеберцовой кости, которую осуществляют с помощью стандартного костодержателя из набора для остеосинтеза, бельевой цапки или же накостную пластину и остеотомированный фрагмент удерживает руками ассистент. Пластину фиксируют кортикальными винтами диаметром 3,5 мм со сплошной нарезкой в предварительно сформированные каналы.
Длину винтов, используемых для фиксации накостной пластины к кости, определяют в зависимости от длины сформированных каналов с помощью щупа или стандартного измерителя длины винтов из набора для остеосинтеза, с учетом того, что концы резьбовой части винтов пролабируют кортикальный слой большеберцовой кости в месте выхода каналов в идеальных условиях на 1 мм, но не более чем на 5 мм, что способствует более надежной фиксации винта без повреждения крупных сосудов и нервов, располагающихся в подколенной ямке и по задней поверхности проксимальной трети голени.
Выбранные для остеосинтеза кортикальные винты вводят в отверстия накостной пластины и предварительно подготовленные каналы в проксимальном отделе большеберцовой кости в двух взаимопротивоположных плоскостях (фронтальной и сагиттальной), обеспечивая максимальную стабильность костного фрагмента.
После выполнения этапа фиксации остеотомированного участка бугристости большеберцовой кости в полость коленного сустава устанавливают ПВХ дренаж по Редону, соединяемый после герметизации коленного сустава с дренажной емкостью, послойно отдельными узловыми швами викрилом ушивают капсулу сустава, подкожную жировую клетчатку, отдельными узловыми швами по Донатти полипропиленовой мононитью ушивают кожу.
В ходе операции произвели артротомию правого коленного сустава, остеотомию бугристости правой большеберцовой кости (Фигура 6). После имплантации эндопротеза коленного сустава была произведена репозиция остеотомированной бугристости большеберцовой кости и ее остеосинтез по предложенной нами методике (Фигура 7).
Послеоперационный период протекал без осложнений. Через 3 месяца после операции по результатам контрольного осмотра и рентгенографии было отмечено сращение в области остеотомии бугристости большеберцовой кости с хорошим восстановлением функции левого коленного сустава.
Список использованной литературы
1. Хирургические доступы при ревизионном эндопротезировании коленного сустава. Т.А. Куляба, Н.Н. Корнилов и др. Журнал "Травматология и ортопедия России", 2011. 2 (60) с. 16-21.
2. Surgical exposure for the complex revision total knee arthroplasty / G. Roehring, M. Kang, G. Scuderi // Techn. Knee Surg. - 2009. - Vol. N 3. - P. 154-160.
3. The extensive rectus snip exposure in revision of total knee arthroplasty / R.M. Meek, N.V. Greidanus, W.L. Mc Graw, B.A. Masri // J. Bone Joint Surg. - 2003. - Vol. 85-B. - P. 1120-1122.
4. The results of tibial tubercle osteotomy for revision total knee arthroplasty / M.W. Mendes, P. Caldwell, W.A. Jiranek // Arthroplasty. - 2004. - Vol. 19 - P. 167-174.
5. Руководство по внутреннему остеосинтезу. Методика, рекомендованная группой АО (Швейцария). М.Е. Мюллер, М. Алльговер, Р. Шнайдер, X. Вилленеггер. Springer-Verlag, Москва, Ad Marginem, 1996. - с. 572;
6. Особенности остеотомии для доступов в суставы. И.А. Воронкевич. Журнал "Травматология и ортопедия России", 3 (41), 2006 г., с. 68-73.
7. Anterior approach to the knee with osteotomy of the tibial tubercle for bicondylar tibial fractures. J. Bone Joint Surg. Am. 1988 Feb; 70(2):208-219.
8. Surgery of the knee. - N.Y., 1984. - Churchill Livingstone. - p. 249.
9. Травматология и ортопедия. Руководство для врачей под ред. Н.В. Корнилова и Э.Г. Грязнухина. Том 3. Травмы и заболевания нижней конечности. С-Пб, 2006. - с. 238, 245.
Способ фиксации бугристости большеберцовой кости после ее остеотомии при выполнении доступа к коленному суставу, включающий фиксацию остеотомированной бугристости большеберцовой кости после выполнения расширенных доступов к коленному суставу, отличающийся тем, что бугристость репонируют и на ее переднюю поверхность по анатомической оси большеберцовой кости укладывают пластину, которую предварительно моделируют с учетом анатомических особенностей бугристости большеберцовой кости, затем в проксимальное и дистальное отверстия пластины вводят сверло и формируют каналы для введения винтов таким образом, чтобы они расходились под углом от 49 до 50 угловых градусов, при этом при определении степени отклонения винтов за 0 угловых градусов принята условная линия, проходящая сагиттально через середину длины пластины и перпендикулярная длинной оси накостной пластины, затем подбирают винты с учетом длины сформированных каналов, вводят в отверстия пластины и проводят в каналы с выведением их концов от 1 мм до 5 мм. 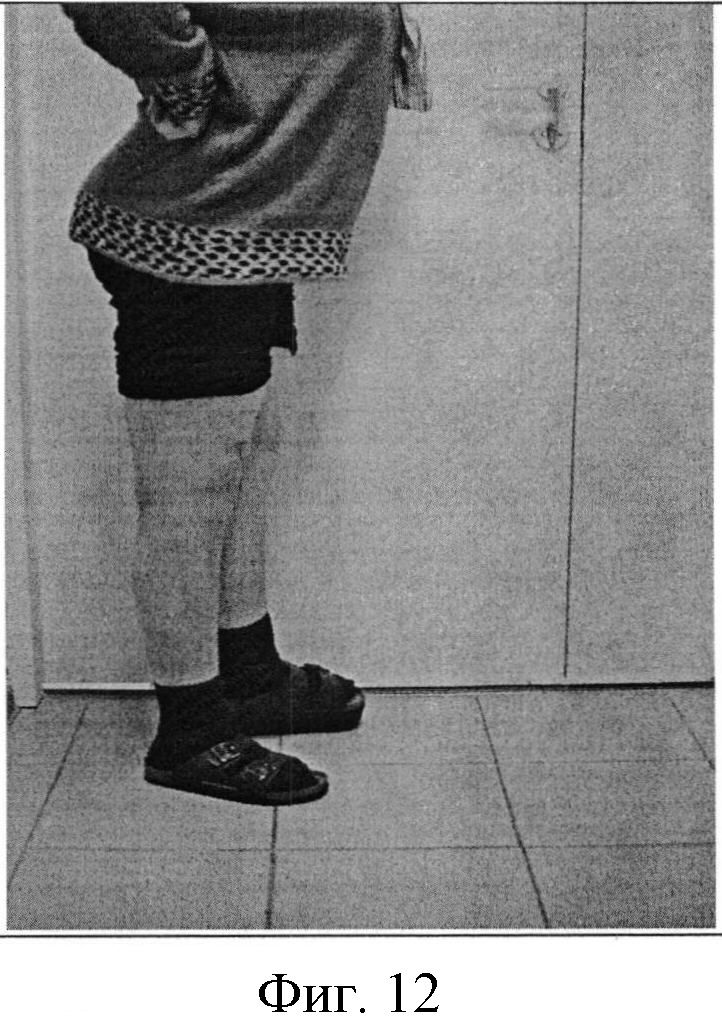

Аня писал(а):
Здравствуйте. У меня хронический вывих наколенника. Предложили операцию на транспозицию бугристости большеберцовой кости. Скажите пожалуйста, что будет если не делать эту операцию. Нестабильность в колене есть, присутствует боль, ноет
Здравствуйте. У меня хронический вывих наколенника. Предложили операцию на транспозицию бугристости большеберцовой кости. Скажите пожалуйста, что будет если не делать эту операцию. Нестабильность в колене есть, присутствует боль, ноет
Здравствуйте! Привычный вывих надколенника лечится разными способами в зависимости от причин вывиха, транспозиция лиш одна из них. Можете написать регион проживания, возраст и если есть - результаты обследований?
Самарская область, Жигулёвск, но операцию буду делать в Тольятти у Зайцева Руслана Валерьевича. 17 лет. Из результатов обследования, только МРТ. Но там в заключении написано: Частичный разрыв передней крестообразной связки и дегенеративные изменения менисков. Он осмотрелся колено и сказал только про хронический вывих наколенника. Травма у меня с января месяца, поэтому он сказал, что консервативное лечение вряд-ли уже поможет (да и прошла я его уже, толку нету),поэтому только операция.
Черепанов Дмитрий Евгеньевич писал(а):
Здравствуйте! Давайте немного конкретнее,как именно беспокоит колено?при ходьбе,беге и т.Хожу нормально бегаю тоже хорошо при приседании и прыжках игра футбол когда бьют по мячу чувствую просто нестабильность боль особо ничего не чувствую как будто колено шатается
Кресты передные разорваны на 1/3 злоключение март
Мартин писал(а):
Здравствуйте! у частичный разрыв пкс на 1/3 и чуть мениски хожу нормально спортом занимаюсь есть чуть не увериность и не статальность коленого сустава врачи мне предлагают плазму крови заделать . можно ли вылечить колейный сустав таким способом или нужна операция
1. можете закачать мышцы окружающие коленый сустав - послужит дополнительным стабилизатором для сустава
2. пришлите МРТ сники на sovetdoctora@mail.ru
Здравствуйте, повредил колено при падении, провернулся на ней вокруг собственной оси. 4 месяца мучают боли. Сделали несколько курсов противовоспалительных средств, резкие боли прошли, но трудно ходить по леснице и вставать со ступала. При ходится в течени пяти минут делать движения на сгибания, что двигатся. Сделал МРТ, дали следующие заключение:
Заключение: МР- признаки выраженных дегенеративных изменений правого коленного сустава:
остеоартроз III ст., пателлофеморальный артроз.
Разрыв заднего рога медиального мениска. Хондромаляция медиального мыщелка бедренной
кости IV степени по Stoller. Латеральный подвывих надколенника. Повышенное количество
выпота в суставе, отек периартикулярной клетчатки. Киста подколенной ямки.
Вопрос, можно ли данные вид заболевания лечить консервативно и физиотерапией? или нужно обязательно лечить хирургически7
Виктор писал(а):
Здравствуйте, повредил колено при падении, провернулся на ней вокруг собственной оси. 4 месяца мучают боли. Сделали несколько курсов противовоспалительных средств, резкие боли прошли, но трудно ходить по леснице и вставать со ступала. При ходится в течени пяти минут делать движения на сгибания, что двигатся. Сделал МРТ, дали следующие заключение:
Заключение: МР- признаки выраженных дегенеративных изменений правого коленного сустава:
остеоартроз III ст., пателлофеморальный артроз.
Разрыв заднего рога медиального мениска. Хондромаляция медиального мыщелка бедренной
кости IV степени по Stoller. Латеральный подвывих надколенника. Повышенное количество
выпота в суставе, отек периартикулярной клетчатки. Киста подколенной ямки.
Вопрос, можно ли данные вид заболевания лечить консервативно и физиотерапией? или нужно обязательно лечить хирургически7
Виктор писал(а):
Здравствуйте, повредил колено при падении, провернулся на ней вокруг собственной оси. 4 месяца мучают боли. Сделали несколько курсов противовоспалительных средств, резкие боли прошли, но трудно ходить по леснице и вставать со ступала. При ходится в течени пяти минут делать движения на сгибания, что двигатся. Сделал МРТ, дали следующие заключение:
Заключение: МР- признаки выраженных дегенеративных изменений правого коленного сустава:
остеоартроз III ст., пателлофеморальный артроз.
Разрыв заднего рога медиального мениска. Хондромаляция медиального мыщелка бедренной
кости IV степени по Stoller. Латеральный подвывих надколенника. Повышенное количество
выпота в суставе, отек периартикулярной клетчатки. Киста подколенной ямки.
Вопрос, можно ли данные вид заболевания лечить консервативно и физиотерапией? или нужно обязательно лечить хирургически7
Ирина писал(а):
У меня травма правого коленного сустава 03.01.2017 года. Заключение МРТ: МР картина разрыва передней крестообразной связки субтотального разрыва медиальной коллатеральной связки. Повреждение медиального мениска 111а степени по Stoller латерального -11 степени по Stoller.Гонартроз 2ст.Синовит. Супрапателярный бурсит. Участки структурных изменений в латеральном мыщелке бедренной кости. латеральном мыщелке ББК и в головке малоберцовой кости.
Можно ли обойтись без операции? Какой прогноз? С уважением Ирина К.
Читайте также:


