Туннельные синдромы при ревматоидном артрите
Спойлер: компьютерные мыши, возможно, ни при чём.
Что такое туннельный синдром
О туннельном синдроме Carpal tunnel syndrome говорят, столкнувшись со странными ощущениями в кисти. Боль, слабость, сложности с удержанием тяжёлых предметов, например чашки или книги, онемение, покалывание в пальцах — это точно он.
К таким неприятным ощущениям приводит сдавливание срединного нерва: по разным причинам его защемляет между костями и сухожилиями мышц запястья (в так называемом запястном канале).
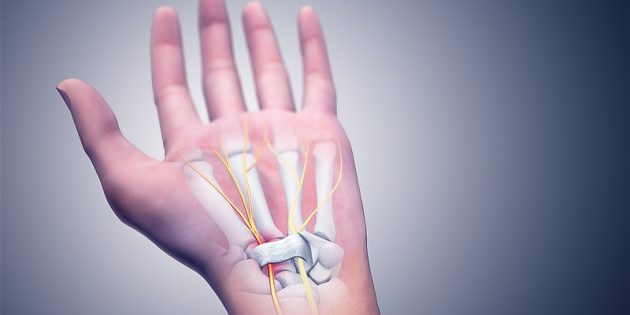
Фото: Scientificanimations / Wikimedia Commons
Поскольку срединный нерв управляет чувствительностью и движениями большого, указательного, среднего и безымянного пальцев, именно в них концентрируется дискомфорт.
Здесь стоит сделать одно уточнение. Туннельный синдром в данном случае не совсем корректное определение. Нерв может сдавливаться не только в запястье, но и в коленном, локтевом, голеностопном и иных суставах. Поэтому более точное название той ситуации, о которой мы говорим, — синдром запястного канала, или же карпальный туннельный синдром (от англ. carpal tunnel syndrome, CTS). Но для простоты ограничимся самой распространённой формулировкой.
Сейчас читают 🔥
Откуда берётся туннельный синдром
Распространено мнение, будто туннельный синдром — следствие излишне активной и долгой работы на клавиатуре и с компьютерной мышью. Но физиологи до сих пор не смогли Carpal tunnel syndrome — Symptoms and causes собрать достаточное количество данных, чтобы подтвердить эту версию.
Скорее всего, защемление срединного нерва вызывается не какой‑то конкретной причиной, а сочетанием различных факторов риска. Вот самые популярные из них.
Люди, которые от рождения имеют более узкие запястные каналы, страдают от туннельного синдрома чаще других.
Вывих или перелом запястья может привести к сдвигу сухожилий или неправильному расположению костей, а значит, повышенному давлению на срединный нерв.
Иногда заболевание деформирует мелкие кости запястья, увеличивая давление на нерв. Кроме того, артрит сопровождается воспалением и отёком околосуставных тканей, что тоже повышает риск защемления.
Синдром запястного канала у женщин встречается в три раза чаще Carpal Tunnel Syndrome: Symptoms, Causes, Diagnosis, Treatment , чем у мужчин. Возможно, это связано с тем, что первые имеют более узкие запястные каналы.
Это заболевание способствует повреждению нервов, поэтому срединный может вызывать неприятные ощущения в кисти, даже если на него не оказывается лишнее давление.
При этих состояниях может нарушаться отток жидкости из конечностей. Отёчность тканей в районе запястья увеличивает давление на нерв.
Отдельные болезни тоже могут вызывать задержку жидкости, а значит, повышать риск развития туннельного синдрома. Например:
- гипотиреоз (состояние, при котором щитовидная железа вырабатывает слишком мало гормонов);
- гипертония;
- ожирение;
- почечная недостаточность;
- лимфедема (нарушение работы лимфатических сосудов).
Работа с вибрирующими инструментами, например дрелью или отбойным молотком, либо на сборочном конвейере, где приходится долго и с большой амплитудой сгибать‑разгибать запястье, может создать вредное давление на срединный нерв. Или ухудшить уже существующее повреждение нерва — особенно если вы вынуждены работать на холоде.
Как лечить туннельный синдром дома
Если неприятные ощущения в запястье появляются лишь время от времени, можно попробовать справиться с ними самостоятельно.
Исключите действия, при которых вам приходится активно сгибать и разгибать запястья. Отследите, после чего у вас возникает боль, и избегайте этих занятий. Или как минимум чаще делайте перерывы, чтобы дать запястью отдохнуть.
Например, вращайте кулаком сначала в одну сторону, потом в другую. Или сильно сожмите пальцы в кулак, а затем так же энергично их разожмите. Выполняйте упражнения по 10–15 раз хотя бы дважды в день.
Приложите к пострадавшему запястью грелку с холодной водой или обёрнутый в тонкую ткань пакет со льдом. Это поможет снизить отёк и давление на нерв.
Можно использовать таблетки на основе парацетамола или ибупрофена. Заодно они снимут отёк. Только учтите: если вам приходится пить анальгетики каждый день, значит, ситуация вышла из‑под контроля.
В каких случаях нужна помощь врача
Если боль, онемение, слабость кисти становятся регулярными, обязательно обратитесь за консультацией к врачу. Можно начать с терапевта: он проведёт осмотр, предложит вам сдать анализы (крови, мочи, на гормоны) и при необходимости отправит к профильному специалисту.
При подозрении на такие заболевания, как диабет, артрит, гипотиреоз, вам понадобится пройти лечение. Заодно терапия избавит вас и от туннельного синдрома.
В других случаях медик может предложить:
- Надеть на пострадавшую кисть шину. Она обездвижит сустав и поможет запястью быстрее восстановиться. Как правило, шину используют только ночью — этого достаточно, чтобы облегчить и дневные симптомы.
- Сделать инъекцию кортикостероидов в область запястного канала. Это снижает боль и уменьшает отёк и воспаление.
Если ничего не помогает, остаётся крайний вариант — хирургическая операция. Вам сделают небольшой разрез на запястье и подрежут сухожилие, чтобы уменьшить давление на нерв. Восстановительный период после такой процедуры занимает от нескольких недель до 2–3 месяцев (в некоторых случаях до года).
Ревматоидный артрит (РА) является аутоиммунным заболеванием неизвестной этиологии. Распространенность среди взрослого населения составляет 0,5–2%. В РФ в 2002 году зарегистрировано 280 тыс. пациентов, страдающих достоверным РА (20 тыс. - дети и подростки)
Ревматоидный артрит (РА) является аутоиммунным заболеванием неизвестной этиологии. Распространенность среди взрослого населения составляет 0,5–2%. В РФ в 2002 году зарегистрировано 280 тыс. пациентов, страдающих достоверным РА (20 тыс. — дети и подростки), около 2,1 млн в США. Основными клиническими проявлениями болезни являются суставные поражения в виде эрозивного артрита, проявляющегося болью и припухлостью пораженных суставов, утренняя скованность, образование ревматических узелков. В развернутых стадиях заболевания развиваются деформации пораженных суставов, повреждения связочного аппарата и синовиальной сумки. Для РА характерно также развитие системных внесуставных проявлений: ревматоидный васкулит, плеврит, перикардит, синдром Фелти, периферическая полиневропатия, поражение глаз, гломерулонефрит [6].
Наряду с прогрессирующим поражением суставов, потерей подвижности, утомляемостью, внесуставными проявлениями, снижением качества жизни, наиболее характерным проявлением заболевания является хронический болевой синдром.
Ревматическая боль может быть подразделена на острую, причиной которой является активный воспалительный процесс, и хроническую, возникающую в результате деструкции тканей и механических изменений в хряще, костях и мягких тканях. Механизмы генерации боли во многом отличны в зависимости от стадии заболевания. Успешное лечение болевого синдрома при РА предполагает уточнение патогенетических механизмов боли, также как и постановку точного ревматологического диагноза. Имеются основания полагать, что нейропатический компонент поддерживает боль в хроническом состоянии при ревматических заболеваниях, когда боль обусловлена воспалительными изменениями в локальной области. Воспалительные цитокины играют ключевую роль в патогенезе боли при РА.
В отличие от острой, хроническая боль поддерживается активацией нейрогенных механизмов. Постоянная повторяющаяся активация первичных афферентных волокон в результате хронического воспаления в суставах при РА изменяет функциональное состояние и активность центральных проводящих систем. Эти изменения обуславливают усиленный ответ на болевые воздействия как в области воспаления, так и в окружающих неповрежденных тканях. В основе этого феномена лежит суммация боли (wind-up) при повторяющейся стимуляции, которая является результатом повышенной активности нейронов задних рогов спинного мозга и приводит к длительному изменению нейрональной возбудимости, называемой центральной сенситизацией (ЦС).
Сенситизация центральных ноцицептивных структур (ЦС) и хронический воспалительный процесс в суставах (ПС) являются основными механизмами патогенеза боли и поддержания ее в хроническом состоянии при РА [9, 12]. Именно по этим причинам лечение хронической боли является менее успешным, чем острой.
Целью настоящего исследования было определение значения нейропатического компонента боли в клинической картине хронического болевого синдрома у больных с РА. Под нейропатическим компонентом боли подразумеваются характеристики нейропатической боли (НБ), представленные в клинической картине заболевания, опросниках DN4 и Pain DETECT, обозначаемые далее в статье как НБ.
Пациенты и методы исследования
Обследовано 100 больных с РА, последовательно поступающих в НИИ ревматологии. Соотношение М:Ж 1:10. Средний возраст пациентов составил 46 ± 12,07 года. Длительность РА от 3 месяцев до 30 лет (средняя 9,17 ± 7,45). В исследование не включались пациенты с наличием сопутствующих заболеваний, сопровождающихся хроническим болевым синдромом.
Клиническое обследование включало: анализ жалоб, анамнестических данных, неврологического статуса с акцентом на исследование состояния периферической нервной системы (сила мышц, рефлекторная сфера, чувствительные нарушения, выраженность, характер и распределение боли).
Все пациенты были детально обследованы ревматологически: определялась активность процесса по DAS28, функциональный класс (ФК) (I — полностью сохранены самообслуживание, непрофессиональная деятельность, II — сохранены самообслуживание, профессиональная деятельность, ограничена непрофессиональная деятельность; III — сохранено самообслуживание, ограничены непрофессиональная и профессиональная деятельность; IV — ограничены все виды деятельности), рентгенологическая стадия заболевания (I — околосуставной остеопороз; II — остеопороз + сужение суставной щели, могут быть единичные эрозии; III — признаки предыдущей стадии + множественные эрозии + подвывихи в суставах; IV — признаки предыдущей стадии + костный анкилоз). Биохимическое исследование — СОЭ, антитела к циклическому цитруллинированному пептиду (АЦЦП).
Помимо клинических проявлений, для количественной оценки степени выраженности НБ использовались опросники DN4 (диагностический опросник нейропатической боли с уровнем чувствительности (82,9%) и специфичности (89,9%)), Pain Detect (диагностический опросник нейропатической боли с чувствительностью 83%) и опросник качества жизни — EQ-5D (подвижность, уход за собой, привычная повседневная деятельность, боль/дискомфорт, тревога/депрессия). Для оценки состояния эмоционально-аффективной сферы пациентов применялась госпитальная шкала тревоги и депрессии HADS, а также шкала самооценки депрессии Бека и уровня тревожности Спилбергера–Ханина.
Туннельные синдромы или компрессионно-ишемическая невропатия, туннельная невропатия, ловушечная невропатия, капканный синдром- это комплекс клинических проявлений ,обусловленных сдавлением, ущемлением нерва в узких анатомических пространствах (анатомический туннель). Стенками анатомического туннеля являются естественные анатомические структуры (кости, сухожилия, мышцы) и в норме через туннель свободно проходят периферические нервы и сосуды.
Выделяют следующие формы туннельных синдромов руки:
1.Туннели срединного нерва
Синдром запястного канала (запястье) — туннельный синдром запястного канала, синдром карпального канала
Пронаторный синдром (синдром круглого пронатора (в/3 предплечья)) — синдром Сейфарта, паралич новобрачных, паралич медового месяца, паралич любовников;
Супракондилярный синдром (н/3 плеча) — синдром ленты Стразера, синдром Кулона, Лорда и Бедосье.
2.Туннели локтевого нерва
Синдром Гюйона (ладонь) — ульнарный туннельный синдром запястья, синдром ложа Гюйона, компрессионно-ишемическая невропатия дистальной части локтевого нерва;
Синдром кубитального канала (локоть) — компрессионная невропатия локтевого нерва в кубитальном канале, кубитальный туннельный синдром, поздний ульнарно-кубитальный травматический паралич.
3.Туннели лучевого нерва
Туннельные синдромы составляют 1/3 от заболеваний периферической нервной системы. В литературе имеется описание более 30 форм туннельных невропатий .
Причины
Анатомическая узость канала является , про мнению многих авторов, только предрасполагающим фактором развития туннельного синдрома. В последние годы накоплены данные, говорящие о том, что данная анатомическая особенность является генетически обусловленной. Другой возможной причиной развития туннельного синдрома может быть наличие врожденных аномалий развития в виде дополнительных фиброзных тяжей, мышц и сухожилий, рудиментарных костных шпор.
Способствовуют развитию туннельного синдрома некоторые метаболические, эндокринные заболевания (сахарный диабет, акромегалия, гипотиреоз), заболевания суставов, костной ткани и сухожилиях (ревматоидный артрит, ревматизм, подагра), состояние сопровождающиеся гормональными изменениями (беременность), объемные образования самого нерва (шваномма, неврома) и вне нерва (гемангиома, липома). Развитию туннельных синдромов способствуют часто повторяющиеся стереотипные движения, травмы. Поэтому распространенность туннельных синдромов достоверно выше у представителей определенных профессий (например, у стенографисток в 3 раза чаще наблюдается синдром карпального канала).
Клинические проявления
Наиболее характерным для туннельного синдрома является боль. Обычно боль появляется во время движения, затем возникает и в покое. Боль может будить пациента ночью . Боль при туннельных синдромах обусловленна воспалительными изменениями, происходящими в зоне нервно-канального конфликта, так и повреждением нерва. Для туннельных синдромов характерны такие проявления нейропатической боли как, ощущение прохождения электрического тока (электрический прострел), жгучая боль. На более поздних стадиях боль может быть обусловлена мышечным спазмом
При компрессии артерий и вен возникает побледнение, снижение локальной температуры или появление синюшности и отёчности в области поражения.
Диагностика
В некоторых случаях необходимо проведение электронейромиографии (скорости проведения импульса по нерву) для уточнения уровня поражения нерва. туннельный синдром, С помощью ультразвукового исследования, тепловизиографии, МРТ можно определить повреждение нерва, объемные образования или другие патологические изменения.
Принципы лечения
Прекратить воздействие патогенного фактора. Иммобилизация с помощью ортезов, бандажей, лангет , позволяющих добиться иммобилизации именно в зоне повреждения..
Изменить привычный локомоторный стереотип и образ жизни. Туннельные синдромы часто являются результатом не только монотонной деятельности, но и нарушения эргономики (неправильная поза, неудобное положение конечности во время работы). Обучение специальным упражнениям и лечебная физкультура являются важным компонентом лечения туннельных нейропатий на заключительном этапе терапии.
Противоболевая терапия
Противовоспалительная терапия
Традиционно при туннельных синдромах используются НПВП с более выраженным противоболевым и противовоспалительным эффектом (диклофенак, ибупрофен). При умеренной или сильной боли целесообразно применить препарат Залдиар( комбинация невысоких доз опиоидного анальгетика трамадола (37,5 мг) и анальгетика/антипиретика парацетамола (325 мг). Благодаря такому сочетанию достигается многократное усиление общего обезболивающего действия при меньшем риске развития побочных эффектов.
Другие методы обезболивания. Эффективным способом уменьшения боли и воспаления является электрофорез, фонофорез с димексидом и другими анастетиками. Их можно проводить в условиях поликлиники.
Симптоматическое лечение. При туннельных синдромах также применяются противоотечные препараты, антиоксиданты, миорелаксанты, препараты улучшающие трофику и функционирование нерва (ипидакрин, витамины ).
По статистике, эффективность хирургического и консервативного лечения достоверно не различается спустя год (после начала лечения или операции). Поэтому после успешной хирургической операции важно помнить о других мероприятиях, которые необходимо соблюдать для достижения полного выздоровления : изменение локомоторных стереотипов, применение приспособлений защищающих от нагрузки (ортезы, шины, бандажи), выполнение специальных упражнений .
Синдром карпального канала
Синдром карпального канала - запястный туннельный синдром, является частой формой компрессионо-ишемической невропатии . В популяции синдром карпального канала встречается у 3% женщин и 2% мужчин .Он обусловлен сдавливанием срединного нерва в месте, где он проходит через запястный канал под поперечной связкой запястья. Точная причина развития синдрома карпального канала не известна. Сдавлению срединного нерва в обасти запастья способствуют следующие факторы:
1.Травма (сопровождающаяся местным отеком, растяжением сухожилий).
2. Хроническая микротравматизация, часто встречается у строительных рабочих, микротравматизация связанная с частыми повторными движениями (у машинисток, при постоянной длительной работе с компьютером).
3.Заболевания и состояния с нарушениями метаболизма, отеками, деформациями сухожилий, костей (ревматоидный артрит, сахарный диабет, гипотиреоз, акромегалия, амилоидоз, беременность).
4.Объемные образования самого срединного нерва (нейрофиброма, шваннома) или вне его в области запястья (гемангиома, липома).
Клинические проявления
Тест Тинеля
Постукивание неврологическим молоточком по запястью (над местом прохождения срединного нерва) вызывает ощущение покалывания в пальцах или иррадиацию боли (электрический прострел) в пальцы руки , может ощущаться боль в области постукивания. Симптом Тинеля обнаруживается у 26-73% пациентов с синдромом карпального канала .
Тест Дуркана
Сдавление запястья в области прохождения срединного нерва вызывает онемение и/или боль в I-III, половине IV пальцах руки .
Тест Фалена
Сгибание или разгибание кисти на 90 градусов вызывает онемение, ощущение покалывания или боли менее чем за 60 секунд . У здорового человека могут развиться подобные ощущения, но не ранее чем через 1 минуту.
Оппозиционная проба
При выраженной слабости тенара на более поздней стадии пациент не может соединить большой палец и мизинец , либо врачу удается легко разъединить сомкнутые большой палец и мизинец пациента.
Дифференциальная диагностика
Синдром карпального канала необходимо дифференцировать с артритом карпо-метакарпального сустава большого пальца, шейной радикулопатией, диабетической полинейропатией.
Лечение
В легких случаях при синдроме карпального канала помогают компрессы со льдом, уменьшение нагрузки. Если эти меры не помогают, необходимо следующее:
- Иммобилизация запястья. с помощью шины, ортеза . Иммобилизацию следует проводить хотя бы на ночь, а лучше на 24 ч в день в остром периоде.
- Препараты из группы НПВП эффективны, если в механизме боли доминирует воспалительный процесс.
- Если применение НПВП неэффективно, целесообразно сделать инъекцию новокаина с гидрокортизоном в зону запястья.
- Электрофорез с анестетиками и кортикостероидами.
- Хирургическое лечение. При синдроме карпального канала слабой или средней выраженности более эффективно консервативное лечение. Когда исчерпаны все средства консервативной помощи прибегают к хирургическолечению,,заключается в частичной или полной резекции поперечной связки и освобождение срединного нерва от компрессии. Применяются эндоскопические методы хирургии .
Синдром круглого пронатора (синдром Сейфарта)
Это ущемление срединного нерва в проксимальной части предплечья между пучками круглого пронатора.Он начинает обычно проявляться после значительной мышечной нагрузки в течении многих часов с участием пронатора и сгибателя пальцев. Подобныые виды деятельности часто встречаются у музыкантов (пианистов, скрипачей, флейтистов, и особенно часто — у гитаристов), стоматологов, спортсменов .
Большое значение в развитии синдрома круглого пронатора имеет длительное сдавление ткани. Это может происходить, например, во время глубокого сна при длительном положении головы молодожена на предплечье или плече партнера. В этом случае сдаливается срединный нерв в табакерке пронатора, либо сдавливается лучевой нерв в спиральном канале при расположении головы партнера на наружной поверхности плеча (см. синдром компрессии лучевого нерва на уровне средней трети плеча). В связи с этим для обозначения этого синдрома приняты термины паралич медового месяца, паралич новобрачных ,паралич влюблённых.Синдром круглого пронатора иногда возникает и у кормящих матерей. У них компрессия нерва в области круглого пронатора происходит тогда, когда головка ребенка долго лежит на предплечье.
Клинические проявления
При развитии синдрома круглого пронатора возникает боль и жжение на 4-5 см ниже локтевого сустава, по передней поверхности предплечья, и иррадиацию боли в I-III, половину IV пальцев и ладонь.
Синдром Тинеля
При синдроме круглого пронатора будет положительным симптом Тинеля при постукивании неврологическим молоточком в области табакерки пронатора (на внутренней стороне предплечья).
Пронаторно-флексорный тест
Пронация предплечья с плотно сжатым кулаком при создании сопротивления этому движению (противодействие) приводит к усилению боли. Усиление боли также может наблюдаться при письме (прототип данного теста).
При исследовании чувствительности выявляется нарушение чувствительности на ладонной поверхности первых трех с половиной пальцев и ладони. Атрофия тенара при синдроме круглого пронатара, как правило, не так выражена как при прогрессирующих синдромах запястного канала.
Синдром супрокондилярного отростка плеча (синдром ленты Стразера, синдром Кулона, Лорда и Бедосье)
Этот туннельный синдром описан в 1963 году Кулоном, Лордом и Бедосье имеет почти полное сходство с клиническими проявлениями синдрома круглого пронатора: в зоне иннервации срединного нерва определяются боль, парестезии, снижение силы сгибания кисти и пальцев. В отличие от синдрома круглого пронатора, при поражении срединного нерва под связкой Стразера возможна механическая компрессия плечевой артерии с соответствующими сосудистыми расстройствами, а также выраженная слабость пронаторов: круглого и малого.
В диагностике синдрома супрокондилярного отростка проводят следующий тест: при разгибании предплечья и пронации в сочетании с формированным сгибанием пальцев провоцируются болезненные ощущения с характерной для компрессии срединного нерва локализацией. Показано рентгенологическое исследование.
Синдром кубитального канала
Синдром кубитального канала представляет собой сдавление локтевого нерва в кубитальном канале в области локтевого сустава между внутренним надмыщелком плеча и локтевой костью . Стоит на втором место по частоте встречаемости после синдрома карпального канала.
К синдрому кубитального канала могут привести часто повторяющиеся сгибания в локтевом суставе,т.е. нарушение может возникать при обычных часто повторяющихся движениях в отсутствие очевидного травматического повреждения. Опора на локоть во время сидения может способствовать развитию синдрома кубитального канала, Пациенты с сахарным диабетом и алкоголизмом подвержены большему риску развития синдрома кубитального канала.
Клинические проявления
Проявляется болью, онемением и/или покалыванием. Боль и парестезии ощущаются в латеральной части плеча и иррадиируют в мизинец и половину четвертого пальца. Другим признаком заболевания является слабость в руке. Например, человеку трудно становится налить воду из чайника. В дальнейшем, кисть на больной руке начинает худеть, появляются атрофии мышц.
Диагностика
На ранних стадиях заболевания единственным проявлением, кроме слабости мышц предплечья, может быть потеря чувствительности на локтевой стороне мизинца. Верификации диагноза Синдрома кубитального канала могут помочь следующие тесты.
Тест Тинеля
Возникновение боли в латеральной части плеча, отдающей в безымянный палец и мизинец при постукивании молоточком над областью прохождения нерва в области медиального надмыщелка.
Эквивалент симптома Фалена
Резкое сгибание локтя вызовет парестезии в безымянном пальце и мизинце.
Тест Фромена
Из-за слабости abductor policis brevis и flexor policis brevis обнаружится излишнее сгибание в межфаланговом суставе большого пальца на пораженной руке в ответ на просьбу удержать бумагу между большим и указательным пальцем .
Тест Вартенберга
При засовывании руки в карман, мизинец отводится в сторону, не заходит в карман.
Лечение
Рекомендуется фиксировать локтевой сустав в разгибательном положении на ночь с помощью ортезов, держать руль автомобиля разогнутыми в локтях руками, выпрямлять локоть при пользовании мышью компьютера. При отсутствии положительного эффекта от применения традиционных средств :НПВП, ингибиторов ЦОГ-2, шинирование, в течение 1 недели не оказали положительного влияния, рекомендуется проведение инъекции анестетика с гидрокортизоном.
При недостаточности эффекта от указанных мероприятияо выполняется операция. Все методики хирургического освобождения нерва подразумевают перемещение нерва кпереди от внутреннего надмыщелка. После операции назначаются лечение, для скорейшего восстановления проводимости нерва.
Туннельный синдром канала Гийона
Развивается вследствие сдавления глубокой ветви локтевого нерва в канале, образованном гороховидной костью, крючком крючковидной кости, ладонной пястной связкой и короткой ладонной мышцей. Возникают жгучие боли и расстройства чувствительности в IV-V пальцах, затруднения щипковых движений, приведения и разведения пальцев.
Синдром очень часто является результатом длительного давления рабочих инструментов ( вибрирующих инструментов, отверток, щипцов), встречается чаще у садовников, резчиков кожи, портных, скрипачей, лиц, работающие с отбойным молотком. Может иногда развиваться после пользования тростью или костылем. Могут вызвать компрессию также увеличенные лимфатические узлы, переломы, артрозы, артриты, аневризма локтевой артерии, опухоли и анатомические образования вокруг канала Гийона.
Дифференциальный диагноз
В кисти боль возникает в области гипотенара и основании кисти, так же как и усиление и иррадиация в дистальном направлении при провоцирующих тестах.Ррасстройства чувствительности при этом занимают только ладонную поверхность IV-V пальцев. На тыле кисти чувствительность не нарушена.
Дифференциальный диагноз проводят с корешковым синдромом (С8) .Парестезии и расстройства чувствительности могут также проявиться по ульнарному краю кисти. Возможен парез и гипотрофия мышц гипотенара. Но при корешковом синдроме С8 зона чувствительных расстройств значительно больше, чем при канале Гюйона, и отсутсвует гипотрофия и парез межкостных мышц. При двустороннем поражении нерва иногда ошибочно устанавливается диагноз БАС.
Лечение
При раннем установлении диагноза может помочь ограничение активности. Рекомендуют на ночь или днем использование фиксаторов :ортезов, шин для уменьшения травматизации.
В случае неуспеха консервативных мероприятий проводится хирургическое лечение напрвленное на реконструкцию канала с целью освобождения нерва от сдавления.
Синдром компрессии лучевого нерва
Выделяют 3 варианта компрессионного поражения лучевого нерва:
Это хроническое заболевание, вызванное дистрофическим процессом в области прикрепления мышц к наружному надмыщелку плечевой кости. Проявляется болью в мышцах-разгибателях предплечья, их слабостью и гипотрофией.
Лечение включает общую этиотропную и местную терапию. Возможна связь туннельного синдрома с ревматизмом, бруцеллезом, артрозоартритами обменного происхождения, гормональными нарушениями. Местно в область ущемления нерва вводят анестетики и глюкокортикоиды. Проводят физиотерапию, назначение вазоактивных, противоотечных и ноотропных препаратов, антигипоксантов и антиоксидантов, миорелаксантов, ганглиоблокаторов и др. Хирургическая декомпрессия с рассечением сдавливающих нерв тканей проводится при безуспешности консервативного лечения.

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Ежели болят ладошки рук, то это может говорить о наличии болезней суставов, мускул и костей. Также неприятные ощущения в кистях рук могут возникать у человека из-за его проф деятельности. Часто, столкнувшись с этой неувязкой, люди не соображают предпосылки появления дискомфорта в ладонях и задаются вопросцем, к какому спецу обратиться.

Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Долгие неприятные ощущения в кистях рук могут вызвать воспаления связок и сухожилий, нервишек и костей (ревматоидный артрит, остеоартрит, подагрический артрит, тендиниты). Нередко причиной болей может быть ущемление нервишек (туннельный синдром), повреждения сосудов, питающих ткани ладошки (синдром Рейно), а также ишемическая заболевание сердца. Предпосылкой острой боли в ладошки может быть ее перенапряжение или травма.
Ревматоидный артрит всераспространенная болезнь, поражающая в основном мелкие суставы пальцев. Выражается такое заболевание в последующем: Неприятные ощущения бывают сильными, в особенности при таком заболевании болит ладонь под огромным пальцем правой руки. Сиим заболевание часто страдают женщины. Его предпосылкой могут быть инфекционные агенты, гормональные сдвиги и наличие артрита посреди ближайших родственников.

Образуются тофусы, являющиеся диагностическим признаком подагры. Подагрический артрит тоже может стать предпосылкой болей в ладонях. Симптомами подагрического артрита являются: Таковым заболеванием чаще всего страдают мужчины. При нем нарушается обмен и выведение из организма мочевой кислоты, в итоге чего данное вещество накапливается в маленьких суставах.

Сдавление срединного нерва, который размещен в запястном канале правой и левой руки, проявляется таковыми симптомами, как: Туннельный синдром или синдром запястного канала является предпосылкой появления болей в ладонях у лиц, делающих маленькую рутинную работу пальцами рук. Пианисты, скрипачи, офисные работники и живописцы часто страдают данным заболеванием.
- слабость кисти;
- ноющая боль в кистях рук;
- чувство покалывания и онемения пальцев.

Остеоартроз является дегенеративно-дистрофическим болезнью суставов. Такое заболевание проявляется: Характеризуется разрушением поначалу хрящей, позже и костей. Предпосылкой может является лишний вес, наследственная расположенность. Нередко встречается у пожилых тучных дам.
- утренней скованностью;
- пульсирующей болью в мизинцах и припуханием суставов;
- ограничением движений;
- возникновением узелков над пораженными суставами.

Но в любом случае будет нужно обратиться к врачу, который проведет ряд исследовательских процедур. Боль в кистях рук могут вызывать и остальные заболевания, в числе которых перитендинит, шейный остеохондроз и протрузия.
Диагностика синдрома запястного канала включает в себя электродиагностику и физиотерапевтические испытания. При подозрении на остеоартроз проводятся такие процедуры, как рентгенография и УЗИ суставов, артроскопия. Диагностика зависит от того, какая причина вызывала противные ощущения в ладонях. Так, при подозрении на ревматоидный артрит доктор производит сбор анамнеза с выявлением вероятной домашней расположенности, анализ крови и рентгенография суставов.

Ежели возникла боль в ладонях, то необходимо выполнить последующие упражнения:
- Опустите руки вниз и очень расслабьте их, затем несколько раз встряхните ими.
- Сжимайте и разжимайте пальцы (7–10 раз).
- Сожмите пальцы рук в кулаки и сделайте 7–10 вращательных движений.
- Надавливайте ладонью одной руки на противоположную, как как как как как как будто стараетесь оттолкнуть кисть наружу.
При внезапном возникновении острой боли в ладони вместе с учащенным сердцебиением, болью за грудиной и слабостью кисти, следует немедля обратиться к врачу, так как может потребоваться неотложная помощь и хоть какое промедление может окончиться фатально.
Ежели же боль появилась без видимых причин на фоне неплохого общего самочувствия, то можно самостоятельно принять меры по обезболиванию. Первой помощью при хоть какой травме кисти, сопровождающейся болью в ладошки, является иммобилизация, т. е. обездвиживание конечности и обращение в приемный пункт травматологии. К примеру, сделать разминку ладоней способом их сжимания и разжимания.
Исцеление боли в ладонях зависит напрямую от того, что вызывало схожее явление. Непременно используются препараты, необходимые для частичного восстановления ткани хрящей (хондроитина сульфат). Так, ежели это остеоартроз, то сначала необходимо устранить лишний вес. Исцелением такового заболевания занимается ревматолог.
Могут быть назначены на био уровне активные препараты по усмотрению доктора. 
При ревматоидном артрите исцеление включает в себя применение противовоспалительных средств стероидной и нестероидной природы.
При подагрическом артрите терапия включает в себя диету и препараты, нормализующие обмен мочевой кислоты. Нежели же у пациента диагностирован туннельный синдром, то тогда исцелением занимается доктор — невропатолог вместе с доктором физиотерапевтом.
Нужно устранить повреждающий фактор. Дополнительно больного обучают упражнениям, которые нужно делать в перерывах между работой кистей. Употребляют антивосполительные средства наряду с физиотерапевтическими процедурами.
Профилактика включает в себя активный образ жизни и поддержание рационального веса. В них следует держать руки около 10–15 минут. Все это дозволит предотвратить возникновение болевых чувств в кистях рук. В дополнении к этому следует делать упражнения для кистей рук раз в день. Можно также несколько раз в недельку делать теплые ванночки на основе травяных отваров.
Александра Павловна Миклина
- Карта веб-сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мускулы
- Травмы
Лечение Карипазимом: инструкция по применению с пояснениями

Заболевания спины часто беспокоят людей после 40 лет, но встречаются и юные люди с проявлением остеохондроза или межпозвоночной грыжи.
И когда медикаментозное исцеление не приносит результатов, спецы ведут дискуссии о хирургическом вмешательстве, что провоцирует большущее количество осложнений. Но не все потеряно.
Следует отметить, что юзеры утверждают о положительном воздействии препарата уже опосля первого применения. Они утверждают о его быстром и работающем воздействии для лечения заболеваний позвоночника и суставов.
Карипазим – продукт, который считается новичком в применении для устранения симптомов и лечении разных заболеваний.
Состав продукта – сок дерева Папайи – употребляется со времен открытия Америки Колумбом. Европейцы отмечали, что приобретенный сок помогал справиться с мокротой во время простудного заболевания, а также устранял от различных кожных наростов.
Объяснение схожему воздействию на организм не искали – наслаждались положительным результатом.
В современной же медицине это средство находит применение в устранении межпозвоночной грыжи, а конкретно размягчению проявившегося спинномозгового состава, выпятившегося за пределы диска в связи с разрывом фиброзного кольца.
Представленное применение продукта несколько ново, его стали использовать лишь 10 лет назад.
Такой способ использования предложил доктор В.Л. Найдин – заведующим отделением Нейрореабилитации в НИИ Нейрохирургии им.Н.Н. Бурденко.
Доктор предложил использовать порошок из вытяжки млечного сока Папайи для исцеления остеохондроза, межпозвоночной грыжи и других болезней спины.
Он же придумал способ исцеления – вводить Карипазим в организм человека с помощью электрофореза.
Производитель Карипазима утверждает, что средство содействует размягчению межпозвоночной грыжи, что освобождает ущемленный корешок и существенно облегчает положение больного – боли уменьшаются, подвижность позвонков возрастает.
Не считая того, доп витаминный комплекс позволяет укрепить весь позвоночник в целом, в итоге чего осуществляется профилактика остеохондроза и остальных заболеваний опорно-двигательного аппарата.
Употребляют для исцеления ожогов 3 степени. Это средство при постоянном применении помогает устранить струпы и проводит к очищению гранулированных ран от гнойно-некротических масс.
Так как описываемый продукт получают из высушенного млечного сока незрелых плодов Папайи, его состав представляет собой сумму водорастворимых протеолитических ферментов, где находятся:
- папаин;
- химопапаин А и В;
- пептидаза А и В.
В итоге описываемое средство обладает протеолитической активностью, что дозволяет усиливать регенерацию тканей хрящей и межпозвоночного диска, расщепляет некротизированные ткани и вязкие секреты, экссудаты и даже может расщеплять сгустки крови.
Такое фармакологическое действие находит применение в лечении разных отличительных заболеваний.
Продукт употребляется лишь для нанесения в пораженную область, что не приводит к действию на весь организм. Проникшие составляющие в организме разрушаются и биотрансформируются в печень.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Карипазим употребляется для исцеления следующих болезней:
Эти и фактически все другие заболевания можно вылечить курсом проведения электрофореза с применением Карипазима.
У описываемого продукта имеются противопоказания к применению.
К ним относятся:
- персональная непереносимость к папаину – основному компоненту продукта (вызывает кожный зуд, покраснение);
- беременность и период лактации – исследования не выявили определенного отрицательного деяния, но гинекологи не советуют использовать лекарственные препараты в приведенный период (тут же под запретом электрофорез);
- острые воспалительные процессы в месте наложения электрода, а также внутренние воспаления.
Продукт рекомендован к применению после консультации у доктора.
Похожее действие способно повысить антитробиновую активность, что не приведет к образованию сгустков крови, кист и остальных новообразований. Проникший в организм человека папаин оказывает ингибирующее действие на свертывающую систему крови.
Но его протеолитические ферменты восстанавливают белок пульпозного ядра. Папаин не повлияет на размягчение или разрушение костей, нервных тканей.
Карипазим выпускается в стеклянных флаконах по 10 мл.
Содержимое 1-го флакона разводят физиологическим веществом в количестве 5-10 мл и добавляют 2 капли димексида.
Вторую прокладку – катод (-) — смачивают в дистиллированной воде. 
Обретенный раствор следует нанести на фильтрованную бумагу, находящуюся на прокладке анода (+), предварительно нагретой до 39 градусов по Цельсию.
Установив силу тока до 15 мА и обезжирив кожные покровы с внедрением этилового спирта не менее 40 градусов, электроды прикрепляются к пораженному участку. Время сеанса продолжается от 10 до 20 минут в зависимости от нрава заболевания.
На видеоролике подробная инструкция по применению Карипазима с помощью электрофореза в домашних качествах:
Грыжа позвоночника подлежит исцелению продуктам Карипазим с помощью физиотерапевтической процедуры – электрофореза.
Для исцеления проводят три курса исцеления с перерывами в один месяц. В базе исцеления лежит правильное наложение электродов. 
Курс включает 20-30 сеансов.
Положительный анод с описываемым продуктам устанавливается непосредственно на поврежденную область – грыжу.
А отрицательный катод на участок, куда уже пошло поражение от развития межпозвоночной грыжи, к примеру, на тазобедренный сустав, ежели отмечается защемление седалищного нерва.
Исследования не выявили случаи передозировки. Но, применение продукта может привести к возникновению аллергических проявлений – сыпи, зуду, покраснению на месте прикладывания электрода со средством.
К Карипазиму можно отыскать огромное количество отзывов, как врачей, так и пациентов.

Отзывы благодарных пациентов, которые употребляли Карипазим при грыже позвоночника.
Проведя небольшой анализ внедрения средства можно сделать вывод, что каких-то отрицательных и побочных эффектов средство не спровоцировало.
Но при невыполнении советов доктора юзеры отмечают возвращение заболевания в течение недлинного времени.
Благодаря вхожему в состав папаину нормализуется кровообращение, улучшается микроциркуляция тканей, и ускоряются регенеративные процессы, что содействует замедлению старения кожи. 
Карипазимовый гель употребляется в косметологии для улучшения состояния кожных покровов.
Средство выпускается в виде порошка в стеклянных флаконах по 10 мг. Состав разводят с применением доп веществ. Стоимость за 10 флаконов Карипазима варьируется в пределах от 2500 до 3000 рублей в зависимости от региона, приобрести лечущее средство можно в любом аптечном пт.
Срок годности – до полутора лет. Продукт следует хранить в сухом черном месте при температуре до +4 градусов по Цельсию.
Читайте также:







