У недоношенного ребенка инфекция в легких
Клиническая картина пневмонии у недоношенных малышей заслуживает особого внимания, так как последствия этого воспалительного процесса могут быть самыми разными – от стойкого нарушения дыхательной функции до отставания в развитии: ЗПР, умственная отсталость. В МКБ -10 пневмония у недоношенных детей числится под кодом Р23. Рассмотрим, что вызывает это заболевание, какие у него симптомы, какие существуют методы лечения.
Особенности течения пневмонии у недоношенных детей
Родители и другие взрослые люди, осуществляющие уход за младенцем, должны очень внимательно отнестись к следующим аспектам физического состояния ребенка:
- Вялость, раздражительность, плаксивость, одышка. Ранние признаки заболевания отражаются на вегетативной нервной системе. Малыш без внешних причин начинает капризничать, плохо спит, отказывается брать грудь, тяжело дышит. Часто при длительном кормлении можно заметить посинение губ, кожных покровов. Эти тревожные звоночки должны стать первопричиной обращения к участковому педиатру, который направит младенца на комплексное обследований в специализированное учреждение (больницу, перинатальный центр).
- Изменение веса ребенка, что вызвано отечностью, постоянный плач, выраженное посинение кожных покровов, частая отрыжка, нарушение дыхательной функции и многие другие типичные признаки воспалительного процесса. Эти проявления характеризуют второй этап развития заболевания, при котором все симптомы становятся ярко выраженными. Ребенка следует немедленно госпитализировать, так как неоказание срочной медицинской помощи в 99% приводит к гипоксии (кислородному голоданию) и комплексному отставанию в развитии, которое будет трудно или просто невозможно преодолеть в будущем. Также у ребенка отмечаются множественные сбои в работе внутренних органов, печеночная недостаточность, холестаз.
- Увеличение температуры тела, иногда до лихорадочного состояния. Резкая потеря массы тела, развитие впалой грудной клетки, значительное увеличение объемов печени, стойкая видимая синюшность кожных покровов, постоянная сонливость и заторможенность. Такое состояние является следствием запущенной болезни. Ребенок постоянно испытывает нехватку кислорода, он бледен, совсем не ест, отказывается от воды. Почти не кричит и не плачет, так как не имеет физических сил для проявления эмоций. Процессы дефекации и опорожнения мочевого пузыря сильно растянуты во времени. Родителям такого ребенка следует принять экстренные меры, иначе младенец может погибнуть.

Что вызывает заболевание
Причинам пневмонии у новорожденных способствует появление паразитов или вирусов. Их проникновение в дыхательные пути ребенка провоцируют определенные факторы. В их числе незрелость легких, ОРВИ, аспирация в процессе родов, инфекции во время внутриутробного развития. Альвеолы в легких недоношенного малыша зачастую недостаточно расправлены, а сурфактант в основном некачественный или недостаточно зрелый. Также после преждевременного рождения у малышей в легких случается нарушение обменных процессов и проблемы с кровообращением.
У недоношенной крохи дыхательные пути плохо защищены. Если в них попадут бактерии, то начинает развиваться пневмония.Также существуют определенные причины, которые называют предрасполагающими этой болезни. Причины пневмонии у новорожденных:
- Беременная болела инфекционными заболеваниями, из-за которых была поражена ее дыхательная или мочеполовая система.
- Наличие патологий дыхательной системы.
- Наличие патологий центральной нервной системы малыша.
- Травмы при родах.
- Наличие пороков развития у ребенка.
- Плохой уход за малышом (долгим нахождением ребенка в одной позе, редкое проветривание комнаты, где находится младенец, перегревание или переохлаждение малыша).

Симптомы
В самом начале развития болезни определенные признаки заметно преобладают. Состояние ребенка становится хуже, возможно даже сильное изменение веса малыша вследствие возникновения отеков.
Как можно распознать пневмонию (в МКБ-10 код Р23)? Следующие симптомы указывают на появление данной патологии:
- Наличие субфебрильной или слишком пониженной температуры.
- У малыша заметна заторможенность.
- При приеме пищи возможно появление рвотных позывов, частое срыгивание.
- Плохое сосание.
- Спазмы кишечника.
- У малыша сонливость, вялость.
- Появление одышки.
- Ребенок становится раздражительным.
- Кожа малыша приобретает бледный оттенок.
- Происходит вздутие живота.
Немаловажным фактом являются проблемы с дыханием. Оно у ребенка заметно учащается, происходит раздутие крыльев носа, малыш начинает хрипеть, происходит появление приступов апноэ, также ребенок начинает кашлять, появляется периодическое дыхание, кашель, становятся заметным западения промежутков между ребрами, происходит увеличение сердечных сокращений, может даже наблюдаться появление пенистой слизи изо рта. Данное заболевание при правильном лечение длиться около 30 дней.

Пневмония или воспаление легких развивается на фоне воздействия инфекции, низких температур, иных провоцирующих факторов. Следует учесть, что оно может возникать бессистемно, включая родовый и послеродовый момент адаптации. Наиболее подверженными к возникновению пневмонии становятся недоношенные и маловесные дети, чей антропометрический эпикриз не совпадает с реальными нормативными показателями.
Формы пневмонии у новорожденных:

Диагностика
Двустороннюю пневмонию у недоношенного ребенка диагностируют на основе проведенных обследований.
Огромной ролью обладают данные рентгенографии новорожденного. По ней замечают разные формы патологии. Рентгенография нужна и для раннего определения возможных осложнений.
Необходимо дифференцировать врожденные пневмонии у недоношенных детей и пневмопатии, природные пороки формирования легких, сердца, иные поражениями, вызывающие дыхательные расстройства.
Поставить диагноз помогают местные перемены над легкими в виде укороченного тимпанита в прикорневых районах либо укорочение перкуторного звука в нижних отделах легких, множество мелкопузыристых, крепитирующих хрипов. Тахикардия, глухие тоны сердца. Температура обычная либо снижена. Состояние детей постепенно усугубляется. Обнаруживаются качества, свойственные для той либо другой внутриутробной инфекции.
О формировании болезни подтверждают стремительное понижение гемоглобина, тромбоцитопения, палочкоядерный прогресс в крови, зачастую лейко- и нейтропения, токсическая зернистость нейтрофилов, повышение содержания YgM и YgA, увеличение содержания С – реактивного белка в сыворотке крови.
Лечение
Выхаживание недоношенных детей, заболевших пневмонией, ведется только в стационаре, в отделении патологии новорожденных, где имеются палаты интенсивной терапии. Мама пребывает совместно с малышом и содействует в организации лечебно-охранительного порядка. Многих интересует, сколько лечится пневмония у недоношенных детей. Все зависит от тяжести болезни и иммунной системы малыша.
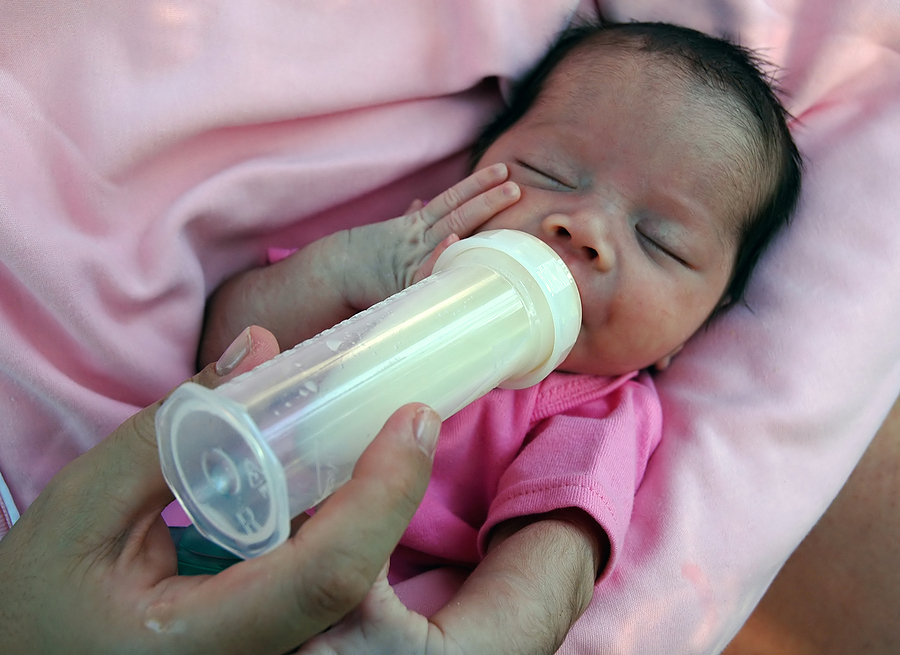
Кормление
Количество и тип питания определяются, согласно возрасту малыша, толерантности желудочно-кишечного тракта к еде, наличия либо отсутствия кишечных и метаболических расстройств. Вскармливание необходимо обеспечить нативным материнским молоком. Ввод пищи осуществляется с помощью зонда или капельным методом. При отсутствии грудного молока требуется кормить приспособленными молочными смесями, специализированными для недоношенных деток ("Алпрем", "Неонатал", "Хумана-О" и др.). При совершенствовании состояния детей переводят на самостоятельное питание понемногу, сперва из соски либо из ложки, а далее из материнской груди также понемногу.
Объем недостающего питания возмещают жидкостью, которую дают внутрь между кормлениями маленькими дозами с помощью пипетки либо через зонд.
Для профилактики аспирации придают вертикальную позицию после кормления. При регургитации следует поднять головной конец кровати, положить недоношенного на бок.
Необходимо устранение патологий проходимости дыхательных путей. С данной целью рекомендовано оттягивание слизи, использование электро- и ультразвуковых аэрозолей с применением растворов гидрокарбоната натрия. Целесообразны краткосрочные сеансы дренажного положения в комбинации с перкуссионным либо вибрационным массажем.
Терапия озоном
Обязательным обстоятельством считается увлажнение и нагрев до 32-34°С вдыхаемой кислородной консистенции, контроль за показателями насыщения крови кислородом либо частичным напряжением кислорода и углекислого газа в крови.
Если у малыша нет выраженной одышки, его можно разместить в кувезе при концентрации кислорода в нем приблизительно 40-45%. При улучшении здоровья концентрацию кислорода сокращают до 30-35%. При отсутствии улучшения состояния либо при нарастании одышки концентрацию кислорода можно довести до предельной, поставив в кувезе над головой колпак.
Показанием для ИВЛ считается невозможность достигнуть нормализации рО2 крови на фоне СДППД и проявленная одышка.
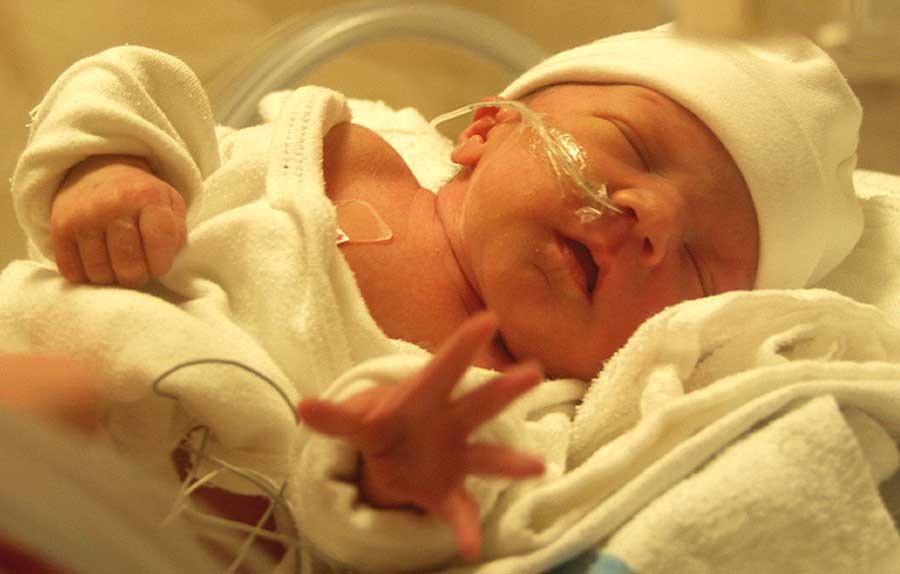
Иммунизация
В сестринский уход при пневмонии непременно входит проведение терапии с помощью препаратов, содействующих укреплению защитных сил организма ("Иммуноглобулин", плазма). Замечена значительная результативность иммуноглобулина для парентерального введения. Кроме введения маленькому пациенту препаратов, медицинская сестра осуществляет контроль за состоянием ребенка - его температурой, дыханием, питанием, реакцией организма на проводимое лечение.
При терапии сердечно-сосудистой недостаточности используется "Дигоксин". Сердечные гликозиды уменьшают гипертензию большого круга кровообращения и совершенствуют сократительную функцию миокарда.
Внутривенное введение "Эуфиллина" понижает признаки легочной гипертензии и улучшает сократительную функцию правого желудочка.
При гнойных процессах используют "Гордокс", "Контрикал".
При наличии у недоношенных обструктивного синдрома с бронхопневмонией и бронхолегочной дисплазией, развивающихся на фоне ИВЛ, показаны аэрозоли с сульфатом орципремалина.
Большую роль играет возобновление полезной флоры кишечного тракта, так как при пневмонии часто возникает дисбактериоз. Применяются вещества:
Последствия
Недоношенные дети очень часто страдают пневмонией. Это заболевание у таких младенцев чревато осложнениями в виде различных патологий легких. Кроме того, нередко наблюдаются:
- Отит.
- Гипертрофия.
- Недостаточность надпочечников.
- Кровотечения.
- Сепсис. Это наиболее тяжелое осложнение пневмонии у недоношенного младенца.
Те, кто перенес болезнь, могут столкнуться и с такими последствиями пневмонии у новорожденного, как рахит, молочница и анемия. Часто у таких деток наблюдается бронхолегочная дисплазия, приводящая к постоянным болезням легких и бронхов.
Прогноз при пневмонии у недоношенных детей зачастую благоприятный. Но это при условии соблюдения всех рекомендаций врачей.
В качестве профилактики развития пневмонии у младенца рекомендуется придерживаться следующих советов:
- Во время беременности тщательно следить за своим здоровьем и лечить любые болезни препаратами, назначенными врачом.
- Соблюдать санитарные требования. Особенно это важно для детских поликлиник и родильных домов. Если младенец рождается с асфиксией, необходимо срочно применять реанимационные меры.
- После родов рекомендуется сразу же прикладывать новорожденного к материнской груди.
- Если малыш появился раньше срока, наблюдается расстройство дыхания, роды проходили тяжело или у матери были болезни во время беременности, лучше сразу назначить новорожденному антибиотик.
- Тщательно следить за гигиеной дома и малыша, распорядком дня новорожденного и соблюдать необходимый микроклимат в помещении, где находится младенец.

Согласно мировой статистике, с пневмониями сталкиваются 2% доношенных детей и 10-15% недоношенных.
Некоторые из них врожденные, основная часть является приобретенными в результате контакта с окружающей средой, к которой маленький организм не подготовлен.
Течение заболевания у недоношенных малышей тоже имеет отличия. Что это такое за особенности, мы рассмотрим в этой статье. Также обратите внимание на статью о пневмонии у новорожденного после Кесарева.
Что это за болезнь?
Пневмония, она же в быту “воспаление легких” – инфекционный процесс воспаления в легочных тканях. Незрелость систем органов у младенцев, рожденных раньше времени, недоразвитость дыхательной системы и не всегда адекватное функционирование иммунитета провоцируют развитие пневмоний, затрудняют диагностику и осложняют течение заболевания.
Также, отличительной особенностью течения пневмонии у недоношенных новорожденных детей является стремительное прогрессирование заболевания. В считанные часы воспаление может формировать новые очаги ткани маленького легкого, а также крайне высока вероятность развития осложнений.
К особенностям и специфическим факторам риска относятся:
- Более частый процент врожденных и интранатальных (заражение в родах) пневмоний. Часто, именно врожденная инфекция и становится причиной преждевременных родов.
- Частое развитие интоксикаций, сепсисов и поражений мозга.
- Быстрое развитие дыхательной недостаточности и гипоксии.
- Сопутствующие системные патологии ввиду незрелости организма.
- Высокая частота аспираций (патологии ЖКТ, склонность к срыгиванию).
- Гипотермия и стертая симптоматика.
- Необходимость использования искусственной вентиляции легких.
- Развитие как легочных, так и внелегочных осложнений.

Причины
Стартом развития пневмонии у младенцев, рожденных раньше времени, могут выступить самые различные возбудители:
- Бактерии (стрептококки, пневмококки, стафилококки, гемофильная, синегнойная и кишечная палочки и др.).
- Вирусы (герпетические, респираторные, цитомегаловирус и др.).
- Грибы (чаще Кандида).
- Паразиты и простейшие (пневмоциста, клебсиеллы).
- Атипичная флора (токсоплазма, трихомонады, микоплазмы и проч.).
В организм возбудитель (агент) заболевания проникает 3 путями:
- Бронхогенный – при попадании агента непосредственно в дыхательную систему ребенка.
- Гематогенный – через кровь, а точнее, через гемато-плацентарный барьер (внутриутробно).
- Аспирационно – при попадании в дыхательные органы околоплодных вод или (обычно при гипоксии) мекония.
Из бронхогенных можно выделить отдельно интубационную (ИВЛ-ассоциированную) пневмонию. При интубации воздушная смесь попадает в легкие ребенка напрямую, минуя естественные защитные барьеры (дыхательные ходы и защитную слизь).
Разновидности воспалений легких

Типы и формы воспалений легких (пневмоний) классифицируются по времени заражения, типу возбудителя и степени тяжести течения.
По времени и типу возникновения они делятся:
- Врожденные – инфицирование (обычно генерализованными материнскими инфекциями) через гемато-плацентарный барьер.
- Внутриутробные (родовые) – возбудитель проникает в дыхательные пути из околоплодных вод или при прохождении родовых путей.
- Постнатальные – возникают после рождения при инфицировании в стационаре (в том числе и на этапах выхаживания) или дома.
По типу возбудителя выделяют следующие виды:
От класса возбудителя зависит тактика подбора основных препаратов.
Степень тяжести определяется по выраженности клинических проявлений, масштабам осложнений и вовлеченных систем органов.
Симптомы
Признаками пневмонии у недоношенных являются:
- Вялость, нарушение рефлексов.
- Бледность и синюшность (или серый оттенок) кожи.
- Изменения температуры тела (чаще низкая, редко высокая).
- Вздутие живота, срыгивание, рвота.
- Хрипы, жесткое свистящее дыхание, втяжение грудины.
- Нарушения сна (сонливость или бессонница).
- Брадикардия (нарушение сердцебиения).
- Приступы остановок дыхания.
- Дыхательная недостаточность и признаки токсикоза (у доношенных встречаются только в тяжелых формах).

Диагностирование
При выраженной симптоматике подозрение на пневмонию устанавливается сразу. Для уточнения формы заболевания и подбора схемы лечения проводят обследование по схеме:
- Осмотр и прослушивание легких, определение симптомов интоксикации.
- Рентгенологический снимок легких – для определения картины поражения.
- Анализ крови (развернутый) – определит воспалительный процесс, развитие анемии и некоторых осложнений.
- Бакпосев и вирусологическое исследование – для выявления агента заболевания.
- Анализ крови на газовый состав – определит уровень кислорода в крови (сатурацию) и степень кислородного голодания (гипоксии).
Также дополнительно могут сделать анализ мочи для выявления осложнений.
Лечение
Тактика лечения пневмоний у недоношенных идет по стандартным протоколам, согласно результатам обследования:
- Антивирусная или антибактериальная терапия (в зависимости от типа возбудителя). В первые сутки препарат подбирается в зависимости от условий развития, вроятного возбудителя и тяжести заболевания – из тех, что обладают широким спектром действия, так как результаты посевов требуют времени.
- Иммунотерапия – плазма, иммуноглобулины, компоненты крови по показаниям.
- Бронхолитические препараты, сурфактанты.
- Кислородная терапия (по показаниям).
- Сопутствующее лечение – пробиотики, глюкокортикоиды, сердечные препараты.
Пребывание малышей массой 1500 г и меньше – строго в кювезах с поддержанием температуры внутри 34-36°С.

Кормление в реанимации чаще всего парентеральное (введение специальных растворов в вену), во избежание аспираций. При переводе в палату назначается дозированное кормление.
Сколько лечится заболевание?
Из-за особенностей организма и сложности течения заболевания, лечение недоношенных детей, в большинстве случаев, занимает около месяца или дольше. При развитии тяжелых осложнений срок может быть и дольше – около 2 месяцев.
Также, после выписки домой обязательно диспансерное наблюдение у участкового педиатра и профильных специалистов в течение 12 месяцев после выздоровления. В первые месяцы может быть назначена витаминотерапия.
Осложнения болезни у новорожденных
К специфическим легочным осложнениям пневмоний относят:
- бронхолегочную дисплазию;
- отек легких;
- плевриты;
- органические изменения тканей легких;
- пневмоторакс.
Внелегочные осложнения включают в себя:
- сепсис;
- анемии различных форм;
- кровотечения различной этиологии;
- сердечно-сосудистые патологии;
- гормональные нарушения;
- иммунодефициты;
- рахит;
- патологии со стороны мозга и ЦНС;
- вторичные инфекции.
Полезное видео
Пусть родители и не сталкиваются с уходом за недоношенными детьми (этим занимаются профессиональные медики), тем не менее предлагаем вам посмотреть видео на эту тему в информационных целях:
Справочные материалы (скачать)
Заключение
Течение заболевания у недоношенного ребенка всегда стремительнее и сложнее, ввиду его физиологии и особенностей организма. Поэтому, обязательно следует уделять внимание здоровью будущей матери и профилактике преждевременных родов, так как пневмония – частый и очень опасный спутник недоношенных младенцев.
Опыт родителей, кто на практике столкнулся с этой проблемой и у кого был опыт преодоления заболевания, будет бесценным дополнением к информации в этой статье. Уважаемые мамы, пожалуйста, расскажите вашу историю в комментариях, у кого был опыт лечения данного недуга.

Пневмония является весьма частой патологией у деток, которые родились раньше положенного срока. Почему у таких малышей может развиваться данное заболевание, как его лечат и можно ли предотвратить его появление у малютки?
Особенности
- Врожденные пневмонии у недоношенных встречаются намного чаще, чем у детей, родившихся в срок.
- Частота аспирационных пневмоний у таких детей также повышена из-за их склонности к срыгиваниям.
- Заболевание зачастую сочетается с проблемами кровообращения, кишечной инфекцией, гемолитической болезнью и другими патологиями.
- Острый период заболевания у рожденных раньше срока деток длится дольше.
- Доминирующими симптомами при недуге у новорожденных являются проявления дыхательной недостаточности и интоксикации.
- Лихорадка у недоношенных встречается реже гипотермии.
- Очень часто возникают осложнения, которые могут быть и внелегочными.
- Пневмония при недоношенности часто приводит к развитию сепсиса.

Причины
Воспаление легких у недоношенных младенцев вызывают бактерии, паразиты, грибки или вирусы. Их попаданию в дыхательные пути малютки способствуют разные факторы, среди которых основными называют незрелость легких, аспирацию во время родов, инфекции в период внутриутробного развития и ОРВИ.
Альвеолы в легких младенца, который родился раньше положенного времени, в основном бывают недостаточно расправленными, а сурфактант может быть некачественным или незрелым. Кроме того, у таких деток в легких сразу после родов нарушаются обменные процессы и наблюдаются расстройства кровообращения.

Что касается предрасполагающих факторов, то появление пневмонии у малышей, рожденных раньше срока, может быть спровоцировано:
- Кесаревым сечением.
- Проблемами с вынашиванием, которые привели к гипоксии либо к асфиксии.
- Инфекционными болезнями у беременной, поражающими дыхательную или мочеполовую систему.
- Наследственными болезнями дыхательной системы (пневмопатиями).
- Поражениями ЦНС ребенка, а также родовыми травмами, затронувшими спинной или головной мозг.
- Реанимационными мероприятиями во время родов.
- Пороками развития у малыша.
- Неправильным уходом за малюткой, например, длительным пребыванием крохи в одном положении, плохим проветриванием помещения, переохлаждением младенца или его перегреванием.
- Плохими санитарно-эпидемиологическими условиями в роддоме.
Как проводится реанимация новорожденных детей, смотрите в обучающем видео:
Паразитарные пневмонии у деток, родившихся недоношенными, чаще всего вызваны пневмоцистами, которые могут попасть к малютке от больного человека или носителя (нередко от персонала в роддоме).
Грибковые пневмонии, которые чаще всего вызывают кандиды, появляются вследствие кандидоза у матери или как результат нерационального лечения недоношенного антибиотиками широкого спектра.

Формы пневмонии
В зависимости от причины и обстоятельств, способствовавших возникновению воспаления легких, пневмония бывает:
- Врожденной. Малыш заражается трансплацентарно, то есть от мамы возбудитель попадает в организм крохи через плаценту. Чаще всего это пневмонии, вызванные вирусом краснухи, цитомегаловирусом, токсоплазмами, листериями, вирусом герпеса, микоплазмами и другими возбудителями.
- Антенатальной. Ребенок заражается во время родов, когда проходит через инфицированные родовые пути либо в его легкие попадают околоплодные воды, содержащие возбудитель. Обычно такие пневмонии вызывают микоплазмы, стрептококки, гемофильные палочки, кандиды, трихомонады, уреаплазмы, листерии, туберкулезные палочки, вирусы герпеса, хламидии и другие инфекционные агенты.
- Постнатальной. Кроха заражается после родов в стационаре или дома. Такие воспаления в основном вызываются клебсиеллами, кишечной палочкой, золотистым стафилококком, протеем, синегнойной палочкой, энтеробактерами и другими возбудителями.

Симптомы
В начале заболевания неспецифические признаки могут преобладать. Общее состояние младенца ухудшается, вес тела может резко изменяться из-за появления отеков. Также пневмония может проявляться:
- Субфебрильной или пониженной температурой.
- Заторможенностью.
- Плохим сосанием.
- Раздражительностью.
- Бледностью кожи.
- Вздутием живота.
Далее к такой симптоматике присоединяются расстройства дыхания. Малыш начинает дышать часто, крылья носа раздуваются, становятся слышны хрипы, появляются приступы апноэ, периодического дыхания, покашливание, наблюдаются западения промежутков между ребрами, частота сокращений сердца увеличивается, изо рта может выделяться пенистая слизь.

Диагностика
Чтобы выявить у недоношенного ребенка пневмонию, используют:
- Анамнестические данные.
- Клиническую картину.
- Рентген-обследование. На рентгенограмме в местах воспаления обнаруживают затемнения.
- Лабораторные данные. В крови ребенка с пневмонией будет отмечено палочкоядерный сдвиг, снижение гемоглобина, уменьшение числа тромбоцитов, лейкопению. Помимо клинического анализа крови деткам с подозрением на пневмонию назначают вирусологическое или бактериологическое обследование, анализ мочи и исследование газового состава крови.

Лечение
Пневмонию у родившихся раньше срока деток лечат только в условиях стационара. При этом малыши должны пребывать в специальных отделениях в палатах интенсивной терапии, а мама находится рядом с крохой и помогает ухаживать за младенцем.
Новорожденный должен пребывать в оптимальных для него условиях, чтобы не допустить ни перегревания, ни переохлаждения малыша. В течение дня положение ребенка часто меняют, а одежда должна не стеснять движений малютки. Вид вскармливания и объем получаемого питания определяет врач с учетом состояния младенца, но зачастую деткам с пневмонией питательные вещества вводят парентерально.

Особенно важны в лечении такого недуга новорожденных такие методы:
- Антибактериальные препараты. В первые дни антибиотик подбирают наугад, используя средства широкого спектра. Как только получают результаты посева и антибиотикограммы, назначают препарат, к которому чувствителен возбудитель. Лекарство вводится парентерально.
- Кислородотерапия. Малышу дозировано подают 35% подогретый кислород, используя маску, катетер или другие приспособления.
- Пассивная иммунизация. Младенцу назначают введение иммуноглобулинов и плазмы.
- Другие лекарства по показаниям. Если это требуется, ребенку дают лекарства для сердца, пробиотики, бронхолитики, глюкокортикоиды и другие медикаменты.
Некоторым малышам назначается бронхоскопия для санации легких. Многим деткам рекомендуют выполнять массаж – как общий, так и вибрационный.

Возможные последствия и осложнения
Воспаление легких у недоношенного младенца может осложняться ателектазом, плевритом, пневмотораксом и другими патологиями легких. Среди внелегочных осложнений у деток, родившихся раньше срока, нередко диагностируют гипотрофию, отит, расстройства гемодинамики, склерему, недостаточность надпочечников, кровотечения, а также разные метаболические расстройства. Одним из самых опасных осложнений пневмонии недоношенного ребенка выступает сепсис.
У малышей, перенесших пневмонию, возрастает риск появления анемии, молочницы и рахита. Кроме того, у многих деток после пневмонии развивается бронхолегочная дисплазия, которая становится причиной рецидивирующих болезней легких и бронхов.

Профилактика
Чтобы предотвратить пневмонию у недоношенного малыша, важно устранить провоцирующие заболевание факторы:
- Будущей маме следует следить за своим здоровьем и своевременно лечить инфекции.
- В родильном доме и детских больницах важно строго соблюдать санитарно-эпидемиологический режим.
- Родившемуся с асфиксией новорожденному следует проводить своевременные и правильные реанимационные мероприятия.
- Малышей следует сразу после родов прикладывать к груди и вскармливать женским молоком.
- Если у новорожденного, появившегося на свет раньше срока, имеются расстройства дыхания, а также есть предрасполагающие факторы (сложные роды, болезни матери и другие), целесообразно сразу после родов назначить антибиотик.
- В домашних условиях нужно следить за гигиеной, микроклиматом и режимом дня новорожденного.
Читайте также:


