У новорожденного плохой анализ крови инфекция

Причины
Сепсис возникает под воздействием микробной, реже – грибковой флоры. Возбудителями могут стать кишечная или синегнойная палочка, стрепто- и стафилококк, протей, клебсиелла.

Новорожденные мальчики болеют сепсисом чаще девочек
Именно новорожденные попадают в группу риска заражения крови, так как их иммунитет недостаточно крепкий, чтобы бороться с патогенной флорой. Наибольшую опасность сепсис несет для новорожденных:
- недоношенных;
- рожденных с массой тела менее 2 кг;
- с пороками развития;
- с врожденным иммунодефицитом или ВИЧ-статусом.
Инфицирование может произойти внутриутробно, во время родов или после появления на свет. Следует отметить, что больничная патогенная флора достаточно агрессивная и тяжело поддается лечению.
Факторы риска заражения сепсисом:
- инфекционные болезни беременной, например, кольпит, эндометрит;
- акушерские манипуляции, проведенные с недостаточной стерильностью рук медперсонала или инструмента;
- раннее излитие околоплодных вод;
- внутриутробная гипоксия, асфиксия;
- черепно-мозговая травма, полученная в процессе родов;
- повреждение кожного покрова, слизистых младенца;
- гнойный мастит у кормящей матери;
- инфекционные заболевания новорожденных – пиодермия, конъюнктивит, отит, фарингит, бронхит, пневмония, цистит, дисбактериоз;
- местные очаги инфекций, например, псевдофурункулез, который проявляется абсцессами.
Инфекционный возбудитель может попасть в кровь через поврежденную кожу или слизистые, пупочную рану, уши, легкие, желудочно-кишечный тракт или мочевые пути.
Иногда сепсис развивается по причине перенесенного оперативного вмешательства. Это может быть операция или малоинвазивная манипуляция, например, катетеризация пупочной или центральной вены, интубация трахеи. В группе риска также дети, которые находятся на парентеральном питании или получают инфузионную терапию.
Симптомы
Симптоматика сепсиса тяжелая. На начальном этапе ребенок становится вялым или, наоборот, беспокойным, у него плохой аппетит, после еды он срыгивает пищу, плохо прибавляет в весе.
По мере распространения инфекции заметны такие симптомы:
- бледный, бледно-серый или желтый оттенок кожного покрова;
- сыпь на теле, не похожая на атопический дерматит;
- обезвоживание;
- отечность кожного покрова;
- гипотрофия;
- высокая или патологически низкая температура тела;
- боль в теле;
- синюшность носогубного треугольника, кончиков пальцев;
- нарушение сердечного ритма – тахикардия, брадикардия;
- учащение дыхания;
- боль в животе, нарушение пищеварения, рвота, диарея;
- мочевой синдром – олигурия, анурия;
- надпочечниковая недостаточность.
На фоне обильного срыгивания после кормления и судорог можно ошибочно предположить, что у малыша спазмофилия. Это заболевание, проявляющееся спазмами, мышечными подергиваниями и судорожной активностью. Провокатором его возникновения является рахит.

Грибковые инфекции могут осложнять течение бактериального сепсиса
Если у новорожденного желтуха или бледность кожи, железодефицитная анемия, снижение рефлексов и мышечного тонуса, увеличены печень и селезенка, то это может быть гемолитическая болезнь. Ее возникновение связано с резус-конфликтом между матерью и ребенком.
Сепсис всегда сопровождается признаками общей интоксикации. В тяжелых случаях появляются локальные гнойно-воспалительные очаги. Это абсцессы, флегмоны. Гнойные очаги возникают не только на кожном покрове, но и во внутренних органах – мозговые оболочки, легкие, печень. Иногда поражаются кости.
По тяжести сепсис новорожденных подразделяют:
- на легкий. Характерно повышение температуры тела, учащаются пульс и дыхание;
- средний. Проявляется симптоматика осложнений – пневмонии, менингита, перитонита;
- тяжелый. Выражены гипотензия, дисфункция пораженных внутренних органов;
- септический шок. Самое тяжелое состояние младенца. В 50% всех случаев наступает летальный исход.
Лечебные мероприятия зависят от степени тяжести заражения крови.
Классификация
По времени появления первых симптомов сепсис бывает:
- внутрибольничным – признаки появляются в роддоме;
- ранним – клинические проявления возникают на 2–5-е сутки жизни;
- поздний – симптомы определяются через 1–3 недели после рождения малыша.
В случае обнаружения внутрибольничного сепсиса весь роддом закрывается на карантин для установления причинно-следственной связи и предупреждения заражения остальных младенцев.
Прогноз зависит от течения сепсиса у новорожденных. Существуют такие формы:
- молниеносный – развивается в первые сутки;
- острый – длится до 3–6 недель;
- подострый – протекает на протяжении 1,5–3 месяцев;
- затяжной – длится более 3 месяцев.
Именно первая форма наиболее опасна для детей.
В зависимости от первичного септического очага классифицируют:
- хирургический сепсис – источником инфекции являются местные гнойные очаги;
- акушерско-гинекологический – провокатором выступают послеродовые осложнения или заболевания половых органов матери;
- уросепсис – вызван инфекциями мочеполовой системы младенца;
- ротовой – очаг находится в полости рта;
- кишечный – провокатором выступает кишечная палочка.
Существуют также другие разновидности.
Диагностика сепсиса у детей
Диагноз ставится неонатологом родильного отделения или педиатром, если малыш уже находится дома. При подозрении на сепсис ребенка экстренно госпитализируют. Если состояние тяжелое, то малыша сразу помещают в реанимацию.
Основу обследования составляет посев крови на микрофлору. Он позволяет выявить бактериальных возбудителей, определить чувствительность к антибиотикам. Забор крови делается из вены. В норме она должна быть стерильной.

До 30–40% детей с сепсисом умирают
Также проводится клинический анализ крови. По результатам видны такие отклонения:
- снижение концентрации нейтрофилов и лейкоцитов или повышение до критических отметок;
- увеличение уровня С-реактивного белка.
Все эти отклонения свидетельствуют о воспалительном процессе. Также проводят соскоб кожи, бакпосев мочи, мазки из зева и конъюнктивы, анализ кала на дисбактериоз.
Дифференциальная диагностика проводится с лейкозом, внутриутробной инфекцией, микозами.
Лечение
При молниеносном развитии каждая минута важна. При несвоевременной терапии может наступить летальный исход.
Бактериальный сепсис лечится антибиотиками. Причем их нужно ввести в течение 1 ч после появления первых признаков. Если этого не сделать, то инфекция мгновенно разносится по всему организму, развиваются осложнения.
В раннем периоде антибактериальная терапия предполагает применение препаратов широкого спектра действия, после получения данных бакпосева – узконаправленных антибиотиков. Медикаменты вводятся внутривенно, в максимальных дозах. Через 10–15 суток делается замена на препарат с другим действующим веществом.
Для лечения новорожденных применяются антибиотики таких групп:
- цефалоспорины;
- аминогликозиды;
- карбапенемы;
- аминопенициллины;
- макролиды.
Фторхинолоны не используются, так как они очень токсичны.
Одновременно с подавлением возбудителя в крови производится санация местных очагов инфекции. Она предполагает вскрытие гнойников и абсцессов, промывание антибактериальными растворами, наложение стерильной повязки.
Дополнительно применяются физиотерапевтические процедуры:
Для устранения признаков интоксикации организма проводится дезинтоксикационная терапия. С целью профилактики обезвоживания малышу вливают растворы для восполнения утраченной жидкости – натрия хлорид, глюкоза.
Если новорожденный отказывается от груди, то сцеженное молоко вводится через зонд. Но отказываться от грудного вскармливания нельзя.
При сепсисе эффективна иммунозаместительная терапия. Применяются иммуноглобулины, интерфероны. Они помогают иммунной системе бороться с патогенной флорой.
Во время лечения постоянно производится контроль основных показателей жизнедеятельности – артериальное давление, частота сердечных сокращений. Исследуется кислотно-основное и газовое состояние крови. Обязательны электрокардиограмма, биохимическое исследование плазмы, чтобы оценить уровень сахара, креатинина и электролитов.
Последствия
Смертность от сепсиса среди младенцев высока. Самые неблагоприятные прогнозы при заражении, вызванном стрептококками группы В. Они часто провоцируют молниеносное развитие сепсиса, моментально вызывают пневмонию или менингит. Среди других осложнений возможны пурпуры, абсцессы, флегмоны, гнойно-некротические очаги. Одним из самых тяжелых является перитонит.
Последствием антибактериальной терапии является подавление нормальной микрофлоры, из-за чего развивается дисбактериоз, кандидоз.

Грудное молоко – отличная профилактика сепсиса
После перенесенного сепсиса организм ребенка слишком ослаблен. Велика вероятность частых респираторных заболеваний, пиелонефрита, цистита, энцефалопатии.
Профилактика
Профилактические мероприятия важны еще во время беременности. Женщина должна вылечить все инфекционные заболевания. Для поддержания иммунитета важны правильное питание, здоровый образ жизни.
Профилактика внутрибольничного инфицирования зависит от медперсонала. Медики должны придерживаться правил личной гигиены, дезинфицировать руки и инструменты. Важно соблюдение санитарно-эпидемиологического режима в роддоме.
После выписки родители должны наблюдать за самочувствием малыша, в случае отклонений немедленно обращаться к педиатру. Чтобы предотвратить страшные последствия сепсиса, необходимо вовремя его обнаружить.

Анализы у новорожденных
Такая важная процедура первых дней жизни, как анализы новорожденных, пугают многих родителей. Но стоит разобраться в этом вопросе подробнее. Почему и зачем такие процедуры проводятся еще в роддоме? И как собрать анализы у новорожденных, чтобы они были максимально информативными.
Общий анализ крови у новорожденных
Анализ крови новорожденных делают в том случае, когда невозможно поставить диагноз, исходя только из симптомов заболевания. Необходимо оценить картину заболевания ребенка и проследить динамику при его лечении. Кроме этого такой анализ требуется сдавать всем без исключения детям хотя бы 1 раз в течение года для определения состояния здоровья ребенка. В день рождения малыша производится забор крови, с повторением каждые 3 месяца.
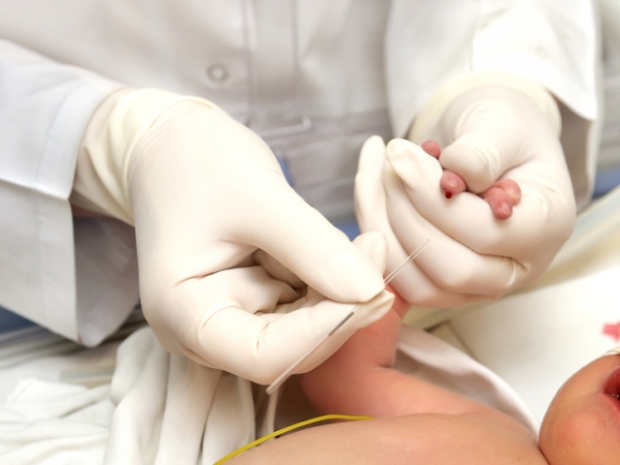
Общий анализ крови новорожденного берут следующим образом:
1. Такой анализ берется только в утреннее время. Перед его сдачей рекомендуется не употреблять пищу в течение нескольких часов. А воду с добавками следует исключить. Но младенцам такой анализ можно сдать, подождав не менее 1,5 часа после кормления. Если анализ необходимо сдать срочно, то можно провести процедуру в любое необходимое время.
2. Для того, чтобы сдать анализ крови новорожденному, врачу необходимо взять ее некоторое количество из любых конечностей ребенка. Нередко такой анализ берут из пятки ребенка.
3. Прокол производят при помощи одноразового инструмента. Образец крови наносят на стекло, и прижимается другим стеклом. Таким образом, делают мазок, который в дальнейшем рассматривают под микроскопом. Процедура это безболезненная, ребенок может только испугаться резких движений, но никакой боли он не испытывает.
Общий анализ крови у новорожденных: норма
Общий анализ крови информирует о нахождении в крови телец, таких как, эритроциты, тромбоциты и лейкоциты. Проводятся исследования на уровень гемоглобина в крови, СОЭ и другие параметры. Существует общепринятая норма при анализе крови по каждому параметру. Отклонение от нее говорит о проблеме со здоровьем ребенка. В частных и государственных медицинских учреждениях нормы могут отличаться по некоторым параметрам. В государственных клиниках анализы выписываются на старых бланках, которые были выпущены еще до 2000 года. Сейчас эти показатели считаются устаревшими. Когда же стоит бить тревогу, изучая цифры в результатах анализа?
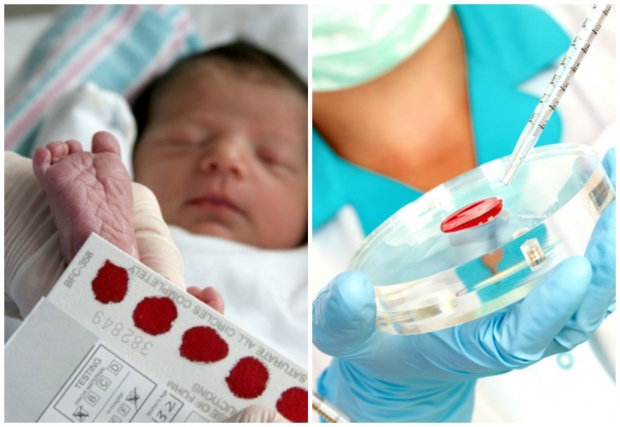
Плохой анализ крови новорожденного будет с такими показателями:
1. Пониженное количество эритроцитов. Такие данные говорят о пониженном содержании таких веществ, как железо и белок в организме. В норме эритроцитов должно быть 3,5 – 4,8 / литр. Деформация этих кровяных телец указывает на имеющиеся какие-то генетические заболевания, болезни печени и другие проблемы.
2. Пониженный гемоглобин (ниже нормы в 115-175 /литр) указывает на то, что есть проблемы с доставкой кислорода в организм. В связи с пониженным гемоглобином может развиться анемия.
3. Пониженное количество тромбоцитов в крови препятствует быстрому образованию кровяного сгустка. Из-за этой проблемы, при наличии даже небольшого кровотечения, будет трудно остановить кровь у ребенка. Согласно нормам, содержание лейкоцитов должно быть от 180-400/литр. Если тромбоцитов больше нормы, это также повод обратиться к врачу.
4. Слишком большое содержание лейкоцитов в результатах исследования свидетельствует о присутствии воспалительного процесса и развитии инфекции. У здорового ребенка их должно быть 5,5 – 12,5/литр. Небольшое повышение лейкоцитов может быть, если сдавать этот анализ после еды. Поэтому необходимо сдавать анализ на голодный желудок.
5. Содержание нейтрофилов в здоровом организме должно быть не менее 15-45%. Меньшее количество говорит о наличие нейтропении в результате определенных болезней. Повышенное содержание также не является добрым знаком.
Норма анализа означает соответствие всех параметров – то есть, если они не ниже и не выше. Если причин для беспокойства нет и состояние ребенка не вызывает опасения, то не нужно беспокоиться по поводу того, что показатели чуть занижены. Это не всегда показатель болезни. По всем вопросам лучше консультироваться с участковым врачом и не делать поспешных выводов.
Другие анализы крови, которые берут у детей
1. Биохимический анализ крови новорожденного исследуется для получения развернутой картины о состоянии внутренних органов ребенка. Его назначают при симптомах, похожих на рахит и при частых болях в животе. На такой анализ направляют при подозрении на болезни печени и органов пищеварения. Анализ берется из вены, поэтому грудным детям до 3-4 месяцев его берут из вены головы, ноги или предплечья. Найти вену на локтевом сгибе малыша не представляется возможным. Биохимический анализ показывает развернутые параметры крови ребенка, которые не входят в стандартный анализ крови. Такие, как билирубин, белок, глюкоза и другие.
2. Анализ крови на билирубин у новорожденных собирается при рождении из пуповины малыша. Он проводится для того, чтобы определить, есть ли у малыша желтушка. Повышенное содержание его в организме придает желтый цвет телу ребенка. Именно от содержания этого вещества зависит окраска мочи и кала. При рождении показатели билирубина в крови у младенца очень высокие. Здоровый человек не может иметь такие показатели. Однако, для младенцев считается нормой 60 мк моль/литр. Через несколько дней количество билирубина может доходить до 200 мк моль/литр, что также не должно быть причиной для паники. Через какое-то время показатели снижаются. В организме ребенка начинают вырабатываться ферменты, которые снижают количество билирубина в организме. Чтобы отследить динамику этих изменений берется кровь у младенца в течение нескольких минут после рождения.
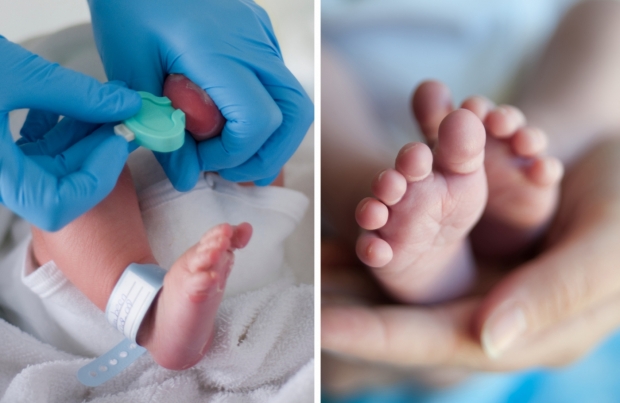
3. Скрининг новорожденного проводится для выявления редких генетических заболеваний на ранних сроках. Если болезнь обнаружить еще до того, как появятся симптомы, то облегчить состояние ребенка будет на много проще, а в некоторых случаях - и окончательно предотвратить развитие болезни. Анализ из пятки новорожденных собирается через 1-2 дня после рождения. Образец крови высушивается и направляется в лабораторию. Этот анализ готовится длительное время, но он дает возможность провести исследования на 51 опасную болезнь. Благодаря тому, что генетический анализ новорожденного проводится еще в роддоме, удается принять меры еще до того, как болезнь заявит о себе в полную силу. Как правило, большая часть детей не находятся в группе риска по таким заболеваниям, но 100 детей из 140 000 оказываются в группе риска по этим болезням. Во многих странах такой анализ является обязательной процедурой в роддоме.
Общий анализ мочи у новорожденных
Чтобы получить более полную картину о состоянии здоровья малыша, берут анализ мочи новорожденного. Моча, как любая жидкость в организме. имеет массу характеристик и показателей. По этому анализу можно определить наличие солей, белка и сахара в организме. Концентрация этих веществ может говорить о том, что в работе организма есть определенные проблемы. Но как взять анализы у новорожденного в таком возрасте? Собрать мочу в баночку у такого ребенка представляется очень сложной задачей. А ждать, пока месячный малыш захочет поделиться своей мочой, может быть неблагодарным занятием. Поэтому сейчас изобрели такое приспособление как мочеприемник, который облегчает эту задачу. Такое приспособление имеет мешочек с прорезью и клеящуюся поверхность. Принцип действия такого приспособления прост. Мешочек приклеивается на промежность младенца, и остается только ждать, когда нужная для анализа жидкость окажется внутри мешочка. Очень важно, чтобы моча была собрана в стерильную емкость, которая продаются в аптеке. Тогда там не будет никаких других примесей, и анализ будет пригодным для исследования. Если моча собрана старым способом при помощи клеенки, то гарантий того, что анализ укажет достоверную информацию, нет.
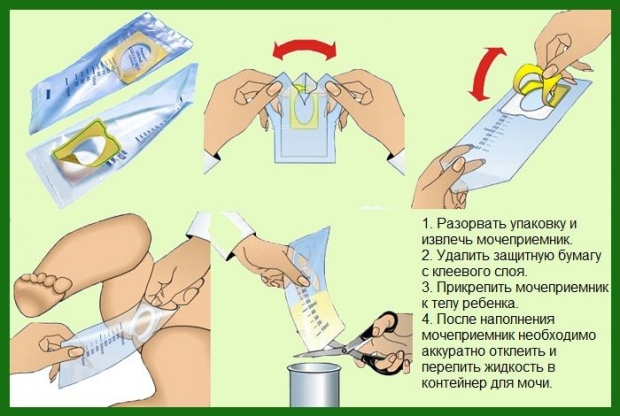
Расшифровка анализов у новорожденного, связанных с мочой, проводится по нескольким показателям. В первую очередь исследуются свойства мочи. После отстаивания биологической жидкости, исследуется осадок, который выпадет на дне емкости. В анализе мочи могут быть получены показатели, свидетельствующие о проблемах:
1. Слишком высокое количество лейкоцитов, которые говорят об инфекции мочевыводящих путей.
2. Наличие эритроцитов, имеющихся в составе крови, говорит о попадании некоторого количества крови в мочу. Это может происходить при болезнях почек или какой-то травме мочевыводящих путей.
3. Если в моче имеется большое количество солей, то это не всегда является признаком болезни. Но в младенческом возрасте этот показатель все же является поводом задуматься о причинах такого количества солей.
4. Белок в моче может повышаться в результате вирусной инфекции и воспалительного процесса в почках. Очень важно осторожно собирать мочу у мальчиков. Перед сбором анализа необходимо очень хорошо промывать его половые органы, так как в районе крайней плоти может скапливаться половой секрет, который может попасть в емкость.
Анализ кала у новорожденного
Анализ кала новорожденного берется только при наличии необходимости на его проведение. При помощи такого анализа можно исследовать работу всех органов переваривания пищи, а также наличие глистной инвазии. Но анализ кала на выявление глистов необходимо проводить только после того, как ребенку исполнится 1 год. Родителей младенцев часто направляют на такое исследование для проверки микрофлоры кишечника ребенка. Обычно к 2 месяцам жизни малыша микрофлора ребенка приходит в нормальное состояние, но бывают случаи, когда колики не заканчиваются, кал имеет зеленый цвет, и имеются небольшие вкрапления крови и слизи в нем.
С помощью такого анализа можно выяснить:
1. Степень активности ферментов и способность организма переваривать пищу.
2. Наличие воспалений в организме или их отсутствие.
3. Исследовать микрофлору кишечника.
Но как собрать кал на анализ у новорожденных? Основным правилом является факт, что собирать кал нужно исключительно в стерильную емкость, в которой имеется ложечка, упрощающая процесс сборки. Для сбора анализа у грудных детей достаточно количества равного одной чайной ложке. Собрать кал можно вечером, и поместить контейнер на время в холодильник. Пред сбором кала нельзя применять никакие лекарственные препараты и пользоваться свечами. Это может негативно сказаться на результатах исследования.
Плохие анализы у новорожденного могут указывать на проблемы с микрофлорой кишечника или при воспалительном процессе в организме.
В таких случаях показатели будут следующие:
1. Повышенное количество лейкоцитов.
2. Наличие палочек кишечной инфекции.
3. Выявление в кале крови.
4. Присутствие нейтрофилов в анализе.
Если были обнаружены какие–то проблемы с каловыми массами ребенка при наличии других тревожных симптомах, врач может направить сдать анализ на дисбактериоз новорожденного. Этот анализ сдается также, как и обычный анализ кала, только в этом случае исследования проводятся для выявления наличия и количества определенных бактерий. Назначается такой анализ, если стул ребенка имеет зеленоватый цвет с кислым запахом. Результаты анализа могут выявить нарушение соотношения бактерий без возбудителя. Такой вид дисбактериоза не нуждается в лечении. Эту проблему можно устранить с помощью укрепления организма ребенка.
Другое дело, когда есть подозрения на стафилококковую инфекцию. В таком случае назначается анализ на стафилококк у новорожденных. У ребенка наблюдаются клинические проявления и общее плохое самочувствие. Такой анализ позволяет подтвердить или опровергнуть наличие стафилококковой инфекции в организме ребенка. Анализ на эту инфекцию сдается в виде кала или мочи. Перед сдачей этого анализа нельзя применять слабительные свечи и другие лекарства. Кал собирается ложечкой в стерильную баночку и сдается в лабораторию.
Каждому родителю необходимо понимать, что все анализы для младенцев назначаются для более точной постановки диагноза или для предотвращения определенных болезней. Поэтому, пренебрегать этой процедурой нельзя.
Некоторые наследственные заболевания, такие как фенилкетонурия и гипотиреоз требуют ранней диагностики заболевания. Во многих развитых странах такое исследование крови у новорожденных является обязательным. Так что приготовьтесь сдавать анализы в роддоме у новорожденного малыша. В этой статье мы рассмотрим какие анализы сдают новорожденные ребятишки.

При гипотиреозе анализ крови новорождённого показывает наличие тиреотропного гормона (ТТГ), а при фенилкетонурии обнаруживается фенилаланин. Кровь на анализ приходится брать из пятки новорождённого. Почему анализ крови у новорождённого берут именно из пятки? Анализ из пятки у новорожденного берётся по причине близкого расположения кровеносных сосудов, конечно и пальчики и пятки являются самыми чувствительными зонами малыша ( кровеносные сосуды располагаются достаточно близко к самой поверхности кожи), но пальчики на столько малы, что взять кровь из них не представляется возможным. У доношенных детей скрининг проводится на 3-5 день, а у недоношенных на 7-8 день жизни новорождённого. Небольшое колличество крови помещается на специальную впитывающую бумагу и в таком виде отправляется в региональную лабораторию. Данная процедура или скрининг-тест обязательно отмечается в обменной карте новорождённого. Если Вы задаётесь вопросом как собрать анализы у новорожденного, то попросите помощи в больнице, Вам обязательно помогут! Если результаты анализа крови новорождённого не показали присутствие опасных заболеваний, то есть результат — отрицательный, то данная информация остаётся в пределах лаборатории. В противном случае — если обнаружены признаки заболевания, результаты анализов незамедлительно сообщаются в поликлинику, где по месту жительства наблюдается ребёнок. Родители должны правильно указать адрес — где будет проживать младенец после выписки, во избежание дополнительных проблем.
Если малыш родился дома и анализ на генетические заболевания у него не проводился, родители должны сами обратится в медико-генетическую консультацию жительства для сдачи крови на скрининг-тест. Генетический анализ крови у новорожденных необходим, чтобы вовремя принять меры в случае отклонения от нормы.
Лабораторные исследования анализов новорождённых со слабым здоровьем
При рождении малыша со слабым здоровьем, в роддоме проводятся все дополнительные исследования:
- общий анализ крови новорождённого;
- общий анализ мочи;
- биохимические исследования крови;
- анализ кала у новорождённого.

Анализ на генетические заболевания у новорожденных очень важен. Если у новорожденного мать имеет резус-фактор отрицательный, а отец — резус-фактор положительный, то не зависимо от состояния здоровья, в профилактических целях, у ребёнка будет взят анализ крови на определение группы и резус-фактора. Если у ребёнка резус-фактор не совпадает с материнским, то у новорождённого из пуповины возьмут анализ крови на билирубин. Наличие билирубина в крови является свидетельством гемолиза — повышенное разрушение эритроцитов, которые при положительном резусе несут на своей оболочке антиген резус-фактора, а при отрицательном резусе — этот антиген у них отсутствует). Антигены имеют белковую природу и при попадании их в другой организм вызывают в нём ответную иммунную реакцию -выработку антител нейтрализующих и разрушающих антигены. Такое явление наблюдается при положительном резус-факторе у малыша находящегося в утробе матери, которая имеет резус фактор отрицательный. Эритроциты крови с положительным резус-фактором попадают в организм матери, которая не имеет резус-фактора — возникает ответная иммунная реакция на инородный белок — начинают вырабатываться антитела разрушающие эритроциты с резус-фактором.
Подобная реакция может наблюдаться при несовпадении групп крови матери и ребёнка.Такая реакция может привести к летальному исходу, если вовремя не провести соответствующие обследования и не начать применять специальные препараты препятствующие такой ответной реакции организма. При определённых не естественных состояниях матери (последствия ранних абортов, курение, принятие спиртных напитков во время беременности, последствия механических повреждений) стенки плаценты истончаются и через неё в кровь младенца могут попадать антитела разрушающие эритроциты и освобождающие билирубин.
Билирубин очень токсичен, в особенности для развивающейся нервной системы ребёнка. Если он не нейтрализуется печенью полностью, то происходит его накопление в тканях организма и кожа малыша приобретает желтоватый цвет. Билирубин попадая в клетки мозга нарушает естественные процессы происходящие в них и даже может привести к их гибели, тем самым вызывая органические поражения мозга — билирубиновую энцефалопатию. Для предупреждения таких тяжелых поражений проводится анализ на билирубин у новорождённых и наблюдение за его показателями в течении нескольких дней.
Пожелтение кожи у ребёнка может произойти и по другим причинам: гипоксия, как результат продолжительных родов, различные механические повреждения тканей сопровождающиеся гибелью эритроцитов, инфекционное заражение. У не доношенных младенцев анализ крови на билирубин будет проведён, даже, при не значительном, на первый взгляд, пожелтении кожи. Это объясняется тем, что у таких ослабленных детей внешние признаки не отражают тяжести предполагаемого заболевания.
При малейших признаках желтухи, в роддоме, назначается общий анализ крови новорождённым, в связи с тем, что при усилении процесса распада эритроцитов происходит снижение содержания гемоглобина в крови.
Для новорождённых многоплодной беременности, недоношенных, с признаками задержки в развитии — общий анализ крови проводится обязательно.
О чём может рассказать общий анализ крови у новорождённых.
Кровь, как внутренняя среда организма, способна проникать везде и всюду, отражая на своём химическом и молекулярном уровне все изменения происходящие в тех, или иных органах и тканях. Если маленький организм поражен какой либо инфекцией, то общий анализ крови покажет повышение числа лейкоцитов, увеличение количества молодых клеток, ускорение процесса оседания эритроцитов. Эти симптомы являются самыми ранними, по сравнению с остальными симптомами заболеваний и они помогут вовремя предотвратить, или вылечить малыша.
Какие показатели анализов новорождённого являются нормой?
У полностью здорового ребёнка анализы должны показывать нормальные значения:
- эритроцитов — 3,6 — 6,2 x 1012/л;
- тромбоциты -150 — 400 x 109/л;
- лейкоцитов — 8,5 — 14 x 109/л;
- гемоглобин — 124 — 166 г/л.
Перед рождением у младенца в крови содержится два типа гемоглобина:
- HbF (80%) -фетальный (данный вид гемоглобина обнаруживается только у младенце находящихся внутри утробы матери и у только, что родившихся малышей, он способен связывать кислорода больше, чем обычный гемоглобин);
- HbA (20%) — взрослый гемоглобин встречается только у взрослых людей и у детей через некоторое время после их рождения(способен забирать кислород из воздуха в лёгких).
Взрослый гемоглобин содержится во всех эритроцитах новорождённого после 4 — 5 месячного возраста.
Анализы мочи у новорождённых в роддоме.
В роддоме анализ мочи у новорождённых назначается не часто. Для этого должны быть очень веские причины, в виду того, что эта процедура достаточно осложнена транзиторной олигурией (в первые 3 дня ребёнок выделяет очень мало мочи). Забор анализов мочи проводится с помощью катетора только у тяжелобольных новорождённых, у которых есть необходимость срочно определить состояние мочеполовой системы, печени или нарушение обменных процессов.
Что собой представляют заболевания: фенилкетонурия и гипотиреоз?
Какие анализы берут у новорожденного? При врождённой фенилкетонурии происходит нарушение обмена веществ следствием которого является развитие очень глубокой умственной отсталости. Причиной такого нарушения является недостаточная выработка организмом фермента фенилаланингидроксилазы отвечающего за превращение токсичной аминокислоты фенилаланина в безопасную аминокислоту тирозин. В результате недостаточности нейтрализующего фермента — фенилаланингидроксилазы в крови накапливается фенилаланин. Под его воздействием происходит постепенное отравление и разрушение клеток центральной нервной системы, что и приводит к задержке в умственном развитии ребёнка.

При положительном результате на фермент фенилаланин назначают дополнительные анализы ещё в роддоме или после выписки. Проводится дополнительное исследование анализов не только крови, но и мочи новорождённого. Точное диагностирование фенилкетонурии необходимо провести до 21 дня жизни новорождённого. Это позволит вовремя назначить специальную диету с малым содержанием белков содержащих аминокислоту фенилаланин и предотвратить нарушения умственного развития ребёнка. Протеины молока в своём составе содержат большое количество аминокислоты фенилаланин, поэтому малышам больным фенилкетонурией назначают смеси не содержащие молочных белков. Другие методы лечения основанные на молекулярно-генетической терапии находятся на стадии исследования и в широких масштабах не применяются. При соблюдении строгой диеты в организм не поступают белки содержащие фенилаланин и не происходит накопление этой аминокислоты в организме, а следовательно не происходит отравления нервной системы.
При врождённом гипотиреозе происходит нарушение выработки гормонов щитавидной железы. При не отрегулированной работе щитовидной железы, во внутриутробном развитии и в первые годы после рождения, происходит задержка процессов созревания головного мозга и умственного развития, возникают различные психические отклонения.
Если генетический анализ крови новорожденного показал избыточное содержание тиреотропного гормона щитовидной железы (положительный результат на наличие тиреотропного гормона), то участковый педиатр местной поликлиники, для уточнения диагноза — гипотиреоз, назначает:
- консультацию у эндокринолога на исследование всех типов гормонов щитавидной железы;
- сдать анализы новорождённому на исследование всех гормонов щитавидной железы;
- ультразвуковое исследование щитавидной железы для выявления возможных разрастаний ткани щитовидной железы и образования узлов;
- рентгеновское обследование щитавидной железы.
При раннем всестороннем диагностировании заболевания, есть возможность начать лечение гормональными препаратами вовремя (ранней считается диагностика проведённая до 4 -6 недель после рождения) и предотвратить нарушения в физическом и умственном развитии. Кроме того, грудной ребёнок должен получать минимальную дневную порцию гормонов щитовидной железы с натуральным молоком матери при его грудном вскармливании.
Следовательно такие опасные наследственные заболевания, как гипотиреоз и фенилкетонурия можно предупреждать, если новорождённый ребёнок вовремя сдаст все необходимые анализы и получит профилактическое или специальное стационарное лечение.
Вывод
В результате наших исследований мы смогли прийти к выводу, что забор анализов крови, мочи, кала у новорождённых — это оправданная необходимость. Ранняя диагностика заболеваний, при помощи исследования взятых анализов, позволяет во время выявлять некоторые опасные заболевания и проводить профилактические мероприятия или назначать специальное стационарное или другие виды лечения. Анализы новорожденных — норма, которую должен сделать каждый родитель. Предупреждён — значит вооружён! Поэтому анализы новорождённых крайне важны и позволяют предупредить ряд проблем в будущем.
Читайте также:


