Во влагалищной жидкости инфицированных
Околоплодные воды (или амниотическая жидкость) являются средой, окружающей плод, которые защищают организм плода от неблагоприятных внешних воздействий, а оболочка плода (плодный пузырь) является барьером, предотвращающим проникание бактериальной инфекции. Преждевременное излитие околоплодных вод является серьезной угрозой как для будущего ребенка, так и самой матери.
Различают четыре варианта излития околоплодных вод:
- своевременное излитие — когда плодный пузырь вскрывается при полном или почти полном открытии маточного зева. Обычно своевременное излитие околоплодных вод наступает при раскрытии шейки матки на 5-6 сантиметров;
- запоздалое излитие — если при полном раскрытии маточного зева плодный пузырь остается какое-то время целым. Это бывает в тех случаях, когда разрыв плодного пузыря и излитие происходят в периоде изгнания.
- раннее излитие — вскрытие плодного пузыря после начала родовой деятельности (начала регулярных схваток), но до наступления полного или почти полного открытия шейки матки (3-4 см). То есть воды изливаются уже при начавшейся родовой деятельности, но при недостаточном раскрытии шейки матки. Иногда при раннем отхождении околоплодных вод плодный пузырь вскрывают искусственно (амниотомия).
- преждевременное (дородовое) излитие — спонтанный разрыв плодного пузыря до начала родов (до появления регулярных схваток и до наступления структурных изменений шейки матки в виде ее укорочения, сглаживания и раскрытия).
Причина излития околоплодных вод
Чаще всего причинами преждевременного излития околоплодных вод являются воспалительные заболевания органов малого таза. Преждевременное излитие околоплодных вод в два-три раза чаще наблюдается у женщин с бактериальным вагинозом.
Среди других причин дородового излития околоплодных вод отмечают и некоторые акушерские осложнения: истмико-цервикальную недостаточность, перерастяжение стенок матки вследствие многоводия или многоплодной беременности, травмы брюшной полости или наложения швов на шейку матки при истмико-цервикальной недостаточности. В группу риска попадают женщины, имеющие в прошлом аборты, самопроизвольные выкидыши и преждевременные роды.
Еще одной причиной преждевременного излития околоплодных вод является многократные влагалищные исследования, когда врач при ощупывании определяет форму, консистенцию шейки матки, степень ее раскрытия и т.п. или многократные трансвагинальные ультразвуковые исследования плода.
Симптомы преждевременного излития околоплодных вод
При появлении водянистых выделений из половых путей врачом собирается анамнез: как давно появились водянистые выделения из половых путей, их цвет, количество, что предшествовало их возникновению, с чем женщина связывает появление этих симптомов.
Диагностика излития околоплодных вод
Диагностика излития околоплодных вод обычно основана на наличии внезапно хлынувшего из влагалища потока амниотической жидкости и затем, продолжающихся очень небольшими порциями выделений. Если водянистые выделения носят не постоянный характер, их необходимо отличать от влагалищных выделений, подтекания мочи или разжижения цервикальной слизи, предшествующих началу родовой деятельности.
При небольших разрывах плодной оболочки, когда имеется лишь незначительное подтекание околоплодных вод, диагностика может вызывать значительные трудности. Амниотическая жидкость может выделяться по каплям и смешиваться с секретом влагалища. Беременная женщина может не заметить момента подтекания вод, особенно если на фоне воспалительного процесса были обильные выделения из влагалища.
После установления факта нарушения целостности оболочки принимается решение о дальнейших действиях в зависимости от продолжительности беременности и наличия осложнений.
Тактика ведения беременных женщин с ПИОВ при доношенной беременности
Врачи, в зависимости от сроков на которых произошло преждевременное излитие околоплодных вод, предлагают различные способы снижения рисков осложнений. Существуют две тактики ведения беременных: выжидательная и активная. Раньше придерживались активной тактики, проводя родовозбуждение через 2-6 часов после разрыва плодных оболочек. Считалось, что это предупреждает развитие инфекционных осложнений. Современная медицина отдает предпочтение выжидательной тактике, давая возможность и помогая организму беременной подготовится к родам. Это позволяет снизить частоту акушерских травм и оперативных вмешательств.
Выжидательный период сопровождается медикаментозной подготовкой родовых путей, санацией вагинальными свечами для профилактики восходящей инфекции и постоянным мониторингом состояния матери и плода: общий анализ крови, определение С-реактивного белка, общий анализ мочи, бактериологическое (каждые 24 часа) и бактериоскопическое (каждые 12 часов) исследование, термометрия, КТГ в сроки 32 недели и позже каждые 2-3 дня, УЗИ с допплерометрией. Но выжидательная тактика может быть использована только в тех случаях, когда нет экстренных показаний для родоразрешения.
Если излитие околоплодных вод произошло до 34 недели беременности:
Беременную помещают в стационар третьей группы (высокой степени риска), где она находится под наблюдением. Назначается антибактериальная терапия сразу и до рождения ребенка (эритромицин, ампициллин), токолитики (вещества, расслабляющие мускулатуру матки и уменьшающие маточные сокращения). Родовозбуждение проводят только при наличии инфекции.
Если излитие околоплодных вод произошло в 34-37 недели беременности:
Без акушерских показаний повторное влагалищное исследование не проводится. Также назначаются антибиотики.
Если излитие околоплодных вод произошло на сроке более 37 недели беременности:
По желанию женщины тактика может быть:
- выжидательной: без влагалищного исследования, при этом антибиотики (ампициллин) назначаются только при безводном промежутке более 18 часов.
- активной: при зрелой шейке матки для родовозбуждения назначают окситоцин, при незрелой шейке матки для искусственной стимуляции родового процесса – динопрост интравагинально.
Продолжительность активно-выжидательной тактики при доношенном сроке беременности более трех суток является нецелесообразной.
Специфической профилактики излития околоплодных вод не существует. Снизить риск развития ПИОВ можно своевременным лечением вагинальной инфекции и отказом от вредных привычек.

Вагинальные инфекции случаются, когда есть вирус, бактерия или грибок,которые попали в благоприятную для своего развития среду во влагалище. Венерические заболевания являются частой причиной влагалищных бактериальных и вирусных инфекций, которые приводят к вагиниту, воспалению слизистой оболочки влагалища. Однако, самые распространенные инфекции происходят из-за дрожжей или грибков.
Бактериальный вагиноз (БВ) является наиболее распространенной причиной симптомов вагинита среди женщин детородного возраста. БВ ранее назывался как неспецифический вагинит или гарднерелла. Он может передаваться половым путем, хотя им могут болеть и молодые женщины, которые не являются сексуально активными. Роль сексуальной активности в развитии БВ не понята. БВ связан с изменением баланса между различными видами бактерий во влагалище: вместо нормального преобладания лактобактерий, происходит увеличение числа организмов Gardnerella влагалищная, Bacteroides, Mobiluncus и Mycoplasma Hominis. Исследователи считают, что каждый из этих микробов может стать главным игроком в возникновении БВ.
До сих пор не совсем ясно, что устраивает этот дисбаланс, но есть факторы, которые увеличивают риск развития бактериального вагиноза:
- беременность,
- внутриматочная спираль (ВМС),
- частое спринцевание,
- несколько сексуальных партнеров,
- незащищенный секс.
Бактериальный вагиноз может возникнуть в результате атрофических изменений во влагалище, которое вызывается снижением уровня эстрогенов.
Основным симптомом БВ является ненормальные влагалищные выделения с рыбным запахом, что особенно заметно после полового акта. Тем не менее, почти половина женщин с клиническими признаками БВ не сообщают никаких симптомов. Врач наблюдает эти симптомы во время физического осмотра и из различных испытаний вагинальной жидкости.
Трихомониаз вызван одноклеточным простейшим паразитом Trichomonas влагалищный. Трихомониаз в первую очередь - инфекция мочеполового тракта; уретра является наиболее распространенным местом инфекции у мужчин, а влагалище является наиболее распространенным местом инфекции у женщин. Это заболевание передается половым путем.
У большинства женщин признаки или симптомы инфекции трихомониаза появляются в течение 4-28 дней после воздействия паразита, хотя симптомы могут появиться и через года после заражения. Тем не менее, большинство людей не испытывают каких - либо симптомов. Симптомы у женщин:
- зеленовато-желтые или серые, пенистые выделения из влагалища с сильным запахом,
- болезненное мочеиспускание,
- вагинальный зуд и раздражение,
- дискомфорт во время полового акта,
- боль внизу живота (редко).
Симптомы у мужчин: жидкие, беловатые выделения из пениса и болезненное и сложное мочеиспускание.
Вульвовагинальный кандидоз (ВВК), иногда называют кандидозный вагинит или вагинальной дрожжевой инфекцией, является частой причиной вагинального раздражения. Примерно 75% всех женщин хоть раз в жизни испытали на себе эту неприятность. ВВВ вызван грибком (восновномCandida Albicans), обычно присутствующем во влагалище, бесконтрольно начавшем свой рост из-за нарушения в балансе здоровых организмов. Возможные причины этого дисбаланса включают в себя:
- прием антибиотиков,
- неконтролируемый сахарный диабет,
- гормональные изменения, которые происходят во время беременности, овуляции или менопаузе,
- чрезмерное употребление алкоголя,
- некоторые противозачаточные таблетки,
- стероиды используются для лечения других инфекций или состояний,
- ношение плотного или синтетического белья, которое может повысить температуру, влажность и раздражение,
- использование душей или ароматных спреев женской гигиены,
- царапины, полученные, к примеру, вагинальными средствами.
Нет прямых доказательств того,что ВВК передается половым путем.
Наиболее частые симптомы ВВК у женщин: зуд, жжение и раздражение влагалища, возможно болезненное мочеиспускание и боль при половом акте. Аномальные выделения из влагалища не всегда присутствует и может быть минимальным; они могут быть творожными и варьироваться от водянистой до густой консистенции. Большинство партнеров не испытывают каких-либо симптомов инфекции. Тем не менее, возможно после полового акта переходные сыпь и жжение полового члена, если не были использованы презервативы.
Очень важно, чтобы пройти курс лечения вагинальных инфекций, потому что, если не лечить, они могут привести к серьезным осложнениям.
- Бактериальный вагиноз может привести к преждевременным родам и рождению детей с низким весом, воспалению заболеваний органов таза, а также присутствует повышенный риск заражения заболеваниями, передающихся половым путем.
- По последним данным исследователей, трихомониаз может увеличить риск передачи вируса иммунодефицита человека (ВИЧ).
- Вагинальные инфекции, вызванные бактериями или паразитами, часто излечимы.Ваш врач разработает план лечения в зависимости от источника и тяжести инфекции. Лечение вагинальных инфекций также зависит от того, как долго вы были инфицированы и были ли повторения. Если вы беременны, ваш врач обязательно примет это во внимание.
- Грибковые инфекции могут распространяться на другие части вашего тела, в том числе кожу, слизистые оболочки, клапаны сердца и пищевода, а также других областей, что может привести к серьезным, угрозам жизни.
Варианты лечения включают в себя:
- антибиотики (таблетки или свечи), после приема которых для восстановления микрофлоры влагалища врач может назначить gynoflora,
- противогрибковые препараты,
- изменения диеты и в образе жизни.
Все женщины должны быть информированы о своем диагнозе, в том числе, о возможности передачи инфекции половым путем. Лечение заболеваний, передающихся половым путем, предпочтительно проводить у всех половых партнеров.
Выделения из влагалища — результат работы желёз, располагающихся в слизистой оболочке влагалища. По характеру выделений можно оценить состояние органов женской половой сферы.
Нормальные влагалищные выделения не считаются болезнью, так как необходимы для нормальной работы репродуктивной системы. В преддверии влагалища и около шейки матки находятся секреторные железы, которые продуцируют слизь, необходимую для увлажнения слизистой оболочки и формирования здоровой микрофлоры. Здоровые выделения формируются в небольшом объёме, они прозрачные, не имеют запаха и не сопровождаются болью и зудом. Когда вид выделений меняется, это свидетельствует о наличии патологического процесса в органах женской половой сферы.
Виды выделений
В зависимости от количества продуцируемой слизи, выделения подразделяются на скудные, обильные и нормальные.
Скудными называют выделения, которых недостаточно для нормального функционирования влагалища и наружных половых органов. Слизистые оболочки начинают пересыхать, трескаться. При половом акте чувствуется трение и боль. Скудные выделения становятся результатом гормональных изменений из-за возраста, эндокринного заболевания или приёма гормональных препаратов.
Обильными называют выделения, которые приводят к постоянному ощущению влаги во влагалище. Они заметны на нижнем белье. Обильные выделения могут диагностироваться у молодых женщин в период овуляции в середине менструального цикла, они прозрачны и не имеют неприятного запаха. При беременности, особенно перед родами, выделения также делаются более обильными. Это здоровые выделения, их не стоит опасаться. Если же меняется консистенция, объём, цвет или запах выделений - это свидетельствует о начале патологического процесса.
Естественными считаются выделения, которые в достаточной мере увлажняют влагалище и не причиняют беспокойства. При наличии нормальных выделений, дополнительного увлажнения влагалища перед половым актом не требуется.
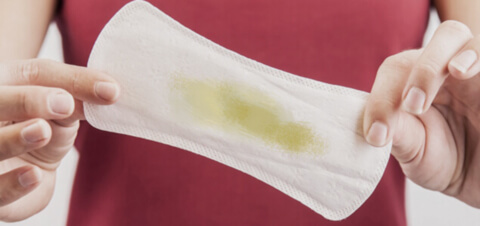
По консистенции выделения различаются на водянистые, слизистые, творожистые и пенистые.
- Жидкие выделения — водянистые и слизистые — без запаха и цвета значатся нормальными. Водянистые выделения отмечаются в середине цикла в период овуляции, слизистые появляются во время полового акта и служат смазкой.
- Густые творожистые выделения говорят о наличии грибковой инфекции. Врачи обычно ставят диагноз кандидоз. Выделения напоминают жидкий творог, они не однородны по консистенции.
- Пенистые выделения говорят о присутствии бактериальной инфекции. Особенно это опасно, если они имеют неприятный запах или выраженный цвет. Пенистые выделения являются отличительным признаком трихомониаза.
По цвету выделений различают прозрачные (нормальные), белые, кровянистые, жёлтые, зелёные и коричневые.
- Прозрачные выделения являются нормой. Обычно они незаметны на нижнем белье и на теле.
- Густые белые выделения сигнализируют о наличии кандидоза (молочницы). В здоровом состоянии белые выделения могут появляться перед родами.
- Кровянистые и коричневые выделения — самые опасные, так как сигнализируют о присутствии крови во влагалище. В норме они бывают только во время менструации. При приёме гормональной контрацепции, особенно в первые месяцы, допустимо появление межменструальных кровянистых выделений, это значится нормальным и сообщает об адаптации организма к искусственным гормонам. В иных случаях кровянистые выделения оповещают о наличии серьезной патологии или начале кровотечения.
- Жёлтые и зелёные выделения свидетельствуют о наличии инфекционно-воспалительного процесса.
По запаху дифференцируют выделения без запаха, со сладковатым запахом, с кислым запахом, с неприятным запахом.
Причины появления
Интимные выделения служат своеобразным индикатором здоровья женской сферы.
При естественных выделениях, не вызывающих дискомфорта, можно делать вывод о здоровом состоянии органов женской репродуктивной системы. Однако, регулярные осмотры у гинеколога в начале цикла всё же необходимы. Многие патологические процессы проходят без симптомов, показать их наличие может только гинекологический осмотр и лабораторные анализы.
На вид выделений у здоровой женщины может повлиять несколько факторов. Это стресс, перемена климата, приём гормональных препаратов, приём сильнодействующих лекарств, аллергические реакции. Также на характер выделений может повлиять личная гигиена.
Женщине следует побеспокоиться, когда выделения меняются по консистенции, приобретают странный цвет или запах, изменяется их интенсивность. Часто такие выделения сопровождаются болью в нижней части живота, зудом, резью в промежности, раздражением внешних половых органов, дискомфортом при мочеиспускании.
Есть некоторые симптомы, по которым можно предварительно определить заболевание. Конечно, точная диагностика возможна только у врача после осмотра и лабораторной диагностики, но появление некоторых может дать более-менее точную картину заболевания.
Творожистые выделения белые со сладковатым или кислым запахом говорят о кандидозе. Другими симптомами кандидоза являются:
- жжение, зуд во влагалище и наружных половых органах;
- отёчность влагалища после полового акта;
- боль при мочеиспускании и во время полового акта.
Обильные жёлтые или кровянистые выделения с неприятным запахом могут сообщать о бактериальном вагините. Это воспаление влагалища, вызванное нарушением микрофлоры. Это значит, что местный иммунитет не может сдерживать рост патогенных бактерий, они атакуют клетки влагалища, начинается воспалительный процесс. Характерные симптомы бактериального вагинита:
- покраснение, зуд и отёк половых органов;
- тянущие боли внизу живота;
- болезненность полового акта;
- небольшое увеличение температуры тела;
- слабость и утомляемость;
- учащённое мочеиспускание.
Обильные пенистые бели с неприятным запахом могут говорить о трихомониазе. Возбудителем заболевания являются трихомонады. Также наблюдаются следующие симптомы:
- раздражение гениталий и внутренних поверхностей бёдер;
- эрозия слизистых оболочек интимной зоны;
- боль при мочеиспускании;
- боли внизу живота;
- боль при половом контакте.
Однородные выделения жёлто-зелёного цвета с неприятным запахом могут быть признаком гонореи. Это острое инфекционное заболевание, вызываемое гонококком и передающееся половым путём. Симптомами гонореи являются:
- зуд и боль в мочеиспускательном канале и влагалище;
- повышение температуры тела;
- отделение гноя из влагалища;
- частое болезненное мочеиспускание;
- увеличение и болезненность лимфатических узлов;
- слабость;
- тошнота;
- нарушение аппетита.
Серозно-гнойные выделения с кровью часто говорят о наличии кисты в матке или её придатках. Симптомами кисты кроме кровянистых выделений являются:
- дискомфорт во влагалище;
- боль в нижней части живота;
- боль при половом акте;
- увеличение менструальных выделений;
- нарушение менструального цикла;
- болезненность менструации.
Ярко жёлтые и зелёные выделения в обильном количестве с очень неприятным запахом сигнализируют об эндометрите. Это воспаление матки, вызванное бактериями или травмой. Симптомы эндометрита:
- острая боль в животе, в нижней его части;
- повышение температуры с ознобом;
- учащение пульса;
- болезненное мочеиспускание;
- слабость;
- увеличение матки, вызванное воспалением тканей;
- обильные и болезненные месячные;
- бесплодие.
Коричневые выделения при задержке менструации могут информировать о патологическом течении беременности, например, о внематочной беременности. Судить о вероятности этой патологии можно по следующим симптомам:
- отсутствие менструации;
- острая или схваткообразная боль в нижней части живота, обычно сбоку;
- токсикоз и другие признаки беременности.
Это очень опасное состояние, которое требует немедленной медицинской помощи. Даже если беременность маточная, но присутствуют кровянистые выделения, необходимо немедленно обратиться к врачу, так как это признак угрозы прерывания беременности.
К какому врачу обратиться при нездоровых выделениях из влагалища
При выделениях неестественного цвета, запаха или консистенции необходимо посетить гинеколога. Врач расспросит о симптомах, проведёт визуальный осмотр, возьмёт мазок из влагалища и поставит диагноз на основании полученных результатов исследований. Анализ влагалищных выделений покажет, есть ли бактериальная, вирусная или грибковая инфекция, какова степень заражения. После этого назначают ультразвуковое исследование органов репродуктивной системы. УЗИ покажет размер органов женской системы, их положение, наличие новообразований, например, кист или опухолей и поможет конкретизировать диагноз. Кроме того, врач назначает общий анализ крови, цитологическое исследование и/или кольпоскопию.
При кисте или опухоли потребуется дополнительная консультация онколога. При возникновении обильных выделений на фоне стресса полезно обратиться к психологу. При обнаружении венерических заболеваний потребуется консультация иммунолога. При длительном течении заболеваний полезно обратиться к иммунологу и оценить иммунный статус. При обильных выделениях на фоне аллергии рекомендуется консультация аллерголога. У детей нездоровые выделения оценивает детский гинеколог и педиатр.
Как лечить патологические выделения из влагалища

Лечение проблемных выделений всегда должно проходить при участии врача после тщательной диагностики.
При бактериальной инфекции и воспалениях на её фоне назначают противомикробные препараты. Антибиотики назначают орально и местно в виде свечей, крема, мази.
При грибковой инфекции назначают противогрибковые препараты. Стоит помнить, что молочница является местным проявлением обширного поражения организма грибком, и её лечение не ограничивается свечами и кремами. Основная масса грибка находится в кишечнике, поэтому лечить стоит весь организм в целом, а не только влагалище.
При вирусной инфекции назначают противовирусные препараты. Вирусы — опасные организмы, и врачи ещё не научились эффективно лечить их. Здесь важнейшую роль играет повышение иммунитета.
При появлении новообразований возможно их консервативное лечение или удаление. Здесь решающую роль играет характер новообразования — доброкачественный или злокачественный — и скорость его развития.
При маточной беременности с угрозой выкидыша пациентку отправляют в стационар, обследуют состояние матки, плаценты, плода. При внематочной беременности требуется немедленное удаление плодного яйца из организма женщины.
В любом случае, при появлении нездоровых выделений требуется очень тщательная гигиена, так как многие патологические выделения разъедают кожу гениталий. Иногда врач назначает ванночки с лечебными растворами и спринцевания.
Существует множество народных методов лечения выделений. Они порой помогают, но иногда могут смазывать клиническую картину и затруднять диагностику и лечение заболевания. Из народных методов безопасными и полезными считаются подмывания с отварами трав. Ромашка, календула, зверобой снимают воспаление, повышают местный иммунитет и успокаивают раздражённую кожу. Ни в коем случае нельзя вводить во влагалище посторонние предметы, как это советуют некоторые народные рецепты. Это может навредить микрофлоре и травмировать и без того раздражённую слизистую оболочку влагалища.
Как предотвратить патологические влагалищные выделения
Первым правилом профилактики болезненных выделений является регулярная гигиена. Подмываться необходимо каждый раз после посещения туалета и вечером перед сном. Подмывание проводится чистой тёплой водой со специальными средствами для интимной гигиены. Обычное мыло может уничтожить естественную микрофлору и способствовать размножению патогенных бактерий. Горячая вода убивает полезные лактобактерии, а холодная может способствовать обострению вирусной инфекции.
Менять нижнее бельё следует ежедневно. Бельё должно пропускать воздух и впитывать влагу, поэтому советуют бельё из натуральных тканей — хлопка, льна. Синтетическое бельё нельзя носить постоянно. Узкое бельё и стринги способствуют раздражению кожи гениталий и снижают местный иммунитет. Гинекологи не советуют пользоваться ежедневными прокладками, так как они нарушают воздухообмен. Лучше чаще менять нижнее бельё.
На характер выделений влияет и питание. Поглощение сладкой пищи в больших количествах повышает сахар в крови и способствует быстрому размножению грибков Candida.
Если природа наградила вас данным нежным органом, то, вполне вероятно, хоть раз в жизни вы испытывали проблемы в связи с ним. Зуд, жжение, неприятные выделения, “странный запах” сопровождают разнообразные заболевания этой системы. Всё это в высшей степени неприятно, но есть и хорошие новости: почти всегда это очень легко лечится.
Материал содержит контент, не предназначенный для лиц младше 18 лет.
Мы рекомендуем при проявлении дискомфорта или необычных симптомов обращаться к врачу. Но, тем не менее, не повредит ознакомиться с нашей статьей и вспомнить, какие неприятности могут свалиться на ваши “нежные места”.
Молочница
Что это? Это грибковая инфекция, причиной которой является чрезмерное размножение дрожжей, которые живут во влагалище. Тип дрожжей, которые чаще всего ассоциируются с этим заболеванием, называется кандида.
Симптомы: молочница сопровождается густыми, беловатыми выделениями с комочками. Обычно без запаха. Вы также можете заметить кремообразное беловатое покрытие внутри и снаружи влагалища. Среди других симптомов: довольно сильный зуд, жжение и покраснение внутри и снаружи. С развитием заболевания симптомы усугубляются. В отдельных случаях болезнь может дойти до трещин и язв на коже. Любое проникновение во влагалище явно не будет приносить приятных ощущений, а из-за раздражения наружных половых органов возможно жжение при мочеиспускании. На пенисе и мошонке тоже может развиваться молочница, но это редкость.
Превосходно. Как же это появляется? У большинства женщин во влагалище в обычном состоянии присутствует небольшое количество дрожжей. Но когда в естественной микрофлоре влагалища происходит сбой, размножение дрожжей выходит из-под контроля и приводит к инфекции. Спровоцировать такой сбой может множество факторов: естественные колебания гормонального фона, антибиотики, кортизон и другие лекарства, беременность, диабет, ослабление иммунной системы, реакция на микрофлору гениталий другого человека.
Передается ли это половым путем? Кандидоз считается не заразной болезнью, но определенные аспекты полового акта – как оральные ласки партнера – могут спровоцировать рост грибка и инфекцию.
Как от этого избавиться? Кандидоз обычно легко лечится в течение пары дней при помощи простых противогрибковых препаратов. Существует множество лекарств от молочницы, которые продаются без рецепта – например, Монистат (в форме крема или свеч, которые вводятся во влагалище). Есть также пероральные препараты однократного приема (Дифлюкан или Флуконазол), но они отпускаются по рецепту врача.
Избегайте сексуальных контактов, пока инфекция не пройдет. Трение не очень способствует выздоровлению, а препараты против кандидоза содержат масла, которые могут повредить латекс. Постарайтесь ничего не чесать – так вы только усугубляете зуд, травмируя кожу, что в свою очередь ведет к распространению бактерий и новым инфекциям. Есть безрецептурные крема, которые помогут справиться с раздражением половых органов.
Бактериальный вагиноз
Что это? Это бактериальная инфекция, которая развивается, если здоровый баланс бактерий во влагалище нарушается. Gardnerella vaginalis – это самая распространенная бактерия, живущая во влагалище, и именно она чаще всего оказывается причиной бактериального вагиноза.
Симптомы: бактериальный вагиноз не всегда имеет выраженные симптомы. Даже если они всё же есть, их проявление может быть настолько мягким, что вы даже не заметите. Возможно незначительное проявление зуда или жжения при мочеиспускании, но зачастую эта инфекция вообще не вызывает никакого дискомфорта. Может вырасти количество выделений, они могут быть сероватыми, грязно-белыми, жидкими и/или пенистыми. Один из наиболее распространенных симптомов бактериального вагиноза – неприятный рыбный запах, особенно после полового акта. Оу…
Отлично. Как же это появляется? Как и в случае с молочницей, у женщины во влагалище есть здоровая бактериальная среда и здоровый уровень кислотности. При нарушении уровня pH нарушается и бактериальная среда. Зачастую в этом виноваты клизмы, вагинальные дезодоранты и другие раздражающие продукты. Половой акт тоже может стать причиной дисбаланса.
Передается ли это половым путем? Скорее всего, нет, но окончательный ответ дать сложно. Тем не менее, контакты с новым партнером (или партнерами) повышают риск развития инфекции. Кроме того, иногда химия нашего собственного тела может отрицательно отреагировать на генитальную микрофлору партнера или его семя.
Как от этого избавиться: бактериальный вагиноз легко лечится с помощью антибиотиков (перорально или внутривагинально). Обязательно доведите до конца лечение, назначенное врачом – даже если симптомы исчезли. И пусть ваш партнер даст вам немного покоя, пока вы восстанавливаетесь. Считается, что пробиотики помогают предотвратить повторное развитие инфекции, но если вас беспокоит хронический бактериальный вагиноз, лучше проконсультироваться с врачом.
Трихомоноз
Что это? Очень распространенная, но малоизвестная инфекция, передающаяся половым путем. Причиной инфекции является одноклеточный паразит трихомонада. Трихомоноз – одна из многих ИППП (инфекций, передающихся половым путем), но мы выделяем её в отдельный раздел еще и потому, что трихомонада – самая распространенная причина раздражения влагалища.
Симптомы: как и большинство ИППП, трихомоноз часто не сопровождается никакими симптомами, и многие люди даже не подозревают, что больны (именно поэтому бывает сложно понять, как же вы его подхватили). Проявиться симптомы могут через 3-28 дней. Среди них: пенистые, желтовато-зеленые выделения, возможно, с неприятным запахом (как при бактериальном вагинозе), пачкающие или кровянистые выделения, зуд, отечность, жжение при мочеиспускании, частые позывы к мочеиспусканию. Трихомонада опасна также и для мужчин – среди симптомов: выделения из уретры и частые позывы к мочеиспусканию. Но зачастую у мужчин вообще нет симптомов.
Замечательно. Как же это появляется? Трихомоноз очень заразен и легко передается при любом половом контакте с участием влагалищного секрета и семени (это может быть вагинальный половой акт, использование общих интимных игрушек и даже касание своих половых органов после касания органов партнера). Презервативы и другие барьерные средства могут уменьшить риск заражения, предотвращая обмен жидкостями.
Передается ли это половым путем? Еще как! Поэтому лучший способ предотвратить заражение трихомонозом – использовать латексные или полиуретановые презервативы каждый раз при вагинальном или анальном половом акте, даже если ни у кого из партнеров нет симптомов инфекции.
Как от этого избавиться: трихомоноз лечится при помощи лекарственных средств. Учитывая половой путь передачи, очень важно, чтобы каждый носитель, его партнеры и их партнеры прошли полный курс лечения (даже если нет симптомов). Нужно избегать половых актов до окончания лечения и отрицательного теста на трихомоноз. Но не всё так плохо: это заболевание очень распространенное и легко лечится, так что не унывайте.
Инфекции, передающиеся половым путем
Что это? Это группа очень распространенных заболеваний, которые передаются в процессе сексуального контакта. ИППП включают: сифилис, хламидиоз, гонорею, трихомоноз, герпес, мягкий шанкр, остроконечные кондиломы, чесотку, лобковых вшей (площица) и заразительный моллюск. ВИЧ (вирус, который вызывает СПИД) тоже входит в эту группу – это серьезное заболевание, которое влияет на всю иммунную систему и может сделать организм уязвимее к другим вагинальным инфекциям.
Симптомы: поскольку существует множество ИППП, то и симптомов много. Некоторые из симптомов похожи на другие вагинальные инфекции – частое и болезненное мочеиспускание, необычные выделения (другого цвета или с другим запахом), раздражение, отечность, высокая температура, вагинальное кровотечение, язвы и болезненные ощущения при сексуальном контакте. У мужчин могут быть выделения из уретры, частое и болезненное мочеиспускание, отечность. Но нередко ЗППП не сопровождается никакими симптомами, так что ваше хорошее самочувствие еще не означает, что вы не являетесь переносчиком болезни.
Здорово. Как же это появляется? ЗППП передаются через контакт с семенем зараженного человека, вагинальным секретом, кровью или при контакте кожа-к-коже (рот, пенис, влагалище, анальное отверстие).
Передается ли это половым путем? Еще бы. ИППП очень распространены, и все, кто имеет сексуальные контакты (включая оральные контакты кожа-к-коже и обмен жидкостями) подвержены риску. Из-за того, что у очень многих людей симптомы не проявляются, единственный способ узнать наверняка – это пройти тестирование. Всегда используйте барьерную защиту (презервативы, защитные прокладки (коффердамы), резиновые или нитриловые перчатки) во время полового акта и регулярно проходите проверку – это лучший способ предотвратить ЗППП.
Как от этого избавиться: к счастью, ЗППП, которые вызывают бактерии или паразиты, полностью поддаются лечению. Обязательно точно выполняйте рекомендации врача и исключите сексуальные контакты до полного излечения и отрицательного теста. Вашему партнеру (и его партнерам) тоже следует пройти лечение, даже при отсутствии симптомов, чтобы заболевание не было передано обратно и далее.
Большинство ЗППП, причиной которых являются вирусы, остаются в организме навсегда, но есть медикаменты, способные устранить или ослабить симптомы. Иногда человеческий организм самостоятельно подавляет или даже полностью избавляется от вирусных ЗППП. Хронические симптомы также можно устранить. Доктор – ваш лучший помощник в случае любого из таких заболеваний.
Люди нередко очень переживают по поводу ЗППП, хотя они довольно часто встречаются и успешно лечатся. Итог: больше половины людей хотя бы раз в жизни сталкиваются с как минимум одним из ЗППП, так что этого не стоит стыдиться. Всё будет хорошо!
Инфекция мочевыводящих путей
Что это? Это бактериальная инфекция, которая поражает мочевую систему (сюда входит мочевой пузырь и уретра – трубка, которая выводит мочу наружу). Технически это не вагинальная инфекция, но мы включаем её в наш список, поскольку она очень распространена и приносит массу неприятностей женщинам.
Симптомы: жжение во время мочеиспускания, частые позывы (даже если мочевой пузырь пуст), кровь и/или гной в моче, слабый контроль над мочеиспусканием, жар, боли в спине и животе. Из-за схожести симптомов с другими болезнями – вагинит или ЗППП, – только врач может правильно определить проблему.
Восхитительно. Как же это появляется? Да очень просто – когда любая инфекция попадает в половые органы. Фекальные бактерии, которые попадают в уретру (разносятся при помощи туалетной бумаги, во время секса или даже при сливе в унитазе) – наиболее частые возбудители инфекции. Болезни, передающиеся при половом акте, тоже могут стать причиной инфекции мочевыводящих путей. Редко удается точно определить причину возникновения инфекции из-за множества путей её развития в организме.
Передается ли это половым путем? Нет, но многие жалуются, что половые акты могут провоцировать или усугублять инфекцию. Половой акт может привести к инфекции мочевыводящих путей, если какие-либо бактерии попадут в уретру (то есть, всё, что касается или проникает в анальное отверстие – пальцы, пенис, интимные игрушки и т.д. – нужно тщательно очищать, прежде чем касаться остальных половых органов или чего-либо еще). Хороший способ избежать попадания вредоносных бактерий – использовать барьерную защиту (презервативы, перчатки, защитные прокладки), меняя её каждый раз после любых анальных ласк. Если вы обнаружите, что инфекция возникает после каких-либо позиций – возможно, следует от них отказаться. Еще один проверенный способ предотвращения инфекций мочевыводящих путей – ходить в туалет непосредственно до и после сексуального контакта.
Как от этого избавиться: инфекции мочевыводящих путей очень легко лечатся при помощи старых добрых антибиотиков. При приеме антибиотиков нужно обязательно пропить полный курс согласно рецепту врача, даже если симптомы исчезли. Средства, которые отпускаются без рецепта, помогут снять болевые ощущения, но они не вылечат инфекцию. Люди с хроническими инфекциями заметили, что клюква (добавки в виде таблеток или натуральные клюквенные соки) помогает предотвратить рецидив инфекции.
Если вы подозреваете инфекцию, обязательно обратитесь к доктору, так как из мочевыводящий путей инфекция при отсутствии должного лечения может перейти в почки, а это уже намного серьезнее. Добавим, что те, кто прошел через сильную инфекцию мочевыводящих путей, описывает ощущения так: по шкале от 1 до 10 это 1000000 с режущими лазерами и лезвиями. Так что позаботьтесь об этом как можно быстрее.
Общие советы: как сохранить влагалище здоровым
К инфекциям может привести практически всё, что нарушает естественный химический баланс влагалища. Кроме того, неприятные ощущения может вызывать даже не инфекция, а отрицательная реакция (в таком случае дискомфорт пропадет как только вы уберете раздражающий фактор). Множество вещей способны вызвать аллергию или раздражение, но чаще всего влагалище страдает от нескольких вещей.
Возглавляют список таких вещей тампоны, прокладки, вагинальные дезодоранты и продукты женской гигиены с отдушкой. И мы еще не добрались до клизм (мы надеемся, вы знаете, насколько это вредно – ведь вы вымываете всё хорошее из влагалища, нарушая его естественную микрофлору). Не исключены также остальные ароматизированные продукты для ванн и стирки, и даже цветная туалетная бумага.
Парадокс, но то, что женщины используют, чтобы влагалище пахло приятно, может в итоге привести к совершенно, мягко говоря, обратному эффекту. Если вас беспокоит запах – обратитесь к врачу, и он вам скажет, все ли в порядке. Помните: влагалище очищается самостоятельно – вам нужно только нежное мыло и вода для поддержания чистоты внешних половых органов.
Диафрагмы, шеечные колпачки, менструальные чаши, интимные игрушки и латексные презервативы могут вызывать проблемы у людей с аллергией на латекс или силикон. Нередко отрицательные реакции вызывают определённые лубриканты. Особенно активным раздражителем может быть спермицид – он нередко становится причиной микроскопических порезов на нежной коже гениталий, что ведет к раздражению и повышению риска развития ИППП (порезы дают легкий доступ к кровотоку). Если вы используете спермицид для предохранения от нежелательной беременности, то определенно нужно пользоваться презервативами для защиты от ВИЧ и других половых инфекций.
Иногда обилие влаги нарушает природный баланс влагалища. Особенно нежные женщины нередко получают проблемы из-за очень обтягивающих спортивных штанов, мокрых купальников или белья без хлопковой вставки (натуральные ткани – как хлопок – обеспечивают сухость лучше, так как дают коже “дышать”). Раздражение может появиться даже из-за верховой езды. Но, повторяемся, каждый организм индивидуален, и то, что одному человеку – сущий ад, другой даже не заметит.
Избегать раздражителей так же важно, как держать бактерии на расстоянии. Тщательно следите за чистотой того, что бывает в анальном отверстии – до контакта с другими частями тела всё нужно очистить. Регулярно меняйте тампоны (каждые 4-8 часов), обязательно мойте менструальные чаши и интимные игрушки так, как написано в инструкции. Пользуйтесь презервативами, защитными прокладками и перчатками, чтобы предотвратить передачу инфекций
И последний совет: изучите свои половые органы. Обращайте внимание на то, какой у вас запах, какие выделения (как они меняются в течение менструального цикла), что остается на белье в процессе носки, даже как внешне выглядят ваши “прелести”. Да, всё это кажется глупостью в наше время, но, тем не менее, это лучший способ быть уверенной в своем состоянии и понимать, когда что-то не так.
Читайте также:


