Восстановление после реактивного артрита
Понятие заболевания
Реактивным артритом называют воспаление суставов, вызванное существованием или появлением в организме ряда инфекций.
Реже всего артрит ревматоидный встречается у пожилых людей, подростков. Самые частые случаи у мужчин двадцати-сорока лет. Женщины болеют реже.
Классический, самый распространенный вид реактивного артрита вызван инфекционно-воспалительными заболеваниями кишечника и половыми инфекциями.
В 10% случаев реактивный артрит возникает как следствие ангины, гриппа , ОРЗ.
Симптомы, развитие реактивного артрита
Современные методы обследования позволили обнаружить в ткани воспаленных суставов микроорганизмы. Их деятельность влияет на иммунные клетки. Которые вместе с чужеродными поражают собственные клетки.
Попадая в организм любым путём: половым, через носоглотку, инфекция поражает любые органы. Суставы не будут исключением.
После затихания симптомов основного заболевания — ангины, гриппа, воспаляется какой-нибудь сустав. Считается осложнением после болезни, воспаление суставов провоцируется теми же микробами.
Поражаются суставы при артрите:
◉ Больших пальцев ног
Симптомы реактивного артрита:
◈ Покраснение, посинение сустава
Форма артрита с расстройством мочеполовой системы называется болезнью Рейтера. При этом недуге поражается подошва стопы.
Красные пятна на стопе трансформируются в огрубевшие участки стоп, напоминающие натоптыши . Но сопровождающиеся сильной болезненностью и отслаиванием кожи, иногда ногтей.
Лечение реактивного артрита
Полноценное лечение возможно только после полного обследования. Отличить реактивный артрит от прочих болезней суставов не очень просто.
Главные критерии, определяющие недуг:
▣ Несимметричное поражение суставов (например, различная степень на правой и левой руке)
Типичная картина артрита данного вида будет с признаками поражения глаз, половых органов, мочевого пузыря, кишечника, стоп. Но чаще артрит реактивный проходит лишь с болями суставов. Поэтому проводится обширная диагностика заболевшего.
Не вылеченный, запущенный реактивный артрит в отдельных случаях может переходить в ревматоидный артрит . Таких случаев не более двадцати процентов. Случается, что болезнь не излечивается до конца, а приобретает затяжной характер. Лечение тогда продолжается годами.
Чтобы поставить диагноз — реактивный артрит. Нужно провести ряд обследований:
❖ Анализы
Показания СОЭ повышаются, показывая наличие воспалительного процесса. Какой именно это процесс показывает другое обследование.
Ревмопробы: С-реактивный белок, серомукоид и пр. показывают при реактивном артрите повышение показателей. Информацию о наличии воспалительного или инфекционного характера поражения суставов.
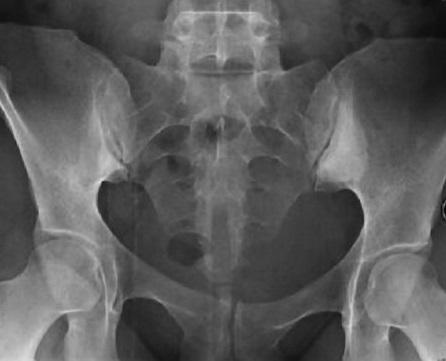
❖ Рентгенография крестцово-повздошных сочленений позволит определить воспаление, называемое сакроилетит. Характерный при артирте сакроилетит бывает односторонний. В отличии от болезни Бехтерева.
❖ Посев из кишечника, половых путей, носоглотки определит возбудителя этой болезни. Лабораторный анализ распознает возможность подбора к конкретному возбудителю какого-либо антибиотика для лечения артрита.
◆ Лечебные меры с антибиотиками, дополняют корректирующими действиями для иммунной системы.
Борясь с микроорганизмами, иммунитет, посылает клетки по привычке в воспаленный сустав. Даже при стихании воспалительного поражения сустава.
Иммунитет в таком случае нуждается в подавляющем действии, либо стимулирующем. Медикаментозными средствами, подобранными специалистом, удается добиться излечивания реактивного артрита.
◆ Помимо препаратов, используют фиксацию пораженного сустава при помощи бандажа, ортеза. Подбирая по поврежденному воспалением суставу, бандаж на колено, запястье, голеностоп поддерживают этим больное место. Часть нагрузки с сустава бандаж возьмет на себя.
◆ Народная медицина в дополнении к врачебным рекомендациям способствует излечиванию реактивного артрита. Травы, примочки при артрите снимают воспаление, боль.
Артриты особенно распространены среди людей в возрасте от 45 лет. Но одна разновидность этого заболевания представляет угрозу для молодого поколения и может поражать даже младенцев - это реактивный артрит. Он относится к числу острых спондилоартропатий, т.е., представляет собой острый воспалительный процесс, который распространяется на позвоночник, связки, различные органы и кожные покровы. В основном реактивный артрит затрагивает периферийные суставы: коленные, тазобедренные, шейные, межфаланговые суставы кистей и стоп, лучезапястные и другие. В редких случаях - может привести к воспалению аорты, почек, плевриту, поражению нервной системы, вплоть до менингоэнцефалита.
Причины реактивного артрита
Заболевание, как правило, связано с постинфекционным воспалением тканей, реже - с инфицированием сустава. При этом причины реактивного артрита весьма разнообразны. В большинстве случаев заболевание вызывают энтеробактериальные кишечные или хламидийные урогенитальные инфекции - например, дизентерия или хламидиоз. Реже - микоплазматические и хламидийные инфекции дыхательных путей, которые сопровождаются пневмонией, бронхитом и другими респираторными заболеваниями. Даже если пациент излечился и острая фаза основного заболевания позади, возбудитель может сохраняться в активной форме в клетках организма. Крайне редки паразитарные причины реактивного артрита.
Риск развития артрита после упомянутых заболеваний составляет, в среднем, 1-3,5%. Чаще всего болеют мужчины в возрасте 20-40 лет - женщины болеют в 10-20 раз реже.
Кстати, установить предрасположенность к РеА можно лабораторно. Исследования доказали, что артриту в 50 раз более подвержены носители антигена HLA-B27 (их среди пациентов 65-95%).
Симптомы реактивного артрита
Реактивный артрит может поражать один сустав, но чаще носит системный характер и затрагивает от 2 до 6 сочленений.
Чаще всего заболевание проявляет себя в суставах нижних конечностей. Эпизод начинается остро, с болей в области пораженных хрящей, повышения общей температуры тела и температуры суставов, утомляемости. Тупая ноющая боль ощущается во всем сочленении, усиливается в состоянии покоя. В ночное время суставы начинает выкручивать, по пробуждении или изменении позы отдыха наблюдается скованность, которая вызвана отеком и уходит после “разминки”, направленной на отток жидкости. Болевой синдром наблюдается при любых движениях, в особенности, с большой амплитудой, а также усиливается при пальпации пораженного сустава.
Первыми начинают болеть крупные и мелкие суставы конечностей, при этом пальцы ног и рук постепенно деформируются и распухают из-за накопления экссудата в суставе и отека мягких тканей. При тяжелом течении болезни и на поздних ее стадиях возникают также боли в позвоночнике (от них страдает примерно каждый 10-й пациент), которые свидетельствуют о разрушении межпозвоночных дисков и воспалительном процессе в прилегающих тканях.
Также ухудшается аппетит, снижается масса тела, увеличиваются лимфоузлы (особенно, в области паха, шеи, подмышечных впадин).
Первые признаки реактивного артрита обычно проявляются спустя месяц после попадания инфекции в организм (например, после полового акта или ОРЗ).
Клинические симптомы реактивного артрита таковы:
- признаки артрита выражены несимметрично;
- возникновение язв на слизистых (глаз, ротовой полости, гениталий) и коже (зачастую в области стоп, кистей рук);
- воспаление и дистрофия сухожилий, а также мест прикрепления связок и мышц (энтезит и тензинит);
- при сопутствующей кишечной инфекции наблюдается колит;
- кожа больных часто страдает от гиперкератоза и кератодермии, при отслоении корочек образуются открытые ранки, возможно их инфицирование;
- вследствие кожных проблем и местного воспаления кожа в зоне поражения приобретает багровый оттенок, конечности напоминают редис.
Классическая “триада” реактивного артрита, известная также как болезнь Рейтера, включает:
- уретрит, цервицит, другие воспалительные заболевания мочеполовой системы (бактериальной, вирусной, грибковой или паразитарной природы);
- конъюнктивит (от незначительного покраснения до сильной боли в глазах и светобоязни);
- поражения слизистых и кожных покровов, иногда вплоть до разрушения ногтевой пластины.
На первых порах больные часто путают кожные симптомы реактивного артрита с проявлением аллергии или самостоятельного дерматита. Однако главное отличие состоит в относительной безболезненности язв, отсутствии зуда. При наличии ороговевших папул, бляшек и везикул (сыпи) вокруг ногтей, на стопах, внутренней стороне ладоней врач проводит дополнительный сбор анамнеза или исследование, чтобы исключить псориатический артрит. Нужно понимать, что у больного может наблюдаться только один признак Рейтера - например, конъюнктивит встречается у 25% больных, высыпания - у 12%, а язвы в полости рта и стоматит - у 10%.
Стоит также отличать реактивный артрит от инфекционного. При инфекционном артрите инфекция проникает в суставную сумку вместе с кровью или лимфой. При реактивном, как правило, возбудитель в синовиальной жидкости и оболочке не представлен - даже если незначительное количество бактериальных агентов заметно при исследовании, гной отсутствует.
Как лечить реактивный артрит
Лечение реактивного артрита ведется по трем направлениям:
- антибактериальная терапия, направленная на уничтожение возбудителя болезни;
- облегчение суставного синдрома, восстановление и сохранение функций сустава;
- профилактика или терапия осложнений при затяжном характере болезни.
Симптоматическое лечение направлено на устранение болей и локального воспаления. Если при обследовании не были выявлены проблемы с сердцем и почками, терапия заболевания проводится амбулаторно, т.е. на дому с выполнением врачебных рекомендаций по реактивному артриту.
Лечение реактивного артрита препаратами основано на применении нестероидных противовоспалительных средств и антибактериальной терапии. Для снятия воспаления могут использоваться иммунодепрессанты (только по назначению врача).
Выбор препаратов диктуется степенью воспаления, наличием висцеральных осложнений.
Топические средства (мази, кремы, гели на спиртовой основе) при необходимости комбинируются с внутрисуставными инъекциями глюкокортикостероидных препаратов (ГКК) и анальгетиками. При системном воспалении ГКК назначает перорально или инъекционно. Медикаментозное лечение мелких суставов проводится при помощи аппликаций с димексидом. При хронификации болезни лечащий врач должен выбрать базисный препарат. При постоянном обострении лечение может быть непрерывным.
Лечение язв на коже и слизистых, конъюнктивита - симптоматическое.
Немедикаментозное лечение носит вспомогательный характер и применяется в дополнение к фармакотерапии. Его основная задача - сохранить подвижность сустава, воспрепятствовать образованию контрактур.
При реактивном артрите применяется лекарственный фонофорез, диадинамотерапия, ультразвуковая терапия, магнито- и лазеротерапия. Если больному противопоказаны другие виды физиотерапии, можно применять лечение пиявками.
В период ремиссии рекомендован массаж и лечебная физкультура с инструктором.
Диета при реактивном артрите
Специальная диета при реактивном артрите отсутствует, однако поддержание здорового, богатого хондропротекторами рациона предупреждает рецидивы заболевания.
Пациентам рекомендуется включить в рацион как можно больше рыбы и морепродуктов, хрящей, продуктов, богатых омега-3 кислотами. А вот слишком калорийные, богатые углеводами продукты и пасленовые растения лучше исключить - особенно если имеется избыточный вес.
Прогноз при реактивном артрите
Продолжительность реактивного артрита невелика - от нескольких дней до нескольких недель. При правильно подобранном и своевременном лечении прогноз благоприятный, удается сохранить состояние суставов и органов, которое наблюдалось до болезни.
Острый или подострый реактивный артрит при респираторной инфекции (ОРЗ, ОРВИ) быстро излечивается при помощи антибиотиков и НПВП. В хронической форме заболевание может вызывать приобретенные пороки сердечно-сосудистой, нервной системы, провоцировать болезни почек, легких и глаз.
Осложнения реактивного артрита встречаются нечасто и характерны для агрессивного течения заболевания у генетически предрасположенных пациентов. Чаще всего встречается эрозивное поражение суставов, деформация стопы, рецидивы или хронификация РеА. Иногда наблюдается недостаточность аортального клапана, катаракта и другие осложнения, которых можно избежать благодаря соблюдению клинических рекомендаций по реактивному артриту.
Клинические рекомендации при реактивном артрите
Во время заболевания необходимо постоянное наблюдение врача-ревматолога. Адекватное лечение предшествующей инфекции - главный профилактический инструмент против реактивного артрита и его хронификации.
Также рекомендуется соблюдение гигиенического режима, здоровый образ жизни, иммуногенетическое консультирование. Предупреждение рецидивов требует раннего обращения к врачу по поводу симптомов и лечения реактивного артрита, тщательного выполнения медицинских рекомендаций.
Реактивный артрит у детей
Негнойный реактивный артрит - одно из самых распространенных ревматических заболеваний среди детей и подростков, в особенности, мужского пола. Согласно эпидемиологическим исследованиям, с РеА сталкивается 1 ребенок из 1000, а из общего числа пациентов с ревматическими симптомами от этой болезни страдают 56%. Поэтому причины, симптомы и лечение реактивного артрита у детей должен своевременно узнавать каждый родитель.
В 4 случаях из 5 реактивный артрит у детей развивается из хламидийной инфекции. Заражение возможно при бытовых контактах с больными и носителями инфекциями - людьми, домашними животными, птицами, а также воздушно-капельным, контактным и воздушно-пылевым путем. Нередко хламидийная инфекция бывает врожденной - ребенок заражается во время прохождения через родовые пути больной матери, у которой болезнь может протекать абсолютно бессимптомно.
Реактивный артрит, вызванный кишечными инфекциями, особенно распространен среди детей в возрасте 1-3 года. Он возникает вследствие иерсиниоза, сальмонеллеза, шигеллеза и кампилобактериоза - все эти заболевания ребенок может получить, когда ползает, тянет в рот немытые руки и игрушки. Артрит вследствие носоглоточной инфекции не имеет возрастных предпочтений, но встречается сравнительно редко.
Как правило, симптомы предшествующей инфекции на момент выявления РеА уже отсутствуют. Урогенитальные инфекции (такие как хламидиоз) могут вообще никак не заявлять о себе примерно в 40% случаев. По этой причине значимыми у детей являются следующие симптомы:
- субфебрильная температура тела от 37,1 до 38°С;
- лихорадка;
- снижение аппетита;
- общая слабость и утомляемость;
- внезапно начавшаяся боль в суставах, которая сопровождается их отеком;
- боли в области ягодиц, поясницы, стоп;
- конъюнктивит и другие поражения глаз и слизистых;
- сыпь в области пораженных суставов;
- ребенок жалуется на боль в пальцах, прихрамывает, пытается погладить или защитить больные суставы.
За 2-6 недель до появления ревматических признаков может наблюдаться:
- затрудненное мочеиспускание;
- симптоматика вульвита, баланита;
- зуд и жжение в области промежности;
- беспокойство;
- диарея.
Уже упомянутый синдром Рейтера может наблюдаться у детей в течение нескольких месяцев, а при отсутствии лечения может перерастать в ювенильный ревматоидный артрит.
Подбор лечения для ребенка начинается после сбора семейного анамнеза и проведения лабораторной диагностики (преимущественно клинический анализ и биохимическое исследование крови). Основу терапии составляют антибиотики широкого спектра, которые могут назначаться еще до идентификации инфекционного агента (1-2 курса с перерывом 5-7 дней). При постэнтероколитическом артрите антибиотики могут не назначаться. Также лечение реактивного артрита у детей включает симптоматическое лечение суставного синдрома - обезболивание, снятие воспаления, улучшение оттока жидкости из прилегающих тканей, восстановление подвижности в суставе, коррекция иммунных реакций. Для этого применяется как общая, так и локальная терапия (внутрисуставные инъекции глюкокортикостероидов), использование противовоспалительных мазей, кремов и гелей. Клинические рекомендации при реактивном артрите у детей и препараты выбора определяются с учетом возраста, возбудителя болезни, тяжести течения болезни и индивидуальной эффективности. Важно поддерживать чистоту в помещении, регулярно проветривать жилые комнаты, обучить ребенка правилам личной гигиены.
Что такое реактивный артрит?
Реактивный артрит – это тяжёлое заболевание суставов, которое имеет свои характерные особенности.
Эта форма артрита сопровождается одним или сразу несколькими симптомами:
Воспалительными процессами в органах желудочно-кишечного тракта.
Воспалительными процессами в мочеполовой системе.
По имеющейся статистике, данные которой опубликованы в специализированных медицинских изданиях и средствах массовой информации, реактивный артрит чаще всего диагностируется у пациентов, возраст которых находится в диапазоне от 30 до 40 лет. У мужчин больше всего было выявлено случаев заболевания, которое спровоцировала мочеполовая инфекция. У представительниц женской и мужской половины населения одинаково часто диагностируется реактивный артрит, который развивается на фоне прогрессирования кишечной инфекции (дизентерии).
По мнению многих специалистов, реактивный артрит является ревматическим заболеванием, которое в активной стадии своего развития способно поражать жизненно-важные органы и системы человеческого организма.
Чаще всего проблемы возникают в следующих органах:
в мягких тканях органов зрения;
на кожном покрове (в виде сыпи, язвочек или крапивницы);
на слизистой полости рта и т. д.
В последние годы именно реактивная форма артрита чаще всего диагностируется у населения разных стран мира, вызывая у людей тяжёлое поражение опорно-двигательного аппарата, не зависимо от возраста и половых признаков. Многие специалисты ревматологи считают, что если реактивный артрит не был спровоцирован кишечной или урогенитальной инфекцией, то его следует классифицировать в качестве болезни Рейтера. Это связано с тем, что всего лишь в 4% случаях при данной форме артрита были выявлены инфекции мочеполовой системы.
Симптомы реактивного артрита

На начальной стадии развития реактивный артрит у большинства пациентов проявляется в острой форме.
По результатам многочисленных исследований было установлено, что первые симптомы данного заболевания появляются спустя 2 недели после инфицирования пациента:
Повышается температура в области поражённых суставов. Для определения жара в суставе достаточно приложить ладонь на место повреждения. Чтобы снять жар рекомендуется использовать компрессы.
Опухают суставы (голеностопный и коленный, а также локтевые и лучезапястные, суставы кистей рук и стоп). Иногда припухлость стремительно распространяется за контуры суставов.
Развивается болевой синдром в суставах. Возникают болевые ощущения, преимущественно при ходьбе, либо выполнении других движений поражённой нижней или верхней конечностью. Многие пациенты испытывают тупые, выкручивающие или ноющие боли при любых физических движениях, которые в ночное время немного утихают. Дискомфорт они испытывают и при пальпации области поражённого заболеванием сустава.
Появляется скованность движений, вызванная нарушением оттока суставной жидкости. Больные люди не могут активно передвигаться, выполнять физические упражнения.
Появляется суставной синдром, который сопровождается болями, ассиметричным олигаортритом, поражением суставов, отёчностью и т. д.
Выявляются инфекции в мочеполовой системе, носоглотке, кишечнике (сопровождаются характерной симптоматикой). Урогенитальные инфекции сопровождают такие заболевания мочеполовой системы как уретрит и цервицит, а развивающиеся на их фоне осложнения.
Происходит расширение суставной щели и отёк (периартикулярный) мягких тканей (легко определяется при рентгенографии).
Воспаляются глаза, кожный покров (конъюнктивит, раздражение слизистой, ослабление зрительной активности, крапивница, псориазиформные высыпания, стоматит и т. д.).
В начальной стадии развития реактивного артрита у пациентов проявляются признаки сакроилеита (поражение позвоночника), заболевания почек, болезней сердца (тахикардия), расстройства нервной системы.
Усталость, потеря работоспособности.
Общее недомогание, резкая потеря веса.
Лихорадочные состояния, часто сопровождающиеся повышением температурного режима, либо ознобом и т. д.
Причины реактивного артрита
По результатам многочисленных исследований, которые проводились специалистами из разных стран мира, было установлено, что реактивный артрит в большинстве случаев развивается на фоне плохой наследственности. Современная медицина способна выявлять данное заболевание на генетическом уровне. Это происходит благодаря специальным лабораторным исследованиям, при которых задействуются реактивы, определяющие генетические маркеры HLA-B27. Несмотря на наследственную предрасположенность, реактивный артрит проявится у пациентов только в том случае, когда они будут инфицированы этим заболеванием.
К причинам появления реактивного артрита можно причислить следующие провоцирующие факторы:
различные бактерии (Сальмонелла, Иерсиния, Шигелла, Кампилобактер);
инфекционные заболевания (дизентерия);
аномалии в иммунной системе пациента;
генетическая предрасположенность к данному заболеванию (чаще всего выявляется реактивный артрит у носителей антигена HLA-B27);
инфицирование пациента вредными микроорганизмами, проникающими в мочеполовую систему человека (например, хламидии Chlamydia trachomatis, Ureaplasma urealyticum) и т. д.
Диагностика реактивного артрита

При выявлении характерной симптоматики или любого дискомфорта в области суставов больной должен обратиться к узкопрофильному специалисту – ревматологу.
На приёме врач должен правильно собрать анамнез данного заболевания, после чего назначить пациенту комплекс лабораторных исследований и аппаратной диагностики:
клинический и биохимический анализ крови;
общий анализ мочи;
другие анализы крови, посредством которых определяются следующие показатели: антитела, антиген, сиаловые кислоты и т. д.;
мазки из цервикального канала и уретры;
посев кала на выявление патогенной микрофлоры;
рентгенография (позвоночного столба, суставов нижних и верхних конечностей);
магнитно-резонансная или компьютерная томография и т. д.
Диагностика реактивного артрита осуществляется на основании данных первичного осмотра, во время которых специалист выявил основные признаки этого заболевания, и результатов лабораторного и аппаратного обследования пациента. Благодаря своевременно проведённой рентгенографии врач может выявить любые, даже незначительные, изменения в опорно-двигательном аппарате. Иногда аппаратная диагностика позволяет обнаружить кальцификаты, которые располагаются на костных тканях, в области которых происходили воспалительные процессы.
Если у пациента, которому был диагностирован реактивный артрит, наблюдается воспаление глаз, то лечащий врач направляет его на консультацию к офтальмологу. Узкопрофильный специалист не только определит остроту зрения, но и выявит степень воспаления, после чего назначит медикаментозную терапию.
Лечение реактивного артрита
После комплексной диагностики реактивного артрита специалист выбирает методику, по которой будет лечиться данное заболевание. Метод терапии напрямую будет зависеть от места локализации болезни и от стадии её развития.
В большинстве случаев такой категории пациентов назначаются:
Нестероидные медицинские препараты, обладающие противовоспалительным действием. На фоне их регулярного приёма у больных могут возникать различные побочные эффекты: появляются язвы, развиваются желудочно-кишечные расстройства, начинаются внутренние кровотечения.
При лечении реактивного артрита пациентам назначаются кортикостероиды. Эта группа препаратов, включая преднизолон, способна значительно уменьшить воспалительный процесс в суставах и сухожилиях верхних и нижних конечностей. Их можно принимать любым удобным способом: в виде мазей; в таблетированной форме преорально; в виде инъекций (вводятся в поражённый сустав).
В том случае, когда у пациента реактивная форма артрита была спровоцирована венерическими или вирусными инфекциями, ему назначается курс антибиотиков.
Параллельно больной должен принимать пробиотики, функции которых заключаются в смягчении воздействия антибиотиков на желудочно-кишечный тракт человека.
Пациентам, у которых была выявлена стойкая форма реактивного артрита, назначается сульфазилин. Этот медицинский препарат может сопровождаться различными побочными эффектами, такими как подавление костного мозга, кожные высыпания. После курса сульфазилина больные должны пройти лабораторное обследование и сдать анализы крови.
При воспалительных процессах в глазах пациентам прописываются специальные капли. Тяжёлая форма воспаления потребует более серьёзного лечения, в курс которого входят инъекции кортизона.
При воспалительном процессе в области мужских или женских гениталий лечащий врач назначает курс терапии кремами, в состав которых входит кортизон.
При реактивном артрите, вызванном кишечными или урогенитальными инфекциями, пациентам назначаются антибиотики, специфичные для выявленных групп бактерий.
Если у пациента был выявлен воспалительный выпот, то специалисты проводят комплекс мероприятий для эвакуации его из повреждённой полости сустава верхней или нижней конечности. Параллельно такой категории пациентов назначаются мази, кремы, гели, в составе которых присутствует димексид, обладающий противовоспалительным действием.
Пациентам с диагнозом реактивный артрит рекомендуются различные физиотерапевтические процедуры, такие как криотерапия, фонофорез, синосоидально-модулирующие токи и т. д. Большую пользу при лечении данного заболевания приносит курс лечебной физкультуры, во время которой пациенты выполняют специально разработанные упражнения под наблюдением опытного инструктора.
После снятия воспалительного процесса в области повреждённых суставов пациентам назначаются лечебные ванны. Во время таких водных процедур обычно используются соли из Мёртвого моря, а также сероводородные и сернистоводородные соли. Параллельно с лечебными ваннами можно пройти курс грязелечения.
Не зависимо от того, какая терапия была применена при лечении реактивного артрита, пациентам рекомендуется с регулярной периодичностью сдавать анализы, которые смогут показать наличие инфекции. При выявлении любых бактерий, способных спровоцировать повторное развитие реактивного артрита, пациентам назначается курс терапии, включающий новую группу антибиотиков (при выборе наиболее эффективных препаратов больным рекомендуется сдать специальный анализ).

Для пациентов, которые прошли комплексное лечение от реактивного артрита, существует следующий прогноз на дальнейшую жизнь:
в 20% случаев признаки заболевания исчезают в течение 6-ти месяцев;
после правильно подобранного лечения не происходит рецидивов болезни;
в 25% случаев реактивный артрит переходит в хроническую стадию, прогрессируя только в фазе обострения;
в 50% случаев заболевание спустя определённый промежуток времени начинает прогрессировать с новой силой;
только в 5% случаев тяжёлая форма реактивного артрита приводит к деформации позвоночника и суставов.
Профилактика реактивного артрита
В целях профилактики реактивного артрита специалисты рекомендуют проводить комплекс мероприятий:
избегать случайных половых связей, во время которых можно заразиться урогенитальными инфекциями;
соблюдать личную гигиену;
вести здоровый образ жизни;
употреблять в пищу полезные продукты;
своевременно проходить медицинское обследование и т. д.

Что такое артрит? Чем характерен реактивный артрит и каковы причины его возникновения? Диагностика и комплексное лечение заболевания.
Заболевание Артрит
Артрит – это заболевание, поражающее суставы человека, характерное воспалительными процессами, вызывающими боль, отеки, ухудшение подвижности и другие неприятные симптомы.

Типы артритов
Заболевание классифицируют по множеству признаков, в числе которых причины его возникновения и развития, характер течения болезни и пр.
Артрит тазобедренного сустава должен быть вовремя диагностирован, иначе существует вероятность поражения сустава до такой степени, что человек не сможет самостоятельно передвигаться без использования костылей.
Причинами его возникновения считаются:
1. Перенесенные или переносимые инфекции дыхательных путей или кишечные инфекции.
2. Генетическая предрасположенность: артрит часто передается от родителей к детям.
Диагностика
Выявить реактивный артрит тазобедренного сустава несложно, однако процесс требует множества анализов и дополнительных исследований для исключения вероятности спутывания диагноза с ревматоидным артритом. Для начала необходимо выявить наличие инфекционного или вирусного заболевания и его дислокацию в организме.
Определить этот вид артрита также можно по первым симптомам.
Когда воспаление доходит до тазобедренного сустава, пациент может начать чувствовать боли при мочеиспускании, а в области сустава появляется боль, усиливающаяся при движении. Кроме того, иногда наблюдается сильное покраснение и повышение температуры бедра.

Артрит тазобедренного сустава
Помогут выявить заболевание и методы современной диагностики: рентгенологическое исследование предоставляет врачу полную картину состояния сустава. Однако, если подобная процедура уже проводилась и не дала должных результатов, врачи прибегают к методам магнитно-резонансной томографии: аппарат предоставляет доктору подробные снимки сустава в 3D.
Лечение
Комплексный подход к лечению реактивного артрита тазобедренного сустава у детей и взрослых позволяет быстро вернуть былую подвижность. Для пациента главное принимать медикаменты, прописанные врачом, в строгой последовательности и комбинировать медикаментозное лечение с физиотерапией и лечебной гимнастикой.
В это время мышцы ноги максимально расслабляются, и если лечение займет довольно длительный период времени, очень важно поддерживать их в тонусе. Для этого и назначается специальная лечебная гимнастика. Упражнения довольно несложные и направлены таким образом, чтобы избежать сильной нагрузки на больной сустав, но при этом нагружать мышцы.
Прием медикаментов способствует:
- снятию болевого ощущения;
- устранению воспалительного процесса;
- наращиванию хрящевой ткани, если та была повреждена;
- укреплению костей и суставов.
Препараты в организме человека действуют довольно быстро, однако их действие можно ускорить путем искусственного стимулирования пораженного сустава. Физиотерапия помогает суставу быстрее получать все полезные элементы, принимаемые больным, улучшает кровоток и обмен веществ, тем самым укрепляя соединение.
При первых симптомах реактивного артрита стоит сразу обратиться к врачам, ведь чем раньше специалисты диагностируют воспаление, тем быстрее его получится устранить. Кроме того, своевременное выявление заболевания суставов позволит защититься от повторного его возникновения и проявления последствий, которые могут выразиться в других болезнях, имеющих хронический характер.
Прежде, чем совершать какие-либо действия, вплоть до охлаждающих примочек, обязательно нужно проконсультироваться с врачами.
Читайте также:


