Возможно ли эндопротезирование с остеомиелитом
При эндопротезировании крупных суставов инфекционные осложнения развиваются в 1,5-
20 % случаев от общего числа всех операций по замене суставов различных локализаций.
При эндопротезировании крупных суставов инфекционные осложнения развиваются в 1,5-20 % случаев от общего числа всех операций по замене суставов различных локализаций. Они протекают злокачественно, с трудом поддаются лечению и требуют от специалистов мобилизации всех возможных способов лечения с целью сохранения эндопротеза К сожалению, до настоящего времени нет единой патогенетически
обоснованной тактики реабилитации этой категории больных. При этом все хирурги независимо от используемых методов лечения едины во мнении о большой сложности восстановительного лечения, что обусловлено спецификой патологии. Летальность при нагноениях в области эндопротезов составляет до 2,5 %, а в
группе пожилых больных достигает 8 %.
Хронический остеомиелит относится, как правило, к поздним послеоперационным осложнениям атегории больных.
Остеомиелит после эндопротезирования сочетает в себе взаимоотягощающие проблемы:
первая – это больше общехирургическая гнойная инфекция костей и мягких тканей, вторая –ортопедическая, обусловленная наличием сложного дефекта кости.
Сложность лечения хронического остеомиели-
та обусловлена следующими факторами: снижением реактивности организма пациента вследствие хронической интоксикации; предшествующими операциями и многократной антибактериальной терапией; толерантностью микрофлоры к большинству применяемых антибактериальных препаратов; сложностью создания необходимой
терапевтической концентрации антибиотиков в зоне гнойного поражения из-за нарушения кровоснабжения области имплантата; вынужденной высокой травматичностью оперативного вмешательства из-за локализации и распространенности гнойного процесса; сложностью обеспечения фиксации конечности после удаления имплантата;невозможностью заместить образующийся дефект костной ткани, восстановить целостность и опоро-
способность конечности.
В связи с этим материальные затраты на лечение больных остеомиелитом после эндопротезирования во много раз превосходят стоимость первичного протезирования и требуют от врача и пациента больших физических и моральных затрат в течение длительного времени.
Всем пациентам применена методика чрескостного остеосинтеза после удаления имплан-
тата и секвестрнекрэктомии.
Показаниями к открытому чрескостному ос-
теосинтезу служили:
1. Длительно функционирующие свищи с гнойным отделяемым с периодическими обострениями хронического остеомиелита и рентгенологическими признаками прогрессирования гнойно-некротического процесса в костной ткани.
2. Длительно-функционирующие свищи с гнойным отделяемым, несмотря на проводимую антибактериальную терапию и паллиативные хирургические вмешательства с рентгенологическими признаками прогрессирования гнойно-некротического процесса в костной ткани.
3. Нестабильность эндопротеза, сочетающаяся с хроническим гнойным процессом в области имплантата.
В послеоперационном периоде все больные получали медикаментозное лечение.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
При выполнении остеосинтеза были поставлены следующие задачи:стойкая ликвидация хронического гной-
ного процесса с устранением местных и общих проявлений заболевания;восстановление целостности кости и опо-
роспособности конечности;обеспечение функциональной возможности пациента к активному передвижению.
Всем пациентам применена методика чрескостного остеосинтеза после удаления имплантата и секвестрнекрэктомии.
При изучении отдаленных результатов выявлено 98,5 % положительных исходов лечения,что проявлялось в стойкой ремиссии воспалительного процесса.
Оперативный (открытый) остеосинтез при хроническом остеомиелите после эндопротезирования имеет свои особенности после удаление имплантата (при некрэктомии, дренировании,непосредственном выполнении самого чрескостного остеосинтеза).
Многолетний опыт эндопротезирования показал, что существует ряд факторов,влияющих на частоту гнойных осложнений: местные (тяжесть предшествующей травмы, травматичность предшествующего оперативного лече-
ния, в том числе, ревизионное эндопротезирование, характер консервативного лечения, в том числе внутрисуставное введение анаболических гормонов, степень патологических изменений сустава, костей, окружающих мягких тканей и кожных покровов, наличие в анамнезе воспалительных и гнойно-воспалительных заболеваний оперируемого сустава и смежных сегментов); общие(пожилой возраст, избыточный вес, наличие со-
путствующих соматических заболеваний, их стадия и степень компенсации (особенно эндокринные и аутоиммунные), состояние реактивности организма); интраоперационные (качество имплантата, некорректный подбор имплантата, травматичность операции в целом и введение компонентов эндопротеза в частности, кровопотеря , длительность операции (более 3 часов); послеоперационные (несоответствие между степенью функциональных нагрузок и физиологическими возможностями костной ткани (резорбция, нестабильность), несоблюдение температурного режима (переохлождение, перегревание);организационные.
Пациенты, настроившиеся на улучшение качества жизни после операции эндопротезирования и получившие в результате ее тяжелое гнойное осложнение с глубокой и необратимой инвалидизацией, в большинстве своем находятся в состоянии депрессии с утратой веры в излечение.
Анализируя имеющийся материал, мы пришли к следующим выводам:
1. Хронический остеомиелит после эндопротезирования является тяжелым заболеванием, требующим сложного, длительного и дорогостоящего лечения.
2. Чрескостный остеосинтез в лечении больных хроническим остеомиелитом после эндопротезирования на сегодня является методом выбора.
3. Для снижения количества хронического остеомиелита после эндопротезирования необходимо использовать все возможные профилактические мероприятия: организационные, материально–технические, медицинские, кадровые и другие,что возможно преимущественно в специализированных стационарах.
Аннотация научной статьи по клинической медицине, автор научной работы — Слободской А. Б., Барабаш А. П., Осинцев Е. Ю.
Представлен клинический разбор случая тотального эндопротезирования тазобедренного сустава после хронического посттравматического остеомиелита, развившегося в результате огнестрельного осколочного ранения тазобедренного сустава. Исходом лечения остеомиелита явилось образование обширного дефекта проксимальной части бедренной кости (12 см), полное отсутствие тазобедренного сустава. Описана активная хирургическая тактика, заключающаяся в тотальном цементном эндопротезировании онкологическим эндопротезом фирмы ЭСИ с костной аутопластикой крыши вертлужной впадины, ликвидации укорочения конечности за счет правильного подбора диафизарного компонента сустава. Отображены основные принципы консервативной терапии данной категории пострадавших, включающие внутриартериальное введение антибиотиков и других препаратов, ГБО, лазеротерапию.
Похожие темы научных работ по клинической медицине , автор научной работы — Слободской А. Б., Барабаш А. П., Осинцев Е. Ю.
The hip endoprosthetics after osteomyelitis got over16-
A case of total endoprosthetics of the hip after chronic posttraumatic osteomyelitis, developed due to the hip gun-shot shrapnel wound, is clinically analyzed. Osteomyelitis treatment has resulted in producing an extensive defect of the proximal femur (12 cm) as well as in complete absence of the hip. The authors describe active surgical tactics, consisting in total cemented endoprosthetics made with an oncological endoprosthesis of ESI firm together with osteoplasty of the acetabular roof, in limb shortening elimination at the expense of proper selection of the joint diaphyseal component. The main principles of conservative therapy in such patients are given, including intra-arterial infusion of antibiotics and other preparations, HBO, laser therapy.
Эндопротезирование тазобедренного сустава после перенесенного остеомиелита
А.Б. Слободской, А.П. Барабаш, Е.Ю. Осинцев
The hip endoprosthetics alter osteomyelitis got over
A.B. Slobodskoy, A.P. Barabash, E.Y. Osintsev
16 Центральный военный специализированный госпиталь МО РФ, г. Шиханы; Научно исследовательский институт травматологии и ортопедии; Государственный медицинский университет, г. Саратов
Представлен клинический разбор случая тотального эндопротезирования тазобедренного сустава после хронического посттравматического остеомиелита, развившегося в результате огнестрельного осколочного ранения тазобедренного сустава. Исходом лечения остеомиелита явилось образование обширного дефекта проксимальной части бедренной кости (12 см), полное отсутствие тазобедренного сустава. Описана активная хирургическая тактика, заключающаяся в тотальном цементном эндопротезировании онкологическим эндопротезом фирмы ЭСИ с костной аутопластикой крыши вертлужной впадины, ликвидации укорочения конечности за счет правильного подбора диафизарного компонента сустава. Отображены основные принципы консервативной терапии данной категории пострадавших, включающие внутриартериальное введение антибиотиков и других препаратов, ГБО, лазеротерапию. Ключевые слова: тазобедренный сустав, хронический остеомиелит, эндопротезирование, костная аутопластика.
A case of total endoprosthetics of the hip after chronic posttraumatic osteomyelitis, developed due to the hip gun-shot shrapnel wound, is clinically analyzed. Osteomyelitis treatment has resulted in producing an extensive defect of the proximal femur (12 cm) as well as in complete absence of the hip. The authors describe active surgical tactics, consisting in total cemented endoprosthetics made with an oncological endoprosthesis of ESI firm together with osteoplasty of the acetabular roof, in limb shortening elimination at the expense of proper selection of the joint diaphyseal component. The main principles of conservative therapy in such patients are given, including intra-arterial infusion of antibiotics and other preparations, HBO, laser therapy.
Keywords: the hip (joint), chronic osteomyelitis, endoprosthetics, bone autoplasty.
Эндопротезирование тазобедренного сустава после перенесенной гнойной инфекции относится к наиболее тяжелым и драматичным хирургическим вмешательствам [3, 4, 5, 8]. Хирург никогда не знает уровень обсемененности зоны операции, всегда совершаемой в плане ревизии, с измененной анатомией оперированной области и не может точно прогнозировать ее последствия [1, 2, 6, 7, 9]. Мы хотим поделиться опытом лечения больной с полным дефектом проксимальной части бедренной кости, включая тазобедренный сустав, развившимся в связи с хроническим посттравматическим остеомиелитом.
Больная Г., ИБ № 4442, 43 лет, поступила в травматологическое отделение 16 Центрального военного специализированного госпиталя МО РФ 29.10.2001 г. Диагноз: посттравматический дефект проксимального конца правой бедренной кости с полным отсутствием тазобедренного сустава и укорочением правой нижней конечности на 12 см.
Из анамнеза установлено, что в марте 1995 г. в г. Грозном, во время боевых действий получила осколочное ранение правого тазобедренного сустава. В больнице г. Грозного выполнен остеосин-тез перелома серкляжной проволокой (рис. 1), послеоперационный период осложнился нагноением раны с исходом в огнестрельный остеомиелит (рис. 2, 3). По поводу остеомиелита больная
За сутки до операции эндопротезирования правого тазобедренного сустава больной выполнена операция катетеризация нижней чревной артерии
справа. Инфузионная терапия продолжалась в течение 20 сут. (6 сут. по артериальному катетеру, а затем, после его торомбоза, через центральную вену). Она включала введение меронема по 1,0x4 раза в сут. в течение 10 сут., затем по 1,0x4 раза в сут. в течение 8 сут. тиенама; инфузионных сред, улучшающих реологические свойства крови и микроциркуляцию (растворы глюкозы, сбалансированные кристаллоидные растворы, реополиглю-кин, трентал, альбумин и т.д.); вазоактивных препаратов (новокаин, папаверин, но-шпа); антикоагулянтов и антиромбических препаратов (фракси-парин по 6 мгх! раз в сут.); ингибиторов протео-
литичсских ферментов (контрикал до 100000 ЕД в сут.); препаратов, оптимизирующих метаболизм тканей (солкосерил, актовегин); иммуномодулля-тора имунофан по 1,0 в/м в течение 10 сут. Кроме того, больная получила 15 сеансов ГБО, причем в первые 3 сут. после операции по 2 раза в день. В течение 10 дней больная получала чрескожное лазерное облучение крови. Источником низкоинтенсивного лазерного излучения являлась лазерная терапевтическая установка на базе гелий-неонового лазера ЛГН-111 (с длиной волны излучения 633 нм, мощностью на выходе из световода не менее 25 мВт).
Рис. 1. Огнестрельный перелом проксимальной части правой бедренной кости
Рис. 2. Огнестрельный остеомиелит бедренной кости
Рис. 3. Прогрессирование огнестрельного остеомиелита бедренной кости
Рис. 4. Исход огнестрельного остеомиелита проксимальной части бедренной кости
Рис. 5. Больная до операции. Укорочение правой ноги на 12 см
Рис. 6. Тотальное эндопротезирование правого тазобедренного сустава онкологическим протезом ЭСИ с костной аутопластикой крыши верт-лужной впадины
Больная осматривалась лечащим врачом 1 раз в 3 месяца на протяжении 3 лет. Рецидива воспалительного процесса в области тазобедренного сустава не отмечено. Стояние компонентов суста-
ва стабильное, признаков расшатывания нет (рис. 8). Функция конечности удовлетворительная. Больная ходит без дополнительных опор, результатами операции вполне довольна.
Рис. 7. Больная на 7-е сутки после операции. Длина конечностей уравнена. Опорная функция хорошая
Рис. 8. Рентгенограмма больной через 3 года после операции. Состояние компонентов протеза стабильное, признаков асептического расшатывания нет
1. Амирасланов, Ю. А. Способ лечения хронического остеомиелита длинных костей / Ю. А. Амирасланов, А. М. Светухин, И. В. Борисов // Раны и раневая инфекция : материалы конф. посвящ. 25-летию отдел. ран и раневой инф. Ин-та хир. им. А. В. Вишневского. - Вестник РАМН. - 1998. - № 11. - С. 7-8.
2. Гринев, М. В. Старые и новые проблемы остеомиелита / М. В. Гринев // Раны и раневая инфекция : материалы конф. посвящ. 25-летию отдел. ран и раневой инф. Ин-та хирургии им. А. В. Вишневского. - Вестник РАМН. - 1998. - N° 11. - С. 15-16.
3. Гринев, М. В. Несвободная костная аутопластика в лечении дефектов кости, сочетанных с остеомиелитом / М. В. Гринев // Раны и раневая инфекция : материалы конф. посвящ. 25 -летию отдел. ран и раневой инфекции Ин-та хирургии им. А. В. Вишневского. - Вестник РАМН. - 1998. - № 11. - С. 17-18.
4. Использование костных аутотрансплантантов при лечении хронического остеомиелита / Г. Д Никитин [и др.] // Современные медицинские технологии и перспективы развития военной травматологии и ортопедии : материалы юбил. науч. конф. посвящ. 100-летию первой в России ортопед. клиники СПб. ВмедА. - СПб., 2000. - С. 202-203.
5. Оноприенко, Г. А. Особенности лечения хронического остеомиелита у больных с последствиями травм нижних конечностей / Г. А. Оноприенко, О. Ш. Буачидзе, В. С. Зубиков // Раны и раневая инфекция : материалы конф., посвящ. 25-летию отдел. ран и раневой инф. ин-та хирургии им. А. В. Вишневского. - Вестн. РАМН. - 1998. - № 11. - С. 31-33.
6. Охотский, В. П Лечение больных с остеомиелитом длинных костей / В. П. Охотский, И. Ф. Бялик, И. Ю. Клюквин // Раны и раневая инфекция : материалы конф., посвящ. 25-летию отдел. ран и раневой инфекции ин-та хирургии им. А. В. Вишневского. -Вестн. РАМН. - 1998. - № 11. - С. 33-34.
7. Опыт лечения больных с гнойными заболеваниями и осложнениями повреждений опорно-двигательного аппарата / В. М. Шаповалов [и др.] // Состояние и перспективы развития военной травматологии и ортопедии : труды ВмедА. - СПб., 1999. -Т. 248. - С. 314-321.
8. Юшманов, Г. И. Огнестрельный остеомиелит: особенности этиологии, патогенеза, клиники и лечения. / Г. И. Юшманов, А. Г. Овденко // Состояние и перспективы развития военной травматологии и ортопедии : труды ВмедА. - СПб., 1999. - Т. 248. - С. 278-294.
Дегенерация суставных структур, изменение формы костей, псевдоартроз, укорочение конечности, болевой синдром с выраженными опорно-двигательными нарушениями – частые последствия перенесенного остеомиелита. Разумеется, хоть и гнойно-некротическое воспаление позади, из-за приобретенных ортопедических нарушений качество жизни продолжает страдать. Особенно печально, что проблема касается как пожилых, так и довольно часто молодых людей, вполне трудоспособного возраста. Поэтому пациентов всех возрастов объединяет не только общая проблема, но и один из волнующих вопросов: можно ли выполнять замену сустава функциональным эндопротезом после остеомиелита?
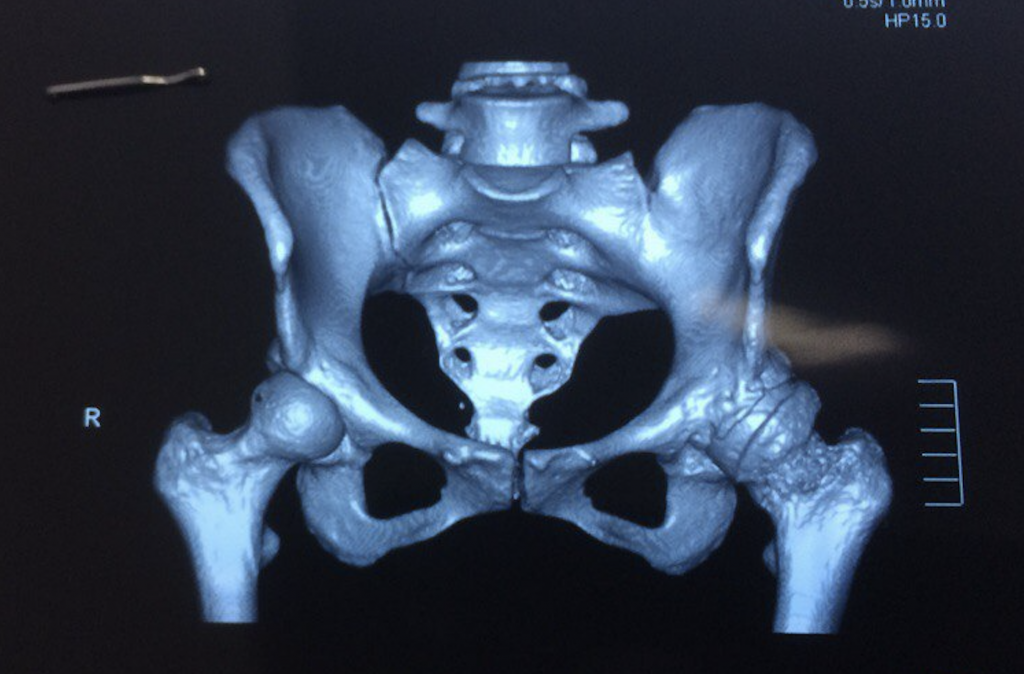
Поражение левого ТБС на снимках КТ.
Да, при уникальном достижении современной ортопедии, испытанном и доказавшем высокую эффективность методе артропластики, такая возможность не исключается. Клиника после остеомиелита, чаще затрагивающая тазобедренное костное соединение (38%-40%), может быть благополучно разрешена заменой проблемного сочленения искусственным протезом. Поэтому данное заболевание в медицинском документе еще не является полным противопоказанием к эндопротезированию. Шансы восстановить подвижность проблемного отдела конечности и вернуться к полноценной жизни определенно есть. Но каждому, кто рассматривает этот вид операции в перспективе, нужно узнать о важных аспектах лечения.


Проблематика остеомиелита для замены сустава
Нет смысла скрывать, случаи обострения и прогрессирования гноеродной инфекции, которая долгое время молчала, после установки эндопротеза иногда встречаются. Любая локальная инфекция – крайне неблагоприятная почва для сохранения должного сплочения протеза с костью. Распространенным итогом рецидивирующего остеомиелита становится нестабильность искусственного сустава-аналога, что неизбежно ведет к удалению вживленной конструкции и усиленной борьбе с активными патогенными микробами.
В принципе, любая операция в пределах когда-то инфицированного костного элемента или даже абсолютно здоровой кости сопряжена определенными рисками развития инфекционных поражений. Однако пациенты, однажды столкнувшиеся с остеомиелитом, – наиболее уязвимая категория больных. Глубокая инфекция у них случается в 2,5%-8% случаев, тогда как у людей без подобного инфекционного прошлого – в 0,5%-1,5%.
Вмешательство разрешается, если патогенная микрофлора либо полностью вылечена, либо эпизод покоя сохраняется не менее 6 месяцев с момента последнего острого проявления болезни. Но обычно врачи все же не берутся за процедуру по имплантации протеза пока абсолютная ремиссия не достигнет хотя бы 24 месяцев. На то есть веские аргументы: чем больше срок затишья после остеомиелитической вспышки, тем в разы ниже вероятность неблагополучного исхода операции.
При активном остеомиелите любой этиологии замена сустава (плечевого, тазобедренного, коленного и др.) под категорическим запретом! Первоначально нужно нейтрализовать воспаление и нагноение в конкретной зоне опорно-двигательного аппарата, вывести инфекцию из крови. Для этого применяют массивную антибиотикотерапию, секвестрэктомию, некрэктомию, промывное дренирование гнойного очага, стимуляцию иммунитета и т.д.
Условия для протезирования сустава
Пациента после остеомиелита послать на замену сустава допустимо лишь в том случае, если одновременно выполняются 3 условия, огласим их.
- Рецидивов гнойного процесса не зарегистрировано в течение минимум 6 мес., в идеале – 2-х и более лет.
- Рентгенографические данные и результаты функциональной диагностики подтверждают необходимость замены сустава (коксартроз последних стадий, порочное положение сочленения, потеря опорных функций, ложный сустав, хромота, др.). Примите к сведению, что одного рентгена бывает недостаточно, поэтому может потребоваться пройти КТ и/или МРТ.
- Лабораторные тесты и вердикты врачебных осмотров не противоречат фундаментальным законам эндопротезирования. А именно, общий анализ крови и мочи, биохимия крови, микробиологические и иммуносерологические тесты, ЭКГ, флюорография легких в норме или в условно допустимых пределах, самочувствие пациента удовлетворительное.
При наличии хронических сопутствующих заболеваний (диабет, гипертония, почечная недостаточность и др.) разрешено проходить вмешательство только после выполненной компенсации заболеваний.

Гнойные выделения из операционной раны.
Все возможные патогенные источники, заметьте, не только в пределах операционного поля, предельно важно элиминировать до операции. Большое внимание перед протезированием сустава уделяется подавлению патогенной среды, обитающей на слизистых ротовой полости, носа, мочеполовых органов, кишечника и желудка. Почему? Существующая в организме инфекция может транспортироваться с током крови в область имплантации. Как следствие, спровоцировать местное инфицирование костных и мягких тканей, окружающих эндопротез, в том числе вызвать повторную манифестацию заболевания.
Базируясь на рекомендации некоторых авторов, для ознакомления приведем, как могут выглядеть значения лабораторных анализов (после трехкратного обследования с интервалом в 1 неделю) для допуска к замене сустава после остеомиелита:
- СОЭ – менее 6-8 мм/ч;
- лейкоциты– от 5,5 до 6,0×10 9 ;
- нейтрофильные гранулоциты – 50%-58%;
- Т-клетки
Подготовка и проведение операции
Определяющую роль в подготовке играет предварительное использование (за 1-2 суток до вмешательства) лечения бактерицидными средствами с учетом антибиотической пробы. Вид и доза антибиотика определяются индивидуально. Раннее начало антибактериального лечения необходимо для предупреждения инфекционно-воспалительных реакций в ходе операции и в раннем послеоперационном периоде.
Анестезиологическое пособие – важнейшая деталь подготовительного процесса. Его очень аккуратно выбирает анестезиолог после беседы с пациентом, проведенных тестов на аллергию к анестетикам. Невозможно назначить тот или другой тип обезболивания без ясного представления о состоянии здоровья всех органов и систем организма. Поэтому врач-анестезиолог непременно учитывает еще и результаты стандартного обследования, назначаемого всем перед процедурой замены сустава. Выбор методики наркоза зависит от:
- сопутствующих патологий и их тяжести;
- веса и возраста больного;
- локализации проблемного отдела;
- вида и объема протезирования;
- психологического фона пациента.
Пациенту может быть рекомендован общий или регионарный наркоз. Распространенным методом аналгезии, когда нужно заменить сустав ноги, является эпидуральная анестезия. Ее выполняют в строго асептических условиях, при этом анестетик вводится четко в эпидуральное пространство позвоночника, чаще поясничного отдела. Так, вся часть туловища ниже поясницы становится совершенно нечувствительной, но пациент остается в сознании, сохраняется адекватное самостоятельное дыхание.
Накануне оперативного вмешательства назначается обильное питье и стандартное очищение кишечника посредством клизмы. За 8 часов до замены полностью отменяется прием пищи.
Немаловажным критерием в сокращении инфекционных рисков выступает малоинвазивность процесса вскрытия костного соединения. Современные операции по поводу замены суставов предполагают именно тактики малотравматичного создания доступа для вживления компонентов эндопротеза, подразумевающие:
- небольшой по длине разрез (6-15 см);
- низкий объем кровопотери;
- корректное обращение с мышцами (их не рассекают, а аккуратно сдвигают);
- отсутствие контакта с нервно-сосудистыми образованиями (опытный ортопед-хирург делает разрез в наиболее безопасном поле).
Что касается самих имплантатов. Больший интерес представляют тотальные или частичные модели с цементной фиксацией. Первостепенно значимо добавлять в цемент антибиотический препарат, который прилагается к имплантируемому изделию или заранее готовится специалистом из наиболее благообразной комбинации медикаментов.
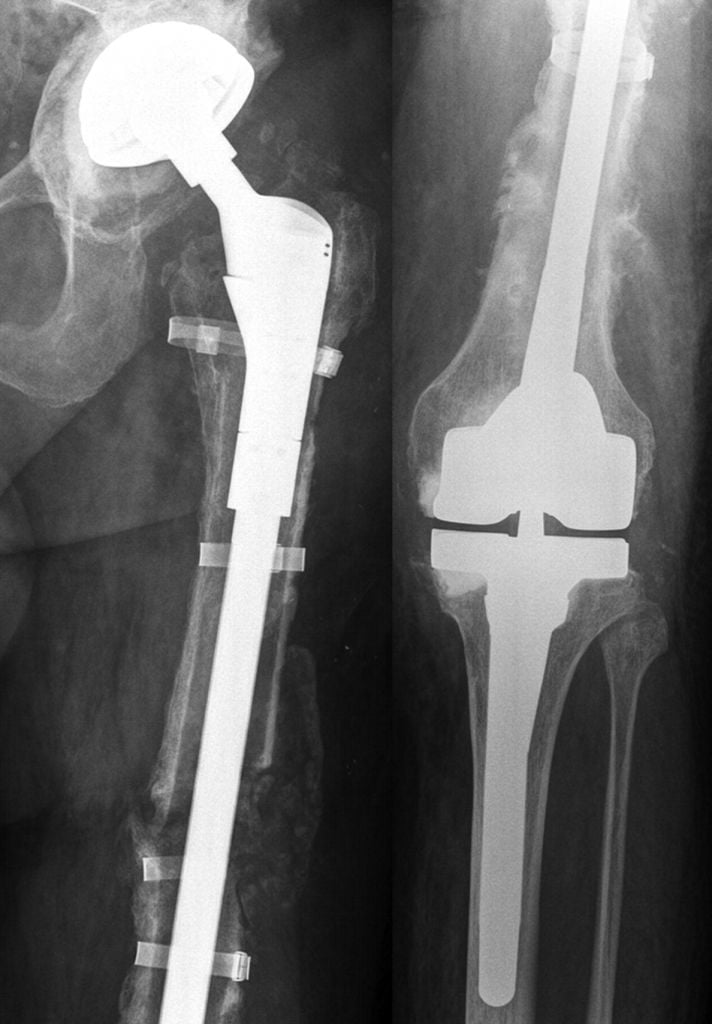
Импланты онкологического типа.
В отдельных случаях целесообразно применять не традиционные протезы суставов, а специальные импланты онкологического типа. Их ставят чаще тогда, когда требуется обширная резекция костных структур. Онкологический эндопротез помогает качественно компенсировать резекционный дефект и добиться отличного восстановления функций протезированного участка. К тому же, онкоконструкции преимущественно выпускаются с напылением серебра, обладающего мощным антибактериальным действием, что усиливает степень противоинфекционной протекции.
После оперативного вмешательства
Независимо от примененной тактики суставной замены и выбранной модели сустава-аналога, качество и полноценность послеоперационного восстановления сейчас должны быть на первом месте. Здесь многое зависит от компетентности специалистов в вопросах реабилитационного ведения людей, которым после стойкого излечения остеомиелита провели эндопротезирование.
Итак, наряду со всеми реабилитационными мерами нормального возобновления двигательных и опорных функций конечности и профилактики всех осложнений (пневмонии, тромбоза, тромбоэмболии и пр.) специалисты проводят интенсивную антибиотикотерапию. У данной группы пациентов она отличается более длительным периодом применения – лечение продолжается 2-6 месяцев.
Однотипной схемы пролонгированного антибиотиколечения после операции не существует. В каждом отдельном случае врачи руководствуются общим статусом здоровья, данными о переносимости лекарственных форм, чувствительности и характере клинических штаммов гнойно-септических возбудителей.
Отношение к собственной реабилитации самого пациента не в меньшей мере влияет на благополучность исхода операции, дальнейшее качество жизни. Поэтому не ленитесь, строго соблюдайте все врачебные рекомендации – от приема лекарств и правил ухода за раной до прописанного вам режима физической активности.
вопрос: возможно ли в моем случае эндопротезирование?
Возможно. Но снимки предоставьте.
Вы пользуетесь ортопедической обувью с компенсацией укорочения? Беспокоят ли Вас боли в суставе, каков характер болей, есть ли боли в покое?
Орт. обувью никогда не пользовался т.к передвигаюсь в основном на машине .болей в суставе никогда не было ни в покое ни при ходьбе.могу даже пробежатся немного.
В таком случае, какую проблему, мешающую вам жить, вы пытаетесь решить? Чем вам мешает сустав?
А зачем люди делают пластические операции?Без них они не могут прожить?прожить можно и вообще без ног. Хромота в моем возрасте доставляет много проблем в общении с девушками например.и если есть возможность это исправить почему не воспользоваться. Ответьте пожалуйста кто ибудь возможна операция или нет и чем я рискую.
Ответьте пожалуйста кто ибудь возможна операция или нет и чем я рискую.
Возможно все, что не противоречит фундаментальным законам мироздания.
Вы внятно не описали прооблему. Возможно, это у Вас и не получится, поскольку для этоого нужны соответствующие профессиональные навыки. Покажитесь очно ортопеду. Надо уяснить положение конечности, ось, длину (относительную, абсолютную по сегментам), ортопедическое укорочение, амплитуду движений по всем осям.
Если хромота обусловлена неравенством длин ног, то эта проблема решается не заменой сустава. Отсутствие боли в суставе также не добавляет оснований думать о его замене.
(относительную,
Если хромота обусловлена неравенством длин ног, то эта проблема решается не заменой сустава. Отсутствие боли в суставе также не добавляет оснований думать о его замене.
Хромота обусловлена укороченой ногой+сильно оганиченным движением в суставе,хожу за счет поясницы.Вы описываете механическую проблему.везде где я читал об эндопрот.остеомиелит является противопоказанием,а здесь мне об этом никто ничего не говорит.даже если чисто механически мне возможно будет сделать операцию ,какова вероятность обострения остеомиелита?заранее спасибо.
1. Остеомиелит является абсолютным противопоказанием к эндопротезированию, если это заболевание протекает в острой фазе. Т.е. остеомиелит имеется сейчас (имеется воспаление, положительные острофазовые реакции, краснота, свищи, отделяемое и т.д.).
2. Если остеомиелит был, то тут нужно понимать два момента:
а) у остеомиелита может быть ремиссия, в настоящее время у заболевания нет клинических проявлений, но при установке эндопротеза остемиелит появится вновь, что приведет к потере эндопротеза и сустава.
б) остеомиелит был, да сплыл. Т.е. заболевание вылечено и у такого пациента риск неудачи такой же (или чуть выше), как и у пациентов без инфекционных проблем в прошлом.
Между пунктами а и б трудно провести границу и выработать критерии оценки. Инфекция может быть "дремлющей" и никак себя не проявлять до тех пор, пока рядом с ней не окажется металл.
Считается, что чем больше времени прошло с момента последнего проявления остеомиелита, тем меньше вероятность возникновения инфекции после установки эндопротеза. Как правило, хирурги выжидают 6-24 месяца после последней "серии" остеомиелита. В вашем случае прошло 10 лет, так что можно, вероятно, успокоиться.
Для тех пациентов, у которых в прошлом было инфекционное поражение сустава, риск инфекционных осложнений составляет, по разным данным, 2-8%, однако стоит понимать, что эти обобщенные цифры не учитывают срок, прошедший с момента последнего проявления инфекции в анамнезе.
Математический инструмент, позволяющий рассчитать риск осложнений в зависимости от сроков, прошедших с момента последнего проявления остеомиелита, мне неизвестен.
Резюме - в вашем случае остеомиелит, проявивший себя последний раз 10 лет назад, не является противопоказанием к эндопротезированию.
Я бы посоветовал ставить бесцементный (если говорить об эндопротезировании) эндопротез с парой трения металл-металл или керамика. Возможно, стоит рассмотреть resurfacing эндопротез.
1. Остеомиелит является . Возможно, стоит рассмотреть resurfacing эндопротез.
большое спасибо за ващ ответ.как я уже писал выше мои документы отправляли в Вредена сегодня пришел ответ состоящий из 4 слов ОСТЕОМИЕЛИТ ЯВЛЯЕТСЯ ПРОТИВОПОКАЗАНИЕМ К ЭНДОПРОТЕЗИРОВАНИЮ.может от того что по квоте не стали сильно углублятся в мои проблемы.и еще где можно сделать такую операцию и сколько будет стоить?а вообще были такие случаи как у меня?
Хромота обусловлена укороченой ногой+сильно оганиченным движением
Еще раз. Для выбора оптимальных действий нужна профессиональная оценка ортопедического статуса, полтора десятка конкретных цифр, а не общие слова про укорочение и т.п.
Вы описываете механическую проблему.везде где я читал об эндопрот.остеомиелит является противопоказанием,а здесь мне об этом никто ничего не говорит.
Потому что Вы сильно забегаете вперед.
Вполне может быть, что Ваша проблема решается без эндопротезирования.
по квоте не стали сильно углублятся в мои проблемы.и еще где можно сделать такую операцию и сколько будет стоить?а вообще были такие случаи как у меня?
Вы не представляете точной информации, чтобы можно уяснить, что это были случаи действительно "как у Вас".
Если говорить вообще, то эндопротезирование после разного рода инфекции в области сустава делается, и в том числе как раз в институте им. Вредена.
И опять не представлены сведения, какая информация была туда отправлена, поэтому невозможно предположить, почему они отказали.
большое спасибо за ващ ответ.как я уже писал выше мои документы отправляли в Вредена сегодня пришел ответ состоящий из 4 слов ОСТЕОМИЕЛИТ ЯВЛЯЕТСЯ ПРОТИВОПОКАЗАНИЕМ К ЭНДОПРОТЕЗИРОВАНИЮ.может от того что по квоте не стали сильно углублятся в мои проблемы.и еще где можно сделать такую операцию и сколько будет стоить?а вообще были такие случаи как у меня?
никаких особых противопоказаний нет, риски, конечно, выше, насколько для вас значима эта проблема?необходимо дообследоваться, С-протеин и.д. Если буду сомнения - в 2 этапа. У меня была пара пациентов. правда с более длительным анамнезом после остеомиелита, одноэтапно запротезировали - все хорошо, никто не нагноился
Потому что Вы сильно забегаете вперед.
Вполне может быть, что Ваша проблема решается без эндопротезирования.
скажу вам честно у меня нет мед.образования поэтому я не знаю как решается моя проблема.если есть возможность ее решить без протезирования я буду очень рад.расскажите пожалуйста какая есть альтернатива?
Вы не представляете точной информации, чтобы можно уяснить, что это были случаи действительно "как у Вас".
Если говорить вообще, то эндопротезирование после разного рода инфекции в области сустава делается, и в том числе как раз в институте им. Вредена.
И опять не представлены сведения, какая информация была туда отправлена, поэтому невозможно предположить, почему они отказали.
я не знаю какая информ.вам нужна вы спросите я отвечу.а в Вредена отправили тоже самое что я написал в 1 сообщении+снимок
никаких особых противопоказаний нет, риски, конечно, выше, насколько для вас значима эта проблема?необходимо дообследоваться, С-протеин и.д. Если буду сомнения - в 2 этапа. У меня была пара пациентов. правда с более длительным анамнезом после остеомиелита, одноэтапно запротезировали - все хорошо, никто не нагноился
вы пишите дообследоватся С-протеин и д.первый раз слышу эти слова.в больнице откуда отправляли докум.в Вредена сделали анализы мочи крови осмотр терапевта рентген и все это отправили в Петербург
вы пишите дообследоватся С-протеин и д.первый раз слышу эти слова.в больнице откуда отправляли докум.в Вредена сделали анализы мочи крови осмотр терапевта рентген и все это отправили в Петербург
есть разные клиники, традиции, школы. С реактивный белок один из ключевых анализов, возможно его не просили сделать потому что есть разные методы его определения, соответственно результаты будут отличаться
скажу вам честно у меня нет мед.образования поэтому я незнаю как решается моя проблема.если есть возможность ее решить без протезирования я буду очень рад.расскажите пожалуйста какая есть альтернатива?
Опять же ляпнуть: " ну ногу удлинить аппаратом можно"- тоже альтернатива, но без конкретных результатов объективного обследования - это могут быть только слова, никакой конкретики.
сесли есть возможность ее решить без протезирования я буду очень рад.расскажите пожалуйста какая есть альтернатива?
Прежде, чем думать над решением, нужна более полная информация о ситуации. Ортопедический статус хотя бы.
я не знаю какая информ.вам нужна вы спросите я отвечу
См. [Ссылки могут видеть только зарегистрированные и активированные пользователи]
Прежде, чем думать над решением, нужна более полная информация о ситуации. Ортопедический статус хотя бы.
Что такое орт.статус?В больнице в Ставрополе где я лежал тоже делают протезирование но они не захотели делать мне опер.поэтому отправили докум.в Вредена.Значит у нас нет смысла консультироватся с кем то.поэтому надо ехать в Москву,Петербург или Курган.И как я вас понял мне есть смысл туда ехать
Что такое орт.статус?
Много раз уже сказано. Полтора десятка цифр. Положение, ось, относительная и абсолютная длина, ортопедическое укорочение, движения и т.д. То, что может померять ортопед.
А если нет клинических проявлений с какой целью вы обратились к врачам и для чего вам эндопротез? Укорочение не каждый эндопротез устранит, да и не везде их ставят, и, если откровенно, компенсировать укорочение конечности при помощи эндопротеза не оправданно в вашей ситуации, т.к. вероятность осложнений после эндопротезирования в вашем случае увеличивается в несколько раз.
НЕ ИЗ ЗА УКОРОЧЕНИЯ ОБР. А ИЗ ЗА НЕРАБОТАЮЩЕГО СУСТАВА.И Я ТАК ПОНЯЛ РИСКОВАТЬ НЕ СТОИТ?
НЕ ИЗ ЗА УКОРОЧЕНИЯ ОБР. А ИЗ ЗА НЕРАБОТАЮЩЕГО СУСТАВА.
Вы у ортопеда были? Какой диагноз ставят? Фиброзный анкилоз? Контрактура (какая?) в порочном положении (каком?)?
Для каких-то советов по лечению нужна конкретная информация, а не общие слова о "неработающем суставе".
Вы у ортопеда были? Какой диагноз ставят? Фиброзный анкилоз? Контрактура (какая?) в порочном положении (каком?)?
Для каких-то советов по лечению нужна конкретная информация, а не общие слова о "неработающем суставе".
У ортопеда бываю каждый год.Диагноз поставили с 1992г.Во всех документах написано:диагноз: Гематогенный остеомиелит правого т/б сустава.в описании р.снимка написано:Коксартроз 3ст.
в описании р.снимка написано:Коксартроз 3ст.
N+1 раз. К ортопеду. Для ответа на вопросы, обозначенные выше.
N+1 раз. К ортопеду. Для ответа на вопросы, обозначенные выше.
В ближайшее время постараюсь ответить на все поставленые вопросы.
Читайте также:


