Заболевание из группы герпесвирусных инфекций
Методические указания для студентов к практическому занятию № 6.
Тема: Лабораторная диагностика герпесвирусных инфекций.
Цель: Изучение лабораторной диагностики герпесвирусных инфекций.
Модуль 3. Общая и специальная вирусология.
Содержательный модуль 16. Специальная вирусология.
Тема 6:Лабораторная диагностика герпесвирусных инфекций.
Актуальность темы:
Вирус простого герпеса – одна из самых распространенных вирусных инфекций человека, характеризующаяся лихорадочным состоянием и пузырьковыми высыпаниями, которые чаще всего локализуются на коже и слизистых оболочках. Важными особенностями герпетической инфекции являются пожизненное носительство вируса и частые рецидивы болезни.
Вирусная природа простого герпеса установлена в 1912 г. У. Грютером.
(Трёхмерное изображение вируса герпеса).
Герпесвирусы и вызываемые ими заболевания
| Типы вирусов герпеса | Вызываемые заболевания |
| ВПГ-1 (вирус простого герпеса типа 1) | Поражение: кожи, слизистой оболочки ротовой полости, конъюнктивы или роговицы глаза, энцефалиты |
| ВПГ-2 (вирус простого герпеса типа 2) | Поражение слизистых оболочек гениталий, у новорожденных - центральной нервной системы |
| ВЗВ (вирус ветрянки) | Ветряная оспа, опоясывающий лишай, постгерпетическая невралгия; язвенно-некротическая форма опоясывающего герпеса - СПИД-индикаторный признак заболевания |
| ЦМВ (цитомегаловирус) | Патологии новорожденных; осложнения после трансплантации органов и костного мозга: интерстициальная пневмония, гастроинтестинальные расстройства, гепатиты |
| ВЭБ (вирус Эпштейна-Барра) | Инфекционный мононуклеоз, лимфома Беркитта, рак носоглотки |
| ВГ-6 | Вирус, вызывающий фатальные интерстициальные пневмонии и инфекционные розеолы новорожденных |
| ВГ-7 | Вирус, выделенный от больных с синдромом хронической усталости |
| ВГ-8 | Вирус, выделенный из биоптата больного саркомой Капоши, ассоциированный с лимфопролиферативными заболеваниями |
| Примечание. ВГ - вирус герпеса. |
Таксономия, морфология, химический состав. Возбудитель простого герпеса - ДНК-содержащий вирус, относится к семейству Herpesviridae, роду Simplexvirus. По морфологии и химическому составу не отличается от вирусов ветряной оспы и опоясывающего герпеса.

Культивирование. Вирус простого герпеса (ВПГ) культивируют в куриных эмбрионах, культурах клеток и организме лабораторных животных. На хорионаллантоисной оболочке куриных эмбрионов вирус образует мелкие белые плотные узелки-бляшки; в зараженных культурах - вызывает цитопатический эффект: образование гигантских многоядерных клеток с внутриядерными включениями.
Антигенная структура. Вирус содержит ряд антигенов, связанных как с внутренними белками, так и с гликопротеидами наружной оболочки. Последние являются основными иммуногенами, индуцирующими выработку антител и клеточный иммунитет. Существует два серотипа вируса: ВПГ типа 1 и ВПГ типа 2.
Резистентность. Вирус может выживать на поверхности предметов при комнатной температуре в течение нескольких часов, чувствителен к УФ-лучам, обычным дезинфицирующим средствам, жирорастворителям, термолабилен.
Восприимчивость животных. Вирус простого герпеса патогенен для многих животных, у которых вызывает энцефалит при введении возбудителя в мозг или местный воспалительный процесс при заражении в глаз. В естественных условиях животные не болеют.
Эпидемиология. Простой герпес - одна из самых распространенных инфекций, которая поражает различные возрастные группы людей, чаще в осенне-зимний период. Отмечаются спорадические случаи заболевания, иногда небольшие вспышки в семьях, детских коллективах, больницах. Эпидемий не наблюдается.
Источником инфекции являются больные и носители. Основной механизм передачи - контактный, аэрогенный. Заражение происходит при попадании вирусов на поврежденные кожные покровы или слизистые оболочки.
Эпидемиология герпеса, вызванного вирусами типов 1 и 2, различна. ВПГ типа 1 передается через слюну, зараженные слюной руки и предметы быта, а ВПГ типа 2 - половым путем. Возможно заражение плода через плаценту.
Патогенез и клиническая картина. По клиническим проявлениям различают первичный и рецидивирующий герпес. Входными воротами возбудителя при первичной герпетической инфекции являются поврежденные участки кожи и слизистых оболочек рта, глаз, носа, мочеполового тракта, где вирусы репродуцируются. Затем по лимфатическим сосудам вирусы попадают в кровь и заносятся в различные органы и ткани.
Инкубационный период при первичном герпесе составляет в среднем 6-7 дней. Заболевание начинается с жжения, зуда, покраснения, отека на ограниченных участках кожи и слизистых оболочек, затем на этом месте появляются пузырьковые высыпания, наполненные жидкостью. Иногда заболевание сопровождается повышением температуры тела и нарушением общего состояния. При подсыхании пузырьков рубцов не образуется. Первичный герпес у новорожденных протекает тяжело и нередко заканчивается смертью. Однако у большинства людей первичная инфекция остается нераспознанной, так как протекает бессимптомно.
После первичной инфекции (явной и бессимптомной) 70-90 % людей остаются пожизненными носителями вируса, который сохраняется в латентном состоянии в нервных клетках чувствительных ганглиев. Нередко у носителей появляются рецидивы болезни в результате переохлаждения, перегревания, менструации, интоксикации, различных инфекционных заболеваний, стрессов, нервно-психических расстройств. Для рецидивирующего герпеса характерны повторные высыпания на коже и слизистых оболочках, нередко в тех же местах. Наиболее частой локализацией рецидивирующего герпеса, вызванного ВПГ типа 1, являются губы, крылья носа, полость рта, конъюнктива глаз. ВПГ типа 2 поражает мочеполовую систему и вызывает герпес новорожденных. Доказана роль ВПГ типа 2 в развитии рака шейки матки. Сравнительно редко встречаются генерализованные формы рецидивирующего герпеса, в частности поражения нервной системы и внутренних органов.
Иммунитет. В результате первичной герпетической инфекции в организме образуются сывороточные и секреторные антитела, которые обусловливают иммунитет к первичному герпесу, но не препятствуют сохранению вируса и возникновению рецидивов. Рецидивирующий герпес возникает при высоком уровне антител к вирусу герпеса. Основное значение в развитии рецидивирующего герпеса имеет состояние клеточного иммунитета.
Лабораторная диагностика. Материалом для исследования являются содержимое герпетических пузырьков, слюна, соскобы с роговой оболочки глаза, кровь, цереброспинальная жидкость, в летальных случаях . кусочки головного и спинного мозга.
Экспресс-диагностика заключается в обнаружении гигантских многоядерных клеток с внутриядерными включениями в мазках-отпечатках из высыпаний, окрашенных по Романовскому-Гимзе. Для дифференциации от других вирусов, принадлежащих к этому семейству, используют РИФ, ИФА, РИА, ПЦР. Выделение вируса проводят на куриных эмбрионах, культуре клеток и на лабораторных животных (мыши-сосунки), идентифицируют вирус с помощью РИФ или РН. В последние годы в диагностике простого герпеса начали применять моноклональные антитела, что дает возможность определить серотип вируса. Для серодиагностики заболевания используют РСК, РН, РИФ, ИФА.
Специфическая профилактика и лечение. Для профилактики тяжелых форм рецидивирующего герпеса в период ремиссии применяют многократное введение инактивированной, культуральной герпетической вакцины. Вакцинация, а также применение иммуномодуляторов, например реаферона, удлиняют межрецидивный период и облегчают течение последующих рецидивов. В остром периоде с лечебной целью используют химиотерапевтические препараты (виразол, ацикловир, оксолиновую, тебро-феновую, флореналовую мази, бонафтон), интерфероны и индукторы интерферона.
Вирус цитомегалии

Цитомегалия - инфекционное заболевание, возбудителем которого является цитомегаловирус (ЦМВ) Cytomegalovirus hominis (от греч. cytys - клетка, megas - большой). Вирус вызывает цитомегаловирусную инфекцию человека, характеризующуюся поражением почти всех органов (преимущественно слюнных желез) с образованием в них гигантских клеток с внутриядерными включениями, протекающую в различных формах - от бессимптомного носительства до тяжелой генерализованной формы, заканчивающейся летальным исходом.
Вирус впервые выделен К. Смитом в 1956 г.
Таксономия, морфология, антигенная структура. Возбудитель цитомегалии - ДНК-содержащий вирус, относится к семейству Herpesviridae, роду Cytomegalovirus.
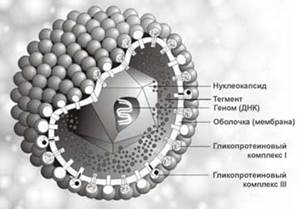
Морфология, химический состав типичны для семейства герпесвирусов. Диаметр вирусной частицы (вириона) около 180 нм. В центре вириона находится двенадцатигранный нуклеокапсид, содержащий генетическую информацию - двухнитевую ДНК-вируса. Установлено 2 антигенных серотипа вируса.
Резистентность. Вирус термолабилен, чувствителен к дезинфицирующим средствам и жирорастворителям.
Эпидемиология. Цитомегаловирусная инфекция широко распространена на земном шаре. Источником вируса является больной человек или носитель. Вирус выделяется со слюной, мочой, секретами организма, реже фекалиями. Предполагается, что ведущий механизм передачи инфекции - контактно-бытовой, возможны аэрогенный и фекально-оральный механизмы передачи. Цитомегаловирус обладает высокой способностью проникать через плаценту (вертикальная передача), вызывая внутриутробную патологию плода.
Патогенез и клиническая картина. Патогенез не вполне выяснен. Инфекция связана с длительным носительством вируса, который в латентном состоянии сохраняется в слюнных железах, почках и других органах. Активация латентной инфекции происходит при иммунодефицитных состояниях, иммунодепрессивной терапии. Вирус поражает ЦНС, костный мозг, почки, печень, клетки крови. У беременных женщин цитомегалия может приводить к недоношенности, мертворождению, развитию аномалий у плода.
Иммунитет. У больных независимо от клинической формы инфекции, а также у носителей образуются антитела, которые, однако, не препятствуют сохранению вируса в организме и выделению его в окружающую среду. Интенсивность развития болезни находится под контролем клеточной иммунной системы хозяина.
Лабораторная диагностика. Обследованию на цитомегалию в первую очередь подлежат дети с поражением ЦНС и врожденными уродствами, а также женщины с неблагополучно протекающей беременностью. Исследуемый материал - слюна, моча, мокрота, цереброспинальная жидкость, кровь, пунктат печени.
Специфическая профилактика и лечение. Разработана живая аттенуированная вакцина. Для лечения применяют химиотерапевтические препараты (ганцикловир, фоскорнет натрия), иммуномодуляторы, интерферон.
Не нашли то, что искали? Воспользуйтесь поиском:

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Герпесвирусные инфекции - группа широко распространённых антропонозных инфекционных болезней, вызываемых вирусами семейства Herpesviridae, которые характеризуются хроническим рецидивирующим течением и пожизненным персистированием возбудителя в организме.
Коды по МКБ-10
- В00. Инфекция, вызванная вирусом герпеса Herpes simplex (герпетическая инфекция).
- В01. Ветряная оспа (Varicella zoster).
- В02. Опоясывающий лишай (Herpes zoster).
- В08.2. Экзантема внезапная (шестая болезнь).
- В25. Цитомегаловирусная болезнь.
- В27. Инфекционный мононуклеоз.
Эпидемиология герпесвирусных инфекций
Источник герпесвирусов - больные острыми формами болезней (стоматит, генитальный герпес, ветряная оспа и др.) и здоровые лица, инфицированные соответствующим вирусом, которые периодически выделяют его в окружающую среду со слюной, назофарингеальным секретом, секретом слизистых оболочек половых органов. Установлено, что к 18 годам более 90% жителей городов инфицированы одним или несколькими из семи клинически значимых герпесвирусов (ВПГ типа 1 и 2, вирус ветряной оспы, ЦМВ, ЭБВ, HHV-6 и -8). В большинстве случаев первичное и повторное инфицирование происходит воздушно-капельным путём, при прямом контакте или через предметы обихода и гигиены (общие полотенца, носовые платки и т.п.). Доказаны также оральный, генитальный. орогенитальный. вертикальный, трансфузионный и трансплантационный пути передачи инфекции.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Что вызывает герпесвирусные инфекции?
Герпесвирусы могут циркулировать в организме с нормальной иммунной системой бессимптомно, ноу людей с подавленным иммунитетом могут вызывать тяжёлые заболевания со смертельным исходом. Герпесвирусы обладают онкогенной активностью и играют важную роль в развитии некоторых видов лимфом, рака шейки матки, саркомы Капоши и др.
Герпесвирусы объединены в обширное семейство Herpesviridae, которое включает в себя более 100 представителей, из которых для человека патогенны 8 герпесвирусов - вирусы герпеса человека (human herpes virus - HHV). Герпесвирусы - филогенетически древнее семейство крупных ДНК-вирусов; их подразделяют на три подсемейства в зависимости от типа клеток, в которых протекает инфекционный процесс, характера репродукции вируса, структуры генома, молекулярно-биологических и иммунологических особенностей: α, β и γ.
Различные виды герпеса
ВПГ типа 1 (Herpes simplex Type 1)
ВПГ-1, HHV-1/HSV-1, HHV-1 (α-герпесвирус)
Вирус пузырькового лишая
Орально-фациальные поражения, афтозно-язвенный стоматит, лабиальный герпес, герпетический дерматит, герпетиформная экзема, кератит, конъюнктивит, энцефалит
ВПГ типа 2 (Herpes simplex Type 2)
ВПГ-2, HHV-2/HSV-2, HHV-2 (α-герпесвирус)
Вирус генитального герпеса
Генитальные поражения слизистых, менингит
Вирус ветряной оспы, вирус герпеса человека типа 3 (Varicella Zoster virus, Human herpes virus Type 3)
ВПГ-3, HHV-3, вирус ветряной оспы (Varicella zoster virus), HZV, HHV-3 (α-герпесвирус)
Вирус опоясывающего лишая, Herpes Zoster
Ветряная оспа, опоясывающее поражение по ходу чувствительных нервных окончаний, пре- и перинатальная инфекция
ЭБВ, вирус герпеса человека типа 4 (Epstein-Barr virus, Human herpes virus Type 4)
ЭБВ. HHV-4 EBV, HHV-4 (γ-герпесвирус)
Вирус инфекционного мононуклеоза
Инфекционный мононуклеоз, лимфома Беркитта, назофарингеальная карцинома, лимфоэпителиома слюнной железы, гепатит
ЦМВ, вирус герпеса человека типа 5 (Cytomegalovirus, Human herpes virus Type 5)
ЦМВ, HHV-5'ЦМВ, HHV β-герпесвирус)
Пре- и перинатальная инфекция, тератогенный эффект, иммунодефицит, поражения печени, почек, лёгких, глаз, лимфоузлов, ЦНС. Склонность к генерализации инфекции
Вирус герпеса человека типа 6 (Human herpes virus Type 6)
HHV-6, HHV-6 (β-герпесвирус)
Human В lymphotropic virus
Внезапная экзантема детей, мононуклеозоподобный синдром, синдром хронической усталости, энцефаломиелит, кофактор развития ВИЧ-инфекции, оральной и цервикальной карцином
Вирус герпеса человека типа 7 (Human herpes virus Type 7)
HHV-7, HHV-7 (β-герпесвирус)
Внезапная экзантема детей, синдром хронической усталости
Герпесвирус, связанный с саркомой Капоши, вирус герпеса человека типа 8 (Kaposi's sarcoma associated herpesvirus, Human herpes virus Type 8)
ГВСК, HHV-8, KSHV, HHV-8 (γ-герпесвирус)
Саркома Капоши, первичная распространенная лимфома
α-Герпесвирусы, включающие HHV-1, HHV-2 и вирус ветряной оспы (Varicella zoster virus), характеризуются быстрой репликацией вируса и цитопатическим действием на культуры инфицированных клеток. Репродукция α-герпесвирусов протекает в различных типах клеток, вирусы могут сохраняться в латентной форме, преимущественно в нервных ганглиях.
β-Герпесвирусы видоспецифичны, поражают различные виды клеток, которые при этом увеличиваются в размерах (цитомегалия). могут вызывать иммуносупрессивные состояния. Инфекция может принимать генерализованную или латентную форму; в культуре клеток легко возникает персистентная инфекция. К этой группе относят ЦМВ, HHV-6, HHV-7.
γ-Герпесвирусы характеризуются тропностью к лимфоидным клеткам (Т- и В-лимфоцитам), в которых они длительно персистируют и могут трансформировать, вызывая лнмфомы, саркомы. В эту группу входят ЭБВ и HHV-8-герпесвирус. ассоциированный с саркомой Капоши.
Все герпесвирусы сходны по морфологическим признакам, размерам, типу нуклеиновой кислоты (двухцепочечная ДНК), икосадельтаэдрическому капсиду (его сборка происходит в ядре инфицированной клетки), оболочке, типу репродукции, способности вызывать хроническую и латентную инфекцию у человека.
Вирионы герпесвирусов чрезвычайно термолабильны - инактивируются при температуре 50-52 °С в течение 30 мин, при температуре 37,5 °С - в течение 20 ч, устойчивы при температуре -70 °С; хорошо переносят лиофилизацию, длительно сохраняются в тканях в 50% растворе глицерина. На металлических поверхностях (монеты, дверные ручки, водопроводные краны) герпесвирусы выживают в течение 2 ч, на пластике и дереве - до 3 ч. во влажных медицинских вате и марле - в течение всего времени их высыхания при комнатной температуре (до 6 ч). Уникальные биологические свойства всех герпесвирусов человека - это тканевой тропизм, способность к персистенции и латенции в организме инфицированного человека. Персистенция представляет собой способность герпесвирусов непрерывно или циклично размножаться (реплицироваться) в инфицированных клетках тропных тканей, что создаёт постоянную угрозу развития инфекционного процесса. Латенция герпесвирусов - это пожизненное сохранение вирусов в морфологически и иммунохимически видоизменённой форме в нервных клетках регионарных (по отношению к месту внедрения герпесвируса) ганглиев чувствительных нервов. Штаммы герпесвирусов обладают неодинаковой способностью к персистенции и латенции и чувствительностью к противогерпетическим препаратам в связи с особенностями их ферментных систем. У каждого герпесвируса выделяют свой темп персистенции и латенции. Среди изучаемых наиболее активны в этом отношении ВПГ, наименее - ЭБВ.
Патогенез герпесвирусных инфекций
Инфицирование человека указанными герпесвирусами сопровождается клиническими симптомами соответствующей острой инфекции, в среднем, не более чем у 50% людей, в основном у детей: внезапная экзантема (HHV-6), афтозный стоматит (ВПГ типа 1 или 2), ветряная оспа (вирус ветряной оспы Varicella zoster virus), инфекционный мононуклеоз (ЭБВ). мононуклеозоподобный синдром (ЦМВ). У остальных пациентов инфекция протекает бессимптомно, что особенно характерно для подростков и взрослых людей. Помимо биологических свойств штамма герпесвируса, влияние на течение острых и рецидивирующих герпесвирусных заболеваний оказывают индивидуальные (возрастные, половые, фило- и онтогенетические) особенности иммуннного ответа инфицированного человека на многочисленные антигены вируса.
При снижении иммунореактивности организма герпесвирусы выступают в качестве вирусов-оппортунистов, приводя к более тяжёлому, с необычными клиническими проявлениями течению основного заболевания. Вызываемые ВПГ, ЦМВ, ЭБВ заболевания рассматривают как СПИД-индикаторные в связи с их частым обнаружением при данной патологии.
Доказана роль некоторых герпесвирусов (HHV-8, ЦМВ, ЭБВ и др.) в развитии ряда злокачественных новообразований: назофарингеальной карциномы, лимфомы Беркитта, В-клеточной лимфомы, рака груди, аденокарциномы кишечника и простаты, карциномы цервикального канала шейки матки, саркомы Капоши, нейробластомы и др.
Наибольшую угрозу для здоровья представляют герпетические нейроинфекции (летальность достигает 20%, а частота инвалидизации - 50%), офтальмогерпес (почти у половины больных приводит к развитию катаракты или глаукомы) и генитальный герпес.
Все известные герпесвирусные инфекции могут рецидивировать, однако порог и причины трансформации острой формы в рецидивирующую для каждого типа герпесвируса свои. Например, рецидивирование инфекций, вызванных ВПГ, нередко возникает на фоне стрессов, неспецифических эндокринных нарушений, изменения географической зоны проживания, гиперинсоляции и др. У пожилых людей, перенёсших в детском возрасте ветряную оспу, рецидив инфекции, вызванной вирусом ветряной оспы (Varicella zoster virus), протекает в форме опоясывающего герпеса. Субклинические рецидивы ЦМВИ чаще всего наблюдают у беременных и больных, получающих иммуносупрессорную терапию. В то же время инфекции, вызванные ЭБВ, рецидивируют крайне редко и только у больных с врождённым или приобретённым иммунодефицитом.
Симптомы герпесвирусных инфекций
Для практических целей герпесвирусные инфекции классифицируют с учётом одновременно локализации процесса, рецидивирования и этиологии.
Острые и рецидивирующие герпесвирусные заболевания человека
Оральный герпес, кератоконъюнктивит, энцефалит
Генитальный герпес, неонатальный герпес, диссеминированный герпес
Вирус ветряной оспы (Varicella zoster virus)
Опоясывающий герпес, диссеминированная ветряная оспа при иммунодефиците
Инфекционный мононуклеоз, В-клеточная пролиферация
Инфекционный мононуклеоз, лимфома Беркитта, назофарингеальная карцинома
Врожденные аномалии, цитомегалия при иммунодефиците
Цитомегалия у больных после трансплантации органов, ретинит, колит или нейроинфекция при СПИДе
Герпесвирусы человека и основные клинические формы инфекций
| Герпесвирусы человека | Основные заболевания, ассоциированные с типом герпесвирусов |
|---|---|
| Вирус простого герпеса 1 типа | Орофарингеальный герпес (десны и слизистые оболочки рта), лабиальный герпес, герпес кожи, офтальмогерпес, генитальный герпес, герпетический энцефалит, пневмониты |
| Вирус простого герпеса 2 типа | Неонатальный герпес, генитальный герпес, диссеминированный герпес |
| Вирус Varicella zoster (вирус опоясывающего лишая) | Ветряная оспа, опоясывающий герпес |
| Вирус Эпштейн-Барр | Инфекционный мононуклеоз, назофарингеальная карцинома, лимфома Беркитта, В-клеточная лимфома, синдром хронической усталости и иммунной депрессии |
| Цитомегаловирус | Врожденные повреждения ЦНС, ретинопатии, интерстициальный пневмонит, гепатит, энтероколит при СПИДе, цитомегалия при иммунодефиците и трансплантации органов |
| Вирус герпеса человека 6 типа | Внезапная экзантема (эритема новорожденных), синдром хронической усталости и иммунной депрессии |
| Вирус герпеса человека 7 типа | Внезапная экзантема (эритема новорожденных), синдром хронической усталости и иммунной депрессии |
| Вирус герпеса человека 8 типа | Саркома Kапоши у ВИЧ-отрицательных людей, саркома Kапоши у ВИЧ-инфицированных и больных СПИДом
Вирус простого герпеса (ВПГ) 1 и 2 типов ВПГ проникает в организм человека через повреждённые кожные покровы и слизистые оболочки. В первой фазе патогенеза вирус внедряется в клетки эпителия (слизистой полости рта, глотки или половых органов), где происходит его размножение.На слизистых и коже появляются характерные для герпетической инфекции папулы и везикулы. Во второй фазе патогенеза ВПГ проникает в чувствительные нервные окончания и по центростремительным нервным волокнам в паравертебральные ганглии. В ядрах нейронов происходит репликация вируса. По эфферентным нервным волокнам вирус вновь достигает кожи и слизистых оболочек, где распространяется с появлением новых высыпаний. В третьей фазе патогенеза (2-4 недели после заражения) при нормальном иммунном ответе происходит разрешение первичного заболевания и элиминация ВПГ из тканей и органов. Однако в паравертебральных ганглиях возбудитель в латентном состоянии сохраняется в течение всей жизни человека. В четвертой фазе патогенеза происходит реактивация размножения ВПГ и его перемещение по нервным волокнам к месту первичного вхождения (воротам инфекции) с рецидивом специфического инфекционно-воспалительного процесса и возможной диссеминацией инфекции. Вирус простого герпеса персистирует у мужчин в мочеполовом тракте, а у женщин - в канале шейки матки, влагалище и уретре. Лица с бессимптомным течением заболевания являются резервуаром инфекции. Заражение генитальным герпесом происходит, в основном, при половом контакте. В период вирусемии у беременных женщин заражение плода происходит гематогенным путем, во время родов - контактным. По клинико-морфологическим проявлениям генитальный герпес подразделяется на 4 типа.
Наиболее часто (85%) инфицирование новорожденного происходит интранатально (при прохождении родового канала), независимо от того, имеются в данный момент очаги повреждения в области шейки матки и вульвы или нет (при бессимптомном выделении вируса). Возможно и постнатальное инфицирование новорожденного при наличии герпетических проявлений у матери и медперсонала, при использовании для ухода за новорожденными инфицированного инструментария. Трансплацентарное поражение плода ВПГ может привести к прерыванию беременности, врождённые пороки встречаются редко. Инфицированные дети часто рождаются недоношенными, с малым весом. Бессимптомная инфекция ВПГ, часто встречающаяся у более старших детей, редко наблюдается у новорожденных. Неонатальный герпес проявляются в трёх клинических формах: 1. Локальная, с повреждением кожи и слизистых. 2. Локальная форма с поражением ЦНС. 3. Диссеминированная форма герпетической инфекции с поражением ЦНС, печени, легких, надпочечников, ДВС-синдромом. При герпетической инфекции в результате вирусемии в процесс могут вовлекаться несколько органов одновременно. Возможно развитие герпетического эзофагита, пневмонита, гепатита, Поражение периферической нервной системы может протекать в виде ганглионита, ганглионеврита, радикулоневрита, полинейропатии. Поражение центральной нервной системы при герпетической инфекции наиболее часто протекает в виде энцефалита или менингоэнцефалита. Лабораторная диагностика: вирусологические методы обнаружения и идентификации вирусов простого герпеса; методы выявления антигенов вирусов простого герпеса - иммунофлюоресцентный и иммуноферментный анализ; полимеразная цепная реакция (ПЦР); цитоморфологические методы; выявление антител с помощью ИФА; методы оценки иммунного статуса. Материал для исследования берется в зависимости от локализации поражений (содержимое везикул, соскоб клеток, спинномозговая жидкость, аспират из бронхов, биоптат, кровь. Лечение: противогерпетические препараты. Уже из самого названия возбудителя можно догадаться, что он вызывает два типа поражений - ветряную оспу (varicella) и опоясывающий лишай (zoster). Основные пути передачи вируса - воздушно-капельный и контактный (через отделяемое везикул). Дети могут заболеть ветряной оспой при тесном контакте с больным опоясывающим лишаем. Ветряная оспа. Вирус попадает в дыхательные пути, где происходит его репликация; иногда вирус инвазирует лимфатические узлы, вызывая первичную вирусемию. Клинически проявляется как острое инфекционное заболевание, сопровождающееся лихорадкой и пятнисто-везикулярной сыпью на коже и слизистых оболочках. Первично проявляется в виде мелкой пятнистой сыпи, трансформирующейся затем в папулёзную и везикулярную; характерен ложный полиморфизм сыпи. В период реконвалесценции пузырьки подсыхают с образованием корочек и заживлением без образования дефектов. Опоясывающий лишай характеризуется высыпаниями по ходу отдельных чувствительных нервов нечётких розоватых пятен (диаметром 3-5 см), на фоне которых через 18-24 ч образуются группы болезненных везикул; основной признак, отличающий их от прочих герпетических кожных поражений, - наличие чёткой демаркационной зоны. Наиболее часто поражения локализуются на грудной клетке, но также могут располагаться по ходу любого чувствительного нерва и, как правило, односторонне. Поражения исчезают в течение 2-4 недели, боль может персистировать в течение недель и месяца. Диагностика: выделение культуральным методом, микроскопия (клетки Цанка), серологические методы (определение антител к вирусным белкам). Лечение: при ветряной оспе в большинстве случаев симптоматическое, при опоясывающем лишае - противогерпетические препараты. Профилактика. Разработана живая вакцина против ветряной оспы, рекомендованная для введения детям старше 1 годa. Эпидемиология. Единственный резервуар инфекции - человек. Основной путь передачи - воздушно-капельный, реже трансмиссивный или половой. В раннем возрасте инфекцию сопровождают стёртые проявления, либо она бывает вообще бессимптомной; первичное инфицирование в подростковом или более старшем возрасте может вызвать заболевание, известное как инфекционный мононуклеоз. Патогенез инфекционного мононуклеоза включает репликацию вируса в верхних отделах дыхательных путей и ассоциированной лимфоидной ткани с развитием местных воспалительных реакций и лихорадочного состояния. Возбудитель индуцирует появление популяции реактивных Т-клеток (атипичные лимфоциты), а также поликлональную активацию В-клеток и их дифференцировку в плазмоциты, секретирующие гетерофильные AT с низким аффинитетом к вирусу, но реагирующие с различными субстратами, включая эритроциты различных животных. При этом геном вируса может сохраняться в В-лимфоцитах в латентной форме. Значительно реже выявляют хроническую персистенцию вируса, известную как реактивированная хроническая ВЭБ-инфекция. Состояние представлено множеством форм и встречается достаточно редко; среди них чаще наблюдают синдром хронического мононуклеоза (характерны жалобы на постоянную слабость при наличии или отсутствии каких-либо изменений лабораторных показателей). Хроническая активная ВЭБ инфекция обычна для пациентов с иммунодефицитами (наиболее часто со СПИДом и реципиентов трансплантатов). Наиболее часто проявляется прогрессирующим лимфопролиферативным заболеванием либо лимфомами ЦНС. Способность возбудителя вызывать злокачественную трансформацию клеток даёт основание предполагать участие вируса (как коканцерогена) в развитии болезней злокачественного роста, таких как африканские формы лимфомы Беркетта, карцинома носоглотки у мужчин некоторых этнических групп Южного Китая, а также саркома Капоши у пациентов со СПИДом. Механизмы развития злокачественных трансформаций, индуцированных ВЭБ, связаны со способностью инфицировать В-лимфоциты и нарушать их дальнейшую дифференцировку; при этом часть вирусного генома экспрессируется в инфицированных лимфобластах. Диагностика: обнаружение атипичных мононуклеаров в крови, серологические методы, ПЦР. Лечение: при инфекционном мононуклеозе, как правило, симптоматическое; вирус чувствителен к ряду противогерпетических препаратов. Вирус проникает в организм через слюну при поцелуях и через секреты гениталий при половых контактах, через грудное молоко и при использовании нестерильного шприца, при трансплантации органов и переливании донорской крови, при использовании донорской спермы и яйцеклеток. Предполагают, что главным хранилищем вирусов являются мононуклеарные фагоциты - моноциты и макрофаги, а так же эпителиоциты слюнных желез и почечных канальцев, гепатоциты и некоторые другие клетки. Заражение цитомегаловирусом может произойти ещё в период внутриутробного развития плода. Необходимым условием заражения плода является вирусемия беременных. Если плод заразился этим вирусом в утробе матери, то это будет врождённая цитомегаловирусная инфекция. У таких детей может быть желтуха, увеличиваются печень и селезёнка, могут быть тяжёлые врождённые пороки, иногда несовместимые с жизнью. Инфекция может протекать и бессимптомно, но у 5-25% таких детей в последующие несколько лет может наблюдаться снижение слуха, нарушения психики, могут появиться аномалии глаз. Если ребёнок заражается во время или через небольшой промежуток времени после рождения, то он плохо прибавляет в весе, у него может развиться гепатит, анемия, появится сыпь. В подростковом возрасте цитомегаловирусная инфекция может проявить себя в виде мононуклеоза. При этом заболевании поднимается температура, появляются боли в мышцах, развивается быстрая утомляемость. У людей с иммунодефицитом инфекция протекает обычно тяжело. Цитомегаловирусная инфекция является частым спутником СПИДа. При этом поражаются многие внутренние органы, что может закончиться смертью больного. Основные симптомы: лихорадка, недомогание, отсутствие аппетита, боли в мышцах, кашель. При поражении тонкого кишечника могут возникать язвы, которые, в свою очередь могут кровоточить или перфорировать (в стенке желудка или кишечника появится сквозное отверстие). Ретинит (поражение сетчатки глаза), вызванный цитомегаловирусом, может привести к слепоте. У человека с нормальным иммунитетом цитомегаловирусная инфекция никак себя не проявляет и может не давать о себе знать всю жизнь. После пересадки органов и костного мозга активная цитомегаловирусная инфекция обычно развивается в первые четыре месяца после операции и очень часто является причиной заболеваний, и даже смерти реципиентов. Источником инфекции может стать реактивация собственного ЦМВ или повторное заражение реципиента через донорские органы, переливание крови и ее компонентов. Существует предположение, что ЦМВ-инфекция играет определённую роль в патогенезе острых и хронических реакций трансплантата против хозяина. Лечение: современные противогерпетические препараты - ациклические нуклеозиды - обладают высокой специфичностью и неплохо себя зарекомендовали в лечении цитомегаловирусных инфекций. В последние годы обнаружены штаммы ЦМВ, имеющие двойную устойчивость к ганцикловиру и фоскарнету. Клинические проявления инфекции ВГ-6: а) В-клеточная лимфома. В 80-90% случаев В-клеточных лимфом в трансформированных клетках выделяют интегрированные фрагменты ДНК, гомологичные геному вируса, что даёт основания рассматривать его как возможный этиологический агент. б) Розеола детская (внезапная), или ложная краснуха - острая вирусная инфекция детей младшего возраста, вызванная ВГ-6; характерны внезапный подъём температуры, лихорадка (иногда с судорогами) и критическое разрешение через несколько дней с появлением пятнисто-папулёзной сыпи.в) Диагностика: выделение на культуре клеток, иммунологические методы, микроскопия. Лечение: лечение симптоматическое, получены данные об эффективности ганцикловира. Свойства вируса: растет медленно, лишь на CD4 лимфоцитах человека, которые имеют клеточные рецепторы к этому вирусу. Вирус определяется в периферической крови и слюне. Очень часто у людей с вирусом герпеса 7 типа выделяют вирус герпеса 6 типа. Вызывает заболевания: является возможной причиной синдрома хронической усталости (Chronic Fatigue Syndrome, CFS). Полагают, что вирус герпеса человека 7 типа может быть причиной лимфопролиферативных заболеваний. Проявления заболевания: синдром хронической усталости можно заподозрить по совокупности ряда признаков: беспричинная слабость, повышенная плаксивость; высокая утомляемость; повышенный уровень тревожности; депрессии; нарушение сна (фазы засыпания). На утро чувство разбитости; температура 36,9-37,3 гр. Цельсия в течение 6 месяцев; беспричинное увеличение лимфоузлов - лимфоаденопатия. Диагностика: полимеразная цепная реакция (ПЦР), иммуноферментный анализ (ИФА); иммунограмма, на которой можно отметить: снижение NK (естественные киллеры), увеличение CD8 лимфоцитов, ЦИК, IgG; анализ личности больного (симуляция). Лечение: симптоматическое. Проводится невропатологом или психиатром. Заключается в противовирусной терапии и лечении, направленном на укрепление иммунитета. Профилактика: не разработана. ДНК этого вируса постоянно обнаруживается в ткани СПИД-ассоциируемой саркомы Капоши, в то время как в нормальной ткани соседних участков не выявляется. Было установлено, что HHV8 связан со всеми типами саркомы Капоши, включая эндемическую у африканцев, классическую у пожилых людей средиземноморья и трансплантат-связанную. Показано, что за 3-10 лет развитию саркомы Капоши предшествует инфекция, вызванная HHV8. С помощью ПЦР одни авторы вирус обнаруживали в семенной жидкости и сперме, хотя другие этого не подтвердили. HHV8 был выявлен в эндотелиальных клетках, циркулирующих CD20 + лимфоцитах (В-клетки), носовом секрете, бронхоальвеолярной леважной жидкости у больных с легочной локализацией саркомы Капоши. Клиника. Классическая форма проявляется в виде локализованных узлов коричнево-красного - синюшно-красного цвета с локализацией преимущественно на коже нижних конечностей. Выделяют следующие стадии заболевания: кожные проявления, локализованное торпидное течение (классическое), кожные проявления, локализованное агрессивное течение с увеличением или без увеличения лимфатических узлов (африканский локализованный агрессивный вариант), генерализованные кожные проявления и/или поражение лимфатических узлов (африканская лимфаденопатия и эндемический вариант), висцеральные проявления (эпидемический вариант). Лечение. Сегодня имеется достаточно много химиопрепаратов, рекомендуемых для лечения саркомы Капоши у больных СПИДом, хотя эффект от терапии не всегда удовлетворителен, применяются так же хирургическое и лучевое лечение. Читайте еще: Комаровский Е.О. Читайте также:
|


