Заболевание костного мозга эритремия болезнь вакеза
Эритремия (ЭР) является миелопролиферативным заболеванием, хро-
Ическим, доброкачественно текущим лейкозом, при котором наблюдается
овышенное образование эритроцитов, а также нейтрофильных лейкоци-
ов и тромбоцитов. Источник опухолевого роста — клетка-предшественни-
Заболеваемость эритремиеи составляет около 0,6 на 10 000 населения. Одинаково часто болеют как мужчины, так и женщины. Эритремия является болезнью лиц пожилого возраста: средний возраст заболевших 55—60 лет, однако заболевание возможно в любом возрасте.
Этиология.Причины развития заболевания неизвестны.
Патогенез. В основе эритремии лежит опухолевая клональная пролиферация всех трех ростков кроветворения — красного, гранулоцитарного и мегакариоцитарного, однако доминирует рост красного ростка. В связи с этим основным субстратом опухоли являются созревающие в избыточном количестве эритроциты. Появляются очаги миелоидного кроветворения в селезенке и печени (чего никогда не бывает в норме). Увеличенное количество эритроцитов и тромбоцитов в периферической крови снижает скорость кровотока, повышает вязкость и свертываемость крови, что обусловливает появление ряда клинических симптомов.
Классификация.Учитывают стадию течения болезни, вовлечение в патологический процесс селезенки и последующую трансформацию эритремии в другие заболевания системы крови.
Стадия I — начальная: содержание гемоглобина на верхней границе нормы, небольшое увеличение массы циркулирующих эритроцитов, селезенка увеличена незначительно (за счет переполнения кровью) или без изменений. АД нормальное или слегка повышено, отмечается очаговая гиперплазия костного мозга в трепанате из подвздошной кости. Продолжительность I стадии может превышать 5 лет.
Стадия II — развернутая: фаза А — без миелоидной метаплазии селезенки (простой вариант плеторы без спленомегалии). Тотальная трехро-стковая гиперплазия костного мозга. Отсутствие экстрамедуллярного гемо-поэза; фаза Б — с миелоидной метаплазией селезенки. Большой миелопро-лиферативный синдром: панцитоз в периферической крови, в костном мозге имеется панмиелоз с очаговым миелофиброзом или без него, миело-идная метаплазия селезенки с фиброзом или без него.
Стадия III — терминальная: перерождение доброкачественной опухоли в злокачественную (миелофиброз с анемизацией, хронический миело-лейкоз, острый лейкоз). Миелофиброз развивается практически у всех болеющих более 10—15 лет; он отражает естественную эволюцию болезни. Признаком миелофиброза является цитопения (анемия, тромбоцитопения, реже — лейкопения). Развитие хронического миелолейкоза проявляется на^ растанием лейкоцитоза, увеличением (или появлением) в периферической крови миелоцитов, промиелоцитов, а также обнаружением в клетках крови и костного мозга Ph-хромосомы.
Острый лейкоз развивается обычно у больных, леченных цитостатика-ми и радиоактивным фосфором.
Анемия у больных эритремиеи может быть связана с частыми кровопусканиями, повышенным депонированием эритроцитов, а также их гемолизом.
Клиническая картина.Эритремия проявляется двумя большими синдромами.
Плеторический синдром обусловлен увеличенным содержанием эритроцитов, а также лейкоцитов и тромбоцитов (плетора — полнокровие). Этот синдром обусловлен: 1) появлением субъективных симптомов; 2) нарушениями сердечно-сосудистой системы; 3) изменениями лабораторных показателей.
1. К субъективным симптомам плеторического синдрома относятся головные боли, головокружения, ухудшение зрения, стенокардия, кожный зуд, эритромелалгия (внезапное возникновение гиперемии с си-
нюшным оттенком кожи пальцев рук, сопровождающееся резкими болями и жжением), возможны ощущения онемения и зябкости конечностей.
2. Нарушения сердечно-сосудистой системы проявляются в изменении окраски кожных покровов и видимых слизистых оболочек по типу эритро-ццаноза, особенности окраски слизистой оболочки в месте перехода мягкого неба в твердое (симптом Купермана), АГ, развитии тромбоза, реже кровоточивости. Помимо тромбозов, возможны отеки голеней и эритромелалгия. Нарушения кровообращения в артериальной системе могут приводить к тяжелым осложнениям: острому инфаркту миокарда, инсультам, нарушению зрения, тромбозу почечных артерий.
3. Изменения лабораторных показателей: увеличение содержания гемоглобина и эритроцитов, повышение показателей гематокри-Та и вязкости крови, умеренный лейкоцитоз со сдвигом лейкоцитарной формулы влево, тромбоцитоз, резкое замедление СОЭ.
Миелопролиферативный синдром обусловлен гиперплазией всех трех ростков кроветворения в костном мозге и экстрамедуллярно. Он включает: 1) субъективные симптомы, 2) спленомегалию и(или) гепатомегалию, 3) изменения лабораторных показателей.
1. Субъективные симптомы: слабость, потливость, повышение темпера
туры тела, боли в костях, тяжесть или боль в левом подреберье (вследствие
2. Спленомегалия объясняется не только миелоидной метаплазией органа (появление очагов экстрамедуллярного кроветворения), но и застоем крови. Реже наблюдается увеличение печени.
3. Среди лабораторных показателей наибольшее диагностическое значение имеют отклонения от физиологической нормы в периферической крови: панцитоз, чаще со сдвигом лейкоцитарной формулы влево; при трепа-нобиопсии выявляется трехростковая гиперплазия костного мозга, в пунк-тате селезенки — очаги миелоидной метаплазии органа.
Различная выраженность синдромов на разных стадиях болезни обусловливает чрезвычайную вариабельность клинической картины. Можно наблюдать больных с несомненной эритремиеи, почти не предъявляющих жалоб и полностью трудоспособных, и больных с тяжелым поражением внутренних органов, нуждающихся в проведении терапии и утративших трудоспособность.
Жалобы, обусловленные наличием миелопролиферативного синдрома (потливость, тяжесть в левом подреберье, боли в костях, повышение температуры тела) также неспецифичны для эритремии. Достаточно характерен кожный зуд, который появляется после приема водных процедур. Этот симптом наблюдается у 55 % больных в развернутой стадии и объясняется гиперпродукцией базофилов и гистаминемией. Аналогична природа крапивницы, наблюдающейся у 5—7 % больных.
Перечисленные симптомы имеют значение для определения стадии эритремии: обычно они свидетельствуют о переходе болезни в развернутую
или терминальную стадию с развитием миелофиброза как наиболее частого исхода эритремии.
В анамнезе больных могут быть такие осложнения заболевания, как инсульты, инфаркты миокарда. Иногда болезнь дебютирует именно этими осложнениями, а истинная причина их развития — эритремия — выявляется при обследовании больного по поводу инсульта или инфаркта миокарда
Указания на проводимое ранее лечение радиоактивным фосфором, ци-тостатиками или кровопусканиями могут навести на мысль о наличии какого-либо опухолевого заболевания крови. Уменьшение симптоматики плеторического синдрома на фоне лечения указанными средствами позволяет предположить эритремию.
Осложнения эритремии в виде тромбозов сосудов головного мозга выражаются рядом очаговых симптомов, выявляемых при исследовании
Однако и на II этапе поставить окончательно диагноз эритремии нельзя, так как многие ее симптомы могут быть при симптоматических эритро-цитозах. Кроме того, такие симптомы, как АГ, спленомегалия и гепатоме-галия, характерны для самых разнообразных заболеваний.
В связи с этим IIIэтап диагностического поиска приобретает решающее значение, так как позволяет: а) поставить окончательный диагноз; б) уточнить стадию эритремии; в) выявить осложнения; г) осуществить контроль за лечением.
Анализ периферической крови обнаруживает эритроцитоз, увеличение содержания гемоглобина и показателя гематокрита, что, однако, встречается и при симптоматических эритроцитозах. Диагностическое значение имеет повышение уровня гемоглобина в сочетании с эритроцитозом, лейкоцитозом и тромбоцитозом. При исследовании лейкоцитарной формулы обнаруживают сдвиг влево до незрелых форм гранулоцитов. Если изменения в периферической крови незначительны или данные неубедительны (например, эритроцитоз не сочетается с тромбоцитозом), то необходимо провести исследование костного мозга (трепанобиопсия). Наличие в трепанате тоталь-442
Осложнения.Течение эритремии осложняют: 1) сосудистые тромбозы (мозговых, коронарных, периферических артерий); 2) геморрагический синдром: кровотечения после малых оперативных вмешательств (экстракция зуба), из сосудов пищеварительного тракта, геморроидальных узлов, что обусловлено плохой ретракцией кровяного сгустка вследствие изменения функциональных свойств тромбоцитов; 3) эндогенная урикемия и ури-козурия (вследствие повышенной гибели клеток на ядерных предстадиях их созревания), что проявляется симптомами мочекаменной болезни и подагрического артрита.
Исходами болезни являются ситуации, указанные в III стадии течения болезни (миелофиброз, хронический миелолейкоз, острый лейкоз, анемия).
Диагностика.Эритремию можно заподозрить у лиц с наличием стойкого эритроцитоза в сочетании с нейтрофильным лейкоцитозом, тромбоцитозом при отсутствии заболеваний (или состояний), которые могли бы вызвать эритроцитоз.
Диагностическими критериями эритремии (в развернутой стадии) являются:
• Увеличение массы циркулирующих эритроцитов.
• Нормальное насыщение артериальной крови кислородом (более 92%).
• Лейкоцитоз более 12 10 9 /л (при отсутствии явных причин для появления лейкоцитоза).
• Тромбоцитоз более 400-10 9 /л.
• Увеличение содержания щелочной фосфатазы нейтрофилов (при отсутствии инфекции).
• Увеличение ненасыщенной витамин В12-связывающей способности сыворотки крови.
Диагноз ЭР достоверен при наличии трех признаков категории А или Двух признаков категории А и одного признака категории Б.
Затруднения в постановке диагноза обусловлены развитием так называемого симптоматического эритроцитоза при целом ряде заболеваний. Выделяют абсолютные и относительные эритроцитозы. При абсолютных эритроцитозах отмечают увеличение массы циркулирующих эритроцитов и повышенный эритропоэз. Для относительных эритроцитозов характерны уменьшение объема циркулирующей плазмы и нормальная масса циркулирующих эритроцитов. Относительные эритроцитозы часто выявляют у мужчин, страдающих гипертонией, ожирением, неврастенией, принимающих мочегонные средства. Вторичный абсолютный эритроцитоз развивается у курящих, он обусловлен увеличением содержания в крови окиси углерода.
Причины развития симптоматических эритроцитозов: 1) генерализованная тканевая гипоксия (легочная патология, заболевания сердца, гемоглобинопатии, ожирение и т.д.); 2) паранеопластические реакции (опухоли Ночек, опухоли коркового и мозгового вещества надпочечников, гипофиза, яичников, сосудистые опухоли, опухоли других органов); 3) ишемия почек
(стеноз почечной артерии, гидронефроз, поликистоз и другие аномалии почек); 4) неустановленные причины (заболевание ЦНС, портальная ги-пертензия).
Относительные эритроцитозы наблюдаются при эксикозах (обезвоживание вследствие поноса, рвоты, повышенной потливости и др.). Дифференциальная диагностика основывается на учете всей клинической картины. В сложных случаях необходимо исследовать содержание эритропоэти-на в крови; при эритремии оно не повышается.
Формулировка развернутого клинического диагнозавключает сведения о-1) стадии заболевания; 2) наличии осложнений; 3) фазе процесса (обострение или ремиссия); 4) наличии выраженных синдромов (портальная гипер-тензия, АГ и пр.).
Лечение.Весь комплекс лечебных мероприятий при ЭР представляется следующим.
В развернутой стадии болезни при наличии плеторического синдрома, но без лейко- и тромбоцитоза применяют кровопускания как самостоятельный метод терапии, при этом необходимо добиваться снижения уровня гематокрита до нормальных значений (менее 45 %). Забирают по 400—500 мл крови через день (в условиях стационара) или через 2 дня (в условиях поликлиники). Для профилактики тромбозов (развиваются в результате кровопускания, а также как осложнение эритремии) назначают ацетилсалициловую кислоту в дозе 0,5—1 г/сут накануне и в день кровопускания, а затем в течение 1—2 нед после окончания кровопусканий. Кроме ацетилсалициловой кислоты, назначают и другие дезагреган-ты — тиклид, плавике, пентоксифиллин. Перед кровопусканием для профилактики тромбоэмболии легочной артерии целесообразно вводить внутривенно 5000 ЕД гепарина (через иглу Дюфо), а также по 5000 ЕД гепарина под кожу живота 2 раза в сутки в течение нескольких дней после кровопускания. При плохой переносимости кровопусканий, наблюдаемой у лиц с выраженным атеросклерозом мозговых сосудов, ограничиваются эксфу-зией 350 мл (2 раза в неделю). При кровопусканиях необходимо снизить гемоглобин до 150 г/л.
Если кровопускания недостаточно эффективны, а также при формах болезни, протекающих с панцитозом и спленомегалией, назначают цито-статическую терапию. Возраст больных более 55 лет расширяет показания к применению цитостатиков. Косвенными показаниями к цитостатической терапии являются и другие признаки миелопролиферативного синдрома (зуд), а также тяжесть заболевания, висцеральные сосудистые осложнения (инсульт, инфаркт миокарда), истощение.
Противопоказания к цитостатической терапии: молодой возраст больных, рефрактерность к лечению на предыдущих этапах, а также чрезмерно активная в прошлом цитостатическая терапия из-за опасения перехода заболевания в фазу анемии. Эффект цитостатической терапии следует оценивать через 3 мес после окончания лечения; это объясняется тем, что продуцированные до лечения эритроциты живут в среднем около 2—3 мес. Снижение количества лейкоцитов и тромбоцитов наступает значительно раньше, соответственно срокам их жизни. Критерием эффективности цитостатической терапии является достижение гематологической ремиссии (полной, когда все показатели крови нормализуются, или частичной, при которой остается несколько повышенным количество эритроцитов, лейкоцитов и/или тромбоцитов).
Из цитостатических препаратов на первом этапе обычно назначают гидроксимочевину (гидреа) в дозе 30—50 мг/(кгсут) (по 2—3 капсулы в
день). Во время лечения необходимо контролировать число лейкоцитов. Гидреа сочетают с а-интерфероном в дозе 3—5 млн ME подкожно 3—7 раз в неделю длительно (не менее года), что позволяет купировать тромбоци-тоз, плетору, кожный зуд.
При гипертромбоцитозе применяют анагрелид.
• На исходы эритремии (миелофиброз, острый лейкоз, хронический миелолейкоз) воздействуют согласно принципам лечения этих заболеваний: при миелофиброзе применяют анаболические стероиды, нитостати-ки и переливания эритроцитной массы; при остром лейкозе показана полихимиотерапия, при хроническом миелолейкозе — цитостатические препараты.
• Симптоматическую терапию при приступах эритромелалгии проводят с помощью антиагрегантов, нестероидных противовоспалительных препаратов (ацетилсалициловая кислота, индометацин). Артериальную гипертонию, приступы стенокардии ликвидируют в соответствии с правилами лечения этих состояний.
• При осложнениях эритремии тромбозом сосудов применяют анти-коагулянтную и антиагрегантную терапию.
• Больных эритремией ставят на диспансерный учет с частотой обращения к врачу и назначением анализов периферической крови 1 раз в 3 мес.
Прогноз.При неосложненном течении эритремии продолжительность жизни может достигать 15—20 лет (в дальнейшем возникают осложнения). Если же осложнения со стороны сердечно-сосудистой системы развиваются достаточно рано или болезнь прогрессирует, продолжительность жизни сокращается. Своевременно начатая терапия удлиняет продолжительность жизни, хотя это наблюдается не во всех случаях.
Профилактика.Радикальных мер предупреждения болезни не существует, в связи с чем можно говорить лишь о вторичной профилактике, заключающейся в динамическом наблюдении за больными и проведении проти-ворецидивной терапии.

Эритремия — это патология системы крови из группы лейкозов хронических. Характеризуется данное заболевание высоким количественным показателем эритроцитов в крови. Эритремию еще называют болезнью Вакеза-Ослера, а также истинной полицитемией. Развивается и прогрессирует патология медленно, протекает доброкачественно.
Что происходит в организме при эритремии?

Красный костный мозг человека
Стволовые клетки костного мозга являются родоначальниками развития всех клеток лимфатической и кровеносной систем. Стволовые клетки могут делиться до клеток предшественников миелопоэза, из которых, в свою очередь, формируются эритроциты, тромбоцитарные клетки и лейкоциты. Скорость деления данных клеток-предшественников обычно контролируется на генетическом уровне.
Распространенность заболевания

Классификация эритремии

Наличие бластных клеток — признак полицитемии
Классифицируют эритремию в зависимости от значения лабораторных показателей и причины их изменений следующим образом:
- истинная (когда значительно возрастает количество красных клеток крови);
- ложная полицитемия (число эритроцитов не меняется, но снижается объем плазменной жидкости, что может наблюдаться при потере жидкости организмом, кровопотере).
Истинная полицитемия бывает первичной и вторичной. Первичная форма заболевания спровоцирована изменениями в геноме, а вторичная обычно развивается на фоне тяжелых заболеваний с хроническим течением (патология легочной системы, системы мочевыделительной, новообразований).
Клиническая картина эритремии может выглядеть различным образом, поэтому патологию дифференцируют на острый эритролейкоз и хроническую форму эритремии.
Стадии эритремии

Образование тромбов во 2-й стадии опасно для здоровья пациента
Различают следующие стадии эритремии:
- Начальная (длится до 5-10 лет), в крови отмечается несколько повышенная концентрация гемоглобина и красных кровяных клеток (от 5 до 7*10 12 на литр крови).
- Стадия эритремическая, для нее характерен количественный рост эритроцитов в кровяном русле (на 1 литр свыше 8*10 12 эритроцитов), которые образуются из аномальных клеток-предшественников.
На данном этапе растет количество не только эритроцитов, но и тромбоцитов, лейкоцитарных клеток. Вязкость крови увеличивается, начинают формироваться тромботические наложения на стенках сосудов, что небезопасно для пациента. В результате ускорения утилизации форменных элементов селезенкой в крови растет количество продуктов разрушения клеток. Вторую стадию развития условно классифицируют на два периода:
- период тотальной гиперплазии всех ростков в костном мозге, мегакариоцитоза без изменений в селезенке;
- метапластические изменения в ткани селезенки и начальные фиброзные изменения костного мозга.
Причины

Мутации в геноме человека могут стать причиной эритремии
Окончательно причины развития гемобластозов, к которым относится эритремия, не установлены. Однако существует ряд гипотез:
- теория мутационная, которая заключается в том, что изменения в геноме человека провоцируют трансформацию костномозговой ткани в организме;
- вирусная теория: существует 15 типов вирусов, способных при проникновении в клетки лимфатических узлов и костного мозга вызывать их патологическую пролиферацию.
Факторы, предрасполагающие к развитию эритремии:
- контакт с источниками рентгеновских, ионизирующих лучей;
- контакт с лакокрасочными изделиями;
- стрессовые ситуации;
- ослабленный иммунитет и вирусные инфекции.
Группы риска

Лица с нестабильным генетическим аппаратом находятся в группе риска
Наиболее часто эритремия встречается у людей с врожденными генетическими дефектами, такие пациенты относятся к группам риска развития патологии. Возможно развитие эритремии у таких пациентов из-за нестабильности генетического аппарата, который более подвержен влияниям неблагоприятных факторов.
Риск развития истинной полицитемии высокий при следующих патологиях:
- синдром Марфана (проявляется нарушением развития соединительной ткани в организме);
- синдром Клайнфельтера (проявляется умственной отсталостью и непропорциональным телосложением);
- синдром Блума, для которого характерны низкорослость и повышенная пигментация кожных покровов;
- синдром Дауна (отсталость в развитии физическом и умственном).
Симптомы заболевания

Головная боль как неспецифический признак эритремии
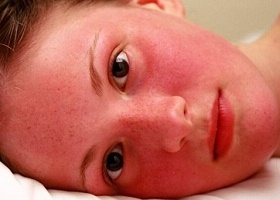
Начальные этапы развития болезни могут никак клинически не проявляться. В большинстве случаев пациенты выявляют первые признаки ретроспективно. К таким признакам могут относиться гиперемия кожи и видимых слизистых оболочек, болезненные ощущения в пальцах стоп и рук. Изменение цвета кожи связано с большим количеством эритроцитов в крови, а боли в конечностях — с гипоксическими явлениями, вызванными высокой вязкостью крови. Может болеть голова, что связано с изменениями микроциркуляции головного мозга (в мелких сосудах).
Среди симптомов эритремической стадии можно выделить следующие:
- гиперемия и сильный зуд (более выраженные, чем на начальных стадиях) кожи;
- некротические изменения кожи пальцев конечностей;
- болезненность суставов;
- увеличение в размерах паренхиматозных органов, участвующих в кроветворении;
- возникновение тромбозов в сосудах внутренних органов, инсульты, инфаркты;
- развитие эрозий и язвенных дефектов на слизистой органов ЖКТ;
- кардиомиопатия (дилатационная);
- повышение цифр кровяного давления;
- жгучие периодические боли в кончиках пальцев, мочках ушей, кончике носа, которые купируются ацетилсалициловой кислотой (эритромелалгии);
- частые кровотечения;
- прогрессирование мочекислого диатеза.

Высокое давление начинает беспокоить пациента в анемической стадии
Для анемической стадии развития эритремии характерны следующие клинические проявления:
Диагностика

Лабораторные исследования как этап диагностики эритремии
Диагностикой эритремии зачастую занимаются уже врачи гематологического профиля. Для того, чтобы предположить диагноз, необходимо выполнить общеклинический анализ крови, анализ крови на биохимию, исследование общей железосвязывающей способности сыворотки крови, а также определить уровень эритропоэтина. Как дополнительный метод обследования используется ультразвуковое сканирование внутренних органов и допплерография.
Лабораторные критерии диагностики эритремии:
- эритроцитоз (7*10 12 на литр и более);
- тромбоцитоз;
- лейкоцитоз;
- снижение показателя СОЭ;
- увеличение гематокрита;
- повышение печеночных проб;
- снижение уровня железа крови.
Для уточнения диагноза выполняется анализ пунктата костного мозга (миелограммы).
Лечение эритремии

Лабораторные исследования как этап диагностики эритремии
В лечении эритремии важно добиться снижения гемоглобина до уровня 140 г/литр и снижения показателя гематокрита до 47%.
Принципы лечения эритремии:
- Немедикаментозные способы терапии: кровопускание (способствует временному снижению вязкости крови, что связано с более быстрым восстановлением объема плазмы нежели клеточного состава после кровопотери), эритроцитоферез (избирательное удаление красных клеток из крови).
- Назначение антикоагулянтов непрямого действия (гепарина) и антиагрегантов (ацетилсалициловая кислота или курантил) для улучшения реологических свойств крови.
- Используют цитостатические лекарственные средства (миелосан и др.), угнетающие клеточную пролиферацию.
- Назначение препаратов железа при его дефиците.
- Применение противоподагрических лекарственных средств при наличии показаний.
Прогноз и возможные осложнения

Опасное осложнение эритремии — тромбооразование
- тромбозы сосудов (периферических, коронарных артерий, сосудов головного мозга);
- развитие частых обильных кровотечений;
- синдром гиперурикемии (МКБ, подагра);
- острый миелоидный лейкоз.
Своевременно начатая и правильно подобранная терапия эритремии способна продлить жизнь человеку на десятилетия. При отсутствии необходимой терапии наиболее вероятно, что заболевание трансформируется в злокачественную форму и приведет к летальному исходу.
Общие сведения
Патогенез
Истинная полицитемия – это клональная неопластическая болезнь, основой которой является процесс трансформации кроветворной стволовой клетки. Вследствие дефекта такой клетки происходит соматическая мутация в гене янускиназы рецепторов цитокинов. Это приводит к пролиферации миелоидных ростков кроветворения, в основном эритроцитарного, что повышает риск развития тромбозов и тромбоэмболий.
Продолжительная пролиферация гемопоэтических клеток провоцирует развитие фиброза и замещение костного мозга коллагеновыми волокнами, вследствие чего развивается вторичный постполицитемический миелофиброз. В некоторых случаях прогрессирование болезни продолжается, и она переходит в фазу бластной трансформации.
Характерным симптомом заболевания является наличие скоплений полиморфных мегакариоцитов, как небольших, так и гигантских.
В ходе развития заболевания отмечается повышение массы циркулирующих эритроцитов, увеличивается гематокрит, становится выраженной вязкость крови, существенно возрастает уровень гемоглобина. Вследствие перечисленных факторов и тромбоцитоза нарушается микроциркуляция и происходят тромбоэмболические осложнения. К процессу присоединяется миелоидная метаплазия селезенки.
У достаточно существенной части больных на стадии миелофиброза определяются хромосомные аномалии.
Классификация
Отмечается две формы полицитемии – истинная и относительная.
Истинная эритремия, в свою очередь, может быть первичной и вторичной.
Относительная форма болезни отмечается, если уровень эритроцитов нормальный, но понижается объем плазмы. Это состояние также называют ложной или стрессовой полицитемией.
Причины
До сих пор причины эритроцитоза точно не определены. В настоящее время ученые подтвердили, что причины развития заболевания связаны с наследственным фактором.
Кроме того, спровоцировать развитие этой болезни могут такие внешние факторы:
- Воздействие на организм токсических веществ — лаков, красок, химических инсектицидов.
- Продолжительный прием некоторых лекарств – антибиотиков, препаратов золота.
- Перенесенный туберкулез, некоторые вирусные заболевания.
- Влияние радиоактивного излучения.
Симптомы полицитемии
По мере развития заболевания симптомы болезни Вакеза видоизменяются. Симптомы истинной полицитемии зависят от стадии заболевания. Медики выделяют четыре стадии болезни, отображающие те патологические изменения, которые происходят в селезенке и в костном мозге.
- Первая стадия – начальная. Она может продолжаться пять и больше лет. В этот период отмечается умеренный эритроцитоз и умеренная плетора, селезенка на этой стадии не пальпируется. В костном мозге отмечается панмиелоз. Есть невысокая вероятность сосудистых и тромботических осложнений. Внешне проявляется акроцианоз, плетора, эритромелалгии (парестезии и жжение в кончиках пальцев), зуд кожи после мытья. Когда увеличивается общий объем циркулирующей крови, развивается артериальная гипертензия. При этом лечение гипотензивными средствами людей, которые ранее не страдали гипертензией, является неэффективным. Постепенно развиваются проявления церебрального атеросклероза, ишемической болезни сердца. Больные жалуются на головные боли, болезненность в пальцах при движении.
- Вторая стадия – развернутая, эритремическая. Может отмечаться на протяжении 10-15 лет. Если эта стадия протекает без миелоидной метаплазии селезенки, то у больного нарушается общее состояние, отмечается выраженная плетора, панмиелоз. Высока вероятность тромботических осложнений – некрозовкончиков пальцев, инсульта, инфаркта. Больного могут беспокоить боли в костях, руках и ногах. Если у больного отмечается миелоидная метаплазия селезенки, наблюдаются гепатоспленомегалия и панмиелоз. Умеренно выражена плетора, повышена кровоточивость. Вероятны тромботические осложнения. Кожные покровы становятся багрово-синими, беспокоят жгучие боли в кончиках пальца, мочках ушей. Возможно нарушение чувствительности. Могут беспокоить боли в подреберье вследствие увеличения печени и селезенки, вероятна кровоточивость десен, боли в суставах, язвенные нарушения ЖКТ.
- Третья стадия – анемическая. Это терминальный период, в котором развивается анемический синдром, выраженный миелофиброз. Увеличивается печень, селезенка. Нарастает коллагеновый миелофиброз в костном мозге. Нарастают кахексия и спленомегалия, отмечаются проявления плеторы, а также осложнения, спровоцированные тромбозом. Происходят кровоизлияния в разных органах, усугубляется выраженность общих симптомов.
Таким образом, истинная эритремия может провоцировать следующие симптомы:
Анализы и диагностика
Для установления диагноза проводят лабораторный анализ крови и дополнительные обследования (УЗИ, КТ). Чтобы правильно установить диагноз, врачи оценивают показатели анализа крови. Эритремия определяется, если в наличии есть определенные показатели, основные и дополнительные. Подозрение на эритремию возникает, если в общем анализе крови есть отклонения, в частности, повышен гемоглобин (больше 18,5 г/дл у мужчин, больше 16,5 г/дл у женщин). Обращается внимание и на ряд других показателей (эритроцитоз, тромбоцитоз, иногда – панцитоз).
Главными критериями для установления такого диагноза являются:
- Увеличение количества эритроцитов (у мужчин — выше 36 мл/кг, у женщин — выше 32 мл/кг).
- Нормальное насыщение кислородом артериальной крови (более 92%).
- Спленомегалия.
Дополнительными критериями являются:
- Лейкоцитоз (выше 12 х 109/л без признаков инфекции).
- Тромбоцитоз (выше 400 х 109/л).
- Повышенный уровень витамина В12 (выше 900 пг/мл).
- Активность щелочной фосфатазы.
Анализируются также другие лабораторные показатели. Для подтверждения диагноза оценивают гистологическую картину головного мозга.
Кроме того, важное значение при установлении диагноза имеют такие факторы:
- Характерная внешность пациента – наличие специфической окраски кожи и слизистых.
- Увеличенная селезенка, печень.
- Склонность к образованию тромбов.
- Наличие общих симптомов, характерных для истинной полицитемии.
Дифференциальную диагностику проводят с вторичными эритроцитозами.
Лечение полицитемии
Лечение проводят так, чтобы снизить вязкость крови у больного и максимально уменьшить риск серьезных осложнений – образования тромбов и кровотечений.
Читайте также:


