Сепсис при лейкозе у детей
Имеет злокачественный характер. Наблюдается у детей. Нормальные клетки перерастают в патологические клетки. Имеет значение патология костного мозга.

В костном мозге происходит доброкачественный процесс. Заболевание способствует опухолевым образованиям. Развиваются клетки патологические.
Патология касается белых клеток. Белыми клетками являются лейкоциты. Лейкоциты отвечают за реакцию организма. Реакция организма должна быть воспалительной.
Воспалительная реакция – ответ на внедрение чужеродных клеток. Происходит их замещение. Злокачественность определяет характер кроветворной системы.
Заболевание редкое. Встречается у предрасположенных детей. Может иметь значение наследственность. Опухолевидное разрастание наблюдается у детей дошкольного возраста.
Заболеванию свойственная злокачественность. Возможна летальность. Смертельные исходы – не редкое событие.
Что это такое?
Лейкозы – злокачественное поражение органов кроветворения. С обязательным включением белых клеток. Лейкоциты подвергаются изменениям. Изменения носят внешний характер.
Функциональные нарушения – признаки поражения лейкоцитов. Считается болезнь онкологическим заболеванием. Клетки патологического состояния – не зрелые. Не достигли этапа зрелости.
Это объясняет снижение иммунной системы. Защита организма под угрозой. Возможны рецидивы. Рецидивы различные.
Течение болезни острое. Острое течение болезни характеризуется признаками. Признаки нарастают молниеносно. Также молниеносно наступает смерть.
Причины лейкоза
Причины болезни не выявлены. Возможно наличие предположительной этиологии. Причины в следующем:
- влияние радиации;
- влияние химических факторов;
- вирусные агенты;
- внутренние нарушения;
- предрасположенность;
- гормональный сбой.
Это лишь предположительные факторы. Предположительно не значит точно. Возможно химиотерапия. Химиотерапия – возможная причина развития болезни.
У ребенка с генетическим отклонением лейкоз – часто встречающееся заболевание. Это связано с ослабленным организмом. Ослабленный организм – тяжелая патология. Химические факторы – влияние химических веществ.

Вирусы, возможно, приводят к лейкозам. Внутренние нарушения касаются гормонального сбоя. Наследственная предрасположенность – возможный фактор развития болезни.
Причины разнообразные. Чаще причиной лейкоза является не выясненный фактор. Анамнез может подсказать о заболевании. Это касается:
- наследственности;
- мутации генов;
- изменением хромосом.
Симптомы лейкоза
Клиника лейкоза имеет стертый характер. Проявляется не столь явно. Может отмечаться слабость. Симптомами болезни являются:
- повышенная утомляемость;
- сон нарушается;
- понижается аппетит;
- боли в суставах.
Внезапно повышается температура тела. Боли в суставах острые. Симптомы отравления. При этом характерны следующие признаки:
- интоксикация;
- наличие кровоизлияний.
Внешний вид ребенка – патологический. Можно по внешним признакам определить патологию. Внешний характер сопровождается:
- бледные кожные покровы;
- бледные слизистые оболочки;
- пожелтение кожи;
- кожа землистого типа.
Поражается слизистая. Воспаление ротовой области. Развивается воспаление десен. Возможна воспалительная реакция глотки.

Кровоточат внутренние органы. Может встречаться кровоточивость внешнего характера. Кровь течет из носа.
Симптомы анемии. Анемия связана с кровотечениями. Характерны следующие клинические признаки:
- учащение ритма сердца;
- изменения мышцы сердца;
- выделение пота;
- симптомы расстройства желудочного тракта.
Смертельный исход при пневмонии. Не благоприятный исход при обширном нагноении. Септические явления обширные.
Опасно поражение головного мозга. При этом развиваются признаки. Клиника поражения головного мозга:
- признаки головокружения;
- дистрофия мышц.
Не затягивайте с визитом к врачу!
Диагностика лейкоза
Диагноз устанавливается при осмотре. Имеет значение врачебный осмотр. Диагностика включает:
- исследование крови;
- исследование костного мозга;
- пункция.
В крови определяется снижение нормальных лейкоцитов. Изменяется их структура. Образуются неразвитые лейкоциты.
Изменяется общий анализ крови. В крови обнаруживается следующая картина:
- малокровие;
- снижение количества тромбоцитов;
- повышенная скорость оседания эритроцитов;
- снижается количества лейкоцитов.
Основной метод диагностики – пункция. Широко используют исследование чужеродных клеток крови. Осуществляют пункцию другой области.
Диагностика направлена на исследование иммунного ответа. Иммунитет – показатель злокачественной патологии. Исследуются патологические клетки.
Исследование ультразвуком – важный метод диагностики. Причем ультразвук используют в следующих ситуациях:
- исследование лимфатических узлов;
- исследование слюнных желез;
- исследование печени;
- исследование селезенки.
Проводят различную диагностику. Важно отличить болезнь от следующих патологий:
- поражение палочкой Коха;
- инфекции;
- септическое поражение.
Профилактика лейкоза
Сложно определить профилактические меры. Болезнь внезапная. Картину болезни сложно предугадать.
Но следует применить профилактику. Так как профилактика – неотъемлемая часть правильного лечения. Предупредить болезнь можно:
- исключение радиационного воздействия;
- исключение химических факторов;
- исключение состояний иммунодефицита;
- исключение вирусов;
- правильная химиотерапия.
Радиацию необходимо исключить. Важно повышать иммунитет. Исключение химического воздействия – залог профилактики. Вирусы вылечивают вовремя.
Химиотерапия – важный метод профилактики. Используют правильное лечение химическими препаратами. Но применение химии ослабляет организм.
Устанавливают правильный обмен веществ. Гормональный сбой подвергают лечению. Осуществляют коррекцию гормональных нарушений.
Для детей с генетическим нарушением устанавливается режим. Режим касается следующих состояний:
- правильное питание;
- ежегодные обследования;
- должный уход;
- исключение негативного влияния.
Лечение лейкоза
Обязательное условие лечебного процесса – госпитализация. Госпитализируют в специальное отделение. Создают условия. Условия стерильные.
Правильное питание ребенка. Рацион сбалансированный и достаточный. Обязательный прием:
Широко используют активную иммунизацию. Клетки используют для улучшения кроветворной системы. Пересадка костного мозга – вариант возможного выздоровления.
Используют терапию симптоматического характера. Терапия включает:
- гемотрансфузию;
- остановку крови;
- применение противомикробных средств;
- снижение интоксикации.
Снижение интоксикации путем применение вливаний. Внутривенный способ вливаний. Эффективность на сто процентов.

Антибиотики подавляют инфекцию. Имеет значение наличие чувствительности. Переливание крови способствует снижению анемии.
Прогноз врачей при лейкозе
При лейкозах прогноз плохой. Так как болезнь злокачественная. Можно улучшить течение болезни.
Рецидивы ухудшают течение лейкоза. Осложнения влияют на прогноз. Благоприятный прогноз при отсутствии осложнений.
Прогноз хороший при улучшении симптоматики. Это заметно в старшем возрасте. Редкое явление. Прогноз врачей зависит:
- налаживание кроветворения;
- восстановление лейкоцитов;
- состояние ребенка;
- кровоизлияния;
- лечение.
На прогноз врачей влияет течение болезни. Чаще течение острого характера. Проявляется не благоприятной симптоматикой.
Исход лейкоза
При заболевании исход может быть плачевным. Обычно плачевный исход связывают с сепсисом. Сепсис ухудшает картину болезни.
Лейкозы приводят к бактериологическим поражениям. Бактериологическое поражение касается легких. Пневмония — исход лейкоза.
При вовремя назначенной химиотерапии исход благоприятный. Химиотерапия назначается врачом. При этом важна длительность и поэтапность.
Химиотерапия неправильная способствует не благоприятным исходам. Исход смертельный. Выздоровление наступает в следующих случаях:
- эффективное лечение;
- стойкая ремиссия;
- отсутствие рецидивов;
- химиотерапия.
Продолжительность жизни при лейкозах
Общая продолжительность жизни – до десяти лет. При условиях правильно проведенного лечения. Не правильное лечение – снижение длительности жизни.
Длительность жизни выше. Если проведен курс химиотерапии. Она увеличивается при отсутствии рецидивов. Рецидивы снижают продолжительность жизни.
Увеличивается длительность жизни при наличии иммунитета. Но это редкость. В силу ослабленного состояния ребенка. Требуется комплексное лечение.
Продолжительность жизни уменьшается. Если проведено не правильное лечение. Уход не достаточный. Что ведет к смерти.
Увеличить длительность жизни можно:
- соблюдая рекомендации врача;
- строго следуя лечению;
- после курса химиотерапии;
- пересадка костного мозга.
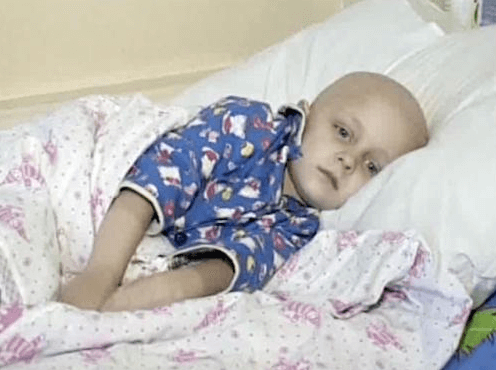
Лейкоз у детей симптомы и формы патологии
Рак крови может протекать в следующих формах:
- Острая. Это особо опасное состояние, при котором ребенок долго не живет. К сожалению, его можно потерять в течение 0,5-5 месяцев. Красные клетки крови совсем не развиваются, из-за чего кровь наполняется только белыми – лейкоцитами. Болезнь проявляется неожиданно и развивается быстро со следующими симптомами:
- ангина;
- неважный аппетит;
- катастрофическая потеря веса;
- общая слабость организма;
- кровотечения из носа;
- беспричинные синяки на теле;
- бледность кожных покровов;
- головные боли;
- увеличение лимфоузлов и печени;
- капризность;
- одышка;
- тахикардия;
- в сложных случаях – некроз тканей и сепсис.

- Хроническая. Эта форма лейкемии длится дольше – в течение 1-2 лет. Патологические процессы происходят медленнее, чем при острой форме. Иногда его обнаруживают совершенно случайно – при обследовании по поводу других болезней. Обычно такой формой рака крови страдают взрослые люди, но и среди детей есть жертвы этого недуга (3% от общего числа больных лейкемией малышей). В результате нарушения состава крови снижается общий иммунитет, из-за чего инфекции и вирусы получают возможность спокойно развиваться в детском организме. Острые периоды течения болезни сменяются периодами ремиссии, когда лейкемия перестает проявлять себя. Но это только кажется – болезнь никуда не уходит без должного лечения. Симптомы хронической формы белокровия:
- потеря веса;
- частые инфекционные болезни;
- слабость;
- отсутствие аппетита;
- повышенная температура тела;
- высокий уровень потливости.
Признаки лейкоза у детей
При патологическом размножении бесполезных клеток в составе крови можно увидеть следующие симптомы развития болезни:
Острый лейкоз у детей
Острая форма белокровия развивается стремительно, число лейкоцитов катастрофически увеличивается. Такая патология встречается у детей в виде лимфобластного лейкоза – измененные клетки крови находятся в лимфоузлах или костном мозге. Второй вид острой формы – гранулоцитарная лейкемия, которой чаще страдают взрослые.
Причины развития болезни до конца не изучены, но существует мнение, что этому способствуют:
- нарушения иммунной системы;
- генетические аномалии;
- влияние некоторых химических веществ и радиации.
Признаки острой лейкемии:
- высокая температура;
![]()
селезенка, лимфоузлы, печень увеличены в своих размерах;- слабость;
- синяки появляются очень легко;
- низкая сворачиваемость крови;
- частые инфекционные недуги;
- слабость.
Лимфобластный лейкоз у детей

При своем созревании все кровяные клетки проходят определенные этапы, первый из них – бластный. Однако лимфоциты не могут полноценно развиться, если в костном мозге есть опухоль. Из-за поражения лимфоциты не приобретают необходимые защитные функции.
- лихорадка;
- ломота в костях;
- увеличение лимфатических узлов;
- тахикардия;
- резкое снижение веса;
- бледность;
- возможно увеличение размеров яичек у мальчиков.
Острый лимфобластной лейкоз у детей
Такая форма рака крови встречается чаще всего. Мальчики подвержены риску заболеть больше, чем девочки. Также лимфобластному лейкозу больше подвержены люди, которые ранее лечились при помощи химиотерапии или облучений.
Острой форме предшествует предлейкозный период протекания патологии, который ничем себя не выдает. Далее следует, собственно, острая стадия со всем признаками рака крови. В результате лечения наступает ремиссия – спокойное течение болезни с иногда проявляющими себя рецидивами. При полном излечении рецидивы прекращаются.
Признаки острого лимфобластного лейкоза у разных детей могут отличаться, поэтому для точной диагностики нужно пройти многогранное обследование.
Если благодаря лечению наблюдается пятилетняя ремиссия, можно говорить о полном излечении ребенка. При повторной заболеваемости шансов на выздоровление становится намного меньше. Острый рак крови может излечиться совершенно непредсказуемо, даже если врачи и близкие больного готовились к худшему.
Анализы при лейкозе
Первичный осмотр ребенка проводит педиатр, при подозрении на лейкоз дается направление к онкогематологу. Для диагностики болезни применяются обследования костного мозга и крови, а также дополнительные методы:
- Взятие мазка костного мозга. Это наиболее важное исследование для точной диагностики наличия лейкемии и ее вида. Для этого иглой прокалывается кость и забирается материал, который отправляют на анализ.
- Забор мазка из спинного мозга. Благодаря этому исследованию определяется наличие опухолевых клеток, из-за которых образуются метастазы в головном мозге.
![]()
Цитохимическое исследование. Используется при острой форме патологии.- Миелограмма. Нужна для определения клеточных форм в костном мозге. Если бластных клеток не менее 30%, то можно говорить о наличии лейкоза.
- Цитогенетический анализ. Необходим для определения хромосомных отклонений. Он же помогает спрогнозировать течение болезни.
- Анализ крови, где при наличии патологии будет видно, что лейкоцитов слишком много, а других составляющих крови – катастрофически мало.
- Биопсия увеличенных лимфатических узлов.
- УЗИ лимфоузлов, печени, слюнных желез и селезенки. Мальчики также проходят УЗИ мошонки.
- Анализ мочи. Определяется наличие солей уратов, которые образуются в результате распада опухоли.
- Компьютерная томография для определения мест нахождения метастазов в теле ребенка.
- Магнитно-резонансная томография. При этом методе диагностики используются мощные магниты и радиоволны. Благодаря МРТ можно получить всевозможные срезы тела, где будет видно, в каких местах развиваются патологические процессы. Для более видимых результатов диагностики могут использоваться контрастные вещества. Такой диагностический метод особенно полезен, когда другие бессильны, например, при обследовании спинного и головного мозга.
Лечение лейкоза у детей
Главное в терапии лейкоза – уничтожение всех патологических клеток. Используются следующие способы:
![]()
Химиотерапия. Помогает удерживать болезнь в стадии ремиссии.- Терапия, снижающая интоксикацию организма, возникающую в результате приема токсичных лекарственных препаратов.
- При анемии применяется заместительная терапия.
- Пересадка костного мозга и стволовых клеток. Необходимо для повышения иммунитета. Возможно использование донорского материала.
Острая форма болезни требует комплексной терапии, которая нередко приводит к осложнениям в виде стоматита, отита. Ребенок становится совершенно открыт всем инфекциям. Поэтому должен размещаться в отдельно палате и носить повязку, закрывающую органы дыхания. Лечение очень сложное и долговременное. Родителям важно набраться терпения и наладить отношения с медицинским персоналом. Очень важно бросить все силы на то, чтобы доиться стойкой ремиссии.
Лечение антибиотиками убивает не только больные, но и здоровые клетки. Чтобы улучшить состояние ребенка, нужно соблюдать несложные правила:
- больной должен находиться в стерильной палате, без посторонних;
![]()
нужно давать ему пить много чистой воды, которая поможет выводить все продукты распада из организма;- обеспечение его полноценным, здоровым рационом питания;
- при первых признаках инфекций начинать принимать антибиотики, так как иммунитет ребенка ослаблен и не сможет сам побороть болезни;
- прием сульфаниламидов во избежание появления у ребенка грибковой сыпи или пневмонии
Хроническая форма также требует комплексного лечения. Заболевание нередко переходит в острую форму, что усложняет терапию и может привести к плачевному результату. Для уничтожения раковых клеток применяют химическую и лучевую терапию, которые оставляют здоровые клетки в живых. Правильное лечение помогает перевести лейкоз в стадию ремиссии. Костный мозг, пересаженный от донора, также может стать спасительным для больного.
Если заболевание перешло из хронической стадии в острую, используют полихимиотерапию. Используются Винкристин и Преднизолон в комплексе. Эти препараты помогают большинству детей в течение полугода перейти в стадию ремиссии. В период ремиссии терапия не прекращается – назначаются Меркаптопурин, Метотрексат.
Прогноз
Перспектива развития патологии зависит от нескольких факторов:
- в каком возрасте развилась болезнь. Больше шансов на излечение у детей от 2 до 10 лет.
- пол ребенка. Девочки излечиваются чаще мальчиков;
- на какой стадии был поставлен диагноз;
- количество хромосом;
- форма рака крови. При острой существует больше шансов на выздоровление, чем при хронической;
- реакция на лечебные мероприятия;
- количество лейкоцитов;
- скорость исчезновения бластных клеток из крови ребенка. Чем быстрее это происходит, тем эффективней проходит лечение;
При отсутствии лечения летальный исход имеет 100%-ю вероятность. У 60-80% больных раком крови детей наблюдается течение болезни без рецидивов около 5 лет – благодаря химиотерапии. Если 5-7 лет не происходил рецидив, то можно утверждать, что болезнь побеждена! Во избежание проблем не рекомендуется менять климатический пояс проживания. Прививки ставятся в индивидуальном порядке.
Во избежание развития столь опасного заболевания обращайтесь за врачебной консультацией при малейшем подозрении на лейкемию. Помните, что жизнь вашего ребенка зависит от вас и профессионализма лечащего врача.

Общая информация о лейкозе
Заболевание характеризуется дефектом кроветворения в костном мозге. Там, где должны созревать защитные белые тельца (лейкоциты), образуются бластные клетки, недозревшие и не способные выполнять свои функции.
Попадая в кровь, такие форменные элементы нарушают нормальное клеточное соотношение, проникают во многие органы и скапливаются там. При попадании в головной мозг недозревшие лейкоциты провоцируют развитие нейролейкоза – поражения мозговых оболочек и нервных структур.
Лейкоз крови вносит большой вклад в детскую смертность.
Провоцирующие факторы
Причины возникновения патологии изучены не полностью. Предполагается влияние генетических факторов, вирусных инфекций. Бывают случаи наследования онкогенов, которые проявляют активность уже в перинатальном периоде.
По статистике однояйцевые близнецы чаще страдают лейкозом крови, нежели разнояйцевые. Это подтверждает влияние наследственного фактора как основной причины. Риск развития патологии высок у детей с такими наследственными заболеваниями, как синдром Блума, болезнь Дауна, первичный иммунодефицит, синдром Клайнфельтера и пр.
Зафиксирован высокий процент заболевших среди людей, перенесших облучение из-за ядерных взрывов на ЧАЭС и в Хиросиме.
Лейкемия может возникать на фоне проведенной лучевой или химиотерапии, назначенной для лечения других онкологических заболеваний.
Виды, типы и стадии
Опираясь на морфологию атипичных клеток, выделяют два вида патологии:
Лимфобластный лейкоз - характеризуется бесконтрольным распространением бластных клеток, которые могут быть малыми, большими, полиморфными. В детском возрасте чаще встречается острая форма патологии. Вероятность развития у малышей хронического лимфобластного лейкоза ничтожно мала.
По признаку антигенной специфичности лимфобластный лейкоз подразделяют на три типа:
- Т-клеточный. Составляет до четверти случаев заболевания.
- Нуль-клеточный. Встречается в 70-80%.
- В-клеточный. Самый редкий (до 3%).
В некоторых случаях могут диагностировать лейкоз неуточненного типа, но обычно он встречается у взрослых пациентов.
Нелимфобластный лейкоз - характеризуется поражением миелоидного ростка крови, что является причиной быстрого размножения измененных лейкоцитов. В соответствии с морфологией клеточных элементов, патологию подразделяют на несколько разновидностей:
- М 0 - недифференцированный лейкоз у детей;
- М 1 – малодифференцированный;
- М 2 – высокодифференцированный;
- М 3 – промиелоцитарный;
- М 4 – миеломонобластный;
- М 5 – монобластный;
- М 6 – эритромиелоцитоз;
- М 7 – мегакариоцитарный лейкоз;
- М 8 – эозинофильный.
Нелимфобластный лейкоз диагностируется у детей в 15-25% от общего числа заболевших. Характерен для более старших пациентов, имеющих в анамнезе противоопухолевую терапию, синдром Блума или анемию Фанкони.
Клиническая картина зависит от стадии развития болезни:
Это влияет и на клиническую симптоматику, которая может существенно измениться с течением времени.
Симптомы
Первые признаки лейкоза проявляются резко или постепенно, но в большинстве случаев лейкемия у детей сопровождается внезапным повышением температуры, слабостью, кровотечениями, часто повторяющимися инфекционными заболеваниями.
Начинаясь постепенно, лейкоз может сопровождаться следующими симптомами:
- боль в мышцах, суставах, костях;
- упадок сил, усталость;
- потеря аппетита, тошнота;
- снижение веса;
- плохой сон;
- скачки температуры;
- гипергидроз;
- головная боль.
Такие признаки входят в структуру интоксикационного синдрома.
Нередко болезнь сопровождается сыпью на коже, кровоизлияниями во внутренние органы, выделением крови с мочой. Так проявляется геморрагический синдром.
Кроме того, патология может сопровождаться кардиоваскулярным синдромом, который проявляется в учащении пульса, нарушении сердечного ритма, лабильностью артериального давления, вазомоторными реакциями. Отклонения от нормы фиксируются на ЭКГ.
Опасным признаком лейкемии считается иммунодефицитный синдром. На фоне патологического снижения защитных функций организм ребенка не может справляться с постоянными инфекциями, развиваются тяжелые формы воспаления, сепсис.
При внешнем осмотре и физикальном обследовании можно отметить наличие следующих признаков:
- вялость, апатия, быстрая утомляемость;
- одышка;
- бледность кожного покрова и слизистых с кровоподтеками;
- увеличение размеров лимфатических узлов, селезенки, печени.
По мере прогрессирования болезни симптомы становятся более выраженными.
Анализы при лейкозе
В большинстве случаев заподозрить острый лейкоз можно по характерным изменениям общего анализа крови. В этом случае ребенок оперативно направляется на прием к онкогематологу для дальнейшей диагностики - расширенной гемограммы и миелограммы.
Анализ периферической крови при лейкозе показывает следующие отклонения:
- нормоцитарная анемия;
- снижение количества тромбоцитов;
- ретикулоцитопения;
- повышение скорости оседания эритроцитов;
- перекос количества лейкоцитов, свдиг формулы влево;
- бластемия;
- критическое снижение эозинофилов и промежуточных видов белых кровяных клеток.
Если показатели гемограммы в норме, но клинические признаки вызывают подозрение, то онкогематолог назначает комплекс дополнительных исследований: обнаружение специфических маркеров, цитохимию.
Окончательно определиться с диагнозом поможет миелограмма. Для микроскопического исследования добывают пунктат костного мозга, в котором отражается состав миелоидной ткани. Если показатель лейкобластных клеток превышает 30%, то лейкоз подтверждается.
Кроме миелограммы диагностической ценностью обладают цитохимическое исследование, цитогенетический, иммунологический анализы.
При появлении первых признаков осложнений лейкоза, включая поражение структур нервной системы, ребенку назначаются обследование у невролога, рентген головы, офтальмоскопия, пункция спинномозговой жидкости.
Для определения лейкозной инфильтрации внутренних органов проводят УЗИ, МРТ, КТ, радиоизотопное сканирование.
Терапия заболевания
Лечение детей с диагнозом "острый лейкоз" проводится исключительно в стационарных условиях. Ребенка госпитализируют в стерильные блоки онкологического отделения, где создают условия для защиты организма от вирусов и бактерий.
Устранить лейкозные клетки помогает химиотерапия. Это единственно эффективное лечение, которое дает шансы на выживание. В зависимости от вида и стадии лейкемии, применяются разные схемы химиотерапии, различные дозировки, способы введения и сочетания препаратов.
Питание больного ребенка должно быть полноценным и сбалансированным по составу на протяжении всего лечения и дальнейшей жизни.
Назначить адекватную терапию может только врач после изучения анализов при лейкозе и глубокой диагностики.
Добившись стойкой ремиссии, лечение повторяют каждые 2 месяца с целью профилактики рецидивов.
Для устранения выраженности симптомов параллельно могут проводить переливание донорской крови, введение антибактериальных и кровоостанавливающих средств, очищение крови (плазмаферез).
Прогноз
Смертность детей от лейкоза высока. Шансы на выздоровление во многом зависят от оперативности диагностики и начатого лечения. Своевременная терапия лимфоидного и миелобластного лейкоза дают хороший прогноз, у ребенка есть шансы на стойкую ремиссию и даже полное избавление от болезни.
Спрогнозировать течение болезни помогают следующие факторы:
- возрастная категория - лечению легче поддаются дети от 2 до 10 лет;
- пол - у девочек шансы выше;
- стадия болезни;
- вид лейкоза - самыми опасными считаются В и Т-клеточный лейкоз миелобластного типа.
Отсутствие своевременного и адекватного лечения заканчивается летальным исходом. Кроме того, риски значительно повышаются при туберкулезе, пневмонии, инфекционном мононуклеозе, ЦМВ инфекции.
Шансы на выздоровление увеличиваются многократно, если после перенесенной химиотерапии у ребенка наблюдается стойкая ремиссия на протяжении более 6 лет.
Рекомендации
Здоровье ребенка должно быть под строгим контролем родителей. Любые изменения общего состояния - поведения, самочувствия, аппетита - должны выявляться своевременно. При наличии сомнений следует обращаться к педиатру, который выполнит первичную диагностику и направит малыша для дальнейшего обследования к узким специалистам: гематологу, онкологу, неврологу и пр.
Только оперативная госпитализация и безотлагательная терапия могут дать малышу шансы на выздоровление. Прогноз для дальнейшей жизни ребенка можно сделать только после проведения полной и глубокой диагностики, которая включает в себя стернальную пункцию.
Чтобы предотвратить рецидивы заболевания, детям рекомендуется избегать физиотерапевтических процедур, смены климата, инфекционной патологии, стрессовых факторов.
Лейкоз крови – не приговор, если предпринять максимум мер по его лечению и профилактике рецидивов. Современные химиопрепараты в более чем 50% случаев останавливают развитие патологии на срок до 5 лет.
Читайте также:






