Анатомия барабанной перепонки
Добавил пользователь Morpheus Обновлено: 29.01.2026
Наружное ухо представлено ушной раковиной и наружным слуховым проходом.
Ушная раковина (auricula) располагается между височнонижнечелюстным суставом спереди и сосцевидным отростком сзади. Основу ее составляет пластинка эластического хряща толщиной 0.5-1 мм, покрытая с обеих сторон надхрящницей и кожей. Только нижняя часть ушной раковины - мочка (lobulus) - лишена хрящевого остова и образована жировой клетчаткой, покрытой кожей. Наружная поверхность ушной раковины вогнутая, кожа на ней плотно сращена с надхрящницей. Внутренняя поверхность раковины выпуклая, здесь более развита соединительная ткань между кожей и надхрящницей. Свободный край ушной раковины представлен в виде закругленного валика - завитка (helix), который начинается своей ножкой (crus helices) над входом в наружный слуховой проход (porus acusticus externus) и тянется кверху, затем кзади и вниз. Внутри и параллельно завитку в виде валика располагается противозавиток (anthelix). Между ними имеется продольное углубление - ладья (scapha). Кпереди от противозавитка находится углубление, которое обозначается как полость ушной раковины (cavum conchae), воронкообразно углубляясь, оно ведет во вход в наружный слуховой проход. Спереди находится выступающая часть наружного слухового прохода - козелок (tragus), а сзади другой выступ - противокозелок (antitragus), внизу между ними имеется глубокая вырезка (incisura intertragica). Ушная раковина человека прикрепляется связками и мышцами к чешуе височной кости, сосцевидному и скуловому отросткам, мышечный аппарат раковины у человека носит рудиментарный характер. Непосредственным продолжением полости раковины (cavum соnchae) является наружный слуховой проход, протяженность которого у взрослых составляет около 2,5 – 3,0 см, просвет округлой или эллиптической формы имеет диаметр приблизительно 0,7-0,9 см. Наружный слуховой проход состоит у человека из двух отделов: наружного перепончато-хрящевого и внутреннего костного. Он заканчивается у барабанной перепонки, разграничивающей наружное и среднее ухо.
Перепончато-хрящевой отдел составляет две трети длины наружного слухового прохода, костный - одну треть. Перепончатая часть его образована плотной соединительной тканью, богатой эластическими волокнами. Хрящевой остов на своем протяжении прерывается вертикально идущими санториниевыми щелями (incisurae Santorini), закрытыми фиброзной тканью. В области санториниевых щелей слуховой проход снизу граничит с околоушной слюнной железой и этим определяется возможность перехода воспалительного процесса из наружного уха на околоушную железу и наоборот. Перепончато-хрящевой отдел соединен с костной частью наружного слухового прохода плотной фиброзной тканью. Примерно в середине костного отдела располагается самая узкая часть наружного слухового прохода - перешеек (isthmus). Кожа в перепончато-хрящевом отделе имеет толщину 1-2 мм, содержит волосы, сальные и серные (церуменальные) железы. Последние представляют собой видоизмененные сальные железы. Секрет серных и сальных желез, а также чешуйки отторгнутого эпидермиса образуют ушную серу, которая выпадает из слухового прохода при колебаниях стенок перепончато-хрящевого отдела в момент жевания. Избыток серы и нарушение ее нормальной эвакуации приводит к формированию серной пробки. В костном отделе кожный покров лишен волос и желез, тесно связан с надкостницей, постепенно истончается до 0,1 мм и на барабанную перепонку переходит в виде эпидермиса. Передняя стенка наружного слухового прохода граничит с суставом нижней челюсти, причем движения челюсти передаются на перепончато-хрящевую часть прохода. При наличии воспалительного процесса в области передней стенки жевание сопровождается резкой болезненностью. Падение и удар в подбородок могут привести к перелому передней костной стенки слухового прохода. Верхняя костная стенка отделяет наружный слуховой проход от средней черепной ямки. Перелом основания черепа в этой области может сопровождаться кровотечением и ликвореей из слухового прохода. Задняя стенка наружного слухового прохода отделяет его от ячеек сосцевидного отростка, в основании этой стенки проходит лицевой нерв. Верхнемедиальный отдел этой стенки граничит с передней стенкой пещеры сосцевидного отростка. При мастоидите в процесс вовлекаются задняя и верхняя стенки слухового прохода возле барабанной перепонки, что проявляется их «нависанием». Нижняя стенка отграничивает наружный слуховой проход от околоушной слюнной железы. В костном отделе нижняя стенка удлинена по сравнению с верхней на 4-5 мм. Кровоснабжение наружного уха осуществляется из системы наружной сонной артерии. Ушная раковина снабжается кровью из a. auricularis posterior и a. temporalis superficialis. Эти же сосуды, а также a. auricularis profunda (ветвь a. maxillaries interna), обеспечивающая кровью более глубокие отделы и барабанную перепонку, образуют сплетение вокруг наружного слухового прохода. Питание хряща обеспечивается от сосудов надхрящницы. Венозный отток - кпереди в v. facialis posterior и кзади в v. auricularis posterior. Лимфа из наружного уха оттекает в направлении узлов, расположенных кпереди от козелка, на сосцевидном отростке и под нижней стенкой наружного слухового прохода. Далее лимфа попадает в глубокие шейные лимфатические узлы, которые при воспалении наружного слухового прохода увеличиваются и становятся болезненными при пальпации. Иннервация наружного уха осуществляется ветвями тройничного нерва (п. auriculotemporal - ветвь n. mandibularis) и шейного сплетения, а также ушной ветвью блуждающего нерва (r. auricularis п. vagi). Вследствие вагусного рефлекса при раздражении задней и нижней стенок наружного слухового прохода у некоторых людей наблюдается кашель. Двигательная иннервация рудиментарных мышц ушной раковиныобеспечивается задним ушным нервом - веточкой лицевого нерва.
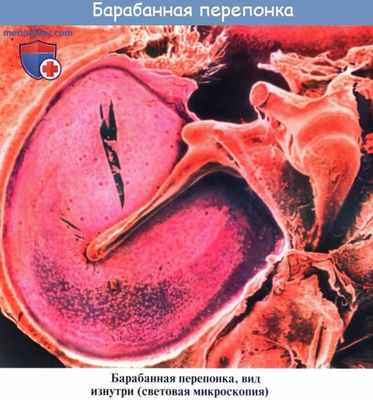
Барабанная перепонка (membrana tympani, myrinx) разделяет наружное и среднее ухо. Перломутрово-серая, полупрозрачная, толщиной до 0,1 мм. 3 слоя: кожный - без желез и волокон, соединительно-тканный, слизистый. Размеры: 9,5–10 мм длинный, 8,5–9 мм короткий.
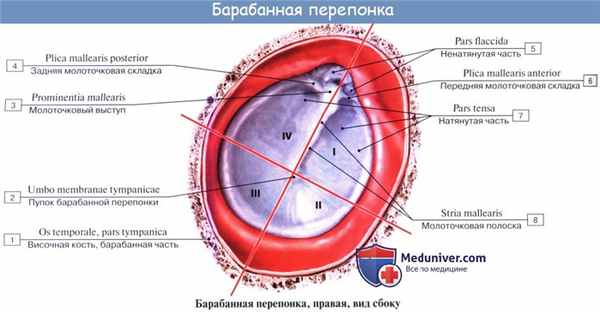
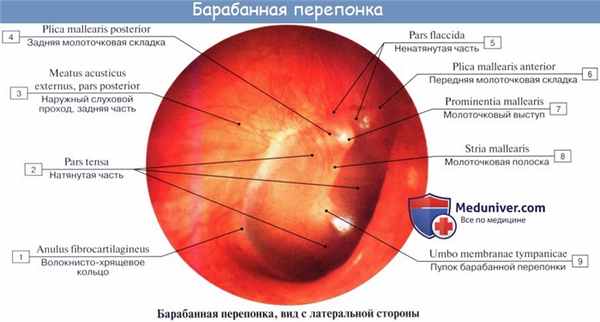
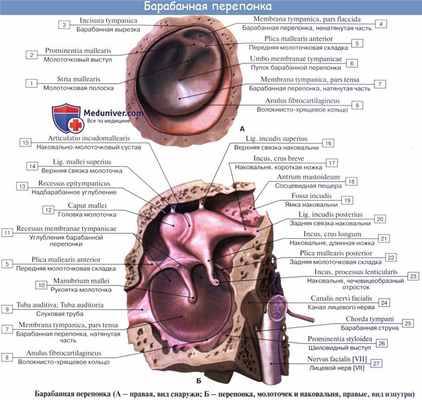
Барабанная перепонка вставлена в костный желобок барабанного кольца. (annulus tympanicus). Однако вверху желобок отсутствует, и она крепится непосредственно к чешуе височной кости в барабанной вырезке (incisura tympanica s. Rivini). Фиксированную в барабанном кольце часть барабанной перепонки, занимающую более 90% ее площади, обозначают как натянутую ее часть (pars tensa), a небольшой участок, расположенный в области ривиниевой вырезки, носит название ненатянутой части, или шрапнеллевой мембраны (pars flacida, s. membrana Shrapnelli). Натянутая часть барабанной перепонки состоит из трех слоев: наружного - кожного (эпидермального), внутреннего - эпителиального, являющегося продолжением слизистой оболочки барабанной полости, и среднего соединительнотканного, представленного радиальными и циркулярными фиброзными волокнами. Ненатянутая состоит из эпидермального и слизистого слоя. Радиальными волокнами к барабанной перепонке прикреплена рукоятка молоточка, плотно сращенная с ее внутренним и средним слоями. Нижний конец рукоятки молоточка чуть ниже середины барабанной перепонки образует воронкообразное углубление - пупок (umbo). Рукоятка молоточка продолжается кверху и несколько кпереди и образует в верхней трети видимый снаружи короткий отросток (processus bre-vis), от которого кпереди и кзади отходят соответственно передняя и задняя складки, разделяющие натянутую и ненатянутую части барабанной перепонки.
При искусственном освещении барабанная перепонка имеет перламутрово-серый цвет, на ее поверхности различают ряд опознавательных пунктов:
переднюю и заднюю складки;
световой конус, образующийся в результате отражения света, падающего на поверхность барабанной перепонки.
Для удобства описания выявленных при отоскопии изменений барабанную перепонку условно делят на четыре квадранта, образованных пересечением линии, проходящей вдоль рукоятки молоточка через пупок, и перпендикуляра к ней, также проходящего через пупок. Различают передневерхний, задневерхний, передненижний и задненижний квадранты. Световой конус, имеющий вид блестящего равнобедренного треугольника, располагается в передненижнем квадранте. Кровоснабжение барабанной перепонки идет со стороны наружного уха из а. auricularisprofunda (от a. maxillaris) и со стороны среднего уха из a. tympanica. Сосуды барабанной перепонки расположены в виде двух сетей: наружной, связанной с сосудами наружного уха и разветвляющейся в кожном слое, и внутренней, разветвляющейся в слизистой оболочке барабанной перепонки. Сосуды наружной и внутренней поверхностей барабанной перепонки анастомозируют между собой. Вены наружной поверхности барабанной перепонки впадают в наружную яремную вену, вены внутренней поверхности - в сплетение вокруг слуховой трубы, поперечный синус и в вены твердой мозговой оболочки.
Анатомия барабанной перепонки
Барабанная перепонка является стенкой барабанной полости и принимает участие в передаче и усилении звука. Кроме того, мембрана выполняет также защитную функцию, играя роль барьера между внешней средой и барабанной полостью. В статье проанализированы данные об анатомическом и гистологическом строении барабанной перепонки, развитии, функциях и аномалиях строения мембраны. При этом отдельно рассмотрены некоторые заболевания, связанные с особенностями клинической анатомии мембраны и диагностики заболеваний среднего уха. В статье рассмотрены результаты исследования, которые отмечают, что суправитальная отоскопия барабанной перепонки имеет практическое значение в судебной медицине для определения причины смерти. Кровоизлияния барабанной перепонки, обнаруженные при отоскопии, связаны с сердечной недостаточностью, повешеньем и удушьем, в единичных случаях с ударом молнии. Барабанная перепонка представляет собой интегративную часть органа слуха. Являясь посредником между внешней средой и средним ухом, она передает механические колебания к внутренней системе проведения звука. Также барабанная перепонка выполняет барьерную функцию, защищая среднее ухо от различных инфекций. Знание клинической анатомии барабанной перепонки и методов ее обследования позволяют эффективно лечить пациентов с повреждениями мембраны и, как следствие, сохранять слух пациентам.
1. Green S.M., Rothrock S.G., Green E.A. Tympanometric evaluation of middle ear barotrauma during recreational scuba diving. Int J Sports Med. 1993;14(7):411–5.
2. Karmody C.S., Northrop C.C., Levine S.R. The incudostapedial articulation: new concepts. Otol Neurotol. 2009;30:990–997.
3. Kitazawa T., et al. Developmental genetic bases behind the independent origin of the tympanic membrane in mammals and diapsids. Nat. Commun. 2015; 6:6853.
4. Kucerova S., Hejna P., Dobias M. Benefits of otoscopy in forensic autopsy practice: a prospective study. Soud Lek. 2016;6:14-7.
5. Lim D. J. Structure and function of the tympanic membrane: a review. Acta Otorhinolaryngol. 1994; 49(2):101–115.
6. Lou Z.C., Lou Z.H., Zhang Q.P. Traumatic tympanic membrane perforations: a study of etiology and factors affecting outcome. Am J Otolaryngol. 2012;33:549–555.
7. Lou Z.C., Tang Y.M., Yang J. A prospective study evaluating spontaneous healing of aetiology, size and type-different groups of traumatic tympanic membrane perforation. Clin Otolaryngol. 2011;36:450–460.
8. Luers J.C., Hüttenbrink K-B. Surgical anatomy and pathology of the middle ear. J Anat. 2016; 228:338–53.
9. Marchioni D., Molteni G., Presutti L. Endoscopic Anatomy of the Middle Ear. Indian J Otolaryngol Head Neck Surg. 2011; 63(2):101–13.
10. Michaels L., Soucek S. Development of the stratified squamous epithelium of the human tympanic membrane and external canal: the origin of auditory epithelial migration. Am. J. Anat. 1989; 184:334–344.
12. Orji F.T., Agu C.C. Determinants of spontaneous healing in traumatic perforations of the tympanic membrane. Clin Otolaryngol. 2008;33:420–426.
13. Smith N., Greinwald J.R. To tube or not to tube: indications for myringotomy with tube placement. Current Opinion in Otolaryngology & Head and Neck Surgery. 2011;19(5):363–366.
14. Wielinga E.W., Peters T.A., Tonnaer E.L., Kuijpers W., Curfs J.H. Middle ear effusions and structure of the tympanic membrane. Laryngoscope. 2001; 111(1):90–95.
Барабанная перепонка (membrana tympani) является стенкой барабанной полости (cavitas tympanica) в составе среднего уха (auris media) и принимает участие в передаче и усилении звука. Подобно мембране на барабане, она вибрирует при столкновении со звуковыми колебаниями. Затем она передает эти колебания на систему слуховых косточек среднего уха, последние осуществляют передачу колебаний к улитке внутреннего уха для дальнейшей их трансдукции. Кроме того, membrana tympani выполняет также защитную функцию, она играет роль барьера между внешней средой и барабанной полостью, это барьер предотвращает инфицирование слизистой оболочки cavitas tympanica различными чужеродными агентами.
Развитие. Барабанная перепонка происходит от инвагинации и встречи первой глоточной щели с первым глоточным карманом и, как таковая, развивается из всех трех зародышевых листков (эктодерма, мезодерма, энтодермы). Латеральная (наружная) поверхность покрыта эпителием эктодермального происхождения - эпидермисом. Эпидермис барабанной перепонки образуется в процессе канализации эктодермальной пробки, этот процесс связан с формированием наружного слухового прохода из первой глоточной щели. Медиальная (внутренняя) поверхность барабанной перепонки является продолжением слизистой оболочки внутреннего уха, которая является энтодермальной по происхождению и развивается из первого глоточного кармана. Волокнистый средний слой имеет мезодермальное происхождение, поскольку развивается из мезенхимы области нервного гребня [3, 10].
Анатомическое строение. Барабанная перепонка представляет собой тонкую, яйцевидной формы структуру, которая отделяет наружное ухо от среднего. Membrana tympani характеризуется рядом свойств: упругость, малая эластичность, толщина 0,1-0,15 мм. Наружная поверхность барабанной перепонки вогнута внутрь, имеет вид воронки, называемой трельчевым углублением. Membrana tympani участвует в образовании латеральной стенки cavitas tympanica.
Membrana tympani состоит из двух частей: натянутая (pars tensa) и ненатянутая (pars flaccida). Pars tensa прикрепляется по краям фиброзно-хрящевого кольца (annulus fibrocartilagineus) и характеризуется наличием соединительнотканных волокон. Pars flaccida располагается между краями барабанной вырезки (incisura tympanica) и не содержит соединительной ткани. Она ограничена двумя складками – plica mallearis anterior et plica mallearis posterior. На наружной поверхности барабанной перепонки находится пупок – umbo membranae tympani, он расположен несколько ниже центра перепонки и соответствует месту прикрепления рукоятки молоточка (manubrium mallei), рельеф которой также виден при отоскопии. Здесь же, несколько выше визуализируется stria mallearis, которая имеет вид S-образно изогнутой полоски. Stria mallearis образуется за счет прилежащей с внутренней поверхности membrana tympani manubrium mallei. В верхней части мембраны с наружной стороны находится выступ – prominentia mallearis, образованная processus lateralis mallei [5,14].
Гистологическое строение. Основу membrana tympani составляет пластинка из соединительной ткани, содержащая фибробласты, коллагеновые и эластические волокна. Волокна образуют два слоя: наружный радиальный и внутренний циркулярный [8]. Снаружи барабанная перепонка покрыта тонким слоем эпидермиса (многослойный плоский ороговевающий эпителий), а изнутри – однослойным плоским эпителием. Таким образом, соединительнотканный каркас покрыт кожей с наружной стороны и слизистой оболочкой с внутренней.
Кровоснобжение осуществляется ветвями средней и задней группы наружной сонной артерии: наружная поверхность барабанной перепонки кровоснабжается ramus auricularis profundus arteriae maxillaris, а слизистая оболочка – ramus auricularis arteriae occipitalis и arteria tympanica anterior arteriae maxillaris.
Иннервация. Латеральная поверхность барабанной перепонки получает чувствительную иннервацию от nervus auriculotemporalis nervi mandibularis (nervus trigeminus), ramus auricularis nervi facialis, ramus auricularis nervi vagus и ramus auricularis nervi glossopharyngeus. Медиальная поверхность барабанной перепонки получает чувствительную иннервацию от ramus tympani nervi glossopharyngeus.
Вспомогательный аппарат. Мышцы не прикреплены к барабанной перепонке непосредственно. Тем не менее, musculus tensor tympani может тянуть молоточек внутрь, чтобы увеличить натяжение барабанной перепонки, эффективно удерживая его в статике. Эта непроизвольная мышечная деятельность является частью акустического рефлекса, который защищает барабанную перепонку и улитковый орган от акустической, вибрационной травмы, вызванной очень громкими звуками, включая звуки жевания и разговора. Musculus stapedius завершает этот рефлекс, вытягивая cтремечко из овального окна, чтобы не повредить улитку вибрациями с высокой амплитудой. Для акустического рефлекса требуется примерно 40 миллисекунд. Таким образом, он неэффективен против очень неожиданных громких звуков, например, выстрела.
Возрастные особенности. У новорожденных барабанная перепонка толще, чем у взрослых, располагается практически горизонтально, в то время как у подростков и взрослых она расположена под углом 40-50 градусов к горизонтальной плоскости. К 13 годам барабанная перепонка детей приобретает свое окончательное положение.
Аномалии развития. С нарушением развития membrana tympani связаны уродства среднего уха различной степени. Уродства легкой степени сопровождаются неправильным формированием membrana tympani. Более тяжелые случаи обуславливаются наличием костной пластинки (в коллекции черепов кафедры нормальной анатомии человека Медицинской академии имени С.И. Георгиевского есть такой экспонат). За счет деформации рукоятки молоточка может отсутствовать соединение молоточка с барабанной перепонкой. При подобных аномалиях у пациентов наблюдается нарушение слуха. Микрохирургические операции при аномалиях среднего уха, с удалением ненормально оформившихся слуховых косточек, особенно молоточка, приводят к улучшению слуха.
Клиническая анатомия. Гистоархитектоника барабанной перепонки имеет практическое значение при формировании разрывов перепонки как осложнения среднего гнойного отита и последующем рубцевании с образованием деформаций. Барабанная перепонка закреплена по периметру на стенках слухового канала в наклоне, ориентирована сзади наперед и сверху вниз. Manubrium mallei прикрепляется к барабанной перепонке и может быть визуализирована как луч. Барабанная перепонка яйцевидная по форме, коническая по конфигурации и, как уже отмечалось, состоит из двух частей: pars tensa в передненижней части и pars flaccida в верхнезадней части [9]. Натянутая часть является более прочной. Ее волокнистый каркас утолщен по краям, образуя кольцевое пространство. Натянутая часть находится под напряжением медиальной тяги от рукоятки молоточка. Ненатянутая часть представляет собой небольшой участок над латеральным отростком рукоятки молоточка и является менее прочной, поскольку она лишена волокнистого слоя.
В клинике также имеет место условное деление барабанной перепонки в зависимости от отношения к рукоятке молоточка: та часть перепонки, края которой находятся на уровне manubrium mallei, называется mesotympanum, часть, расположенная выше, – epitympanum, ниже – hypotympanum. Аналогично иногда подразделяют и части барабанной полости, обозначая воспаление как эпи-, мезо- и гипо-тимпанит.
Когда свет направлен на барабанную перепонку во время отоскопического обследования, характерной особенностью, которая должна наблюдаться, является передний конус света, который отражается от передненижнего участка membrana tympani относительно пупка. Барабанная перепонка должна быть жемчужно-серого цвета, полупрозрачной, блестящей и подвижной при инсуффляции.
Разрыв барабанной перепонки может быть вызван травмой головы, громкими звуками, прямой травмой мембраны, баротравмой и инфекцией [6,7,12]. Акустический рефлекс обеспечивает некоторую защиту от громких звуков. Ушные палочки должны использоваться только для очистки ушной раковины и не должны быть вставлены в наружный слуховой проход. Летчики и дайверы могут избежать баротравмы, уравнивая давление через барабанную перепонку [1, 11]. Выравнивание осуществляется путем пропускания воздуха в Евстахиеву трубу, которая соединяет среднее ухо с носоглоткой; методы включают в себя выполнение маневра Вальсальвы (попытка сделать сильный выдох при зажатом рте и носе и сомкнутых голосовых связках), зевание и глотание. В случае разрыва барабанной перепонки пациенты могут жаловаться на боль и кровотечение из наружного слухового прохода, на частичную потерю слуха и шум в ушах. Если инфицирования не происходит, поврежденная барабанная перепонка рубцуется. Пациентам следует рекомендовать минимизировать попадание воды в ухо, в то время когда мембрана перфорирована, чтобы избежать повреждения структур среднего уха.
Интересно, что преднамеренный разрыв барабанной перепонки оказался типичной практикой среди водных охотников народа Баджау в юго-восточной части Тихого океана. Это производится, чтобы погружаться на большие глубины во время охоты. В результате многие из этих охотников испытывают нарушения слуха.
Рассмотрим некоторые патологии, связанные с барабанной перепонкой. Средний отит – это воспаление среднего уха, которое может вызвать накопление гноя кнутри от барабанной перепонки. Это может привести к боли или дискомфорту. Отоскопическое обследование обычно обнаруживает гиперемированную и выпуклую барабанную перепонку с затененными поверхностными ориентирами от искажения, возможно, с жидким слоем или гноем кнутри от нее. Периодическое воспаление среднего уха может быть показанием к тимпаностомии с последующим размещением специальной трубки для дренирования гноя и выравнивания давления через барабанную перепонку. Трубки оставляются на месте в течение нескольких месяцев и либо удаляются позже, либо выпадают сами по себе [13].
Холестеатома – это кератинизация плоского эпителия, часто связанная с ненатянутой частью в задней и верхнем участке барабанной перепонки. Холестеатома представляет собой опухолевидное образование, содержащее, кроме скопления кератина, также кристаллы холестерина, покрыта соединительнотканной капсулой. Это разрушительное поражение, которое имеет тенденцию расширяться, и оно может поглощать косточки и даже разрушать череп. Последствиями холестеатомы могут быть глухота, головокружение, абсцессы и сепсис. Для предотвращения дальнейшего роста холестеатома полностью удаляется с помощью хирургического вмешательства [2].
Возможности суправитальной визуализации. В настоящее время наиболее распространенным методом обследования барабанной перепонки является отоскопия. Отоскопия - это метод исследования meatus acusticus externus, membrana tympani и (частично) auris media с помощью инструмента, называемого отоскопом. Это простой, недорогой и экономящий время эндоскопический метод, обычно используемый врачами общей практики и оториноларингологами.
Заключение. Подытоживая вышеизложенное, можно заключить, что барабанная перепонка представляет собой интегративную часть органа слуха. Являясь посредником между внешней средой и средним ухом, membrana tympani передает механические колебания к внутренней системе проведения звука. Также барабанная перепонка выполняет барьерную функцию, защищая среднее ухо от различных инфекций. Знание клинической анатомии барабанной перепонки и методов ее обследования позволяют эффективно лечить пациентов с повреждениями мембраны и, как следствие, сохранять слух пациентам.
Устройство человеческого уха
В органе слуха различают периферическую и центральную части, границей между которыми является мостомозжечковый угол, т.е. место, в котором преддверно-улитковый нерв входит в ствол мозга.
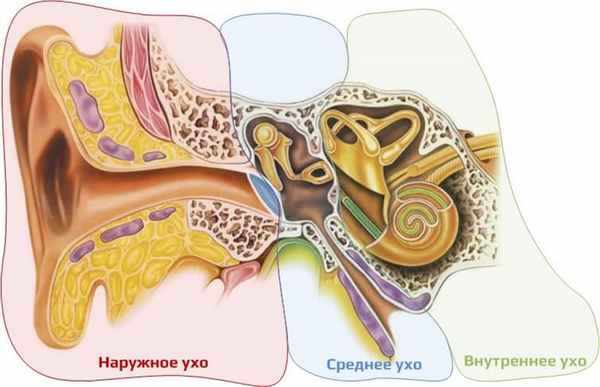
Периферическая часть органа слуха включает наружное, среднее и внутреннее ухо, а также слуховую часть преддверно-улиткового нерва (рис. 1).
Центральная часть представлена центральными слуховыми путями, а также подкорковыми и корковыми слуховыми центрами.
Наружное ухо (auris externa)
- ушной раковины;
- наружного слухового прохода.
Ушная раковина представляет собой моделированный эластический хрящ с рядом углублений и выпуклостей, покрытый кожей, за исключением ушной мочки, образованной кожной складкой. Кожа плотно прилегает к хрящу на передней поверхности и несколько более рыхло на задней. Ушная раковина расположена между височно-нижнечелюстным суставом спереди и сосцевидным отростком височной кости сзади. Ушная раковина снабжена мышечным аппаратом, состоящим из ряда малых мышц, сокращение которых у некоторых лиц способно вызывать движения раковины. Отдельные части ушной раковины и их названия представлены на рисунке 2.
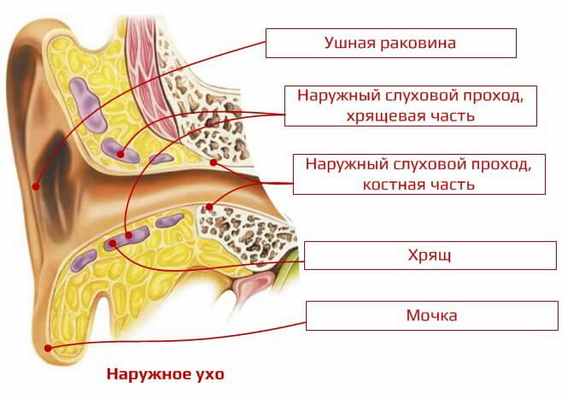
Наружный слуховой проход обычно имеет длину около 3 см. Различают наружную хрящевую и внутреннюю костную части, в месте их соединения образуется сужение - isthmus (это сужение в терминологии слухопротезистов называют поворотом наружного слухового прохода).
Хрящевой наружный проход имеет извилистую форму и соединяется с костной частью мощным соединительнотканным соединением. Хрящевая часть прохода выстлана кожей с многочисленными волосяными мешочками, сальными и потовыми железами; последние образуют ушную серу и поэтому называются серными железами. Сера, состоящая из сального вещества и пигмента, содержит также клетки ороговевающего эпителия. Хрящ прохода образует желоб, дополненный вверху волокнистой соединительной тканью. Поэтому наружный слуховой проход способен расширяться в хрящевой части при введении ушной воронки. Костная часть выстлана более тонкой кожей, лишенной волосков и желез, плотно прилегающей к стенкам прохода. Просвет прохода слепо заканчивается барабанной перепонкой. Наружный слуховой проход суживается в направлении барабанной перепонки, поэтому инородные тела чаще всего задерживаются на границе его хрящевой и костной частей. Как форма наружного слухового прохода, так и защитные элементы (волоски, сера) призваны предохранять барабанную перепонку от травм, изменений температуры, высыхания, потери эластичности и упругости.
Чувствительная иннервация наружного уха происходит от тройничного нерва (V черепной нерв), большого ушного, блуждающего (Х черепной нерв) и чувствительных волокон лицевого нерва (VII черепной нерв). Иннервацией с участием блуждающего нерва можно объяснить возникновение кашлевого рефлекса при касании к задней стенке наружного слухового прохода.
Функции наружного уха:
- защитная;
- усиление высокочастотных тонов;
- определение смещения источника звука в вертикальной плоскости;
- локализация источника звука.
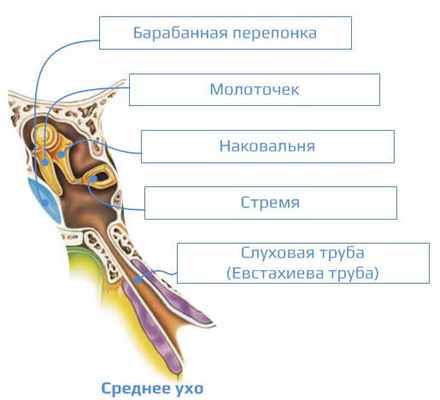
Среднее ухо (auris media)
- барабанной перепонки;
- барабанной полости с цепочкой слуховых косточек (тимпанальный отдел);
- слуховой трубы (туботимпанальный отдел);
- сосцевидного отростка (мастоидальный отдел).
Барабанная перепонка имеет толщину 0,1 мм, овальную форму и размеры 9х11 мм. Она состоит из трех слоев: кожного, волокнистого и слизистого. Кожный слой является продолжением кожи наружного слухового прохода. Волокнистый слой состоит из пучков коллагеновых волокон, расположенных циркулярно и радиально. Радиальные волокна расположены вокруг центральной точки перепонки - пупка. Пучки радиальных волокон расходятся от пупка барабанной перепонки на ее периферию, напоминая спицы колеса. На периферии они переходят в волокнисто-хрящевое кольцо, фиксирующее оболочку к кости. Радиально расположенные пучки волокон плотно соединяются с рукояткой молоточка, переходя в ее надкостницу. Рукоятка молоточка образует выпячивание на перепонке, которое оканчивается в воронкообразном углублении - пупке барабанной перепонки. От контуров молоточка направляются вверх под почти прямым углом складки барабанной перепонки, отделяющие расслабленную часть перепонки, лишенную волокнистого слоя и прикрепленную непосредственно к барабанной выемке височной кости. Остальные 2/3 барабанной перепонки представляют собой плотную колеблющуюся поверхность, образующую натянутую часть барабанной перепонки, прикрепленную к волокнисто-хрящевому кольцу. Слизистый слой является продолжением слизистой оболочки среднего уха.
Линии, проведенные вдоль контуров рукоятки молоточка и перпендикулярно к ней, разделяют барабанную перепонку на квадранты: передневерхний, передненижний, задненижний и задневерхний.
Барабанная перепонка является боковой стенкой барабанной полости. Медиальная стенка образуется латеральной стенкой костного лабиринта с выпячиванием основного завитка улитки - промонториума. На медиальной стенке расположены два лабиринтных окна - овальное (окно преддверия) и круглое (окно улитки), закрытое эластической соединительнотканной оболочкой, т.н. вторичной мембраной.
Барабанная полость - это наполненная воздухом полость, расположенная между наружным и внутренним ухом, в которой различают:
- верхний отдел - надбарабанное пространство, или аттик (эпитимпанум);
- средний отдел (мезотимпанум);
- нижний отдел - подбарабанное пространство (гипотимпанум).
В барабанной полости расположены три слуховые косточки:
- молоточек, частично сращенный с барабанной перепонкой;
- наковальня, соединенная телом посредством сустава с головкой молоточка, а длинным отростком - с головкой стремени;
- стремя, закрывающее через посредство циркулярной связки овальное окно (окно преддверия).
Слуховые косточки представляют собой цепь, соединяющую барабанную перепонку с внутренним ухом (рис. 3).
В среднем ухе находится мышечный аппарат барабанной полости, предохраняющий внутреннее ухо от звуков чрезмерной интенсивности, причем мышцы сокращаются рефлекторно. Наименьшая интенсивность звука, вызывающая рефлекс стременной мышцы или мышцы натягивающей барабанную перепонку, составляет 92 дБ над порогом слуха, независимо от частоты. Мышца, натягивающая барабанную перепонку, находится в верхней части канала слуховой трубы, а ее сухожилие прикреплено к рукоятке молоточка. Стременная мышца расположена на задней стенке барабанной полости, ее сухожилие прикреплено к задней ножке стремени. Сокращение мышц барабанной полости ограничивает колебания слуховых косточек и напрягает барабанную перепонку; следствием этого является ослабление звука на 15-20 дБ.
Слуховая труба состоит из подвешенной к основанию черепа подвижной хрящевой (2/3 длины) и костной (1/3 длины) частей. Костная часть с мышцей, натягивающей барабанную перепонку, образуют мышечно-трубный канал височной кости. Воронкообразное глоточное устье хрящевой части трубы расположено в носовой части глотки. Костная часть трубы открывается в барабанную полость; это устье постоянно открыто. Посредством слуховой трубы происходит выравнивание давления между воздухоносными пространствами среднего уха и носовой частью глотки. Увеличение давления в барабанной полости пассивно компенсируется посредством слуховой трубы, но снижение давления требует активной вентиляции со стороны трубы. Со стороны носоглотки труба открывается благодаря сокращению мышц, натягивающих и поднимающих мягкое небо, причем этот механизм частично контролируется волей человека. Такие рефлексы как зевание, чихание или глотание, сопровождающиеся открытием глоточного устья трубы, находятся под контролем автономной нервной системы и не зависят от нашей воли. Если слуховая труба функционирует правильно, прослушивание собственного голоса непосредственно из глотки (т.н. аутофония), а также других звуковых явлений, возникающих в этой области, невозможно. Слуховая труба функционирует также как канал, дренирующий среднее ухо при патологических процесах и после ушных операций.
Сосцевидный отросток (пневматическая система височной кости) представлен многочисленными, соединяющимися друг с другом воздухоносными полостями, наибольшей из них является пещера - antrum . У разных лиц пневматическая система отличается разной степенью пневматизации. Хорошо развитая пневматическая система может распространяться на чешую височной кости, затылочную кость или на основание скуловой дуги. Слабо пневматизированный сосцевидный отросток может представлять собой плотную кость с единичными клетками вокруг небольшого антрума. Пневматические клетки сосцевидного отростка выполняют функцию термической и акустической защиты как для среднего, так и для внутреннего уха. Полная пневматизация сосцевидного отростка наступает между 6 и 12 годами жизни.
Внутреннее ухо (auris interna)
Расположено в височной кости, анатомически представлено лабиринтом и условно делится на функционально различные рецепторные аппараты:
- преддверный орган - преддверие и полукружные каналы;
- периферическая часть органа слуха - улитка.
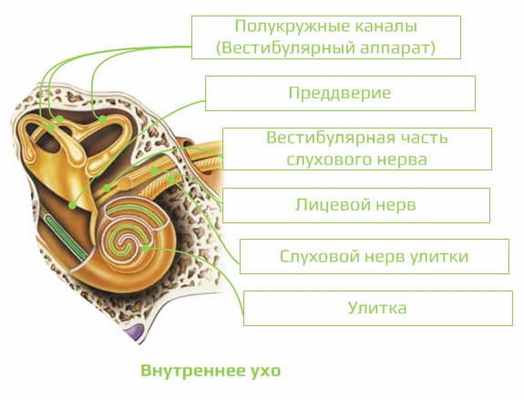
Морфологически с учетом анатомического строения отличают костный и перепончатый лабиринт. Костный лабиринт - это костная оболочка значительной плотности, единственная костная структура организма, в которой не прекращается механизм перестройки кости. В улитке костная часть представлена веретеном и спиральным каналом улитки, 2,5 раза окружающим веретено. От веретена отходит костная спиральная пластинка, вместе с основной мембраной спирального улиткового хода разделяющая просвет канала на лестницу преддверия, соединенную с овальным окном, а вместе с мембраной Рейсснера улиткового хода - на барабанную лестницу, закрытую вторичной мембраной круглого окна (рис. 8). Барабанная лестница и лестница преддверия выполнены жидкостью, называемой перилимфой, они соединяются на верхушке улитки геликотремои.
Перепончатая часть улитки образует спиральный улитковый ход, имеющий на поперечном разрезе форму треугольника, образованного упомянутыми оболочками: снизу - основной мембраной, сверху - мембраной Рейсснера. Улитковый ход, расположенный между лестницами преддверия и барабанной, образует т.н. среднюю лестницу, наполненную эндолимфой. Он оканчивается с обеих сторон слепыми концами: вверху прилежащим к геликотреме, а внизу - преддверным.
На основной мембране располагается спиральный орган улитки, или орган Корти, с волосковыми рецепторными клетками и опорными клетками. Реснички чувствительных клеток пронизывают сетчатую оболочку, покрывающую спиральный орган. К рецепторным клеткам органа Корти направляются волокна клеток ганглия, отростки которых, в свою очередь, образуют слуховой нерв и доходят до улитковых ядер ствола мозга. Волосковые рецепторные клетки разделяются на внутренние и наружные. Внутренние клетки расположены в одном ряду: каждая из них соединяется с афферентным волокном, проводящим раздражитель к мозговым центрам слуха. Эти волокна составляют 95% всех афферентных волокон слухового нерва. Наружные волосковые клетки расположены тремя рядами, определенную группу этих клеток снабжает одно единственное волокно. Афферентные волокна, идущие от наружных волосковых клеток, составляют лишь 5% волокон слухового нерва. Сокращение наружных клеток вызывает явление отоакустической эмиссии - сигналы, исходящие из внутреннего уха (чаще всего после звуковой стимуляции).
Анатомия барабанной перепонки
Барабанная перепонка, membrana tympani. Сосуды и нервы наружного уха. Кровоснабжение наружного уха
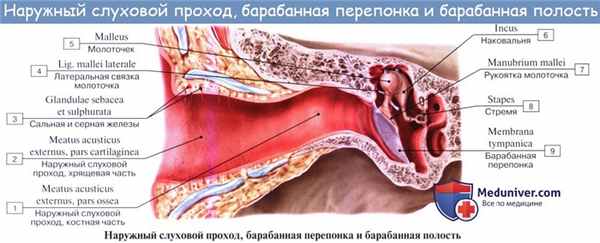
Барабанная перепонка, membrana tympani, находится на границе между наружным и средним ухом, будучи вставлена своим краем в sulcus tympanicus на конце наружного слухового прохода, как в рамку. В sulcus tympanicus барабанная перепонка укреплена посредством фиброзного кольца, anulus fibrocartilagineus.
В связи с косым положением внутреннего конца слухового прохода перепонка стоит наклонно, у новорожденных почти горизонтально. Барабанная перепонка у взрослого имеет форму овала с длинным поперечником (11 мм) и коротким (9 мм); она представляет тонкую полупросвечивающую пластинку, которая в своем центре, называющемся пупком, umbo membranae tympani, втянута внутрь наподобие плоской воронки.
Наружная ее поверхность покрыта утонченным продолжением кожного покрова слухового прохода (stratum cutaneum), а внутренняя — слизистой оболочкой барабанной полости (stratum mucosum).
Сама толща перепонки между этими двумя слоями состоит из фиброзной соединительной ткани, волокна которой в периферической части перепонки идут в радиарном направлении, а в центральной части — циркулярно. Вверху барабанная перепонка не содержит фиброзных волокон, состоит только из кожного и слизистого слоев с тонкой прослойкой рыхлой клетчатки между ними; эта часть барабанной перепонки более мягка и слабо натянута и поэтому носит название pars flaccida в противоположность остальной туго натянутой части, pars tensa.
Сосуды и нервы наружного уха
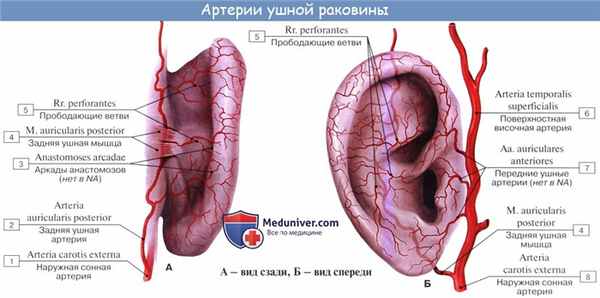
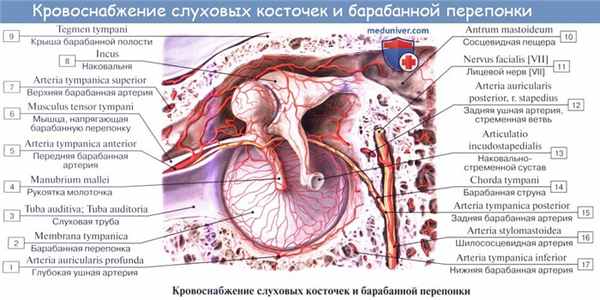
Артериальную кровь наружное ухо получает от веточек двух артерий — a. temporalis superficialis и a. auricularis posterior (обе из a. carotis externa); к передней стенке костной части наружного слухового прохода и к барабанной перепонке подходят конечные ветви a. auricularis profunda (из a. maxillaris).
Венозная кровь оттекает в v. auricularis posterior и в v. retromandibularis, а также через посредство вен, сопровождающих a. auricularis profunda, в plexus pterygoideus. Лимфа из всего наружного уха уносится к лимфатическим узлам, лежащим спереди и сзади ушной раковины.
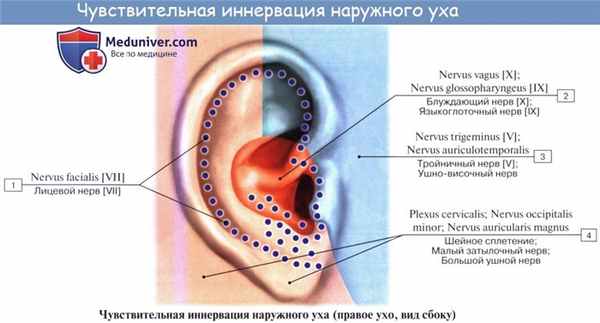
Барабанная перепонка, вся передняя стенка наружного слухового прохода, а также передняя часть ушной раковины иннервируются чувствительными ветвями n. auriculotemporalis (из третьей ветви n. trigemini). Вся остальная часть ушной раковины вместе с мочкой снабжаются от n. auricularis magnus (от шейного сплетения).
Задняя и нижняя стенки наружного слухового прохода получают чувствительные ветви от ramus auricularis n. vagi.
Видео урок для зубрешки анатомия наружного и среднего уха
Редактор: Искандер Милевски. Дата последнего обновления публикации: 8.9.2020
Анатомия барабанной перепонки
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
Основы эндоскопической диссекции уха с разбором эндоскопической анатомии. Часть 1
Журнал: Вестник оториноларингологии. 2020;85(5): 106‑108
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
В наши дни эндоскопическая трансканальная отохирургия уверенными шагами входит в практику. Очевидно, что любой новый метод вмешательства нуждается в многократной отработке его хирургом перед тем, как он будет использован у пациента. В связи с этим диссекционная работа так важна и популярна. Работа на биоматериале ставит перед собой несколько задач: тренировка мануальных навыков работы с эндоскопом и инструментом в полостях среднего уха, поэтапная тренировка выполнения конкретных вмешательств, детальный разбор и повторение анатомии и топографии структур. В данной статье представлен алгоритм пошаговой диссекции с разбором анатомических ориентиров каждой области, таких как протимпанум. Причем ход диссекции позволяет отработать выполнение тимпанопластики I типа.
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
ФГАУ «Национальный медицинский исследовательский центр здоровья детей» Минздрава России
Дата принятия в печать:
Введение
В наши дни эндоскопическая трансканальная отохирургия уверенными шагами входит в практику. Существуют уже достаточно давние публикации, посвященные использованию аналогов эндоскопа в отиатрии, а первые успешные попытки применения метода описали J. Thomassin и соавт. еще в 1992 г. [1]. К сегодняшнему дню появились публикации об эффективном использовании эндоскопа практически на всех этапах ушных операций [2—5]. Ставший уже классическим принцип «оперировать ухо под микроскопом», как ни странно, порой создает хирургические трудности, которые могут приводить к неудовлетворительным результатам операции. Недостаточный интраоперационный обзор всех отделов среднего уха и необходимость удаления больших объемов здоровой ткани только лишь для обеспечения визуализации являются одними из главных проблем. А иногда даже широкого доступа бывает недостаточно для ревизии под контролем микроскопа таких труднодоступных анатомических областей, как тимпанальный синус, гипотимпанум и лицевой карман [3, 6]. Все эти факторы и объясняют нарастающую популярность отоэндохирургии.
Очевидно, что любой новый метод вмешательства нуждается в многократной отработке хирургом перед тем, как он будет использован у пациента. В связи с этим диссекционная работа так важна и популярна. Работа на биоматериале ставит перед собой несколько задач: тренировка мануальных навыков работы с эндоскопом и инструментом в полостях среднего уха, поэтапная тренировка выполнения конкретных вмешательств, детальный разбор и повторение анатомии и топографии структур.
Выбор инструментов и оборудования
Перед началом работы следует тщательно отобрать необходимое оборудование и инструменты, которые потребуются в ходе секционной работы.
Для комфортной и полноценной диссекции необходимы:
1) жесткие эндоскопы длиной 11 см, диаметром 2,7 мм, с углами зрения 0 и 45° (допускается использование оптики диаметром 4 мм, с углами зрения 30 и 70°; использование эндоскопов меньшей длины не рекомендуется, так как окуляр короткой оптики мешает проводить инструмент в слуховой проход);
2) эндоскопическая стойка с камерой, к которой будет присоединена оптика;
3) микроинструменты: круглый нож, диссектор Томассина, микроигла, микрораспатор, костные ложки (желательно две разного размера), микроножницы, микрощипцы, микрозонд;
4) вакуум-аспиратор с наконечниками разного диаметра, в том числе наконечник в форме аттикальной канюли;
5) зажимы для фиксации шланга вакуум-аспиратора;
6) система ирригации (можно использовать ассистента и шприц с физиологическим раствором);
7) салфетки, смоченные физиологическим раствором для очистки оптики.
Для удаления кости в ходе диссекции удобнее всего применять систему для пьезохирургии с рабочими насадками различной формы. При отсутствии пьезотома можно с успехом использовать костные ложки или высокоскоростной бор с набором режущих и алмазных фрез разного диаметра. При работе бором следует соблюдать осторожность ввиду возможности повреждения оптики вращающейся фрезой.
Оснащение рабочего места
Для отработки навыков в эндоотохирургии необходим секционный материал с сохранной ушной раковиной и наружным слуховым проходом. Это может быть кадаверная голова, половина головы или блок-препарат.
Первым этапом необходимо правильно расставить оборудование: операционный стол, эндоскопическую стойку, столик с инструментами, вакуум-аспиратор, бор или пьезоаппарат. Сбоку от операционного стола со стороны оперируемого уха располагается диссектант. Рядом с ним ассистент, вакуум-аспиратор, бор, пьезоаппарат и столик с инструментами. С другой стороны операционного стола распологается эндоскопическая стойка.
Вторым этапом следует расположить секционный препарат. Его высота, плоскость и направление поверхности должны соответствовать положению реального пациента на операционном столе. Для хорошей иммобилизации препарата можно использовать специальные фиксаторы, пакеты, наполненные песком или измельченным льдом.
Перед началом работы необходимо убедиться в надлежащей работе всех приборов и инструментов, удобстве высоты и наклона стола и положения стула, на котором будет сидеть хирург. При соответствующих индивидуальных предпочтениях допустимо выполнять эндоскопическую отодиссекцию в положении хирурга стоя.
Очистка наружного слухового прохода (НСП). Визуализация барабанной перепонки
NB: все представленные в статье этапы диссекции выполнены на левом ухе.
Перед началом работы одним из важнейших условий является правильное расположение секционного материала на столе (аналогично голове пациента в условиях операции). Диссекция начинается с наведения глубины резкости, фокусировки и позиционирования эндоскопа. При этом анатомический «верх» препарата должен отображаться на мониторе на «12 часах». Вторым этапом необходимо выполнить тщательную очистку НСП, удалить серные массы и слущенный эпидермис, при необходимости удалить волосы в наружных отделах НСП и добиться хорошей визуализации барабанной перепонки (рис. 1, а, на цв. вклейке).
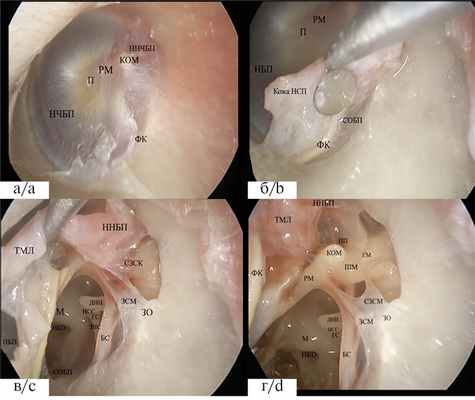
Рис. 1. Этапы диссекции.
а — барабанная перепонка и ее опознавательные пункты: (НЧБП — натянутая часть барабанной перепонки; ННЧБП — ненатянутая часть барабанной перепонки; КОМ — короткий отросток молоточка; РМ — рукоятка молоточка; П — пупок; ФК — фиброзное кольцо). б — отсепаровка тимпаномеатального лоскута на уровне фиброзного кольца (ФК — фиброзное кольцо; Кожа НСП — кожа наружного слухового прохода; НБП — натянутая часть барабанной перепонки; П — пупок; РМ — рукоятка молоточка; СОБП — слизистая оболочка барабанной полости). в — расширение доступа в барабанную полость с визуализацией анатомических ориентиров: ФК — фиброзное кольцо; ТМЛ — тимпаномеатальный лоскут; ННБП — ненатянутая часть барабанной перепонки; БС — барабанная струна; СОБП — слизистая оболочка барабанной полости; НКО — ниша круглого окна; ДНН — длинная ножка наковальни; ГС — головка стремени; ЗНС — задняя ножка стремени; НСС — наковальне-стременное сочленение; М — мыс барабанной полости; ЗО — задняя костная ость наружного слухового прохода; ЗСМ — задняя связка молоточка; СЗСМ — складка задней связки молоточка. г — визуализация барабанной полости после отворота НБП и ННБП. Основные анатомические ориентиры: ФК — фиброзное кольцо; ТМЛ — тимпаномеатальный лоскут; БС — барабанная струна; НКО — ниша круглого окна; М — мыс барабанной полости; ДНН — длинная ножка наковальни; ГС — головка стремени; НСС — наковальне-стременное сочленение; ЗО — задняя костная ость наружного слухового прохода; ЗСМ — задняя связка молоточка; СЗСМ — складка задней связки молоточка (фрагмент ее); ННБП — ненатянутая часть барабанной перепонки; КОМ — короткий отросток молоточка; РМ — рукоятка молоточка; ПП — пространство Пруссака, ШМ — шейка молоточка; ГМ — головка молоточка (часть ее).
Fig. 1. Dissection steps.
Отсепаровка тимпаномеатального лоскута. Поиск основных анатомических ориентиров
С помощью круглого ножа проводится дугообразный разрез с условных «11» до «5» часов с отступом от фиброзного кольца на 1—1,2 см (см. рис. 1, б, на цв. вклейке). Столь дистальная локализация разреза рекомендуется при отоэндоскопической хирургии для уменьшения загрязнения оптики кровью при контакте с раневой поверхностью. Затем с помощью круглого ножа и диссектора Томассина выполняется постепенная отсепаровка тимпаномеатального лоскута от подлежащей кости НСП и рукоятки молоточка (см. рис. 1, б, в, на цв. вклейке). В большинстве случаев у пациентов с ХГСО участок барабанной перепонки, припаянный к рукоятке молоточка, имеет рубцовые изменения, его отделение удобнее проводить с помощью микроиглы или микрощипцов.
После отворота тимпаномеатального лоскута кпереди и книзу становится обозрима анатомическая область аттика (см. рис. 1, в, на цв. вклейке). Далее с помощью микроиглы необходимо отделить от барабанной струны заднюю связку молоточка и ее складку (см. рис. 1, г, на цв. вклейке).
После полной отсепаровки тимпаномеатального лоскута следует откинуть его кпереди и книзу и определить основные анатомические ориентиры, возможные для визуализации на данном этапе диссекции с помощью эндоскопа 0° (рис. 2, а, на цв. вклейке).
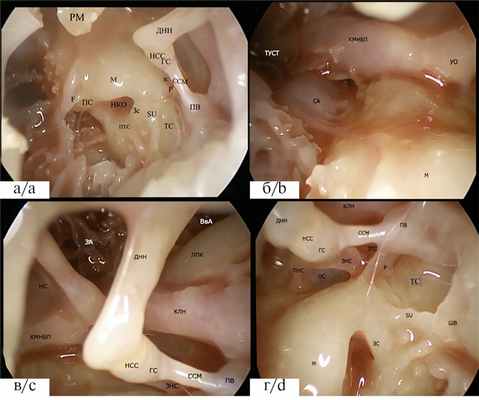
Рис. 2. Этапы диссекции.
а — анатомические ориентиры при приближении эндоскопа к области ниши круглого окна: НКО — ниша круглого окна; ДНН — длинная ножка наковальни; ГС — головка стремени; НСС — наковальне-стременное сочленение; РМ — рукоятка молоточка; ПВ — пирамидальное возвышение; ССМ — сухожилие стременной мышцы; F — finiculus; SU — subiculum; P — ponticulus; ЗС — задний синус; ТС — тимпанальный синус; ПТС — подтимпанальный синус; Зс — задний сосочек; ПС — передний сосочек; М — мыс барабанной полости. б — анатомические ориентиры при изменении поля зрения эндоскопа в области устья слуховой трубы и сонной артерии (эндоскоп 450): СА — сонная артерия; М — мыс барабанной полости; КМНБП — канал мышцы, натягивающей барабанную перепонку; ТУСТ — тимпанальное устье слуховой трубы; УО — улиткообразный отросток. в — анатомические ориентиры при дальнейшем повороте эндоскопа в сторону входа в антрум и области заднего перешейка барабанной полости (эндоскоп 450): КМНБП — канал мышцы, натягивающей барабанную перепонку; НС — натягивающая складка; ДНН — длинная ножка наковальни; КЛН — канал лицевого нерва; ЛПК — латеральный полукружный канал; ВвА — вход в антрум; ЗА - задний аттик; ССМ — сухожилие стременной мышцы; ЗНС — задняя ножка стремени; ГС — головка стремени; НСС — наковальне-стременное сочленение; ПВ — пирамидальное возвышение. г — анатомические ориентиры, открывающиеся при повороте эндоскопа от заднего перешейка барабанной полости к ретротимпануму (эндоскоп 450): ДНН — длинная ножка наковальни; КЛН — канал лицевого нерва; ССМ — сухожилие стременной мышцы; ЗНС — задняя ножка стремени; ПНС — передняя ножка стремени; ОС — основание стремени; ГС — головка стремени; НСС — наковальнестременное сочленение; ПВ — пирамидальное возвышение; SU — subiculum; ШВ — шиловидное возвышение; P — ponticulus; ЗТС — задний тимпанальный синус; ТС — тимпанальный синус; ЗС — задний сосочек; М — мыс барабанной полости (лат. Promontorium).
Fig. 2. Dissection steps.
На этом этапе можно поменять торцевую оптику на эндоскоп с углом обозрения 45°, чтобы провести осмотр и определение основных анатомических ориентиров областей тимпанального устья слуховой трубы, сонной артерии (см. рис. 2, б, на цв. вклейке), эпитимпанальной диафрагмы (см. рис. 2, в, на цв. вклейке), овального окна, заднего перешейка барабанной полости (между пирамидальным возвышением и коротким отростком наковальни) (см. рис. 2, г, на цв. вклейке).
Следует отметить, что через эндоскоп даже без удаления костной ткани обозримы области ретротимпанума и протимпанума (см. рис. 2, а—в, на цв. вклейке). Ретротимпанум представляет собой сложную систему полостей, пространств и карманов, расположенных в задней части барабанной полости. Эта анатомическая область разделена на верхний и нижний отделы костным гребнем subiculum. Верхний ретротимпанум включает четыре области: две — медиально и кпереди, две — латерально и кзади от канала лицевого нерва и пирамидального возвышения. Пирамидальное возвышение — одна из ключевых структур ретротимпанума. Из него берет начало гребень ponticulus, отделяющий лицевую выемку сверху и латеральный тимпанальный синус снизу. Тимпанальный синус — одна из труднообозримых под прямым зрением микроскопа структур, в некоторых случаях он вообще необозрим. Существует ряд анатомических вариантов тимпанального синуса: 1) классическая форма: синус расположен между ponticulus и subiculum, лежит медиально от лицевого нерва и пирамидального возвышения; 2) сливная форма: ponticulus в этом случае неполный и происходит слияние тимпанального и заднего синусов; 3) разделенная форма: при этом имеются костные выросты края костного канала лицевого нерва, разделяющие синус на две части (верхняя и нижняя); 4) ограниченная форма: при высоком стоянии луковицы яремной вены синус значительно уменьшен в размерах.
Subiculum и ponticulus — еще две важные анатомические структуры, которые хорошо обозримы эндоскопически. Ponticulus представляет собой костный гребень от пирамидального возвышения до мыса, который отделяет тимпанальный синус от задней части ретротимпанума. Выделяют три анатомических варианта ponticulus: классический (полностью сформирован и непрерывен); неполный (в этих случаях тимпанальный и задний синусы сливаются; связывающий (в виде костного моста с отсутствием основания). В последнем случае эндоскопический осмотр наиболее полезен.
Subiculum — это костный гребень, распространяющийся от задней части ниши круглого окна кнаружи до области шиловидного возвышения. Он отделяет тимпанальный синус от подбарабанного синуса. Если subiculum присутствует, то синусы полностью разделены, если отсутствует, то тимпанальный синус сливается с нижним ретротимпанумом. Subiculum в форме моста встречается редко. В таком случае существует связь между тимпанальным синусом и нижним ретротимпанумом.
Протимпанум — это анатомическая область, расположенная кпереди от мезотимпанума, между передним аттиком сверху и гипотимпанумом снизу. Под контролем оптики 45° возможно провести тщательную ревизию структур, находящихся в протимпануме. К ним относятся тимпанальное устье слуховой трубы, канал мышцы, напрягающей барабанную перепонку, возвышение канала сонной артерии. Тимпанальная часть евстахиевой трубы начинается от протимпанума, ее устье обычно составляет от 11 до 12 мм в диаметре. Она может иметь различную форму: прямоугольную (35%), треугольную (20%) или неправильную (45%). Сверху и медиально к отверстию евстахиевой трубы проходит внутренняя сонная артерия. Кость над этой структурой может быть склерозированной или пневматизированной (4—7).
Тимпанопластика
Целью диссекционной работы является не только ориентировнаие в анатомических образованиях, но и отработка мануальных навыков хирургической работы с имитацией техники различных операций.
Например — отработка «underlay» тимпанопластики. В этом случае для имитации пластического материала можно использовать фрагмент бумаги (как показано на фото) или фрагмент мукоперихондрия козелка. Трансплантат под эндоскопическим контролем подводится под фиброзное кольцо и укладывается между рукояткой молоточка снизу и меатотимпанальным лоскутом сверху (рис. 3, а, на цв. вклейке). Далее лоскут возвращается на место поверх «трансплантата» (см. рис. 3, б, на цв. вклейке), края лоскута расправляются, проводится проверка точности расположения лоскутов в области передненижнего квадранта (см. рис. 3, в, г, на цв. вклейке). Все этапы операции проводятся под контролем торцевого эндоскопа.
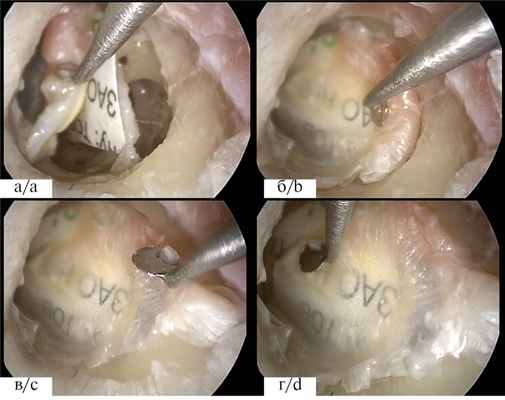
Рис. 3. Этапы отработки эндоскопической тимпанопластики.
а — размещение трансплантата между рукояткой молоточка и барабанной перепонкой.
б — укладка барабанной перепонки поверх трансплантата.
в — расправление тимпанального лоскута и контроль состоятельности пластики в меатальной области.
г — расправление тимпанального лоскута и контроль состоятельности пластики в передних отделах.
Читайте также:
