Анатомия клиновидной пазухи
Добавил пользователь Владимир З. Обновлено: 29.01.2026
Латеральная стенка полости носа содержит выпячивания, которые именуют верхним, средним и нижним носовыми раковинами, они делят полость носа на верхний, средний и нижний носовой ходы. Верхний носовой ход дренируется в задние этмоидальные клетки, а клиновидные синусы дренируются в него через сфеноэтмоидальный карман. В средний носовой ход дренируются лобные синусы через лобные карманы и верхнечелюстные синусы через отверстия синусов, а также передние решетчатые клетки через их отверстия. Носослезный канал дренируется в нижний носовой ход.
Остиомеатальный комплекс
Остиомеатальный комплекс (далее-ОМК) включает в себя отверстие верхнечелюстного синуса, решетчатую воронку, передние решетчатые клетки и лобный карман (Рис. 1А). Эти структуры именуют передними синусами. ОМК- ключевая структура в патогенезе хронического синусита. Этмоидальные клетки являются ключевыми в дренировании передних синусов. Они подвержены травме во время операции из-за их тесной связи с орбитой и передними отделами основания черепа.
Клетка бугорка носа
Клетка бугорка носа - самая передняя решетчатая клетка, которая выступает кпереди в слезную кость. Она расположена спереди, ниже по отношению к лобному карману и граничит с отверстием лобного синуса (Рис. 1В). Хороший осмотр лобного кармана возможен, когда клетка бугорка носа вскрыта. Ее размер может прямо влиять на проходимость лобного кармана и передних отделов среднего носового хода.
Лобный карман
Лобный карман является узким воздухсодержащим каналом, который сообщается с лобным синусом. Лобный карман- частое место для разного рода воспалительных процессов. Стенки канала образованы клетками бугорка носа спереди, бумажной пластинкой латерально, средней носовой раковиной медиально (Рис. 1В). Карман в 62% открывается в средний носовой ход, в 38% в решетчатую воронку. На корональных сканах карман определяется выше клетки бугорка носа.
Решетчатая воронка
Решетчатая воронка ограничена спереди крючковидным отростком, сзади- передней стенкой решетчатой буллы, латерально- бумажной пластинкой (Рис. 1А). Она открывается в средний носовой ход медиально через полулунную щель. На корональных сканах булла расположена выше решетчатой воронки. Устье верхнечелюстного синуса открывается в области дна воронки.
Решетчатая ямка является критическим элементом анатомии по двум причинам. Во-первых, она наиболее чувствительна к ятрогенным повреждениям, и, как следствие этого, формированию ликворных фистул. Во-вторых, передняя решетчатая артерия подвержена риску травмы, что может привести к неконтролируемому кровотечению в орбиту. При эндоскопической хирургии, внутричерепное повреждение может случиться на той стороне, где решетчатая ямка расположена ниже (Рис. 2).
Клетки Оноди
Клетки Оноди - это задние этмоидальные клетки, которые выступают в клиновидные синусы (Рис. 6) и даже могут достигать зрительного нерва. Когда клетки Оноди примыкают к зрительному нерву или окружают его, нерв подвергается риску при хирургическом удалении этих клеток. Это приводит к неполной сфеноидэктомии.
Межпазушная перегородка клиновидных синусов
Межпазушная перегородка клиновидных синусов прикрепляется к стенке, содержащей выступ внутренней сонной артерии, таким образом, повреждение артерии может быть обусловлено удалением этой перегородки синуса (Рис. 7). Артерия может пролабировать в синус в 65-72% случаев. Может быть дегисценция или отсутствие костной стенки между артерией и синусом в 4-8% случаев.
Агенезия синуса может также наблюдаться (Рис. 8).
Крыловидный канал (Рис. 9) или борозда верхнечелюстного нерва (Рис. 10) могут пролабировать в клиновидный синус, что способствует появлению невралгии тройничного нерва, обусловленной синуситом.
Пневматизация передних наклоненных отростков (Рис. 9) ассоциируется со 2-м и 3-м типом положения зрительного нерва и предрасполагает к повреждению нерва при эндоскопической хирургии.
Варианты взаимоотношения зрительного нерва и задних околоносовых синусов
Зрительный нерв, сонные артерии и видиев канал формируются до появления околоносовых синусов и способствуют врожденным вариантам строения стенок клиновидных синусов. Delano, et al. разделяют взаимоотношение зрительного нерва и задних околоносовых синусов на 4 группы:
- Тип 1: Самый частый тип, встречается в 76% случаев. В этом случае зрительные нервы прилегают к клиновидному синусу без формирования углублений его стенок или соприкосновения с задними решетчатыми клетками (Рис. 11).
- Тип 2: зрительные нервы прилегают к клиновидному синусу, при этом происходит углубление стенок синуса без контакта с задними решетчатыми клетками (Рис. 12).
- Тип 3: нервы проходят через клиновидные синусы, при этом по меньшей мере половина окружности нерва должна быть окружена воздухом (Рис. 13)
- Тип 4: нервы прилегают к клиновидным синусом и задним этмоидальным клеткам (Рис. 14 и 15).
Delano, et al. обнаружили, что в 85% случаев пневматизированные передние наклоненные отростки ассоциируются со 2-м или 3-м типом положения зрительных нервово, при этом в 77% обнаруживается дегисценция стенки канала нерва (Рис. 16), что сопряжено с повышенным риском травмы зрительного нерва при эндоскопической хирургии.
Перегородки клиновидного синуса могут прикрепляться к стенке канала зрительного нерва, предрасполагая к травматизации нерва при операции (Рис. 17).
Варианты средней носовой раковины
Нормальный изгиб средней носовой раковины направлен медиально. Когда изгиб направлен латерально, такую ситуацию именуют парадоксальным изгибом средней носовой раковины (Рис. 18). Большинство авторов согласно, что парадоксально изогнутая средняя носовая раковина может быть фактором, способствующим появлению синусита.
Сoncha bullosa - аэрированная раковина, чаще- средняя носовая раковина. Когда пневматизация вовлекает луковицу средней носовой раковины,такое состояние именуют concha bullosa (Рис. 19). Если пневматизация вовлекает место прикрепления средней носовой раковины к основанию черепа, такое состояние именуют lamellar concha (Рис. 20).
Варианты крючковидного отростка
На корональных сканах можно определить, что задняя секция крючковидного отростка прикрепляется к нижней носовой раковине внизу, при этом задний край отростка остается свободным. Передняя секция крючковидного отростка прикрепляется к основанию черепа сверху, к средней носовой раковине медиально, бумажной пластинке или клетке бугорка носа латерально.
Крючковидный отросток может быть медиализирован, латерализирован, пневматизирован или изогнут. Медиализация встречается, как присутствует большая решетчатая булла. Латерализация наблюдается, когда имеет место обструкция решетчатой воронки. Пневматизация крючковидного отростка (булла отростка) (Рис. 21) наблюдается у 4% популяции и редко приводит к обструкции решетчатой воронки.
Клетки Галлера
Клетки Галлера, они же инфраорбиальные решетчатые клетки (Рис. 22), располагаются вдоль медиальной стенки верхнечелюстного синуса и самой нижней порции бумажной пластинки, ниже решетчатой буллы, латеральнее крючковидного отростка. Эти клетки могут суживать решетчатую воронку и устье верхнечелюстного синуса, способствовать появлению возвратного верхнечелюстного синусита.
Решетчатая булла
Самая большая и выступающая передняя решетчатая клетка называется решетчатой буллой. Она расположена латеральнее бумажной пластинки. Булла может сливаться с основанием черепа сверху и базальной пластинкой средней носовой раковины сзади. На корональных сканах она расположена кверху от решетчатой воронки (Рис. 23). Уменьшение степени пневматизации буллы варьирует, а отсутствие пневматизации буллы именуется torus ethmoidalis. Гигантская булла может заполнять средний носовой ход и располагаться между крючковидным отростком и средней носовой раковиной.
Воздушные клетки задне-верхней порции перегородки носа
Воздушные клетки могут располагаться в задне-верхней порции перегородки носа и соединяться с клиновидным синусом (Рис. 24). Воспалительные процессы, которые встречаются в околоносовых синусах, могут поражать и эти клетки. Такие клетки могут напоминать цефалоцеле.
Петушиный гребень
4. Клиническая анатомия околоносовых пазух
Верхнечелюстные пазухи парные, расположены в теле верхней челюсти. Они самые крупные — объем каждой из них в среднем равен 10,5—17,7 см3 Внутренняя поверхности пазух покрыта слизистой оболочкой толщиной около 0,1 мм. Многорядный цилиндрический мерцательный эпителий, покрывающий слизистую оболочку, функционирует таким образом, что продвижение слизи направлено по кругу кверху к медиальному углу пазухи, где расположено соустье со средним носовым ходом полости носа. В пазухе различают переднюю и заднюю, верхнюю и нижнюю, а также медиальную стенки. На передней, или лицевой, стенке снаружи имеется углубление — клыковая ямка. При ощупывании этой стенки через мягкую ткань щеки следует иметь в виду, что сразу над fossa canina из кости выходит п. infraorbitalis.
Медиальная (носовая) стенка пазухи костная, лишь в верхнем ее отделе кость может отсутствовать, тогда в этом месте она представлена только дубликатурой слизистой оболочки. Медиальная стенка соответствует нижнему и среднему носовым ходам. В переднем отделе ее проходит слезно-носовой канал, а в верхнем, соответственно среднему носовому ходу, под орбитальным краем находится отверстие пазухи в полость носа (ostium maxillare). Иногда имеется не простое отверстие, а канал длиной в несколько миллиметров. Расположение выхода из пазухи в ее верхнем отделе, относительная его узость (от 2 до 6 мм в диаметре) и в части случаев наличие не отверстия, а канала создают неблагоприятные условия для оттока отделяемого из пазухи, что способствует развитию здесь воспалительного процесса. В верхней части медиальная стенка пазухи граничит с клетками решетчатой кости, что позволяет воспалительному процессу распространяться в этом направлении. Верхняя стенка верхнечелюстной пазухи одновременно является и нижней стенкой глазницы; эта стенка наиболее тонкая, в ней проходит канал нижнеглазничного нерва и одноименных сосудов;
Нижней стенкой, или дном пазухи, является альвеолярный отросток верхней челюсти; в большинстве случаев у взрослых дно пазухи находится ниже дна полости носа. Важно отметить, что у взрослых ближе всего ко дну пазухи находятся 2-й премоляр и 1-й моляр, в некоторых случаях верхушки корней зубов выстоят в пазуху и прикрыты лишь слизистой оболочкой. Этим объясняется нередкое распространение воспалительного процесса с соответствующих зубов на пазуху.
Задняя стенка пазухи толстая, образована верхнечелюстным бугром, который ограждает спереди крылонебную ямку, где расположены верхнечелюстной нерв, крылонебный узел, внутренняя челюстная артерия, крылонебное венозное сплетение.
Решетчатые пазухи представлены воздухоносными клетками решетчатой кости, которые расположены между лобной и клиновидной пазухами. Снаружи решетчатые клетки граничат с бумажной пластинкой глазницы, а медиальная стенка решетчатой кости является латеральной стенкой полости носа. Количество, объем и расположение решетчатых клеток подвержены значительным вариациям; в среднем с каждой стороны их бывает 8—10.
Лобная пазуха находится в чешуе лобной кости. Пазуха имеет четыре стенки: переднюю (лицевая), заднюю (мозговая), граничащую с черепной ямкой, нижнюю (глазничная), которая в большей своей части является верхней стенкой глазницы и на небольшом протяжении граничит с клетками решетчатой кости и носовой полостью, и медиальную (межпазушную), которая в нижнем отделе обычно стоит по средней линии, а кверху может отклоняться в стороны. На нижней стенке пазухи кпереди у перегородки находится отверстие лобно-носового канала, который имеет длину около 1—1,5 см. Открывается канал обычно в переднем отделе полулунной щели в среднем носовом ходе. в среднем объем ее равен 4,7 см3.
Анатомия клиновидной пазухи
В статье представлены результаты исследования, выполненные на материале, полученном при проведении магнитно-резонансной томографии у 136 пациентов без патологии селлярной области. Выполнены измерения краниологических показателей для характеристики формы черепа и линейных параметров клиновидной пазухи (ширина, длина, высота). В ходе выполнения анализа исследуемого материала, полученные данные были подвергнуты статистической обработке. Согласно которым все данные были разделены по гендерному типу и форме черепа. Из 136 пациентов было 86 человек женщин и 50 мужин, что соответственно составило 63% и 37%. Среди женщин 31 человек (23%) имели мезокранную, 43 (31%) - брахикранную и 12 (9%) - долихокранную форму черепа. Среди мужчин 21 человек (16%) имели мезокранную, 25 (18%) - брахикранную, 4 (3%) - долихокранную форму черепа. Линейные размеры клиновидной пазухи были проанализированы согласно полу и форме черепа пациентов. Таким образом, полученная информация о результатах статистического анализа антропометрических показателей в условиях значительной индивидуальной анатомической изменчивости клиновидной пазухи позволила выявить ряд достаточно стабильных линейных показателей ее формы. Полученные новые данные расширяют возможности оперативных вмешательств, как на самой пазухе, так и на соседних анатомических структурах с применением трансназосфеноидального доступа. Знание линейных размеров клиновидной пазухи снизят вероятность возникновения операционных осложнений во время проведения оперативных вмешательств. Данные размеры клиновидной пазухи позволят клиницисту прогнозировать распространение патологического процесса из пазух на близлежащие анатомические структуры.
1. Бегун Д.Н. Введение в статистический анализ медицинских данных. Учебное пособие для аспирантов. - Оренбург, 2014. -118с.
2. Гайворонский А.И. Особенности строения и рельефа стенок клиновидной пазухи по данным эндовидиоскопии // Ученые записки СПбГМУ им. Акад. И.П. Павлова. Т. XVIII. №2. 2011. - С. 47-48.
3. Гайворонский И.В. Прикладные исследования вопросов вариантной анатомии в современной медицинской краниологии // Вестник Российской военно-медицинской академии. - 2015. - №2(50) - С. 55-56.
4. Гайворонский А.В., Гайворонский А.И., Пажинский Л.В. Вариантная анатомия решетчатого лабиринта и клиновидной пазухи у человека // Вестник Санкт-Петербургского университета - 2007. - Сер. 11. - Вып. 1. - С. 86-89.
5. Заболотный Д.И., Боенко Д.С. Особенности строения клиновидной пазухи: этиология, патогенез и патологическая анатомия сфеноидита / // Журнал вушних, носових і горлових хвороб. - 2007. - № 2. - С.73-80.
6. Пискунов И.С., Пискунов В.С. Клиническая анатомия решетчатой и клиновидной костей и формирующихся в них пазух: Монография. - Курск: ГОУ ВПО КГМУ Росздрава. - 2011. - 296 с.
Околоносовые пазухи - полости, располагающиеся в решетчатой, верхнечелюстной, лобной и клиновидной костях, окружающие полость носа и сообщающиеся с ней соустьями, обладают большой вариабельностью анатомического строения и топографии [6].
Клиновидная пазуха представляет собой парную полость, образующуюся в результате пневматизиции костной ткани в теле клиновидной кости [2]. Она является наиболее скрытой и недоступной из всех придаточных пазух носа, имеет сложную конструкцию и топографо-анатомические взаимоотношения с окружающими структурами.
Варианты ее анатомического строения и взаимосвязи с окружающими структурами обуславливают многообразие клинических проявлений заболеваний, локализующихся в ней.
Относительно малая доступность клиновидной пазухи для хирурга, ее особенности анатомо-топографических взаимоотношений со структурами головного мозга, многообразие индивидуальных вариантов строения оказывают влияние на ход и успешность оперативных вмешательств на ней [4,5]. Некоторые анатомические особенности строения клиновидных пазух могут вызвать риск травмы прилегающих структур при эндоскопических операциях. Знание вариантов анатомического строения клиновидных пазух позволит избежать осложнений при выполнении хирургических эндоскопических вмешательств на клиновидных пазухах [6,7].
В литературных источниках появляется большое количество данных о транссфеноидальном удалении объемных образований селлярной зоны. Показания к использованию транссфеноидального доступа в хирургии как аденом гипофиза, так и прочих базальных экстрацеребральных опухолей значительно расширились. Минимальная травматичность трансназосфеноидального подхода делает его методом выбора при хирургическом лечении опухолей селлярной зоны.
Все эти обстоятельства определяют важность изучения строения этой придаточной пазухи полости носа.
Современный этап развития медицины характеризуется широким внедрением высокоинформативных технологий визуализации различных структур черепа и находящихся в нем образований с помощью лучевых и не лучевых методов исследования. Вследствие этого, понимание визуализируемых сложных структур черепа возможно на основе тщательных исследований с учетом индивидуальной анатомической изменчивости [3].
С развитием эндоскопии, компьютерной (КТ) и магнитно-резонансной томографии (МРТ) появились возможности получить новые данные о состоянии клиновидной пазухи, степени ее пневматизации, форме и размерах.
Цель исследования: получить новые данные о линейных размерах клиновидной пазухи у лиц с разной формой черепа.
Материалы и методы
Исследование выполнено на материале, полученном при проведении магнитно-резонансной томографии (МРТ) на аппарате Philips Gyroscan T5-NT у 136 пациентов без патологии селлярной области. С помощью программ «Philips DICOM Viewer R 2.4» (производитель - «Philips Medical Systems», Nederland B.V.) и 3D Doctor (производитель - Able Software Corporation) выполнены измерения краниологических показателей для характеристики формы черепа и линейных параметров клиновидной пазухи (ширина, длина, высота). Пациенты были разделены по гендерному типу и форме черепа.
Распределение по форме черепа проведено на основе подсчета поперечно - продольного указателя (черепной или головной указатель), который представлен отношением поперечного диаметра (ширины) к его продольному диаметру (длине), выраженное в процентах.
Поперечный диаметр измеряли между наиболее удаленными от срединной плоскости точками на боковой поверхности черепа (эурионами) правой и левой сторон, а продольный диаметр - между передней наиболее выступающей точкой лобной кости (глабеллой) и точкой на затылочной кости, наиболее отстоящей от глабеллы (опистокранион).
По полученной искомой величине, согласно классификации R. Martin (1928), была определена принадлежность черепов к формам - долихокран - длинный череп (индекс черепного указателя от 70 до 74,9), брахикран - широкий череп (индекс черепного указателя 80 и более) и мезокран - средняя форма (индекс черепного указателя 75-79,9) [7].
Измерение линейных размеров клиновидной пазухи проводили в двух её половинах (правой и левой). Ее ширину измеряли от латеральной стенки до медиальной стенки, длину - от передней до задней стенок, а высоту - от нижней стенки до верхней стенки клиновидной пазухи.
В ходе проведения статистического анализа, полученные анатомометрические данные, были обработаны с помощью программы Statistica 6.1. В самом начале анализа полученных количественных данных было определено соответствие распределения анализируемых количественных признаков закону нормального распределения с использованием критерия Шапиро - Уилка, согласно которому исследуемые параметры распределились отлично от нормального распределения. В связи с чем для описания центральной тенденции была рассчитана медиана, а для характеристики разнообразия признака - квартили [2].
Результаты и их обсуждения
Из 136 пациентов было 86 человек женского пола и 50 человек мужского пола, что соответственно составило 63% и 37%. Среди женщин 31 пациентка (23%) имели мезокранную, 43 (31%) - брахикранную и 12 (9%) - долихокранную форму черепа.
Среди мужчин 21 пациент (16%) имели мезокранную, 25 (18%) - брахикранную, а 4 (3%) - долихокранную форму черепа.
У женщин имеющих мезокранную форму черепа средние размеры правой половины клиновидной пазухи составили: ширина 15(12-17) мм, длина 19(14-25) мм, высота 17(16-19) мм, средние показатели левой половины пазухи - ширина 15(11-18) мм, длина 21(14-26) мм, высота 17(14-18) мм.
Сводные данные, отражающие линейные размеры клиновидной пазухи в зависимости от пола и формы черепа представлены в таблице 1.
Анатомия клиновидной пазухи
Поликлиника №1 Управления делами Президента РФ, Москва, Россия
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
ФНКЦ «ДГОИ им. Дмитрия Рогачева», Москва, Россия
Эндоскопическая диссекция околоносовых пазух: шаг за шагом. Часть 3. Доступ к клиновидной пазухе: последовательность действий
Журнал: Российская ринология. 2018;26(3): 60‑64
Поликлиника №1 Управления делами Президента РФ, Москва, Россия
Эндоскопическая хирургия околоносовых пазух и переднего основания черепа интенсивно развивается в последние десятилетия. Для ее освоения необходимы знание эмбриогенеза решетчатой кости и изучение анатомии на секционном материале, что является ключом к успешному хирургическому лечению патологии данной области. В отечественной литературе отсутствуют атласы и руководства, освещающие анатомию решетчатой кости с точки зрения эндоскопической ринохирургии. В то же время понимание формирования основных анатомических ориентиров в процессе эмбриогенеза, визуальное восприятие и трехмерное воображение позволяют безошибочно ориентироваться в решетчатом лабиринте даже при нарушении нормальной анатомии патологическим процессом. Мы постарались создать руководство по диссекции решетчатой кости, которое поможет ринохирургу ориентироваться в данном анатомическом регионе, чему способствует большое количество эндофотографий, а также раскроет некоторые тонкости и хитрости для практикующих ринологов.
Поликлиника №1 Управления делами Президента РФ, Москва, Россия
НИИ нейрохирургии им. акад. Н.Н. Бурденко РАМН, Москва
ФНКЦ «ДГОИ им. Дмитрия Рогачева», Москва, Россия
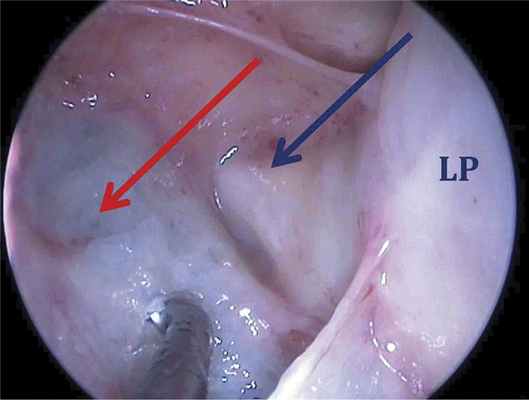
Ошибочным является положение о том, что клиновидная пазуха всегда находится за самой задней (сфеноэтмоидальной) клеткой решетчатого лабиринта. При выраженной пневматизации околоносовых пазух задняя клетка решетчатого лабиринта с проходящим на ее латеральной стенке зрительным нервом, как правило, располагается латеральнее и выше клиновидной пазухи. Учитывая это, при трансэтмоидальном доступе к клиновидной пазухе необходимо правильно выбрать место перфорации ее передней стенки (рис. 1). Рис. 1. Левая половина полости носа, анатомический препарат, эндоскоп 0º. Вид задней (сфеноэтмоидальной) клетки решетчатого лабиринта. Канал зрительного нерва на латеральной стенке обозначен синей стрелкой. На задней стенке клетки книзу от зрительного нерва всегда находится канал внутренней сонной артерии. Клиновидная пазуха в таком случае будет располагаться медиальнее и книзу; ее тонкая костная стенка в нижнемедиальном углу указана красной стрелкой. LP — бумажная пластинка (lamina papyracea). The view of the posterior (sphenoethmoidal) cell of the ethmoidal labyrinth. The blue arrow indicates the canal of the optic nerve on the lateral wall. The canal of the internal carotid artery is located beneath the optic nerve canal at the posterior wall. In such case, the sphenoidal sinus is located medially and downword — its thin bone wall in the inferomedial corner is indicated by the red arrow. Lamina papyracea (LP).
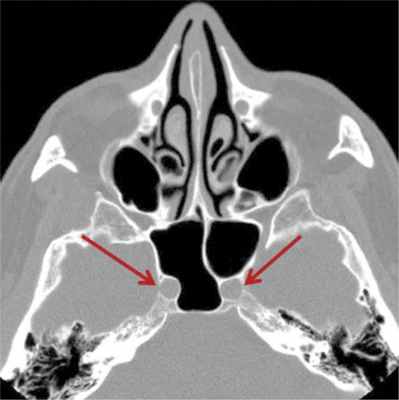
Прободение удобнее производить острой ложкой, загнутая рабочая часть которой поможет избежать ранения внутренней сонной артерии. Место вскрытия клиновидной пазухи — нижнемедиальный отдел задней клетки решетчатого лабиринта: сразу за костной перемычкой книзу от канала зрительного нерва часто расположен канал внутренней сонной артерии (ее наиболее выступающий в клиновидную пазуху отдел — сифон, или переднее колено). Костные перемычки между клиновидными пазухами, а также между сфеноэтмоидальной клеткой и клиновидной пазухой нередко указывают (рис. 2, 3) Рис. 2. На аксиальной томограмме околоносовых пазух каналы внутренних сонных артерий указаны красными стрелками. на присутствие канала внутренней сонной артерии [1].
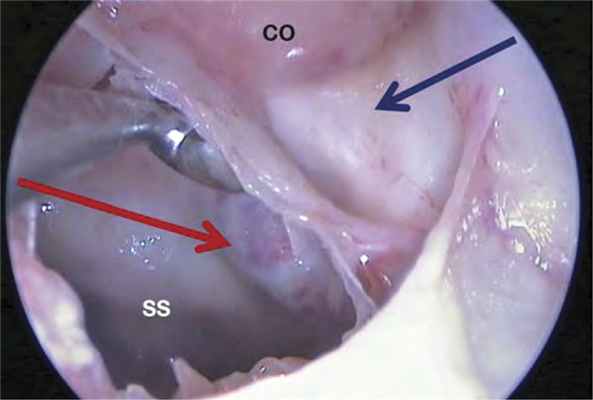
Рис. 3. Левая половина полости носа, анатомический препарат, эндоскоп 0º. Эндофотография наглядно иллюстрирует, к чему могут привести представления о том, что клиновидная пазуха (sinus sphenoidalis — SS) располагается сразу за задней клеткой решетчатого лабиринта (в данном случае сфеноэтмоидальная — CO). При продвижении инструмента в сагиттальном направлении он чаще всего упирается в канал внутренней сонной артерии (отмечен красной стрелкой). Синей стрелкой обозначен канал зрительного нерва. This endophotograph clearly demonstrates the possible consequences of the opinion that the sphenoidalsinus (sinus sphenoidalis, SS) is localized immediately behind the posterior cell of the ethmoidal labyrinth (in the present case, spheno-ethmoidal, SE). As the instrument is driven in the sagittal direction, it most frequently «bumps» against the canal of the internal carotid artery (shown by the red arrow). The blue arrow indicates the optic nerve canal.
Толщина его стенок тоже весьма вариабельна — возможны дегисценции [2]. Ввиду этого у пациентов с подозрением на воспалительный процесс в клиновидной пазухе при наличии гомогенного тотального снижения пневматизации пазухи по данным компьютерной томографии следует обратить внимание на присутствие черепно-мозговых травм в анамнезе. При недиагностированной посттравматической аневризме внутренней сонной артерии последствия операции на клиновидной пазухе могут быть катастрофическими [3].
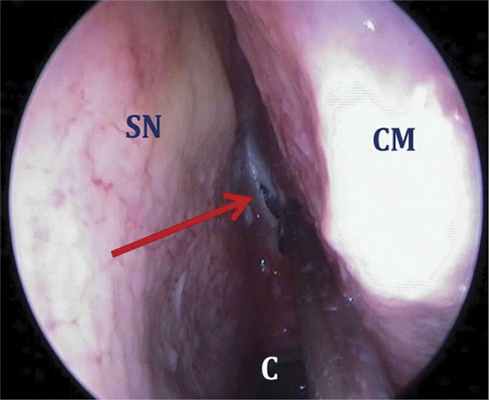
Наиболее простым и относительно безопасным является парасептальный доступ — именно с него рекомендуется начинать освоение хирургических вмешательств на клиновидной пазухе. Для этого необходимо ввести эндоскоп в верхний носовой ход и затем аккуратно сместить элеватором среднюю и верхнюю носовые раковины в целях визуализации естественного соустья клиновидной пазухи (рис. 4). Рис. 4. Левая половина полости носа, анатомический препарат, эндоскоп 0º. Парасептальный доступ к клиновидной пазухе начинают с латеропозиции средней носовой раковины (сoncha nasalis media — CM). Соустье клиновидной пазухи (отмечено красной стрелкой) находится на 10—15 мм выше костного края хоаны (сhoana — С). SN — перегородка носа (septum nasi). The paraseptal approach to the sphenoidal sinus begins from the lateral positioning of the middle turbinated bone (concha nasalis media, CM). Anastomosis of the sphenoidal sinus (indicated by the red arrow) is localized 10—15 mm above the bony edge of the choana (choana, С). The nasal septum (septum nasi, SN). При измененных анатомических соотношениях либо патологическом процессе в сфеноэтмоидальном кармане визуальная идентификация соустья может быть затруднительной. В такой ситуации соустье клиновидной пазухи, которое обычно располагается на 10—15 мм выше верхнего края хоаны, между перегородкой носа и верхней носовой раковиной на границе ее нижней и средней третей, определяется путем пальпации пуговчатым зондом или кюреткой.
Перед тем как приступить к расширению соустья клиновидной пазухи, необходимо приблизить к нему эндоскоп и убедиться в правильном нахождении инструментов. Не следует производить никаких манипуляций в полости клиновидной пазухи, пока не выполнен достаточный и удобный доступ. При осуществляемых вслепую в клиновидной пазухе манипуляциях, осложнившихся развитием интраоперационного кровотечения, на выполнение надлежащего доступа может не хватить времени (рис. 5, 6). Рис. 6. Тот же препарат, то же положение кюретки. Эндоскопическая фотография 30º оптикой после расширения естественного соустья клиновидной пазухи. Ложка указывает на параселлярную часть (сифон) внутренней сонной артерии. ST — турецкое седло (sella turcica), CС — углубление ската. The spoon indicates the paracellular part (siphon) of the internal carotid artery. Turkish saddle (sella turcica, ST). CS — deepening of the sphenoidal bone clivus groove. Рис. 5. Левая половина полости носа, анатомический препарат, эндоскоп 0º. Введенная через нерасширенное соустье клиновидной пазухи кюретка упирается в костный канал внутренней сонной артерии. The curette introduced through the unexpanded anastomosis of the sphenoidal sinus «bumps» against the bony canal of the internal carotid artery.
Расширять естественное соустье клиновидной пазухи удобнее циркулярным (грибовидным) выкусывателем Stammberger (изначально он был разработан именно для этих целей — sphenoid punch), резецируя нижний и медиальный края соустья. Следует помнить, что на 4—7 мм книзу от естественного соустья клиновидной пазухи проходят задние септальные ветви клиновидно-небной артерии (рис. 7). Рис. 7. Правая половина полости носа, силиконизированный анатомический препарат, эндоскоп 0º. Красными стрелками отмечены задние септальные ветви клиновидно-небной артерии, проходящие книзу от естественного соустья клиновидной пазухи (sinus sphenoidalis — SS) из области клиновидно-небного отверстия и кровоснабжающие перегородку носа (septum nasi — SN). Верхняя носовая раковина (сoncha nasalis superior — CS) латерализована элеватором. CM — средняя носовая раковина (сoncha nasalis media), C — верхний край хоаны (choana). Red arrows indicate the posterior septal branches of the spheno-palatine artery passing beneath the natural anastomosis of the sphenoidal sinus (sinus sphenoidalis, SS) from the region of the spheno-palatine foramen and carrying blood to the nasal septum (septum nasi, SN). The upper turbinated bone (concha nasalis superior, CS) lateralized with the use of an elevator. The middle turbinated bone (Concha nasalis media, CM). The upper edge of the choana (choana, C). Ввиду этого при расширении соустья книзу возможно развитие кровотечения, требующего коагуляции. В некоторых случаях при парасептальном доступе может потребоваться резекция верхней носовой раковины для создания более широкого доступа к клиновидной пазухе (рис. 8). Рис. 8. Правая половина полости носа, силиконизированный анатомический препарат, эндоскоп 0º. Для профилактики синехий в клиновидно-решетчатом углублении после сфенотомии в некоторых случаях рекомендуется резецировать верхнюю носовую раковину (сoncha nasalis superior — CS). Средняя носовая раковина (сoncha nasalis media — CM) латерализована элеватором. SN — перегородка носа (septum nasi), S — клиновидная пазуха (sinus sphenoidalis), С — хоана (choana). In certain cases, resection of the upper turbinated bone (concha nasalis superior, CS) is recommended to prevent formation of synechia in the spheno-ethmoidal recess following sphenotomy. The middle turbinated bone (concha nasalis media, CM) is lateralized with the use of an elevator. The nasal septum (septum nasi, SN); sphenoidal sinus (sinus sphenoidalis, S); choana (choana, S).
Вариант строения задних отделов решетчатого лабиринта и клиновидной пазухи представлен на другом анатомическом препарате (рис. 9—12). Рис. 10. Правая половина полости носа, анатомический препарат, эндоскоп 0º. Перфорация перегородки между сфеноэтмоидальной клеткой (СО) и клиновидной пазухой (sinus sphenoidalis — S) производится острой ложкой. NO — зрительный нерв (nervus opticus). Perforation of the septum between the spheno-ethmoidal cell (SC) and the sphenoidal sinus (sinus sphenoidalis, S) is performed with the use of a sharp spoon. Optic nerve (nervus opticus, NO). Рис. 11. Правая половина полости носа, анатомический препарат, эндоскоп 0º. После удаления костной перегородки между сфеноэтмоидальной клеткой (СО) и клиновидной пазухой (sinus sphenoidalis — S) визуализируется канал внутренней сонной артерии (указан стрелкой). The canal of the internal carotid artery is visualized following the removal of the bony bridge between the spheno-ethmoidal cell (SC) and the sphenoidal sinus (sinus sphenoidalis, SS). Рис. 12. Правая половина полости носа, анатомический препарат, эндоскоп 0º. Продолжение диссекции в сагиттальной плоскости и удаление костной перемычки на задней стенке сфеноэтмоидальной клетки (СО) при транс этмоидальном доступе к клиновидной пазухе приводят к вскрытию канала и ранению внутренней сонной артерии (отмечена красной стрелкой). NO — канал зрительного нерва (nervus opticus), S — клиновидная пазуха (sinus sphenoidalis), CO — клетка Оноди (cellula Onodi). Continuation of the dissection of in the sagittal plane and the removal of the bridge at the posterior wall of the spheno-ethmoidal cell in the trans-ethmoidal approach to the sphenoidal sinus result in the opening of the canal and the injury to the internal carotid artery (indicated by the red arrow). The canal of the optic nerve (nervus opticus, NO), sphenoidal sinus (sinus sphenoidalis, S), Onodi cell (cellula Onodi, CO). Рис. 9. Правая половина полости носа, анатомический препарат, эндоскоп 0º. Fig. 9. The right half of the nasal cavity, the anatomical specimen, 0 degree endoscope. Сфеноэтмоидальная клетка решетчатого лабиринта (клетка Оноди). Ложка указывает на канал зрительного нерва (nervus opticus — NO), расположенный на латеральной стенке клетки. Нижнемедиальный отдел клетки представлен полупрозрачной голубоватой костной стенкой, отделяющей сфеноэтмоидальную клетку от клиновидной пазухи (sinus sphenoidalis — S). Стрелками отмечен канал задней решетчатой артерии. The posterior cell of the ethmoidal labyrinth (the Onodi cell). The spoon indicates the optic nerve canal (nervus opticus, NO), located at its lateral wall. The Infero-medial part of the cell is represented by the semi-transparent blueish bone wall separating the spheno-ethmoidal cell from the sphenoidal sinus (sinus sphenoidalis, S). The arrows indicate the canal of the posterior ethmoid artery.
Строение межпазушной перегородки в клиновидной пазухе очень вариабельно, и она практически никогда не делит пазуху на две равные части [4]. Толщина костной перегородки при этом бывает весьма внушительной, отчего следует избегать ее грубого «выламывания» щипцами: линия перелома может перейти на соседние стенки. В реальной интраоперационной ситуации этого делать не рекомендуется. Целесообразнее при двустороннем патологическом процессе произвести вскрытие клиновидной пазухи с другой стороны одним из известных способов, не нарушая целостности межпазушной перегородки.
В реальной клинической ситуации удаление костной балки в области оптико-каротидного углубления опасно и бессмысленно. Толщина костных перемычек в данной области часто превышает толщину кости канала внутренней сонной артерии, и при их удалении (особенно тупым инструментом) линия перелома может перейти на канал артерии (см. рис. 11, 12). Более того, смещение костного отломка способно ранить адвентицию сонной артерии, что может привести к фатальному кровотечению или развитию посттравматической псевдоаневризмы [5].
Клиническая анатомия околоносовых пазух
Околоносовые пазухи представляют собой воздухоносные полости, располагающиеся вокруг полости носа и сообщающиеся с ней через выводные отверстия или протоки.
Имеется четыре пары пазух:
верхнечелюстные,
лобные,
решетчатый лабиринт и
клиновидные (основные).
В клинике различают передние пазухи (верхнечелюстные, лобные и передние и средние решетчатые) и задние (задние ячейки решетчатой кости и клиновидные). Такое подразделение удобно с позиции диагностики, так как передние пазухи открываются в средний носовой ход, а задние - в верхний носовой ход.
Верхнечелюстная пазуха, (она же гайморова) расположенная в теле верхнечелюстной кости, представляет собой пирамиду неправильной формы размером от 15 до20 см3.
Передняя или лицевая стенка пазухи имеет углубление, называемое собачьей ямкой. В этой области обычно производится вскрытие пазухи.
Медиальная стенка является латеральной стенкой полости носа и содержит в области среднего носового хода естественное выводное отверстие. Оно расположено почти под крышей пазухи, что затрудняет отток содержимого и способствует развитию застойных воспалительных процессов.
Верхняя стенка пазухи представляет одновременно нижнюю стенку глазницы. Она достаточно тонкая, часто имеет костные незаращения, что способствует развитию внутриглазничных осложнений.
Нижняя стенка образована альвеолярным отростком верхней челюсти и обычно занимает пространство от второго премоляра до второго моляра. Низкое положение дна пазухи способствует близкому расположению корней зубов к полости пазухи. В некоторых случаях верхушки корней зубов выстоят в просвет пазухи и лишь прикрыты слизистой оболочкой, что может содействовать развитию одонтогенного инфицирования пазухи, попаданию пломбировочного материала в полость пазухи или образованию стойкого перфоративного отверстия при удалении зуба.
Задняя стена пазухи толстая, граничит с клетками решетчатого лабиринта и клиновидной пазухой.
Лобная пазуха находится в толще лобной кости и имеет четыре стенки:
нижнюю глазничную - самую тонкую,
переднюю - самую толстую до 5-8 мм,
заднюю, отделяющую пазуху от передней черепной ямки, и
внутреннюю - перегородку.
Лобная пазуха сообщается с полостью носа при помощи тонкого извилистого канала, который открывается в передний отдел среднего носового хода. Величина пазухи колеблется от 3 до 5 см3, а в 10-15% случаев она может отсутствовать.
Решетчатый лабиринт расположен между глазницей и полостью носа и состоит из 5-20 воздухоносных ячеек, каждая из которых имеет свои выводные отверстия в полость носа. Различают три группы ячеек: передние и средние, открывающиеся в средний носовой ход, и задние, открывающиеся в верхний носовой ход.
Клиновидная, или основная, пазуха расположена в теле клиновидной кости, разделена перегородкой на две половины, имеющие самостоятельный выход в область верхнего носового хода. Вблизи клиновидной пазухи расположены кавернозный синус, сонная артерия, перекрест зрительных нервов, гипофиз. Вследствие этого воспалительный процесс клиновидной пазухи представляет серьезную опасность.
Кровоснабжение околоносовых пазух происходит за счет ветвей наружной и внутренней сонной артерии. Вены верхнечелюстной пазухи образуют многочисленные анастомозы с венами глазницы, носа, синусами твердой мозговой оболочки.
Лимфатические сосуды тесно связаны с сосудами полости носа, сосудами зубов, заглоточными и глубокими шейными лимфоузлами.
Иннервация осуществляется первой и второй ветвями тройничного нерва.
Особенности строения околоносовых пазух в детском возрасте
У новорожденных имеется только две пазухи: верхнечелюстная пазуха и решетчатый лабиринт.
Верхнечелюстная пазуха представляет собой складку слизистой длиной около 1 см у внутреннего угла орбиты, латеральнее, под нижней стенкой глазницы, расположены два ряда зачатков молочных и постоянных зубов. К концу первого года жизни пазуха приобретает округлую форму. К 6-7 годам зубы постепенно занимают свое положение, и пазуха становится многогранной. В раннем детском возрасте ближе всего к пазухе расположен клык, в 6 лет располагаются два премоляра и моляр. К 12 годам объем пазухи увеличивается и топография приближается к норме взрослого человека.
Клетки решетчатого лабиринта у новорожденных находятся в зачаточном состоянии и полностью развиваются к 14-16 годам.
Лобные и клиновидные пазухи у новорожденных отсутствуют и начинают формироваться с 3-4 летнего возраста. Лобные пазухи развиваются из передних клеток решетчатого лабиринта и к 6 летнему возрасту имеют объем около 1 см3. Клиновидные пазухи формируются из клеток решетчатого лабиринта, расположенных в теле клиновидной кости. Окончательное развитие пазух заканчивается к 25-30 годам.
Читайте также:
