Атриовентрикулярный дефект межпредсердной перегородки
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
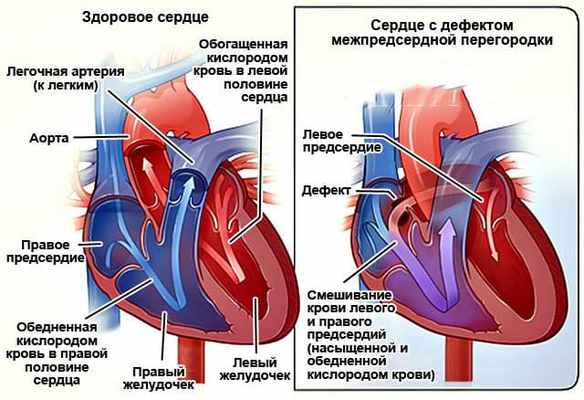
Анатомически этот порок — отсутствие участка перегородок, разделяющих правое и левое предсердия в их нижнем отделе, а желудочки — в их верхнем отделе. Вместо нормального сращения межпредсердной и межжелудочковой перегородок образуется большое общее отверстие между всеми четырьмя камерами сердца. Дело еще осложняется тем, что именно тут находится зона прикрепления к перегородкам предсердно-желудочковых клапанов: в левом — митрального, в правом — трехстворчатого. Крепиться им некуда, и они срастаются друг с другом, образуя общие для обоих желудочков створки. Над ними остается дефект между предсердиями, а под ними — дефект между желудочками. Возникает так называемая «полная форма» АВК .
В отличие от дефектов межжелудочковой перегородки, самостоятельно закрытие АВК не произойдет никогда.
Поговорим вначале о неполной форме порока. Его называют первичным дефектом межпредсердной перегородки потому, что это только большой дефект в ее нижней части. Но к нему присоединяется еще одно внутрисердечное нарушение — «расщепление» передней створки митрального клапана, две половины которой не срастаются между собой (и между ними образуется щель). Возникает недостаточность митрального клапана, т.е. при каждом сокращении через это расщепление часть крови из левого желудочка забрасывается обратно в левое предсердие. То есть, помимо дефекта межпредсердной перегородки, появляется еще одна причина, увеличивающая остаточный объем крови в полостях сердца и нагрузку на все его отделы.
Жалобы и клиническая симптоматика очень похожи на те, которые описаны для изолированных дефектов межпредсердной перегородки, но развиваются они раньше и с большей скоростью. Обычно в возрасте первых 3-6 месяцев жизни уже есть прямые показания к хирургической операции. Некоторые больные попадают к хирургам уже вполне взрослыми, но вероятность того, что они будут страдать нарушениями ритма даже после полного устранения дефекта, достаточно высока.
С полной формой порока дело обстоит сложнее. Имеется несколько составляющих: дефект межпредесердной перегородки и дефект межжелудочковой перегородки, сливающиеся в одно огромное отверстие, и одно общее для обоих желудочков клапанное кольцо, регулирующееся двумя большими общими створками. Все отделы сердца работают с огромной перегрузкой, постоянно увеличенным объемом крови. Особенно оказывается переполненным малый круг. Давление в нем, естественно, повышается и, как и при больших ДМЖП , опасность быстрого развития необратимых изменений легочных сосудов очень высока.
Клинически порок протекает тяжело. Симптомы сердечной недостаточности появляются уже в первые месяцы жизни, и состояние ребенка требует постоянной лекарственной поддержки. Сердце быстро увеличивается в размерах — все его четыре камеры перегружены и с трудом справляются с работой. Ребенок очень болен, плохо ест и развивается, постоянно «подхватывает» простудные заболевания, часто заканчивающиеся воспалением легких. Состояние не критическое, но очень опасное. Операция необходима вскоре после точного установления диагноза.
При наличии условий для хирургического лечения можно устранить порок одномоментно в первые месяцы жизни, а если таких условий нет, можно разбить лечение на два этапа, т.е. вначале сузить легочную артерию (как при ДМЖП ), а через несколько месяцев сделать радикальную операцию.
Суть коррекции порока состоит вот в чем. В условиях «открытого сердца» рассекают общие створки клапана пополам, чтобы создать два отдельных входа в правый и левый желудочки. Затем с помощью заплаты закрывают дефект межжелудочковой перегородки. К этой заплате пришивают рассеченные ранее части общих створок, создавая тем самым правое и левое предсердно-желудочковые отверстия. Затем, отдельной заплатой закрывают межпредсердную часть бывшего дефекта.
Однако… Вечное это «однако» в медицине… Когда хирург работает на створках клапана, которые особенно у маленьких детей представляют собой тончайшие прозрачные лепестки, то любой, даже самый тонкий материал для швов, оказывается слишком грубым. Кроме того, ребенок будет расти, а сердце — и его клапанные отверстия — увеличиваться по мере роста. Поэтому, чем раньше сделана операция, тем более вероятно, что когда-нибудь его атрио-вентрикулярные клапаны, особенно митральный, будут работать несовершенно, т.е. появится их недостаточность. Это может произойти даже после идеально сделанной первой операции. В какой-то момент подростковой или уже взрослой жизни может быть поставлен вопрос об устранении недостаточности хирургическим путем: пластикой или протезированием клапана. Но это, если и будет, то гораздо позже. Здесь мы хотим подчеркнуть, что ребенка, удачно оперированного по поводу полной формы АВК надо регулярно показывать кардиологу и следить за функцией его клапанов, которая с годами может меняться.
Это совсем не означает, что нужно ограждать ребенка от физических нагрузок и внушать ему, что у него больное сердце, ни в коем случае. Но заниматься, например, большим спортом, который сегодня подразумевает нагрузки на грани возможностей здорового человека, ему, наверное, все-таки не стоит. Впрочем, наблюдение за ним грамотным детским кардиологом является залогом того, что все будет сделано вовремя.
Один из создателей кардиохирургии доктор Джон Кирклин однажды сказал: «По-моему, это самая красивая операция из всех, что делаются по поводу врожденных пороков сердца». И пусть она будет для вашего ребенка не только самой красивой, но и самой удачной.
Дефект межпредсердной перегородки (ДМПП)
Дефект межпредсердной перегородки (ДМПП) – отверстие в межпредсердной перегородке, приводящее к шунтированию слева направо и перегрузке объемом правого предсердия и правого желудочка. Дети редко симптоматические, но долгосрочные осложнения после 20 лет включают легочную гипертензию, сердечную недостаточность и аритмии. Взрослые и, реже, подростки могут страдать от непереносимости физических нагрузок, одышки, усталости и аритмий. Мягкий мезосистолический шум у верхнего левого края грудины с резким и постоянно раздвоенным 2-м тоном сердца (S2) является распространенным явлением. Диагноз устанавливают с помощью эхокардиографии. Лечение состоит из применения транскатетерного устройства для закрытия или хирургического вмешательства.
Дефекты межпредсердной перегородки составляют примерно 6–10% случаев врожденных пороков сердца. Большинство случаев отдельные и спорадические, но некоторые являются частью генетического синдрома (например, мутации хромосомы 5, синдрома Холта – Орэма). Сочетание дефекта межпредсердной перегородки и нарушение атриовентрикулярной проводимости Атриовентрикулярная блокада Атриовентрикулярная (АВ) блокада – частичное или полное прерывание проведения импульса от предсердий к желудочкам. Наиболее частой причиной является идиопатический фиброз или склероз проводящей. Прочитайте дополнительные сведения NKX2-5.
Классификация
ДМПП можно классифицировать по местоположению:
Ostium secundum - дефект в овальной ямке – в центре (или средней) части межпредсердной перегородки
Венозный синус - дефект, который расположен на задней стороне перегородки, вблизи верхней или нижней полой вены, часто связан с аномальным возвратом из правой верхней или нижней легочной вены в правое предсердие или полую вену
Патофизиология РАС
Нормальная циркуляция с репрезентативным правым и левым сердечным давлением (в мм.рт.ст.)
Репрезентативная сатурация O2 правых отделов сердца = 75%; репрезентативная сатурация O2 левых отделов сердца = 95%. Давление в предсердиях среднее.
АО = аорта; IVC = нижняя полая вена; LA = левое предсердие, LV = левый желудочек; PA = легочная артерия; PV = легочные вены; RА = правое предсердие; RV = правый желудочек; SVC = верхняя полая вена.
При дефекте межпредсердной перегородки изначально происходит шунтирование слева направо (см. рисунок Дефект межпредсердной перегородки [Atrial septal defect] Дефект межпредсердной перегородки ). Некоторые небольшие ДМПП часто представляют собой просто растянутое овальное отверстие, спонтанно закрывающееся в течение первых нескольких лет жизни. Постоянные умеренные-большие ДМПП приводят к развитию значительных шунтов, что в свою очередь приводит к перегрузке объемом правого предсердия и правого желудочка. Если эти большие шунты не устранены, они могут привести к гипертензии в легочной артерии, повышенному легочному сосудистому сопротивлению и гипертрофии правого желудочка к тому времени, когда люди достигнут возраста 30-ти или 40-ка лет. Также могут возникнуть предсердные аритмии, такие как суправентрикулярная тахикардия Пароксизмальная суправентрикулярная тахикардия (СВТ), включая синдром Вольфа-Паркинсона- Уайта В возникновении наджелудочковых тахикардий по механизму риентри (НЖТ) участвуют электрические проводящие пути, расположенные выше бифуркации пучка Гиса. У пациентов возникают эпизоды внезапного. Прочитайте дополнительные сведения (СВТ), трепетание предсердий Трепетание предсердий Трепетание предсердий – быстрый регулярный предсердный ритм, обусловленный циркуляцией предсердного возбуждения макрориентри. Симптомы включают: перебои в работе сердца и иногда – слабость. Прочитайте дополнительные сведения или фибрилляции предсердий Фибрилляция предсердий Фибрилляция предсердий – это быстрый нерегулярный предсердный ритм. Симптомы включают: перебои в работе сердца и иногда – слабость, снижение толерантности к физической нагрузке, одышку, пресинкопальные. Прочитайте дополнительные сведения . Наличие предсердного шунта, даже если сброс крови идёт преимущественно слева направо, может быть связано с парадоксальной эмболией по причине имеющегося также транзиторного шунта справа налево. В конечном счете, повышение давления и сосудистого сопротивления в легочной артерии может привести к двунаправленному шунтированию предсердий с цианозом ( синдром Эйзенменгера Синдром Эйзенменгера Синдром Эйзенменгера является осложнением невылеченных больших интракардиальных шунтов слева-направо или шунтов от аорты к легочной артерии. Повышенное сопротивление легких может развиваться. Прочитайте дополнительные сведения ) во время зрелого возраста (чаще всего в возрасте старше 40 лет).
Дефект межпредсердной перегородки
Легочноый кровоток и объем правого предсердия (ПП) и правого желудочка (ПЖ) увеличиваются. (П римечание : внутрисердечное давление, как правило, остается в пределах нормы в течение всего детства). При большом дефекте давление в правом и левом предсердиях равное. АО = аорта; IVC = нижняя полая вена; LA = левое предсердие, LV = левый желудочек; PA = легочная артерия; PV = легочные вены; RА = правое предсердие; RV = правый желудочек; SVC = верхняя полая вена.
Симптомы и признаки РАС
Большинство случаев, у пациентов с дефектом предсердной перегородки малого или среднего размера, протекают бессимптомно. Даже значительный дефект межпредсердной перегородки у маленьких детей может протекать бессимптомно. Значительные шунты могут вызвать медленный набор веса в раннем детстве, непереносимость физической нагрузки, одышку при физической нагрузке, усталость и/или учащенное сердцебиение у старших пациентов. Прохождение микроэмболов из венозного русла через ДМПП (парадоксальная эмболия), часто связанное с аритмиями, может привести к церебральным или системным тромбоэмболическим явлениям, таким как инсульт. Редко, если дефект межпредсердной перегородки не был диагностирован и присутствовал без лечения на протяжении десятилетий, развивается синдром Эйзенменгера Синдром Эйзенменгера Синдром Эйзенменгера является осложнением невылеченных больших интракардиальных шунтов слева-направо или шунтов от аорты к легочной артерии. Повышенное сопротивление легких может развиваться. Прочитайте дополнительные сведения .
У детей аускультация обычно выявляет мезосистолический (систолического изгнания) шум класса 2–3/6 (см. таблицу Степень выраженности сердечного шума [Heart Murmur Intensity] Интенсивность шумов сердца ) и широко раздвоенный, фиксированный S2 в верхней части левого края грудины. Большой предсердный шунт слева направо может создавать диастолический шум низкой тональности (из-за повышенного тока через трехстворчатый клапан) по нижнему краю грудины. Эти отклонения могут отсутствовать у детей, даже имеющих большой дефект. Может выявляться заметный правожелудочковый сердечный импульс, проявляющийся как парастернальный спад или подъем.
Диагностика РАС
Рентгенография грудной клетки и ЭКГ
Диагноз дефект межпредсердной перегородки предполагают при кардиологическом обследовании, рентгене грудной клетки, ЭКГ и подтверждают двухмерной эхокардиографией с цветным потоком и доплеровским исследованием.
Если присутсвует значительный шунт, ЭКГ выявляет отклонение электрической оси сердца вправо, гипертрофию правого желудочка или задержку желудочковой проводимости (rSR ′ -паттерн в V1 с высоким R ′ ). Рентгенограмма органов грудной клетки выявляет кардиомегалию с расширением правого предсердия и правого желудочка, заметный основной сегмент легочной артерии и увеличение легочного сосудистого рисунка.
С помощью эхокардиографии возможно подтвердить наличие ДМПП, определить анатомическое расположение и размер дефекта, а также оценить степень перегрузки объемом правого предсердия и правого желудочка.
Катетеризация сердца требуется редко, если не планируется транскатетерное закрытие дефекта.
Лечение РАС
Наблюдение, транскатетерное закрытие или хирургическое вмешательство
Большинство малых ( < 3 мм), центрально расположенных дефектов межпредсердной перегородки закрываются самопроизвольно; многие дефекты размером 3–8 мм самопроизвольно закрываются к 3 годам. Эти дефекты, вероятно, представляют собой растянутость овального отверстия, а не истинные secundum ДМПП. ДМПП ostium primum и венозный синус спонтанно не закрываются.
Дети с бессимптомным проявлением с небольшим шунтом требуют только наблюдения и периодической эхокардиографии (обычно примерно каждые 3–5 лет). Хотя эти дети, теоретически, имеют риск развития парадоксальной системной эмболии, это событие редко встречается в детском возрасте. Таким образом, закрытие небольшого гемодинамически незначительного дефекта не является стандартной практикой.
Умеренно-большие ДПММ (признаки перегрузки объемом правого желудочка по данным эхокардиографии) должны быть закрыты, как правило, в возрасте 2–6 лет. Более раннее восстановление может рассматриваться для детей с хроническими заболеваниями легких. Транскатетерное закрытие с помощью различных коммерческих устройств (например, септальные окклюдеры Amplatzer ® или Gore HELEX ® ) допустимо в 85-90% случаев, и предпочтительно, если имеются соответствующие анатомические характеристики, такие как адекватные края ткани перегородки и расстояние от жизненно важных структур (например, корня аорты, легочных вен, трикуспидального кольца) ( 1 Справочные материалы по лечению Дефект межпредсердной перегородки (ДМПП) – отверстие в межпредсердной перегородке, приводящее к шунтированию слева направо и перегрузке объемом правого предсердия и правого желудочка. Дети редко. Прочитайте дополнительные сведения ). В противном случае, показано хирургическое вмешательство. Дефекты венозный синус и ostium primum (тип атриовентрикулярной перегородки) не поддаются закрытию с использованием устройств. Если ДМПП устраняют в детстве, периоперационная смертность приближается к нулю, а длительная выживаемость – к таковой в общей популяции.
Профилактика эндокардита Профилактика Инфекционный эндокардит (ИЭ) – инфекция эндокарда, обычно бактериальная (чаще стрептококковая или стафилококковая) либо грибковая. Он может проявляться лихорадкой, шумами в сердце, петехиями. Прочитайте дополнительные сведенияСправочные материалы по лечению
Основные положения
Дефект межпредсердной перегородки (ДМПП) – отверстие в одной из нескольких частей межпредсердной перегородки, приводящее к шунтированию крови слева направо.
ДМПП могут пропускать эмболы из вен в системное кровообращение (парадоксальная эмболизация), приводящие к артериальной окклюзии (например, инсульт).
Аускультация обычно выявляет мезосистолический шум класса 2–3/6, резко разделенный, фиксированный S2; эти признаки могут отсутствовать у младенцев.
Умеренно-большие ДМПП должны быть закрыты, как правило, в возрасте 2–6 лет, используя при возможности транскатетерное устройство.
Дополнительная информация
Ниже следуют некоторые англоязычные ресурсы, которые могут быть информативными. Обратите внимание, что The Manual не несет ответственности за содержание этих ресурсов.
Американская ассоциация сердца: Распространенные пороки сердца: предоставляет обзор распространенных врожденных пороков сердца для родителей и опекунов
Американская ассоциация сердца: Инфекционный эндокардит: предоставляет для пациентов и медицинских работников обзор информации, касающейся инфекционного эндокардита, в том числе профилактическое использование антибиотиков
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Краткий обзор врожденных сердечно-сосудистых аномалий (Overview of Congenital Cardiovascular Anomalies)
Дефект межпредсердной перегородки
Дефект межпредсердной перегородки – это отверстие в межпредсердной перегородке, через которое кровь поступает из левого в правое предсердие.
Дефекты по своему расположению и формированию подразделяются на первичные, вторичные дефекты межпредсердной перегородки и дефекты венозного синуса.
Дефекты могут иметь различную форму и размеры (вплоть до полного отсутствия перегородки и формирования единого предсердия), могут быть единичными и множественными, могут быть единственным пороком сердца, а могут входить в состав более сложных пороков сердца (открытый AV-канал, аномальный дренаж легочных вен и т.д.).
Причины дефекта межпредсердной перегородки
В основе формирования дефекта межпредсердной перегородки лежит нарушение развития первичной или вторичной перегородки в эмбриональном периоде.
- Первичный дефект располагается в нижней части межпредсердной перегородки рядом с фиброзными кольцами атриовентрикулярных клапанов (митрального и трехстворчатого), по сути его нижним краем является само фиброзное кольцо.
- Вторичный дефект располагается в центральной части межпредсердной перегородки, и все его края представлены самой перегородкой.
- Дефект венозного синуса – это дефект, локализующийся в верхней части межпредсердной перегородки. Данному пороку часто сопутствует аномальный дренаж лёгочных вен (часть лёгочных вен впадает не в левое предсердие, а в верхнюю полую вену).
Гемодинамика
Cмысл порока заключается в сбросе артериальной крови из большого круга кровообращения (левого предсердия) в малый круг кровообращения (правое предсердие), что приводит к перегрузке малого круга кровообращения избыточным объемом крови с поражением, в первую очередь, легких. Крайней формой поражения является формирование легочной гипертензии (высокого давления в сосудах легких). Легочная гипертензия при дефекте межпредсердной перегородки носит злокачественный характер, приводя к тяжелой сердечной недостаточности и гибели пациента.
Симптомы
Первые симптомы заболевания возникают в виде одышки при физической нагрузке, частых простуд, ощущения перебоев в работе сердца. При этом симптоматика разнообразная и зависит от локализации и размера дефекта, сочетания его с другими пороками сердца. Дефекты малого размера не имеют характерной клинической картины. Жалобы пациенты активно не предъявляют, физическая активность их не ограничена - порок обнаруживается случайно. При больших, гемодинамически значимых дефектах у пациентов появляются одышка, повышенная утомляемость, непереносимость физической нагрузки. После физических упражнений возможно возникновение кашля, сопровождающегося иногда кровохарканьем. Для таких пациентов характерны частые пневмонии, бронхиты.
Диагностика
- Осмотр пациента с аускультацией (выслушиванием) сердца выявляет шумы в сердце.
- ЭКГ выявляет гипертрофию миокарда правого желудочка, блокаду правой ножки пучка Гиса, аритмии разной степени тяжести, резкое отклонение электрической оси сердца влево.
- Рентгенография органов грудной клетки выявляет расширение ствола легочной артерии, увеличение сердца, усиление лёгочного рисунка.
- Трансторакальная эхокардиография позволяет не только визуализировать дефект межпредсердной перегородки и уточнить его характер (первичный, вторичный, дефект венозного синуса), но также оценить направление сброса крови через дефект и его гемодинамическую значимость (Qp/Qs).
- Чреспищеводная эхокардиография у взрослых позволяет получить детальную информацию о краях дефекта, что важно для выбора метода оперативного лечения.
- Зондирование камер сердца и атриография используется при недостаточной информации от вышеописанных методов исследования или как часть уже оперативного лечения.
Показания к операции на дефект межпредсердной перегородки
Принятие решения об оперативном лечении зависит от размера дефекта, его гемодинамических характеристик (объем и направление сброса крови через дефект), наличия и величины легочной гипертензии, возраста пациента, наличия сопутствующей патологии и т.д. Решение о целесообразности оперативного лечения принимается совместно лечащим кардиологом, кардиохирургом, врачами других специальностей (при необходимости).
Лечение дефекта межпредсердной перегородки
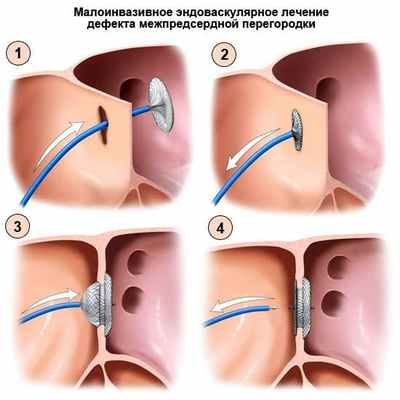
На данный момент существует два вида оперативного лечения:
- 1. Операция на открытом сердце в условиях искусственного кровообращения с ушиванием дефекта или его пластикой заплатой из перикарда.
- 2. Устранение дефекта межпредсердной перегородки с использованием специальных устройств (окклюдеров) в условиях рентгеноперационной через проколы артерий без стернотомии.
- Необходимо понимать, что не каждый дефект может быть устранен оперативным путем, существуют противопоказания к операции (дефекты малого диаметра, тяжелая легочная гипертензия, право-левый сброс через дефект), и не каждый дефект может быть устранен с использованием оккклюдеров (сочетание дефекта с аномальным дренажом легочных вен, первичные дефекты с отсутствующим нижним краем, дефекты большого размера, сочетание дефекта с другой
- патологией сердца являются показанием к открытой операции).
- Более подробно о конкретном случае заболевания, показаниях и противопоказаниях можно узнать в процессе консультации сердечно-сосудистого хирурга (на амбулаторном приеме).
Оформите заявку на сайте, мы свяжемся с вами в ближайшее время и ответим на все интересующие вопросы.
Атриовентрикулярный дефект межпредсердной перегородки
(Дефект атриовентрикулярного канала; дефект закладки эндокарда)
, MD, Children's Hospital of Pittsburgh of the University of Pittsburgh School of Medicine
- Полный АВ-дефект перегородки
- Транзиторный атриовентрикулярный дефект перегородки
- Частичный дефект АВ перегородки
- Несбалансированная форма атриовентрикулярного септального дефекта (АВСД)
- Клинические проявления
- Диагностика
- Лечение
- Основные положения
- Дополнительная информация
Атриовентрикулярный (АВ) дефект перегородки состоит из дефекта межпредсердной перегородки типа ostium primum с общим атриовентрикулярным клапаном, с ассоциированным впускным (типа атриовентрикулярной перегородки) дефектом межжелудочковой перегородки (ДМЖП). Эти дефекты являются результатом недоразвития эндокардиальных валиков. Пациенты без компонентов дефекта межжелудочковой перегородки или небольшим дефектом межжелудочковой перегородки и удовлетворительной функцией атриовентрикулярного клапана могут быть бессимптомными. При наличии большого компонента или значительной клапанной атриовентрикулярной регургитации пациенты часто имеют признаки сердечной недостаточности, включая одышку при кормлении, сниженный рост, тахипноэ и повышенное потоотделение. Распространенными являются шумы в сердце, тахипноэ, тахикардия и гепатомегалия. Диагноз устанавливают с помощью эхокардиографии. Лечение – хирургическое восстановление всех дефектов, кроме самых маленьких.
Дефект предсердно-желудочковой (ПЖ) перегородки является причиной порядка 5% врожденных аномалий сердца. В прошлом эту аномалию называли по-разному, например, дефект АВ-канала или дефект эндокардиальной подушки. «Дефект АВ перегородки» обычно считается предпочтительным названием, поскольку АВ перегородка (септальная структура, отделяющая левый желудочек от правого предсердия) отсутствует при всех формах этого порока.
Дефект АВ перегородки может быть:
Полный, с большим (неограниченным) входным отверстием дефекта межжелудочковой перегородки
Промежуточный, с небольшим или средним размером (ограничительным) дефекта межжелудочковой перегородки
Частичный, без дефекта атриовентрикулярной перегородки
У большинства пациентов с полной формой имеется синдром Дауна Синдром Дауна (трисомия 21) Синдром Дауна является аномалией 21-й хромосомы, может проявляться нарушением умственного развития, микроцефалией, небольшим ростом и характерным внешним видом. Диагноз предполагают на основании. Прочитайте дополнительные сведенияПолный АВ-дефект перегородки
Если не устранить полный AV-дефект перегородки, то со временем увеличение легочного кровотока, давления в легочной артерии и сопротивление сосудов легких могут привести к обратному току крови через шунт с последующим цианозом и развитием синдрома Эйзенменгера Синдром Эйзенменгера Синдром Эйзенменгера является осложнением невылеченных больших интракардиальных шунтов слева-направо или шунтов от аорты к легочной артерии. Повышенное сопротивление легких может развиваться. Прочитайте дополнительные сведения .
Атриовентрикулярной дефект межпредсердной перегородки (полная форма)
Легочный кровоток, объем всех камер и часто легочное сосудистое сопротивление. Давление в предсердиях среднее.
АО = аорта; IVC = нижняя полая вена; LA = левое предсердие, LV = левый желудочек; PA = легочная артерия; PV = легочные вены; RА = правое предсердие; RV = правый желудочек; SVC = верхняя полая вена.
Транзиторный атриовентрикулярный дефект перегородки
Частичный дефект АВ перегородки
Частичный атриовентрикулярный дефект перегородки заключается в наличии первичного дефекта межпредсердной перегородки и в разделении общего AV-клапана на 2 отдельных AV-створки, что приводит к так называемой щели в митральном клапане (левое AV-отверстие). Межжелудочковая перегородка является интактной. Гемодинамические нарушения подобны таковым при вторичном дефекте межпредсердной перегородки Дефект межпредсердной перегородки (ДМПП) Дефект межпредсердной перегородки (ДМПП) – отверстие в межпредсердной перегородке, приводящее к шунтированию слева направо и перегрузке объемом правого предсердия и правого желудочка. Дети редко. Прочитайте дополнительные сведения (например, лево-правый шунт на уровне предсердия, увеличение правых камер сердца, увеличение легочного кровотока), дополнительно обнаруживаются различные степени регургитации AV клапана.
Несбалансированная форма атриовентрикулярного септального дефекта (АВСД)
В подгруппе пациентов общий АВ клапан расположен ближе к одному из желудочков, чем к другому. Это состояние, называемое несбалансированым дефектом АВ перегородки, развивается в результате того, что один желудочек принимает большой поток крови, а второй желудочек отстает в развитии.
Симптомы и признаки дефекта атриовентрикулярной перегородки
Полный атриовентрикулярный дефект межпредсердной перегородки с большим шунтом слева направо вызывает признаки сердечной недостаточности Сердечная недостаточность Врожденный порок сердца является наиболее распространенной врожденной аномалией, которая возникает у почти 1% живорожденных ( 1). Среди врожденных дефектов врожденный порок сердца является ведущей. Прочитайте дополнительные сведения (например, учащенное дыхание, одышка при кормлении, плохая прибавка в весе, потоотделение) к возрасту 4–6 недель. Легочная обструктивная болезнь сосудов ( синдром Эйзенменгера Синдром Эйзенменгера Синдром Эйзенменгера является осложнением невылеченных больших интракардиальных шунтов слева-направо или шунтов от аорты к легочной артерии. Повышенное сопротивление легких может развиваться. Прочитайте дополнительные сведения ) обычно является поздним осложнением, но может возникнуть раньше, особенно у детей с синдромом Дауна Синдром Дауна (трисомия 21) Синдром Дауна является аномалией 21-й хромосомы, может проявляться нарушением умственного развития, микроцефалией, небольшим ростом и характерным внешним видом. Диагноз предполагают на основании. Прочитайте дополнительные сведения
Частичные атриовентрикулярные дефекты перегородки, как правило, не вызывают симптомов в детстве, если регургитация левого АВ клапана незначительна или отсутствует. Тем не менее, симптомы (например, непереносимость физических нагрузок, усталость, сердцебиение) могут развиться в подростковом или раннем взрослом возрасте. У младенцев с умеренной или тяжелой регургитацией левого атриовентрикулярного клапана часто наблюдаются признаки сердечной недостаточности. Пациенты с транзиторными атриовентрикулярными дефектами перегородки могут иметь признаки сердечной недостаточности, если дефект межжелудочковой перегородки имеет умеренно рестриктивную форму с высоким кровотоком, или могут не иметь симптомов, если дефект межжелудочковой перегородки имеет высоко рестриктивную форму (малый по размеру).
При объективном обследовании детей с полным атриовентрикулярным септальным дефектом обнаруживается активный прекордиум из-за перегрузки правого желудочка давлением и объемом; единичный, усиленный 2-й тон сердца (S2) из-за легочной гипертензии; систолический шум класса 2–3/6; и иногда диастолический шум на верхушке и в нижней части левого края грудины (см. таблицу Степень выраженности сердечного шума [Heart Murmur Intensity] Интенсивность шумов сердца ). У пациентов с постоянно повышенной резистентностью легочных сосудов, особенно у пациентов с синдромом Дауна, шумы могут отсутствовать, но будет выражен усиленный единичный S2.
Большинство детей с частичными дефектами имеют результаты обследования, сходные с пациентами с вторичным аутизмом Дефект межпредсердной перегородки (ДМПП) Дефект межпредсердной перегородки (ДМПП) – отверстие в межпредсердной перегородке, приводящее к шунтированию слева направо и перегрузке объемом правого предсердия и правого желудочка. Дети редко. Прочитайте дополнительные сведения , имеют широкое расщепление S2 и мезосистолический шум (например, систолического выброса), который слышен в верхнем левом крае грудины. Мезодиастолический шум может определяться по нижнему левому краю грудины при большом шунте предсердия. Расщелины в левом АВ клапане приводят к появлению дующего апикального систолического шума митральной регургитации.
Атриовентрикулярный дефект межпредсердной перегородки


- НИО хирургии аорты, коронарных и периферических артерий
- НИО новых хирургических технологий
- НИО хирургической аритмологии
- НИО эндоваскулярной хирургии
- НИО сосудистой и гибридной хирургии
- НИО онкологии и радиотерапии
- НИО ангионеврологии и нейрохирургии
- НИО анестезиологии и реаниматологии
- НИО лучевой и инструментальной диагностики
- Состав совета по защите докторских и кандидатских диссертаций
- Требования к соискателям
- Соискатели
- Апелляции
- ГОСТ по оформлению диссертации и автореферата
- Контакты совета
- Генеральный директор Центра
- Руководство Центра
- Миссия
- История
- Мероприятия
- Фотопроекты
- Истории пациентов
- Нормативные документы
- Структура отдела
- Организационно-методическая работа с регионами
- Развитие телемедицинских технологий
- Кадровая политика и повышение квалификации
- Публичный отчет
- Устав и регистрационные документы
- Лицензии
- Публичный отчет
- Сведения о медицинских работниках
- План развития Центра
- Политика обработки персональных данных
- Охрана труда
- Политика в области охраны труда
- Противодействие коррупции
- Учетная политика
Это группа врожденных пороков сердца, которая характеризуется отсутствием так называемой промежуточной перегородки, разделяющей АВ клапаны на 2 части и образующея верхнюю часть межжелудочковой перегородки и нижнюю часть межпредсердной перегородки.
Таким образом, оба предсердия сообщаются с желудочками через единственный общий клапан, над которым остается дефект между предсердиями, а под ними - дефект между желудочками. Возникает так называемая «полная форма» АВК. При наличии небольшого межжелудочкового дефекта, порок может принимать более «благоприятную» промежуточную форму, а при отсутствии последнего, клапаны условно разделяются на правую и левую порции, тогда порок приобретает «неполную» форму.
Самостоятельно АВК закрыться не может. В 13-18% случаев АВК комбинируется с другой патологией сердца (тетрада Фалло, атрезия лёгочной артерии, коарктация аорты и т.п.).
Симптомы АВК
При АВК сердце ребенка быстро увеличивается в размерах - все 4 камеры перегружены объемами крови, что приводит к ранней легочной гипертензии. Симптомы порока появляются уже в первые месяцы жизни ребенка. К ним относятся:
- быстрая утомляемость при кормлении;
- повышенная потливость;
- одышка;
- плохой аппетит;
- замедленное физическое развитие;
- подверженность частым респираторным заболеваниям, которые заканчиваются воспалением легких.
Лечение АВК
Для купирования явлений сердечной недостаточности назначается медикаментозное лечение. При полной форме АВК быстро развиваются изменения в легочных сосудах, поэтому показано раннее оперативное вмешательство.
Операция выполняется через срединный доступ, т.е. через рассечение грудной клетки. Суть вмешательства состоит в закрытии дефектов перегородок с одномоментным разделением общего клапана для создания отдельных входов в правый и левый желудочки.
С помощью заплаты хирург закрывает дефект межжелудочковой перегородки, затем пришивает к заплате разделенные части створок, создавая таким образом равноценные правый и левый предсердно-желудочковые клапаны. Далее с помощью отдельной заплаты хирург закрывает межпредсердную часть дефекта.
После операции ребенку необходимо регулярно наблюдаться у кардиолога и соблюдать все предписания врача.
Читайте также:
- Синдром Альстрема - глухота, дегенерация сетчатки, ожирение, сахарный диабет
- Сферический мешочек. Перепончатые полукружные протоки. Вестибулярный анализатор.
- Оксиметрия. Парамагнитный кислородный анализатор
- Генетическая гетерогенность: аллельная и локусная
- МРТ-артрограмма при повреждении лучевой коллатеральной связки