Бешенство. Возбудитель и эпидемиология бешенства
Добавил пользователь Алексей Ф. Обновлено: 29.01.2026
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных. Распространяясь по нервным волокнам, вирус бешенства вначале повышает их возбудимость, а затем вызывает развитие параличей. Проникая в ткани спинного и головного мозга вирус вызывает грубые нарушения в работе ЦНС, клинически проявляющиеся различными фобиями, приступами агрессивного возбуждения, галлюцинаторным синдромом. Бешенство до сих пор остается неизлечимым заболеванием. По этой причине трудно переоценить значение профилактической антирабической вакцинации, проводимой пациенту в случае укуса животного.
Бешенство
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Характеристика возбудителя
Бешенство вызывает РНК-содержащий рабдовирус, имеющий пулевидную форму и обладающий двумя специфическими антигенами: растворимый AgS и поверхностный AgV&. В процессе репликации вирус способствует возникновению в нейронах специфических включений – эозинофильных телец Бабеша-Негри. Вирус бешенства довольно устойчив к охлаждению и замораживанию, но легко инактивируется при кипячении, воздействии ультрафиолетового излучения, а также дезинфекции различными химическими реагентами (лизол, хлорамин, карбоновая кислота, сулема и др.).
Люди обладают ограниченной естественной восприимчивостью к бешенству, вероятность развития инфекции в случае заражения зависит от локализации укуса и глубины повреждения и колеблется в пределах от 23% случаев при укусах конечностей (проксимальных отделов) до 90% в случае укуса в лицо и шею. В трети случаев заражение происходит при укусе диких животный, в остальных случаях виновниками поражения человека бешенством являются домашние животные и скот. В случае своевременного обращения за медицинской помощью и проведения профилактических мероприятий в полней мере бешенство у инфицированных лиц не развивается.
Патогенез бешенства
Вирус бешенства проникает в организм через поврежденную кожу и распространяется по волокнам нервных клеток, к которым имеет выраженную тропность. Кроме того, возможно распространение вируса по организму с током крови и лимфы. Основную роль в патогенезе заболевания играет способность вируса связывать рецепторы ацетилхолина нервных клеток и повышать рефлекторную возбудимость, а в последующем - вызывать параличи. Проникновение вируса в клетки головного и спинного мозга приводят к грубым органическим и функциональным нарушениям работы ЦНС. У больных развиваются кровоизлияния и отек головного мозга, некроз и дегенерация его ткани.
В патологический процесс вовлекаются клетки коры полушарий, мозжечка, зрительного бугра и подбугорной области, а также ядра черепно-мозговых нервов. Внутри нейронов головного мозга при микроскопии отмечаются эозинофильные образования (тельца Бабеша-Негри). Патологическое перерождение клеток ведет к функциональным расстройствам органов и систем ввиду нарушения иннервации. Из центральной нервной системы вирус распространяется в другие органы и ткани (легкие, почки, печень и железы внутренней секреции и др.). Попадание его в слюнные железы ведет к выделению возбудителя со слюной.
Симптомы бешенства
Инкубационный период бешенство может составлять от пары недель при локализации укуса на лице или шее до нескольких месяцев (1-3) при внедрении возбудителя в области конечностей. В редких случаях инкубационный период затягивался до года.
Бешенство протекает с последовательной сменой трех периодов. В начальном периоде (депрессии) отмечается постепенное изменение поведение больного. В редких случаях депрессии предшествует общее недомогание, субфебрилитет, боль в области ворот инфекции (как правило, уже зажившей к началу заболевания раны). Иногда (крайне редко) место внедрения возбудителя вновь воспаляется. Обычно в этом периоде клиника ограничивается проявлениями со стороны центральной нервной системы (головные боли, расстройства сна, потеря аппетита) и психики (апатия, подавленность, раздражительность, угнетенность и приступы страха). Иногда больные могут ощущать дискомфорт в груди (стеснение), страдать расстройством пищеварения (обычно запорами).
Разгар заболевания (стадия возбуждения) наступает на 2-3 день после появления первых признаков депрессии, характеризуется развитием различных фобий: боязни воды, воздуха, звуков и света. Гидрофобия – боязнь воды – мешает больным пить. Характерное поведение – при протягивании стакана с водой, больной с радостью его берет, но попытка выпить жидкость вызывает приступ парализующего страха, приостановку дыхания и больной бросает стакан. Однако не всегда бешенство сопровождается гидрофобией, что может затруднять диагностику. При прогрессировании заболевания больные страдают от сильной жажды, но ввиду сформировавшегося рефлекса даже вид и шум воды вызывают спазмы дыхательных мышц.
Аэрофобия характеризуется приступами удушья в связи с движением воздуха, при акустофобии и фотофобии такая реакция наблюдается на шум и яркий свет. Приступы удушья кратковременны (несколько секунд), их сопровождают спазмы и судороги мимической мускулатуры, зрачки расширены, больные возбуждены, испытывают панический ужас, кричат, откидывают голову назад. Наблюдается дрожание рук. Дыхание во время пароксизмов прерывистое, свистящее, вдохи – шумные. В дыхании задействована мускулатура плечевого пояса. В этом периоде больные пребывают в агрессивном возбужденном состоянии, много кричат, склонны к бессистемной агрессивной активности (мечутся, могут ударить или укусить). Характерна гиперсаливация.
С прогрессированием заболевания приступы возбуждения становятся все чаще. Отмечается потеря веса, избыточное потоотделение, возникают галлюцинации (слуховые, зрительные и обонятельные). Продолжительность периода возбуждения составляет 2-3 дня, реже удлиняется до 6 суток.
Терминальная стадия болезни – паралитическая. В тот период больные становятся апатичны, их движения ограничены, чувствительность снижена. Ввиду стихания фобических пароксизмов возникает ложное впечатление, что больному стало лучше, однако в это время быстро поднимается температура тела, развивается тахикардия и артериальная гипотензия, возникают параличи конечностей, а в дальнейшем и черепно-мозговых нервов. Поражение дыхательного и сосудодвигательного центра вызывает остановку сердечной деятельности и дыхания и смерть. Паралитический период может длиться от одного до трех дней.
Диагностика бешенства
Есть способы выделения вируса бешенства из ликвора и слюны, кроме того, существует возможность диагностики с помощью реакции флюоресцирующих антител на биоптатах дермы, отпечатках роговицы. Но ввиду трудоемкости и экономической нецелесообразности эти методики не применяются в широкой клинической практике.
В основном диагностику осуществляют на основании клинической картины и данных эпидемиологического анамнеза. К диагностическим методикам, имеющим прижизненный характер, также относят биопробу на лабораторных животных (новорожденных мышах). При заражении их выделенным из слюны, ликвора или слезной жидкости вирусом, мыши погибают через 6-7 дней. Гистологический анализ ткани головного мозга умершего больного позволяет окончательно подтвердить диагноз в случае выявления в клетках телец Бабеша-Негри.
Лечение бешенства
В настоящее время бешенство является неизлечимым заболеванием, терапевтические мероприятия носят паллиативный характер и направлены на облегчение состояния пациента. Больные госпитализируются в затемненную шумоизолированную палату, им назначают симптоматические средства: снотворные и противосудорожные препараты, обезболивающие, транквилизаторы. Питание и регидратационные мероприятия осуществляют парентерально.
Сейчас идет активное опробование новых схем лечения с помощью специфических иммуноглобулинов, иммуномодуляторов, гипотермии головного мозга и методик интенсивной терапии. Однако до сих пор бешенство является смертельным заболеванием: летальный исход наступает в 100% случаев развития клинической симптоматики.
Профилактика бешенства
Профилактика бешенства в первую очередь направлена на снижение заболеваемости среди животных и ограничение вероятности укуса бродячими и дикими животными человека. Домашние животные в обязательном порядке подвергаются плановой вакцинации от бешенства, декретированные категории граждан (работники ветеринарных служб, собаколовы, охотники и т.д.) проходят иммунизацию антирабической вакциной (троекратное внутримышечное введение). Спустя год производится ревакцинация и в дальнейшем в случае сохранения высокого риска заражения, рекомендовано повторение иммунизации каждые три года.
В случае укуса животного обязательно производится комплекс мер, направленных на предотвращение бешенства: рана промывается медицинским спиртом, обрабатывается антисептиками, накладывается асептическая повязка, после чего следует немедленно обратиться в травматологический пункт (либо к хирургу или фельдшеру ФАП). В кратчайшие сроки проводится курс профилактической антирабической вакцинации (сухой инактивированной вакциной) и пассивной иммунизации (антирабический иммуноглобулин). Схема профилактических инъекций зависит от локализации укуса, глубины раны и степени загрязнения слюной.
Бешенство
Бешенство – вакциноконтролируемое зоонозное вирусное заболевание. На этапе появления клинических симптомов его летальность составляет 100%. Передача вируса бешенства людям почти в 99% случаев происходит от домашних собак. При этом бешенством могут болеть не только домашние, но и дикие животные. Инфекция передается людям и животным через укусы или царапины, обычно посредством слюны.
Бешенство присутствует на всех континентах за исключением Антарктиды, причем 95% случаев смерти людей происходят в регионах Азии и Африки. Бешенство относится к забытым тропическим болезням (ЗТБ), которые преимущественно поражают неимущие и уязвимые группы населения, проживающие в отдаленных сельских районах. Приблизительно 80% случаев заболевания людей происходит в сельской местности. Хотя для предупреждения бешенства у человека могут эффективно применяться вакцины и иммуноглобулины, они не всегда имеются в наличии и не всегда доступны нуждающимся. Во всем мире случаи смерти от бешенства редко отражаются в официальной отчетности; жертвами заболевания часто оказываются дети в возрасте от 5 до 14 лет. Учитывая, что средняя стоимость курса постэкспозиционной профилактики (ПЭП) бешенства составляет 40 долл. США в Африке и 49 долл. США в Азии, такое лечение зачастую ложится катастрофическим финансовым бременем на пострадавшие семьи, ежедневный доход которых в среднем составляет 1–2 долл. США на человека [1].
Ежегодно во всем мире прививки от бешенства после укусов животных получают более 29 миллионов человек. Согласно оценкам, это каждый год позволяет предотвращать сотни тысяч случаев смерти от бешенства. Глобальное экономическое бремя бешенства, передаваемого собаками, оценивается на уровне 8,6 млрд долл. США в год.
Профилактика
Элиминация бешенства среди собак
Бешенство – заболевание, предупреждаемое с помощью вакцин. Наиболее рентабельной стратегией профилактики бешенства у людей является вакцинация собак. Вакцинация собак снижает смертность от передаваемого ими бешенства и уменьшает потребность в ПЭП при оказании медицинской помощи пациентам, пострадавшим от укусов собак.
Информирование о бешенстве и профилактика укусов собак
Важным этапом после осуществления программы вакцинации против бешенства является информирование населения о поведении собак и профилактике укусов среди детей и взрослых, поскольку это помогает снижать как заболеваемость бешенством среди людей, так и финансовое бремя, связанное с лечением при укусах собак. Для повышения осведомленности населения о методах профилактики бешенства и борьбы с ним необходимо проводить разъяснительную работу и распространять информацию об обязанностях хозяев животных, способах предупреждения укусов собак и оказании первой помощи после укуса. Формирование у граждан активной позиции и чувства ответственности за реализацию таких программ позволяет более широко и эффективно распространять актуальную информацию.
Иммунизация людей
Для иммунизации людей на этапах после экспозиции к вирусу бешенства (см. ПЭП) и до нее (применяется реже) используется одна та же вакцина. Предэкспозиционная иммунизация рекомендована лицам, подвергающимся высокому риску на рабочем месте, в частности лаборантам, осуществляющим манипуляции с живым вирусом бешенства и родственными ему вирусами (лиссавирусами); а также лицам, которые в процессе профессиональной или частной деятельности могут вступать в непосредственный контакт с летучими мышами, хищниками или другими потенциально инфицированными млекопитающими (ветеринарам, егерям).
Предэкспозиционная иммунизация может быть также показана любителям экологического туризма и лицам, переселяющимся в отдаленные районы с высоким рискам экспозиции к возбудителю бешенства и ограниченной доступностью антирабических биопрепаратов. Наконец, необходимо рассматривать возможность иммунизации детей, постоянно или временно проживающих в удаленных районах. Играя с животными, дети подвергаются повышенной опасности серьезных укусов и иногда не сообщают об укусах взрослым.
Симптомы
Инкубационный период бешенства обычно длится 2–3 месяца, но может варьироваться от 1 недели до 1 года в зависимости от таких факторов, как место проникновения вируса бешенства и вирусная нагрузка. Первоначальные симптомы бешенства включают в себя повышение температуры и боль, а также необычные или необъяснимые ощущения покалывания, пощипывания или жжения (парестезия) в месте раны. По мере проникновения вируса в центральную нервную систему развивается прогрессивное смертельное воспаление головного и спинного мозга.
Существуют две формы болезни:
- Буйное бешенство проявляется в виде гиперактивности, возбужденного поведения, гидрофобии (водобоязни) и иногда аэрофобии (боязни сквозняков или свежего воздуха). Смерть наступает через несколько дней в результате остановки сердечно-легочной деятельности.
- На паралитическое бешенство приходится около 20% всех случаев заболевания у людей. Эта форма бешенства протекает менее выраженно и обычно дольше, чем буйная форма. Для нее характерно постепенное развитие паралича мышц начиная с места укуса или царапины. Медленно развивается кома, и в конечном итоге наступает смерть. При паралитической форме бешенства часто ставится неверный диагноз, что способствует занижению данных о болезни.
Диагностика
Имеющиеся на данный момент средства диагностики не подходят для выявления инфицирования бешенством на этапе до появления клинических симптомов болезни, и постановка диагноза может быть затруднена вплоть до появления таких особых признаков бешенства, как гидрофобия или аэрофобия. Прижизненное и посмертное подтверждение бешенства у людей может осуществляться с помощью различных диагностических методик, направленных на выявление целого вируса, вирусных антигенов или нуклеиновых кислот в инфицированных тканях (мозге, коже или слюне) [2].
Передача инфекции
Инфицирование людей обычно происходит в результате глубокого укуса или царапины, нанесенных зараженным животным, при этом до 99% случаев передачи инфекции людям происходит от бешеных собак.
На американском континенте большинство случаев смерти людей от бешенства в настоящее время вызваны заражением от летучих мышей, поскольку передачу инфекции от собак в этом регионе в основном удалось прервать. Кроме того, бешенство летучих мышей представляет все большую угрозу для здоровья людей в Австралии и Западной Европе. Случаи смерти людей в результате контактов с лисицами, енотами, скунсами, шакалами, мангустами и другими видами диких хищных животных, являющихся носителями бешенства, происходят очень редко, а сведения, подтверждающие передачу бешенства через укусы грызунов, отсутствуют.
Передача инфекции может произойти и в случае непосредственного контакта слюны инфицированного животного со слизистыми оболочками или свежими ранами на коже человека. Также описаны крайне редкие случаи заражения бешенством при вдыхании аэрозолей, содержащих вирус, или при трансплантации инфицированных органов. Передача инфекции от человека человеку при укусе или со слюной теоретически возможна, но ни разу не подтверждалась. То же самое относится и к инфицированию людей при употреблении сырого мяса или молока зараженных животных.
Постэкспозиционная профилактика (ПЭП)
Постэкспозиционная профилактика (ПЭП) заключается в оказании пострадавшему от укуса первой помощи после экспозиции к вирусу бешенства Она позволяет предотвратить попадание вируса в центральную нервную систему, которое неминуемо приводит к смерти. ПЭП заключается в следующем:
- обильное промывание и местная обработка раны от укуса или царапины как можно скорее после вероятного контакта;
- курс иммунизации мощной и эффективной вакциной против бешенства, соответствующей стандартам ВОЗ; и
- при наличии показаний – введение антирабического иммуноглобулина (АИГ).
Незамедлительное оказание медицинской помощи после экспозиции к вирусу бешенства является действенным способом предотвратить появление симптомов и смертельный исход.
Обильное промывание раны
Данный вид первой помощи предполагает немедленное и тщательное орошение и промывание раны водой с мылом, моющим средством, повидон-йодом или другими веществами, удаляющими и убивающими вирус бешенства, в течение не менее 15 минут.
Риск экспозиции и показания для ПЭП
В зависимости от степени контакта с животным, которое предположительно может быть заражено бешенством, может быть рекомендовано проведение полного комплекса ПЭП по следующей схеме:
| Категории контакта с предположительно бешеным животным | Меры постэкспозиционной профилактики (ПЭП) |
|---|---|
| Категория I – прикосновение к животным или их кормление, облизывание животными неповрежденной кожи (экспозиция отсутствует) | Мытье открытых участков кожи, ПЭП не требуется |
| Категория II – сдавливание открытых мест кожи, небольшие царапины или ссадины без кровотечений (экспозиция) | Промывание раны и срочная вакцинация |
| Категория III – единственный или множественные трансдермальные укусы или царапины, облизывание поврежденной кожи; загрязнение слизистых оболочек слюной при облизывании, экспозиция в результате непосредственного контакта с летучими мышами (интенсивная экспозиция). | Промывание раны, срочная вакцинация и введение антирабического иммуноглобулина |
ПЭП требуется при всех контактах категорий II и III, оцениваемых как контакты, представляющие риск развития бешенства. Риск возрастает в следующих случаях:
- известно, что укусившее человека млекопитающее относится к виду, являющемуся носителем или переносчиком бешенства;
- контакт произошел в географическом районе, в котором все еще присутствует бешенство;
- животное выглядит больным или проявляет аномальное поведение;
- рана или слизистая оболочка загрязнена слюной животного;
- укус не был спровоцирован;
- животное не вакцинировано.
Если прививочный статус животного установлен не окончательно, он не может расцениваться в качестве определяющего фактора при принятии решения о том, следует ли начинать ПЭП. Подобные ситуации возможные при неудовлетворительной организации или контроля за исполнением программ вакцинации собак по причине нехватки ресурсов или низкой приоритетности таких программ.
ВОЗ продолжает активно выступать за профилактику бешенства среди людей посредством элиминации бешенства среди собак, осуществления стратегий по предотвращению укусов собак, а также путем широкого внедрения внутрикожной ПЭП, которая позволяет уменьшить объем и, таким образом, на 60-80% снизить стоимость выращенной в клеточной культуре вакцины.
Комплексное ведение случаев укусов
Деятельность ВОЗ
Бешенство включено в новую дорожную карту ВОЗ на 2021–2030 гг. Борьба с бешенством, с учетом зоонозного характера этой болезни, должна вестись в рамках тесного межведомственного взаимодействия на национальном, региональном и глобальном уровнях.
- В рамках комплексного подхода к вопросам охраны здоровья ВОЗ, ФАО (Продовольственная и сельскохозяйственная организация) и МЭБ (Всемирная организация по охране здоровья животных) включили борьбу с бешенством в число своих приоритетов.
- Под руководством ВОЗ осуществляется инициатива «Объединимся для борьбы с бешенством», которая служит многосторонней платформой для привлечения и распределения ресурсов в области борьбы с бешенством и координации глобальных усилий по элиминации бешенства среди людей в интересах достижения к 2030 г. нулевого уровня смертности людей от передаваемого собаками бешенства.
- ВОЗ осуществляет взаимодействие с рядом партнеров в целях оказания методической помощи и поддержки странам при разработке и выполнении национальных планов по элиминации бешенства.
- ВОЗ регулярно пересматривает и распространяет технические рекомендации по таким вопросам борьбы с бешенством [3], как эпидемиология, эпиднадзор, диагностика, вакцины, безопасная и экономически эффективная иммунизация [4], стратегии контроля и профилактики бешенства у человека и животных, практическая реализация программ [5] и паллиативная помощь больным бешенством людям.
- В ходе элиминации бешенства страны могут обратиться к ВОЗ с просьбой удостоверить факт достижения нулевой смертности от бешенства, передаваемого собаками [3], представить заявку на одобрение программы по борьбе с бешенством у собак в МЭБ или самостоятельно заявить о ликвидации бешенства собак [6].
- В 2019 г. Мексика стала первой страной, в которой ВОЗ подтвердила факт ликвидации смертности от бешенства, передаваемого собаками.
- Приоритетными задачами ВОЗ, помогающими укреплять глобальное движение за достижение всеобщего охвата услугами здравоохранения, являются включение антирабических биопрепаратов в национальные перечни и содействие расширению доступа к ПЭП малоимущего и сельского населения.
- В 2019 г. Альянс ГАВИ включил вакцины против бешенства человека в свою стратегию осуществления капиталовложений в обеспечение вакцинами на 2021–2025 гг., которая будет способствовать более широкому внедрению ПЭП при подозрениях на бешенство в странах, отвечающих критериям ГАВИ; ВОЗ продолжит предоставлять консультативную помощь Альянсу по стратегиям и методам внедрения антирабической вакцины в запрашивающих ее странах.
- Для оценки результативности программ по борьбе с бешенством и повышения осведомленности общественности и расширения разъяснительной работы необходимо вести мониторинг таких программ и осуществлять эпиднадзор.
Основным документом, который будет направлять усилия по противодействию ЗТБ в ближайшее десятилетие, является Дорожная карта по борьбе с ЗТБ на период до 2030 г., в которой указаны поэтапные целевые показатели регионов по элиминации бешенства [7].
Ключевую роль в поддержании программ по борьбе с бешенством и их распространении на близлежащие территории играют следующие принципы: начинать с малого, внедрять местные антирабические программы за счет комплексных мер стимулирования, демонстрировать успехи и рентабельность программ и привлекать к участию государственные органы и затронутые проблемой категории населения.
Для элиминации бешенства требуются достаточный объем долгосрочных капиталовложений. Эффективными и проверенными методами привлечения внимания и мобилизации политической воли в этой области являются демонстрация успехов на местах и широкое информирование о проблеме бешенства.
Эпидемиология и профилактика бешенства
Бешенство – острая зоонозная инфекция, характеризующаяся поражением центральной нервной системы и проявляющаяся судорогами, спазмами глоточной и дыхательной мускулатуры и заканчивающаяся смертью в стадии параличей.
Механизм развития эпидемического процесса. Источник инфекции.
В эпизоотологии различают природные и антропургические очаги бешенства. В природных очагах резервуаром вируса бешенства является, прежде всего, отряд хищных. К нему относятся лисицы, енотовидные собаки, волки, еноты, скунсы, мангусты, летучие мыши, насекомоядные. Согласно экспериментальным данным, наибольшей восприимчивостью к вирусам бешенства обладают лисицы. Среди лабораторных животных – сирийские хомяки. На территориях умеренного климата на долю лисиц приходится от 40 до 80% всех случаев бешенства. Они же становятся и первыми жертвами заболевания, что связано с усилением вирулентных свойств вируса в результате длительной циркуляции в популяции этих животных. В последние годы участились случаи проникновения больных лисиц в города, что несет угрозу заражения домашних животных. Серьезную угрозу представляют волки, которые при заболевании бешенством передают это заболевание другим животным, а также человеку.Следовательно, источниками инфекции для человека в этих очагах являются собаки, кошки, крупный рогатый скот, свиньи, овцы, козы, буйволы, ослы, верблюды. Бешенство домашним животным, в частности собакам, кошкам, крупному рогатому скоту, передается, в основном, лисами. И хотя коровы в 10 тысяч раз, кошки в 100 тысяч раз более устойчивы к вирусу бешенства, по сравнению с лисами, укус бешенной лисицы почти всегда приводит к заболеванию пострадавшего животного. Среди домашних животных наибольшую угрозу для человека представляют плотоядные виды: кошки и собаки. Домашние кошки могут уходить на значительные расстояния и контактировать с бешенными дикими животными. Собаки, охраняя подворье, часто нападают на диких животных, проникающих в населенные пункты, и заражаются от них.
Механизм заражения. В природных условиях возбудитель бешенства циркулирует между животными благодаря эволюционно обусловленной адаптации его к переходу из организма животного - донора в организм животного – реципиента при непосредственном контакте – через укус, обусловленный пищевыми связями. От больных животных выделяемый со слюной вирус передается человеку прямым контактом в результате укуса или ослюнения поврежденных кожных покровов или наружных слизистых оболочек. Вероятность заражения зависит от вида животного, нанесшего укусы, дозы и вирулентности вируса. Особую опасность представляют укусы, нанесенные волками. Как правило, нападение волков на человека сопровождается глубокими и обширными ранами в области головы ( скальпирование), шеи, кистей рук. При массивных повреждениях у пострадавших может развиться заболевание, несмотря на своевременное обращение за помощью и полный курс антирабических прививок. Менее опасны укусы частей тела, прикрытых одеждой, так как она уменьшает тяжесть травматического повреждения и впитывает слюну бешенного животного, содержащую вирус.
Описаны случаи заражения человека во время снятия шкур с больных бешенством животных. В этих случаях вирус бешенства проникал из тканей животного в организм человека через травматические повреждения кожных покровов ( порезы, уколы). Возможна аэрозольная передача возбудителя в пещерах, где гнездится большое количество инфицированных вирусом бешенства летучих мышей.
В редких случаях бешенством можно заразиться при трансплантации органов, полученных от инфицированных доноров. Отсутствуют убедительные данные о возможности заражения бешенством при употреблении в пищу сырого мяса или других тканей животных, инфицированных бешенством.
Восприимчивость и иммунитет. Исход заражения вирусом бешенства зависит от вида больного животного, нанесшего укусы, дозы попавшего в рану возбудителя, тяжести и локализации укусов. Укусы диких зверей более опасны, чем укусы домашних животных, потому что звери обычно наносят более тяжелые укусы и в их слюне есть вещества, усиливающие проницаемость тканей человека для вируса. Особенно опасны укусы в области головы, шеи и кончиков пальцев рук. Чем тяжелее укусы, тем чаще развивается бешенство. По усредненным данным , при укусах в лицо заведомо больным животным бешенство возникало в 90%, при укусах в кисти рук – в 63%, а при укусах в проксимальные отделы верхних и нижних конечностей – лишь в 23% случаев. Естественный приобретенный иммунитет к бешенству неизвестен, так как мировой медицинской практике известны лишь единичные случаи выздоровления симптомов бешенства. Убедительных данных о причинах и условиях, которые позволили выздороветь нескольким пациентам после заболевания бешенством, пока не получено. Показано, что вирус бешенства вызывает продукцию интерферона в культуре ткани и организме лабораторных животных.
Основные клинические проявления. Инкубационный период чаще всего находится в пределах 12 – 100 дней, но описаны случаи заболевания бешенством с инкубационным периодом более одного года и даже более 2 -3 лет. Короткий инкубационный период наблюдается при локализации укусов в области головы, лица и кончиков пальцев рук. Продолжительность инкубационного периода увеличивается в случаях единичных легких укусов или ослюнения туловища и нижних конечностей.
В классическом варианте заболевание включает три стадии – продромальную, стадию возбуждения, паралитическую. В продромальной стадии, которая длится 1 -3 дня, появляется беспричинная тревога, страх, депрессия. В месте укуса ощущается жжение, гиперчувствительность, боль. Стадия возбуждения длится 2 – 3 дня, характеризуется различными фобиями. Отмечаются мучительные спазмы мышц глотки и гортани с нарушением дыхания, зрительные и звуковые галлюцинации, слюнотечение. Самая короткая – паралитическая стадия (1 день). Отмечается выраженное снижение двигательной и чувствительной функций. Затем развиваются распространенные параличи вследствие выпадения деятельности коры мозга и подкорковых образований. Смерть наступает от паралича дыхания и упадка сердечной деятельности.
Профилактика. Комплекс профилактических мер включает мероприятия, направленные на ликвидацию бешенства среди диких животных.
Важное значение имеют мероприятия по предупреждению бешенства среди домашних животных и прежде всего собак. Домашних и служебных собак следует: обязательно зарегистрировать; содержать изолированно от своего жилья, лучше на привязи; выводить их на улицу в намордниках, на поводке; ежегодно прививать против бешенства; при каких – либо изменениях в их поведении следует немедленно обратиться к ветеринарному врачу.
Противоэпидемические мероприятия.В случае укуса, оцарапывания, ослюнения бешенным или подозрительным на бешенство животным необходимо: укушенную рану срочно обильно промыть проточной водой с моющими средствами, а края раны обработать йодной настойкой и в течение трех суток не рекомендуется иссечение и зашивание краев раны (чтобы не оголять дополнительное количество нервных окончаний и не способствовать диссеминации вируса бешенства); за животным, нанесшим укусы, организовать наблюдение в течение 10 дней; решить вопрос о проведении курса антирабических прививок. Антирабические прививки проводятся в хирургических кабинетах или травматологических пунктах поликлиник
Больной бешенством человек подлежит госпитализации в инфекционный стационар, в отдельную палату или бокс, медицинский персонал которого обеспечивается санитарной одеждой и средствами индивидуальной защиты для предотвращения попадания слюны больного на кожу и слизистые оболочки. В палате и (боксе) проводится текущая и заключительная дезинфекция. В ходе эпидемиологического обследования выясняют причины и условия, приведшие к заболеванию бешенством, определяют круг лиц, нуждающихся в антирабических прививках, составляют оперативный план по ликвидации эпидемического очага.
Помните! Чем раньше начаты прививки, тем надежнее они предохраняют от заболевания бешенством. Каждый пропущенный день - угроза для жизни.
Круглосуточный «телефон доверия» в режиме автоответчика для приема информации о коррупционных правонарушениях в УЗ “9-я городская поликлиника” +375 17 378 24 99 (круглосуточно)
Телефон горячей линии УЗ «9-я городская поликлиника» +375 17 258 88 59 в будние дни с 09.00-17.00, перерыв с 13.00-14.00
Круглосуточный «телефон доверия» в режиме автоответчика для приема информации о коррупционных правонарушениях в системе комитета по здравоохранению – +375 17 357-45-65
Справочная линия комитета по здравоохранению Мингорисполкома по актуальным и проблемным вопросам оказания медицинской помощи работает по телефону +375 17 350-41-39 в будние дни с 09.00-17.30, перерыв с 13.00-14.00, звонок бесплатный
Бешенство и его профилактика
На современном этапе бешенство продолжает оставаться одной из актуальных проблем здравоохранения. По оценке Всемирной организации здравоохранения, в мире ежегодно погибает от бешенства до 40 – 60 тысяч человек.
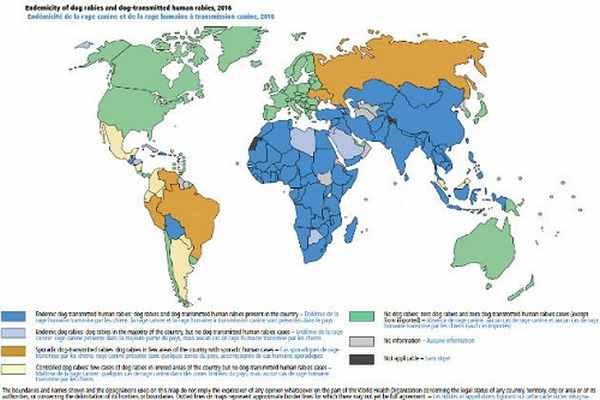
Бешенство регистрируется практически на всех континентах земного шара, кроме Австралии и Антарктиды. Некоторые островные государства (Великобритания, Мальта, Австралия, Япония, Новая Зеландия, страны Океании) признаны свободными от бешенства, благодаря строгим карантинным мерам для ввозимых собак, кошек и других животных. В странах, где бешенство отсутствует либо за ним ведется надлежащий контроль (Испания, Португалия, Ирландия, скандинавские страны и др.), при ввозе домашних животных (собак, кошек) необходимо наличие разрешения на импорт животного, прохождение карантина (минимум 10 дней) и ветеринарной инспекции по прибытию в данные страны.
Наиболее неблагополучными регионами мира по заболеваемости бешенством является Юго-Восточная Азия (Индия, Китай, Вьетнам, Филиппины, Лаос, Индонезия и другие азиатские страны). В США, Канаде, в странах Западной и Центральной Европы регистрируются единичные заболевания людей, частично завозного характера. На страны Восточной Европы суммарно приходиться до 10-20 случаев в год.
В России также ежегодно регистрируются единичные случаи бешенства у человека и связаны они с поздним обращением пациентов за медицинской помощью, уже после появления клинических симптомов болезни, а также эпизоотическим неблагополучием по бешенству животных в ряде регионов России.
Жительница Норвегии умерла от бешенства после отпуска на Филиппинах в 2018 году. Во время отпуска на Филиппинах ее покусал щенок. Женщина заразилась бешенством и умерла спустя два месяца после контакта с животным.
Большинство случаев у людей были связаны с тем, что пострадавшие не обращались за медицинской помощью.
Бешенство ‒ остро протекающая зоонозная вирусная инфекция (болезнь, передаваемая людям от животных). Вирус бешенства передается, главным образом, через укусы теплокровных животных со слюной, проявляющаяся тяжелым поражением центральной нервной системы и высокой смертностью (практически 100%).
Краткие исторические сведения
Бешенство – одна из немногих инфекционных болезней, для которых сохранились письменные свидетельства в древних источниках. Упоминания о смертельной болезни, возникающей после укусов собак, имеются в своде законов Древнего Вавилона (XXIII в. до н.э.), произведениях Гомера, Аристотеля и Плутарха. Описание проявления болезни и попыток ее лечения путем прижигания и иссечения ран, нанесенных собаками, отсечения укушенных конечностей приведены в трудах Цельса и Галена (первые столетия новой эры). С древности и вплоть до конца XIX века предлагалось множество способов лечения этой неизлечимой болезни. Реальная возможность спасать людей, укушенных бешенными животными, появилась благодаря исследованиям Луи Пастера. В 1885 он впервые успешно привил человека от бешенства суспензией мозга кролика, содержащей ослабленный вирус. Пастеровские прививки быстро получили распространение во многих странах мира. В 1886 благодаря усилиям Мечникова И.И. и Гамалеи Н.Ф.в Россию из Парижа был доставлен данный вирус, и на Одесской бактериологической станции привит первый пациент. В этом же году были открыты станции в Сакт-Петербурге, Москве, Самаре, Варшаве. В дальнейшем препараты для прививок постоянно совершенствовались. Важным этапом стала разработка методов культивирования вируса бешенства в клеточных культурах. Серийное производство и применение новой вакцины началось в 1971, что позволило резко повысить безопасность вакцинации. С 1957 налажен выпуск антирабического иммуноглобулина из сыворотки крови лошади. До сих пор комбинированное применение этих препаратов считается наиболее эффективным методом спасения жизни людей, пострадавших от нападения бешенных животных. Несмотря на успехи в области специфической профилактики, спасти человека, у которого появились первые симптомы бешенства, удается исключительно редко.
Возбудитель бешенства вирус из рода Lyssavirus семейства Rhabdoviridae. Род включает в себя более 15 вирусов. По современным представлениям несколько близкородных вирусов могут вызывать неразличимые по клиническим проявлениям заболевания, которые регистрируются как бешенство. Лиссавирусы чувствительны к высоким температурам. Они практически мгновенно инактивируются при температуре выше 70 0С. При комнатной температуре сохраняет активность от 10 до 30-35 дней, Низкие температуры способствуют длительному сохранению вируса. В трупах животных, погибших в зимнее время, вирус бешенства может сохраняться до весны.

Резервуар и источник инфекции
Различают три основных резервуара вируса бешенства:
- очаги городского типа, связанные с собаками, кошками;
- природные очаги, связанные с дикими хищными млекопитающими (лисицы, волки, енотовидные собаки, енотами и др.);
- природные очаги, связанные с рукокрылыми (летучими мышами).
Скрытый (инкубационный) период бешенства у животных может длиться от 14 дней до года (чаще 6-12 недель), больные животные выделяют вирус со слюной на протяжении всей болезни, которая редко продолжается более недели и заканчивается летальным исходом. Наиболее опасны животные в разгар клинических проявлений в результате изменения поведения, появления агрессивности. Домашние собаки убегают из дома и могут покусать своих хозяев. Дикие бешеные животные теряют свойственную им осторожность, проникают в населенные пункты, идут на контакт с домашними животными и человеком.
На практике принято 10-дневное наблюдение за собаками, кошками и домашними животными, нанесшими повреждение (ослюнение) человеку. Если животное в течение этого срока не заболело и не погибло, то считается, что на момент контакта оно не могло послужить источником инфекции.
Как происходит заражение человека?
Вирус бешенства выделяется со слюной больного животного, поэтому ведущее значение имеют два варианта контактного механизма передачи – укусы и ослюнение поврежденных кожных покровов. Опасно попадание слюны на неповрежденные слизистые оболочки.
Факторами передачи могут быть предметы, загрязненные слюной. Для человека нельзя исключить заражение при употреблении в пищу термически не обработанного мяса или внутренних органов больных животных. Молоко больных животных не относят к числу факторов передачи, тем не менее использовать его без термической обработки не рекомендуется.
Какие клинические признаки бешенства?
Инкубационный период (т.е. период от момента попадания возбудителя в организм до появления симптомов заболевания) как правило, продолжительный и чаще всего составляет 1- 3 месяца. Короткий инкубационный период – от 7 дней до месяца – наблюдается при повреждениях лица, головы и пальцев рук.
У детей скрытый период болезни обычно короче, чем у взрослых. Известны заболевания бешенством людей с инкубационным периодом более года (до 9 лет).
Выделяют три стадии болезни: период предвестников (характеризуется общим недомоганием, головными болями, нарушением сна, наличием беспокойства, в области зажившей раны появляется отечность и покраснение, зуд, тянущие боли по ходу нервных окончаний, ближайших к месту укуса) период возбуждения (характеризуется повышенной возбудимостью, изменениями психики, наличием приступов водобоязнии, которые сначала появляются при попытке напиться, а затем развиваются при виде воды), период параличей.
После появления первых клинических признаков болезнь быстро прогрессирует и практически всегда заканчивается смертельным исходом.
Меры профилактики заболевания
После контакта с животным необходимо обраться в организацию здравоохранения по месту жительства или в стационарную организацию здравоохранения к врачу (травматологу, хирургу) для осмотра и местной обработки ран, царапин, ссадин, мест ослюнения.
Местная обработка раны имеет чрезвычайно важное значение. Ее следует проводить как можно раньше после контакта с животным. Рекомендуется обильное промывание мест повреждений, а также кожных покровов и слизистых, на которые попала слюна животного, проточной водой с мягким мылом, с последующей обработкой раны перекисью водорода и обработкой краев раны спиртосодержащим антисептиком. После обработки осуществляется наложение на рану асептической повязки.
Это позволяет удалить до 90% вирионов, попавших в рану, и значительно снижает вероятность заболевания.
Врач (травматолог, хирург) оценит риск возможного заражения вирусом бешенства в зависимости от характера контакта (повреждения), данных о животном, и направит в антирабический пункт, закрепленный за территориальной амбулаторно-поликлинической организацией по месту жительства (пребывания), для прохождения, при необходимости, курса лечебно-профилактической иммунизации (порядок закрепления территориальных городских поликлиник за антирабическими пунктами в г.Минске, где осуществляется антирабическая помощь населению представлен в таблице).
За известным животным, с которым произошел контакт, устанавливается ветеринарное наблюдение, срок которого составляет 10 дней с момента контакта с животным.
В отличие от большинства инфекций специфическая профилактика бешенства возможна после заражения. Связано это с продолжительным инкубационным периодом, в течение которого с помощью вакцины можно сформировать иммунитет. Лечебно-профилактическую вакцинацию проводят по жизненным показаниям.
При необходимости вакцинируют беременных женщин и детей любого возраста. В настоящее время в большинстве стран мира используют инактивированные культуральные очищенные и концентрированные антирабические вакцины (далее − КОКАВ). Полный курс лечебно-профилактической вакцинации КОКАВ включает шесть внутримышечных инъекций на 0-й, 3-й, 7-й, 14-й, 30-й и 90-й дни после обращения за медицинской помощью. Первые три прививки обозначают как условный курс. Его применяют, если за животным (собака, кошка и др.), нанесшим повреждение было установлено ветеринарное наблюдение. Если имеется вероятность развития заболевания с коротким инкубационным периодом (укусы, нанесенные дикими животными, множественные укусы и укусы опасной локализации: повреждения лица, головы, пальцев рук), то назначается комбинированное лечение (антирабический иммуноглобулин и КОКАВ). Для проведения лечебно-профилактической иммунизации «срока давности» не существует, если пациент обратился через несколько недель и даже месяцев после нанесенных укусов, ему назначат полный курс вакцинации.
Защитить себя и окружающих от бешенства можно, если знать и выполнять следующие правила:
- необходимо соблюдать установленные правила содержания домашних животных (собак, кошек и др.) и проводить обязательную профилактическую вакцинацию своих питомцев против бешенства;
- приобретать животных только при наличии ветеринарного освидетельствования;
- в случаях изменений в поведении домашнего животного, получения им травм от другого животного, смерти без видимых на то причин, необходимо обязательно обратиться к ветеринарному специалисту для установления наблюдения или выяснения причины смерти животного;
- от укусов животных часто страдают дети, поэтому необходимо разъяснять детям правила общения с животными, избегать ненужных контактов с животными, особенно дикими, безнадзорными;
- следует напомнить ребенку о необходимости информирования взрослых в случае даже незначительных повреждений, нанесенных животными;
- не следует подбирать на даче, в лесу, на улице безнадзорное животное, но если решили взять нового питомца в семью, то надо найти возможность в короткий срок показать его ветеринарному специалисту для проведения обязательной профилактической вакцинации против бешенства;
- при появлении диких животных на личных подворьях в сельской местности, на территории населенных пунктов принять меры предосторожности, не допустить контакта с животными, поскольку здоровые дикие животные, как правило, избегают встречи с человеком;
- во время международных путешествий всегда лучше избегать приближаться к любому дикому или домашнему животному. В некоторых регионах мира, в том числе в некоторых частях Африки, Азии, Центральной и Южной Америки, бешенство у собак по-прежнему является серьезной проблемой, и доступ к профилактическому лечению может быть затруднен.
Порядок закрепления территориальных городских поликлиник за антирабическими пунктами в г.Минске, где осуществляется антирабическая помощь населению
Учреждения здравоохранения, в которых имеется антирабический пункт, адрес
Телефоны, график работы
Городские поликлиники, закрепленные за антирабическими пунктами
Городские детские поликлиники
3-я городская детская клиническая поликлиника, ул.Могилевская, 2/3
Понедельник, среда, пятница 8.00-15.00,
Вторник, четверг 15.00-20.00
Городские детские поликлиники №№ 1, 2, 3, амбулатория п. Сокол (детское население)
7-я городская детская поликлиника,
ул. Плеханова, 127
Городские детские поликлиники
Городские детские поликлиники
11-я городская детская поликлиника,
ул. Никифорова, 5
Городские детские поликлиники
13-я городская детская клиническая поликлиника,
ул. Кижеватова, 60д
Городские детские поликлиники
№№ 13, 22, 37 ГП (детское население)
25-я городская детская клиническая поликлиника, ул. Одинцова, 75
Городские детские поликлиники
№№ 4, 5,16, 20, 25, 10 ГП (детское население)
Поликлиники для взрослого населения
1-я центральная районная клиническая поликлиника Центрального района г.Минска, ул. Сухая, 6
Городские поликлиники №№ 1,16
2-я центральная районная клиническая поликлиника Фрунзенского района г.Минска,
ул. Якубовского, 33
Городские поликлиники №№ 2, 10 (взрослое население), 12, 15, 20, 26, 31, 40
3-я центральная районная клиническая поликлиника Октябрьского района г.Минска,
ул. Воронянского, 13
Нечетные дни 8.00-14.00, четные дни 14.00-20.00
Городские поликлиники №№ 3, 29, 35, 38, амбулатория п. Сокол (взрослое население)
4-я городская поликлиника
пр. Победителей, 25
Городская поликлиника № 4 (детское и взрослое население)
14-я центральная районная клиническая поликлиника Партизанского района г.Минска,
Городские поликлиники №№ 9, 14 (детское и взрослое население), 9 детская поликлиника
17-я городская поликлиника,
ул. Герасименко, 49
Городская поликлиника № 17
ул. Плеханова, 60
Городские поликлиники №№ 6, 7, 11, 18, 37 (взрослое население), консультативная поликлиника учреждения здравоохранения «2-я городская клиническая больница»
19-я центральная районная клиническая поликлиника Первомайского района г.Минска,
пр. Независимости, 119
Городские поликлиники №№ 8, 19, 27, 28
23-я городская поликлиника,
пр. Рокоссовского, 134
Городские поликлиники №№ 21, 22, 23
25-я центральная районная клиническая поликлиника Московского района г.Минска,
Бешенство. Возбудитель и эпидемиология бешенства
Бешенство (другие названия: рабиес (лат. rabies), устаревшее - гидрофобия, водобоязнь) - острое инфекционное заболевание, возникающее после укуса зараженного животного, протекающее с тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом.
Бешенство было известно людям задолго до нашей эры и описано в различных древнейших книгах. Уже в египетских папирусах, индийских священных книгах Ведах, греческих и римских письменных источниках, а затем и в Библии рассказывалось о бешенстве, которое передается людям от взбесившихся животных (диких и домашних). Об опасности этой болезни писали в средневековье, эпоху Возрождения и позднее.
Всевозможные рекомендации по предупреждению и лечению бешенства - уничтожение взбесившихся животных, прижигание каленым железом мест укуса у людей - эффекта не давали. Почти каждый укушенный бешеным животным человек был обречен на смерть. До 80-х годов ХIХ века человек не располагал надежным средством защиты от этой страшной болезни.
Великому ученому французу Луи Пастеру принадлежит честь создания вакцины против бешенства (антирабической вакцины, от слова Rabies - бешенство), успешно примененной впервые 6 июля 1885 г. Тогда, благодаря вакцинации, был спасен мальчик, укушенный бешеной собакой. А некоторое время спустя в одной французской деревне на играющих детей напала бешеная собака. Защищая их, пятнадцатилетний пастух Жан Жюпиль совершил настоящий подвиг. Ему удалось связать морду собаки ременным кнутом и убить ее своим деревянным башмаком. Но все тело мальчика было покрыто ранами. Жана, едва живого, привезли в Париж. Пастер спас героя.
Что провоцирует Бешенство
Возбудитель бешенства - вирус Neuroiyctes rabid, относится к группе миксовирусов рода Lyssavirus семейства Rhabdovtridae. Имеет форму винтовочной пули, размеры от 90-170 до 110-200 нм, содержит однонитевую РНК.
Вирус устойчив к фенолу, замораживанию, антибиотикам. Разрушается кислотами, щелочами, нагреванием (при 56°С инактивируется в течение 15 мин, при кипячении - за 2 мин. Чувствителен к ультрафиолетовым и прямым солнечным лучам, к этанолу к высушиванию. Быстро инактивируется сулемой (1:1000), лизолом (1-2%), карболовой кислотой (3-5%), хлорамином (2-3%).
Вирус патогенен для большинства теплокровных животных и птиц. Различают уличный (циркулирующий в природе) и фиксированный вирус бешенства, поддерживаемый в лабораториях. Фиксированный вирус не выделяется со слюной и не может быть передан во время укуса. Размножается в различных тканевых культурах (первично трипсинизированных и перевиваемых, в культурах диплоидных клеток человека или фибробластов эмбриона хомячка), а после адаптации - на куриных и утиных эмбрионах, что используют при получении антирабических вакцин. Механизм вирусной персистенции в клеточных культурах связывается с образованием и накоплением Ди-частиц. Проникновение вируса в клетки происходит путем адсорбционного эндоцитоза - вирионы выявляются в виде включений, окруженных мембраной, адсорбированных на микротрубочках и в составе лизосом.
Источниками инфекции для 60% заболевших бешенством служат собаки, для 24% - лисицы, для 10% - кошки, для 3% - волки и для 3% - другие животные. Животное становится заразным за 3-10 дней до появления признаков болезни и остается заразным в течение всего периода заболевания. Бешенство встречается почти во всех странах мира, за исключением островных государств (Великобритания, Япония, Кипр, Австралия и др.>, а также ряда государств на севере (Норвегия, Швеция) и юге Европы (Испания, Португалия).
Заражение человека происходит при укусе или ослюнении больным бешенством животным. Вирус бешенства передается со слюной. Особенно опасны укусы в голову и кисти рук.
Заболевания людей в основном связаны с поздним обращением укушенных за медицинской помощью, с нарушением режима во время прививок или незавершенностью их курса. Большинство заболевших после контакта с больным животным не обращались в медицинские учреждения. Среди заболевших четверть случаев составляют дети в возрасте 4-14 лет. Заболевшие, как правило, имели контакт с больными животными в сельской местности в весенне-летние месяцы.
Патогенез (что происходит?) во время Бешенства
После внедрения через поврежденную кожу вирус бешенства распространяется по нервным стволам центростремительно, достигает центральной нервной системы, а затем опять-таки по ходу нервных стволов центробежно направляется на периферию, поражая практически всю нервную систему. Таким же периневральным путем вирус попадает в слюнные железы, выделяясь со слюной больного.
Нейрогенное распространение вируса доказывается опытами с перевязкой нервных стволов, которая предупреждает развитие болезни. Тем же методом доказывается центробежное распространение вируса во второй фазе болезни. Скорость распространения вируса по нервным стволам составляет около 3 мм/ч.
Одна из гипотез объясняет распространение вируса бешенства по аксоплазме периферических нервов к ЦНС влиянием электромагнитного поля организма на отрицательно заряженные вирионы [Anna N., 1984]. В опытах на мышах удается достичь лечебного эффекта, подвергая животных воздействию электрического поля, создающегося путем фиксации отрицательного электрода на голове, а положительного - на лапке. При обратном расположении электродов наблюдается стимуляция инфекции.
Нельзя отрицать также роль гематогенного и лимфогенного пути распространения вируса в организме. Интересно, что последовательность аминокислот гликопротеида вируса бешенства аналогична с нейротоксином змеиного яда, избирательно связывающимся с ацетилхолиновыми рецепторами. Возможно, этим обусловливается нейтротропность вируса бешенства, а связыванием его со специфическими нейротрансмиттерными рецепторами или другими молекулами нейронов объясняется развитие аутоиммунных реакций и селективное поражение некоторых групп нейронов.
Размножаясь в нервной ткани (головной и спинной мозг, симпатические ганглии, нервные узлы надпочечников и слюнных желез), вирус вызывает в ней характерные изменения (отек, кровоизлияния, дегенеративные и некротические изменения нервных клеток). Разрушение нейронов наблюдается в коре большого мозга и мозжечка, в зрительном бугре, подбугорной области, в черном веществе, ядрах черепных нервов, в среднем мозге, базальных ганглиях и в мосту мозга. Однако максимальные изменения имеются в продолговатом мозге, особенно в области дна IV желудочка. Вокруг участков пораженных клеток появляются лимфоцитарные инфильтраты (рабические узелки). В цитоплазме клеток пораженного мозга (чаще в нейронах аммонова рога) образуются оксифильные включения (тельца Бабеша-Негри), представляющие собой места продукции и накопления вирионов бешенства.
Симптомы Бешенства
Инкубационный период продолжается в среднем от 1 до 3 мес (возможны колебания от 12 дней до 1 года и более). На продолжительность инкубационного периода оказывает влияние локализация укуса. Наиболее короткая инкубация наблюдается при укусе лица, головы, затем верхних конечностей и наиболее длинная - при укусе в нижние конечности.
Выделяют 3 стадии болезни: I - начальную (депрессии), II - возбуждения, III - параличей.
I стадия бешенства. Заболевание начинается с появления неприятных ощущений в области укуса (жжение, тянущие боли с иррадиацией к центру, зуд, гиперестезия кожи), хотя рана уже может полностью зарубцеваться. Иногда вновь появляются местные воспалительные явления, рубец становится красным и припухает. При укусах в лицо наблюдаются обонятельные и зрительные галлюцинации. Температура тела становится субфебрильной - чаще 37,2-37,3°С. Одновременно возникают первые симптомы нарушения психики: необъяснимый страх, тоска, тревога, депрессия, реже - повышенная раздражительность. Больной замкнут, апатичен, отказывается от еды, плохо спит, сон у него сопровождается устрашающими сновидениями. Начальная стадия длится 1-3 дня. Затем присоединяются апатия и депрессия сменяются беспокойством, учащаются пульс и дыхание, возникает чувство стеснения в груди.
II стадия бешенства - возбуждения характеризуется повышенной рефлекторной возбудимостью и резкой симпатикотонией. Наиболее ярким клиническим симптомом бешенства является водобоязнь (гидрофобия): при попытках пить возникают болезненные спастические сокращения глотательных мышц и вспомогательной дыхательной мускулатуры. Эти явления нарастают в своей интенсивности так, что одно напоминание о воде или звук льющейся жидкости вызывает спазмы мышц глотки и гортани. Дыхание становится шумным в виде коротких судорожных вдохов.
В это время резко обостряются реакции на любые раздражители. Приступ судорог может быть спровоцирован дуновением в лицо струи воздуха (аэрофобия), ярким светом (фотофобия) или громким звуком (акустикофобия). Зрачки больного сильно расширены, возникает экзофтальм, взгляд устремляется в одну точку. Пульс резко ускорен, появляется обильное мучительное слюнотечение (сиалорея), потоотделение. На высоте приступа возникает бурное психомоторное возбуждение (приступы буйства, бешенства) с яростными и агрессивными действиями. Больные могут ударить, укусить окружающих, плюются, рвут на себе одежду. Сознание помрачается, развиваются слуховые и зрительные галлюцинации устрашающего характера. Возможна остановка сердца и дыхания. В межприступный промежуток сознание обычно проясняется, больные могут правильно оценивать обстановку и разумно отвечать на вопросы. Через 2-3 дня возбуждение, если не наступила смерть на высоте одного из приступов, сменяется параличами мышц конечностей, языка, лица.
Период параличей бешенства связан с выпадением деятельности коры большого мозга и подкорковых образований, отличается выраженным снижением двигательной и чувствительной функций. Судороги и приступы гидрофобии прекращаются. Окружающие часто ошибочно принимают это состояние за улучшение состояния больного, но в действительности это признак близкой смерти. Температура тела повышается до 40-42°С, нарастает тахикардия, гипотония. Смерть наступает через 12-20 ч от паралича сердца или дыхательного центра. Общая продолжительность болезни 5-8 дней, редко несколько больше.
Иногда заболевание без предвестников сразу начинается со стадии возбуждения или появления параличей. У детей бешенство характеризуется более коротким инкубационным периодом. Приступы гидрофобии и резкого возбуждения могут отсутствовать. Заболевание проявляется депрессией, сонливостью, развитием параличей и коллапса. Смерть может наступить через сутки после начала болезни. В качестве вариантов течения выделяют бульбарные, паралитические (типа Ландри), менингоэнцефалитические и мозжечковые формы болезни.
Диагностика Бешенства
Распознавание болезни основывается на эпидемиологических (укус или ослюнение кожи, слизистых оболочек заболевшего человека подозрительными на бешенство животными) и клинических данных (характерные признаки начального периода, сменяющиеся возбуждением с такими симптомами как гидрофобия, аэрофобия, слюнотечение, бред и галлюцинации). В общем анализе крови отмечается лимфоцитарный лейкоцитоз при анэозинофилии. Возможно обнаружение антигена вируса бешенства в отпечатках с поверхности роговой оболочки глаза. При гибели больных исследуют аммонов рог (гистологически и иммунофлюоресцентным методом), в котором могут быть обнаружены тельца Бабеша-Негри.
Дифференцировать необходимо от столбняка, энцефалита, истероневроза, отравления атропином и стрихнином, приступов белой горячки. Столбняк характеризуется тетаническими судорогами, тризмом, «сардонической улыбкой», отсутствием нарушений сознания и нормальной психикой больных.
При энцефалитах (летаргическом, полиомиелите и др.) до развития паралитической фазы отсутствует стадия возбуждения, сочетающаяся с гидрофобией, аэрофобией и выраженной симпатикотонией.
Картина ложного бешенства при истероневрозе отличается путаным анамнезом (часто укусившие животные здоровы), обилием субъективных жалоб, отсутствием объективных признаков (нет расстройств дыхания, тахикардии, расширения зрачков) и длительным течением.
Отравления препаратами исключают на основании тщательно собранного анамнеза и отсутствия характерной цикличности болезни. Приступы белой горячки не сопровождаются ни водобоязнью, ни судорогами.
Лечение Бешенства
Неотложная помощь
При появлении признаков недомогания у человека, укушенного животным, необходимо немедленно обратиться за медицинской помощью.
Эффективных методов лечения не существует. Проводится симптоматическая терапия для уменьшения страданий больного. Больного помещают в затемненную, изолированную от шума, теплую палату. Вводят в больших дозах морфин, пантопон, аминазин, димедрол, хлоралгидрат в клизмах. Введение курареподобных препаратов, перевод больного на искусственную вентиляцию легких могут продлить его жизнь. Применение антирабического иммуноглобулина при наличии клинических симптомов болезни неэффективно.
Тем не менее, все последующие попытки использовать тот же метод на других пациентах не привели к успеху. Среди медиков до сих пор не прекращаются дискуссии о том, почему выздоровела Джина Гис. Некоторые указывают на то, что она могла быть заражена сильно ослабленной формой вируса или имела необычайно сильный иммунный ответ.
Третьим в мире подтверждённым случаем, когда человеку удалось выздороветь от бешенства без использования вакцины, является факт излечения 15-летнего подростка, госпитализированного с симптомами бешенства в Бразилии. Подросток, имя которого пока не раскрывается, заразился бешенством в результате укуса летучей мыши в бразильском штате Пернамбуко. По неизвестным причинам мальчику не проводилась вакцинация, позволяющая избежать развития заболевания. В октябре у ребенка появились симптомы поражения нервной системы, характерные для бешенства, и он был госпитализирован в Университетскую больницу Освальдо Круза (Oswaldo Cruz University Hospital) в Ресифе, столице штата Пернамбуко. Для лечения мальчика врачи использовали комбинацию противовирусных препаратов, седативных средств и инъекционных анестетиков. По словам лечащих врачей, спустя месяц после начала лечения в крови мальчика вирус отсутствовал. В настоящее время ребёнок идёт на поправку.
Прогноз всегда неблагоприятный. Имеются описания единичных случаев выздоровления пациентов, получивших полный курс иммунизации антирабической вакциной и заболевших после его окончания.
Профилактика Бешенства
Мерами предупреждения бешенства среди животных являются регулирование плотности диких животных; отлов бездомных собак и кошек; соблюдение правил содержания домашних собак (регистрация, применение намордников, содержание на привязи и т. п.); обязательная ежегодная профилактическая иммунизация против бешенства собак.
Курс профилактической иммунизации проводится лицам, профессионально связанным с риском заражения бешенством (собаколовы, охотники - промысловики, ветеринарные работники и др.).
Собаки, кошки и другие животные, покусавшие людей или животных, подлежат немедленной доставке владельцем в ближайшее ветеринарное лечебное учреждение для осмотра и карантина под наблюдением специалистов в течение 10 дней. Результаты такого наблюдения за животными в письменном виде сообщают медицинскому учреждению, в котором прививают пострадавшего человека. Если животное в течение срока наблюдения не пало, то, вероятно, оно здорово.
Неспецифическая профилактика
Наилучшим превентивным мероприятием является местная обработка раны. Область укуса нужно немедленно тщательно очистить 20% раствором мягкого медицинского мыла. Глубокие укушенные раны промывают струей мыльной воды с помощью катетера. Прижигание раны или накладывание швов не рекомендуется.
Специфическая профилактика (иммуноглобулин+вакцина)
Наилучшая специфическая профилактика - это пассивная иммунизация антирабическим иммуноглобулином или антирабической сывороткой с последующей активной иммунизацией (вакцинацией). Пассивную и активную иммунизацию проводят одновременно, но разные препараты нельзя вводить в одно и то же место.
Показания к вакцинации против бешенства
Общую вторичную профилактику (вакцинопрофилактику) начинают немедленно при:
- всех укусах, царапинах, ослюнении кожных покровов и слизистых оболочек, нанесенных явно бешеными, подозрительными на бешенство или неизвестными животными;
- при ранении предметами, загрязненными слюной или мозгом бешеных или подозрительных на бешенство животных;
- при укусах через одежду, если она повреждена зубами;
- при укусах через тонкую или вязаную одежду;
- при укусах, ослюнении и нанесении царапин здоровым в момент контакта животным, если оно в течение 10-дневного наблюдения заболело, погибло или исчезло;
- при укусах дикими грызунами;
- при явном ослюнении или повреждении кожных покровов больным бешенством человеком.
Порядок вакцинации против бешентсва
Побочные реакции вакцины против бешентсва
В месте инъекции могут быть легкие реакции в виде болезненности, отека и уплотнения. В отдельных случаях эти реакции могут быть более сильными. Кроме того, возможно повышение температуры до 38 градусов Цельсия и выше, увеличение лимфоузлов, артриты и диспептические расстройства. Иногда наблюдается головная боль, общее недомогание, озноб, миалгии и аллергические реакции.
Особые указания
Прививки против бешенства проводят как амбулаторно, так и стационарно. Госпитализации подлежат лица с тяжелыми укусами, проживающие в сельской местности; прививающиеся повторно; лица, имеющие заболевания нервной системы или аллергические заболевания; беременные, а также лица, привитые другими препаратами в течение предшествующих двух месяцев.
Кортикостероиды и иммунодепрессанты могут привести к подавлению иммунного ответа на вакцину. Поэтому в случае необходимости проведения вакцинации на фоне приема этих препаратов, определение уровня антител является обязательным для решения вопроса о дополнительном курсе лечения
Во время прививок необходимо наблюдать за состоянием здоровья пациента. При жалобах на ухудшение состояния необходима госпитализация, а проведение прививок временно приостанавливается. Пострадавший должен быть обследован невропатологом и терапевтом. Вопрос о продолжении или прекращении прививок решается консультативно невропатологом, рабиологом и терапевтом.
Для того, чтобы обеспечить надлежащий иммунитет и предупредить поствакцинальные осложнения, прививаемым противопоказано применение любых спиртных напитков во время курса вакцинации и в течение 6 месяцев после его окончания. Необходимо, чтобы в период вакцинации больной не переутомлялся, избегал переохлаждения и перегревания. В отдельных случаях рекомендуется перевод на более легкую работу или выдача больничного листа.
Применение других вакцин одновременно с антирабической не допускается. Однако, в случае необходимости может быть проведена экстренная профилактика столбняка. Заболевшим бешенством прививки не проводят.
Читайте также:
