Блокада межреберных нервов. Алкоголизация межреберных нервов
Добавил пользователь Дмитрий К. Обновлено: 29.01.2026
Алкоголизация — это инъекция спирта в нерв для временного, но длительного перерыва его проводимости или в ткани с целью рубцового сморщивания их. Алкоголизация нервов применяют главным образом при сильных болях (например, невралгия тройничного нерва), а также с целью вызвать паралич двигательного нерва (например, алкоголизация диафрагмального нерва при туберкулезе легких). Алкоголизация в последнем случае заменяет невротомию (см.). Алкоголизацию тканей применяют, например, при выпадении прямой кишки у детей (алкоголь вводят в клетчатку, окружающую прямую кишку), при небольших врожденных сосудистых опухолях (гемангиомах, лимфангиомах) с целью вызвать запустевание пораженных сосудов.
Алкоголизацию широко применяют для обезболивания при копчиковых болях (кокцигодинии), стилоидитах (воспаление шиловидного отростка лучевой кости), пяточной шпоре, болезненных невромах и т. д.
Для алкоголизации применяют 80° этиловый (винный) спирт. Введение спирта в ткани, а особенно в нерв, весьма болезненно. Для уменьшения болей добавляют новокаин — 0,4 г. на 10 мл спирта.
В ряде случаев алкоголизацию проводят спирт-новокаиновым раствором (так называемая спирт-новокаиновая блокада) следующего состава: Spiritus aethylici 95° — 80 мл; Aq. destillatae pro injectionibus — 20 мл, Novocaini — 2 г. Спирт-новокаиновая блокада показана при закрытом переломе ребер: 3—4 мл раствора вводят к нижнему краю отломка ребра, расположенного ближе к позвоночнику. Подобная блокада дает более длительное обезболивание, чем анестезия новокаином без спирта, но является ответственным мероприятием и выполняется только врачом.
В ряде случаев алкоголизацию производят после обнажения нервного ствола, особенно в тех случаях, когда нерв расположен глубоко под слоем мышц и в него трудно попасть иглой (например, седалищный, диафрагмальный и др.). Для инъекции используют тонкие иглы. Предварительно в обнаженный нерв вводят 1—2% раствор новокаина, а затем спирт.
Эффект при алкоголизации нерва длится около 1 года. После алкоголизации может появиться отечность, которая, как правило, исчезает через несколько дней. Применять грелки после алкоголизации не следует во избежание ожога, так как кожная чувствительность при этом бывает утрачена.
Алкоголизация — инъекция спирта (обычно 80%) в ткани. Алкоголизация нерва рассматривается как «химическая невротомия», после которой благодаря анатомической целости нерва наступает регенерация периферического неврона. Алкоголизация корковых двигательных центров рекомендовалась при травматической эпилепсии, при гиперкинезах, атетозе и т. д.; алкоголизация двигательных нервов — при гиперкинезах лица (в лицевой нерв), при болезни Литтла (инъекция в запирательный, бедренный и другие двигательные нервы).
Алкоголизация применялась при лапаротомии в виде впрыскивания в зону нервных сплетений и узлов, на крупных периферических артериях вместо периартериальной симпатэктомии. Алкоголизация рекомендована также при выпадении прямой кишки (периректально), при врожденных ангиомах или лимфангиомах (в массу опухоли) с целью вызвать рубцевание и сморщивание ткани, запустевание сосудов и т. д. Чаще производят алкоголизацию чувствительных нервов при сильных болях, невралгии тройничного нерва и его ветвей, алкоголизацию межреберных нервов — либо паравертебрально, либо в желобе ребра — при межреберных невралгиях и переломах ребер, алкоголизацию седалищного нерва (с обнажением его) — при ишиасе; алкоголизация диафрагмального нерва применяется взамен френикотомии (см.) при каузальгиях и фантомных болях. Предварительно вводят 1—3 мл 0,5—1% раствора новокаина либо смешивают алкоголь с обезболивающим средством. М. О. Фридланд разработал методику блокады спирт-новокаиновым раствором след. прописи: Spiritus aethylici 95% — 80 мл. Aquae destillatae — 20мл, Novocaini — 2 г. При спастических параличах (болезнь Литтла) раствор вводят перимускулярно по 10—15 мл вокруг каждой спастически сокращенной мышцы, но всего не более 50 мл за один раз. При переломе ребра однократная спирт-новокаиновая блокада позволяет проводить бесповязочное лечение (стойкая анальгезия); раствор вводят под нижний край ребра, на 3—5 см дорсальнее места перелома, по 3 — 4 мл на каждое сломанное ребро. Алкоголизация по Фридланду с успехом может быть применена и при переломах длинных трубчатых костей (противошоковое действие, ослабление ретракции мышц) путем введения в гематому между отломками 8—15 мл раствора (смотря по размеру сломанной кости), а также при болезненных ригидных контрактурах (особенно при остеоартрозах) крупных суставов в сочетании с постоянным вытяжением. В сустав вводят 10—20 мл 40—50% спирта и 0,1—0,2 г новокаина. При необходимости эту алкоголизацию повторяют через 1 неделю.
Блокада межреберных нервов. Алкоголизация межреберных нервов
Блокада межреберных нервов. Алкоголизация межреберных нервов
Блокада межреберных нервов в виде их алкоголизации как метод лечения туберкулеза легких была разработана итальянским хирургом Леотта в 1928 г. Однако еще задолго до Леотта, а именно в 1917 г., Варштет предложил производить экзерез межреберных нервов, чтобы парализовать определенные сегменты мускулатуры грудной клетки и этим выключать из дыхания соответствующие отделы грудной клетки. Таким путем он надеялся достигнуть известного покоя верхних ее отделов.
Варштет произвел ряд экспериментальных исследований на кроликах и пришел к заключению, что выключение межреберных нервов создает покой для соответствующей половины грудной клетки, вызывает гиперемию и сморщивание легкого. В нескольких случаях он произвел подобную операцию на людях и считал ее очень простым и легко выполнимым вмешательством.
Варштет полагал, что экзерез межреберных нервов имеет перед операцией на диафрагмальном нерве преимущество, заключающееся в том, что последняя оказывает влияние на дыхательную деятельность нижних участков легкого, а следовательно, может иметь значение при нижнедолевых процессах, тогда как туберкулез поражает главным образом верхнюю долю. Поэтому он считал вполне целесообразным в некоторых случаях комбинацию выключения межреберных нервов с искусственным параличом диафрагмы.
Предложение Варштета в то время последователей не нашло, однако справедливость требует признать, что идея воздействия на туберкулезный процесс в легких путем операции на межреберных нервах принадлежит не Леотта, а Варштету.
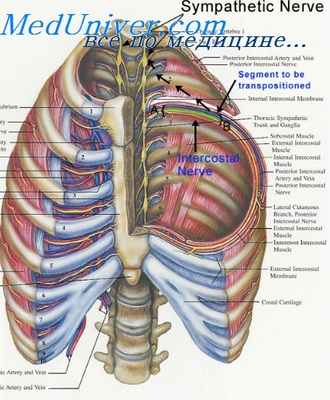
В 1926 г. Морелли снова вернулся к вопросу воздействия на туберкулезный процесс в легких путем перерезки межреберных нервов, а в 1928 г. Леотта разработал этот метод, перейдя в дальнейшем от постоянного паралича межреберных нервов к временному путем их алкоголизации. Вначале он для производства алкоголизации обнажал нервы путем широких разрезов вдоль ребер, а в дальнейшем перешел к алкоголизации нервов путем проведения иглы к месту их нахождения. В таком виде эта операция в настоящее время применяется всеми.
Вначале Леотта применял одностороннюю алкоголизацию, но затем перешел к двусторонней, не считаясь с односторонностью процесса. Он исходил из тех соображений, что при двустороннем параличе межреберных нервов значительно лучше достигается покой легкого, а главное действие этой операции именно и заключается в создании покоя для легкого. Кроме того, Леотта считал, что при двусторонней алкоголизации создается равновесие средостения, а это еще больше способствует созданию покоя для легкого.
Операция Леотта получила очень широкое распространение, чему способствовало не то, что она представляет собой очень эффективное вмешательство, а главным образом простота ее выполнения и доступность не только для хирурга, но и для каждого фтизиатра. Однако следует отметить, что из-за технической легкости эту операцию стали применять без достаточно обоснованных показаний.
В результате такого беспредельного расширения показаний об операции составилось не совсем правильное представление как о вмешательстве, не имеющем какой-либо ценности. А между тем целый ряд случаев, в которых блокада межреберных нервов оказывала совершенно явное благоприятное действие на течение туберкулезного процесса, говорит о том, что операция эта может применяться с пользой и среди других вмешательств, производимых по поводу туберкулеза легких, должна занять, может быть, и небольшое, но определенное место.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Межреберная невралгия: диагностика и лечение

Невралгия — заболевание периферических нервов, симптомами которого может быть резкая постоянная или приступообразная (стреляющая) боль. Чаще всего, по статистике, невралгией оказываются поражены тройничные, затылочные или межреберные нервы.
К развитию невралгии могут привести травмы, переохлаждения, перенесенные на ногах простуды, другие инфекции. Технологии, используемые в Медицинском центре «Столица», позволяют добиться полного излечения невралгии с помощью широкого диапазона средств.
Причины развития первичной (эссенциальной) невралгии неясны. Вторичная невралгия развивается на фоне других заболеваний (воспалительных, инфекционных, онкологических и др.), вовлекающих в патологический процесс проходящий рядом нерв, или в результате вредных воздействий (интоксикаций, травм, переохлаждения). Далее, при развитии воспалительного процесса в нерве, невралгия может перерасти в неврит.
Имеет значение узость костных каналов и отверстий, через которые проходят нервы. В этих условиях различные воздействия (простуда и др.) могут провоцировать возникновение невралгии.
Чаще всего развивается межреберная невралгия тройничного нерва, причиной которой могут стать больные зубы, синусит, средний отит и множество других заболеваний . Реже встречается невралгия большого или малого затылочных, языкоглоточного нервов и др.
Основные проявления межреберной невралгии:
- . Боль: постоянная, временами усиливающаяся, мгновенная, пароксизмальная, пульсирующая;
- . Так как болевые ощущения могут передаваться не только через чувствительные, но и через вегетативные пути, боль может носить несколько разлитой характер и иметь оттенок жжения;
- . Приступы могут быть спровоцированы различными факторами;
- . Приступ может сопровождаться нарушением чувствительности: гиперестезией, гиперпатией, гипостезией;
- . Приступ может сопровождаться различными вегетативными расстройствами: покраснением кожи и слизистых, слезо-, слюнотечением, потеплением или похолоданием кожи, потливостью, болевым тиком и др.
- . Лечение межреберной невралгии
Лечение межреберной невралгии
Лечение при вторичных невралгиях, в первую очередь, направлено на терапию основного заболевания, то есть устранение причины невралгии (например, лечение больных зубов, гайморита).
Симптоматическое лечение включает медикаментозную терапию (анальгетики и противовоспалительные препараты, специфическое средство лечения невралгии тройничного нерва — противосудорожные препараты). Хороший эффект в лечении невралгии дает применение иглорефлексотерапии, лазеропунктуры, импульсных токов низкого напряжения и низкой частоты, магнитных и электромагнитных полей, инфракрасного и ультрафиолетового излучения, ультразвука, электрофореза лекарственных веществ.
При неэффективности консервативного лечения приходится прибегать к алкоголизации нерва (химической блокаде путем введения в ствол нерва спирта с новокаином).
При первичных невралгиях применяются инъекции новокаина, витамины группы В, местно — апикаин, физиотерапевтическое лечение.
Межреберная анестезия
1.Больной сидит, облокотясь на столик, или лежит на здоровом боку. Кожу спины обрабатывают антисептическим раствором.
2.Анестезируют кожу и подкожную клетчатку у нижнего края наружной поверхности ребра на середине расстояния от остистых отростков грудных позвонков до внутреннего края лопатки.
3.Медленно вводя новокаин, продвигают иглу до упора в ребро, оттягивают ее на 2—3 мм назад, ее конец направляют книзу, смещая при этом мягкие ткани. Соскальзывая с нижнего края ребра, конец иглы попадает в область сосудисто-нервного пучка, куда и вводят 3—5 мл 1—2% раствора новокаина.
4.Не вынимая иглы, продвигают ее по наружной поверхности ребра к его верхнему краю и вводят 2—3 мл 1—2% раствора новокаина. При переломе нескольких ребер процедуру повторяют в соседних межреберьях. Для более длительного обезболивания показана алкоголизация нервов (в новокаин добавляют 1 мл этилового спирта).
Паравертебральная блокада
1.Больной лежит ничком с валиком под животом или сидит с наклоненным вперед туловищем. Операционное поле обрабатывают антисептическим раствором.
2.На расстоянии 3—4 см вправо или влево от средней линии производят вкол иглы через кожный желвак. Иглу проводят без шприца строго в сагиттальном направлении до упора в поперечный отросток или ребро на глубине около 5 см.
3.После этого иглу частично извлекают, направляют несколько ниже и медиально под углом 20—30° к сагиттальной плоскости и осторожно продвигают под поперечным отростком к межпозвоночному отверстию на 0,5 см.
4.Насаживают на иглу шприц с новокаином и, убедившись путем аспирации, что конец иглы не находится в сосуде, вводят 10—15 мл 0,5% раствора новокаина.
5.Таким же образом осуществляют паравертебральную анестезию и на других уровнях.
Действия при возможных осложнениях:
•прокол иглой плевры с развитием пневмоторакса: пункция или дренирование плевральной полости при пневмотораксе более 15%;
•повреждение органов брюшной полости: лапаротомия при развитии кровотечения или перитонита;
•прокол твердой мозговой оболочки и введение анестетика в спинномозговой канал: меры по детоксикации вплоть до проведения ИВЛ и реанимационных мероприятий.
Анестезия плечевого сплетения по куленкампфу
1.Больной лежит на спине, голова повернута в противоположную сторону, рука свободно свисает со стола.
2.Над серединой ключицы пальпаторно определяют пульсацию подключичной артерии. Плечевое сплетение располагается кнаружи и кзади от нее.
3.После инфильтрации кожи раствором новокаина длинную иглу без шприца вводят кнаружи от пульсирующей артерии на 1 см выше ключицы перпендикулярно коже в направлении остистых отростков I и II грудных позвонков.
4.Иглу продвигают до упора в I ребро, затем, скользя по его верхнему краю, достигают ветвей плечевого сплетения, о чем свидетельствуют неприятные ощущения, онемение или стреляющие боли по ходу руки.
5.Убедившись, что из иглы не вытекает кровь, вводят З0—35 мл 1 % лидокаина или 20—25 мл 1% раствора новокаина. Анестезия наступает через 10— 15 мин и длится в течение 2—6 часов.
Действия при возможных осложнениях:
•попадание конца иглы в сосуц: при выделении крови из иглы ее несколько оттягивают назад и изменяют направление ее хода;
•интравазальное введение анестетиков: лечение интоксикации анестетиком (см. выше);
•травма нерва: прозерин, дибазол, электропроцедуры;
•пневмоторакс: рентгенологический контроль в динамике, при значительном пневмотораксе (более 15%) — дренирование плевральной полости;
•воспалительные явления в месте пункции: покой, антибиотики, тщательное соблюдение правил асептики.
Межреберные нервы: описание, строение, причины невралгии, лечение
Межреберные нервы расположены в межреберных промежутках между наружной и внутренней межреберными мышцами. Каждый из них вначале проходит под нижним краем соответствующего ребра, попадая в 1 борозду с артерией и веной, дислоцируясь под ними.
Верхние 6 межреберных нервов доходят до грудины, здесь они носят название передних кожных ветвей и заканчиваются в коже передней грудной стенки. 5 нижних следующих и шестой, который называется подреберным, продолжаются в переднюю стенку живота, проникают между внутренней косой и поперечной мышцами, прободают прямую мышцу живота и заканчиваются в коже передней брюшной стенки. Эти же мышцы они и иннервируют.
Передние же кожные ветви верхних 6 нервов иннервируют следующие мышцы: межреберные наружные и внутренние, подреберные и поднимающие ребра мышцы, поперечную мышцу груди и живота, названные мышцы живота, квадратную мышцу поясницы и пирамидальную мышцу живота.
В пространстве до реберного угла межреберные нервы прикрыты париетальным листком плевры и внутригрудной фасцией. Таким образом, торакальные нервы иннервируют все мышцы и кожу грудной клетки и живота спереди и сбоку, париетальную плевру и брюшину, а также грудные железы.
Что входит в состав нерва
Все межреберные нервы – смешанные, потому как содержат двигательные, чувствительные и симпатические волокна.
- Двигательные – иннервируют межреберные мышцы, диафрагму, обеспечивают дыхательные движения. Это позволяет человеку не задохнуться от удушья. Вместе с диафрагмой человек может произвольно делать глубокий вдох.
- Чувствительные – обеспечивают и несут кожную, болевую, тактильную, температурную и др. чувствительность в спинной мозг. Они формируют болевую (первичную) реакцию при невралгии.
- Вегетативные – контролируют работу сосудов, потовых желез и пр. Они отвечают за повышение температуры кожи, расширение сосудов, появление «гусиной» кожи, потоотделение с кожи грудной клетки; все эти реакции происходят на бессознательном уровне.
Путь боли
При невралгиях первичный анализатор боли – грудные сегменты спинного мозга, их желатинозная субстанция. Она в виде группы нейронов находится в сером веществе задних рогов спинного мозга. Эти группы связаны между собой по всей вертикали позвоночника. Далее чувствительные пучки в составе спинно-таламического тракта перекрещиваются, проходят в таламус и затем в кору головного мозга, где боль эмоционально окрашивается. Характерны при этом и вегетативные проявления в виде гиперемии кожи, чувства жжения.
А близость проводящих пучков ощущения тактильных прикосновений и температуры могут давать боли разный характер: мучительная, жгучая.
Межреберная невралгия
Невралгия межреберных нервов или грудной радикулит — это неврогенный болевой синдром, при котором происходит сдавление или раздражение нервных корешков вследствие воспалительно-дегенеративных изменений в позвоночнике.
Этиология может быть любая – переохлаждение, интоксикация, ущемление, инфекция и пр. возраст больного может быть любой, для детей диагноз нехарактерен.
Невралгия межреберных нервов или торакалгия не является опасной для жизни, но она часто возникает на фоне более серьезных патологий и осложняется. Боли при невралгии по шкале стоят на 3-м месте после почечных колик.
Причины
Наиболее частая причина невралгий - остеохондроз грудного отдела позвоночника с корешковым синдромом или межпозвонковые грыжи и протрузии. Тогда говорят о том, что защемило межреберный нерв.
Невралгия может провоцироваться опоясывающим герпесом (вирус герпеса любит садиться на нервные стволы). Нередко это может быть проявлением заболеваний внутренних органов - плеврита, опухолей спинного мозга, грудной клетки и средостения.
Также среди причин:
- травмы спины и грудной клетки;
- любые искривления позвоночника;
- межпозвонковые грыжи;
- спондилез, рассеянный склероз, болезнь Бехтерева.
Воспаление межреберного нерва может возникать по следующим причинам:
- инфекции (ТБ, сифилис, грипп);
- патологий нервной, эндокринной, пищеварительной систем: язвы, гастриты, диабет;
- гипертония, атеросклероз, тиреотоксикоз.
У пожилых невралгию может спровоцировать неосторожное резкое движение, при котором происходит мышечный спазм, переохлаждение, возрастные изменения. Способствующие факторы – алкоголизация, хроническая усталость, гиповитаминозы гр. В, снижение иммунитета.
Симптомы межреберной невралгии
Симптомы и лечение межреберных нервов имеют самую тесную связь. Главный симптом – резкая внезапная односторонняя пронизывающая острая боль в грудной клетке (торакалгия), которая идет вдоль ребра в виде опоясывания от позвоночника к грудине. Больные сравнивают ее с ударом электрического тока и называют прострелом.
Боль сначала может быть не такой сильной, но она быстро набирает силу и становится нестерпимой. Она может отдавать в спину, лопатку, сердце, эпигастрий. Сопутствующие симптомы: бледность или покраснение кожи, локальная потливость. Это происходит за счет раздражения симпатических волокон в составе нерва.
Симптомы защемления межреберного нерва дают характерные повторяющиеся приступы, которые длятся от нескольких секунд до 2-3 минут. Пациент при этом замирает на вдохе, пытаясь не двигаться, потому что это усиливает боль. Любые движения, даже обычное дыхание, кашель, смех, разговор – все ведет к усилению боли.
В период между болевыми приступами появляются такие симптомы межреберного нерва, как парестезии по ходу нервов — чувство щекотания, ползания мурашек.
При герпетической инфекции межреберная невралгия дополняется сначала зудом, потом кожными высыпаниями на межреберье, возникающими на 2-4-й день невралгии. Сначала это розовые пятна, они переходят в пузырьки, лопаются и затем подсыхают с образованием корочек.
Дополняют торакалгию своей болью. На месте корочек остается временная гиперпигментация.
Лечение межреберной невралгии
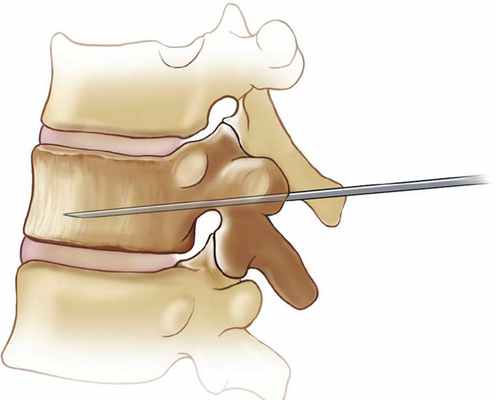
Лечение межреберных нервов должно осуществляться комплексно. Оно этиотропное, т.е. направлено на устранение причины заболевания, в первую очередь.
Далее устраняется боли и восстанавливается пораженный нерв. Для этого применяют противовоспалительное, анальгезирующее лечение, спазмолитики, седатики, нейротропы, миорелаксанты, а также нетрадиционную медицину: физиопроцедуры, массаж, остеопатия, ИРТ, народные методы.
Народные методы могут помочь в домашних условиях только при легкой и средней степени невралгии. В тяжелых случаях нужно проведение блокад стационарно.
В противовоспалительной терапии главенствуют сначала НПВС, в тяжелых случаях – ГКС.
Противовоспалительные нестероиды - "Пироксикам", "Ибупрофен", "Диклофенак", "Нимесулид". Их применение общее и местное.
Вспомогательным средством в лечении защемления межреберного нерва для купирования болевого синдрома выступает назначение седативных средств, которые помогут снизить повышенную возбудимость нервной системы. Местное лечение – кремы, мази, пластыри и гели с противовоспалительным, расслабляющим, обезболивающим и согревающим эффектом.
Хорошо применить мази с содержанием ядов пчел и змей. Они обладают всеми указанными возможностями. К ним относятся "Випросал", "Апизартрон" и пр. "Випросал" помимо змеиного яда, содержит еще камфору и пихту, что дает анальгезирующий эффект.
Миорелаксанты применяют при наличии мышечно-тонического синдрома: "Тизанидин","Толперизона гидрохлорид".
При лечении защемления межреберного нерва на выходе из межпозвонкового отверстия из-за остеохондроза, сопровождающегося смещением позвонков, помогает мануальная терапия, вытяжение позвоночника. Это снимет компрессию. Если невралгия - следствие опухоли, лечение хирургическое.
Нейроторпы – улучшат восстановление пораженного нерва: это, прежде всего, витамины гр.В - В1, В6, пантотеновая кислота (В5), "Пентовит".
Спазмолитики назначаются при спазмировании, т.е. повышенном тонусе мышц, окружающих нервные волокна с их повреждениями. Пока есть мышечный спазм, боль не уходит. Назначают "Галидор", "Бесалол", "Папазол", "Дротаверин" и др. Могут применяться в таблетированной или ампульной форме.
Из анальгетиков показаны "Анальгин", "Баралгин", "Спаздолзин", "Темпалгин", "Кеторол" и др.
Физиотерапевтические методы - ультрафонофорез, лазерная терапия, магнитотерапия, электрофорез, УВЧ, "Дарсонваль". Все они активизируют защитные механизмы и снимают воспаление, уменьшают боль.
Местное лечение
Для лечение используются мази и гели:
- "Фастум-гель" – снимает отечность, обладает обезболивающим действием.
- "Капсикам" – эффективен как разогревающее средство. Мазь усиливает кровоток и способствует восстановлению трофики тканей.
- "Финалгон" – также разогревающая мазь. Расширяет сосуды за счет разогрева, повышает поступление кислорода в ткани, улучшает трофику.
- "Индометацин", "Ортофен", "Наклофен", "Ибупрофен" – мази с противовоспалительным, противоотечным и обезболивающим эффектом.
- "Меновазин" – обезболивающая мазь. Эффект идет от местного охлаждения кожи.
- "Хондроксил" – считается хондропротектором, улучшает подвижность позвоночника.
При местном лечении предпочтительнее использовать мази, потому что проникающая способность у них выше. При резких болях разогревающие мази обычно не назначают, потому что они усиливают стимуляцию и могут привести к ишемическому кризу, инфаркту вследствие усиленного оттока крови из сердечных сосудов.
Массаж при невралгии
Какова его польза? Он улучшает кровоток в капиллярах и мелких артериях, усиливает обменные процессы, ускоряет выведение токсинов и веществ, способствующих развитию воспаления, обезболивает и улучшает проведение нервных импульсов.
Иглорефлексотерапия при межреберной невралгии
Иглорефлексотерапия (акупунктура или ИРТ) - относится к ТКМ (традиционной китайской медицине). При этом методе лечения вводят специальные очень тонкие иголки в активные точки нужных меридианов.
Эффекты акупунктуры: снимают воспаление, боль, имеют седативный эффект, повышают иммунитет за счет усиления обмена веществ и улучшения кровотока.
Мануальная терапия при межреберной невралгии
Поскольку невралгия в большинстве случаев обусловлена защемлением нерва при выходе его из позвоночного канала, действия мануального терапевта устраняют это сдавление. При этом выпрямляется осанка и улучшается работа всего вертебрального столба.
Остеопатия при невралгии

Остеопатия относится к разновидности этиотропного лечения. Она похожа на массаж и мануальную терапию, но движения врача более легкие, аккуратные и надавливающие. Остеопат должен быть отличным мануальщиком. Искусству остеопатии учатся много лет.
Врач здесь использует чувствительность своих рук, а не силу. Целью является устранение ущемления нерва. Мануальная терапия - это совокупность воздействия рук врача на опорно-двигательную систему. Остеопатия же воздействует на различные органы, выводя организм на "нужную волну". Она направлена на устранение причины болезни в целом. Полностью безболезненна.
Лечебная физкультура при межреберной невралгии
Показана только при стихании острых проявлений болезни. Проводится и подбирается под контролем врача-инструктора. При невралгии межреберных нервов очень полезным признано плавание.
Как лечить тяжелую невралгию?
При тяжелой степени невралгии лечение только стационарное. Здесь есть возможность применить более сильные средства:
- блокада межреберных нервов – обкалывание области нерва растворами анестетиков (новокаин, лидокаин и пр.);
- транквилизаторы – для улучшения и расслабления тревожности, нервного напряжения и косвенно, улучшения настроения;
- седативные препараты различных групп.
Показания к хирургическому лечению межреберной невралгии
Хирургия применяется при грыжах межпозвонковых дисков, выраженных изменениях вертебрального столба при остеохондрозе. Также операционное вмешательство необходимо при опухолях спинного мозга и окружающих его тканей.
Как лечить межреберную невралгию дома?
Домашнее лечение должно проходить под контролем лечащего врача. По его разрешению могут применяться определенные мази, которые будут наиболее эффективны - противовоспалительные и разогревающие.
Во многих семьях есть возможность использовать домашние физиотерапевтические приборы и методы:
- "Дарсонваль" - устройство для магнитотерапии;
- можно вызвать массажиста или мануальщика для проведения процедур;
- использовать ручные массажеры.
С разрешения врача можно готовить домашние мази по народным рецептам.
Прогноз и профилактика межреберной невралгии
Невралгия прекрасно лечится. Профилактикой будет своевременное лечение позвоночных заболеваний, предупреждение сколиозов и кифозов, терапия травм грудной клетки. Необходимо исключить переохлаждения. Защитой от инфекций будет высокий иммунитет, который обеспечивает здоровый образ жизни и закаливание.
Читайте также:
