Брюшной тиф и диссеминированный туберкулез. Диссеминированный туберкулез и очаговая пневмония.
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
1. Вторичный туберкулез. Диссеминированный туберкулез легких
2. Вторичный туберкулез возникает через продолжительный срок после инфицирования организма МБТ и затихания воспалительных
изменений, вызванных ими
Свидетельством отзвучавшей первичной инфекции
являются:
положительная туберкулиновая чувствительность
остаточные изменения в виде петрификатов,
плотных очагов в легочной ткани, во внутригрудных
лимфатических узлах и во внелегочных органах
3. При повторном заражении возникают новые туберкулезные очаги или обостряются старые специфические изменения в легких,
внутригрудных лимфоузлах и внелегочной ткани.
Предрасполагающим фактором является
вторичный иммунодефицит, сопутствующий
алкоголизму, наркомании, сахарному диабету, ХНЗЛ,
язвенной болезни желудка и 12-перстной кишки,
атрофическому гастриту, оперированному желудку,
раку любой локализации и т.д.
5. Экзогенная инфекция приводит к гиперсенсибилизации органов и тканей к МБТ
• Зоны гиперсенсибилизации существуют вокруг
послепервичных изменений, сформировавшихся в легочной
ткани и ВГЛУ.
Под воздействием токсинов и ферментов, выделяемых
МБТ, лейкоцитов происходит расплавление внешней
оболочки петрификатов и плотных очагов.
• Резорбция солей кальция и фосфора, разжижение
казеозных масс, активация инфекции в плотных очагах и
петрификатах.
• Казеозные массы и МБТ прорываются в кровяное русло,
лимфатическую систему и бронхиальное дерево.
6. Свидетельством существования экзогенного пути являются:
Повышенная заболеваемость туберкулезом у лиц,
контактных с бактериовыделителями
Появление рядом с плотными,
петрифицированными очагами первичного периода
свежих экссудативных затемнений
Обнаружение у впервые заболевших вторичными
формами туберкулеза первичной лекарственной
устойчивости
7. Для реализации эндогенной аутоинфекции необходимы следующие условия:
Выраженные, множественные остаточные изменения
после перенесённого первичного туберкулеза
Неспецифические предрасполагающие факторы,
ведущие к формированию вторичного
иммунодефицита: язвенная болезнь, сахарный диабет,
силикоз, шизофрения, оперированный желудок,
длительная терапия глюкокортикоидами и
цитостатиками и т.д.
Определенные конституциональные особенности
Генетическая предрасположенность
Экзогенной реактивации
способствуют:
•ВИЧ
•Алкоголизм, наркомания
•Диабет
•Авитаминоз
•Нарушение белкового обмена
9. Вторичному туберкулезу свойственны следующие черты:
1.
Нормергическая туберкулиновая чувствительность
2.
Отсутствие параспецифических реакций
3.
Отсутствие лимфогематогенной генерализации
4.
Худшие, по сравнению с первичным, результаты
лечения
Экзогенная суперинфекция является причиной
формирования вторичных форм туберкулеза в 1/3
случаев, в оставшихся 2/3 реактивация наступает
эндогенным путем, без поступления извне МБТ.
10. Диссеминированный туберкулёз В зависимости от распространенности поражения выделяют три варианта диссеминированного
туберкулеза:
1. генерализованный (редко)
2. с преимущественным поражением
легких (90%)
3. с преимущественным поражением
других органов
11. Диссеминация = лат. Disseminatio = сеяние, распространение
12. Диссеминированный туберкулез легких характеризуется двусторонней очаговой диссеминацией, преимущественно с субплевральным
расположением очагов,
распространением их сверху вниз и наличием
внелегочных очагов поражения
• Является причиной смерти 3% больных!
• По происхождению диссеминированный
туберкулез бывает первичным и вторичным
13. Первичный диссеминированный туберкулез
Развитию диссеминированных форм туберкулеза у
детей предшествует фаза бактериемии.
Эта форма туберкулеза может возникать сразу
вслед за проникновением инфекции в организм,
распространением ее по кровеносной и
лимфатической системам, фиксацией МБТ в
органах и тканях и появлением септического
состояния.
14. Первичный диссеминированный туберкулез
Чаще источником бактериемии являются, как правило,
пораженные туберкулезом ВГЛУ, из которых МБТ через
грудной лимфатический проток проникают в яремную
вену, в правое сердце, а затем в малый и большой круг
кровообращения.
А.И.Абрикосов назвал этот путь лимфогематогенным.
При попадании МБТ в большой круг кровообращения
создаются условия для возникновения генерализации
процесса с образованием множественных
туберкулезных бугорков почти во всех органах и
тканях.
Возникновение и развитие вторичного
диссеминированного туберкулеза
связывают с источниками бактериемии,
сформировавшимися в исходе локальных форм
первичного туберкулеза.
К ним относят очаги Гона, очаги отсева в легких,
почках, костях и других органах, но чаще
источником бактериемии являются не
полностью зажившие и петрифицированные
казеозно-измененные лимфатические узлы
средостения. Из них МБТ поступают в легкие
гематогенным, лимфогенным и бронхогенным
путями.
Возникновению туберкулезной микобактериемии в
значительной мере способствуют
гиперсенсибилизация, вегето-сосудистая дистония
и расстройство микроциркуляции
на почве:
• специфической инфекции, особенно экзогенной
суперинфекции при длительном и массивном контакте
с бактериовыделителем
• гриппа, аллергических расстройств, авитаминоза,
нарушений белкового и других видов обмена веществ
и т. д.
Классификация очагов по размерам:
1. Мелкие 1-3 мм
2. Средние 4-6 мм
3. Крупные 7-10 мм
17. Гематогенная диссеминация
Проявляется
поражением верхних
отделов легочных
полей, она
симметричная,
мономорфная,
мелкоочаговая.
Может быть
ограниченной и
тотальной.
18. Лимфогенная диссеминация
• Проявляется
поражением средних
легочных полей,
прикорневых отделов
• Характеризуется
наличием мелких и
средних очагов на
фоне усиленного
легочного рисунка
(лимфангит)
• Диссеминация,
как правило,
несимметрична
19. Бронхогенная диссеминация
• проявляется поражением нижних отделов
легких
• характеризуется крупными очагами малой и
средней интенсивности
• имеет тенденцию к слиянию
Для диссеминированного туберкулеза легких
характерен лимфогематогенный путь
распространения инфекции.
МБТ, передвигаясь по кровеносному и
лимфатическому руслу, приводят к развитию
ангиитов, лимфангитов
вовлекается в процесс межуточная ткань
формирование сетчатого фиброза
Развитие воспаления начинается с просвета
капилляров с последующим переходом на
сосуды, бронхи и альвеолярную ткань.
Рентгенологически очаги выглядят в виде
цепочки по ходу сосудов.
Наряду со специфическим поражением в виде
туберкулезных бугорков, формируется
поражение рядом лежащих сосудов, бронхов
за счет параспецифических реакций, которые
являются ответом организма на действие
туберкулопротеидов.
Морфологически параспецифические реакции
проявляются макрофагальными и
лимфогистиоцитарными инфильтратами,
васкулитами в легких, печени, селезенке,
миокарде, лимфоидном аппарате, в
структурах мозга и т.д.
По данным патоморфологических
исследований, которые обусловливают
клинические особенности течения,
диссеминированный туберкулез
разделяют на:
острый
подострый
хронический
23. Острый диссеминированный туберкулез характеризуется двусторонней симметричной мелкоочаговой мономорфной диссеминацией,
распространяющейся сверху вниз, с
субплевральной локализацией и наличием
внелегочных очагов поражения.
Для его возникновения необходимо резкое
снижение противотуберкулезного иммунитета
или его отсутствие, резкое снижение
естественной сопротивляемости организма и
воздействие высоковирулентной
туберкулезной инфекции
24. Клиническая картина острого диссеминированного туберкулеза
Начало острое, короткий продром
Высокая или гектическая лихорадка
Профузные поты, резкая слабость, адинамия
Тахикардия, гипотония
Сухой кашель, иногда в виде приступов,
одышка (до 50-70 в минуту)
Бледность, цианоз, особенно губ и щек
Общее состояние тяжелое
Пульс учащен, бред, помутнение сознания
По клиническому течению различают три
формы: тифоидную, легочную
(пневмониеподобную) и менингеальную.
25. Клиническая картина
Различают условно 3 формы милиарного туберкулеза
тифоидная
легочная
менингиальная
выраженная
интоксикация.
– иногда бред,
функциональные
расстройства
ЦНС.
одышка,
тахикардия,
цианоз.
выраженные
признаки
дыхательной
недостаточности:
одышка,
тахикардия,
цианоз,
сухой кашель
сильные
головные боли,
нарушение
сознания,
менингеальный
синдром,
изменения в
спинномозговой
жидкости.
26. При тифоидной форме картина напоминает брюшной тиф. Однако температура повышается не постепенно, как при тифе, а быстро и
только вначале держится на постоянно
высоких цифрах, а в дальнейшем становится
неправильной.
Пульс мягкий, учащенный, в отличие от тифа
относительной брадикардии не отмечается, нет
диспептических расстройств, реакция Видаля
отрицательная.
При современном течении острого диссеминированного
туберкулеза чаще имеет место смешанная
клиническая картина.
27. Обследование пациента с острым диссеминированным туберкулезом
Перкуторно – коробочный звук
Аускультативно – везикулярное или жесткое
дыхание, очень редко – крепитирующие хрипы
В мокроте – МБТ не определяются
Иммунологические пробы – гиперергические
(иногда «отрицательная анергия»)
ОАК – нормальное или несколько увеличенное
количество лейкоцитов, лимфопения, моноцитоз и
значительно увеличенная СОЭ
28. Рентгенологическая картина острого диссеминированного туберкулеза
• На рентгенограмме на 7 – 8 день от начала
заболевания отмечается снижение прозрачности
легочных полей по типу «матового стекла»
• На 10 – 14 день появляются мелкие мономорфные
очаговые тени в обоих легких, симметричные,
преимущественно в верхних и средних легочных
полях
• На 5 – 7 день заболевания ( раньше чем на
рентгенограммах) очаги обнаруживают на глазном
дне
Исходы острого диссеминированного
туберкулеза легких
При несвоевременно начатом лечении смерть
наступает через 3-4 недели после начала
заболевания, максимум через 2-3 месяца
При своевременной и адекватной химиотерапии
через 6-9 месяцев наступает рассасывание
очагов и полное восстановление архитектоники
легкого
30. Подострый диссеминированный туберкулез характеризуется двусторонней не всегда симметричной полиморфной очаговой диссеминацией,
склонной к слиянию,
распространяющейся сверху вниз и наличием
внелегочных очагов поражения.
Полиморфизм очагов (продуктивные,
экссудативные)
Тенденция к слиянию, формированию
конгломератов и фокусов
Развитие полостей распада
(«штампованные», «очковые» каверны)
Появление бактериовыделения
Бронхогенная диссеминация
Пестрая рентгенологическая картина
31. Клиническая картина подострого диссеминированного туберкулеза
В 1/3 случаев протекает бессимптомно или
малосимптомно, выявляется в ходе
профилактической флюорографии.
В 2/3 случаев протекает под маской пневмонии,
ОРВИ и т.д.
Перкуторно – патологии нет, т.к. нет еще
выраженного фиброза легочной ткани, возможно
локальное укорочение перкуторного звука
Аускультативно – бронхиальное дыхание, иногда
разнокалиберные влажные хрипы в верхних и
средних отделах легких
Исходы подострого диссеминированного
туберкулеза
В ходе лечения процесс редко полностью
рассасывается, чаще остаются множественные
плотные очаговые тени на всем протяжении легких,
фиброзные рубцы. Часто сохраняются сетчатый
склероз, продуктивные или кальцинированные
очаги, плевральные наложения и эмфизема.
При отсутствии или недостаточно интенсивном
лечении процесс прогрессирует. Может развиться
лобулярная казеозная пневмония или переход в
хронический диссеминированный туберкулез.
33. Хронический диссеминированный туберкулез характеризуется двусторонней, не всегда симметричной полиморфной диссеминацией с
тенденцией к образованию инфильтратов и
полостей распада на фоне фибротизации легочной
ткани, формирующегося легочного сердца и
наличием внелегочных очагов поражения.
Эта форма туберкулеза может возникнуть на фоне
незаконченного первичного туберкулеза, или
вторичного.
Имеет волнообразное течение со сменой периодов
обострений и ремиссии, что связано с появлением и
рассасыванием свежих очагов в моменты
лимфогенной, гематогенной и бронхогенной
диссеминации
34. Для хронического диссеминированного туберкулеза характерны следующие патоморфологические изменения
• Симметричное поражение преимущественно
верхних отделов легких
• Склонность к продуктивному характеру
поражений
• Развитие мелкосетчатого склероза
• Развитие эмфиземы
• Симметричные тонкостенные каверны
• Гипертрофия правого сердца
• Наличие внелегочных локализаций процесса
35. «Маски» хронически текущего диссеминированного туберкулеза
• Повышение температуры, функциональные
расстройства, картина острого инфекционного
заболевания, иногда брюшного тифа
• Маска гриппа, очаговой пневмонии и
затянувшегося бронхита
• Жалобы на охриплость голоса и боли при
глотании (специфическое поражение
миндалин, мягкого неба, надгортанника,
черпаловидных хрящей, голосовых связок)
• Экссудативный плеврит
• Туберкулез почек, половых органов и их
придатков, костей и т.д. (первичное обращение
к узким специалистам)
36. Клиническая картина хронического диссеминированного туберкулеза
При осмотре: кожные покровы бледно-серые, масса
тела снижена, западение над- и подключичных ямок
(пневмосклероз) и расширение нижних отделов
(эмфизема)
Перкуторно – укорочение звука над верхними отделами
и тимпанический звук над нижними
Аускультативно – бронхиальное дыхание, влажные (их
характер обусловлен размерами полостей распада) и
сухие непостоянные хрипы
Бактериовыделение массивное у большинства
ОАК – незначительный лейкоцитоз, ускорение СОЭ
Проба Манту и ДСТ положительные
ФБС – катаральный эндобронхит, реже – гнойный
эндобронхит и туберкулез бронхов
37. Рентгенологическая картина хронического диссеминированного туберкулеза
Туберкулезные очаги полиморфны (экссудативные,
продуктивные, индурированные,
кальцинированные)
Очаги группируются, сливаются в конгломераты
Деформация легочного рисунка мелкосетчатого и
ячеистого характера
Эмфизема базальных отделов легких
Плевральные реакции и плевролегочные рубцы
Полости распада имеют перикавитарную
инфильтрацию
Корни легких деформированы, бесструктурны,
смещаются вверх
Тень сердца митральной конфигурации
(«капельное», хроническое легочное сердце)
38. Исходы хронического диссеминированного туберкулеза легких
В ходе лечения возможно добиться
стабилизации процесса за счет
рассасывания очагов, участков
инфильтрации и прекращения
бактериовыделения
При прогрессировании процесс переходит
в фиброзно-кавернозный туберкулез
легких
Лечение
Режим химиотерапии I (МБТ+) или III(МБТ-).
Интенсивная фаза: 2-3HRZE/S или 2-3HRZE, затем, по
решению КЭК, фаза продолжения 4HR/4HRE или
4HR/5*HRE.
При остром диссеминированном туберкулезе показано
также включение в схему лечения кортикостероидов и
иммуномодуляторов. Чаще всего применяют курс
преднизолона по 15-20 мг/сут в течение 6—8 нед в
сочетании с Т-активином или лейкинфероном.
Фаза продолжения может быть увеличена до 9 месяцев при
генерализованном процессе, при менингите, при
сохранении более 6 месяцев деструкции легочной ткани
даже при отсутствии бактериовыделения, и у детей до 3
лет включительно.
Брюшной тиф и диссеминированный туберкулез. Диссеминированный туберкулез и очаговая пневмония.
Брюшной тиф и диссеминированный туберкулез. Диссеминированный туберкулез и очаговая пневмония.
Клинически острый милиарный туберкулез и подострый диссеминированный туберкулез легких, как указывалось выше, могут походить на острое инфекционное заболевание, в частности на брюшной тиф. Еще не так давно больные с такими нераспознанными формами туберкулеза составляли до 20% всех лечившихся в инфекционных отделениях больниц. Между тем при внимательном учете ряда клинических и рентгенологических признаков правильный диагноз у подавляющего большинства больных может быть установлен уже в начале заболевания.
В пользу туберкулеза и против брюшного тифа свидетельствуют, например, такие симптомы, как одышка, цианоз, ускоренный без лризнаков дикротии пульс, иногда неправильного типа лихорадка, отсутствие диспепсических расстройств, чистый и влажный язык, незначительное увеличение или нормальные размеры селезенки, положительные туберкулиновые реакции.
Важное дифференциально-диагностическое значение приобретает гемограмма, которая при брюшном тифе характеризуется лейкопенией, относительным лимфоцитозом (на 3—4-й неделе), а при остром милиарном и подостром диссеминированном туберкулезе легких — умеренным лейкоцитозом или нормальным содержанием лейкоцитов с небольшим сдвигом нейтрофилов влево и моноцитозом.
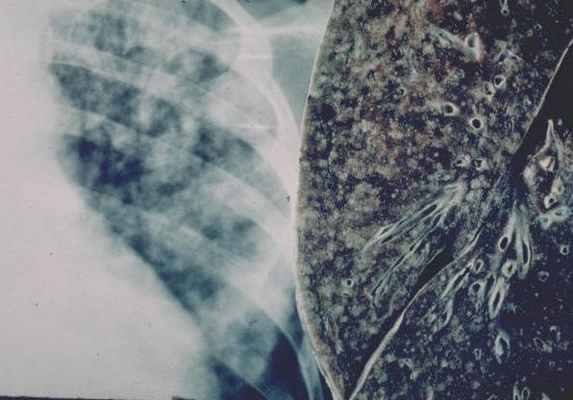
Различны рентгенологические изменения при этих заболеваниях. При брюшном тифе, если он осложнился поражением легких, определяются на фоне избыточного рисунка крупные, одинаковые по величине, часто сливающиеся очаги преимущественно в средних и нижних отделах легких. Подобные изменения возникают обычно при тяжелых формах брюшного тифа, иногда одновременно с такими осложнениями, как прободение кишечных язв и кровотечение, гепатит.
По мере улучшения общего состояния брюшнотифозная пневмония сравнительно быстро ликвидируется. При остром и подостром гематогенно-диссеминированном туберкулезе очаги меньших размеров, более однотипные, множественные и располагаются на всем протяжении или преимущественно в верхних и средних отделах легких с вовлечением их кортикальных зон. Даже при интенсивном лечении антибактериальными средствами они рассасываются в течение нескольких месяцев, т. е. значительно медленнее, чем брюшнотифозная пневмония.
Подострый диссеминированиый туберкулез может напоминать двустороннюю очаговую пневмонию различной этиологии, которая иногда приобретает характер острого диффузного альвеолита. Однако следует учесть, что такого типа вирусные или микоплазменные пневмонии начинаются обычно остро, с повышением темлературы до 39—40°С, которая длится 6—10 дней, головными болями и болями в груди и суставах, значительной одышкой, кашлем с выделением слизистой мокроты, иногда с примесью крови. При этом в легких выслушиваются в большем или меньшем количестве не только влажные, но и сухие хрипы.
Гематологические сдвиги характеризуются выраженным лейкоцитозом, относительной лимфопенией, сдвигом нейтрофилов влево, моноцитозом, реже эозинофилией и нерезко ускоренной РОЭ (15—20 мм/ч).
Рентгенологически при распространенной очаговой пневмонии в одном или обоих легких, преимущественно в средних и нижних отделах, определяются рассеянные средние или более крупные нерезко очерченные лобулярные очаги на фоне резко выраженных интерстициальных воспалительных изменений. Корни легких расширены. Нередко наблюдается реакция плевры. При благоприятном течении болезни очаги в течение 10—12 дней рассасываются. Медленнее восстанавливается нормальный рисунок легких и их корней. Только у отдельных больных заболевание принимает затяжное или рецидивирующее течение с образованием новых очагов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Брюшной тиф
Брюшной тиф – системное заболевание, вызываемое грамм-негативной бактерией Salmonella enterica серотип Тyphi (S. Typhi). Симптомы – высокая температура, выраженная общая слабость, боль в животе и сыпь розового цвета. Диагноз ставится по характерным клиническим проявлениям и подтверждается культурально. Лечение осуществляется цефтриаксоном, ципрофлоксацином или азитромицином.
В США брюшной тиф встречается редко, в основном среди американских путешественников, возвращающихся из эндемичных районов. Во всем мире ежегодно регистрируется около 11-21 миллиона случаев ( 1 Общие справочные материалы Брюшной тиф – системное заболевание, вызываемое грамм-негативной бактерией Salmonella enterica серотип Тyphi (S. Typhi) . Симптомы – высокая температура, выраженная общая слабость. Прочитайте дополнительные сведенияОбщие справочные материалы
1. World Health Organization (WHO): Fact sheet: Typhoid. По состоянию на 14.03.2022.
Пути передачи
Люди – единственный естественный хозяин и резервуар. Тифозные бациллы выводятся со стулом бессимптомных носителей или со стулом или мочой больных. Трансмиссия инфекции происходит при попадании в организм пищи или воды, загрязненной фекалиями. Недостаточная гигиена после дефекации может быть причиной распространения S. Typhi через пищу или воду. В эндемичных районах, где санитарные меры, как правило, недостаточные, S. Typhi передается чаще через воду, чем с пищей. В областях, где проводятся, в целом, адекватные санитарные мероприятия, передача происходит, главным образом, через пищу, которая была загрязнена во время приготовления здоровыми носителями. Мухи могут переносить микроорганизм с экскрементов на еду.
Случайная передача прямым контактом (фекально-оральный механизм) может произойти у детей во время игры и у взрослых во время половых контактов. В редких случаях при несоблюдении соответствующих санитарно-гигиенических правил, например при смене постельного белья, заражается персонал больницы.
Микроорганизм попадает в организм через желудочно-кишечный тракт и получает доступ к кровотоку через лимфатические пути. Проглатывание большого количества S. Typhi необходим для уменьшения кислотности желудочного сока. Низкая кислотность желудочного сока, которая является распространенной среди пожилых людей и среди людей, использующих препараты, подавляющие кислотность, может существенно уменьшить инфицирующую дозу. Кишечное кровотечение, изъязвления и перфорация могут произойти в тяжелых случаях.
Состояние носительства сальмонеллезной инфекции
Около 3% пациентов, не получавших лечение, рассматриваются как хронические бактерионосители брюшного тифа, накопляют возбудителей в желчном пузыре и выделяют их со стулом на протяжении > 1 года. У некоторых носителей в анамнезе нет сведений о клинических проявлениях болезни. Большинство из предполагаемых 2 000 носителей в США – пожилые женщины с хроническим заболеванием желчного пузыря. Обструктивная уропатия, вызванная шистосомозом Шистосомоз Шистосомоз – инвазия, вызываемая трематодами рода Schistosoma, которые проникают в организм чрескожно при контакте с пресной водой, в которой находятся церкарии этих гельминтов. Возбудители. Прочитайте дополнительные сведения или нефролитиазом, у некоторых пациентов с тифом может провоцировать застой мочи.
Эпидемиологические данные свидетельствуют о том, что у носителей брюшного тифа чаще, чем у населения в целом, развивается гепатобилиарный рак.
Симптомы и признаки брюшного тифа
Для брюшного тифа инкубационный период (обычно 8–14 дней) обратно пропорционален числу поглощенных микроорганизмов. Начало обычно постепенное, с лихорадкой, головной болью, артралгией, фарингитом, запором, анорексией и болью в животе с неприятными ощущениями. Менее распространенные симптомы включают дизурию, непродуктивный кашель и носовое кровотечение.
Без лечения температура постепенно повышается в течение 2–3 дней, остается повышенной (обычно 39,4–40 ° C) в течение еще 10–14 дней, начинает падать постепенно в конце 3-й нед, и достигает нормальных уровней в течение 4-ой недели Длительная лихорадка часто сопровождается относительной брадикардией и выраженной слабостью. Признаки поражения центральной нервной системы, такие как бред, оглушение или кома наблюдаются при тяжелых формах. Приблизительно у 10-20% пациентов появляются отдельные розовые бледные пятна, сгруппированные на груди и животе, они присутствуют в течение 2-й недели, исчезая через 2–5 дней после появления.
Характерны спленомегалия, лейкопения, анемия, отклонения функции печени, протеинурия и умеренная коагулопатия потребления. Могут наблюдаться признаки острого холецистита и гепатита.
На поздней стадии заболевания, когда кишечные поражения являются наиболее очевидными, кал может содержать примесь крови (скрытая форма у 20% пациентов, явная – у 10%). Приблизительно у 2% пациентов тяжелое кровотечение развивается на 3-й неделе, со смертностью приблизительно 25%. Острый живот и лейкоцитоз на 3-й неделе могут указывать на кишечную перфорацию, которая обычно затрагивает дистальную часть подвздошной кишки и встречается у 1–2% пациентов.
На 2-й или 3-й неделе может развиться пневмония, которая может быть связана со вторичной пневмококковой инфекцией, хотя S. Typhi сам по себе также может вызывать воспаление легких. Бактериемия иногда приводит к очаговым инфекциям, таким как остеомиелит, эндокардит, менингит, абсцессы мягкой ткани, гломерулонефрит или поражение мочеполового тракта.
Нетипичные проявления брюшного тифа, такие как пневмония, только лихорадка или, очень редко, только признаки инфекции мочевыводящих путей, могут затруднить постановку диагноза.
Выздоровление длится несколько месяцев.
У 8–10% не подвергавшихся лечению пациентов с брюшным тифом симптомы и признаки, похожие на начальный клинический синдром, повторяются приблизительно через 2 недели после ослабления лихорадки. По неясным причинам лечение антибиотиком во время первоначального заболевания увеличивает уровень рецидива лихорадки до 15–20%. Если антибиотики снова назначаются во время рецидива, лихорадка быстро проходит, в отличие от медленного снижения высокой температуры тела, которое происходит во время основной болезни. Иногда встречается 2-й рецидив.
Диагностика брюшного тифа
Другие инфекции, вызывающие подобные брюшному тифу проявления, включают в себя другие сальмонеллезные инфекции Нетифоидные инфекции, вызываемые Salmonella Нетифоидные сальмонеллы являются грам-негативными бактериями, которые вызывают преимущественно гастроэнтерит, бактериемию и очаговую инфекцию. Симптомами могут быть диарея, высокая температура. Прочитайте дополнительные сведения , лептоспироз Лептоспироз Лептоспироз – это инфекция, вызываемая одним из нескольких патогенных серотипов the spirochete Leptospira. Симптомы двухфазные. Обе фазы включают острые фебрильные эпизоды; 2-я фаза иногда. Прочитайте дополнительные сведения , диссеминированный туберкулез Внелегочный туберкулез (ТБ) Внелегочный туберкулез обычно является следствием гематогенного распространения возбудителя. Иногда инфекция передается непосредственно от смежного органа. Симптоматика меняется в зависимости. Прочитайте дополнительные сведения Plasmodium. Симптомы и признаки включают лихорадку (которая может быть периодической), зябкость, озноб, потливость, диарею, боль в животе. Прочитайте дополнительные сведения , бруцеллез Бруцеллез Бруцеллез вызывается виды Brucella, грамотрицательной бактерией. Симптомы начинаются с острого фебрильного заболевания с несколькими локальными признаками или без них и могут прогрессировать. Прочитайте дополнительные сведения , туляремию Туляремия Туляремия – фебрильное заболевание, вызываемое грам-негативной бактерией Francisella tularensis; может напоминать брюшной тиф. Симптомы – первичное местное язвенное поражение, региональное. Прочитайте дополнительные сведения C. psittaci Три вида Chlamydia вызывают заболевания у человека, включая заболевания, передающиеся половым путем, и респираторные инфекции. Все чувствительны к макролидам (например, к азитромицину). Прочитайте дополнительные сведения , инфекцию, обусловленную Yersinia enterocolitica Другие инфекции Yersinia Чума вызывается грамотрицательной бактерией Yersinia pestis. Симптомы – либо тяжелая пневмония, либо сильное увеличение лимфатических узлов с высокой температурой, часто прогрессирующее. Прочитайте дополнительные сведенияСледует получить посевы крови, кала и мочи. Вследствие того, что резистентность к препаратам является распространенной, необходимо проводить стандартное определение чувствительности. Тест на чувствительность с налидиксовой кислотой проводить больше не рекомендуется, потому что по нему в настоящий момент нельзя точно определить чувствительность к ципрофлоксацину. Гемокультуры обычно положительны только во время первых 2 недель болезни, а посевы кала, как правило, положительны в течение 3–5 недель. Если эти посевы отрицательны, а брюшной тиф все же весьма вероятен, то посев костного мозга может выявить возбудителя.
Бациллы тифа содержат антигены O и H, которые стимулируют организм больного на формирование соответствующих антител. 4-кратное повышение титров антител O и H в парных образцах, взятых с разницей в 2 недели, подтверждает инфекцию, обусловленную S. Typhi (тест Видаля). Однако этот анализ лишь умеренно (на 70%) чувствителен и не достаточно специфичен, наблюдается перекрёстная реакция на многие нетифоидные штаммы Salmonella spp. и цирроз печенит также приводит к ложно - положительному результату.
Прогноз при брюшном тифе
Без антибиотиков умирают приблизительно 12% больных. В случае своевременного лечения летальность составляет 1%. Большинство смертельных случаев происходит среди плохо питающихся людей, младенцев и пожилых.
Оглушение, кома или шок свидетельствуют о тяжелой болезни и неблагоприятном прогнозе.
Осложнения встречаются главным образом у пациентов, которые не лечились или лечение было начато слишком поздно.
Лечение брюшного тифа
Иногда фторхинолоны или азитромицин
Распространена и увеличивается устойчивость к антибиотикам, особенно в эндемичных районах, поэтому выбор препаратов должен проводиться в соответствии с тестом на чувствительность.
В целом, антибиотики, наиболее предпочтительные к применению, включают
Цефтриаксон 1 г внутримышечно или внутривенно каждые 12 часов (от 25 до 37,5 мг/кг у детей) на протяжении 14 дней
Различные фторхинолоны (например, ципрофлоксацин по 500 мг перорально 2 раза в день в течение 10–14 дней, левофлоксацин по 500 мг перорально или внутривенно 1 раз в день в течение 14 дней, моксифлоксацин по 400 мг перорально или внутривенно 1 раз в день в течение 14 дней)
Хлорамфеникол по 500 мг перорально или внутривенно каждые 6 часов все еще широко используются, но резистентность к нему увеличивается.
Фторхинолоны могут назначаться детям, но необходима осторожность. Для фторхинолон-устойчивых штаммов назначают азитромицин 1 г перорально в 1-й день, затем по 500 мг 1 раз в день в течение 6 дней. Уровень их устойчивости к альтернативной терапии (например, амоксициллин, триметоприм/сульфаметоксазол [ТМП/СМК]) является высоким, поэтому применение этих препаратов зависит от чувствительности in vitro.
Кортикостероиды могут быть добавлены к антибиотикам при тяжелой интоксикации. Обычно за этим следуют снижение лихорадки и клиническое улучшение. Преднизона по 20–40 мг перорально 1 раз в день (или эквивалент) в течение первых 3 дней лечения обычно достаточно. Более высокие дозы кортикостероидов (дексаметазон по 3 мг/кг внутривенно первоначально, затем по 1 мг/кг внутривенно каждые 6 часов, всего в течение 48 часов) назначаются пациентам с явным бредом, комой или шоком.
Питание должно поступать в виде частых приемов пищи. Во время лихорадки пациентам обычно назначается постельный режим. Нужно избегать салицилатов (которые могут вызвать гипотермию и гипотонию), так же как и слабительных, и клизм. Диарея может быть минимизирована легкоусвояемой диетой; парентеральное питание может потребоваться в отдельных случаях. Может понадобиться инфузионная терапия по восстановлению жидкости и электролитов, а также переливание крови.
Кишечная перфорация и ассоциированный перитонит требуют хирургического вмешательства и назначения более широкого спектра препаратов против грамотрицательных бактерий и Bacteroides fragilis в частности.
Рецидивы лечат так же, как и первичное заболевание, хотя продолжительность лечения антибиотиком редко должна быть > 5 дней.
О пациентах нужно сообщить в местный отдел здравоохранения, они не должны привлекаться к приготовлению пищи до прекращения выделения микроорганизма. У пациентов, которые не становятся носителями, Typhoid bacilli могут выявляться даже спустя 3–12 месяцев после острого заболевания. Поэтому для исключения носительства 3 результата посева кала с месячным интервалом должны быть отрицательными.
Носители
Носителям с нормальными желчными проходами нужно назначить антибиотики. Показатель эффективности лечения составляет приблизительно 80% для амоксициллина, TMP-SMX или ципрофлоксацина, применяемых в течение 4-6 недель.
У некоторых носителей с заболеваниями желчного пузыря бактерицидного эффекта достигают при помощи TMP/SMX и рифампицина. В других случаях эффективным методом может быть холецистэктомия (1–2 дня на антибиотиках до операции и 2–3 дня после операции). Тем не менее, холецистэктомия не обеспечивает устранение носительства, вероятно, из-за остаточных очагов инфекции в других частях гепатобилиарной системы.
Профилактика брюшного тифа
Питьевая вода должна быть очищенна и нечистоты должны быть эффективно утилизированы.
Хронические носители (пока их излечение не будет подтверждено) должны избегать активности, связанной с обработкой пищевых продуктов или с уходом за пациентами или маленькими детьми; изоляция пациента в пределах требуемого является необходимой мерой предосторожности. Особое внимание следует обратить на предосторожности, связанные с питанием.
Путешественники в эндемичных областях должны избегать употребления в пищу необработанных листовых овощей, других продуктов, которые хранятся или подаются на стол при комнатной температуре, и сырой воды (включая кубики льда). Если достоверно неизвестно, что вода безопасна, ее следует вскипятить или хлорировать перед питьем.
Вакцинация
Имеется живая аттенуированная (штамм Ty21a) пероральная вакцина против тифа, которая используется для путешествующих в эндемические регионы и эффективна приблизительно на 70%. Также можно рассматривать ее применение для иммунизации лиц, находящихся в близком контакте с носителем,
Вакцина Ty21a назначается орально каждый день до достижения в общей сложности 4 доз, которые необходимо ввести за ≥ 1 недель до поездки. Ревакцинацию для людей, которые остаются в группе риска, следует проводить через 5 лет. Использование вакцины должно быть отложено на >72 часов, если пациенты принимали какие-либо антибиотики, и она не должна использоваться вместе с противомалярийным препаратом мефлохином. Вследствие того, что вакцина содержит живые микроорганизмы S. Туphi, она противопоказана пациентам с ослабленным иммунитетом. В США вакцина не используется для детей 6 лет.
Альтернативным вариантом является использование разовой дозы внутримышечной вакцины с капсульным Vi-полисахаридом (ViCPS) не менее, чем за 2 недели перед запланированной поездкой. Эта вакцина эффективна на 64–72% и хорошо переносится, но не применяется у детей
Основные положения
Брюшной тиф распространяется энтерально и вызывает лихорадку и другие общие симптомы (например, головная боль, боль в суставах, анорексия, боли в животе и чувствительность при пальпации живота); с прогрессированием заболевания у некоторых пациентов развивается тяжелая, иногда кровавая диарея и/или характерная сыпь (розовые пятна).
Бактериемия иногда приводит к очаговой инфекции (например, пневмония, остеомиелит, эндокардит, менингит, абсцессы мягкой ткани, гломерулонефрит).
Хроническое носительство развивается примерно у 3% нелеченных больных; микроорганизмы персистируют в желчном пузыре таких пациентов и выделяются со стулом в течение > 1года.
Диагноз устанавливают с помощью посева крови и кала; вследствие того, что распространена резистентность к лекарственным препаратам, большое значение имеет тест на чувствительность.
Лечат цефтриаксоном, фторхинолонами или азитромицином, руководствуясь тестом на чувствительность; кортикостероиды могут использоваться для уменьшения тяжелых симптомов.
Носителям назначают длительный курс антибиотиков; иногда требуется холецистэктомия.
О пациентах нужно сообщить в местный отдел здравоохранения, они не должны привлекаться к приготовлению пищи до прекращения выделения микроорганизма.
Вакцинация может быть целесообразной для путешествующих в эндемичные регионы.
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Туберкулез
Туберкулез – инфекционное заболевание всего организма, вызываемое микобактериями туберкулеза.
Этиология и патогенез
Микобактерия туберкулеза – внутриклеточный факультативный паразит. Впервые была выявлена немецким исследователем Робертом Кохом.
Естественным резервуаром инфекции является человек, домашние и дикие животные, птицы.
В окружающей среде бактерии обладают высокой устойчивостью, во влажной среде могут сохраняться около 150 суток, высохшие микобактерии могут возобновить жизнедеятельность через 1,5 года, в замороженном виде сохраняются до тридцати лет.
Жизнеспособность микобактерий снижается при интенсивном солнечном облучении, в темных и сырых помещениях жизнеспособность сохраняется продолжительный период. Нагревание до 80 градусов Цельсия выдерживают до пяти минут. Наличие высокогидрофобной клеточной мембраны и определенной кодировки генома позволяет микобактерии иметь высокую устойчивость к многочисленным фармакологическим средствам. Постоянно происходящие изменения в геноме микобактерии приводят к устойчивости к противотуберкулезным препаратам.
Заражение туберкулезом происходит от больного с выделением микобактерий, как правило, при длительном контакте.
Тяжесть заболевания и распространенность очагов поражения зависит от вирулентности микобактерии и общего состояния, устойчивости, ответной реакции организма, подвергшегося заражению.
Пути проникновения:
- воздушно-капельный;
- через пищеварительный тракт;
- контактный;
- внутриутробное заражение.
Воздушно-капельный путь заражения является наиболее распространенным. Микобактерии распространяются в воздушной среде при кашле, чихании больного с активными проявлениями туберкулеза.
Алиментарный путь через пищеварительный тракт: для заражения необходимо значительно большее количество микобактерий. Чаще происходит при проглатывании больными туберкулезом собственной мокроты с микобактериями.
Заражение контактным путем возможно через конъюнктиву глаза, известны случаи заражения через поврежденную кожу при контакте с больными коровами.
Внутриутробное заражение возможно через пораженную туберкулезом плаценту, такой путь наблюдается очень редко.
При проникновении микобактерии в организм человека начинаются процессы пролиферации и диссеминации, на что развивается иммунный ответ организма. В пораженном органе формируется казеозный некроз и интенсивное размножение микобактерий.
При выделении больным человеком микобактерий в окружающую среду они попадают в организм здорового человека, происходит вторичное распространение инфекции.
Для развития заболевания и появления клинических симптомов необходимо сочетание нескольких внешних и внутренних предрасполагающих факторов. Выявленные вирулентные формы микобактерий у здоровых людей не всегда приводят к возникновению заболевания.
Туберкулез может протекать в скрытой форме при наличии жизнеспособных микобактерий в организме, но при отсутствии клинических проявлений заболевания. Такая форма заболевания может сформироваться при неразвившейся первичной инфекции, которая продолжает оставаться в организме или является результатом незаконченного процесса после перенесенного туберкулеза.
Диагностика
При опросе больного обращает на себя внимание длительно продолжающееся необоснованное недомогание, более или менее постоянная субфебрильная температура до 37,5 градусов Цельсия. Сухой или с небольшим количеством мокроты кашель в течение трех недель. В мокроте обнаруживают прожилки крови, тревожит повышенное потоотделение, потеря аппетита, снижение веса тела.
Специфических симптомов туберкулеза не существует, единственным достоверным способом выявления заболевания туберкулезом является 3-х кратное исследование мокроты у всех пациентов, которых беспокоит кашель более 3-х месяцев.
Туберкулинодиагностика является дополнительным методом выявления туберкулеза, она указывает на специфическую сенсибилизацию организма, обусловленную вирулентными микобактериями или вакциной БЦЖ.
Бактериоскопия промывных вод бронхов, желудка, исследование спинно-мозговой жидкости, плевральной жидкости позволяют выделить микобактерии.
Рентгенологические методы диагностики туберкулеза:
- рентгеноскопия;
- рентгенография;
- томография;
- флюорография.
Клинические формы туберкулеза
Туберкулезная интоксикация детей и подростков
После первого инфицирования микобактериями развиваются первичные формы туберкулеза. Наиболее подвержены этой форме дети и подростки. От момента внедрения до клинических проявлений болезнь протекает в скрытой форме.
Туберкулезная интоксикация протекает с нарушением деятельности различных органов и систем без отчетливых признаков расположения туберкулезного процесса. Обнаружить расположение туберкулезного процесса из-за маленьких размеров невозможно. Частой причиной такой интоксикации являются очень маленькие туберкулезные очаги в лимфатических узлах средостения.
Подтверждается туберкулезная интоксикация положительными данными туберкулинодиагностики.
Симптомами ранней туберкулезной интоксикации могут быть нервозность ребенка, отсутствие аппетита, бледность кожи, незначительное повышение температуры тела, некоторая припухлость лимфатических узлов.
Через 4 – 6 месяцев после первичного проникновения микобактерий в организм фиксируется положительная туберкулиновая проба (вираж).
Если не диагностировать это состояние у ребенка, то может развиться туберкулезный процесс в легочной ткани с вовлечением регионарных лимфатических узлов.
При хронической туберкулезной интоксикации развиваются микрополиадения, бледность, ребенок отстает в развитии. Характерно сохранение положительной туберкулиновой пробы через год и более, после виража данного исследования. При хронической туберкулезной интоксикации выявляют морфологические изменения в органах туберкулезного характера.
Развитие такого состояния можно предотвратить правильным и длительно проводимым лечением.
Первичный туберкулезный комплекс
У детей туберкулезный комплекс протекает под видом пневмонии с вовлечением регионарных лимфатических узлов.
Температура тела повышается до 40 градусов Цельсия, беспокоит кашель, сухой или с выделением мокроты слизистого характера, боли в грудной клетке. При обследовании выявляются увеличенные шейные и подмышечные лимфоузлы без признаков воспаления окружающих тканей, подвижные при пальпации.
Обнаруживают микобактерии в промывных водах бронхов и желудка. При рентгенографическом исследовании выявляют характерные рентгенологические признаки первичного туберкулезного комплекса.
Первичный туберкулезный комплекс развивается стадийно:
- пневмоническая;
- рассасывание;
- уплотнение;
- кальцинация.
Осложнения
В случае отсутствия должного лечения в туберкулезный процесс распространяется на соседние органы (бронхи, плевра), происходит разрушение легочной ткани, лимфогематогенные диссеминации.
Дифференцировать необходимо от неспецифических пневмоний.
Диссеминированный туберкулез легких
Рассеянные процессы в легочной ткани гематогенного, лимфогенного, бронхогенного происхождения расценивают как диссеминированный процесс.
Острый милиарный туберкулез легких проявляется понижением аппетита, общим недомоганием, температура тела повышается до 40 градусов Цельсия. Больного беспокоит сухой кашель, одышка.
В прошлом имеется контакт с бациллярными больными, перенесенный ранее экссудативный плеврит, лимфаденит.
Туберкулиновые пробы обычно ложноотрицательные. При рентгенологическом исследовании выявляются множественные, хорошо отграниченные и расположенные цепочкой мелкие очаги размером с просяное зерно.
Осмотр глазного дна на ранних стадиях позволяет выявить высыпания туберкулезных бугорков.
При неблагоприятном развитии очаги сливаются, сопровождаясь распадом легочной ткани и образованием каверн.
Миллиарный туберкулез необходимо дифференцировать с брюшным тифом.
При обратном развитии очаги могут полностью рассосаться или же кальцинироваться.
Больные с генерализованным и нераспознанным туберкулезом погибают при явлениях тяжелой интоксикации, гипоксемии и гипоксии.
Подострый диссеминированный туберкулез легких может протекать под видом гриппа, очаговой пневмонии. Больные обращаются за медицинской помощью из-за появления прожилок крови в мокроте. Кашель незначительный с выделением мокроты, температура тела повышена.
Рентгенологическое обследование позволяет обнаружить в верхних долях легких очаги с различными размерами.
При неблагоприятном течении очаги имеют тенденцию к слиянию с последующим образованием каверн.
Лечение
Острый милиарный туберкулез поддается лечению даже при вовлечении в процесс мозговых оболочек. Применяются стандартизированные противотуберкулезные химиотерапевтические препараты. Своевременное правильное лечение позволяет добиться полного выздоровления, некоторые очаги могут уплотняться и обызвествляться.
Очаговый туберкулез легких
Составляет примерно половину всех впервые выявленных заболеваний туберкулезом. Может протекать бессимптомно и обнаруживается случайно при флюорографическом профилактическом обследовании.
При внимательном опросе больных нередко устанавливается, что они просто не обращали длительное время внимание на симптомы, характерные для туберкулезной интоксикации.
Очаговый туберкулез возникает на фоне первичных излеченных туберкулезных очагов и является вторичным.
Патогенез
Вторичные очаговые формы формируются под влиянием внешней суперинфекции или распространения микобактерий из скрытых, возникших раньше очагов. Свежие очаги чаще появляются в верхушках легких. Вначале развивается эндобронхит с творожистым некрозом стенки бронха с последующим переходом на ткань легкого.
Распространение микобактерий током крови характеризуется симметричным расположением очагов.
Клиническая картина
Заболевание часто протекает без явных клинических проявлений. Больного беспокоят увеличение отделения пота, общее недомогание, сухой кашель с незначительным количеством мокроты, небольшое повышение температуры тела в течение суток.
Осмотр больного позволяет выявить незначительную болезненность мышц плечевого пояса на стороне поражения. При слиянии очагов перкуторный звук укорачивается, при аускультации определяется жесткое дыхание и мелкие, влажные единичные хрипы над очагами. Туберкулиновые пробы маловыраженные.
На рентгенограмме определяются округлые или неправильной формы очаги до 1 см.
Лечение
Свежие туберкулезные очаги и лимфангоит рассасываются в течение одного года при адекватном и своевременном противотуберкулезном лечении. Иногда очаги могут инкапсулироваться с развитием грубого фиброза на месте лимфангоита.
Инфильтративный туберкулез легких
Инфильтративный туберкулез, как правило, является прогрессированием очагового туберкулеза с преобладанием инфильтрации и перифокального воспаления.
Инфильтративно-пневмонический процесс развивается при гиперергической реакции организма, гиперсенсибилизации легочной ткани, большой нестабильности нервно-вегетативной и нервной системы.
Клинико-рентгенологические типы инфильтративного туберкулеза:
- бронхолобулярный инфильтрат;
- округлый инфильтрат;
- облаковидный инфильтрат;
- казеоная пневмония;
- лобит;
- перисциссурит.
Клиническая картина
Клинические проявления инфильтративного туберкулеза имеют зависимость от площади пораженной легочной ткани. Во многих случаях начинается внезапно и протекает в виде крупозной пневмонии или гриппа.
В грудной клетке на стороне поражения беспокоит боль, кровохарканье или легочное кровотечение может быть одним из первых проявлений заболевания. Выражены явления туберкулезной интоксикации, температура достигает 41 градуса Цельсия с большими колебаниями в утренние и вечерние часы. Наблюдаются резкая адинамия, профузный пот, кашель с мокротой слизисто-гнойного характера, одышка, быстрая потеря веса.
Дифференциальную диагностику проводят с неспецифическими пневмониями, злокачественными новообразованиями.
Туберкулема легких
Туберкулема легких может формироваться при ифильтративно-пневмонической, очаговой форме.
Клинические стадии течения туберкулемы:
- прогрессирующая;
- стабильная;
- регрессирующая.
Жалобы, как правило, отсутствуют. Туберкулёмы образуются при хорошей сопротивляемости организма. Выявляют случайно при флюорографическом обследовании. Туберкулёмы без соответствующего лечения переходят в тяжёлые формы заболевания.
Дифференциальную диагностику проводят с онкологическими и паразитарными поражениями, абсцедирующей пневмонией.
Кавернозный туберкулез легких
Наличие тонкостенной каверны является основным отличительным признаком кавернозного туберкулеза. Формирование каверны является следствием прогрессирования инфильтративного и очагового диссеминированного туберкулеза, распада туберкулемы.
Туберкулезный плеврит
Плеврит может быть одним из первых проявлений туберкулеза, возникает при наличии скрыто протекающих свежих субплевральных очагов.
Клинически различают сухой и экссудативный плевриты.
Сухой плеврит характеризуется болями во время вдоха, при надавливании на грудную клетку в области места поражения, кашлем. Основным диагностическим проявлением при аускультации является шум трения плевры.
Экссудативный плеврит характеризуется скоплением экссудата в плевральной полости. При осмотре отмечается ограничение дыхательной экскурсии пораженной стороны, межреберные промежутки сглаженные или выбухают, притупление перкуторного звука по верхней границе в виде косой линии Эллиса-Дамуазо.
Лечение
Основной задачей лечения взрослых является устранение клинических проявлений туберкулеза, заживление туберкулезных дефектов, восстановление социального положения и трудоспособности.
Основной задачей лечения детей является полное излечение или формирование незначительных нарушений.
Эффективность лечения оценивается при достижении:
- полной ликвидации клинических и лабораторных признаков туберкулезного воспаления;
- стойкого отсутствия выделения бактерий, подтверждаемое микроскопическими и культуральными исследованиями;
- обратного развития рентгенологической картины признаков туберкулезного процесса;
- возобновления функциональных возможностей пораженного органа, восстановления трудоспособности.
Основные лечебные мероприятия, применяемые в лечении туберкулёза:
- фармакотерапия;
- санаторно-гигиенический режим лечебное питание;
- гормональные фармпрепараты;
- туберкулинотерапия;
- коллапсотерапия и оперативное лечение.
Профилактика
Специфическая профилактика
Все страны мира осуществляют вакцинацию и ревакцинацию БЦЖ и химиопрофилактику.
Для вакцинации используется штамм БЦЖ путем внутрикожного введения на 4-й день жизни. Ревакцинацию БЦЖ или повторную вакцинацию осуществляют в установленные сроки
Первичная химиопрофилактика осуществляется для предотвращения развития заболевания у тех, кто находился в контакте с больным, выделяющим микобактерии.
Вторичная химиопрофилактика осуществляется для предотвращения развития заболевания у ранее инфицированных лиц, или которые продолжают находиться в среде вероятного повторного инфицирования или заболевания туберкулезом.
Социальная и санитарная профилактика
Социальная профилактика заключается в проведении социальных, противоэпидемических и лечебных мероприятий в очаге туберкулезной инфекции (места пребывания больного туберкулезом, бактериовыделителя).
Читайте также:
