Буциндолол при сердечной недостаточности. Побочные эффекты бета-адреноблокаторов
Добавил пользователь Cypher Обновлено: 28.01.2026
Бета-адреноблокаторы являются неотъемлемым компонентом комплекса лекарственных средств для терапии больных при хронической сердечной недостаточности (ХСН), особенно кардиоселективный бета-адреноблокатор бисопролол. Рассмотрены подходы к выбору оптимальног
Beta-adrenergic blocking agents application with chronical impaired cardial function: focusing on bisoprolol
Beta-adrenergic blocking agents are essential component of medical product complex for therapy of chronical impaired cardial function especially cardioselective beta-adrenergic blocking agent bisoprolol. Approaches to selection of optimal starting therapy of chronical impaired cardial function are reviewed.
Хроническая сердечная недостаточность (ХСН) — это синдром, развивающийся в результате различных заболеваний сердечно-сосудистой системы, приводящий к снижению насосной функции сердца, хронической гиперактивации нейрогормональных систем и проявляющийся одышкой, сердцебиением, повышенной утомляемостью, ограничением физической активности и избыточной задержкой жидкости в организме. Синдром ХСН может осложнять течение практически всех заболеваний сердечно-сосудистой системы.
Интерес во всем мире к изучению различных аспектов ХСН обусловливается плохим прогнозом заболевания, увеличением числа больных с ХСН, увеличением числа госпитализаций из-за обострения ХСН, неудовлетворенностью качеством лечения, ростом затрат на борьбу с ХСН. Статистика свидетельствует о неуклонном росте числа больных с ХСН во всех странах, независимо от политической и экономической ситуации. В настоящее время распространенность клинически выраженной ХСН в популяции составляет не менее 2,0%. С возрастом (у лиц старше 65 лет) частота встречаемости ХСН возрастает до 6–10% и является самой частой причиной госпитализации пожилых больных. За последние 15 лет число госпитализаций больных с ХСН утроилось, а за 40 лет увеличилось в 6 раз. Пятилетняя выживаемость больных с ХСН все еще ниже 50%, а риск внезапной смерти в 5 раз выше, чем в популяции. Точной статистики о количестве пациентов в России нет, тем не менее можно предположить, что их не менее 3–3,5 млн человек, причем это только пациенты со сниженной насосной функцией левого желудочка (ЛЖ) и явными симптомами ХСН. Примерно столько же больных имеют симптомы ХСН при нормальной систолической функции сердца и их вдвое больше, чем имеющих бессимптомную дисфункцию ЛЖ, поэтому речь может идти о 12–14 млн больных с ХСН [1]. Доказано, что в наши дни именно ишемическая болезнь сердца (ИБС) (в сочетании с артериальной гипертонией или без нее) является самой частой причиной ХСН, составляя до 60% всех случаев декомпенсации. В связи со сказанным своевременная диагностика ХСН и знание современных методов лечения весьма актуально.
Подходы к лечению во многом зависят от понимания основных патофизиологических процессов, обусловливающих клинические проявления ХСН. Следует отметить, что в последние десятилетия ХХ века произошли значительные изменения взглядов как на саму проблему понимания развития ХСН, так и ее лечения. Получила распространение так называемая «миокардиальная теория патогенеза хронической сердечной недостаточности». В ее основе лежало представление о чрезмерной активации нейрогормональных систем — ренин-ангиотензин-альдостероновой (РААС) и симпатико-адреналовой (САС). Хорошо известно, что при снижении сердечного выброса, обусловленного нарушением систолы ЛЖ, происходит активация САС, которая носит компенсаторный характер. Это приводит к следующему:
- повышение частоты сердечных сокращений и сократимости миокарда обеспечивает насосную функцию сердца;
- происходит поддержание артериального давления (АД) в условиях сниженного сердечного выброса (СВ);
- потенцируется веноконстрикция, обеспечивая венозный возврат и повышение давления наполнения сердца через механизм Франка–Старлинга.
Когда необходимость в интенсификации кровообращения проходит, то нет необходимости в повышении активности САС. В условиях же постоянной гемодинамической (и иной) перегрузки сердца происходит длительная гиперактивация САС, нивелирующая положительные моменты активации данной системы.
Нежелательные эффекты длительной активации САС заключаются в следующем:
- Происходит дополнительная (помимо основного патологического процесса) гибель кардиомиоцитов в результате некроза и апоптоза. Развитие дисфункции и некроза мышечных волокон происходит вследствие их перегрузки кальцием и угнетения митохондрий, что опосредуется через бета1- и бета2-адренорецепторы сердца и циклического АМФ.
- Увеличение частоты сердечных сокращений (ЧСС) способно непосредственно негативно влиять на работу сердца при ХСН, независимо от развития ишемии миокарда и нарушений ритма сердца. В норме сила сокращений возрастает при увеличении ЧСС, в пораженном же сердце происходит дальнейшее снижение сократительной способности миокарда.
- Провоцируется ишемия вне зависимости от состояния коронарного русла.
- Провоцируются нарушения ритма сердца.
- Стимулируется секреция ренина, снижается почечный кровоток, задерживается жидкость вследствие повышения реабсорбции натрия.
Однако длительная терапия бета-адреноблокаторы (бета-АБ) больных ХСН тормозит и вызывает регрессию патологического ремоделирования сердца (гипертрофию и изменение формы полостей сердца), улучшает функцию сердца (уменьшение тахикардии, торможение апоптоза и кардиотоксического действия катехоламинов, электрическую нестабильность миокарда и косвенно активность РААС). Без преувеличения можно сказать, на сегодняшний день бета-АБ являются неотъемлемой частью лечения ХСН. Долгое время считалось, что бета-АБ противопоказаны у больных ХСН, обусловленной систолической дисфункцией ЛЖ.
Пересмотр представлений о возможности применения бета-АБ у больных ХСН начался в 80-е годы, когда Swedberg и соавт. [2] сообщили, что длительное назначение небольших доз бета-АБ (в сочетании с диуретиками) улучшает функцию ЛЖ и увеличивает продолжительность жизни больных с дилатационной кардиомиопатией (за 3 года наблюдения смертность среди больных, получавших бета-АБ, составила 48%, тогда как в контрольной группе — 90%). С того времени выполнено достаточное количество контролируемых исследований, посвященных изучению влияния различных бета-АБ на показатели функции ЛЖ и продолжительность жизни больных с ХСН.
В настоящее время бета-АБ являются неотъемлемым компонентом комплекса лекарственных средств, предназначенных для лечения больных ХСН различной этиологии. Особое внимание привлекает кардиоселективный бета-АБ 2-й генерации бисопролол (Конкор ® ). Так, в 1994 г. было проведено двойное слепое многоцентровое европейское исследование CIBIS [3]. В это исследование был включен 641 больной с III–IV функциональным классом ХСН, в добавление к ингибиторам ангиотензинпревращающего фермента (иАПФ) и мочегонным больные получали бисопролол (2,5–5 мг/сут) или плацебо в течение 2 лет. Риск смерти снизился на 20% среди больных, получавших бисопролол, наиболее успешной была терапия у тех пациентов, ЧСС которых была более 80 уд./мин, а также среди больных с ХСН неишемической этиологии. Это исследование отчетливо показало целесообразность применения бета-АБ (а конкретно, бисопролола) у больных с ХСН (достаточно тяжелой). Исследование CIBIS II [4] включало уже 2647 больных с ХСН III-IV функциональных классов и фракцией выброса ЛЖ менее 35%. Период наблюдения составил в среднем 1,3 года. Бисопролол (Конкор ® ) назначали в дозе 1,25 мг/сут с постепенным увеличением дозы до 10 мг/сут. Результаты исследования оказались весьма впечатляющими: выявлено снижение общей смертности на 32%, снижение частоты внезапной смерти на 42%, снижение частоты госпитализаций на 15% (в том числе по поводу сердечной декомпенсации на 32%). Важно отметить, что эффективность бисопролола (Конкора ® ) не зависела от тяжести и этиологии ХСН (у больных с ИБС эффект был даже более выраженным, чем при дилатационной кардиомиопатии). Риск декомпенсации, требующей госпитального лечения, под влиянием бисопролола снижался на 30%. Существенно, что бисопролол переносился так же хорошо, как и плацебо, частота вынужденной отмены препарата составила всего 15%. Основной опасностью при лечении больных с ХСН может быть развитие атриовентрикулярной блокады или выраженной гипотонии. Предупредить эти осложнения можно, начиная с назначения небольшой дозы препарата (1,25 мг), которая постепенно повышается. CIBIS II — первое крупное исследование, доказавшее положительное влияние кардиоселективного бета-АБ бисопролола на течение заболевания у больных с выраженной ХСН независимо от характера заболевания, приведшего к развитию декомпенсации. Это исследование показало способность бисопролола продлевать жизнь больных с ХСН.
В настоящее время бисопролол внесен Международными кардиологическими обществами, а также ВНОК в число препаратов, предназначенных для лечения ХСН различной этиологии.
Представляется также весьма интересным вопрос: можно ли начинать лечение больных с ХСН с назначения бета-АБ и, в частности, бисопролола? Дело в том, что в процессе развития ХСН САС активируется раньше, чем РААС, в то же время бета-АБ более эффективно снижают концентрацию норадреналина, нежели иАПФ (кроме того, бета-АБ способны снижать также активность РААС). иАПФ, в свою очередь, более эффективно снижают концентрацию ангиотензина II (А II) у больных ХСН (которые уже находятся на терапии бета-АБ, последние положительно влияют на «ускользание» влияния иАПФ на содержание АII). Сказанное позволяет утверждать, что на начальных этапах развития ХСН, возможно, более целесообразно назначать бета-АБ. На этот вопрос весьма недвусмысленный ответ дает многоцентровое исследование CIBIS III [5], основная гипотеза которого состоит в утверждении, что начало терапии больных с ХСН можно начинать с бета-АБ (в частности, бисопролола) к которому в дальнейшем добавляется иАПФ. Таким образом, основная цель CIBIS III состояла в том, чтобы показать, что стартовая терапия бисопрололом (к которому затем присоединялся эналаприл) сравнима (не хуже) с обратным назначением препаратов (сначала эналаприл, а затем бисопролол) в профилактике смерти и госпитализации по различным причинам (в первую очередь — кардиальным). В исследовании участвовало 1010 пациентов с ХСН II–III функционального класса. В одной группе больных бисопролол (Конкор ® ) титровался начиная с 1,25 мг/сут до целевой дозы в 10 мг/сут, в другой — эналаприл (Энап) начальную дозу составил 5 мг/сут, конечная доза была равна 20 мг/сут (данная фаза исследования составила 6 мес, затем в течение 18 мес больные получали одновременно оба препарата (бисопролол (Конкор ® )— с 1,25 мг/сут до 10 мг/сут, эналаприл (Энап) — начиная с 5 мг/сут до 20 мг/сут). Было установлено, что монотерапия бисопрололом в начале лечения ХСН не только не уступает по эффективности эналаприлу, а по некоторым показателям даже превосходит монотерапию иАПФ. Конкор ® так же безопасен, как и иАПФ, при использовании в качестве монотерапии в начальной стадии лечения ХСН. Таким образом, результаты исследования CIBIS III поддерживают концепцию «свободного выбора» для начальной терапии ХСН бета-АБ или иАПФ, основанную на личном решении врача с учетом индивидуальных особенностей больного. Вопрос стоит так: можно ли назначить больному с ХСН бета-АБ без иАПФ? Однако вопрос стоит не в противопоставлении иАПФ бета-АБ, а в выборе оптимального режима стартовой терапии. Внезапная смерть во время первых 6 месяцев монотерапии в группе больных, получавших бисопролол, отмечена в 8 из 23 смертельных исходов; смертельных исходов в группе, получавших эналаприл, — 16 из 32. В течение первого года в группе начинавших лечение бисопрололом было 16 (из 42), в группе начинавших лечение эналаприлом эти показатели равнялись соответственно 29 из 60 (то есть на 46% меньше в группе больных, начинавших лечение Конкором ® ). Это позволило сделать вывод, что у больных 65 лет и старше с легкой или умеренной стабильной ХСН (фракцией выброса, равной или менее 35%) начало терапии с назначения Конкора ® достоверно превосходит начало терапии с назначения эналаприла по снижению случаев внезапной смерти в течение первого года. Достоверные различия в количестве случаев внезапной смерти между стратегиями терапии сохранялись после 6 месяцев комбинированной терапии. Тем не менее современные рекомендации предлагают начинать лечение ХСН с иАПФ, вслед за чем советуют добавлять высококардиоселективный бета-АБ (в данном случае — бисопролол).
Применение бета-АБ существенно снижает смертность больных с ХСН. Таким образом, всех пациентов с ХСН и кардиомегалией следует рассматривать как претендентов на лечение бета-АБ. Для начала терапии необходима гемодинамическая стабильность пациента. Применение бета-АБ не является вариантом неотложной терапии в большинстве случаев ХСН. Необходимо начинать лечение с малых доз (применительно к бисопрололу — это 1,25 мг/сут), через две недели доза удваивается, что делается с целью предотвращения побочных явлений. Не следует значительно увеличивать дозу в интервале 2 нед. Именно постепенность в наращивании дозы препарата — залог успеха в применении бета-АБ у больных ХСН. Снижение ЧСС более 10 уд./мин является достоверным критерием бета-адреноблокады.
В настоящее время трудно представить лечение ХСН без применения высокоселективных бета-АБ; не случайно в учебнике «Внутренние болезни» S. Davidson (20-е издание, 2006 г.) приведены следующие слова: «Добавление пероральных бета-АБ в увеличивающихся дозах к стандартной терапии, включающей иАПФ, у больных с ХСН уменьшает частоту смерти и госпитализации. Число больных, которых следует лечить 1 год, чтобы предотвратить одну смерть, равно 21» [6].
Литература
В. И. Маколкин, доктор медицинских наук, профессор, член-корреспондент РАМН
Ф. Н. Зябрев
ГБОУ ВПО Первый МГМУ им. И. М. Сеченова Минздравсоцразвития РФ, Москва
Практические рекомендации по применению бета-адреноблокаторов у больных с хронической сердечной недостаточностью
Лечение хронической сердечной недостаточности (ХСН), обусловленной систолической дисфункцией левого желудочка (ЛЖ), блокаторами бета-адренергических рецепторов в большинстве случаев приводит к улучшению функции ЛЖ [5; 6; 17; 19; 20; 35; 36; 38; 43], оптимизации использования энергии миокардом [19], уменьшению симптомов [5; 6; 17; 19; 35; 36; 38; 43], а также к регрессу ремоделирования сердца [30; 33], определяющего плохой прогноз при естественном течении ХСН. Хотя, на сегодняшний день, не считается доказанной возможность увеличения продолжительности жизни больных ХСН на фоне терапии (бета-адреноблокаторами, результаты нескольких исследований позволяют предположить возможным реальное развитие таких изменений [7; 12; 37; 40]. В настоящее время проводится ряд крупномасштабных исследований для уточнения влияния блокаторов бета-адренергических рецепторов на выживаемость больных с ХСН [2; 13; 28].
Несмотря на очевидные положительные эффекты терапии бета-адреноблокаторами у больных с ХСН, ее начало сопровождается лишением миокарда адренергической поддержки и приводит к отрицательному хронотропному и инотропному эффектам, способным ухудшить функцию миокарда [29; 30]. Хотя применение низких доз бета-адреноблокаторов второго и третьего ''поколений" обычно не приводит к клинически значимому увеличению давления заполнения ЛЖ или снижению минутного объема [26; 29], более высокие дозы могут вызвать отек легких и кардиогенный шок [21].
Наиболее важными вопросами практического Использования бета-адреноблокаторов у больных с ХСН являются следующие:
(1) какие бета-адреноблокаторы лучше переносятся больными с ХСН и почему,
(2) каковы оптимальные условия для начала терапии бета-адреноблокаторами.
В настоящем обзоре предпринята попытка ответить на эти вопросы.
Переносимость различных бета-адреноблокаторов у больных с ХСН.
Существует подразделение на три "поколения" блокаторов бета-адренергических рецепторов [8]. К первому околению бета-адреноблокаторов относят пропранолол и тимолол, которые являются адрено-селективными препаратами и не имеют дополнительных свойств [21]. Ко второму поколению относят такие препараты, как метопролол, атенолол и бисопролол, обладающие кардиоселективностью без дополнительных свойств [21]. И, наконец, к третьему поколению относят такие препараты, как буциндолол, лабеталол и карведилол, которые сочетают в себе свойства бета-адреноблокаторов и периферических вазодилятаторов [9; 18; 31]. Буциндолол, лабеталол и карведилол являются неселективными бета-адреноблокаторами, а карведилол и лабеталол обладают умеренным антагонизмом по отношению к альфа-адренорецепторам, что обуславливает их вазодилятирующие свойства [21]. Буциндолол обладает прямым вазодилятирующим действием, опосредуемым через зависимые от гуанозинмонофосфата механизмы [21]. Карведилол и его метаболит, видимо, обладают, кроме того, достаточно выраженными антиоксидантными свойствами [45; 46]. Карведилол и буциндолол в большей степени, по сравнению с другими препаратами, оказывают регулирующее влияние на бета-адренорецепторы [8; 9]. Буциндолол обладает относительно небольшим "обратным агонизмом" [11; 34; 44], под которым понимают способность бета-блокатора устранять активное состояние рецептора. Препараты с большим "обратным агонизмом", в частности, пропранолол, могут оказывать выраженное отрицательное хронотропное и инотропное действие [11; 34].
Таким образом, период титрования дозы бета-адреноблокатора у больных ХСН будет более безопасным при использовании препарата, обладающего свойствами умеренного вазодилятатора (действие которого будет перевешивать отрицательное инотропное действие бета-блокатора) с небольшим "обратным агонизмом" [21]. Препараты, обладающие выраженным "обратным агонизмом" и не имеющие свойств вазодилятатора, или имеющие слишком сильную вазодилятирующую активность (которая может вызвать гипотонию) будут переноситься хуже.
Оценка гемодинамического действия однократной дозы пропранолола (бета-блокатор первого поколения) [29], метопролола (бета-блокатор второго поколения) [29], буциндолола [26] и карведилола (бета-блокаторы третьего поколения) [14] позволила установить незначительно мало выраженное негативное их влияние на сердечный индекс (Рис.1) и давление заклинивания легочных капилляров, особенно бета-блокаторов третьего поколения (Рис.2). Лечение пропранололом не переносили 15% больных с ХСН [39], а метопрололом - 8% больных [22; 40]. Непереносимость бета-блокаторов третьего поколения - карведилола и буциндолола, у которых в меньшей степени выражен "обратный агонизм" и которые обладают небольшим или умеренным вазодилятирующим действием, отмечалась только у 7% и 4% больных ХСН соответственно [1; 5; 37]. Хотя прямые сравнительные исследования переносимости различных бета-блокаторов пока не проводились, очевидно, что препараты третьего поколения лучше переносятся, по крайней мере, в период титрования дозы [21].
Рис.1. Влияние однократной дозы пропранолола, метопролола, буциндолола и карведилола на сердечный индекс [14; 26; 29].
* - р
Рис.2. Влияние однократной дозы пропранолола, метопролола, буциндолола и карведилола на давление заклинивания легочных капилляров [14; 26: 29]
* - р
Выбор бета-адреноблокатора для лечения хронической сердечной недостаточности.
На сегодняшний день нет окончательного мнения о преимуществе эффектов какого-либо определенного типа бета-блокатора для воздействия на выживаемость больных с ХСН, так как пока не проведены прямые сравнительные исследования целесообразности применения бета-блокаторов у этой категории больных [16; 21]. Что касается влияния препаратов на функцию ЛЖ, то, как для селективных [19; 23; 25; 30; 40; 41; 42], так и неселективных бета-блокаторов [1; 5; 17; 26; 32; 35; 36; 38: 43] показано положительное влияние на функцию ЛЖ при их применении у больных с ХСН.
Теоретически можно предположить, что бета-адреноблокаторы третьего поколения могут оказывать более выраженное влияние на выживаемость больных с ХСН по сравнению с селективными бета-адреноблокаторами второго поколения [16; 27]. Препараты третьего поколения более полно подавляют адренергическую стимуляцию по сравнению с препаратами второго поколения, обеспечивают более значимую степень кардиопротекции (Табл.1) [16; 27]. В большинстве исследований при терапии селективными бета1-адреноблокаторами не выявлено достоверного влияния на частоту внезапной смерти больных с ХСН и постинфарктным кардиосклерозом [12; 24; 40]. В то же время, в исследованиях с использованием неселективных бета-адреноблокаторов у больных с ХСН [37] и у больных, перенесших инфаркт миокарда [3; 10; 24], отмечено достоверное уменьшение частоты внезапной смерти.
Таблица. 1. Сравнение антиадренергических свойств бета-адреноблокаторов
| Свойства | Метопролол | Буциндолол | Карведилол |
| Блокада бета1-адренорецепторов | ++ | ++ | ++ |
| Блокада бета2-адренорецепторов | 0 | + | + |
| Блокада альфа1-адренорецепторов | 0 | 0 | + |
| Снижение концентрации норадреналина в сердце | 0 | + | + |
| Снижение концентрации норадреналина в плазме | 0 | + | 0 |
| Снижение концентрации ангиотензина II | + | + | + |
Таким образом, неселективные препараты (карведилол и буциндолол) могут иметь преимущества в воздействии на выживаемость по сравнению с селективными (метопролол, бисопролол), хотя до получения результатов прямых сравнительных исследований это преимущество нельзя считать доказанным. В настоящее время предприняты два исследования, целью которых является уточнение вопроса о влиянии бета-адреноблокаторов на выживаемость больных с ХСН: Beta-Blocker Evaluation of Survival Trial и Cardiac Insufficiency Bisoprolol Study II mortality trial [21]. Кроме того, планируется исследование Carvedilol or Metoprolol (COMET) trial, в котором будет проведено прямое сравнение влияния карведилола и метопролола на выживаемость больных с ХСН [21].
Титрование доз бета-адреноблокаторов у больных с ХСН.
Как указывалось выше, первоначально терапия бета-блокаторами может приводить к клинически значимому отрицательному инотропному эффекту. В то же время, улучшение функции желудочков сердца обычно наступает не ранее, чем через 1 мес. от начала терапии [20; 30; 41]. Позднее улучшение функции сердца обусловлено "биологическим действием" бета-блокаторов [4; 20] и устранением чрезмерной симпатической стимуляции сердца. Таким образом, в начале терапии бета-блокаторами у больных с ХСН, особенно выраженной, могут возникнуть некоторые осложнения. В связи с этим, при декомпенсации ХСН или у больных, недавно нуждавшихся в медикаментозной инотропной поддержке, не следует начинать терапию бета-блокаткаторами [21]. Больным с ХСН и бронхиальной астмой бета-блокаторы назначаться не должны, а у больных с ХСН и хроническим о бструктивным бронхитом для решения вопроса о применении бета-блокаторов необходима оценка функции легких [13].
Для терапии бета-блокаторами могут быть выбраны амбулаторные больные с ХСН II-III функционального класса NYHA или, в крайнем случае, больные с начальными признаками IV функционального класса [21].
Больной должен быть проинформирован о том, что до начала клинического улучшения, при терапии бета-блокаторами, может наблюдаться период временного усиления симптомов сердечной недостаточности длительностью до 4-10 нед. [21].
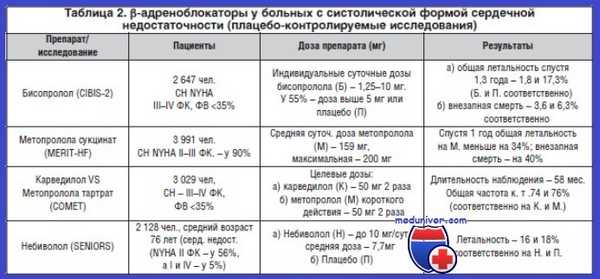
Таблица 2. Начальные и конечные дозы бета-адреноблокаторов при лечении ХСН [21]
| Препарат | Начальная доза | Конечная доза ( | Конечная доза (>=85 кг)* |
| Метопролол | 6,25 мг 2 раза в день | 50 мг 2 раза в день | 50-75 мг 2 раза в день |
| Лабетолол | 5 мг 2 раза в день | 50 мг 2 раза в день | 100 мг 2 раза в день |
| Бисопролол | 1,25 мг 1 раз в день | 5 мг 1 раз в день | 10 мг 1 раз в день |
| Карведилол | 3 мг 2 раза в день | 25 мг 2 раза в день | 50 мг 2 раза в день |
| Буциндолол | 3 мг 2 раза в день | 50 мг 2 раза в день | 100 мг 2 раза в день |
Увеличение дозы производится еженедельно. При каждом визите доза удваивается до достижения ее конечной величины или до появления симптомов, требующих снижения темпов титрования дозы. Так как показано, что улучшение функции желудочков [5; 7], а, возможно, и уменьшение летальности [7] на фоне терапии бета-блокаторами происходит пропорционально увеличению дозы, то необходимо предпринимать усилия для достижения ее конечных значений. Наиболее трудным периодом титрования дозы считается отрезок времени, соответствующий приему 2-й и 3-й доз препарата. В этот период больные должны ежедневно взвешиваться, а при увеличении массы тела на 2-3 кг необходимо обратить внимание врача или самостоятельно увеличить дозу мочегонных для предотвращения клинически явной декомпенсации кровообращения [21]. Обычно временная задержка жидкости легко контролируется с помощью диуретиков. В период титрования дозы бета-блокатора у некоторых больных может увеличиваться выраженность азотемии, поэтому им рекомендуется повторное исследование мочевины и креатинина крови. Кроме того, больных предупреждают о необходимости избегать приема нестероидных противовоспалительных препаратов, ухудшающих функцию почек [15].
Тактика при развитии декомпенсации кровообращения в период титрования дозы.
Если у больных на фоне титрования дозы бета-блокатора развилась декомпенсация кровообращения, то тактика определяется ее выраженностью. Выделяют три степени декомпенсации:
1) задержка жидкости, которая контролируется увеличением дозы диуретиков или назначением ингибитора АПФ;
2) стойкая задержка жидкости, не реагирующая на увеличение дозы диуретиков;
3) начальные проявления кардиогенного шока [21].
Каждая из них требует определенной тактики. При задержке жидкости, устраняемой при терапии диуретиками или ингибитором АПФ, можно продолжить амбулаторное лечение и, как правило, нет необходимости в прекращении терапии бета-блокатором. В некоторых случаях требуется уменьшение темпов титрования дозы бета-блокатора или временное снижение дозы. В случае, когда у больного нет начальных признаков кардиогенного шока, но отмечается стойкая задержка жидкости, не реагирующая на увеличение доз диуретиков или ингибиторов АПФ, возможно проведение интермиттирующей терапии низкими дозами инотропных препаратов. При этом предпочтительнее использовать короткие 12- или 24 ч курсы препаратов для в/в введения (наиболее целесообразно применение милринона, так как его механизм действия не зависит от бета-рецепторов) и периферических вазодилятаторов (нитропруссида, нитроглицерина). Такая тактика дает возможность в ряде случаев избежать отмены бета-блокатора. Если, несмотря на эти мероприятия, отмечается плохая переносимость бета-блокатора, доза его должна быть постепенно уменьшена или прием полностью прекращен. При наличии начальных признаков кардиогенного шока (задержка жидкости, гипотония, гипоперфузия жизненно важных органов) необходима немедленная отмена бета-блокатора и проведение инотропной терапии [21].
Независимо от причины прекращения терапии бета-блокатором, вопрос о ее возобновлении может ставиться только после достижения компенсации кровообращения при соблюдении следующих рекомендаций:
3. Если срок с момента прекращения терапии составляет >= 7 дней и у больного недавно наблюдались начальные признаки кардиогенного шока, то, в случае решения вопроса о возобновлении терапии бета-блокатором, необходимо вновь начинать титрование с очень низких доз препарата [21].
Заключение.
Приведенные выше рекомендации носят лишь общий характер. В каждом конкретном случае терапия бета-блокатором у больного с ХСН должна проводиться с учетом индивидуальных особенностей. При этом необходимо помнить, что на сегодняшний день терапия бета-блокаторами у больного ХСН не является стандартной (как например, терапия ингибиторами АПФ), а является клиническим экспериментом. Возможно, после подтверждения в крупных, рандомизированых, плацебо-контролируемых исследованиях положительного влияния бета-блокаторов на выживаемость больных с ХСН, они войдут в перечень стандартных препаратов для лечения ХСН.
ЛИТЕРАТУРА
Буциндолол при сердечной недостаточности. Побочные эффекты бета-адреноблокаторов
Бета-адреноблокаторы при хронической сердечной недостаточности (ХСН)
Применение бета-адреноблокаторов в терапии сердечной недостаточности находит все больше сторонников. Ранее считавшиеся абсолютно противопоказанными, теперь они рассматриваются как хорошие средства прерывания неблагоприятной хронической эндогенной адренергической стимуляции. Во многих исследованиях показано положительное действие бета-блокады на процесс ремоделирования левого желудочка, оцениваемое по увеличению фракции выброса в среднем на 5-10 %.
Пациенты, принимавшие бета-блокаторы, реже госпитализировались и у них отмечалось улучшение гемодинамических показателей в покое и при физической нагрузке. Эффекты бета-блокирующих средств на способность переносить максимальную физическую нагрузку, NYHA-функциональный класс застойной сердечной недостаточности и качество жизни неоднозначны. Лучший эффект наблюдался при лечении бета-селективными блокаторами, нежели при использовании неселективных препаратов.
Карведилол — неселективное средство, обладающее вазодилататорными и антиоксидантным свойствами, одобрен для применения у пациентов, страдающих ишемической и неишемической кардиомиопатией. Однако о влиянии этого препарата на показатель смертности пока нет окончательного заключения. Важно отметить, что недавно прекращено испытание бисопролола по программе CIBIII, так как уже промежуточные результаты продемонстрировали снижение смертности пациентов на 25 %.
В целом эти препараты хорошо переносятся при условии, что начальные дозы очень низкие (1/10-1/20 стандартной дозы), а титрование — постепенное, с увеличением не чаще чем через две недели. Для многих бета-блокаторов оптимальные лечебные дозы точно не установлены; однако, как правило, положительные эффекты являются дозозависимыми, поэтому целесообразно доводить дозу до максимально переносимой или рекомендованной.
При сердечной недостаточности часто встречаются нарушения ритма. Дилатация предсердий может вызвать трепетание или мерцание предсердий, а возникшая в результате этого тахикардия желудочков может спровоцировать ишемию и нарушение их заполнения. Желудочковые экстрасистолы и устойчивая или неустойчивая желудочковая тахикардия могут перейти в фибрилляцию желудочков. Внезапная смерть от нарушений ритма имеет место у 25 % (или более) пациентов с сердечной недостаточностью.
Прежде всего необходимо проводить интенсивное лечение сердечной недостаточности. Антиаритмические препараты следует использовать осторожно у пациентов со сниженной функцией желудочков. У таких больных особенно велик риск возникновения проаритмогенных побочных эффектов и низка эффективность данных препаратов. Их назначение должно ограничиваться жизнеугрожающими нарушениями ритма и сопровождаться соответствующим контролем. В настоящее время формируются группы пациентов для участия в экспериментальных исследованиях, включающих оценку использования антиаритмических препаратов III класса (например, амиодарона) и автоматических вживляемых дефибрилляторов, с целью найти лучший метод предотвращения смерти от нарушений ритма у больных с застойной сердечной недостаточносотью.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Поскольку не все исследования с применением бета-АБ были одинаково успешны, можно утверждать, что эффекты этих препаратов не являются их классовым эффектом. Действительно, результатом предыдущих исследований неспецифических блокаторов бета-рецепторов первого поколения, не обладавших дополнительным сосудорасширяющим действием (пропранолол), было выраженное прогрессирование СН и летальный исход. В исследовании BEST (Beta-blocker Evaluation of Survival Trial) изучали бета-АБ третьего поколения буциндолол, являющийся полностью неизбирательным антагонистом бета-рецепторов с некоторой способностью блокировать а1-рецепторы. В ходе этого исследования буциндолол статистически незначимо (р = 0,10) на 10% снижал ОС, причем у представителей разных рас неодинаково.
Среди участвовавших в этом исследовании пеафроамериканцев у 76% пациентов наблюдалось статистически значимое (р = 0,01) снижение смертности на 19%, а у 24% пациентов наблюдалась незначительно выраженная тенденция к увеличению смертности па 17% (р < 0,05 для взаимосвязи). Было выдвинуто предположение, что разная реакция па буциндолол у пациентов с белым цветом кожи обусловлена полиморфизмом (аргинин 389) бета1-адренорецептора. В настоящее время буциндолол еще не получил одобрения для клинического применения.
Не все стратегии лечения с применением антиадренергических средств оказывают положительный эффект у пациентов с СН. Например, моноксидин является антагонистом имидазолииовых рецепторов центрального действия, сильно снижающим адренергическую активность. В ходе исследования MOXCON (Monoxidinein Heart Failure Trial) дозы моноксидина медленного высвобождения или соответствующего плацебо титровали до целевой (1,5 мг 2 раза в сутки).
Это исследование было досрочно остановлено из-за повышения показателя смертности (на 50%) и побочных эффектов в группе моноксидина медленного высвобождения по сравнению с группой плацебо. Анализ показал, что уровни норадреналина в группе моноксидина были значительно ниже, таким образом, генерализованное торможение СНС может быть вредным для пациентов с СН. Небиволол, избирательный антагонист бета1-рецепторов с дополнительным сосудорасширяющим действием, частично опосредованным окисью азота, еще не получил одобрения для клинического лечения СН.
В исследовании SENIORS (Study of the Effects of Nebivolol Intervention on Outcomes and Rehospitallzation in Seniors with Heart Failure) небиволол значительно снижал совокупные показатели смертности или госпитализаций по поводу ССЗ среди пожилых пациентов с ФВ ЛЖ < 35% или ранее госпитализированных по поводу СН в течение 1 года (у 35% с ФВ ЛЖ >35%).
Побочные эффекты бета-адреноблокаторов
Побочные эффекты приема бета-АБ в основном связаны с предсказуемыми осложнениями при вмешательстве в адренергическую компоненту нервной системы. Эти явления обычно возникают через несколько дней после начала лечения и чаще всего служат реакцией па применение дополнительных препаратов (см. ранее). Проблема задержки жидкости уже обсуждалась. При лечении В-АБ у пациента может возникать чувство общей усталости или слабости. В большинстве случаев нарастающая усталость спонтанно проходит в течение нескольких недель или месяцев, однако у некоторых пациентов она может быть настолько сильной, что приходится ограничивать дозу В-АБ или прекращать лечение. При лечении В-АБ может развиться брадикардия и/или блокада сердца. В-АБ (особенно блокирующие а,-рецепторы) могуч иметь побочные эффекты в виде расширения сосудов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Бета-адреноблокаторы у больных с относительными противопоказаниями к их применению
Являются ли БАБ препаратами выбора при лечении АГ? Снижают ли БАБ чувствительность к инсулину? Назначать ли БАБ при ХСН? В настоящее время доказательная медицина позволяет определить наиболее приоритетные методы лечения
Являются ли БАБ препаратами выбора при лечении АГ?
Снижают ли БАБ чувствительность к инсулину?
Назначать ли БАБ при ХСН?
В настоящее время доказательная медицина позволяет определить наиболее приоритетные методы лечения, группы фармакологических средств или отдельных лекарственных препаратов, основываясь на данных многоцентровых международных исследований. В качестве одного из главных критериев эффективности принимается общая смертность. К прочим равным показателям эффективности препарата относят определение безопасности его применения в соответствии с показаниями и противопоказаниями. Все эти и другие правила применяются и при изучении использования β-адреноблокаторов (БАБ).
БАБ являются препаратами выбора при лечении артериальной гипертензии. Это подтверждается перечнем ранних рекомендаций по антигипертензивной терапии, опубликованных Всемирной организацией здравоохранения и Международным обществом по гипертонии в 1983 г. [45] и Объединенным национальным комитетом США в 1985 г. [38]. Целесообразность применения БАБ как базисных антиангинальных препаратов в лечении больных с острым коронарным синдромом, инфарктом миокарда не вызывает сомнений [13, 39, 41]. В последние годы было четко показано, что добавление БАБ к терапии улучшает прогноз больных хронической сердечной недостаточностью. Несмотря на это, по утверждению экспертов Европейского общества кардиологов (ЕОК), в среднем только 13% (0,5—54%) больных получают БАБ в острую фазу инфаркта миокарда; дальнейшее лечение БАБ было рекомендовано 52% (33—81%) больных [25,49]. По данным других авторов, терапию БАБ получают всего от 21 до 34% больных, перенесших ИМ [48]. Врачи-кардиологи назначают эти препараты менее чем половине пациентов, которым они показаны [10].
По мнению ряда исследователей, это связано с укоренившимися представлениями о частых побочных эффектах БАБ. К наиболее распространенным причинам, ограничивающим применение БАБ, относятся пожилой возраст, обструктивные заболевания легких, тяжелая сердечная недостаточность, сахарный диабет, стенозирующие заболевания периферических сосудов (или появление синдрома Рейно как одного из побочных явлений адреноблокаторов, либо как составной части каких-то других заболеваний), угроза развития импотенции, брадикардии и блокады A-V [1, 20].
Полученные положительные результаты многочисленных исследований эффективности применения БАБ по основным показателям — снижению смертности и улучшению качества жизни больных c ИБС, инфарктом миокарда, артериальной гипертонией и сердечной недостаточностью — заставили исследователей продолжать изучение возможности расширения показателей для назначения БАБ [7, 11, 12, 14, 35, 36, 37, 40, 42, 43].
Считается, что с возрастом, учитывая анатомо-физиологические особенности, увеличивается риск развития осложнений при терапии БАБ. Это приводит к тому, что во многих международных исследованиях, посвященных изучению эффективности БАБ, существуют ограничения по включению пациентов пожилого и старческого возраста. Так, специальное исследование (Cooperative Cardiovascular Project, ССР) показало, что частота применения БАБ в стационаре у больных в возрасте от 75 до 85 лет с острым инфарктом миокарда снизилась с 36,9 до 26,7% [48, 49]. В амбулаторных условиях этот показатель еще ниже и составляет 8%.
Тем не менее это же исследование показало, что БАБ сохраняют свою эффективность у больных даже самого пожилого возраста. Так, смертность среди пациентов старше 80 лет, которым БАБ назначали в постинфарктном периоде, была на 32% меньше, чем у пациентов того же возраста, не получавших этой терапии [7, 36, 48]. В многочисленных исследованиях по изучению эффективности БАБ у больных после ИМ, в которых пациенты включались без учета ограничения возраста, было показано, что эти препараты эффективны у больных пожилого возраста [48].
Исследование SHEP было разработано для изучения антигипертензивной терапии у пациентов старше 60 лет с изолированной систолической гипертонией. Начальная терапия предполагала назначение диуретина (хлорталидона) в малой дозе, при необходимости добавляли атенолол. Контрольная группа получала соответствующее плацебо. В работе приняли участие 4736 пациентов, средняя продолжительность наблюдения — четыре с половиной года. Риск инсульта снизился на 36%, инфаркта миокарда или коронарной смерти — на 27%. Лечение в целом переносилось хорошо, одинаковые побочные эффекты наблюдались в контрольной и основной группах [37].
В двойном слепом плацебо-контролируемом исследовании STOP-hypertension, в которое были включены 1627 пациентов в возрасте от 70 до 84 лет, активным препаратом был любой БАБ (атенолол, метапролол или пиндолол) или диуретик (гидрохлортиазид+амилорид). В двух третях случаев терапия была комбинированной (БАБ и диуретик) и хорошо переносилась. В результате с высокой степенью достоверности удалось доказать, что частота развития инсультов уменьшилась на 47%, а общая смертность — на 43% [17].
Таким образом, эти исследования показали высокую эффективность и хорошую переносимость БАБ при отдельном их применении либо в комбинации с другими препаратами у лиц до 80 лет и старше.
Наиболее серьезным препятствием к назначению неселективных и в меньшей степени селективных β1-адреноблокаторов является наличие сопутствующих хронических обструктивных болезней легких и бронхиальной астмы. Однако результаты исследования ССР показывают, что риск смерти в течение двух лет у больных ХОБЛ, перенесших инфаркт миокарда, без терапии БАБ составляет 27,8%, тогда как на фоне лечения БАБ — всего 16,8%; т. е. риск летального исхода у таких больных на фоне терапии вышеуказанными препаратами — 40%. Даже 17,7% больных с бронхиальной астмой после ИМ в США находятся на терапии БАБ [1, 20].
В ряде работ изучалось влияние бисопролола на показатели ФВД у больных с ХОБЛ и стабильной стенокардией, ХОБЛ и инфарктом миокарда. Авторы отмечают, что при применении 20 мг бисопролола после приема плацебо показатели бронхиальной проходимости практически не различались, а прием 10 мг препарата не оказывал негативного влияния на проходимость бронхов [20, 47]. Жизненная емкость легких на фоне терапии бисопрололом ЖЕЛ не уменьшалась, определялась даже тенденция к улучшению этого показателя. Авторы связывают это с благоприятным влиянием бисопролола на функциональное состояние левого желудочка [5, 20]. Негативное влияние БАБ на бронхиальную проходимость обратно пропорционально степени кардиоселективности [44], при этом следует учитывать, что степень кардиоселективности у различных препаратов неодинакова. Индекс кардиоселективности характеризует ее степень, для пропранолола — 1,8:1; для атенолола и бетаксолола — 1:35; для метапролола — 1:20, для бисопролола — 1:75 [44].
Конечно, у части больных может наблюдаться ухудшение бронхиальной проходимости, в этом случае препарат необходимо отменить, однако, по мнению S. Gottlieb [25], одно лишь подозрение на наличие гиперчувствительности к БАБ и отсутствие однозначных признаков бронхиальной астмы или бронхоспазма оправдывает хотя бы попытку применения препаратов у таких пациентов. Надо помнить, что причина бронхоспазма может быть различной (отек стенок бронхов и бронхиол, рубцовая их деформация, нарушение эвакуации бронхиального содержимого), т. е. осложнение не всегда оказывается спровоцировано приемом БАБ, а реальный шанс продлить жизнь больного служит достаточным оправданием риска.
Обычно в перечне противопоказаний к применению этой группы препаратов указывают на перемежающуюся хромоту при атеросклеротическом поражении артерий нижних конечностей. Но это не всегда оправдано, так как БАБ оказывают двухфазное действие на тонус сосудов: непосредственно после первого введения препарата развивается рефлекторное повышение периферического сопротивления в ответ на уменьшение сердечного выброса, однако при продолжающемся его приеме наблюдается постепенное снижение их тонуса. Артериолы и венулы скелетной мускулатуры в гораздо большей степени зависят от a-адренорецепторов, обеспечивающих констрикторное влияние. Поэтому β1-блокаторы, если не происходит значительного снижения артериального давления, не оказывают существенного влияния на течение перемежающей хромоты и могут успешно применяться у подавляющего большинства пациентов с сопутствующим атеросклеротическим поражением артерий ног.
Микроциркуляция кожи в большей степени зависит от β1-адренорецепторов, локализованных в прекапиллярных сфинктерах. С этим связывают риск развития осложнений от применения БАБ при заболеваниях с ангиоспастическим механизмом (например, болезнь Рейно), особенно на фоне a-стимуляции, а также при нарушении кровоснабжения кожи. Этим можно объяснить редкие случаи возникновения некрозов кожи, осложняющих лечение как селективными, так и неселективными БАБ. Но в большей степени это относится к неселективным формам или к некоторым селективным препаратам первого, второго поколения. Так, например, при изучении на добровольцах влияния на микроциркуляцию бисопролола и атенолола в суточной дозе 20 и 100 мг соответственно было получено достоверно более значимое уменьшение адреналин-индуцируемой вазодилатации на фоне приема атенолола, по сравнению с бисопрололом [8, 27]. В другой работе при сравнении бисопролола в дозе 10 мг и пропранолола 40 мг/день удалось выявить более выраженное влияние бисопролола на скорость кровотока — при приеме бисопролола увеличивалась скорость кровотока по периферическому сосудистому руслу [32].
Лечение сердечно-сосудистых заболеваний невозможно без изучения нарушений метаболических процессов. Исследования последних лет, проведенные с помощью клэмп-метода, показали, что большинство лекарственных средств, применяемых в кардиологии, изменяют чувствительность клеток к инсулину, в соответствии с изменениями атерогенного липидного профиля (дислипидемия, ожирение, нарушение толерантности к глюкозе, гиперинсулинемия). Имеются данные, что a1-блокаторы и ингибиторы АПФ либо не влияют, либо улучшают чувствительность к инсулину и атерогенный профиль липидов, тогда как большинство блокаторов кальциевых каналов метаболически инертно. Диуретики и БАБ снижают чувствительность к инсулину и усугубляют дислипидемию. Механизмы неблагоприятного побочного действия БАБ до конца не изучены. Возможно, блокаторы адренорецепторов ухудшают чувствительность к инсулину, и между ними, вероятно, имеются различия. Прежде всего, эти различия проявляются во влиянии их на изменения липопротеинового спектра. Однако негативные эффекты наблюдаются не у всех БАБ. Так, в ходе двойного слепого исследования, посвященного влиянию бисопролола (5 мг/день четыре месяца) и ингибитора АПФ лизиноприла (5 мг/день четыре месяца) на изменение уровня инсулинорезистенции, удалось выявить, что этот показатель был лучше у бисопролола, чем у лизиноприла [22, 26]. При сравнительном изучении в группе БАБ было доказано, что селективные препараты, такие, как атенолол и метапролол, снижают чувствительность к инсулину примерно на 25%, пропраналол на 30%, а бисопролол увеличивает на 10% [29].
Ряд других многоцентровых исследований был посвящен изучению влияния БАБ на уровень липротеидов низкой и высокой плотности, холестерина и триглицеридов. Было убедительно доказано, что пропранолол и атенолол повышают уровень триглицеридов на 25% (p<0,01) и 18% (p<0,05), общего холестерина на 9% (p>0,05) и 8% (p>0,05) и понижают липопротеиды высокой плотности на 10% (p<0,05) и 9% (p<0,05) соответственно. В отличие от них, бисопролол не оказывал влияния на общий холестерин и триглицериды, а уровень липопротеидов высокой плотности достоверно возрастал на 9% (p<0,05) [28, 30, 34].
Анализируя эти результаты, можно сделать вывод, что наиболее благоприятное влияние на липидный спектр оказывает селективный БАБ бисопролол.
Примерно 40 лет назад E. Braunwaid соав. [9], используя флюорометрический метод, определили, что у больных с сердечной недостаточностью обнаруживаются повышенные концентрации норадреналина в плазме, в то время как сердечный пул нейротрансмиттеров истощается. При этом нейротрансмиттеры оказывают положительный инотропный эффект, стимулируя ослабленное сердце, и индуцированная ими вазоконстрикция помогает поддерживать кровоток в жизненно важных органах в условиях значительного снижения сердечного выброса [15].
Механизмы взаимодействия между симпатоадреналовой системой (САС) и поражением сердца более сложны. В частности, хроническое и избыточное воздействие на сердце норадреналина приводит к гипертрофии, ишемии и повреждению миоцитов [2, 3, 46]. У больных с ХСН (или систолической сердечной недостаточностью) имеет место нарушение двух основных механизмов — это снижение насосной функции сердца и хроническая гиперактивность САС. Гипотезу о том, что САС играет отрицательную роль в развитии сердечной недостаточности, также подтверждает тот факт, что БАБ, снижая ЧСС, уменьшают потребность миокарда в кислороде и тем самым защищают кардиомиоциты от гибели (некроз и апоптоз).
У здоровых людей увеличение частоты сердечных сокращений сопровождается увеличением контрактильности миокарда — так называемый феномен Bowdich-Treppe. При хронической сердечной недостаточности (ХСН) происходят изменения, включающие снижение активности энзимов, регулирующих гомеостаз кальция. Подавляется функция кальциевой АТФ-азы в саркоплазматическом ретикулуме и возрастает активность сарколемального натрий-кальциевого обмена. Это сопровождается изменением кальциевого гомеостаза с сокращением диастолического захвата кальция в саркоплазматическом ретикулуме с последующим снижением высвобождения кальция во время следующей систолы, что приводит к уменьшению контрактильности миокарда. Выброс внутриклеточного кальция во внеклеточное пространство делает ионы кальция недоступными для включения в цикл сокращения. В результате этих специфических фенотипических трансформаций изменяется соотношение «сила сокращений/частота сокращений», что и приводит к снижению сократительной функции при возрастании ЧСС. При этом оптимальное соотношение может наблюдаться при частоте сокращений 30 ударов в минуту [4, 6].
Обзор результатов крупномасштабных клинических исследований говорит о том, что БАБ снижают риск госпитализации и смерти у больных с сердечной недостаточностью [3, 16, 21, 31, 33]. Все исследования были проведены на базе трех препаратов — бисопролола, карведилола и метапролола. При применении буциндолола не удалось показать положительного влияния его на выживаемость, в связи с чем было высказано предположение, что не все бета-блокаторы эффективны у больных с ХСН [18]. В настоящее время в лечении больных с ХСН рекомендованы только три вышеперечисленных бета-блокатора.
В последнее время обсуждается возможность влияния БАБ на уменьшение количества свободных радикалов при перекисном окислении, которые значительно ускоряют поражение миокарда у больных с ХСН, провоцируют прогрессирование некротических поражений миокарда, при этом возрастает вероятность возникновения жизненно опасных аритмий. Экспериментальные работы отчетливо показали эффект связывания свободных радикалов БАБ, в частности карведилолом [4, 6, 33].
В настоящее время приняты следующие рекомендации по применению БАБ у пациентов с декомпенсированной сердечной недостаточностью [2, 3, 21]:
- использование только дополнительно к ингибиторам АПФ;
- применение только у больных, находящихся в состоянии компенсации;
- применение начиная с малых доз (1/8 среднетерапевтической), с медленным (до шести месяцев) титрованием.
Преодоление периода титрования позволяет БАБ в процессе длительного лечения достоверно продлевать жизнь декомпенсированным больным за счет снижения случаев внезапной смерти, а также летальности вследствие прогрессирующей декомпенсации за счет нескольких механизмов, в том числе возрастания фракции выброса левого желудочка. При этом прирост этого показателя в среднем достигает 7%, что не меньше, чем при лечении дигоксином.
Первым объяснением, по мнению авторов, проводивших исследование по изучению влияния БАБ в сочетании с ингибиторами АПФ и изолированно, служит улучшение сократимости тех зон миокарда, которые находились в состоянии гибернации за счет «экономии» кислорода, или уменьшение потребности миокарда в питании в ответ на отрицательное ино- и хронотропное действие БАБ. На I конференции по сердечной недостаточности были доложены результаты о достоверном уменьшении количества зон гипокинезии с 68 до 41% за шесть месяцев лечения бисопрололом. Этот механизм наиболее вероятен у больных, перенесших инфаркт миокарда [4].
Нейрогуморальные ответы при ХСН практически идентичны и не зависят от этиологического фактора. Убедительно была доказана высокая эффективность БАБ у больных с ДКМ. В связи с этим на I Международном совещании рабочей группы по сердечной недостаточности (Амстердам, 1995) было рекомендовано применение БАБ у больных с ДКМ. Действие американской программы исследований по карведилолу у больных с сердечной недостаточностью (US Carvedilol Heart Failure Trials program), рандомизированного исследования метапролола CR/XL (MERIT-HF) и исследования бисопролола при сердечной недостаточности (CIBIS П), было прекращено досрочно благодаря значительному снижению смертности в группах, получавших активный препарат [16, 31]. При проведении метаанализа 22 исследований, в том числе и исследования COPERNICUS, в которые вошли более 13 тыс. больных с сердечной недостаточностью, шансы на летальный исход при приеме БАБ составили 0,65, а на госпитализацию по причине сердечной недостаточности — 0,64, т. е. на каждых 100 пациентов, которым проводилась терапия БАБ, удается спасти 3,8% жизней и избежать четырех случаев госпитализации. Эти результаты были получены при лечении как селективными, так и неселективными БАБ.
Таким образом, несмотря на то что остается еще достаточно нерешенных вопросов, касающихся применения БАБ, на основании результатов ранее проведенных крупномасштабных исследований, соотношение риск/польза при лечении БАБ определяется в пользу более широкого применения этой группы лекарственных средств, используемых в лечении кардиологических больных, как в виде монотерапии, так и в сочетании с другими препаратами.
Литература
С. Н. Терещенко, доктор медицинских наук, профессор
О. С. Акимова, кандидат медицинских наук
МГСМУ, Москва
Читайте также:
- Пупочные артерии эмбриона. Артерии верхних конечностей плода
- Лечение столбняка. Противостолбнячная сыворотка. Противостолбнячный иммуноглобулин. Профилактика столбняка. Иммунопрофилактика столбняка. Плановая иммунизация от столбняка. Прививка от столбняка.
- Стригущий лишай гладкой кожи туловища
- Миелиновые нервные волокна диска зрительного нерва
- Рецидив аденомы предстательной железы. Гормональный фон при аденоме простаты
