Цитомегаловирусная инфекция у новорожденных
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Цитомегаловирус (ЦМВ) или вирус герпеса 5 типа, – ДНК-содержащий вирус Cytomegalovirus hominis семейства Herpesviridae подсемейства Betaherpesvirinae. Цитомегаловирусная инфекция (ЦМВИ) человека – хроническая антропонозная болезнь вирусной этиологии, характеризующаяся многообразием форм патологического процесса и клинических проявлений – от латентной инфекции до клинически выраженного генерализованного заболевания. Заболевание ЦМВИ классифицируют в зависимости от сроков и механизмов заражения (врожденная и приобретенная инфекция, пренатальная, интранатальная и постнатальная), степени активности вируса (латентная, персистирующая и реактивированная инфекция), первичного или повторного заражения (острая инфекция, реактивация вируса и реинфекция).
Отличительными особенностями инфекции являются возможность ЦМВ персистировать во многих органах и способность его к инфицированию практически всех клеток организма человека, что предопределяет многообразие клинических проявлений, как при врожденной, так и приобретенной формах инфекции. ЦМВ рассматривается в качестве основного возбудителя внутриутробной инфекции, имеющей самые различные исходы: от инфицирования без реализации инфекции, формирования пороков развития и заболевания новорожденных до гибели плода и мертворождения.
ЦМВИ – типичный антропоноз. Источником инфекции является больной человек либо вирусоноситель. Пути передачи: вертикальный, половой, воздушнокапельный, фекально-оральный, артифициальный (парентеральный). Факторами передачи являются кровь, цервикальный и вагинальный секреты, сперма, женское молоко. Вирус выделяется с мочой, фекалиями, слюной, мокротой, в меньшей степени – со слезной жидкостью. Заражение может происходить также при переливании крови, трансплантации органов и тканей. Цитомегалия — широко распространенная инфекция, среди взрослого населения РФ у 73–98% обнаружены АТ-ЦМВ.
ЦМВИ относится к оппортунистическим инфекциям, особую опасность представляет для больных с иммунодефицитами различной природы. Иммуносупрессия приводит к реактивации латентной инфекции и развитию манифестных вариантов болезни с поражением различных органов и систем, способных привести к летальному исходу. Манифестная ЦМВИ занимает одно из первых мест в структуре оппортунистических заболеваний у ВИЧ-инфицированных пациентов. Данная патология встречается у 20–40% больных СПИДом, не получающих антиретровирусной терапии. Клинически выраженная ЦМВИ — одно из серьезных инфекционных осложнений при трансплантации органов, инфекция обостряет процессы, приводящие к реакции отторжения трансплантата.
При персистенции ЦМВ в организме человека выделяют две стадии, которые сменяют друг друга – продуктивную (с репликацией вируса) и латентную. Выход вируса из латентной стадии означает реактивацию, что может быть предопределено снижением иммунорезистентности либо появлением иных факторов, способствующих его репродукции. Выявление прямых маркеров репликации вируса (виремия, ДНК или АГ) свидетельствует о наличии инфекции.
При первичном заражении на 5–7 день вырабатываются АТ IgM, через 10–14 дней – низкоавидные АТ IgG, затем постепенно авидность этих АТ увеличивается, они становятся высокоавидными. АТ IgM исчезают через один месяц, низкоавидные АТ IgG – через 1–3 месяца, высокоавидные АТ IgG циркулируют в крови носителя пожизненно. При первичном инфицировании в стадии “серологического окна”, до начала синтеза АТ, происходит активная репликация вируса, в этот период единственным маркером инфекции является ДНК вируса в крови. При реактивации возможно появление АТ IgM и/или IgA, а также низкоавидных АТ IgG; в пик реактивации выявляются ДНК либо АГ ЦМВ в плазме крови.
ЦМВ обладает преимущественно нейротропным, эпителиотропным, гепатотропным и кардиотропным действием на плод. Его воздействие может быть и опосредованным, приводящим к различным нарушениям в плаценте: расстройству маточно- плацентарного кровообращения, отклонению в эволюционном формировании плаценты. Клиническим эквивалентом этих расстройств могут быть сокращение продолжительности беременности и преждевременное родоразрешение, рождение детей с симптомами перенесенной гипоксии или признаками внутриутробной гипотрофии, общая задержка внутриутробного развития.
Наибольшее значение для развития ранних перинатальных поражений плода имеет гематогенный путь инфицирования. Кроме того, для интранатальных и более поздних поражений характерными являются вертикальный и контактный пути передачи ЦМВ, нередки также случаи смешанного инфицирования. Острая ЦМВИ может протекать в виде генерализованной формы с присоединением вторичных инфекций и иметь летальный исход уже в первые недели жизни ребенка. При инфицировании плода во время реактивации латентной ЦМВИ чаще имеют место поздние проявления инфекции в виде нарушений зрения, слуха, задержки психического развития, двигательных нарушений. При отсутствии выраженных иммунологических нарушений острая ЦМВИ переходит в латентную с пожизненным присутствием вируса в организме человека. Развитие иммуносупрессии, в частности связанной с ВИЧ-инфекцией, ведет к возобновлению репликации ЦМВ, появлению вируса в крови и манифестации заболевания. Летальность больных ВИЧ-инфекцией, страдающих ЦМВИ, составляет 25–27%.
Клинический диагноз ЦМВ-инфекции требует обязательного лабораторного подтверждения. Выявление в крови пациента АТ-ЦМВ IgМ и/или IgG недостаточно ни для установления факта активной репликации ЦМВ, ни для подтверждения манифестной формы заболевания.
Показания к обследованию
- Женщины, планирующие беременность;
- женщины с отягощенным акушерским анамнезом (перинатальные потери, рождение ребенка с врожденными пороками развития);
- беременные женщины (в первую очередь имеющие УЗИ-признаки внутриутробной инфекции, лимфаденопатии, лихорадку, гепатит и гепатоспленомегалию неясного генеза);
- беременные женщины с иммунодефицитом, в т. ч. с ВИЧ-инфекцией;
- матери, родившие ребенка с признаками внутриутробной инфекцией или врожденными пороками развития;
- дети, имеющие симптоматику врожденной инфекции, пороки развития или рожденные женщинами из группы риска по внутриутробной передаче ЦМВ;
- пациенты (в первую очередь новорожденные) с сепсисом, гепатитами, менингоэнцефалитом, пневмонией, поражением ЖКТ;
- пациенты с наличием иммунодефицита с клинической картиной органных или генерализованных поражений.
Дифференциальная диагностика
- Врожденная ЦМВИ – краснуха, токсоплазмоз, неонатальный герпес, сифилис, бактериальная инфекция, гемолитическая болезнь новорожденных, родовая травма, наследственные синдромы;
- мононуклеозоподобное заболевание – инфекции, вызываемые вирусом Эпштейна-Барр, герпес-вирусами 6 и 7 типов, острая ВИЧ-инфекция, стрептококковый тонзиллит, дебют острого лейкоза;
- заболевание органов дыхания у детей раннего возраста – коклюш, бактериальный трахеит или трахеобронхит, РС-вирусной инфекция, герпетический трахеобронхит;
- у больных с иммунодефицитом – пневмоцистная пневмония, туберкулез, токсоплазмоз, микоплазменная пневмония, грибковые и герпетические инфекции, бактериальный сепсис, лимфопролиферативные заболевания, ВИЧ-энцефалит, нейросифилис, прогрессирующая многоочаговая лейкоэнцефалопатия;
- полинейропатия и полирадикулопатия – полирадикулопатия, вызванная герпесвирусами 2 и 6 типов, синдром Гийена-Барре, токсическая полинейропатия, связанная с приемом лекарственных средств, алкоголя, наркотических психотропных веществ.
Этиологическая лабораторная диагностика включает микроскопические исследования, выявление возбудителя в культуре клеток, обнаружение АГ или ДНК, определение АТ IgM, IgА, IgG, авидности АТ IgG.
Материал для исследования
- Кровь (сыворотка, плазма), лейкоциты крови, моча, слюна, СМЖ – культуральные исследования, выявление ДНК;
- пуповинная кровь, амниотическая жидкость – выявление ДНК;
- слюна, моча – выявление АГ;
- сыворотка/плазма крови – определение АТ.
Сравнительная характеристика методов лабораторной диагностики. Использование метода ПЦР позволяет определить наличие ДНК вируса в тканях и биологических жидкостях. Исследование обладает высокой специфичностью (100%) и чувствительностью (85–100%). ДНК ЦМВ может быть выявлено и при латентной ЦМВИ, указывая на продолжающуюся репликацию вируса даже при полном отсутствии клинических симптомов болезни. Использование ПЦР в реальном времени позволяет определить уровень виремии («вирусную нагрузку») в крови и СМЖ.
Выделение вируса из лейкоцитов крови, мочи, слюны, ликвора, спермы и др. в культуре клеток долгое время называли «золотым стандартом» в диагностике ЦМВИ. В настоящее время, с появлением высокочувствительных и специфичных молекулярно-биологических методов, вирусологические исследования уже не занимают главного места в лабораторной диагностике ЦМВИ. Это обусловлено как особенностями вируса – на результат культивирования влияет неустойчивость ЦМВ к изменению температуры и замораживанию, так и необходимостью выполнения исследований в специально оборудованной вирусологической лаборатории, которыми обычно не располагают лечебно-профилактические учреждения. Кроме того, вирусологическое исследование не позволяет отличить первичное инфицирование от рецидивирующей формы ЦМВИ, особенно при бессимптомном течении. Некоторые лаборатории используют “быстрый культуральный метод” с предварительным внесением биоматериала в культуру фибробластов и выявлением цитопатического действия ЦМВ при применении РИФ.
Для обнаружения АГ вируса в слюне и моче используют метод РИФ, по количеству светящихся клеток можно приблизительно оценить интенсивность выделения вируса. В связи с персистенцией ЦМВ обнаружение АГ не указывает на активность инфекционного процесса, для ее оценки требуются дополнительные исследования – выявление отдельных АГ вируса (р55, рр65 и др.).
При проведении микроскопического исследования (световая микроскопия) основными морфологическими признаками ЦМВИ являются гигантские клетки с внутриядерными включениями (цитомегалы). Их можно обнаружить в эпителии почечных канальцев, желчных протоках, выводных протоках слюнных желез, поджелудочной железы, ткани легких, клетках глии, нейронах, эндотелиоцитах. Наличие таких клеток указывает на репродукцию вируса, однако они обнаруживаются не во всех случаях активной инфекции. Диагностическая чувствительность метода не превышает 50%.
Для определения АТ-ЦМВ обычно используют метод ИФА. Наличие АТ IgM свидетельствует в пользу острой инфекции или реактивации. Реактивация гораздо чаще сопровождается гиперпродукцией АТ IgА, чем IgM. Выявление АТ IgG имеет низкое диагностическое значение. Диагностическую ценность теста повышает определение авидности АТ IgG: выявление низкоавидных АТ IgG свидетельствует о текущей или недавно перенесенной ЦМВИ, снижение индекса авидности возможно и при реактивации. Обнаружение высокоавидных АТ позволяет исключить первичную инфекцию, однако реактивация может протекать при наличии высокоавидных АТ, что подтверждается обнаружением ЦМВ, его АГ («ранних белков») или ДНК, а также выявлением АТ IgА.
Определение специфических АТ к вирусу помогает в распознавании заражения человека ЦМВ, но ввиду длительного периода нарастания титра АТ от момента инфицирования, последующего долгого сохранения их в крови, трансплацентарного перехода АТ IgG от матери к плоду (выявляются у ребенка до 1,5 лет) диагностическая ценность исследования ограничена. При наблюдении в динамике (2–4 недели) повышение титра АТ IgG в 4 раза указывает на активную ЦМВИ. Однако необходимость длительного периода наблюдения (до 4 недель) и возможность сохранения повышенного титра АТ на протяжении ряда лет лимитирует использование такого подхода к диагностике.
Дополнительным исследованием при поражении мозга, вызванного ЦМВ, может быть параллельное обнаружение АТ IgG в периферической крови и СМЖ методом ИФА с последующим расчетом их соотношения. Значение соотношения позволяет выявить интратекальную продукцию АТ и соответственно вовлечение в инфекционный процесс ЦНС.
Иммуноблот позволяет детектировать АТ IgM и IgG к отдельным белкам ЦМВ, подтвердить специфичность исследования, следить в динамике за появлением и исчезновением отдельных белков, что имеет высокое диагностическое и прогностическое значение. Наличие АТ к отдельным АГ вируса подтверждает формирование иммунного ответа к ЦМВ.
Показания к применению различных лабораторных исследований и интерпретация их результатов у разных категорий обследуемых
Диагностика первичного заражения, в т. ч. в период беременности, возможна только у пациентов, в крови которых отсутствуют АТ-ЦМВ. Независимо от клинических вариантов заболевания, при первичной ЦМВИ выявляются прямые (присутствие вируса, его ДНК или АГ) и косвенные (АТ-ЦМВ) лабораторные маркеры активной репликации ЦМВ. При обследовании больных при подозрении на активную ЦМВИ и манифестную форму заболевания (ЦМВ-болезнь) необходимо количественное определение содержания ДНК ЦМВ в крови. Определение ДНК ЦМВ в ликворе, плевральной жидкости, БАЛЖ, биоптатах бронхов, биоптатов органов выполняют при наличии соответствующей органной патологии.
Выявление прямых маркеров репликации вируса (виремия, ДНК или АГ) свидетельствует о наличии инфекции. Выявление ДНК ЦМВ или АГ вируса в крови беременной женщины – основной маркер высокого риска заражения плода и развития врожденной ЦМВИ.
Отсутствие АТ-ЦМВ IgM, IgА и IgG означает отсутствие ЦМВ в организме. Однако у лиц с выраженным иммунодефицитом при активной репликации ЦМВ продукция специфических АТ может быть снижена до неопределяемого уровня.
Выявление АТ-ЦМВ разных классов позволяет определить фазы инфекционного процесса (репликативная или латентная). АТ IgM чаще оценивают как маркер первичной герпес-вирусной инфекции. При выявлении АТ IgM для подтверждения инфицирования ЦМВ рекомендуются дополнительные исследования: определение АТ IgА или авидности АТ IgG, выявление АТ к отдельным белкам с использованием иммуноблота; повторное обследование женщины или ребенка через 2 недели. Выявление АТ IgА и(или) низкоавидных АТ IgG подтверждает наличие инфекции. При повторном выявлении АТ IgM и отсутствии IgА и(или) низкоавидных IgG результат выявления АТ IgM считают ложноположительным.
Выявление АТ IgM и IgG к предранним белкам-антигенам и низкоавидных АТ IgG свидетельствует о первичном инфекционном процессе.
Обнаружение только АТ IgG не позволяет охарактеризовать период заболевания. При наличии иммуносупрессии классического (4-х кратного) увеличения АТ IgG во время рецидива не наблюдают.
Установление факта инфицирования плода осуществляется на основании обнаружения ДНК ЦМВ. Выбор биологического материала определяется с учетом срока гестации, обусловливающего возможность проведения того или иного метода инвазивной пренатальной диагностики: амниотическая жидкость – 16–23 недели, пуповинная кровь – 20–24 недели. Косвенным подтверждением факта инфицирования плода является обнаружение АТ IgM и/или АТ IgА в пуповинной крови (проведение исследования возможно с 22 недели беременности).
Лабораторная диагностика врожденной ЦМВИ основана на обнаружении ЦМВ, его ДНК или АГ в различном биологическом материале (периферическая кровь, моча, слюна, смывы и мазки от ротоглотки, СМЖ) и выявлении в сыворотке или плазме крови АТ IgМ и IgА в течение первых 7 дней после рождения. Проведение исследования в более поздние сроки не позволяет дифференцировать врожденную и приобретенную инфекцию. Выявление ДНК ЦМВ или АГ вируса в крови, моче, соскобах со слизистой ротовой полости через 4–6 недель жизни ребенка при отсутствии вируса в первые 2 недели говорит об интранатальном или раннем постанатальном заражении. Подтверждением манифестной ЦМВИ у детей первых месяцев жизни является наличие ДНК ЦМВ в крови.
При сомнительных результатах дополнительную диагностическую информацию может дать выявление АТ IgМ к отдельным белкам-антигенам вируса методом иммуноблота. Отсутствие АТ-ЦМВ у детей с врожденной ЦМВИ может быть связано с развитием иммунологической толерантности к АГ вируса цитомегалии (инфицирование ЦМВ не сопровождается эффективным синтезом АТ-ЦМВ).
При обследовании детей в постнеонатальном возрасте показано выявление возбудителя (классический или модифицированный вирусологический метод), его ДНК или АГ («ранних белков») и АТ IgМ и IgА. Выявление анти-ЦМВ IgМ у детей первых недель жизни считают критерием внутриутробного заражения вирусом. Недостатком определения АТ IgМ служит их частое отсутствие в крови при наличии активного инфекционного процесса и не менее частые ложноположительные результаты. При обследовании детей в возрасте до 4–6 месяцев жизни целесообразно одновременное определение АТ у ребенка и матери с последующим сопоставлением величины их уровня (титра) и характера авидности. При обследовании ребенка в возрасте старше 6 месяцев может быть исследована только кровь ребенка. Для исключения ЦМВИ у детей первого года жизни рекомендуется определение ДНК или АГ в моче.
Выявление АТ IgG в сыворотке крови новорожденного без сопоставления с уровнем АТ в крови матери не является диагностически значимым вследствие возможности их трансплацентарного переноса из материнского организма. Только при динамическом (с интервалом в 14–21 день) сравнении уровня АТ IgG новорожденного ребенка с уровнем АТ IgG в крови матери можно судить об их природе. Если титры АТ IgG у ребенка при рождении равны материнским, а при повторном исследовании через 3–4 недели снижаются приблизительно в 1,5–2 раза, то АТ, выявленные у ребенка, являются материнскими.
Скрининг беременных женщин – выявление АТ IgМ и низкоавидных АТ IgG. Для исключения реактивации целесообразно определение АТ IgА и низкоавидных АТ IgG.
Обследование больных с наличием иммунодефицита при подозрении на активную ЦМВИ и манифестную форму заболевания (ЦМВ-болезнь) включает гистологическое исследование биопсийных материалов для выявление цитомегалов (окраска гематоксилином и эозином), обнаружение ДНК ЦМВ в ликворе, плевральной жидкости, БАЛ, биоптатах бронхов, биоптатов внутренних органов при наличии соответствующей органной патологии; выявление АГ ЦМВ в крови, определение концентрации ДНК ЦМВ в крови методом ПЦР. В диагностике ЦМВИ у ВИЧинфицированных наиболее информативно наличие в крови ДНК ЦМВ в высокой концентрации (в плазме крови >10000 копий/мл, в лейкоцитах > 1000 копий/ 105 лейкоцитов).
Цитомегаловирусная инфекция у новорожденных

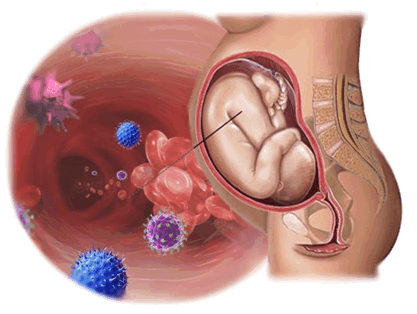
Цитомегаловирусная инфекция – широко распространенная вирусная инфекция, характеризующаяся многообразием проявлений от бессимптомного течения вплоть до тяжелейших генерализованных форм с поражением внутренних органов и центральной нервной системы. Во время трансплацентарной передачи инфекции возможно поражение плода.
Уровень инфицирования цитомегаловирусной инфекцией и степень зараженности организма зависит от социально-экономических условий, этнической принадлежности, практики медицинского обслуживания новорожденных и детей младшего возраста, времени вступления в половые отношения.
Доля носителей ЦМВ в России составляет около 90%.
Попадая в клетки человеческого организма, цитомегаловирус способен оставаться в нем пожизненно.
Возбудитель (Cytomegalovirus hominis) относится к вирусам герпеса (семейство Herpesviridae)
Резервуаром и источником инфекции является только человек. Вирус может находиться в слюне, молоке, моче, испражнениях, семенной жидкости, в секрете шейки матки.
У 20-30% здоровых беременных женщин ЦМВ присутствует в слюне, 3-10 % - в моче, 5-20% - в цервикальном канале или вагинальном секрете.
Кровь около 1% доноров содержит цитомегаловирус.
Хотя, вирусные частицы могут быть обнаружены по всему телу, цитомегаловирус, чаще всего, ассоциирован со слюнными железами.
Cпособы передачи инфекции
Раньше цитомегаловирусную инфекцию называли «поцелуйной болезнью», так как считали, что она передается только через поцелуи.
Цитомегаловирусная инфекция распространяется не только через слюну при близких контактах, но и во время полового контакта, через кровь, от беременной матери плоду, а также контактно-бытовым путем.
Наибольшую опасность для плода представляет первичная инфекция на ранних сроках беременности. Возбудитель, проникший в плод через кровь в ранние сроки беременности, вызывает формирование врожденных пороков развития.
При наличии инфекции в канале шейки матки у беременной, заражение плода может происходить в родах, во время прохождения плода по родовым путям.
Основной путь заражения ребенка до года – передача вируса через грудное молоко.
Источником заражения детей до 5-6 лет являются матери, выделяющие вирус со слюной или мочой.
Дети, находящиеся в организованных коллективах заражаются чаще контактно-бытовым путем.
Заражение в возрасте 16-30 лет происходит, как правило, при близком контакте через поцелуи и половым путем.
Переливание крови и другие манипуляции с кровью также могут приводить к заражению цитомегаловирусом.
Симптомы цитомегаловирусной инфекции
В здоровом организме вирус никак себя не проявляет, но может быть смертельно опасен для людей с иммунодефицитами: для ВИЧ-инфицированных, больных, после трансплантации органов, а также ожидающих трансплантацию, новорождённых.
При врожденной цитомегаловирусной инфекции характер поражения плода зависит от срока его заражения. Особенно опасно острое инфицирование матери в первые 20 недель беременности.
К чему может привести заражение в ранние сроки беременности?
Внутриутробная гибель плода;
Грубые врожденные пороки (анэнцефалия, микроцефалия, гидроцефалия, нарушение строения легких, бронхиального дерева, аномалии строения почек и др.).
Врожденные пороки в большинстве случаев несовместимы с жизнью.
При заражении ЦМВ в более поздние сроки беременности формирования пороков развития не происходит.
К чему приводит заражение ребенка цитомегаловирусом во время родов?
Клинические признаки, как правило, появляются через 1-2 месяца после родов.
Поражение легких (пневмония);
Увеличение печени, селезенки;
Поражение желудочно-кишечного тракта;
Заболевание может носить длительный рецидивирующий характер.
Максимальная летальность от цитомегаловирусной инфекции приходится на 2-4 месяц.
Профилактика цитомегаловирусной инфекции
Во время консультирования беременных женщин, или планирующих беременность необходимо информировать о главных источниках и путях инфицирования (половые контакты с инфицированными ЦМВ партнерами, физический контакт при ежедневном уходе за ребенком дома или профессиональный контакт с детьми младшего возраста в стационарах, домах ребенка, дошкольных учреждениях).
Для снижения риска первичного заражения ЦМВ беременным женщинам, использовать барьерные контрацептивы при половых контактах, соблюдать правила личной гигиены (мыть руки после прикосновения к дверным ручкам, прикосновения к игрушкам, испачканными слюной , мочой ребенка), не рекомендуется доедать или допивать за детьми, использовать совместную посуду, нельзя облизывать соску. Необходимо избегать поцелуев в губы детей грудного возраста, которые могут выделять вирус со слюной.
При планировании переливания крови недоношенному ребенку или взрослому человеку с ослабленной иммунной системой, необходимо осуществлять проверку крови и ее компонентов на наличие ДНК ЦМВ.
Современный взгляд на проблему врожденной цитомегаловирусной инфекции
Цитомегаловирусная инфекция занимает первое место среди врожденных инфекций, внося большой вклад в формирование разнообразных пороков развития. В обзоре литературы описываются патогенетические механизмы воздействия вируса на организм плода и новорожденного. Врожденная ЦМВИ развивается вследствие заражения матери вирусом или его реактивации, обуславливая активную инфекцию. ЦМВ обладает пантропностью. Инфицированные клетки приобретают характерный вид «совиного глаза» вследствие увеличения в размерах в 3—4 раза, цитоплазма из-за большого диаметра ядра визуализируется лишь в виде тонкой полоски. При врожденной ЦМВ-инфекции выявляют сам вирус, его ДНК или антигены в биологических средах до 14—21 дня жизни. Выделяют манифестную и бессимптомную форму инфекции.
Особое внимание уделено разнообразию клинической картины инфекции и ее отдаленным последствиям. При инфицировании плода на ранних сроках беременности формируются разнообразные пороки развития ЦНС, сердечно-сосудистой, почек и др. При заражении в поздние сроки беременности у новорожденных выявляют разнообразные заболевания и патологические состояния. У 40—90% новорожденных при манифестной ЦМВИ имеют место отдаленные неврологические последствия и снижение слуха, а также поражения органа зрения.
Ключевые слова
Об авторах
ГБУЗ Детская городская клиническая больница №9 им. Г.Н. Сперанского Минздрава России
Россия
Холоднова Наталья Витальевна (Natalia Kholodnova), врач-неонатолог 8 инфекционного отделения для новорожденных
ФГБОУ ДПО «Российская медицинская академия непрерывного профессионального образования» Минздрава России
Россия
Мазанкова Людмила Николаевна (Lyudmila Mazankovа), д.м.н., профессор, заведующая кафедрой детских инфекционных болезней
ФГБОУ ВО Российский национальный исследовательский медицинский университет им. Н. И. Пирогова Минздрава России
Россия
Вольтер Ангелина Алексеевна (Angelina Volter), клинический ординатор кафедры факультетской педиатрии
ФГАОУ ВО Первый Московский государственный медицинский университет им. И.М. Сеченова Минздрава России (Сеченовский университет)
Россия
Турина Ирина Евгеньевна (Irina Turina), врач-неонатолог, педиатр, к.м.н., доцент кафедры педиатрии и детских инфекционных болезней
Список литературы
1. Юлиш Е.И. Цитомегаловирусная инфекция у детей: подходы к лечению при различном течении инфекционного процесса. Здоровье ребенка. 2015; 4(64):11-18. Yulish Ye.I. Cytomegalovirus infection in children: treatment approaches in different course of infection. Zdorov'e rebenka. 2015; 4(64):11-18. (in Russ.)
4. Черняховский О.Б. Полянчикова О.Л. Кузнецова В.А. Внутриутробные инфекции у новорожденных с неврологическими нарушениям. Российский вестник перинатологии и педиатрии. 2011; 6:66—71. Chernyakhovsky O.B.. Polyanchikova O.L Troshina I.N., Kuznetsova V.A. Intrauterine infections in newborn infants with neurological disorders. Ros Vestn Perinatol Pediat. 2011; 6:66—68. (in Russ.)
5. Покровский В.И., Аитов К.А., Покровский В.В., Волжанин В.М., Беляева Н.М., Шестакова И.В., Анохин В.А., Сологуб Т.В., Кожевникова Г. М., Лебедев В.В., Ситников И.Г., Малышев Н.А., Горелов А.В., Учайкин В.Ф. Клинические рекомендации национального научного общества инфекционистов «Цитомегаловирусная инфекция у взрослых (исключая больных ВИЧ-инфекцией)», 2014. Pokrovskij V.I., Aitov K.A., Pokrovskij V.V., Volzhanin V.M., Belyaeva N.M., SHestakova I.V., Anohin V.A., Sologub T.V., Kozhevnikova G. M., Lebedev V.V., Sitnikov I.G., Malyshev N.A., Gorelov A.V., Uchajkin V.F. Guidelines of national scientists infectiologist society «Cytomegalovirus infection in adults (excluding patients with HIV), 2014; (In Russ.)
7. Васильев В.В. Володин В.В. Горланов И.А. Горшков Д.А. Иванов Д.О. Кузьмин В.Н. Курцер М.А. Леина Л.М. Лобзин Ю.В. Милявская И.Р. Овсянников Д.Ю. Панкратьева Л.Л. Петренко Ю.В. Федосеева Т.А. Шабалов Н.П. Клинические рекомендации [проект] по диагностике, лечению и профилактике врожденной цитомегаловирусной инфекции. 2016. Vasil'ev V.V. Volodin V.V. Gorlanov I.A. Gorshkov D.A. Ivanov D.O. Kuz'min V.N. Kurcer M.A. Leina L.M. Lobzin YU.V. Milyavskaya I.R. Ovsyannikov D.YU. Pankrat'eva L.L. Petrenko YU.V. Fedoseeva T.A. SHabalov N.P. Guedlines (project) of diagnostic, treatment and prevention of congenital cytomegalovirus infection. 2016; (in Russ.)
9. Mocarski E.S. Jr., Shenk T., Pass R.F. Cytomegaloviruses. In: Knipe D., Howley P. (eds.) Fields Virology, 5th ed. Philadelphia: Lippincott, Williams & Wilkins. 2007: 2702—2772.
10. Roizman B., Knipe D.M., Whitley R.J. Herpes Simplex Viruses. In: Knipe D., Howley P. (eds.). Fields Virology, 5th ed. Philadelphia: Lippincott, Williams & Wilkins. 2007: 2502—2601.
11. Аминова А. И., Акатова А. А., Устинова О. Ю., Тиунова М. И. Профилактика госпитальной и повторной заболеваемости ОРВИ у часто болеющих детей, проживающих в условиях экологического неблагополучия. Детские инфекции. 2009;4:27—34. Aminova A. I., Akatova A. A., Ustinova O. YU., Tiunova M. I. The prevention of hospital (nosocomial) infection and occasional morbidity with acute respiratory viral infection in sickly children residing in ecological ill-being. Detskie Infekcii=Children's infections. 2009; 4:27—34.(in Russ.)
12. Bedict Chris A., Arens R., Loewendorf A., Janssen Edith M. Modulation of T-cell mediated immunity by cytomegalovirus. Control of innate and adaptive immuneresponses during infectious diseases. 2011; 121—139.
13. Учайкин В. Ф., Нисевич Н. Н., Шамшева О. В. Инфекционные болезни вакцинопрофилактика у детей, 2007:687. Uchajkin V. F., Nisevich N. N., Shamsheva O. V. Infectious diseases and vaccination in children, 2007:687 (in Russ.)
14. Орехов К.В., Голубева М.В., Барычева Л.Ю. Врожденная цитомегаловирусная инфекция. Детские инфекции. 2004; 1:49—55. Orehov K.V., Golubeva M.V., Baryicheva L.Yu. Congenital cytomegalovirus infection. Detskie Infektsii=Children's infections. 2004; 1: 49—55. (In Russ.)
16. Рюмин А.М., Соболевская О.Л., Собчак Д.М. Цитомегаловирус как возбудитель внутриутробной инфекции. Дальневосточный журнал инфекционной патологии. 2017; 33:89—94. Ryumin A.M., Sobolevskaya O.L., Sobchak D.M. Prenatal cytomegaloviral infection in fetus pathology. Dal`nevostochny`j Zhurnal Infekcionnoj Patologii. 2017; 33:89—94. (In Russ).
17. Асранкулова Д.Б., Ризопулу А.П., Курбанов Д.Д. Иммунный статус и провоспалительные цитокины у беременных с острой цитомегаловирусной инфекцией. Журнал микробиологии, эпидемиологии и иммунобиологии. 2004; 4:84—86. Asrankulova D.B., Rizopulu A.P., Kurbanov D.D. Immune status and pro-inflammatory cytokines in pregnant women with acute cytomegalovirus infection. Zhurnal Mikrobiologii, Epidemiologii i Immunobiologii. 2004; 4:84—86 (in Russ.)
18. Щербак В.А., Попова Н.Г., Степанова Н.Н. Цитомегаловирусная инфекция у новорожденных: необходимость смены устоявшихся представлений. Вопросы практической педиатрии. 2015; 10(1); 46—53. Shcherbak V.A., Popova N.G., Stepanova N.N. Cytomegalovirus infection in newborns: a need to challenge long-established ideas. Voprosy Рrakticheskoj Рediatrii. 2015;10(1);46—53 (in Russ.)
20. Барычева Л.Ю., Голубева М.В., Кабулова М.А. Формирование пороков развития у детей с врожденной цитомегаловирусной инфекцией. Фундаментальные исследования. 2014; 4(2): 237—241. Barycheva L.Y., Golubeva M.V., Kabulova M.A. Formation malformations in children with congenital cytomegalovirus infection. Fundamental'nye Issledovaniya. 2014; 4(2): 237—241. (In Russ.)
30. Boppana SB., Pass RF., Britt WJ., et al. Symptomatic congenital cytomegalovirus infection: neonatal morbidity and mortality. Pediatr Infect Dis J. 1992;11:93.
32. Баранова И.П., Карнеева Ж.Н. Структура поражений нервной системы у детей с врожденной цитомегаловирусной инфекцией и их динамика на фоне противовирусной терапии. The unity of science. 2017;2:111—113. Baranova I.P., Karneeva ZH.N. The structure of the damage to the nervous system in children with congenital cytomegalovirus infection and their dynamics on the background of antiviral therapy. The unity of science. 2017;2:111—113. (in Russ.)
36. Кочкина С.С., Ситникова Е.П. Клинические «маски» врожденной цитомегаловирусной инфекции у детей. Вестн. соврем. клин. медицины. 2013; 6(1):31—33. Kochkina S.S., Sitnikova E.P. Current clinical features cytomegalovirus infection. Vestn. sovrem. klin. mediciny. 2013; 6(1):31—33 (in Russ.)
39. Бегайдарова Р.Х., Турлибекова С.С., Юхневич Е.А., Бейсенова Г.Р., Золотарева О.А., Истлеуова А.М. Врожденная цитомегаловирусная инфекция: варианты клинического течения и иммунологические особенности. Успехи современного естествознания. 2015; 2: 9—13. Begajdarova R.H., Turlibekova S.S., YUhnevich E.A., Bejsenova G.R., Zolotareva O.A., Istleuova A.M. Congenital cytomegalovirus infection: the clinical and immunological features. Uspekhi Sovremennogo Estestvoznaniya. 2015; 2: 9—13. (in Russ.)
40. Илунина Л.М., Савенко И.Л., Перегудова О.П. Врожденная цитомегаловирусная инфекция у детей. Прикладные информационные аспекты медицины. 2017; 20(3):56—59. Ilunina L.M., Savenko I.L., Peregudova O.P. Congenital cytomegalovirus infection in children. Prikladnye Informatsionnye Aspekty Meditsiny. 2017; 20(3):56—59 (in Russ.)
41. Сейсебаева Р.Ж., Алмаганбетова А.Е., Касымбекова Ф.Н., Атайбекова Е.С., Абдрахманова Г.М. Эпидемиология врожденной цитомегаловирусной инфекции. Vestnik KazNMU. 2018;1:42—43. Sejsebaeva R.ZH., Almaganbetova A.E., Kasymbekova F.N., Atajbekova E.S., Abdrahmanova G.M. Epidemiology of congenital cytomegalovirus infection. Vestnik KazNMU. 2018;1:42—43 (in Russ.)
Врожденная и перинатальная цитомегаловирусная (ЦМВ)
Цитомегаловирусная инфекция может быть приобретена пренатально или перинатально и является наиболее распространенной врожденной вирусной инфекцией. Признаками при рождении, если они присутствуют, являются внутриутробная задержка роста и развития, недоношенность, микроцефалия, желтуха, петехиальная сыпь, гепатоспленомегалия, перивентрикулярная кальцификация, хориоретинит, пневмонит, гепатит и нейросенсорная потеря слуха. При заражении после рождения признаки могут включать пневмонию, гепатоспленомегалию, гепатит, тромбоцитопению, сепсисоподобный синдром и атипичный лимфоцитоз. Диагноз неонатальной инфекции устанавливается лучше всего на основании выделения вируса с помощью посева или методом полимеразной цепной реакции. Лечение, главным образом, поддерживающее. Парентеральное введение ганцикловира или прием перорального валганцикловира может предотвратить ухудшение слуха и улучшить результаты развития; их назначают детям с клинически выраженной формой заболевания, выявленной в неонатальном периоде.
Цитомегаловирус (ЦМВ) часто выделяют у новорожденных. Хотя большинство младенцев, которые распространяют этот вирус, являются безсимптомными, другие имеют угрожающие жизни заболевания и разрушительные долгосрочные последствия.
Не установлено, когда женщина с первичной ЦМВ инфекцией может безопасно забеременеть. Поскольку риск для плода оценить непросто, женщины с выявленной первичной ЦМВ инфекцией во время беременности должны наблюдаться в женских консультациях; но несколько экспертов рекомендуют обязательное проведение серологических тестов на наличие ЦМВ до и во время беременности у здоровых женщин.
Этиология врожденной и перинатальной ЦМВ-инфекции
Врожденная ЦМВ инфекция, которая возникает у 0,2–1% живорожденных во всем мире, может быть результатом трансплацентарной передачи при первичной или рецидивирующей инфекции у матери. Клинически выраженная болезнь возникает у тех младенцев, матери которых были инфицированы первично, особенно в первой половине беременности. В некоторых более высоких социально-экономических слоях в США у 50% женщин отсутствуют антитела к ЦМВ, что повышает риск их первичного инфицирования.
Перинатальная ЦМВ инфекция передается путем контакта с инфицированными выделениями шейки матки, грудным молоком или препаратами крови. Материнские антитела считаются защитными, и большинство доношенных детей являются бессимптомными или не инфицированными. У недоношенных детей Недоношенные младенцы Ребенок, родившийся до 37 недель беременности, считается недоношенным. Недоношенность определяется гестационным возрастом, в котором рождается ребенок. Раньше любой ребенок, родившийся с весом. Прочитайте дополнительные сведения , не имеющих антител к ЦМВ, может развиться тяжелое течение заболевания часто с летальным исходом, особенно после гемотрансфузий ЦМВ-положительной крови. Необходимо предпринять усилия, чтобы переливать этим младенцам только ЦМВ-отрицательную кровь или ее компоненты, или использовать кровь, которая была отфильтрована для удаления лейкоцитов, несущих ЦМВ. Такая безлейкоцитная кровь рассматривается многими экспертами как безопасная в отношении ЦМВ.
Симптомы и признаки врожденной и перинатальной ЦМВ- инфекции
У многих женщин, инфицированных ЦМВ во время беременности, заболевание протекает бессимптомно, у некоторых – по типу мононуклеоза Инфекционный мононуклеоз Инфекционный мононуклеоз вызывается вирусом Эпштейна – Барр (ЭБВ, герпесвирус человека тип 4), проявлениями заболевания является общая слабость, лихорадка, фарингит и увеличение лимфатических. Прочитайте дополнительные сведенияУ порядка 10% детей с врожденной ЦМВ инфекция проявляется с рождения. Проявления включают следующее:
Врожденная цитомегаловирусная инфекция у беременных и новорожденных: согласованные рекомендации по профилактике, диагностике и лечению.
William D Rawlinson, Suresh B Boppana, Karen B Fowler, David W Kimberlin, Tiziana Lazzarotto, Sophie Alain, Kate Daly, Sara Doutré, Laura Gibson, Michelle L Giles, Janelle Greenlee, Stuart T Hamilton, Gail J Harrison, Lisa Hui, Cheryl A Jones, Pamela Palasanthiran, Mark R Schleiss, Antonia W Shand, Wendy J van Zuylen
Коротко:
Врожденная цитомегаловирусная инфекция является самой частой инфекционной причиной дефектов у новорожденных в развитых .
Извините, но мы вынуждены закрыть Вам доступ к данному разделу сайта, так как наши материалы носят профессиональный характер и предназначены только для медицинских работников.
Похожие статьи
Подпишитесь на наши рассылки

- Не нужно носить с собой! Номер дисконтной карты будет привязан к вашему профилю
- Получить карту можно без визита
в медицинский офис
Спасибо! Ваша виртуальная карта будет настроена в течение 5 рабочих дней. Мы отправим Вам письмо когда она будет готова.
Соглашение на участие в программе лояльности и регистрации в системе
Настоящим:
- Свободно, своей волей и в своём интересе даю свое полное и безусловное согласие (акцепт) стать Участником Программы поощрения постоянных клиентов «Здоровый плюс»[1] (далее – Программа), предоставляющей возможность приобретения медицинских услуг с применением прямой скидки (дисконтная программа) – оплата стоимости приобретаемых медицинских услуг со скидкой, соответствующей номиналу предоставленной дисконтной карты в соответствии с Правилами Программы, организаторами которой являются:
- ООО «ИНВИТРО» (ОГРН 1037739468381);
- ООО «ИНВИТРО-Урал» (ОГРН 1027402903901);
- ООО «ИНВИТРО СПб» (ОГРН 1057813259371);
- ООО «ИНВИТРО-Сибирь» (ОГРН 1105402003904);
- ООО «ИНВИТРО-Самара» (ОГРН 1076316009450);
- ООО «ИНВИТРО-Воронеж» (ОГРН 1103668017914);
- ООО «ИНВИТРО-Ростов-на-Дону» (ОГРН 1086166002702);
- ООО «ИНВИТРО-Ставрополье» (ОГРН 1122651016058);
- ООО «ИНВИТРО-Приморье» (ОГРН 1182536011085),
- Поручаю Организаторам и Оператору на период моего участия в Программе осуществлять обработку моих персональных данных в целях реализации моего участия в Программе, в том числе:
- сбор персональных данных:
- внесение в автоматизированные системы хранения и обработки данных, используемые Организатором для реализации Программы;
- внесение в документы, используемые Организатором для реализации Программы;
- хранение персональных данных (как на бумажных носителях, так и/или с использованием автоматической системы хранения и обработки данных);
- использование персональных данных (в том числе, для оформления дисконтной карты, путём осуществления рассылок (в том числе, СМС-рассылок) и/или иными способами с использованием и/или без использования сетей подвижной радиотелефонной связи и/или иных сетей связи и/или исключительно автоматизированной обработки персональных данных (автоматизированная обработка персональных данных осуществляется с использованием средств вычислительной техники, осуществляющей на основании совокупности внесенной информации принятие решений, например, об идентификации Участника и/или размере скидки, соответствующей номиналу предоставленной дисконтной карты);
- предоставление персональных данных Участника Партнёрам Программы;
- поручение обработки персональных данных Участника третьим лицам, привлечённым Организаторами к реализации Программы, а равно третьим лицам, осуществляющим обработку персональных данных по поручению Организаторов (при условии соблюдения режима конфиденциальности). Указанные третьи лица осуществляют в объёме, установленном настоящим согласием, а также Правилами Программы обработку персональных данных Участника, предоставляемых Организаторами.
- Подтверждаю, что ознакомлен и согласен с условиями участия в Программе и обязуюсь:
- выполнять Правила Программы;
- нести ответственность за невыполнение Правил Программы.
- Подтверждаю, что уведомлен о правах Участника, в том числе о праве отказаться от участия в Программе:
- отказ оформляется Участником по форме, установленной Организаторами, с которой можно ознакомиться в медицинских офисах Организаторов или Партнёров Программы, и представляется в письменном виде в медицинский офис Организатора или Партнёра Программы, с предъявлением документа, достаточного в соответствии с действующим законодательством РФ для удостоверения личности Участника;
- участие Участника в Программе прекращается в течение 10 (десяти) рабочих дней, следующих за днем получения Организатором Программы или Партнёром Программы письменного отказа от Участника, при этом следствием прекращения участия Участника в Программе является блокировка выданной Участнику дисконтной карты и утрата Участником права на получение скидки при оплате медицинских услуг согласно номиналу дисконтной карты.
Читайте также:
