Деление уха в травматологии. Зоны уха в ЛОР травматологии
Добавил пользователь Cypher Обновлено: 30.01.2026
В настоящее время высокий уровень урбанизации населения, повышение скоростных характеристик автотранспорта приводят к неуклонному росту травматических повреждений челюстно-лицевой области. Современные принципы оказания экстренной хирургической помощи пациентам с травмами лица основаны на применении реконструктивных этапов лечения уже во время оказания экстренной специализированной помощи. Таким образом, одновременно с фиксацией костных фрагментов лицевого скелета проводятся реконструктивные вмешательства с целью восстановления анатомической формы орбиты, носа, челюстей. В некоторых случаях одновременно с остеосинтезом челюстей проводится дентальная имплантация с последующим непосредственным протезированием. С этой целью применяются различные реконструктивные титановые имплантаты, как показано на рисунке.
С целью реконструкции челюстей активно используются дистракционные методы с применением специальных дистракторов. Данный метод позволяет значительно улучшить результаты лечения без применения свободных костных аутотрансплантатов.
При удалении обширных опухолей челюстей, а так же при анкилозах височно-нижнечелюстного сустава активно применяются титановые эндопротезы, изготовленные на этапах предоперационной подготовки с использованием CAD/CAM-технологий. Данный метод позволяет провести полную реконструкцию челюсти без дополнительного хирургического вмешательства и снизить, тем самым, психологическую травму пациента в послеоперационном периоде.
При комбинированных дефектах средней зоны лица помимо эндопротезирования успешно применяется метод эктопротезирования, когда невозможно восстановить анатомическую структуру сложных органов лица (ушной раковины, носа, орбиты). С целью восстановления таких анатомически сложных образований лица мы применяем конструкции эктопротезов на основе силикона, которые фиксируются с помощью экстраоральных и зигоматических имплантатов ZYGOMA.
По данным Американской Стоматологической Ассоциации около 15% взрослого населения имеет аномалии прикуса различной степени выраженности. Как правило, это аномалии расположения отдельных или группы зубов (сужение зубных дуг), которые сопровождаются такими скелетными аномалиями, как – нижняя прогнатия (чрезмерное развитие нижней челюсти), нижняя микрогнатия (недоразвитие нижней челюсти), верхняя макро- или ретронатия. В большинстве клинических случаев пациентов беспокоит косметический дефект лица и различные функциональные нарушения при приеме пищи. В таких случаях мы применяем комбинированный вид лечения, который заключается в предоперационной ортодонтической подготовке с использованием брекет-систем, которые пациент носит от 6 месяцев до 1-го года, в зависимости от степени выраженности патологии зубных дуг. На втором этапе выполняется хирургическое вмешательство с остеотомией верхней и\или нижней челюсти. В некоторых случаях мы используем бичелюстные операции. Все хирургические методики проводятся под общим обезболиванием из внутриротовых хирургических доступов. После взаимного перемещения остеотомированных фрагментов их фиксируют с помощью металлоконструкций. Общий период реабилитации после хирургического лечения составляет 1 месяц.


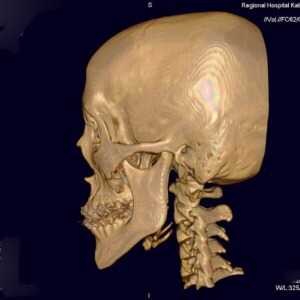
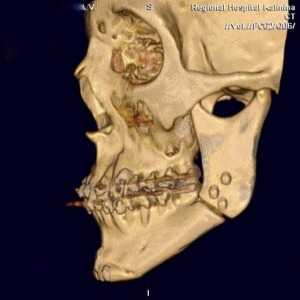
В настоящее время одной из актуальных проблем современной реконструктивной челюстно-лицевой хирургии является проблема устранения сложных дефектов мягких тканей лица, которые могут формироваться в следствие травматических повреждений или хирургических вмешательств по поводу онкологических процессов в челюстно-лицевой области. Для устранения таких дефектов нами применяются методы пластики дефектов местными тканями или свободной кожной аутотрансплантации, когда фрагменты кожи забираются из отдаленных участков тела пациента. В таких клинических ситуациях, особенно, если величина дефекта значительны, можно использовать мигрирующие стебельчатые лоскуты.
Деление уха в травматологии. Зоны уха в ЛОР травматологии
Если в пропедевтике ушных болезней принято делить ухо на три части по глубине их расположения, т. е. на наружную, среднюю и внутреннюю часть, то в травматологии более практично несколько иное деление, а именно:
а) первая — поверхностная зона, в которую включается ушная раковина, наружная половина наружного слухового прохода и верхушка сосцевидного отростка; другими словами, те части, которые можно одновременно отделить от головы при ее тангенциальном ранении каким-либо режущим орудием;
б) вторая зона состоит из глубоких отделов наружного слухового прохода, глубоких клеток сосцевидного отростка и сустава нижней челюсти;
в) третья зона состоит из сосцевидной пещеры (барабанная перепонка входит в состав и второй, и третьей зоны), барабанной полости и барабанного устья евстахиевой трубы; при поражении этой третьей зоны очень часто страдают ушной лабиринт, крупные кровеносные сосуды — венозные синусы и внутренняя сонная артерия, а также лицевой нерв; синус может травмироваться и при ранении второй зоны, если этому благоприятствуют особенности его анатомического расположения;
г) четвертая зона — самая глубокая, состоит из медиальных отделов височной кости, т. е. из каменистой части ее (пирамиды), содержащей в себе тот же лабиринт, внутренний слуховой проход с его нервами и канал сонной артерии; близ этой зоны находятся тройничный и отводящий нервы, мозговые извилины задней и средней черепной ямок, мозговые оболочки и боковая цистерна.
Как видно из этого разделения, ушной лабиринт занимает промежуточное место между третьей и четвертой зоной; он одинаково может пострадать при травме как той, так и другой зоны, но может случайно остаться и непораженным. Что при механической травме он иногда ускользает из сферы ранения, это объясняется его сравнительно незначительной величиной. Конечно, при травмах других категорий эта особенность может и не иметь значения.

Разделение на четыре зоны имеет тот смысл, что позволяет связать с ним различные формы ушных травм, характерные по их локализации. Так. например, при ранении каким-либо предметом, внедряющимся в голову по радиусу, все зоны могут войти в сферу поражения при значительной живой силе ранящего предмета (осколок снаряда, пуля и т. д.).
Если же траектория этого предмета была направлена по хорде или тангенциально, то захваченной может оказаться только одна какая-либо зона; например, при горизонтальной траектории может поверхностно травмироваться сосцевидная область, наружный слуховой проход и сустав нижней челюсти, а барабанная полость непосредственно не поражается.
При трещинах пирамиды может остаться неповрежденной вторая и третья зоны. Здесь, вообще говоря, мы видим пример того положения, что если при обычных воспалительных процессах патология распространяется по системам органов, то при травмах процесс захватывает ряд близрасположенных органов, следовательно, отдается преимущество топографической связи, а не нормальной анатомической. Поэтому симптомы травматических отитов или мастоидитов могут резко отличаться от самостоятельных воспалений в той же области: при первых чаще наблюдаются венозные и артериальные кровотечения, параличи нервов и участие мозговых оболочек.
Значение индивидуальных особенностей в устройстве наружного слухового прохода обусловливает в ряде случаев проникновение в глубину уха предметов даже малого размера, в результате чего повышается возможность травмы барабанной полости и лабиринта.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Травмы уха
Травмы уха — различные по своему характеру повреждения ушной раковины, наружного слухового прохода, среднего или внутреннего уха. Клинически в зависимости от локализации полученных повреждений травма уха может проявляться наличием раны, отрывом ушной раковины, кровотечением, болью, снижением слуха, заложенностью в ухе, ушным шумом, нарушением координации, головокружением и тошнотой. С диагностической целью при травме уха проводится отоскопия, неврологическое исследование, КТ и рентгенография черепа, МРТ головного мозга, исследование вестибулярной и слуховой функции. Лечение может быть медикаментозным и хирургическим. Оно включает обработку раны, удаление гематом, восстановление целостности поврежденных анатомических структур, профилактику инфицирования, противошоковую, противоотечную, инфузионную и противовоспалительную терапию.
Общие сведения
Наиболее часто в отоларингологии встречаются травмы наружного уха, что связано с его незащищенным анатомическим положением, при котором оно легко подвергается механическим, тепловым, химическим воздействиям. Зачастую травма уха сопровождается повреждением сразу нескольких его отделов. Травма уха может сочетаться с черепно-мозговой травмой, переломом нижней челюсти, позвоночно-спинномозговой травмой в шейном отделе. В большинстве случаев травма уха приводит к развитию той или иной степени тугоухости. Травма уха с повреждением ушной раковины может стать причиной косметического дефекта, для возмещения которого потребуется применение методов пластической хирургии.
Травмы наружного уха
Клиника травм наружного уха
Повреждение ушной раковины возможно в результате тупой, колото-резанной, огнестрельной, термической (ожоги и отморожения) или химической травмы уха. Тупая травма уха и его ранение могут сопровождаться деструкцией хрящей ушной раковины, ее полным или частичным отрывом, образованием гематомы. Ушиб ушной раковины зачастую приводит к скоплению крови между хрящом и перихондрием. В результате ухо превращается в красную бесформенную массу. Подобная травма уха может осложниться инфицированием с развитием абсцесса или некроза хрящевой ткани, благодаря которому ухо приобретает сходство с цветной капустой.
Повреждение наружного слухового прохода встречается реже, чем травма ушной раковины, и нередко сочетается с ней. Оно бывает ограниченно хрящевой частью слухового прохода или распространяется на его костную часть. Причиной травмы уха с повреждением слухового прохода может быть пулевое или осколочное ранение; удар острым или тупым предметом в область наружного отверстия слухового прохода; попадание в слуховой проход инородного тела, едких химических веществ, огня, горячего пара или жидкости. Сильный удар в нижнюю челюсть способен вызвать травму уха с переломом передней стенки костной части слухового прохода.
При травме уха с повреждением слухового прохода пострадавший жалуется на боль в ухе, кровотечение из него, чувство сильной заложенности уха. При кровотечении сгустки крови скапливаются в слуховом проходе и обтурируют его, вызывая выраженную кондуктивную тугоухость. Если травма уха не сопровождается повреждением барабанной перепонки, то после извлечения кровяных сгустков наблюдается полное восстановление слуха. Термические и особенно химические ожоги наружного слухового прохода приводят к образованию перекрывающих его просвет рубцов, развитию стеноза или полной атрезии слухового прохода.
Диагностика травм наружного уха
Для диагностики повреждений ушной раковины отоларингологу или травматологу достаточно произвести ее осмотр и пальпацию. Травма уха с повреждением слухового прохода диагностируется при проведении эндоскопического исследования. Отоскопия и микроотоскопия способны выявить ранения стенок слухового прохода, повреждения барабанной перепонки, скопление в слуховом проходе сгустков крови или пребывание в нем инородного тела. Исследование пуговчатым зондом при травме уха позволяет определить повреждения хрящевых и костных стенок слухового прохода. Однако переломы костной части лучше диагностируются путем прицельной рентгенографии черепа. Поскольку тупая травма уха нередко сочетается с сотрясением головного мозга, все пострадавшие должны дополнительно осматриваться неврологом.
Лечение травм наружного уха
При тупой травме уха с незначительными повреждениями ушной раковины, не сопровождающимися кровоизлиянием или повреждением хрящей, достаточно провести туалет наружного уха, при наличии ссадин обработать их йодом и наложить на ухо сухую повязку. Более серьезная травма уха является показанием к профилактическому приему антибиотиков для предупреждения развития инфекции. При наличии гематомы ее вскрывают, содержимое эвакуируют через разрез, обеспечивают адекватное дренирование и накладывают на ухо давящую повязку. При наличии ран производят их первичную обработку. Разрывы хрящей ушной раковины шинируют ватными тампонами.
При травме уха с полным отрывом ушной раковины необходимо сохранить оторванный элемент в холоде и чистоте и как можно скорее доставить вместе с пострадавшим в операционную, где возможно провести его пришивание. В противном случае пострадавшему потребуется отопластика для частичной или полной реконструкции ушной раковины. Если при травме уха сохраняется связь ушной раковины с ее основанием, то достаточно их сопоставить и зафиксировать давящей повязкой.
Травмы среднего уха
Клиника травм среднего уха
Повреждения среднего уха возникают, когда травма уха сопровождается разрывом барабанной перепонки, сотрясением барабанной полости или проникающим ранением. Обособленно выделяется барометрическая травма уха, которая возникает при резком перепаде давления внутри и снаружи барабанной полости. Травмы уха могут приводить к перелому слуховых косточек, подвывиху или разрыву их сочленений, смещению основания стремени. Травма уха с повреждением сосцевидного отростка при инфицировании приводит к мастоидиту. Барометрическая травма уха является причиной возникновения аэроотита, иногда в сочетании с аэросинуситом.
При травме уха с проникающим ранением барабанной полости или перфорацией барабанной перепонки часто происходит инфицирование полости среднего уха с развитием острого среднего отита. Последний из-за пониженной в результате травмы реактивности тканей во многих случаях осложняется мастоидитом, может трансформироваться в хронический гнойный средний отит или стать причиной адгезивного отита. Травма уха с поражением барабанной полости сопровождается болевым синдромом, шумом в ухе, кондуктивной тугоухостью. При развитии гнойного отита отмечается гноетечение из наружного слухового прохода.
Диагностика травм среднего уха
Травма уха с повреждением структур барабанной полости диагностируется на основании осмотра, отоскопии, анализа слуховой функции и рентгенологического исследования. Эндоскопическое исследование может выявить повреждения барабанной перепонки, ее изменения, характерные для гнойного отита, наличие в наружном слуховом проходе гнойного отделяемого. Данные аудиометрии, исследования камертоном и пороговой аудиометрии при травме уха с повреждением среднего уха свидетельствуют о кондуктивном типе снижения слуха. Травма уха с повреждением слуховых косточек сопровождается нарушением их подвижности, что определяется в ходе акустической импедансометрии. На рентгенограмме или томограмме височной кости при травме уха могут наблюдаться переломы стенок барабанной полости и повышенная воздушность ячеек сосцевидного отростка.
Лечение травм среднего уха
При травмах уха с повреждением барабанной полости или сосцевидного отростка требуется обязательная антибиотикотерапия с первых суток. При ранениях производится первичная обработка ран и раневого канала. При травме уха с образованием гемотимпанума рекомендованы сосудосуживающие препараты, снимающие отек слуховой трубы, что способствует более быстрой эвакуации по ней скопившейся в барабанной полости крови.
Если травма уха сопровождается повреждением барабанной перепонки или слуховых косточек, то после стихания воспалительных процессов по показаниям проводятся реконструктивные операции: тимпанопластика, стапедопластика, мирингопластика, мастоидопластика. В случае гнойных осложнений при травме уха в зависимости от локализации процесса осуществляется санирующая операция, мастоидотомия или общеполостная операция. При значительных повреждениях, приводящих к стойкой тугоухости пострадавшие с травмой уха нуждаются в консультации врача-слухопротезиста для решения вопроса о наиболее оптимальном способе слухопротезирования.
Травмы внутреннего уха
Клиника травм внутреннего уха
Травма уха с повреждением структур лабиринта возникает в результате контузии или ранения (осколочного, пулевого, колющего, интраоперационного). В большинстве случаев она сочетается с ЧМТ. При такой травме уха в результате прямого или опосредованного воздействия травмирующего фактора на клетки рецепторного аппарата лабиринта развивается острый или хронический травматический лабиринтный синдром. Он проявляется тошнотой, интенсивным головокружением, одно- или двусторонним шумом в ушах, ощущением вращения окружающих предметов, расстройством координации, спонтанным нистагмом, нейросенсорной тугоухостью. Подобная травма уха может сопровождаться потерей сознания, парезом лицевого нерва на стороне повреждения, очаговой и общемозговой неврологической симптоматикой.
При сильном воздействии звука возможна акустическая травма. Острая акустическая травма уха связана с непродолжительным воздействием сверхсильного звука. При этом в тканях лабиринта наблюдаются кровоизлияния. Как правило, после их рассасывания наблюдается восстановление слуха. Хроническая акустическая травма уха возникает при долговременном постоянном воздействии шума и чаще связана с производственной деятельностью. Такая травма уха приводит к «утомлению» слуховых рецепторов и развитию стойкой тугоухости.
Диагностика травм внутреннего уха
Травма уха с повреждением лабиринта диагностируется совместными усилиями травматолога, отоларинголога и невролога. В обязательном порядке производится неврологический осмотр, рентгенография или КТ черепа, МРТ головного мозга, отоскопия. Если позволяет состояние пострадавшего с травмой уха, то проводится исследование вестибулярного анализатора (вестибулометрия, стабилография, электронистагмография) и слуховой функции (пороговая аудиометрия, отоакустическая эмиссия, промонториальный тест). При акустической травме уха большое диагностическое значение имеет анамнез заболевания.
Лечение травм внутреннего уха
При травме уха с ранением височной кости и лабиринта проводится первичная обработка раны, обеспечивается ее адекватное дренирование, накладывается стерильная повязка. При удовлетворительном состоянии пострадавшего с травмой уха возможно проведение отохирургической операции с целью удаления инородных тел и восстановления анатомической целостности поврежденных структур внутреннего уха. Лечебные мероприятия при травме уха с тяжелым ранением, сотрясением или ушибом головного мозга в значительной степени соответствуют лечению острой ЧМТ и проводятся в нейрохирургическом или неврологическом отделении. Они направлены на поддержание функции жизненно важных органов, предупреждение отека головного мозга, профилактику вторичной инфекции, восполнение кровопотери, дезинтоксикацию. Поскольку травма уха с повреждением лабиринта приводит к необратимым нарушениям слуха, после стихания ее острых последствий пострадавшие нуждаются в проведении операций по восстановлению слуха или слухопротезирования.
Баротравма уха
Баротравма уха – это механическое повреждение стенок барабанной полости, обусловленное внезапными или большими перепадами давления внешней среды (повышением либо понижением). Патология проявляется болью в ушах, снижением слуха и шумом, может вызывать вестибулярные, функциональные расстройства. Для постановки диагноза требуются клинические данные, результаты специальных методов исследования (отоскопии, аудио- и тимпанометрии, КТ черепа). Обычно назначают симптоматическую терапию, тяжелые травмы лечат хирургическим путем.
МКБ-10
Баротравма уха за последнее время стала встречаться значительно чаще, что во многом обусловлено популярностью занятий дайвингом. У 80–90% из любителей подводного плавания выявляют патологию ЛОР-органов, в структуре которой ведущее место занимают баротравмы среднего и внутреннего уха. По различным данным, их частота составляет от 4,1 до 91%. Патология вдвое чаще встречается у мужчин. Обычно страдают люди молодого возраста (от 25 до 45 лет).
Причины баротравмы уха
Повреждения барабанной перепонки и других структур уха под влиянием барофактора носят механический характер. Патология связана с внезапным сгущением или разрежением воздуха в наружном слуховом проходе либо существенной разницей давления, которая не успевает компенсироваться функцией евстахиевой трубы. Существует несколько ситуаций, опасных развитием баротравмы:
- Погружение под воду, подъем с глубины. Чаще всего баротравма возникает в водной среде. Ей подвержены начинающие дайверы, водолазы-глубоководники и лица, проводящие кессонные работы. Возникает из-за пренебрежения правилами техники безопасности, неумения выравнивать внутриушное давление.
- Полеты на самолете. Травмы встречаются у летчиков при скоростных подъемах и спусках (пикировании). Причиной резкого снижения давления может быть разгерметизация кабины или салона самолета при авариях и катастрофах (взрывном типе декомпрессии). Повреждению уха также подвержены парашютисты.
- Удары. Давление в наружном проходе резко возрастает при ударах ладонью, падениях на ухо, неудачных прыжках в воду. Риск таких повреждений особенно высок в некоторых видах спорта – боксе, футболе, волейболе, водных лыжах. У альпинистов баротравма уха бывает при попадании в лавину.
- Взрывы и выстрелы. Источником баротравмы становится избыточное давление фронта воздушной волны. При выстрелах и взрывах с близкого расстояния механические повреждения обычно дополняются акустической травмой из-за действия высокочастотного импульсного шума амплитудой свыше 160 дБ.
В редких случаях причиной является форсированный маневр Вальсальвы, когда проводят интенсивное продувание ушей или сморкаются при заложенном носе. Баротравма возможна как осложнение на этапе компрессии во время гипербарической оксигенации, что связывают с ошибками техники проведения и недоучетом противопоказаний (отит, евстахеит).
Факторы риска
Взаимодействие среднего уха с окружающей средой осуществляется через наружный слуховой проход и евстахиеву трубу. Любые изменения в проходимости естественных каналов нарушают баланс давления, чем повышают риск развития баротравмы. Патология становится более вероятной при наличии внешних и внутренних факторов:
- Намеренном закрытии слухового прохода: резиновыми шапочками, нашлемниками, дополнительными приспособлениями (колпачками, пробками, тампонами).
- Патологической окклюзии канала: серными пробками, остеофитами, инородными телами.
- Дефектов среднего уха: рубцовых изменений, врожденных аномалий, опухолей.
- Обструкции евстахиевой трубы: при тубоотите, респираторных инфекциях, аденоидах.
- Заболеваний полости носа: ринита, синуситов, искривления перегородки.
- Использования подводных дыхательных аппаратов типа SCUBA: открытого типа, с ручной подачей воздуха.
Патогенез
Аэротравмы обусловлены разницей между уровнем давления внешней среды и барометрическими показателями в воздушных пространствах уха. По механизму развития бывают повреждения, связанные с одно- или двусторонним действием барофактора. В первом случае порог травматизации определяется силой и динамикой роста давления, резистентностью барабанной мембраны. Во втором – важное значение имеет проходимость слухового канала.
В патогенезе взрывной баротравмы есть ряд особенностей: быстрое чередование повышенного и пониженного давления, наличие вибрации. Перепонка разрывается при разности показателей около 100-200 мм рт. ст. Спектр излучаемых при этом звуковых частот приходится на зону высокой чувствительности человеческого уха (1500-3000 Гц). В результате может произойти контузия, как органа слуха, так и головного мозга.
Под воздействием повреждающего фактора барабанная мембрана втягивается или выпячивается, подвергается микро- или макроразрывам с нарушением целости сосудов. В ней наблюдаются изменения от легкой инъекции сосудов до геморрагий, перфорации с кровотечением. Слизистая оболочка полости среднего уха отекает, из-за капиллярного стаза образуется серозный выпот – транссудат. Затем картина дополняется воспалительным процессом с экссудацией.
Классификация
Характер и степень повреждения уха определяются приложенной силой (величиной, скоростью изменения давления), зависят от своевременности и полноты оказания медицинской помощи. В клинической отоларингологии различают неосложненные и осложненные баротравмы. Первые систематизируют с учетом морфологических изменений в среднем ухе:
- Iстепень. Расширение сосудов, гиперемия барабанной мембраны.
- IIстепень. На покрасневшей перепонке видны кровоизлияния.
- IIIстепень. Тимпанальная мембрана разрывается.
- IVстепень. Нарушается непрерывность системы слуховых косточек (IV-a), наблюдается подвывих основания стремени (IV-b).
Осложненную баротравму классифицируют по выраженности повреждений, наличию дополнительных патологических состояний. Легкие формы сопровождаются катаральным воспалением, средней тяжести и тяжелые – острым гнойным средним отитом. При крайне тяжелых вариантах IV степень баротравмы осложняется серозным или гнойным лабиринтитом.
Симптомы баротравмы уха
Баротравма наружного уха
Повреждение наружного слухового канала наблюдается при его закупорке. Оставшийся в нем воздух становится относительно разреженным, что ведет к выпячиванию барабанной перепонки наружу. Это сопровождается дискомфортом в ушах, постепенно нарастающей болью. Кожа слухового прохода краснеет, мацерируется, покрывается пузырьками. На чувствительной мембране определяются гиперемия, инъекция сосудов, возможны мелкие кровоизлияния.
Баротравма среднего уха
При среднем аэроотите пациенты жалуются на ощущение полноты в ухе, перфорация сопровождается резкими болями, которые в дальнейшем становятся менее интенсивными, притупляются. Под водой можно заметить, как через отверстие выходят пузырьки воздуха. Баротравма сопровождается ухудшением слуха на одно или оба уха (обычно на высокие частоты от 4000 до 8000 Гц). При осмотре мембраны видны серповидный разрыв, кровотечение.
Баротравма внутреннего уха
Проникающая через перфорацию холодная вода провоцирует раздражение лабиринта (тошноту, дезориентацию), что может вызвать панику с последующим утоплением. Контузия внутреннего уха сопровождается интенсивным шумом, резким снижением слуха по сенсоневральному типу. Признаки вестибулярных расстройств включают сильное головокружение, рвоту, грубую статическую атаксию. Рефлекторно учащается пульс и поднимается АД, иногда пострадавшие теряют сознание.
Осложнения
При тяжелой баротравме наблюдаются разрывы мембран круглого и овального окон лабиринта, возникают перилимфатические свищи, повреждение рецепторных клеток кортиева органа. Это становится причиной развития нейросенсорной тугоухости вплоть до глухоты. Перфорация барабанной мембраны при отсутствии должного лечения часто приводит к развитию инфекционно-воспалительного процесса – катарального или гнойного среднего отита, лабиринтита.
Диагностика
Предварительный диагноз баротравмы уха устанавливают на основании данных анамнеза, клинической симптоматики. Обращают внимание на обстоятельства возникновения баротравмы, субъективные и объективные признаки. Для подтверждения патологии пациенту показан комплекс отоневрологического обследования, в который входят как общие, так и специальные методы:
- Отоскопия. Осмотр барабанной перепонки отоскопом позволяет выявить покраснение (баромирингит), скопление жидкости в полостях среднего уха, серповидную перфорацию с проникновением через нее крови.
- Аудиометрия. Травма среднего уха характеризуется снижением воздушной звукопроводимости, при поражении лабиринта падают показатели костного типа проведения.
- Тимпанометрия. Оценивает внутриушное давление, состояние слуховой трубы, подвижность перепонки. Тимпанометрия подтверждает перфорацию, может выявить наличие жидкости, нарушение проводимости по слуховым косточкам.
- Отоакустическая эмиссия. Исследуют звуки, генерируемые улиткой в ответ на акустические импульсы, подаваемые в слуховой канал. При сенсоневральной тугоухости отоакустическая эмиссия не определяется.
- КТ височной кости. Компьютерную томографию используют для уточнения структурных изменений. Исследование выявляет наличие экссудата в барабанном пространстве, повреждение улитки, опухоли.
Баротравмы дифференцируют с тимпанитом, острым и хроническим средним отитом. У лиц с поражением улитки следует исключать лабиринтит, болезнь Меньера. Контузию уха при взрывах необходимо отличать от черепно-мозговых травм (сотрясения головного мозга). Провести дифференциальную диагностику ЛОР-врачу помогает невролог.
Лечение баротравмы уха
Консервативная терапия
Первая помощь при разрывах барабанной перепонки, кровотечении из уха заключается в осторожной очистке слухового прохода от сгустков и загрязнений, обработке кожи спиртовым раствором, введении стерильных сухих турунд и наложении повязки. Пациентам с вестибулярными, функциональными расстройствами показан строгий постельный режим. Медикаментозное лечение ушной баротравмы проводится следующими препаратами:
- Противоотечными. Ускорить нормализацию отоскопической картины и слуха помогают назальные деконгестанты. Препараты улучшают аэрацию ушной полости и отхождение секрета.
- Противовоспалительными. Для обезболивания и борьбы с воспалением назначаются НПВС, анальгетики. Иногда рекомендуют пройти курс кортикостероидной терапии.
- Антибактериальными. Антибиотики назначаются при высоком риске инфицирования (перфорации, наличии экссудата). Обычно применяют пенициллины, цефалоспорины, макролиды.
Для купирования вестибулярных расстройств могут использоваться бетагистин, препараты противорвотного действия (моксастин с кофеином, сульпирид). При баротравмах I-II степени изменения проходят самостоятельно. Однако ускорить ликвидацию мирингита и рассасывание транссудата помогают тепловые процедуры (согревающие компрессы, облучение лампой соллюкс).
Хирургическое лечение
При очень сильной и непрекращающейся боли, а также, если жидкость не рассасывается на фоне медикаментозной терапии, проводят миринготомию. При перфорации, сопровождающейся тугоухостью, вестибулярными расстройствами, необходима ранняя ревизия барабанной полости. Для прямого восстановления поврежденных окон лабиринта возникает необходимость в тимпанотомии с выполнением различных типов тимпанопластики.
Прогноз и профилактика
При правильном лечении барабанная перепонка полностью заживает за 3-4 недели. До этого времени работы в условиях перепадов давления не допускаются. В тяжелых и запущенных случаях вероятна длительная тугоухость. Предотвратить баротравму помогают способы выравнивания давления в ушной полости (активные глотательные и жевательные движения, прием Вальсальвы), лечение патологии носоглотки. Люди соответствующих профессий должны проходить тщательный отбор.
3. Воспалительные заболевания ЛОР-органов. Часть IV. Воспалительные заболевания уха/ Блоцкий А.А., Антипенко В.В. - 2017.
4. Клинико-физиологические аспекты баротравмы среднего и внутреннего уха у дайверов / Э. И. Мацнев, Е. Э. Сигалева// Российская оториноларингология. - 2014. - N 3.
Отогематома ( Гематома ушной раковины )
Отогематома – это ограниченное скопление крови в области ушной раковины, возникшее спонтанно или в результате тупой травмы, без нарушения целостности кожных покровов. Клинически проявляется постепенным или одномоментным формированием круглого или овального флюктуирующего выпячивания в верхней трети уха. Диагностика базируется на сборе данных анамнеза, физикальном осмотре, лабораторных тестах и дифференциации с другими заболеваниями. Лечение заключается в опорожнении гематомы при помощи давящей повязки, пункционной аспирации или открытого оперативного вмешательства с последующей антибактериальной терапией.
Гематома ушной раковины – относительно частое заболевание в отоларингологии. Примерно 75-80% всех случаев составляют отогематомы травматического происхождения. Чаще всего заболевание носит характер спортивный травмы и встречается у профессиональных борцов, боксеров и т. д. Основная причина спонтанных гематом данной локализации – гемофилия и различные формы лейкозов. Приблизительно в четверти случаев развиваются септические осложнения, из них порядка 85% – на фоне кровоизлияний со сроком давности более 3 суток. Отогематомы несколько чаще встречаются у людей пожилого возраста, что связано с дегенеративными изменениями хряща ушной раковины.
Причины отогематомы
Основная причина возникновения кровоизлияния – повреждение кровеносных и лимфатических сосудов ушной раковины. Заболевание может быть обусловлено как местным воздействием на наружное ухо, так и системными патологиями. В связи с этим выделяют 2 этиопатогенетические формы отогематомы:
- Травматическая. Наиболее распространенный вариант заболевания. Гематома формируется в результате тангенциальных ударов по ушной раковине или при ее надломах. Причинами выступают бытовые, производственные и спортивные травмы уха. Эта патология чаще всего встречается у спортсменов, занимающихся боксом или другими видами единоборств. У пожилых людей отогематома может возникать на фоне длительной компрессии, например, при сдавливании уха во сне.
- Спонтанная. Возникает в результате незначительного воздействия на ушную раковину при наличии сопутствующих патологических состояний. Чаще всего это - нарушение свертываемости крови при гемофилии, антифосфолипидном синдроме, онкогематологических заболеваниях, геморрагических диатезах, тромбоцитопенических состояниях. Также риск кровоизлияния повышают авитаминоз, алиментарные дистрофии, инфекционные заболевания (геморрагические лихорадки – Эбола, Ласса, Марбург, Конго-Крым), дегенеративные изменения хряща, длительное воздействие холода.
Морфологически отогематома представляет собой скопление крови и лимфы между кожным покровом и надхрящницей или между перихондрием и хрящом ушной раковины. Формируется она в результате нарушения целостности региональных сосудов при механическом разъединении вышеупомянутых структур. Пограничная капсула, как правило, не образуется. При нарушении системы свертываемости крови значимое травматическое повреждение уха может отсутствовать. Отогематома всегда возникает на латеральной (наружной) стороне ушной раковины, что обусловлено более высокой эластичностью связи кожи с надхрящницей на медиальной поверхности. Характерная особенность этой патологии – рецидивирующее течение, что вызвано слабостью гладкой мускулатуры сосудистых стенок данной локализации, местным нарушением свертываемости крови и сложным механизмом лимфооттока. В таких случаях в полости преобладает лимфатический компонент. Также за счет поверхностной локализации такие гематомы имеют высокий риск проникновения бактериальной флоры и нагноения содержимого.
Симптомы отогематомы
Первые признаки заболевания – постепенное или быстрое формирование припухлости в верхней части ушной раковины. Типичная локализация – между завитком и челноком. Небольшие кровоизлияния могут визуализироваться в области треугольной или ладьевидной ямки. Большие отогематомы иногда заполняют всю полость ушной раковины – от завитка до козелка или противокозелка. Внешне такая припухлость представляет собой круглое или овальное флюктуирующее выпячивание.
Кожа, покрывающая отогематому, как правило, гиперемирована, с синюшным оттенком, но при преобладании лимфатического компонента может сохранять нормальный телесный цвет. Сама ушная раковина, за исключением мочки, утолщается, а ее контуры сглаживаются. При больших объемах кровоизлияния ухо приобретает вид «бесформенной лепешки». Отогематомы травматической этиологии почти всегда сопровождаются некоторой болезненностью, чувством распирания и тяжести. Спонтанные и слабовыраженные гематомы при касании безболезненны и не сопровождаются субъективными ощущениями.
Наиболее частое осложнение – трансформация в абсцесс ушной раковины. Это происходит в результате вторичного инфицирования вовремя не удаленного содержимого отогематомы. Клинически абсцедирование сопровождается гиперемией кожных покровов уха, которая распространяется за пределы кровоизлияния, существенным усилением болевого синдрома, возникновением иррадиации боли в прилегающие структуры. Параллельно возникает повышение температуры тела до 37,5-38,5 О С. При отсутствии своевременного лечения абсцесса развивается перихондрит с последующим гнойным расплавлением хряща и необратимой деформацией ушной раковины.
Диагностика при отогематоме не представляет трудностей. Основная цель отоларинголога при постановке диагноза – определение вероятного этиологического фактора и проведение дифференциальной диагностики с другими схожими нозологиями. Полная программа обследования включает в себя:
- Сбор анамнеза и жалоб. Сведения, полученные при общении с пациентом, играют одну из ведущих ролей в диагностике. На наличие отогематомы указывают недавно перенесенные травматические повреждения уха, сопутствующее снижения свертываемости крови, профессиональное занятие боксом или боевыми искусствами.
- Физикальный осмотр. В пользу отогематомы свидетельствует наличие симптома флюктуации на фоне отсутствия или слабовыраженной боли. При развитии воспалительных осложнений при пальпации наблюдается резкая болезненность, местное повышение температуры и выраженная гиперемия почти всей поверхности ушной раковины.
- Лабораторные тесты. Их проведение наиболее информативно при подозрении на спонтанные отогематомы, так как при травматической этиологии заболевания изменения в ОАК отсутствуют. При сопутствующих нарушениях гемостаза в общем анализе крови могут присутствовать тромбоцитопения, панцитопения, бластные клетки. При гемофилиях определяется замедление время свертывания крови по Ли-Уайту и нарушения аутокоагуляционного теста (АКТ). При нагноении гематомы в ОАК наблюдаются неспецифические признаки воспаления: лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ.
- Диагностическая пункция. Как правило, используется для проведения дифференциальной диагностики. При травматических кровоизлияниях в результате пункции получают смесь лимфатической жидкости и крови. Спонтанные формы отогематом, как правило, заполняются только не свертывающейся кровью. Рецидивирующие формы характеризуются наличием большого количества лимфы – светло-желтой жидкости, которая не сворачивается.
Дифференциальная диагностика отогематомы проводится с первичным перихондритом, рожистым воспалением ушной раковины, доброкачественными и злокачественными образованиями. Первичный перихондрит характеризуется диффузным поражением ушной раковины, изначальным отсутствием симптома флюктуации, зачастую – наличием заболеваний наружного и среднего уха в анамнезе. При рожистом воспалении в патологический процесс втягивается мочка уха, присутствуют везикулы с серозным содержимым и демаркационный вал, а с первых дней заболевания возникает выраженный интоксикационный синдром. Опухолевые образования характеризуются медленным развитием, негативным симптомом флюктуации, отсутствием гиперемии кожных покровов и содержимого при диагностической пункции.
Лечение отогематомы
Терапевтическая тактика зависит от размеров кровоизлияния в ушную раковину. Суть лечения – опорожнение полости отогематомы и профилактика развития бактериальных осложнений. С этой целью используются:
- Давящая повязка. Является методом выбора при отогематомах небольших размеров. Благодаря этому стимулируется спонтанная резорбция кровоизлияния. Для повышения эффективности перед наложением повязки кожу обрабатывают спиртовым раствором йода, а над образованием фиксируют 2-3 марлевых валика. Дополнительно в первые несколько часов от возникновения гематомы используют холод, а спустя 2-4 дня – массаж.
- Пункционная аспирация. Проводится при больших скоплениях лимфы и крови, возникших менее 3 суток назад. В асептических условиях при помощи шприца и иглы эвакуируется все содержимое отогематомы. Далее в образовавшуюся полость вводится 1-2 капли спиртового раствора йода с целью ускорения формирования рубца между стенками. После этой манипуляции также накладывается повязка.
- Вскрытие гематомы ушной раковины. Хирургическое вмешательство необходимо при невозможности опорожнить гематому аспирационным путем. В ходе операции выполняется дугообразный разрез вдоль края отогематомы, после чего удаляется все ее содержимое. Далее проводится обработка сформировавшейся полости антисептическими препаратами, накладываются швы на рану или устанавливается дренажная система. Через некоторое время после операции также накладывается давящая повязка, смена корой проводится каждый день.
- Антибиотикотерапия. Назначается при любом варианте лечения с целью профилактики вторичных инфекционных осложнений, формирования абсцесса или вторичного перихондрита. Препаратами выбора являются антибиотики широкого спектра действия из групп сульфаниламидов, цефалоспоринов III-IV поколений, аминогликозидов и других.
Прогноз для выздоровления при отогематоме благоприятный. В зависимости от способа лечения выздоровление наступает в сроки от 3 дней до 2 недель. В отношении косметического дефекта прогноз сомнительный – развитие необратимой деформации ушной раковины зависит от современности и полноценности оказания медицинской помощи. Специфических профилактических мер в отношении этого заболевании не разработано. К неспецифической профилактике относятся предотвращение травматизации или компрессии наружного уха, тщательная антисептическая обработка и гемостаз полученных повреждений, коррекция нарушений свертываемости крови, лечение других сопутствующих заболеваний.
Читайте также:
