Дермоид и эпидермоид полости рта - лучевая диагностика
Добавил пользователь Skiper Обновлено: 30.01.2026
Категории МКБ: Доброкачественное новообразование соединительной и других мягких тканей головы, лица и шеи (D21.0), Другие кисты челюстей (K09.2), Другие пороки развития жаберной щели (Q18.2), Другие уточненные кисты области рта, не классифицированные в других рубриках (K09.8), Другие уточненные пороки развития лица и шеи (Q18.8), Кисты, образовавшиеся в процессе формирования зубов (K09.0), Корневая киста (K04.8), Мукоцеле слюнной железы (K11.6), Пазуха, фистула и киста жаберной щели (Q18.0), Преаурикулярная пазуха и киста (Q18.1), Эпидермальная киста (L72.0)
Общая информация
Краткое описание
Одобрено Научно-практическим Советом Минздрава РФ
Кисты челюстно-лицевой области и шеи
Киста – это опухолевидное образование, которое представляет собой полость, оболочка которой состоит из наружного соединительнотканного слоя и внутреннего, выстланного преимущественно многослойным плоским эпителием. Полость кисты обычно заполнена жидким или полужидким содержимым (серозная жидкость, гной, продукты жизнедеятельности эпителиальной выстилки - коллоиды и кристаллоиды (кристаллы холестерина)). [1,2.3,4,5,6]
Накопление продуктов жизнедеятельности эпителиальной выстилки, воспалительные процессы приводят к увеличению гидростатического давления в полости кисты. Как следствие увеличивается давление на окружающую кость. Увеличение давления приводит к частичной деформации костных трабекул, а возникшая в следствии гипоксии от давления кислая среда активизирует работу остеокластов. Активность остеобластов снижается. Преимущество лизиса костной ткани над ее образованием приводит к увеличению объема костной полости (росту кисты) и деформации челюсти. [7]
Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по Международной статической класификации болезней и проблем, связанных со здоровьем

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной

13-15 октября, Алматы, "Атакент"
600 брендов, более 150 компаний-участников из 20 стран.
Новинки рынка стоматологии. Цены от производителей
Классификация
Наиболее детальной можно назвать клинико-морфологическую классификацию опухолей и опухолеподобных образований челюстей, в разработке которой принимала участие рабочая группа в составе И.И. Ермолаева, В.В. Паникаровского, А.И. Пачеса, Б.Д. Кабакова, В.М. Бенциановой и С.Я.Бальсевича (1975). [7] Кисты челюстей представлены в разделе «Б – Опухолеподобные образования» и разделены на:
- Первичная киста (кератокиста, примордиальная киста).
- Киста носонёбного канала (резцового отверстия).
- Холестеатомы челюстей.
- Травматичские (простые, геморрагические или однокамерные костные кисты).
- Аневризмальная костная киста.
- Шаровидно-верхнечелюстная киста.
- Носогубная (носоальвеолярная, внекостная киста)
Доброкачественные кистозные образования мягких тканей челюстно-лицевой области не представляют генетически однородную группу. Одни из них относятся к врожденным образованиям, возникающим вследствие нарушения эмбрионального развития, другие — к приобретенным (ретенционные кисты сальных желез (атеромы), травматические кисты, кисты слюнных желез).
– возникающие в результате аномалии в эмбриогенезе (срединные, боковые кисты шеи, околоушной области и корня языка, кисты подъязычной слюнной железы);
– возникающие в результате порока развития эктодермы (дермоидные и эпидермоидные кисты).
Впервые кисты жаберной щели (боковые кисты шеи) классифицированы Bailey H. в 1929 году, в 1955 году его классификацию модифицировал Proctor.
Тип I – располагается наиболее поверхностно вдоль передней поверхности грудино-ключично-сосцевидной мышцы под подкожной мышцей шеи, но не соприкасается с влагалищем сосудисто-нервного пучка шеи.
Тип II - наиболее распространенный «классический» тип, когда киста располагается кпереди от грудино-ключично-сосцевидной мышцы, и кзади от поднижнечелюстной слюнной железы, прилегая латерально к влагалищу сосудисто-нервного пучка шеи.
Тип III – располагается посередине между бифуркацией внутренней и наружной сонных артерий латерально от боковой стенки глотки.
Тип IV – располагается глубже влагалища сосудисто-нервного пучка шеи в окологлоточном пространстве и открывается в глотку, возможно распространение к основанию черепа. [21]
Этиология и патогенез
Корневая (радикулярная) киста возникает при наличии хронического воспалительного процесса в периапикальной ткани зуба. Клинически корневую кисту, как правило, обнаруживают в области разрушенного или леченого зуба, а иногда как бы здорового, но ранее подвергавшегося травме, реже в области удаленного зуба. Другие кисты являются пороком развития одонтогенного эпителия. Среди них выделяют первичную кисту (кератокисту), зубосодержащую (фолликулярную), кисту прорезывания и десневую. [1,2.3]
Кисту, в основе развития которой лежит воспалительный процесс в периапикальной ткани, называют корневой (радикулярной). Она может быть:
- остаточной корневой (резидуальной). Около 30% радикулярных кист являются резидуальными и остаются после удаления или выпадения зуба.
Являются пороком развития (кистовидного перерождения) зубообразовательного эпителия, развивается из эмалевого органа непрорезавшегося зуба. Клинические симптомы зубосодержащей кисты сходны с проявлениями других кист челюстей, однако при осмотре зубов характерно отсутствие одного из них в области локализации кисты, за исключением случая образования ее от сверхкомплектного зуба.
- при прорезывании зубов - формируется из эпителия слизистой альвеолярного отростка челюсти при затрудненном прорезывании жевательной группы зубов у детей. При этом образуется шарообразное образование в месте прорезывания; [4,5,6,7,14]
Ретромолярные кисты возникают в связи с хроническим воспалительным процессом в тканях пародонта, обусловленным затрудненным прорезыванием зубов.
Киста прорезывания и десневая киста встречаются редко. Киста прорезывания проявляется в виде ограниченной небольшой голубоватой припухлости в области, где должен прорезаться зуб, и располагается над его коронкой. [5,6,7,14]
Возникают из одонтогенного эпителия обычно в тех местах, где имеются зубы, но связи с последними не имеют.
Опухолеподобное кистообразное образование, оболочка которой выслана эпидермисом, а содержимое имеет вид кашицееобразной массы, включающей роговые массы и кристаллы холестерина. Холестеатомы в области челюстей встречаются в двух видах:
2. кисты с особым содержимым, окружающей коронку непрорезавшегося зуба.
Встречаются редко. Относятся к неэпителиальным кистам. Патогенез неизвестен. Гистологически стенки кисты покрыты тонкой фиброзной тканью, которая содержит многоядерные гигантские клетки и зёрна гемосидерина. Травматические кисты могут не иметь жидкого содержимого или наполнены геморрагической жидкостью.
Относятся к неэпителиальным кистам. Этиопатогенез практически не изучен. Возникает обычно в области интактных зубов на нижней челюсти в предпубертатном и пубертатном возрасте. Представляет собой полость, иногда многополостное поражение, наполненную кровью, геморрагической жидкостью, или не имеет жидкостного содержимого. Костная полость обычно выстлана оболочкой из фиброзной ткани, лишённой эпителия, и содержит остеобласты и остеокласты.
Возникают из эпителия на месте соединения межчелюстной кости с верхней челюстью. Содержат желтоватую жидкость без холестерина (В. В. Рогинский, 1987). Шаровидно-верхнечелюстная киста расположена в кости верхней челюсти между боковым резцом и клыком. Носогубная или носоальвеолярная киста расположена на передней поверхности верхней челюсти в проекции верхушки корня бокового резца и клыка. [5,6,7,14]
Образуется в результате порока развития и формирования лица в местах сращения у эмбриона лобного, верхнечелюстных и нижнечелюстных бугров. Дермоидная киста представляет собой полостное образование с толстой оболочкой, заполненное кашицеобразной массой грязно-белого цвета с неприятным запахом. Содержимое кисты состоит из слущившегося эпидермиса, продуктов выделения сальных, потовых желез и волосяных фолликулов, иногда с наличием волос.
Встречается в двух видах: не содержащая зуба (подобно околокорневой кисте) и содержащая (окружающая) коронку непрорезавшегося зуба (подобно фолликулярной кисте). Стенки кисты выстланы эпидермисом, а содержимое состоит из кашицеобразной массы, состоящей из распада клеток эпителия, роговых масс, кристаллов холестерина. [5,6,7,14]
Представляет собой инкапсулированную дермальную или подслизистую папулу, исходящую из остатков эпителия, попавших в лимфоидную ткань и подвергшихся кистозному перерождению. При образовании лимфоэпителиальной кисты из дегенерировавшей ткани второй жаберной дуги её называют шейной лимфоэпителиальной кистой, или кистой жаберной щели. При гистологическом исследовании лимфоэпителиальная киста выстлана многослойным плоским эпителием, редко — цилиндрическим или кубическим и окружена фиброзной соединительнотканной капсулой. В центральной части кисты отмечают лимфоидные скопления с выраженным зародышевым центром. Киста заполнена вязкой жёлтой жидкостью, что обусловлено содержащимся в ней сыровидным роговым веществом. [5,6,14]
Морфологически различают дермоидные и эпидермоидные кисты. Стенка дермоидных кист состоит из всех слоев кожи и ее производных (сальные, потовые железы, волосы). Оболочка эпидермоидных кист включает эпидермис и не содержит производных кожи. Клинически их дифференцировать очень сложно. Дермоидные кисты развиваются из эмбриональных щелей, образуемых складками эктодермы, дистопированными в период эмбрионального развития зародыша. Локализация дермоидной кисты может быть различной: на губах, веках, в носогубных складках, на переносице, рядом с ушами, на затылке, в верхних отделах шеи, в области дна рта. Оболочка дермоидной кисты плотная, с выраженным сосочковым слоем и находящимися в нем сальными железами и волосяными луковицами. Внутренняя поверхность оболочки выстлана многослойным плоским эпителием. Содержимое дермоидных кист — кашицеобразная масса серого цвета с неприятным запахом. Стенка эпидермоидной кисты состоит из плотной волокнистой соединительной ткани, не содержит кожных придатков. Внутренняя выстилка — многослойный плоский эпителий. Содержимое кист — роговые чешуйки, местами подвергающиеся дегенерации, особенно при присоединении вторичного воспаления. Секрет — опалесцирующая прозрачная жидкость желтого цвета, содержащая кристаллы холестерина. [5,6]
Срединные кисты шеи относятся к аномалиям развития жаберного аппарата и его производных, а также щитовидной и вилочковой желез. Некоторые авторы считают, что срединные кисты и свищи являются эмбриональной дисплазией, связанной с незаращением щитоязычного протока (Н. А. Груздев, 1965; Л. Р. Епишева, 1972; Бетманн, 1971, и др.). В пользу такого предположения свидетельствует связь срединных кист шеи с подъязычной костью и слепым отверстием корня языка, а также соответствие хода полного срединного свища топографии зачатка щитовидной железы (В. С. Дмитриева с соавт., 1968). Иногда при гистологическом исследовании срединных кист и свищей шеи в их стенке находятся включения тканей щитовидной железы. Это подтверждает их происхождение из тканей нередуцированного щитоязычного протока.
К. И. Черенова (1963), В. М. Безруков (1965) предлагают бранхиогенную теорию происхождения боковых кист и свищей шеи, согласно которой названные образования являют собой второй глоточный карман между наружной и внутренней сонными артериями и открываются внутренним устьем в область небной миндалины. Располагаются боковые кисты на сосудистонервном пучке шеи, чаще на уровне бифуркации общей сонной артерии. Название «бранхиогенные» означает, что эти образования развиваются из остатков глоточных карманов. [8]
В. М. Безруков (1965), В. С. Дмитриева (1968) и др. считают кисты и свищи околоушной области пороком развития первой жаберной щели. Они имеют типичную топографию и расположены над мышцами, прикрепляющимися к шиловидному отростку, латеральнее ствола лицевого нерва. Связаны кисты с наружным слуховым проходом в области перехода его хрящевого отдела в костный. Микроскопически (К. И. Черенова, 1963) стенка кисты состоит из плотной фиброзной и лимфоидной тканей, в толще которых имеются эпителиальные островки. Внутренняя выстилка представлена цилиндрическим и мерцательным эпителием эмбрионального типа.
Кисты корня языка являются аномалией развития щитоязычного протока. Однако чаще их выделяют в отдельную группу, поскольку они имеют особенности в локализации, клинической картине и способах лечения. Эти образования встречаются у новорожденных довольно редко. Большие кисты, расположенные впереди надгортанника, могут препятствовать приему пищи и вызывать нарушение дыхания. Кисты, расположенные между слепым отверстием корня языка и подъязычной костью, клинически трудно диагностируются, а нагноившаяся киста клинически напоминает абсцесс корня языка.
Киста подъязычной слюнной железы (ранула) чаще наблюдаются у лиц молодого возраста. С. Раух (1959) относит эти кисты к дизонтогенетическим и считает, что они развиваются из дивертикулов поднижнечелюстного (вартонова) протока, расположенных вблизи его устья. В период полового созревания, когда чаще всего активируются дизонтогенетические образования, выявляются врожденные ранулы. Так же может быть связана с травмами долек подъязычной слюнной железы или протоковой системы.
Киста сальной железы (атерома) Закупорка протока сальной железы приводит к образованию атеромы, на фоне внешних (травма) и внутренних факторах (эндокринные нарушения).
Этиология связана с травмой протока, ведущей к рубцеванию и задержке слюны. Накапливающийся секрет стесняет железистую паренхиму, в результате чего она истончается и формируется полость, заполненная слюной.
Это редко встречающееся заболевание, локализуется в поверхностном и глубоком слоях железы. Киста увеличивается медленно. Обнаруживают ее часто случайно. Их формирование является следствием дисонтогенетических нарушений паренхимы и развиваются из дивертикулов протоков или аберрированных участков железистой ткани Содержимым кисты является жидкость желтоватого цвета, иногда мутная, с примесью слизи. Гистологически стенка кисты околоушной слюнной железы не отличаются от стенок кист других слюнных желез.[33,38]
Доброкачественные опухоли и опухолеподобные образования мягких тканей челюстно-лицевой области у детей
Опухолевые заболевания представляют собой особый вид патологии, широко распространенной в природе, характеризующейся безудержным и относительно автономным ростом и размножением клеток в очаге заболевания. При этом рост опухоли происходит из первичного зачатка без вовлечения в процесс окружающих неизмененных клеток. Однако озлокачествленная клетка передает свои свойства и способность к росту всем последующим поколениям клеток. При этом отмечается анаплазия тканей, то есть возврат к более примитивному типу. Характерным для злокачественных опухолей является также инфильтративный рост и метастазирование (академик Н.Н. Блохин, 1971).
Протокол "Доброкачественные опухоли и опухолеподобные образования мягких тканей челюстно-лицевой области у детей"
Код по МКБ-10:
D37.0 - доброкачественное образование губы и полости рта;
D23.0-D23.4 - доброкачественное образование кожи лица;
D10.0-D10.3 - доброкачественное образование полости рта;
D11 - доброкачественное образование больших слюнных желез;
D17.0 - доброкачественное образование жировой ткани кожи и подкожной клетчатки головы, лица и шеи;
D18.0 - гемангиомы любой локализации;
D18.1 - лимфангиомы любой локализации.

Классификация опухолей мягких тканей у детей (Л.В. Харьков, 2005)
Истинные опухоли
Опухолеподобные новобразования
доброкачественные
злокачественные
Периферическая нервная ткань
Фиброма (мягкая, твердая).
Фиброматоз десен. Банальный эпулид.
Системная ангиопатия Рандлю-Ослера-Вебера, болезнь Стреджа-Вебера и др.
Злокачественная невринома (шваннома)
Диагностика
Диагностические критерии
Жалобы и анамнез
Жалобы родителей - на наличие у ребенка увеличивающегося безболезненного образования, деформацию лица или отдельного органа, косметический дефект. При локализации образования в полости рта, возможно нарушение приема пищи.
Из анамнеза: патология чаще носит врожденный характер, но проявления не всегда возможны в первые годы жизни ребенка. Одни опухоли развиваются скоротечно, другие медленно (годами) увеличиваются в размерах, что играет немаловажную роль в диагностике доброкачественных опухолей и опухолеподобных образований мягких тканей челюстно-лицевой области у детей.
Физикальное обследование: доброкачественные опухоли развиваются, как правило, безболезненно, и привлекают к себе внимание, когда имеется косметический дефект на лице или имеется деформация пораженного органа. Важнейшей и характерной группой опухолей, которые развиваются у детей, являются врожденные, то есть, с которыми ребенок появляется на свет, или те, которые проявляются в первые месяцы и годы жизни.
Быстрый рост таких опухолей приводит к значительному увеличению их размеров, из-за давления опухолевой ткани происходит атрофия или деформация близлежащих тканей, отрицательно влияющих на рост и развитие последних. Локализация опухолей в области жизненно важных органов может значительно затруднять дыхание, глотание, жевание, открывание рта и другие функции, что может привести к нежелательным последствиям.
Особого внимания заслуживают гемангиомы, которые составляют 87,7% среди доброкачественных опухолей мягких тканей лица.
Гемангиома - это сосудистая опухоль кожных покровов и слизистых оболочек. Как правило, гемангиомы относятся к доброкачественным сосудистым образованиям; у детей они встречаются достаточно часто, составляя половину среди всех опухолей мягких тканей. У 95% больных гемангиомы имеют врожденный характер.
Течение гемангиом довольно сложный процесс и требует постоянного внимания, особенно у маленьких детей, так как небольшая по размерам сосудистая опухоль за относительно короткий срок может превратиться в обширную опухоль, лечение которой может оказаться весьма проблематичным.
По строению гемангиомы челюстно-лицевой области делят таким образом:
1. Капиллярные или простые (плоские и гипертрофические) - находятся на поверхности кожи.
2. Кавернозные - располагаются под кожей.
3. Ветвистые - образуют сплетения крупных вен и артерий.
4. Комбинированные - имеют подкожную и кожную части.
5. Смешанные - состоят из различных тканей.
Капиллярные гемангиомы имеют красный или малиновый цвет, располагаются поверхностно, четко отграничены, поражают кожу и несколько миллиметров подкожного жирового слоя, растут преимущественно в стороны. Поверхность гемангиом гладкая, реже - неровная, иногда - несколько выступающая над кожей. При надавливании гемангиомы бледнеют, но затем снова восстанавливают свой цвет.
Кавернозные гемангиомы располагаются под кожей в виде ограниченного узловатого образования, мягко-эластической консистенции и состоят из разного размера полостей-каверн, наполненных кровью. При надавливании гемангиома спадается и бледнеет (вследствие оттока крови), при плаче, крике и кашле ребенка увеличивается и напрягается (эректильный симптом возникает вследствие притока крови). При кавернозных гемангиомах кожи обычно четко выявляется симптом температурной асимметрии - сосудистая опухоль на ощупь горячее окружающих здоровых тканей.
Комбинированные гемангиомы представляют собой сочетание поверхностной и подкожной гемангиом (простая и кавернозная). Проявляются клинически в зависимости от комбинирования и преобладания той или иной части сосудистой опухоли.
Смешанные гемангиомы состоят из опухолевых клеток, исходящих из сосудов и других тканей (ангиофиброма, гемлимфангиома, ангионеврома и др.). Внешний вид, цвет и консистенция определяются входящими в состав сосудистой опухоли тканями.
Лимфангиомы - опухоль из дизэмбриогенетического происхождения, развивающаяся из лимфатических сосудов. По строению различают: капиллярные, кистозные и поликистозные. Это безболезненная, тестообразной консистенции, возвышающаяся над окружающими тканями опухоль. Она напоминает пропитанную жидкостью ткань без четких границ, плавно переходящую в здоровые близлежащие ткани, может давить на подлежащие ткани и служить причиной деформации костей. При кистозных или поликистозных лимфангиомах возможна асимметрия челюстно-лицевой области за счет безболезненного новообразования мягкоэлластической тестообразной консистенции, кожа над ним бледная.
Дифференциальную диагностику проводят с лимфаденитами, боковыми и срединными кистами шеи, дермоидами, эпидермоидами, миомами, липомами, гемангиомами, фибромами, нейрофиброматозом. Для подтверждения диагноза проводят пункцию, при которой получают слегка клейкую светло-желтую или грязно-красную жидкость. Размеры глубоко расположенных лимфангиом могут уточняться с помощью компьютерной томографии.
Несосудистые доброкачественные новообразования
К ним относятся тератомы, невусы, фиброма, нейрофиброма, рабдомиома, миксома.
Тератомы - врожденные доброкачественные соединительнотканные образования дизонтогенетической природы, наблюдающиеся у детей 1-2 лет, сопровождающиеся деформацией мягких тканей лица. Новообразование мягкоэлластической консистенции, при пальпации безболезненное, ограниченно подвижное за счет спаянности его с надкостницей, обычно округлой или продолговатой формы, покрытое неизмененной кожей. Дифференцируют тератомы с дермоидом, эпидермоидом, мозговой грыжей, атеромой.
Невусы - врожденные пороки, развивающиеся из шванновских клеток оболочек чувствительных нервов. Различают пигментные невусы, депигментированные, глубокие невусы, бородавчатые невусы, мягкие бородавки и плотные, моллюски, сосудистые невусы. Пигментные невусы имеют четкие границы, волосяной покров, охватывают 3-4 анатомические области лица. Излюбленная локализация их - переносица, крылья носа, подглазничная область. Пигментные невусы без оволосения необходимо дифференцировать с меланомой. Последняя в отличие от невуса всегда приобретенная.
Фиброма - это опухоль из зрелой фиброзной соединительной ткани. Она чаще расположена на альвеолярном отростке, имеет плотную консистенцию, округлую форму, широкое основание, ограниченная от окружающих тканей. Растет очень медленно. Эпителий слизистой оболочки над опухолью не ороговевает, поэтому поверхность ее гладкая и розовая, в отличие от папилломы.
Нейрофиброма развивается из оболочек периферических нервов. Клетки опухоли имеют нейроэктодермальное происхождение. Развитие ее в области лица связано с пороком развития тройничного или лицевого нерва. При данной опухоли лицо асимметрично. Чаще опухоль локализуется в области щеки, возле подбородочных отверстий, на виске, языке.
Рабдомиома (син. миобластомиома, зернистоклеточная рабдомиома). В ротовой полости рабдомиома локализуется преимущественно на корне и спинке языка. Имеет плотную консистенцию, отграниченная от окружающих тканей, нередко инкапсилирована, небольших размеров, безболезненная. Дифференцировать рабдомиому следует с фибромой, липомой, лимфангиомой.
Миксома - это опухоль, развивающаяся из соединительной ткани и содержащая много слизи. Пальпаторно определяется опухоль эластической консистенции с гладкой поверхностью, тонкой фиброзной капсулой.
Опухолеподобные новообразования мягких тканей
Приобретенные опухолеподобные новообразования. К ним относятся папиллома, атерома.
Папиллома - доброкачественное опухолеподобное образование, развивается из многослойного плоского эпителия. Локализуется чаще на слизистой оболочке щек, альвеолярного отростка. Опухоль чаще имеет узкую ножку, округлую форму. Слизистая оболочка над папилломой не изменена но имеет шероховатую поверхность.
Атерома - это ретенционная киста сальной железы кожи.
Врожденные опухолеподобные новообразования
Дермоидные и эпидермоидные кисты. Развиваются в участке эмбриональных щелей, борозд и складок эктодермы из дистопированных элементов ее в период эмбрионального развития. Опухоль имеет округлую форму, гладкую поверхность, плотная, безболезненная, медленно увеличивается, больших размеров достигает редко. Кожа над образованием не изменена, свободно берется в складку. Клинически отличить дермоид от эпидермоида трудно.
Кисты и свищи лица шеи. Срединная киста определяется в проекции передней поверхности шеи как опухолеподобное образование округлой формы, с четкими границами, плотноэластической или тестообразной консистенции, которое смещается при глотании вместе с телом подъязычной кости. Срединный свищ шей открывается отверстием незначительных размеров на передней поверхности шеи, выше или ниже проекции подъязычной кости.
Показатели лабораторных исследований не изменяются.
Показание для консультации специалиста: онколога - при подозрении на малигнизацию опухоли или злокачественный характер опухоли. При наличии сопутствующей патологии. Консультация стоматолога, ЛОР-врача, гинеколога - для санации инфекции носоглотки, полости рта и наружных половых органов; аллерголога - при проявлениях аллергии; нарушения со стороны ЭКГ и др. являются показанием для консультации кардиолога; при наличии вирусных гепатитов, зоонозных и внутриутробных и др. инфекций - инфекциониста.
Перечень основных диагностических мероприятий:
1. Общий анализ крови (6 параметров).
2. Общий анализ мочи.
3. Биохимический анализ крови.
4. Исследование кала на яйца глист.
5. Определение времени свертываемости капиллярной крови.
6. Определение группы крови и резус фактора.
7. Гистологическое исследование операционного материала.
8. Консультация врача анестезиолога.
10. Гистологическая диагностика опухолей и опухолеподобных образований мягких тканей челюстно-лицевой области обязательна. При гемангиомах челюстно-лицевой области гистологическое исследование проводится после оперативного удаления опухоли.
Перечень дополнительных диагностических мероприятий:
1. Компьютерная томография опухоли или опухолеподобного образования.
2. Проведение пункции образования (при необходимости дифференциальной диагностики).
3. Контрастная рентгено- или томография (при обширных сосудистых опухолях).
5. УЗИ органов брюшной полости.
6. Магнитно-резонансная томография.
До госпитальной:
2. Биохимический анализ.
3. Кал на яйца глисты.
Дифференциальный диагноз
Дифференциальная диагностика между злокачественными и доброкачественными опухолями
Злокачественные опухоли
Доброкачественные опухоли
Клетки мало- или недифференцированы
Полиморфизм клеточный или их ядер
Экспансивный рост (за исключением гемангиом)
Клетки хорошо дифференцированы
Отсутствие полиморфизма клеточного и их ядер
Рецидивы отсутствуют
Кахексия не развивается
Иммунодепрессия отсутствует или не выражена
Лечение
Тактика лечения
Цель лечения: оперативное удаление опухоли в пределах здоровых тканей.
Особую сложность в лечении доброкачественных опухолей мягких тканей представляют сосудистые опухоли. Основными принципами лечения сосудистых опухолей при их локализации в челюстно-лицевой области, являются остановка их роста, частичное или полное удаление опухоли и устранение существующего косметического дефекта с восстановлением анатомической формы и функции органов и тканей.
Существующие методы лечения гемангиом подразделяются на три основные группы:
1. Хирургические (перевязка приводящих сосудов, питающих ангиому; обшивание и прошивание сосудистой опухоли; полное или частичное иссечение опухоли).
2. Консервативные (термические, лучевые и химические).
Лечение гемангиом у детей в большинстве случаев необходимо начинать как можно раньше, сразу после постановки диагноза. Наиболее результативно лечение гемангиом в первые недели и месяцы жизни ребенка.
При лечении гемангиом наружных покровов у детей мы ставим перед собой следующие задачи:
- прекращение роста гемангиом;
- ликвидация опухолевого процесса;
- достижение наилучшего функционального и косметически выгодного результата.
Хирургическое лечение
Хирургическое лечение показано при неэффективности консервативного метода лечения и при лечении глубоко расположенных сосудистых опухолей, в комбинации со склерозирующей терапией. Хирургический метод можно использовать и при зрелых формах гемангиом, которые закончили свою дифференцировку. Операция как корригирующий метод может быть показана в случаях избытка кожи на месте большой туберозной гемангиомы, подвергшейся полному склерозированию.
Диатермоэлектрокоагуляция
Диатермоэлектрокоагуляции подлежат лишь небольшие, точечные гемангиомы и ангиофибромы в тех случаях, когда опухоль располагается в областях, недоступных для другого метода лечения. Кровотечения, которые являются особенностью клинического течения ангиофибром, также можно считать показанием к электрокоагуляции. Электрокоагуляция обширных и глубоких гемангиом не применяется.
Склерозирующая терапия
Склерозирующее лечение показано при небольших, глубоко расположенных сосудистых опухолях сложной локализации, особенно при лечении небольших кавернозных и комбинированных гемангиом лица и кончика носа.
Для инъекций используются различные склерозирующие препараты (этоксисклерол, тромбовар). Как альтернативный метод используется 70% этиловый спирт. Однако метод не лишен существенных недостатков, т.к. этиловый спирт является нейротропным ядом, оказывающим неблагоприятное воздействие на развивающуюся ЦНС ребенка. Кроме того введение спирта болезненно, требует дополнительного обезболивания и нередко ведет к осложнениям (некроз, деформирующие рубцы). К тому же длительное введение в организм ребенка различных доз алкоголя способствует развитию у него алкогольной зависимости, что может проявиться в будущем.
Склерозирующая терапия включает в себя несколько курсов, состоящих из 4-5 инъекций. Периодичность повторений курсов склерозиующей терапии составляет 1,5-2 месяца. Недостатками склерозирующей терапии являются болезненность и длительность лечения. Преимущество инъекционной терапии перед другими методами лечения заключается в ее простоте, что делает этот метод особенно ценным.
Немедикаментозное лечение. Режим охранительный, полупостельный. Диета стол 15, 16.
Медикаментозное лечение. При проведении хирургического метода лечения - антибактериальная терапия с целью профилактики гнойно-воспалительных осложнений (линкомицин, цефалоспорины, макролиды, аминогликозиды). Инфузионная, симптоматическая, витаминотерапии; гипосенсибилизирующая терапия. По показаниям - трансфузия СЗП или эритроцитарной массы. При проведении склерозирующей терапии медикаментозного лечения не требуется.
Профилактика: при проведении склерозирующей терапии профилактика некроза поверхностных участков кожи, хрящей в области носа и ушной раковины. При проведении хирургического метода - профилактика кровотечений.
Дальнейшее ведение. Реабилитация в условиях стоматологической поликлиники по месту жительства. Наблюдение у педиатра по месту жительства. Диспансерное наблюдение челюстно-лицевого хирурга по месту жительства. Санация полости рта. Избегать прямого попадания солнечных лучей.
Дермоид и эпидермоид полости рта - лучевая диагностика
а) Терминология:
1. Синонимы:
• Врожденная киста полости рта, эктодермальная киста, дермоидная киста
2. Определения:
• Кистозное образование полости рта, которое происходит из врожденных эпителиальных остатков или включений:
о Дермоид: эпителиальные элементы с кожными придатками
о Эпидермоид: только эпителиальные элементы
• Редко встречающаяся тератоидная киста:
о Эпителиальные элементы в сочетании с другими тканями, такими как кость, хрящ или мышца
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Выглядят как киста в полости рта с четкими контурами
о Дермоид: жир, жидкость или смешанный состав
о Эпидермоид: только жидкость
• Локализация:
о Поднижнечелюстное пространство, подъязычное пространство или корень языка
о Дермоидная киста чаще расположена вдоль средней линии
• Размер:
о Обычно < 4 см
• Морфология:
о Округлая или цилиндрическая форма:
- В большинстве случаев имеется тонкая четкая стенка (75%)
- В 20% отмечаются мягкотканные узелки в стенках или по периферии кисты
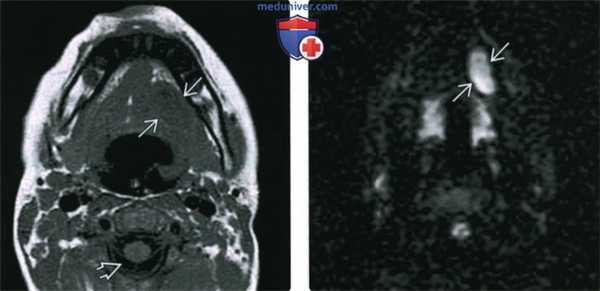
(Слева) МРТ Т1ВИ, аксиальная проекция. Эпидермоидная киста подъязычного пространства. Сигнал от образования минимально гипоинтенсивный относительно скелетных мышц, выраженно гиперинтенсивный относительно ликвора. Такая картина говорит о повышенном содержании белка, что может свидетельствовать в пользу инфицирования или, вероятно, кровоизлияния.
(Справа) MPT DWI, аксиальная проекция, тот же пациент. Гиперинтенсивный сигнал говорящий об ограничении диффузии. Такой вид может быть характерен и для эпидермоидной, и для дермоидной кисты.
2. КТ при дермоиде и эпидермоиде полости рта:
• КТ без контрастирования:
о Дермоид: содержимое жировой плотности, жидкость средней плотности, кальцификаты (< 50%)
о Эпидермоид: жидкостная плотность без комплексных элементов
• КТ с КУ:
о Возможно незначительное накопления контраста в стенках кисты
о При наличии минимальных дополнительных компонентов в дермоидной кисте ее может быть невозможно отличить от эпидермоидной кисты
3. МРТ при дермоиде и эпидермоиде полости рта:
• Т1ВИ:
о Образование полости рта с четкими контурами
о Дермоид: характерен сложный жидкостной сигнал:
- Диффузное или локальное повышение сигнала говорит в пользу жировой ткани:
Жировое строение можно подтвердить на режимах FS или при помощи артефакта химического сдвига о Эпидермоид:
- Диффузное увеличение интенсивности сигнала характерно для высокого содержания белка
• Т2ВИ:
о Дермоид: неоднородный сигнал высокой интенсивности:
- Промежуточный сигнал характерен для жировой ткани
- Локальные участки низкоинтенсивного сигнала при наличии кальцификатов
• DWI:
о И для дермоидной, и для эпидермоидной кисты может быть характерно ограничение диффузии
• Т1ВИ с КУ:
о Часто имеется периферическое кольцо накопления контраста
4. УЗИ при дермоиде и эпидермоиде полости рта:
• Может быть полезным для оценки поверхностных образований
• Дермоид: эхосигнал смешанного типа за счет жировой ткани; эхогенные участки с акустическим затенением при наличии каль цификатов
• Эпидермоид: псевдосолидный внешний вид с однородным внутренним эхосигналом:
о Клеточный материал внутри кисты обусловливает псевдосолидный вид
о Акустическое усиление задней стенки говорит в пользу кистозной природы
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с КУ или МРТ
о МРТ позволяет более точно отличить дермоидную кисту от эпидермоидной:
- При наличии неоднородного сигнала в первую очередь нужно думать о дермоидной кисте
• Протокол исследования:
о КТ: тонкие срезы с мультипланарной реконструкцией позволя ют более точно локализовать кисту
о МРТ: последовательности FS позволяют доказать наличие клетчатки
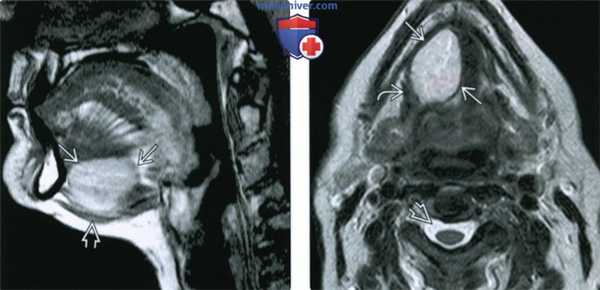
(Слева) МРТ Т1ВИ, сагиттальная проекция, эпидермоидная киста с гиперинтенсивным сигналом, происходящая из передних отделов корня языка и смещающая вниз мышцы дна полости рта. Гиперинтенсивный сигнал говорит в пользу высокого содержания белка.
(Справа) МРТ Т2ВИ, аксиальная проекция, тот же пациент. Неоднородный сигнал умеренно высокой интенсивности. Из-за высокого содержания белка сигнал гипоинтенсивный относительно ликвора. Вдоль латеральной границы образования проходит челюстно-подъязычная мышца.
в) Дифференциальная диагностика дермоида и эпидермоиде полости рта:
1. Ранула:
• Простая ранула может выглядеть так же, как эпидермоид подъязычного пространства:
о Одностороннее тонкостенное кистозное образование подъязычного пространства
• Погружная ранула тоже может выглядеть идентично эпидермоидной кисте подъязычного и поднижнечелюстного пространств:
о Однодольчатое образование в форме «кометы», «хвост» которой погружается в подъязычное пространство, а «головка» в заднюю часть поднижнечелюстного пространства
2. Лимфатическая мальформация:
• Кистозное образование, захватывающее несколько смежных пространств
• Возможны эпизоды кровотечения, приводящие к появлению уровней жидкости
• При инфицировании появляется сложный белковый компонент
3. Метастазы плоскоклеточного рака в лимфоузлах:
• Кистозные метастазы
• Поднижнечелюстные узлы (уровень IB)
• Чаще всего первичный очаг локализуется в полости рта, в том числе на губах
4. Киста щитоязычного протока:
• Срединная киста, расположенная между подъязычной костью и слепым отверстием языка
• При локализации в задней части языка может напоминать эпидермоид
5. Абсцесс полости рта:
• Пациент с лихорадкой и болезненным образованием в полости рта
• Кистозное образование с кольцом накопления контраста, выраженный отек языка и мягких тканей
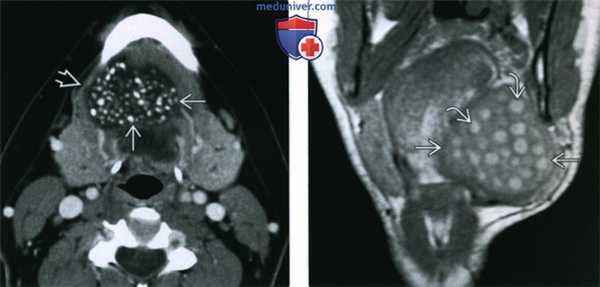
(Слева) КТ с КУ, аксиальная проекция. Располагающееся парамедианно образование подъязычного пространства. Образование имеет четкие контуры и располагается медиальнее челюстно-подъязычной мышцы. Определяются множественные кальцификаты и участки пониженной плотности, характерные для эпидермоидной кисты.
(Справа) МРТ Т1ВИ, коронарная проекция. Крупная дермоидная киста подъязычного пространства, смещающее челюстно-подъязычную мышцу в латеральную сторону. Округлые участки гиперинтенсивного сигнала представляют собой жировую клетчатку. Они характерны для дермоидной кисты и позволяют отличить ее от эпидермоидной кисты, ранулы или лимфатической мальформации.
г) Патология:
1. Общая характеристика:
• Этиология:
о Две теории: врожденное и приобретенное заболевание:
- Внутриутробное включение элементов дермы на уровне первой и второй жаберных дуг:
Секвестрация поверхностной эктодермы во время слияния на 3-4 неделях эмбрионального развития
- Приобретенная травматическая имплантация эпителиальных элементов в слизистую полости рта
2. Стадирование, классификация дермоида и эпидермоида полости рта:
• Классификация Meyer (гистологическая):
о Дермоид: выстланная эпителием киста, содержащая в своей стенке кожные придатки, например, волосяные фолликулы и потовые железы
о Эпидермоид: выстлана простым ороговевающим эпителием, окружена соединительной тканью
о Тератоид: выстланная эпителием киста, содержащая элементы мезодермы или эндодермы, такие как мышцы, кости, зубы и слизистые оболочки
3. Макроскопические и хирургические особенности:
• Содержимое по консистенции напоминает масло или сыр; бурый, белый или желтоватый цвет
• Может содержать кровь или продукты распада
е) Клинические особенности:
1. Проявления:
• Возраст:
о Чаще всего возникает в молодом возрасте:
- Средний возраст обращения: 30 лет
• Пол:
о М:Ж = 3:1
• Эпидемиология:
о Одни из самых редких врожденных опухолей шеи
о о 90% образований полости рта/ротоглотки - плоскоклеточный рак
2. Течение и прогноз:
• Доброкачественное новообразование с медленным ростом
• Присутствует уже в школьном возрасте, но обычно имеет небольшие размеры и не проявляет себя
• Может увеличиваться в размерах, симптомы возникают в пубертатном периоде, когда повышается активность сальных желез
• Быстрый рост может также быть признаком разрыва кисты о Выраженное воспаление и увеличение в размерах
3. Лечение:
• Хирургическое удаление приводит к излечению:
о Для предотвращения рецидива удалить кисту следует полностью
• Экстракапсулярное удаление может выполняться наружным или внутриротовым доступами
• Хирургический доступ зависит от локализации образования относительно челюстно-подъязычной мышцы:
о Подъязычное пространство: выше и медиальнее челюстно-подъязычной мышцы:
- Внутриротовой доступ обеспечивает хорошие функциональные и косметические результаты
о Поднижнечелюстное пространство: ниже и латеральнее челюстно-подъязычной мышцы:
- Поднижнечелюстной доступ
• Послеоперационные осложнения возникают редко
• При разрыве кисты подавить воспаление можно при помощи стероидных и нестероидных противовоспалительных препаратов
ж) Диагностическая памятка:
1. Следует учесть:
• Дермоид, эпидермоид, ранула и лимфатическая мальформация полости рта могут выглядеть практически идентично
2. Советы по интерпретации изображений:
• Для дермоида характерно наличие жировой клетчатки и кальцификатов
• При наличии уровней жидкости с кровью следует думать о лимфатической мальформации
• Образование в форме «кометы», части которой находятся в подъязычной и поднижнечелюстном пространствах, вероятнее всего является ранулой
1. Синонимы:
• Врожденная киста, эктодермальная инклюзионная киста, дермоидная киста
2. Определения:
• Врожденное эпителиальное включение (остаток) — кистозное образование:
о Эпидермоид: только эпителиальные элементы
о Дермоид: эпителиальные элементы + субструктуры дермы, включая придатки кожи
1. Общая характеристика:
• Лучший диагностический критерий:
о Эпидермоид: хорошо отграниченное кистозное образование, содержащее только жидкость
о Дермоид: хорошо отграниченное кистозное образование с жировым, жидкостным или смешанным содержимым
• Локализация:
о Эпидермоид и дермоид:
- Полость рта (ПР): поднижнечелюстное пространство (ПНП), подъязычное пространство (ПЯП) или корень языка
- Передние отделы шеи, обычно срединно
- Глазница: возле лобно-скулового шва > лобно-слезного шва
- Киста носа+дермальный синус носа (ДСН) ± внутричерепное распространение:
Киста или ход от спинки носа до петушиного гребня
Широкое слепое отверстие, расщепление или деформация петушиного гребня или решетчатой пластинки в результате внутричерепного распространения
• Морфология:
о Овоидная или вытянутая форма
2. КТ дермоида и эпидермоида полости рта:
• КТ без КУ:
о Гиподенсное кистозное образование с четкими контурами:
- Эпидермоид: содержит материал жидкостной плотности без признаков усложнения структуры
- Дермоид: материал жировой плотности, жидкость смешанной плотности, кальцинаты (<50%):
Если содержит жидкость без признаков усложнения структуры, неотличим от эпидермоида
о Типичные фестончатые дефекты или ремоделирование кости
• КТ с КУ:
о Стенка кисты может быть неразличима
о Иногда наблюдается едва заметное контрастирование стенки в виде «ободка»
3. МРТ дермоида и эпидермоида полости рта:
• Т1 ВИ:
о Эпидермоид: объемное образование с четкими контурами и однородным жидкостным сигналом:
- Диффузное ↑ сигнала при высоком содержании белка в жидкости
о Дермоид: объемное образование с четкими контурами и комплексным жидкостным сигналом:
- При наличии жира: фокальное или диффузное t сигнала
• Т2 ВИ:
о Эпидермоид: однородный сигнал высокой интенсивности
о Дермоид: неоднородный сигнал высокой интенсивности:
- Промежуточный сигнал при наличии жира
- Фокальные гиподенсные участки (кальцинаты)
• ДВИ:
о Дермоидные и эпидермоидные кисты ± ограничение диффузии
• Т1 ВИ С+:
о Контрастирование в виде тонкого «ободка» либо отсутствие контрастирования
о Снижение интенсивности сигнала в жировом компоненте дермоида при жироподавлении
4. УЗИ дермоида и эпидермоида полости рта:
• Эпидермоид: псевдосолидная картина с однородными эхогенными включениями:
о Клеточный материал в кисте — псевдосолидная картина
о Акустическое усиление задней стенки = кистозное образование
• Дермоид: смешанная картина, образованная включениями жира, эхогенными очагами с акустической тенью (кальцинатами)
5. Рекомендации по визуализации:
• Лучший метод визуализации:
о КТ с КУ для визуализации поражений ПР (за исключением артефактов от зубной амальгамы, когда предпочтительнее МРТ) о КТ с КУ или МРТ при поражении шеи
о МРТ при поражении глазницы
о МРТ при ДСН для лучшей оценки внутричерепного распространения:
- КТ для оценки деформации основания черепа и петушиного гребня
• Выбор протокола:
о Рутинная КТ мягких тканей шеи с КУ
о МРТ Т1 (преконтрастные изображения), постконтрастные изображения с жироподавлением для визуализации поражений глазницы, шеи, ПР
о МРТ с высоким разрешением передних отделов основания черепа при ДСН; зона исследования от кончика носа до области позади петушиного гребня:
- Сагиттальные изображения для визуализации тракта: нос → передние отделы основания черепа
- Гиперинтенсивный сигнал на ДВИ может свидетельствовать об эпидермоиде
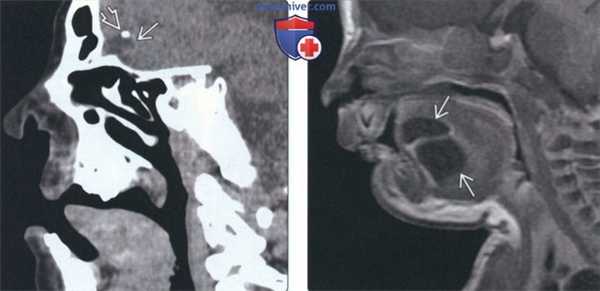
(Слева) На сагиттальной КТ (реконструкция) у десятилетнего ребенка с дермальным синусом носа определяется внутричерепное распространение дермоидной ки сты. Обратите внимание на кальцинат в области верхнего края дермоидной кисты.
(Справа) На сагиттальной томограмме (Т1 ВИ С+ FS) у ребенка в возрасте четырех дней с объемным образованием дна полости рта визуализируется патоморфологически подтвержденная многокамерная срединная дермоидная киста. В дифференциально-диагностический ряд нужно включать эпидермоидную кисту и лимфатическую мальформацию.
в) Дифференциальная диагностика дермоида и эпидермоида полости рта:
1. Поражения ПЯП, ПНП, шеи у детей:
• Киста щитоязычного протока:
о Срединное однокамерное кистозное образование между подъязычной костью и слепым отверстием
о Не содержит жир или кальцинаты
• Лимфатическая мальформация:
о Одно- или многокамерная, часто с распространением на несколько анатомических областей
о Типичны уровни «жидкость-жидкость»
• Ранула:
о Простая: одностороннее гиподенсное/гипоинтенсивное образование в ПЯП с тонкой стенкой, не накапливающей контраст
о Ныряющая: однокамерное образование в виде «кометы» с хвостом в спавшемся ПЯП («симптом хвоста») и головкой в заднем ПНП
• Абсцесс:
о Симптоматика: лихорадка, эритема, лейкоцитоз
о Визуализация: киста с периферическим контрастным усилением, часто в сочетании с воспалением соседних мягких тканей, отеком, лимфаденопатией
2. Поражения глазницы у детей:
• Лангергансоклеточный гистиоцитоз глазницы:
о Контрастирующееся мягкотканное образование в сочетании с ровными литическими поражениями костей
• Рабдомиосаркома:
о Умеренно контрастирующееся образование, часто неотделимое от экстраокулярных мышц
о Часто без сопутствующих эрозий костной ткани при локализации в глазнице
• Инфантильная гемангиома глазницы:
о Выраженное накопление контраста, отсутствие эрозий костей; обнаруживается в младенчестве
• Лимфатическая мальформация глазницы:
о Отсутствие накопления контраста, типичные уровни «жидкость-жидкость»
• Венозная мальформация глазницы:
о Умеренное накопление контраста
о Часто обнаруживаются кальцинаты/флеболиты
• Идиопатическая воспалительная псевдоопухоль глазницы:
о Типичен болезненный проптоз
о Объемное образование с умеренным накоплением контраста; обнаруживается в любой области глазницы
3. Поражения носа у детей:
• Нормальный жировой костный мозг в петушином гребне:
о Отсутствие объемного образования или ямки на носу
• Неокостеневшее слепое отверстие:
о Окостеневает постнатально в первые пять лет жизни
• Лобно-решетчатое цефалоцеле
• Глиома носа (носовая глиальная гетеротопия):
о Наиболее часто выбухает за пределы носа, располагаясь па-рамедианно со стороны переносицы
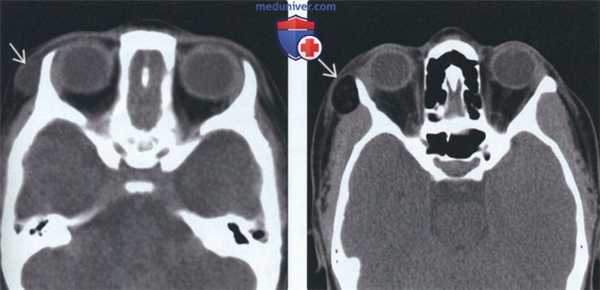
(Слева) На аксиальной КТ без КУ у четырехлетней девочки снаружи от латеральной стенки правой глазницы визуализируется ги поденсное объемное образование с четкими контурами без включений жира или кальцинатов; дифференциальная диагностика проводится между дермоидной и эпидермоидной кистой. При патоморфологическом иссле довании обнаружились придатки кожи, что позволило сделать заключение о дермоидной кисте.
(Справа) На аксиальной КТ без КУ у ребенка с длительной существующим пальпируемым объемным периорбитальным образованием визуализируется хорошо отграниченный дермоид, содержащий жир, сглаживающий наружную стенку глазницы.
1. Общая характеристика:
• Этиология:
о Врожденное включение элементов дермы в области слияния у эмбриона:
- Секвестрация «захваченной» эктодермы
2. Классификация дермоида и эпидермоида полости рта:
• Классификация дизонтогенетических кист дна полости рта по Мейеру:
о Эпидермоидная киста: образована соединительной тканью, выстланной однослойным плоским эпителием
о Дермоидная киста: выстлана эпителием, может содержать придатки кожи
о Тератоидная киста: выстлана эпителием, содержит мезо- или эндодермальные элементы, такие как мышцы, кости, зубы, слизистые оболочки
3. Макроскопические и хирургические особенности:
• Сальное или творожистое содержимое коричневого, желтого или белого цвета
• Стенка кисты = фиброзная капсула толщиной 2-6 мм
4. Микроскопия:
• Эпидермоид:
о Фиброзная стенка, выстланная однослойным плоским эпителием
• Дермоид:
о Содержит дермальные структуры: сальные железы, волосяные фолликулы, кровеносные сосуды, жир ± коллаген
- Дермоид выстлан ороговевающим плоским эпителием
• Тератоидные кисты (редкие):
о Содержат элементы всех трех зародышевых слоев
д) Клинические особенности:
1. Проявления:
• Типичные признаки/симптомы:
о Безболезненное образование дна полости рта, передних отделов шеи, глазницы, либо носа и переносицы
• Другие признаки/симптомы:
о Поражения ПР: дисфагия, ощущение «кома в горле», обструкция дыхательных путей при больших размерах
о Поражения глазницы: проптоз, диплопия
о Поражения носа: ямка на коже переносицы ± торчащие из ямки волосы, рецидивирующий менингит, периодические выделения кожного сала из ямки
2. Демография:
• Возраст:
о Поражения ПР: от позднего подросткового возраста до 20 лет:
- Большинство дермоидных кист дна полости рта: 5-50 лет
- Средний возраст= 30 лет
о Поражения глазниц: у детей или молодых взрослых
о Поражения носа: у новорожденных и до пяти лет:
- Средний возраст: 32 месяца
• Эпидемиология:
о Присутствуют с рождения, возникают спонтанно
о Дермоид/эпидермоид наиболее редкие из всех врожденных поражений шеи
о В области головы и шеи чаще всего поражаются глазницы
о Дермоидные кисты ПР:
3. Течение и прогноз:
• Доброкачественное образование с очень медленным ростом:
о У детей имеет небольшой размер и находится в «спящем» состоянии
о Симптоматика возникает в фазе быстрого роста у молодых взрослых
• Внезапный рост или изменения после разрыва:
о Тяжелое воспаление и увеличение размера (редкое осложнение)
4. Лечение дермоида и эпидермоида полости рта:
• Хирургическое (резекция) - окончательный метод:
о Для предотвращения рецидива киста должна быть удалена полностью
о Поражения ПР: хирургический доступ зависит от положения кисты по отношению к челюстно-подъязычной мышце:
- ПЯП: внутриротовой доступ
- ПНП: поднижнечелюстной доступ
е) Диагностическая памятка. Особенности интерпретации изображений:
• Комплексное поражение с плотностью или интенсивностью сигнала, соответствующей жиру, подозрительно на дермоидную кисту
• Простое поражение (возможно, с белковой жидкостью) = эпидермоидная или дермоидная киста
• Если дермальный синусный тракт достигает твердой мозговой оболочки передней черепной ямки, возможно расщепление петушиного гребня и увеличение слепого отверстия
Читайте также:
- Настойчивый поклонник. Как себя вести при назойливом ухаживании?
- Интралабиринтное кровоизлияние (ИЛК) - лучевая диагностика
- Гемимегалэнцефалия - клиника, диагностика
- Сорбционные методы детоксикации по крови и плазме. Гемодиафильтрация
- Лечение пароксизмальной наджелудочковой тахикардии (ПНЖТ) при синдроме Вольфа-Паркинсона-Уайта. Критерии диагностики
