Диагностика гистоплазмоза. Лечение гистоплазмоза.
Добавил пользователь Евгений Кузнецов Обновлено: 31.01.2026
Грибковые заболевания — одни из наиболее распространенных в мире. К ним принято относиться как к незначительным: кажется, ну что страшного в грибке ногтей или кожи? На самом деле грибковые заболевания могут поражать внутренние органы, требовать лечения в условиях стационара.
Важно ! Материал носит информационный характер, не может быть использован для самодиагностики и лечения.
Что такое гистоплазмоз
Грибы главным образом поражают легкие, что в прошлом приводило к тому, что болезнь путали с туберкулезом. Есть инкубационный период. Он длится от четырех до тридцати дней, а симптомы заболевания различаются в зависимости от формы.
Интересно! Гистоплазмозом болел Боб Дилан (ему пришлось лечиться в стационаре, были отменены концерты в 1997 году), о певце рассказывают в фильмах и сериалах (например, «Доктор Хаус», «Человек-паук») и даже посвящают песни («Фасоль на завтрак» Джонни Кэша).
Симптомы
По проявлению различают:
- легкую форму — может протекать без заметных симптомов или с небольшим подъемом температуры на несколько дней;
- диссеминированный гистоплазмоз в острой и хронической формах.
Хронический гистоплазмоз — длительно и постепенно прогрессирующее заболевание с вялым течением. На несколько дней умеренно поднимается температура, беспокоит кашель с мокротой, появляются язвы на языке и слизистых оболочках ротовой полости. Позже могут увеличиться лимфоузлы, печень, желудок. На рентгенографических снимках заметны фиброз и кальцинаты в легких.
Диагностика и лечение
Для постановки диагноза проводят анализы на обнаружение антигенов в крови или моче больного методом ПЦР или ИФА, исследуют соскобы со слизистых оболочек, делают пункцию абсцессов, проводят культивирование и выделение гриба с полученных материалов. Также исследуются легкие с помощью рентгена или КТ.
Лечение зависит от формы и тяжести заболевания. В легкой форме гистоплазмоз проходит самостоятельно, в более тяжелых формах требуется медикаментозное лечение. Его назначает и контролирует ход лечения врач индивидуально.
Хорошая новость — болезнь наиболее распространена в США, странах Южной Америки, Южной и Восточной Африки и довольно редкая для России. С другой стороны — диагностика затруднена в регионах и странах, где гистоплазмоз не является эндемичным (частым) заболеванием.
Эндемичные регионы для гистоплазмоза
Насторожить должно появление описанных выше симптомов после путешествия по странам, где распространен гистоплазмоз, работы с почвой. Рекомендуем обратиться к врачу при высокой температуре, кашле, головной и мышечной боли и без недавнего путешествия. Кроме гистоплазмоза есть большое количество заболеваний, которые угрожают здоровью. Правильная и своевременная диагностика помогает назначить действенное лечение и избежать осложнений.
Специалисты Кунцевского центра Evolutis Clinic готовы оказать медицинскую помощь в диагностике, лечении большого числа заболеваний, провести комплексные реабилитационные программы. Заботимся о вашем здоровье уже более 20 лет, для удобства пациентов работаем без выходных.
Подписывайтесь на канал и Instagram ! Просто и понятно пишем о здоровье, профилактике и лечении.
Бластомикоз
Бластомикоз – заболевание из группы системных микозов, протекающее с первичным поражением легких и гематогенной диссеминацией грибковой инфекции во внутренние органы, кости и кожу. Бластомикоз может протекать в различных формах: легочной (бронхопневмония), кожной (сыпь, язвы кожи, подкожные абсцессы), костной (остеомиелит, артриты), мочеполовой (простатит, эпидидимит) и др. Диагноз бластомикоза подтверждается путем выделения возбудителя - гриба Blastomyces dermatitidis при микроскопии, культуральном исследовании, биопсии. Терапия бластомикоза проводится противогрибковыми препаратами (итраконазол, амфотерицин В); может быть показано дренирование и санация абсцессов.
МКБ-10
Общие сведения
В медицинской литературе описаны различные виды бластомикозов: североамериканский (болезнь Джилкрайста), южноамериканский (паракокцидиоидоз), европейский (криптококкоз) и келоидный (болезнь Лобо), наибольшую распространенность из которых имеет североамериканский тип. Североамериканский бластомикоз – грибковое заболевание, характеризующееся полисистемным поражением с развитием гнойных гранулематозных процессов в легких, коже, скелете, мочеполовом тракте. Бластомикоз распространен в США и Канаде; в виде спорадических случаев встречается в Латинской Америке, Африке, Европе, Австралии, Индии. Во время эпидемических вспышек заболеваемости бластомикозом в большей степени подвержены дети и молодые люди до 20 лет. Вопросы лечения и профилактики бластомикозов находятся на стыке различных клинических дисциплин: микологии, пульмонологии, дерматологии, урологии и др.
Причины бластомикоза
Североамериканский бластомикоз вызывается диморфным (двухфазным) сапрофитирующим грибом Blastomyces dermatitidi, обитающим в почве. В организм человека гриб попадает воздушно-пылевым путем при вдыхании спор грибка с частицами пыли. К основным путям распространения возбудителя в организме относятся гематогенный и лимфогенный. Возможен половой путь передачи бластомикоза. Возбудитель бластомикоза может существовать в двух формах: мицелиальной и дрожжевой. В мицелиальной форме гриб существует при температуре ниже 30°С, а в пораженном организме (при t 37°С) он переходит в дрожжевую фазу.
Попав в легкие, микроконидии гриба переходят в дрожжевую фазу и вызывают развитие первичных инфильтративных очагов воспаления. На более поздних стадиях в очагах формируются гранулемы с участками нагноения и некроза. Поражение кожи и внутренних органов носит вторичный характер и возникает вследствие заноса инфекции из легких. Развитию бластомикоза способствуют сопутствующие заболевания: сахарный диабет, туберкулез, болезни крови, иммунодефицитные состояния (например, ВИЧ-инфекция). К группам риска по заболеваемости бластомикозом относятся садоводы, сельскохозяйственные рабочие и другие люди, часто контактирующие с почвой, содержащей споры бластомицетов, а также лица, проживающие в эндемичных районах.
Симптомы бластомикоза
Различают следующие клинические формы бластомикоза: легочную, кожную, костную, мочеполовую и прочие (поражения ЦНС, перикарда, печени, селезенки, щитовидной железы, надпочечников). Системный (диссеминированный) бластомикоз может развиться спустя годы после первичного поражения легких.
Легочная форма бластомикоза составляет 60–90% всех случаев грибковой инфекции и протекает в форме бронхопневмонии. Инкубационный период в среднем занимает 30–45 дней. Начало заболевания острое или подострое; в начальном периоде превалирует интоксикационный синдром: субфебрильная или фебрильная температура, озноб, мышечные и суставные боли. Реже бластомикоз с самого начала развивается как первично-хронический, без выраженной клинической симптоматики. Беспокоит кашель (вначале сухой, затем с гнойной мокротой), кровохарканье, боли в грудной клетке, одышка. При объективном исследовании выслушиваются хрипы, шум трения плевры; рентгенологически выявляются верхнедолевые инфильтраты, иногда – каверны. Для окружающих больные с легочным бластомикозом незаразны.
Среди внелегочных поражений наиболее часто встречается кожная форма бластомикоза (40–80% случаев). Кожный бластомикоз протекает с везикуло-папулезными или папулезно-пустулезными высыпаниями, которые трансформируются в язвенные дефекты, покрытые обильными грануляциями. Отделяемое из участков изъязвления носит кровянистый или гнойный характер. Язвы могут распространяться на слизистую оболочку ротовой полости, глотки и гортани. Заживление язв происходит с образованием тонкого мягкого рубца. Возможно формирование подкожных абсцессов.
На долю костной формы приходится 25–50% случаев бластомикоза внелегочной локализации. Протекает преимущественно в виде остеомиелита длинных трубчатых костей, позвоночника, ребер. В зоне поражения нередко образуются абсцессы окружающих мягких тканей, свищевые ходы, артриты близлежащих суставов.
Мочеполовая форма бластомикоза (10–30% случаев) чаще диагностируется у мужчин. Клиническая картина соответствует орхиту, эпидидимиту, простатиту; может отмечаться гематурия и пиурия. Заражение женщин мочеполовым бластомикозом происходит половым путем и встречается редко. При диссеминированном бластомикозе могут поражаться внутренние органы с развитием абсцессов печени, перикардита, надпочечниковой недостаточности и пр. При вовлечении ЦНС возникают абсцессы головного мозга, менингит.
Диагностика бластомикоза
Прежде всего, бластомикоз следует заподозрить у больных, прибывших из эндемичных районов и имеющих признаки поражения легких, кожи, костей, мочеполовой системы. Поэтому к обследованию таких больных, кроме узких специалистов (пульмонолога, дерматолога, уролога и др.), должны привлекаться инфекционисты и микологи.
Диагноз бластомикоза подтверждается при обнаружении B. dermatitidi в биологическом материале: мокроте, гнойном отделяемом из свищей и абсцессов, моче, ликворе, биопсийном материале. Чаще всего применяется микроскопическое исследование и микробиологический посев. Для получения образцов материала осуществляется пункция абсцессов и аспирация их содержимого, эксцизионная биопсия тканей. Серологическая диагностика бластомикоза проводится методами ИФА, РСК, РИА. Кожно-аллергические пробы с бластомицином обладают низкой чувствительностью и специфичностью. С целью выявления изменений во внутренних органах проводятся дополнительные инструментальные исследования: рентгенография грудной клетки, остеосцинтиграфия, КТ головного мозга и позвоночника.
Легочный бластомикоз нужно дифференцировать от других хронических поражений легких: бактериальной пневмонии, туберкулеза, новообразований и абсцессов легких, эмпиемы плевры, легочной формы аспергиллеза, гистоплазмоза. При кожной форме следует исключить пиодермию, другие дерматомикозы, плоскоклеточный рак кожи. Мочеполовой бластомикоз следует отличать от бактериального простатита и орхиэпидидимита, рака простаты, сифилиса. Костный бластомикоз требует проведения дифференциальной диагностики с туберкулезом костей и бактериальным остеомиелитом.
Лечение бластомикоза
Острый легочный бластомикоз может закончиться выздоровлением без специального лечения. Во всех остальных случаях основу лечения различных форм бластомикоза составляют противогрибковая терапия. При легком течении заболевания назначается итраконазол или кетоконазол внутрь в течение 6 месяцев; при тяжелых - амфотерицин В внутривенно капельно. По показаниям противогрибковая терапия дополняется хирургическими методами – дренированием плевральной полости, вскрытием абсцессов кожи, некрэктомией и др.
Адекватная и своевременная терапия локализованных форм бластомикоза позволяет достичь выздоровления в 90% случаев. При диссеминированных формах в отсутствии лечения высока вероятность летального исхода. Во избежание заражения бластомикозом рекомендуется соблюдение правил личной гигиены, защита органов дыхания при рыхлении почвы и проведении других сельхозработ в неблагополучной местности, использование барьерных методов контрацепции при случайных половых контактах.
Гистоплазмоз
Гистоплазмоз - глубокий микоз, вызываемый диморфным дрожжевым грибком Histoplasma capsulatum, который поражает тканевые макрофаги легких, печени, селезенки, лимфатических узлов, кожи и слизистых оболочек. Среди различных форм заболевания преобладает острый гистоплазмоз легких, характеризующийся лихорадкой, болями в груди, кашлем, слабостью, лимфаденопатией, рентгенологическими изменениями. В диагностике гистоплазмоза используются культуральные, микроскопические, гистологические исследования; серологические реакции, аллергические пробы. Больным гистоплазмозом назначаются противомикотические препараты (амфотерицин В, меглюмин натрия сукцинат, кетоконазол и др.)
Гистоплазмоз (болезнь Дарлинга, ретикулоэндотелиальный цитоплазмоз) – грибковое заболевание, вызывающее поражение системы мононуклеарных фагоцитов и протекающее с ограниченными или генерализованными проявлениями. Гистоплазмоз является эндемической инфекцией для западных и южных штатов США, стран Центральной и Южной Америки, Африки; реже встречается в Европе и Азии. Известны единичные эпизоды заболеваемости гистоплазмозом в России, однако не исключены завозные случаи микоза. Мужчины болеют гистоплазмозом в 2 раза чаще женщин, дети вдвое чаще, чем взрослые.
По клиническому течению выделяют гистоплазмоз легких, внелегочной гистоплазмоз (кожи, слизистых оболочек, ЦНС и др. органов) и диссеминированный гистоплазмоз. Течение легочного гистоплазмоза может быть бессимптомным, острым (клинически выраженным) и хроническим. Важным фактором, определяющим тяжесть течения и прогноз гистоплазмоза, является состояние клеточного иммунитета. Тяжелые диссеминированные формы болезни Дарлинга обычно возникают у детей, пожилых людей, ВИЧ-инфицированных, пациентов с лейкемией и лимфомами.
Причины гистоплазмоза
Диморфный гриб Histoplasma capsulatum, являющийся возбудителем гистоплазмоза, может существовать в 2-х формах: тканевой (дрожжевой) и мицелиальной (культуральной). В организме человека встречается тканевая форма микроорганизма, поражающего клетки органов ретикулоэндотелиальной системы (печени, селезенки, лимфоузлов и др.). Культуральная форма гриба развивается вне организма, при температуре ниже 30°С и хорошо растет на питательных средах. Гистоплазмы длительно сохраняются в воде и во влажной почве; быстро гибнут под воздействием дезинфицирующих средств.
Природным резервуаром грибка служит почва, загрязненная пометом и фекалиями инфицированных животных и птиц (летучих мышей, собак, кошек, кур, голубей и др.). Благоприятной средой для развития грибов являются заброшенные строения и колодцы, пещеры, гроты, дупла старых деревьев, кондиционеры и пр. Заражение человека гистоплазмозом происходит воздушно-пылевым путем при вдыхании элементов грибка с частицами пыли, часто при проведении строительно-земляных работ. В группе риска по заболеваемости гистоплазмозом находятся сельские жители, фермеры, рабочие птицеферм, шахтеры, геологи, туристы, спелеологи и др. Передача гистоплазмоза от животных человеку или от человека человеку исключена.
В большинстве случаев входными воротами инфекции служат дыхательные пути. Попав в бронхи и альвеолы, споры гистоплазм превращаются в тканевую форму и обусловливают развитие первичного очага в легких и регионарных лимфатических узлах. В легочной ткани развивается гранулематозный процесс с исходом в некроз, изъязвление или кальциноз, реже – абсцедирование. Острый легочный гистоплазмоз по своему патогенезу похож на первичный туберкулез легких. Попадая в системный кровоток гистоплазмы вызывают сенсибилизацию организма и выработку специфических антител. Иногда патологический процесс этим ограничивается, что соответствует субклинической форме гистоплазмоза. В других случаях гематогенное распространение грибковой инфекции обусловливает развитие диссеминированного гистоплазмоза.
Симптомы гистоплазмоза
В связи с аэрогенным путем инфицирования в клинике гистоплазмоза преобладает легочная форма. Первичные внелегочные формы болезни Дарлинга встречаются редко; обычно поражение кожи, слизистых оболочек, кишечника служат проявлениями диссеминированного гистоплазмоза. Инкубационный период в среднем длится 7-14 суток, иногда меньше или дольше (от 4 до 30 дней).
У 80% инфицированных острый гистоплазмоз легких имеет бессимптомное течение, обнаруживаясь по положительным результатам внутрикожных проб с гистоплазмином, серологических реакций, рентгенологическим изменениям в легких. При легком течении гистоплазмоза самочувствие больных практически не страдает; изредка беспокоит кратковременная лихорадка, катар верхних дыхательных путей, кашель, которые купируются в течение недели. Для тяжелых форм легочного гистоплазмоза типично внезапное начало, высокая лихорадка (до 40-41°С) со значительными суточными изменениями температуры; смена ознобов диффузным потоотделением; сильная головная боль, оссалгии и миалгии. Характерны боли в грудной клетке, кашель с гнойной мокротой, кровохарканье; возможны тошнота, диарея, боли в животе. Лихорадочный период продолжается от 2 до 6 недель, после чего наступает затяжная стадия реконвалесценции, протекающая с субфебрилитетом, астенизацией, снижением трудоспособности.
Хроническая форма гистоплазмоза легких имеет длительное прогрессирующее течение. Характеризуется умеренной лихорадкой, кашлем с мокротой, рентгенологическими изменениями (кавернами, фиброзом, множественными кальцинатами в легочной ткани). Гистоплазмоз нередко сочетается с саркоидозом, туберкулезом, лейкозами, ретикулезами.
При развитии острого диссеминированного гистоплазмоза на фоне лихорадки и выраженной общей интоксикации возникают множественные вторичные очаги грибковой инфекции в различных органах. Поражение кожи и слизистых может проявляться различными высыпаниями (макулопапулезной, геморрагической, фурункулоподобной сыпью, эритемой), язвенным стоматитом и фарингитом, абсцессами подкожной клетчатки, язвами наружных половых органов, трещинами ануса. В числе прочих органных проявлений диссеминированного гистоплазмоза могут встречаться лимфаденопатия, менингоэнцефалит, ретинит, хориоидит, перикардит, инфекционный эндокардит, язвенный колит, гепатоспленомегалия, мезаденит, перитонит. Течение хронического диссеминированного гистоплазмоза более стертое и вялое, однако неизбежно приводящее к полиорганным поражениям.
Свои особенности течение гистоплазмоза имеет у детей раннего возраста и ВИЧ-инфицированных - в этих случаях заболевание развивается как диссеминированный процесс. У детей отмечается резко выраженный гепатолиенальный синдром, генерализованная лимфаденопатия, поражение легких, кожи и кишечника. ВИЧ-инфицированные лица болеют гистоплазмозом примерно в 0,5% случаев, т. е. реже, чем кандидозом или аспергиллезом. Клинико-рентгенологическая картина характеризуется лимфаденопатией, высокой лихорадкой, значительной гепатоспленомегалией, кашлем и инфильтратами в легких. Летальность от гистоплазмоза у данной категории пациентов достигает 80%.
Диагностика гистоплазмоза
Распознавание гистоплазмоза является непростой задачей для инфекционистов, пульмонологов и других специалистов, к которым могут обращаться пациенты. Диагноз подтверждается выделением Histoplasma capsulatum из мокроты, промывных вод бронхов; при диссеминированной форме – из крови, мочи, кала, содержимого абсцессов, стернального пунктата, цереброспинальной жидкости. В пользу гистоплазмоза свидетельствует получение культуры гриба при посеве этих материалов на питательные среды. Для диагностики гистоплазмоза также используются серологические реакции (РСК, реакция преципитации и латекс агглютинации), биопсия бронха, лимфатических узлов, краев язв с последующим гистологическим исследованием. Высокоспецифичным тестом служит внутрикожная проба с гистоплазмином.
При рентгенографии легких в острой стадии легочного гистоплазмоза обнаруживаются крупно- и среднеочаговые инфильтраты. В дальнейшем на месте инфильтратов образуются очаги фиброза и кальциноза. При подозрении на острый легочный гистоплазмоз исключаются ОРВИ, бактериальная пневмония, атипичная пневмония, орнитоз, лихорадка Ку, микоплазмоз, туберкулез. Хронический гистоплазмоз легких требует дифференциации с легочными формами глубоких микозов (нокардиозом, аспергиллезом, кокцидиоидомикозом, бластомикозом), лимфогранулематозом. Диссеминированные формы микоза следует разграничивать с сепсисом и милиарным туберкулезом.
Лечение, прогноз и профилактика гистоплазмоза
Лицам с бессимптомной или острой локализованной формой гистоплазмоза противогрибковое лечение обычно не проводится. В этих случаях ограничиваются симптоматической терапией и общеукрепляющими мероприятиями. При длительном течении или тяжелых формах гистоплазмоза показано назначение противомикозных препаратов – итраконазола, кетоконазола, амфотерицина В, меглюмина натрия сукцината. Наряду с системным применением антимикотиков, целесообразно проведение лекарственных ингаляций. Дополнительно рекомендуются витамины, антигистаминные препараты, полноценное питание. При развитии осложнений гистоплазмоза может потребоваться хирургическое лечение (пункция перикарда, удаление лимфатических узлов, резекция легких, протезирование клапанов сердца и др.).
Острый гистоплазмоз легких нередко протекает в бессимптомной форме и обычно заканчивается благоприятно для больного. Отдаленными последствиями хронического гистоплазмоза могут являться фиброз легких, артрит, узловатая эритема, увеит, энцефалопатия, судороги, сердечная недостаточность. Диссеминированные формы наибольшую угрозу представляют для детей, пожилых людей, пациентов с ВИЧ-инфекцией. Неспецифическая профилактика гистоплазмоза должна включать обеззараживание почвы, снижение запыленности воздуха, использование респираторов при проведении земляных работ.
Микозы носа и околоносовых пазух
Микозы носа и околоносовых пазух – поражение слизистых оболочек носовой полости и придаточных синусов грибковой этиологии. Основные клинические проявления – интоксикационный синдром, сухость, зуд и ощущение дискомфорта, которые сменяются нарушением носового дыхания и обильными выделениями творожистого, гнойного или кашицеобразного характера с неприятным запахом. Диагностика основывается на данных анамнеза, передней риноскопии, бактериологического и микроскопического исследования, результатах лучевых методов визуализации. При лечении проводят хирургическую санацию очага инфекции, используют противогрибковые препараты и симптоматические средства.
Микозы носа и околоносовых пазух являются наименее распространенным вариантом грибкового поражения ЛОР-органов – порядка 4% от всех поражений верхних дыхательных путей. Тем не менее, согласно статистическим данным, более 50% всех синуситов имеют грибковую этиологию. Основными возбудителями являются грибы C.albicans, A.niger и А.fumigatus – ими обусловлено 75-80% всех микотических поражений этой области. 70-90% всех пациентов с грибковыми патологиями носа и придаточных пазух страдают сопутствующими иммунодефицитными состояниями, зачастую – СПИД. Показатель смертности колеблется в широких пределах и составляет от 10 до 80% в зависимости от этиологического варианта заболевания.
Причины микозов носа и околоносовых пазух
В подавляющем большинстве случаев микотическое поражение возникает на фоне снижения местного или системного иммунитета либо непосредственного поражения слизистых оболочек. Только некоторые виды грибов способны вызывать развитие заболевания при нормальной резистентности организма. Возникновение микоза может быть обусловлено:
- Иммунными нарушениями. Это могут быть как врожденные патологии (синдромы Ди-Джорджи и Вискотта-Олдрича, дефицит синтеза лимфокинов и другие), так и приобретенные состояния (ВИЧ-инфекция, раковые опухоли, онкогематологические заболевания, авитаминозы, алиментарное истощение).
- Местным повреждением слизистых оболочек. Прямое повреждающее воздействие на слизистые оболочки отмечается при паровых, термических и химических ожогах, травматических повреждениях челюстно-лицевой области и хирургических манипуляциях в этой зоне.
- Эндокринными заболеваниями. Возникновению микозов способствует сахарный диабет, синдром Кушинга, гипокортизолизм, гипотиреоз и гипопаратиреоз, чрезмерный синтез половых стероидов и полиэндокринопатии.
- Медикаментозным влиянием. Среди фармакологических средств развитие грибкового поражения околоносовых пазух и носовой полости вызывают антибиотики, кортикостероиды, иммунодепрессанты, цитостатики, оральные контрацептивны. Более чем у половины больных, прошедших курс химиотерапии, в дальнейшем диагностируются микозы.
Грибковые патологии слизистых оболочек носа и околоносовых синусов вызывают различные виды грибов. Наиболее распространенными вариантами болезни являются:
- Кандидоз. В роли возбудителя выступают грибы рода Candida, зачастую – C.albicans, которая встречается повсеместно. Основной способ проникновения к слизистым пазух и носа – контактный, через руки пациента.
- Аспергиллез. Вызывается тремя представителями рода Aspergillus: А.fumigatus, A.flavus и A.niger. Они в большом количестве содержатся в гниющем зерне, овощах и фруктах. В полость носа попадают при вдохе воздуха, содержащего споры.
- Мукоромикоз или мукороз. Эту разновидность микоза вызывают грибы видов Rhizopus, Mucor и Absidia. Патология часто развивается на фоне сахарного диабета. Механизм и основные источники схожи с аспергиллами.
- Риноспоридиоз. Эндемическое заболевание для Пакистана и Индии. Основной возбудитель – Rhinosporidium seeberi – попадает в организм человека вместе с воздухом или водой, инфицированной коровами, лошадьми и другими животными.
- Гистоплазмоз. Вариант микоза, который возникает при заражении Histoplasma capsulatum. Встречается на прилегающей к рекам Миссисипи и Огайо территориях. Механизм заражения – вдыхание спор гриба.
- Бластомикоз. Возбудитель – Blastomyces dermatitidis. Патология эндемична для африканского континента и Южной Америки. Грибы проникают через легкие, откуда с током крови распространяются по организму.
Патогенез
В основе заболевания лежит повышение восприимчивости слизистых оболочек к воздействию грибов, что обусловлено иммунодефицитом или нарушением целостности тканей. При нормальной работе иммунной системы и целостности слизистых микозы, обусловленные условно-патогенными видами грибов, не возникают. Однако это не касается заболеваний, вызываемых особо патогенными возбудителями гистоплазмоза, бластомикоза. В целом развитие микоза проходит в несколько стадий: адгезия, колонизация, инвазия, генерализация.
На первом этапе частицы гриба или его споры прикрепляются к поверхности слизистой. Возможен аэрогенный, гематогенный, травматический и другие пути проникновения возбудителя. Стадия колонизации проявляется активным размножением возбудителя и выделением продуктов его жизнедеятельности, что вызывает местные воспалительные изменения и первые клинические симптомы. У больных со склонностью к атопии развиваются местные аллергические реакции: отек и эозинофильная инфильтрация слизистых, выход большого объема жидкости за пределы сосудистого русла. Инвазивный рост – это прорастание гриба в подлежащие ткани с деструкцией костных структур. Генерализация характеризуется проникновением частей гриба, спор и токсинов системный кровоток с последующим образованием метастатических очагов инфекции.
Классификация
На основе морфологических изменений, которые возникают в тканях при микозе носа и околоносовых пазух, выделяют две основные формы заболевания:
1. Инвазивные. К ним относятся аспергиллез и мукороз, которые проявляются выраженной деструкцией подслизистого шара тканей, костей лицевого черепа. По динамике развития их разделяют на два варианта:
- Острый или молниеносный. Характеризуется быстрым (в течение 3-12 часов) распространением инфекции внутрь черепной коробки и развитием внутричерепных осложнений. Самая неблагоприятная форма заболевания.
- Хронический или некротический. Клинические проявления формируются постепенно, часто «под маской» остеомиелита, инфекционных гранулем или новообразований.
2. Неивазивные. Обычно вызываются условно-патогенными типами грибов, в основном – кандидами. До проникновения инфекции в сосудистое русло изменения ограничены слизистым шаром. Разделяются на следующие клинические варианты:
- Аллергический или эозинофильный. Ассоциирован с бронхиальной астмой, клиническая картина имитирует полипозный риносинусит.
- Мицетома или грибковый шар. Возникает в результате попадания инородного в полость синуса, чаще всего – пломбировочного материала во время стоматологических манипуляций. Наиболее распространенная форма микоза на территории СНГ.
Симптомы микозов носа и околоносовых пазух
Симптомы во многом определяются видом гриба и клинической формой болезни. Первые проявления микотического поражения неспецифичны. Зачастую это зуд, сухость или жжение в полости носа либо околоносовых пазухах, которые могут сохраняться от нескольких часов до 1-2 дней. При инвазивных микозах они быстро дополняются интоксикационным синдромом различной степени выраженности: лихорадкой, ознобом, повышением температуры тела до 38,0-40,0 °C, общей слабостью, недомоганием, головной болью.
К перечисленным проявлениям присоединяется болезненность или ощущение инородного тела в зоне поражения, иррадиирующие по ходу кости, чувство «заложенности» в носу, гнусавость, затруднение или полное отсутствие носового дыхания. При неинвазивных формах локальный болевой синдром зачастую не выявляется, интоксикация менее выражена. Специфический симптом микоза – наличие обильных выделений творожистого, кашицеобразного, реже гнойного характера с гнилостным или кислым запахом. Выделения постоянные или приступообразные, цвет колеблется от белого до желтовато-зеленого. Иногда обнаруживается примесь крови.
Осложнения
Возможные осложнения зависят от вида грибов, характера сопутствующих патологий, своевременности и адекватности оказанной медицинской помощи. Инвазивные формы, особенно острые, быстро осложняются расплавлением костных тканей и распространением инфекционного процесса в полость черепа, приводя к абсцессам головного мозга, тромбозу кавернозного синуса и т. д. Неивазивные варианты микотического поражения провоцируют подобные изменения только при длительном течении и тяжелых сопутствующих нарушениях. Проникновение грибов в системный кровоток, которое встречается при обеих формах, становится причиной развития сепсиса и образования очагов инфекции в отдаленных органах и тканях.
Диагностика
Диагностика грибкового поражения придаточных пазух и полости носа осуществляется путем сопоставления анамнестических сведений, результатов физикального, лабораторного и инструментального обследования. Важную роль играет анамнез пациента, в котором отоларинголог должен обратить внимание на перенесенные травмы, присутствие онкологических заболеваний, выраженного снижения иммунитета, предшествующего бесконтрольного приема антибиотиков или иммуносупрессивных препаратов. Полная диагностическая программа включает в себя:
- Физикальный осмотр. При инвазивных формах микоза пальпация и перкуссия верхней челюсти болезненна, кожные покровы в области проекции пазухи несколько отечны и гиперемированы.
- Передняя риноскопия. При визуальном осмотре носовых ходов наблюдается выраженная отечность и гиперемия слизистых оболочек, наличие белого, серого или серо-желтого налета, выделение патологических масс. При риноспоридиозе также присутствуют грануляционные и полипозные кровоточащие очаги.
- Общий анализ крови. Отражает наличие воспалительного процесса в организме: лейкоцитоз, повышенное количество сегментоядерных нейтрофилов, увеличение СОЭ. При аллергическом варианте повышается уровень эозинофилов.
- Бактериальный посев и микроскопия. В качестве материала для исследования используются патологические выделения из носа и синусов. Их осмотр под микроскопом дает возможность уточнить вид грибов по их специфическим признакам (например – наличию псевдомицелия или перегородочных гифов), а результаты посева – определить чувствительность к препаратам.
- Пункция синусов. Выполняется для оценки характера патологических масс в полости придаточных синусов. Содержимое пазух обычно желатинообразное или творожистое, зелено-черного или бурого цвета.
- Лучевая диагностика. Используется рентгенография околоносовых пазух или КТ. Большинство неивазивных микозов проявляется утолщением слизистой оболочки и заполнением синусов патологическими массами без выраженной деструкции костной ткани. Инвазивные формы характеризуются разрушением костной ткани, при использовании контраста выявляется тромбоз региональных сосудов.
Лечение микозов носа и околоносовых пазух
Терапевтическая программа зависит от фазы и тяжести течения заболевания, сопутствующих патологий и сформировавшихся осложнений. На ранних этапах достаточно консервативной терапии в сочетании с коррекцией иммунодефицита. Тяжелые случаи требуют госпитализации стационар с дальнейшим хирургическим и медикаментозным лечением.
- Оперативное лечение. Суть хирургического вмешательства – санация околоносовых пазух, удаление пораженных слизистых оболочек, восстановление проходимости носовых ходов и входных отверстий синусов. Техника операции (гайморотомия, полисинусотомия) зависит от локализации и объема пораженных тканей.
- Медикаментозная терапия. Фармакотерапия при микозах состоит из специфических и неспецифических средств. К первым относятся антимикотические препараты местного и системного действия. Чаще всего используется флуконазол, клотримазол, тербинафин. Выбор конкретного средства зависит от результатов бактериального посева. Неспецифические мероприятия включают промывание антисептическими растворами, дезинтоксикационную терапию, введение иммуномодуляторов и кортикостероидов. С целью профилактики бактериальных осложнений назначаются антибиотики широкого спектра действия.
Прогноз и профилактика
Прогноз зависит от формы болезни. Острое инвазивное грибковое поражение характеризуется быстрым развитием опасных осложнений и высокой летальностью – 65-85%. Для хронического микоза прогноз благоприятный, однако рецидивы возникают более чем у 80% больных. Мицетома в 90-100% случаев заканчивается полным выздоровлением. Даже при адекватном лечении аллергического грибкового синусита рецидивирование отмечается более чем у 50% пациентов. Профилактика этой группы заболеваний основывается на коррекции иммунопатологических состояний, предотвращении травматических повреждений, соблюдении дозировки и схемы употребления ранее назначенных препаратов.
Гистоплазмоз. Причины, симптомы, диагностика и лечение патологии.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Гистоплазмоз – инфекция, которую вызывают грибки под названием Histoplasma capsulatum. Она может проявляться в виде разных симптомов и поражать разные органы, но чаще всего страдают легкие.
- Заболевание имеет несколько других названий. Некоторые из них: болезнь Дарлинга, болезнь долины Огайо, ретикулоэндотелиоз, болезнь спелеологов.
- Гистоплазмоз относят к тропическим болезням, так как он наиболее распространен в зоне от 45°к северу до 30° к югу от экватора, хотя может встречаться и в других регионах.
- Впервые грибки, которые вызывают гистоплазмоз, были обнаружены американским патологоанатомом Дарлингом в 1905 году. Дарлинг наблюдал элементы грибка в микроскоп, но принял их за другой микроорганизм – возбудителя лейшмании. Впоследствии другие ученые предположили, что заболевание имеет грибковую природу, а в 1949 году был впервые получен сам грибок – его обнаружили в почве.
- Заболевание может развиваться у людей любого возраста, у мужчин, женщин и детей.
- В 1997 году известный американский певец Боб Дилан был госпитализирован в больницу с диагнозом гистоплазмоз, из-за чего пришлось отменить его концерт.
- Пациент с гистоплазмозом встречается в 21 серии 3 сезона популярного сериала «Доктор Хаус».
Возбудитель гистоплазмоза
- Histoplasma capsulatum Darling (открыт в 1906 году) – основной вид. Вызывает американский гистоплазмоз.
- Histoplasma capsulatum Vanbeuseghem (открыт в 1952 году) – вариант основного вида, вызывает африканский гистоплазмоз.
- В тканях человека, при температуре 37° C, он представляет собой отдельные клетки грушевидной или округлой формы, имеющие небольшие размеры (2-4 микрометра или меньше). Чаще всего грибки обнаруживают внутри клеток печени, селезенки, лимфатических узлов, в лейкоцитах. Могут они располагаться и вне клеток.
- Во внешней среде при более низкой температуре (в том числе в чашке на питательной среде в лаборатории) грибки образуют мицелий – многочисленные ветвящиеся нити.
В почве грибки размножаются особенно активно во время дождей. В одной колонии, имеющей диаметр 2,5 см, может находиться несколько миллионов спор, которые, по окончании дождей, попадают в воздух и могут инфицировать находящегося рядом человека.
При высушивании грибок может сохраняться в почве в течение 4 лет. В воде при температуре 4°C он выживает в течение 60 дней.
Как можно заразиться гистоплазмозом?
- почва, особенно если в ней содержится много органических веществ;
- птичники;
- помет летучих мышей, птиц;
- старые колодцы и другие сооружения;
- пещеры;
- дупла в старых деревьях.
Заражение происходит при вдыхании пыли, в которой присутствуют споры грибка. От больного человека заразиться невозможно, даже если контактировать с ним достаточно близко в течение длительного времени. Грибок внедряется в слизистую оболочку носа, глотки, гортани, легких, желудка, кишечника. Там возбудители проникают в фагоциты (разновидность лейкоцитов, клетки, которые захватывают и переваривают чужеродные частицы), размножаются в них и разносятся с током крови в разные органы (как правило, в легкие, печень, селезенку, лимфатические узлы), в которых образуют очаги.
Также заражение может происходить через микротравмы на коже.
Подпишитесь на Здоровьесберегающий видеоканал
Где можно заразиться гистоплазмозом?
Гистоплазмоз встречается практически во всем мире. Но в некоторых регионах он наиболее распространен – здесь это заболевание является эндемичным.
В США гистоплазмоз часто встречается в штатах, расположенных рядом с долиной реки Огайо и ниже реки Миссисипи. Распространению инфекции способствует высокая влажность и кислотность почвы, большое количество птиц и летучих мышей, через помет которых может происходить заражение грибком.
Возбудитель широко распространен в пещерах Южной и Восточной Африки.
В некоторых восточных и центральных районах США (особенно в штатах Теннеси и Кентукки) у 90% жителей отмечается положительная кожная реакция с гистоплазмином – проба наподобие реакции Манту, которая свидетельствует о заболевании или перенесенном в прошлом гистоплазмозе.
В Канаде заболевание наиболее распространено в долине реки Святого Лаврентия – здесь реакция с гистоплазмином положительна у 20-30% населения.
В Индии гистоплазмоз чаще всего встречается в Западной Бенгалии – реакция с гистоплазмином положительна у 9,4% населения.
Известны случаи заражения и на территории России.
Страны, в которых наиболее распространен гистоплазмоз:
| Америка | Аргентина, США, Венесуэла, Бразилия, Канада, Гондурас, Панама, Мексика. |
| Африка | Гвинея, Алжир, Кения, Камерун, Судан, Нигерия, ЮАР. |
| Азия | Малайзия, Индонезия, Индия. |
| Австралия | |
| Гренландия | |
| Некоторые европейские страны. | |
Продолжительность инкубационного периода и симптомы заболевания зависят от вида возбудителя и способа его проникновения в организм.
- легочный гистоплазмоз;
- диссеминированный гистоплазмоз;
- кожный гистоплазмоз;
- африканский гистоплазмоз.
Легочный гистоплазмоз
Возбудитель проникает в организм через легкие. Инкубационный период в среднем продолжается от 4 до 30 дней.
В ткани легких и в лимфатических узлах при гистоплазмозе образуются специфические узелки – гранулемы. Со временем в них происходит омертвение и обызвествление – на их месте остаются петрификаты (участки с высоким содержанием солей кальция).
Варианты течения гистоплазмоза легких:
- Острый легочный гистоплазмоз:
- заболевание, сопровождающееся клиническими проявлениями: легкая, среднетяжелая и тяжелая форма;
- бессимптомная форма.
Легкая форма гистоплазмоза легких напоминает респираторную инфекцию.
Симптомы, которые могут беспокоить пациента:
- лихорадка (умеренная, кратковременная – обычно 3-4 дня), озноб;
- кашель.
- лихорадка (продолжается около 2 недель), озноб;
- кашель, который может сопровождаться болезненностью;
- периодическая одышка;
- слабость, повышенная утомляемость.
- заболевание начинается, как правило, внезапно;
- сильная лихорадка, повышение температуры тела до 40-41°C;
- выраженные колебания температуры тела в течение суток;
- сильные ознобы, после которых больной обильно потеет;
- сильная головная боль;
- боли в костях и мышцах;
- боли в груди, болезненный кашель;
- тошнота и рвота;
- боли в животе;
- диарея.
Хронический гистоплазмоз легких протекает волнообразно: после периода улучшения состояния происходит новое обострение. Эта форма заболевания главным образом проявляется в виде небольшой лихорадки и кашля. Хронический легочный гистоплазмоз еще называют кавернозным, так как во время рентгенографии в легких выявляют полости (каверны).
Диссеминированный гистоплазмоз
Диссеминированный гистоплазмоз чаще всего развивается у людей со сниженным иммунитетом и больных, принимающих препараты гормонов коры надпочечников (эти лекарства обладают выраженной способностью подавлять иммунные реакции).
При диссеминированной форме заболевания гранулемы образуются в всех органах. В результате их функции нарушаются – это может привести к гибели больного.
- острый диссеминированный гистоплазмоз;
- хронический диссеминированный гистоплазмоз.
- лихорадка, во время которой температура тела быстро поднимается, а потом так же быстро происходит ее спад;
- повторяющиеся ознобы, вслед за которыми больной сильно потеет;
- сильные головные боли;
- боли в мышцах и суставах;
- тошнота и рвота;
- боли в животе;
- слабость, которая постоянно нарастает;
- различные высыпания на коже;
- увеличение лимфатических узлов;
- увеличение печени и селезенки: внешне это может проявляться увеличением живота;
- энцефалит (воспаление головного мозга), менингоэнцефалит (воспаление головного мозга и твердой мозговой оболочки);
- язвенный колит (воспаление толстой кишки);
- перитонит (воспалительный процесс в брюшной полости).
- в начале заболевания человек чувствует себя хорошо;
- лихорадка не выражена или выражена слабо;
- возникают язвы на слизистой оболочке гортани, глотки, языка;
- появляются высыпания на коже;
- в дальнейшем состояние пациента ухудшается;
- возникает лихорадка;
- увеличиваются печень и селезенка;
- увеличиваются лимфатические узлы;
- возникает поражение желудка и других отделов пищеварительного тракта;
- развивается хориоретинит – воспалительный процесс в сосудистой оболочке и сетчатке глаза.
Гистоплазмоз кожи
Эта форма заболевания развивается в случае, когда проникновение вируса в организм происходит через кожу.
- Гранулемы – узелки на коже, возникающие в результате разрастания клеток-фагоцитов, которые поглощают и переваривают чужеродные частицы.
- Вегетации – разрастания на коже, напоминающие бородавки.
- Пурпура – многочисленные мелкие кровоизлияния на коже.
- язвенные;
- гранулематозные;
- папулезно-пятнистые – с образованием узелков и пятен;
- веррукозные (бородавчатые) – с образованием разрастаний, напоминающих бородавки;
- абсцедирующие – с образованием гнойников;
- фурункулоподобные – с образованием узелков, которые напоминают фурункулы – гнойничковые элементы;
- дерматиты – воспаление кожи, которое может охватывать ограниченную область на теле или быть генерализованным.
Африканский гистоплазмоз
Африканский гистоплазмоз проявляется симптомами, которые отличаются от американского гистоплазмоза (он считается классическим).
- поражение легких возникает только при генерализованной инфекции, охватывающей весь организм;
- «холодные» абсцессы – мягкая припухлость на коже, безболезненная, не сопровождающаяся ухудшением общего состояния больного и повышением температуры тела;
- фистулы – свищи, после вскрытия которых образуются язвы;
- узелки и высыпания, напоминающие бородавки;
- узелки, напоминающие те, которые образуются при контагиозном моллюске – вирусном заболевании;
- часто инфекция поражает кости черепа, рук и ног с образованием свищей;
- сильное увеличение лимфатических узлов, которые впоследствии становятся мягкими и превращаются в гнойники;
- поражение внутренних органов – в них возникают гнойники, рубцы.
Гистоплазмоз у маленьких детей
Известны случаи гистоплазмоза у детей с 2-4 месяцев жизни. У маленького ребенка заболевание протекает в диссеминированной форме.
- бледность (иногда - желтушность) кожи;
- лихорадка, повышение температуры тела до 39°C;
- увеличение селезенки и печени;
- жидкий стул с пеной и неприятным запахом;
- поражение легких.
Гистоплазмоз у лиц со снижением иммунитета
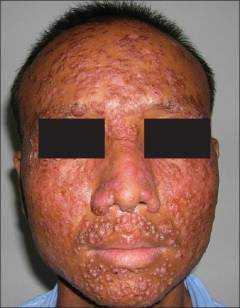
![]()
На фото: ВИЧ-инфицированный пациент с диссеминированной формой гистоплазмоза.
У людей с иммунодефицитом имеется повышенный риск заражения гистоплазмозом, заболевание протекает более тяжело, практически всегда в диссеминированной форме, и может привести к гибели. Наибольшую опасность инфекция представляет для ВИЧ-инфицированных лиц.
- значительное повышение температуры тела;
- увеличение лимфатических узлов;
- значительное увеличение печени и селезенки;
- постоянный сильный кашель.
Как врач может заподозрить у пациента гистоплазмоз?
- имеется поражение легких или кожи;
- пациент входит в группу повышенного риска (проживает в районе, где высока вероятность заражения, или недавно вернулся домой из такого места).
- туберкулез;
- пневмония;
- другие грибковые патологии;
- орнитоз;
- легионеллез;
- Ку-лихорадка;
- микоплазмоз;
- сепсис (при диссеминированной форме заболевания);
- заболевания, при которых образуются гранулемы (узелки).
Какие анализы и исследования необходимы при подозрении на гистоплазмоз?
- отделяемое из язв на коже и слизистых оболочках;
- гной;
- мокрота;
- спинномозговая жидкость, полученная во время люмбальной пункции;
- фрагменты тканей, полученные во время пункции (при помощи иглы) селезенки и печени;
- пунктаты красного костного мозга;
- моча;
- кал.
- сывороточный или кровяной мясопептонный агар;
- сердечно-мозговой агар;
- среда Франсиса и Петрагнани;
- среда Сабуро;
- куриные эмбрионы.
- реакция агглютинации;
- реакция преципитации;
- реакция связывания комплемента.
Лечение гистоплазмоза
При бессимптомных, легких и среднетяжелых формах заболевания противогрибковые средства не назначают, так как они обладают довольно высокой токсичностью, и в данных случаях их применение часто оказывается неоправданным. Ограничиваются полноценным питанием и применением препаратов, которые борются с симптомами заболевания.
- повышенная чувствительность к препарату;
- значительные нарушения функции почек и печени;
- нарушения кроветворения;
- сахарный диабет.
- Начальная доза – по 200 000 ЕД препарата 2 раза в день после еды.
- Если препарат хорошо переносится – дозировку увеличивают до 500 000 ЕД 2 раза в день после еды.
- тошнота и рвота;
- жидкий стул;
- аллергические реакции;
- головные боли;
- сонливость;
- головокружения;
- боли в суставах;
- снижение полового влечения;
- выпадение волос;
- нарушение функций печени (редко).
- таблетки;
- капсулы;
- сироп;
- порошок для приготовления суспензии для приема внутрь;
- раствор для инъекций.
- Супрастин;
- Пипольфен;
- Диазолин;
- Телфаст.
- Рентгенотерапия.
- Хирургическое лечение.
- Переливание крови.
- Десенсебилизирующая терапия гистоплазмином.
- Фотокоагуляция.
Прогноз
- При остром гистоплазмозе легких и при африканском гистоплазмозе прогноз практически всегда благоприятный. В тяжелых случаях заболевание переходит в хроническую форму.
- При хроническом гистоплазмозе легких погибают 60% больных.
- При диссеминированных формах инфекции прогноз более серьезен, некоторые больные погибают.
- Пациенты со СПИДом всегда болеют гистоплазмозом в диссеминированной форме и погибают в 100% случаев.
Профилактика гистоплазмоза
Существуют специальные вакцины, в которых содержится ослабленный или убитый грибок, но они не способны предотвратить заболевание, а лишь помогают смягчить его течение, если в будущем человек будет инфицирован.
Читайте также:
- Выбор антибиотика при риносинусите
- Рентгенограмма, КТ, МРТ при диффузном идиопатическом скелетном гиперостозе
- Показания к фенестрации лабиринта, слухопротезированию. Опыт Люшера
- Основы анатомии околоушной железы
- Культуральные свойства возбудителя столбняка. Антигенная структура столбняка. Биохимические свойства столбняка.