Диагностика хилоторакса. Тактика лечения хилоторакса
Добавил пользователь Алексей Ф. Обновлено: 09.01.2026
Вагальный шок. Травмы грудного протока - хилоторакс
Нужно отметить еще одно осложнение, возникающее при травме блуждающего нерва, — так называемый вагальный шок, который проявляется главным образом при травме шейного его отдела.
Оперируя на шее по поводу аневризм и опухолей, мы 4 раза наблюдали тяжелый вагальный шок, который характеризовался симптомами снижения артериального давления, урежения пульса (брадикардия), аритмией, цианозом и иногда потерей сознания. При этом с помощью обычных противошоковых мероприятий удалось вывести из шока всех больных.
При травме внутригрудных отделов вагусов явления шока встречаются реже, за исключением тех случаев, когда основной ствол или ветви нерва случайно захватываются в лигатуру. У таких больных после операции развиваются явления тяжелого шока, иногда со смертельным исходом (одно наше наблюдение).
А. А. Полянцев, а также мы в своей клинике наблюдали судорожное состояние больных во время операций на пищеводе под местной анестезией. У больного появляются клонические судороги, цианоз, падение артериального давления, потеря сознания. Это осложнение обычно проходит после применения сердечных средств, переливания крови, усиленной ингаляции кислорода. Аналогичные симптомы иногда имеют место и после вагосимпатической шейной блокады (А. А. Полянцев) и являются, по-видимому, следствием хотя и временного, но значительного понижения функции блуждающего нерва.
Все эти наблюдения говорят о необходимости учитывать возможность травмы вегетативной нервной системы при ранениях грудной полости и средостения, а также при торакальных операциях.
Весьма актуальным вопросом является профилактика и лечение осложнений, возникающих в результате травмы блуждающих и симпатических нервов.
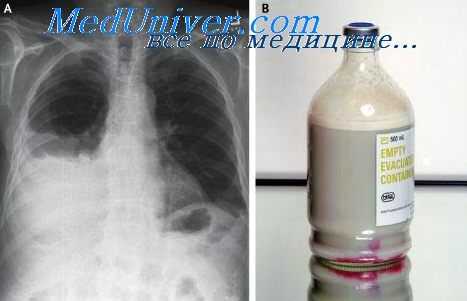
Травмы грудного протока - хилоторакс
Грудной лимфатический проток — ductus thoracicus — почти целиком располагается в средостении. Поэтому его травма, а также часто следующий за нею хилоторакс рассматриваются в разделе патологии средостения, хотя это осложнение развивается в плевральной полости и может быть отнесено к патологии плевры.
Чаще всего ранение грудного протока наблюдается при операциях на шее и органах средостения (в литературе описано свыше 200 подобных осложнений). Реже эти повреждения встречаются при закрытой травме, ножевых и особенно редко при огнестрельных ранениях шеи и груди.
Повреждения шейной части грудного лимфатического протока имеют свои особенности. Обычно эти ранения наблюдаются при удалении опухолей, туберкулезных лимфатических узлов и аневризм левой половины шеи и левой надключичной области. Цезас (Zesas) к 1912 г. собрал 58 случаев таких повреждений ductus thoracicus во время операций, а В. М. Назаров (1913) — 62 случая.
По Мосту (Most, 1917) ранения грудного протока чаще всего имеют место после удаления туберкулезных лимфатических узлов.
П. Никотин (1947) из 20 операций по поводу аневризм левых подключичной и общей сонной артерий 11 раз наблюдал ранение грудного лимфатического протока. У 9 из этих 11 раненых перевязка протока в ране выполнена с благоприятными результатами. У 2 больных после этого развились лимфатические свищи, инфекция протока и септическое состояние, закончившееся летальным исходом.
Н. И. Махов (1952) описал 3 случая повреждения грудного протока при левостороннем удалении звездчатого симпатического узла. У этих больных с успехом была применена тампонада места ранения протока жировой клетчаткой.
По данным сборной статистики В. Н. Шевкуненко, из 20 больных с ранениями грудного протока, при которых использовался метод тампонады раны, у 17 развился свищ, а из 11 случаев применения лигатуры протока в 7 наступило выздоровление.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Диагностика хилоторакса. Тактика лечения хилоторакса
Диагностика хилоторакса несложна. Окончательный диагноз в наших наблюдениях был установлен по характеру жидкости, полученной во время пункции или через дренаж с ее биохимическим и цитологическим исследованием. У 2 больных с закрытой травмой груди первоначально был диагностирован плеврит, а пунктат до лабораторного исследования принят за гной.
При обнаружении повреждения протока во время операции показана перевязка его концов, которая была выполнена у 2 больных. Если имеется неполная перерезка протока — на половину окружности или меньше — операцией выбора может быть ушивание дефекта тонким шовным материалом на атрав-матической игле. Накладывать анастомоз между концом грудного протока и непарной веной мы не рекомендуем. Экспериментальная проверка показала, что лимфо-венозное соустье как правило облитерируется и не функционирует. Новые перспективы в этом вопросе открывает микрохирургическая техника.
Лечение травматического хилоторакса может быть консервативным и оперативным У 10 больных с успехом проведено консервативное лечение систематическими пункциями плевральной полости с максимальным удалением хилезной жидкости и последующим введением антибиотиков. Однако более 2—4 недель консервативное лечение проводить не следует, так как с течением времени коллабированное легкое покрывается толстым слоем фибрина и возможности его полно.го расправления резко уменьшаются.
При быстром скоплении большого количества хилуса в плевральной полости в отдельных случаях показано ее дренирование. Дренажи должны быть силиконизированными во избежание быстрой закупорки.
Сроки допустимого консервативного лечения должны быть сокращены у больных с хилотораксом после пульмонэктомии, когда не приходится рассчитывать на тампонирующую роль расправляющегося легкого. В то же время операция должна применяться с осторожностью у больных с другими тяжелыми повреждениями, где торакотомия представляет большой риск.
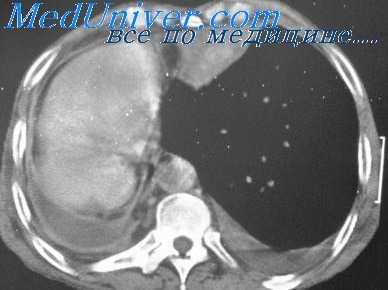
При травматическом хилотораксе причина и локализация повреждения грудного протока как правило достаточно ясны. Коллатеральное кровообращение в этих случаях не затруднено из-за другого патологического процесса, развивается быстро и бывает вполне достаточным. Это подтвердили наши опыты, проведенные на 47 собаках с обширной резекцией грудного протока на разных уровнях (И. А. Юсупов). Поэтому есть все основания рассчитывать на хороший исход после перевязки грудного протока. Мы выполнили ее у 2 больных с разрывами протока при закрытой травме груди и у 4 — с хилотораксом вследствие операционных травм протока.
Доступ к грудному протоку осуществляли через плевральную полость на стороне хилоторакса. Во время операции всегда необходимо перевязывать оба конца протока. Если будет перевязан только нижний конец — возможна утечка хилуса по коллатералям с его ретроградным вытеканием через верхний конец протока. В случаях двустороннего хилоторакса показана наддиафрагмальная перевязка грудного протока через правую плевральную полость.
Важное значение в лечении хилоторакса имеет назначение диеты с большим содержанием белков, углеводов, витаминов. Потери белка и электролитов возмещают также переливаниями плазмы, крови, белковых гидролизатов, солевых растворов.
По собранным нами данным литературы летальность при травматическом хилотораксе (включая и наш материал) равна 22%—из 210 описанных больных умерли 46. Из них 18 погибли от основного заболевания или повреждения, 6 — от прогрессирующего истощения. У 11 больных смерть наступила от различных сопутствующих заболеваний. Еще у 11 больных летальный исход должен быть поставлен в непосредственную зависимость от неквалифицированного лечения.
Выводы:
1. Имеются три типа клинического течения травматического хилоторакса: острый, подострый и хронический.
2. Безуспешность консервативного лечения травматического хилоторакса в течение 2—4 недель является основанием для операции.
3. Наиболее рациональной операцией является перевязка обоих концов поврежденного грудного протока.
Гемоторакс
Гемоторакс – это кровотечение в полость плевры, скопление крови между ее листками, приводящее к сдавлению легкого и смещению органов средостения в противоположную сторону. При гемотораксе отмечается боль в грудной клетке, затруднение дыхания, развиваются признаки острой кровопотери (головокружение, бледность кожных покровов, тахикардия, гипотония, холодный липкий пот, обмороки). Диагностика гемоторакса основана на физикальных данных, результатах рентгеноскопии и рентгенографии грудной клетки, КТ, диагностической плевральной пункции. Лечение гемотракса включает гемостатическую, антибактериальную, симптоматическую терапию; аспирацию скопившейся крови (пункции, дренирование плевральной полости), при необходимости – открытое или видеоторакоскопическое удаление свернувшегося гемоторакса, остановку продолжающегося кровотечения.
МКБ-10
Общие сведения
Гемоторакс является вторым по частоте (после пневмоторакса) осложнением травм грудной клетки и встречается у 25 % больных с торакальной травмой. Довольно часто в клинической практике наблюдается комбинированная патология - гемопневмоторакс. Опасность гемоторакса заключается как в нарастающей дыхательной недостаточности, обусловленной сдавлением легкого, так и в развитии геморрагического шока вследствие острого внутреннего кровотечения. В пульмонологии и торакальной хирургии гемотракс расценивается как неотложное состояние, требующее оказания экстренной специализированной помощи.
Причины гемоторакса
Выделяют три группы причин, наиболее часто приводящих к развитию гемоторакса: травматические, патологические и ятрогенные.
- Под травматическими причинами понимают проникающие ранения или закрытые повреждения грудной клетки. К торакальной травме, сопровождающейся развитием гемоторакса, относятся ДТП, огнестрельные и ножевые ранения грудной клетки, переломы ребер, падения с высоты и др. При подобных травмах довольно часто происходит повреждение органов грудной полости (сердца, легких, диафрагмы), органов брюшной полости (травмы печени, селезенки), межреберных сосудов, внутренней грудной артерии, внутригрудных ветвей аорты, кровь из которых изливается в плевральную полость.
- К причинам гемоторакса патологического характера причисляют различные заболевания: рак легкого или плевры, аневризму аорты, туберкулез легких, абсцесс легкого, новообразования средостения и грудной стенки, геморрагический диатез, коагулопатии и др.
- Ятрогенными факторами, приводящими к развитию гемоторакса, выступают осложнения операций на легких и плевре, торакоцентеза, дренирования плевральной полости, катетеризации центральных вен.
Патогенез
Скопление крови в полости плевры вызывает компрессию легкого на стороне поражения и смещение органов средостения в противоположную сторону. Это сопровождается уменьшением дыхательной поверхности легкого, возникновением расстройств дыхания и гемодинамики. Поэтому при гемотраксе нередко развивается клиника геморрагического и кардио-пульмонального шока с острой дыхательной и сердечной недостаточностью.
Уже в ближайшие часы после попадания крови в плевральную полость развивается асептическое воспаление плевры - гемоплеврит, обусловленный реакцией плевральных листков. При гемотораксе возникает отек и умеренная лейкоцитарная инфильтрация плевры, набухание и слущивание клеток мезотелия. В начальном периоде излившаяся в плевральную полость кровь практически не отличается по составу от периферической крови. В дальнейшем в ней происходит снижение гемоглобина, уменьшение эритроцитарно-лейкоцитарного индекса.
Попадая в плевральную полость, кровь вначале сворачивается. Однако затем вскоре наступает процесс фибринолиза, и происходит повторное разжижение крови. Этому способствуют антикоагулянтные факторы, содержащиеся в самой крови и плевральной жидкости, а также механическое дефибринирование крови за счет дыхательной экскурсии грудной клетки. По мере истощения механизмов антикоагуляции происходит свертывание крови и формирование свернувшегося гемоторакса. В случае присоединения микробного инфицирования на фоне гемоторакса довольно быстро может возникать эмпиема плевры.
Классификация
В соответствии с этиологией различают травматический, патологический и ятрогенный гемоторакс. С учетом величины внутриплеврального кровотечения гемоторакс может быть:
- малый - объем кровопотери до 500 мл, скопление крови в синусе;
- средний - объем до 1,5 л, уровень крови до нижнего края IV ребра;
- субтотальный - объем кровопотери до 2 л, уровень крови до нижнего края II ребра;
- тотальный - объем кровопотери свыше 2 л, рентгенологически характеризуется тотальным затемнением плевральной полости на стороне поражения.
Количество крови, излившейся в плевральную полость, зависит от локализации ранения и степени разрушения сосудов. Так, при повреждении периферических отделов легкого, в большинстве случаев возникает малый или средний гемоторакс; при ранениях корня легкого обычно повреждаются магистральные сосуды, что сопровождается массивным кровотечением и развитием субтотального и тотального гемоторакса.
Кроме этого, также выделяют ограниченный (обычно малый по объему) гемоторакс, при котором излившаяся кровь скапливается между плевральными спайками, на изолированном участке полости плевры. С учетом локализации ограниченный гемоторакс бывает верхушечным, междолевым, паракостальным, наддиафрагмальным, парамедиастинальным.
В случае продолжающегося внутриплеврального кровотечения говорят о нарастающем гемотораксе, в случае прекращения кровотечения – о ненарастающем (стабильном). К осложненным видам относят свернувшийся и инфицированный гемоторакс (пиогемоторакс). При одновременном попадании в полость плевры воздуха и крови, говорят о гемопневмотораксе.
Симптомы гемоторакса
Клиническая симптоматика гемоторакса зависит от степени кровотечения, сдавления легочной ткани и смещения органов средостения. При малом гемотораксе клинические проявления выражены минимально или отсутствуют. Основными жалобами служат боли в грудной клетке, усиливающиеся при кашле, умеренная одышка.
При гемотораксе среднего или большого размера развиваются дыхательные и сердечно-сосудистые расстройства, выраженные в различной степени. Характерна резкая боль в груди, иррадиирующая в плечо и спину при дыхании и кашле; общая слабость, тахипноэ, снижение АД. Даже при незначительной физической нагрузке происходит усиление симптоматики. Больной обычно принимает вынужденное сидячее или полусидячее положение.
При тяжелом гемотораксе на первый план выступает клиника внутриплеврального кровотечения: слабость и головокружение, холодный липкий пот, тахикардия и гипотония, бледность кожных покровов с цианотичным оттенком, мелькание мушек перед глазами, обмороки.
Гемоторакс, сопряженный с переломом ребер, как правило, сопровождается подкожной эмфиземой, гематомами мягких тканей, деформацией, патологической подвижностью и крепитацией отломков ребер. При гемотораксе, протекающем с разрывом легочной паренхимы, может возникать кровохарканье.
В 3-12% случаев формируется свернувшийся гемоторакс, при котором в полости плевры образуются кровяные сгустки, фибринные наслоения и шварты, ограничивающие дыхательную функцию легкого, вызывая развитие склеротических процессов в легочной ткани. Клиника свернувшегося гемоторакса характеризуется тяжестью и болью в грудной клетке, одышкой. При инфицированном гемотораксе (эмпиеме плевры) на первый план выходят признаки тяжелого воспаления и интоксикации: лихорадка, ознобы, вялость и др.
Диагностика
Для постановки диагноза уточняются подробности истории заболевания, проводится физикальное, инструментальное и лабораторное обследование. При гемотораксе определяется отставание пораженной стороны грудной клетки при дыхании, притупление перкуторного звука над уровнем жидкости, ослабление дыхания и голосового дрожания. При рентгеноскопии и обзорной рентгенографии легких выявляется коллабирование легкого, наличие горизонтального уровня жидкости или сгустков в полости плевры, флотация (смещение) тени средостения в здоровую сторону.
С диагностической целью выполняется пункция плевральной полости: получение крови достоверно свидетельствует о гемотораксе. Для дифференциации стерильного и инфицированного гемоторакса проводят пробы Петрова и Эфендиева с оценкой прозрачности и осадка аспирата. С целью суждения о прекращении или продолжении внутриплеврального кровотечения выполняют пробу Рувилуа-Грегуара: свертывание полученной крови в пробирке или шприце свидетельствует о продолжающемся кровотечении, отсутствие коагуляции говорит о прекращении кровотечения. Образцы пунктата направляют в лабораторию для определения гемоглобина и проведения бактериологического исследования.
При банальном и свернувшемся гемотораксе прибегают к лабораторному определению Нb, количества эритроцитов, тромбоцитов, исследованию коагулограммы. Дополнительная инструментальная диагностика при гемотораксе может включать УЗИ плевральной полости, рентгенографию ребер, КТ грудной клетки, диагностическую торакоскопию.
Лечение гемоторакса
Пациенты с гемотораксом госпитализируются в специализированные хирургические отделения и находятся под наблюдением торакального хирурга. С лечебной целью для аспирации/эвакуации крови производится дренирование плевральной полости с введением в дренаж антибиотиков и антисептиков (для профилактики инфицирования и санации), протеолитических ферментов (для растворения сгустков). Консервативное лечение гемоторакса включает проведение гемостатической, дезагрегантной, симптоматической, иммунокорригирующей, гемотрансфузионной терапии, общей антибиотикотерапии, оксигенотерапии.
Малый гемоторакс в большинстве случаев может быть ликвидирован консервативным путем. Хирургическое лечение гемоторакса показано в случае продолжающегося внутриплеврального кровотечения; при свернувшемся гемотораксе, препятствующем расправлению легкого; повреждении жизненно важных органов.
В случае ранения крупных сосудов или органов грудной полости производится экстренная торакотомия, перевязка сосуда, ушивание раны легкого или перикарда, удаление излившейся в плевральную полость крови. Свернувшийся гемоторакс является показанием к плановому выполнению видеоторакоскопии или открытой торакотомии для удаления сгустков крови и санации плевральной полости. При нагноении гемоторакса лечение проводится по правилам ведения гнойного плеврита.
Прогноз и профилактика
Успешность лечения гемоторакса определяется характером травмы или заболевания, интенсивностью кровопотери и своевременностью хирургической помощи. Прогноз наиболее благоприятен при малом и среднем неинфицированном гемотораксе. Свернувшийся гемоторакс повышает вероятность развития эмпиемы плевры. Продолжающееся внутриплевральное кровотечение или одномоментная большая кровопотеря могут привести к гибели пациента.
Исходом гемоторакса может являться образование массивных плевральных сращений, ограничивающих подвижность купола диафрагмы. Поэтому в период реабилитации пациентам, перенесшим гемоторакс, рекомендуются занятия плаванием и дыхательной гимнастикой. Профилактика гемоторакса заключается в предупреждении травматизма, обязательной консультации пациентов с торакоабдоминальной травмой хирургом, контроле гемостаза при операциях на легких и средостении, осторожном выполнении инвазивных манипуляций.
Лимфорея ( Лимфоррагия )
Лимфорея – это состояние, при котором лимфа вытекает на поверхность тела или в его полости. Развивается при ранениях крупных лимфатических протоков, операциях в зонах, богатых лимфатическими сосудами, спонтанном разрыве измененных сосудов на фоне ряда заболеваний. При наружных повреждениях выделяется прозрачная, затем мутная жидкость. При внутреннем истечении лимфы возникает воспалительный процесс. Лимфорея диагностируется с учетом анамнеза, данных осмотра, рентгенографии, лимфографии, плевральной пункции, лапароцентеза и других исследований. Лечение – тампонада или перевязка сосуда, инфузионная терапия.
Лимфорея (lympha – влага, rhoe – течение), или лимфоррагия – достаточно редкое патологическое состояние. Может иметь травматическую или нетравматическую природу. Травматическая форма лимфореи чаще диагностируется у людей молодого и среднего возраста. Нетравматический вариант патологии выявляется преимущественно у пациентов средней и старшей возрастных групп. Незначительные потери лимфы не представляют опасности для организма. При массивной однократной лимфоррагии или хроническом истечении развивается истощение, возможен летальный исход.
Причины лимфореи
Лимфоррагия является полиэтиологическим состоянием, возникает при травмах, операциях, некоторых заболеваниях. Основными причинами патологии считаются:
- открытые и закрытые травмы лимфатических сосудов значительного диаметра, чаще – грудного протока;
- случайное ранение сосудов или манипуляции на таких сосудах при операциях в некоторых анатомических зонах;
- разрыв измененных сосудов при лимфангиэктазиях, сосудистых опухолях, закупорке раковыми эмболами, особенно на фоне лимфостаза и лимфангиита.
Изменения хилезных сосудов с повышением вероятности их разрыва и развитием лимфореи могут наблюдаться как в области конечностей, так и в стенке внутренних органов, например, кишечника или мочевого пузыря. Хроническая недостаточность кровообращения ведет к формированию общей лимфедемы, при которой застой лимфы и поражение сосудов возникают во всех органах и системах.
Лимфатическая система дополняет кровеносную, участвует в обменных процессах, обеспечивает дренажную функцию, выводя из тканей воду и различные соединения. При нарушении целостности лимфатического сосуда организм теряет жидкость, белки, жиры и минералы, что приводит к обезвоживанию, нарушениям метаболического равновесия и истощению.
Наряду с истечением хилезной жидкости наружу выделяют следующие варианты лимфореи:
- лимфоцеле – лимфа скапливается в тканях;
- хилоторакс – жидкость выявляется в плевральной полости;
- хилоперикард – лимфа вытекает в полость перикарда;
- хилоперитонеум – жидкость обнаруживается в брюшной полости.
Выделение лимфы с мочой вследствие ее истечения в мочевыводящие пути называется хилурией, просачивание через стенку кишечника приводит к развитию экссудативной энтеропатии.
Симптомы лимфореи
При наличии свежего открытого повреждения с нарушением целостности сосуда наблюдается выделение капель или истечение струйки прозрачной жидкости. При одновременном ранении кровеносных сосудов цвет отделяемого колеблется от слегка розоватого до почти красного. При отсутствии медицинской помощи через несколько дней рана инфицируется, вследствие чего хилезная жидкость становится мутной.
Формирование хилоперикарда сопровождается набуханием шейных вен, расширением границ сердца при перкуссии, ослаблением сердечных тонов при аускультации, возникновением или усилением проявлений сердечной недостаточности. При большом количестве жидкости в полости перикарда возможны гипотония, одышка, повышение венозного давления.
Незначительный хилоторакс протекает бессимптомно. При значительном объеме плеврального выпота отмечается дыхательная недостаточность, проявляющаяся одышкой и цианозом. Скопление менее 1 литра лимфы в области брюшной полости визуально не определяется. При хилоперитонеуме большего объема живот увеличивается, в положении стоя отвисает книзу, в положении лежа распластывается в стороны. В боковых отделах обнаруживается притупление перкуторного звука.
Хилурия проявляется окрашиванием мочи в молочно-белый цвет. При экссудативной энтеропатии наблюдаются стеаторея и хроническая диарея. При длительном выделении лимфы в кишечник определяются симптомы мальабсорбции. Если лимфорея в естественные полости и просвет полых органов развивается при сердечной недостаточности, у пациентов выявляются периферические отеки.
Осложнения
Значительные потери лимфоцитов при лимфорее могут стать причиной вторичного иммунодефицита. Из-за попадания бактерий в наружных ранах развивается инфекционный воспалительный процесс. При накоплении лимфы в естественных полостях (плевральной, брюшной, перикардиальной) нарушается работа внутренних органов, возникает асептическое хилезное воспаление. Массивные однократные или стойкие хронические потери лимфы приводят к кахексии.
В зависимости от причины развития лимфореи диагностикой данной патологии могут заниматься торакальные хирурги, онкологи, кардиологи и другие специалисты. Диагноз наружной лимфоррагии выставляют на основании анамнеза, жалоб и результатов физикального осмотра. При внутренних потерях лимфы необходимы дополнительные исследования. С учетом локализации лимфореи могут быть назначены следующие процедуры:
- Рентгенография. При хилотораксе в нижних отделах грудной клетки обнаруживается горизонтальный уровень жидкости, затемнение гомогенное. При хилоперитонеуме наблюдается высокое стояние и ограничение подвижности диафрагмы.
- УЗИ.Эхокардиография позволяет подтвердить наличие жидкости в перикардиальной полости и примерно определить ее количество. УЗИ плевральной полости предоставляет информацию о наличии и объеме хилоторакса.
- Пункции полостей. Требуются для уточнения характера жидкости. Хилоторакс подтверждают путем плевральной пункции. При хилоперикарде выполняют пункцию сердечной сумки, при хилоперитонеуме проводят лапароцентез.
- Лабораторные исследования. В моче (хилурия) или каловых массах (экссудативная энтеропатия) обнаруживаются следы лимфы.
- Лимфография. Рентгеноконтрастное исследование дает возможность оценить состояние лимфатической системы, выявить блоки, определить уровень повреждения сосуда.
Постановка диагноза наружной лимфореи обычно не представляет затруднений. Лимфоррагию в полости тела необходимо дифференцировать со скоплением других жидкостей. Хилоторакс отличают от гидроторакса, плеврита, гемоторакса. Хилоперитонеум дифференцируют от различных вариантов асцита, хилоперикард – от гемоперикарда и экссудативного перикардита.
Лечение лимфореи
Пациента госпитализируют в стационар по профилю основного заболевания. Тактика лечения определяется локализацией лимфоррагии. Применяются следующие методики:
- Наружная периферическая лимфорея. При незначительном выделении хилезной жидкости накладывают давящую повязку, при недостаточной эффективности данного метода лечения выполняют тампонаду. Прошивание или коагуляция сосуда требуются редко.
- Хилоторакс. Проводят плевральные пункции, при отсутствии результата требуется перевязка грудного протока с использованием торакотомии или торакоскопии.
- Хилоперитонеум. Производят аспирацию лимфы путем лапароцентеза. Неэффективность лечения является показанием к лапаротомическому или лапароскопическому хирургическому вмешательству.
- Хилоперикард. Осуществляют пункции перикарда. При упорном течении необходима торакоскопия или торакотомия для перевязки лимфатического сосуда.
План лечения экссудативной энтеропатии и хилурии определяют с учетом характера и распространенности патологии сосудов. Консервативное лечение всех видов лимфореи предполагает инфузионную терапию с возмещением недостатка жидкости, питательных веществ и микроэлементов. При рецидивирующей лимфорее вследствие блокировки лимфооттока проводят реконструктивные вмешательства.
Прогноз
При незначительных повреждениях и быстрой остановке лимфореи в случае острых состояний прогноз благоприятный. Лимфоррагия, развившаяся на фоне хронических патологий лимфатической системы, труднее поддается лечению, особенно в случае распространенных поражений сосудов. При стойкой массивной лимфорее прогноз серьезный, возможна гибель пациента вследствие истощения и обменных нарушений.
Профилактика
Предупреждение операционных повреждений предусматривает соблюдение техники вмешательств, аспирационное дренирование раны или наложение давящей повязки после удаления регионарных лимфоузлов в ходе онкологических операций. Необходимо своевременное выявление и лечение состояний, которые могут привести к развитию лимфореи.
Хилоторакс ( Хилезный плеврит )
Хилоторакс – это патологическое скопление лимфатической (хилезной) жидкости в полости плевры, возникающее вследствие лимфореи из грудного протока. Развитие хилоторакса сопровождается одышкой, прогрессирующим ухудшением самочувствия, коллаптоидным состоянием, истощением, дыхательной недостаточностью. Хилоторакс диагностируется по клинико-анамнестическим данным, результатам рентгенографии, торакоцентеза, цитологической оценки хилезной жидкости, торакоскопии. Лечение хилоторакса включает повторные пункции или дренирование плевральной полости для удаления хилуса, при упорной лимфорее - перевязку грудного лимфатического протока, плевроперитонеальное шунтирование, плевродез, наложение лимфовенозного анастомоза и др.
Хилоторакс - достаточно редкая патология, которая развивается в результате нарушения целостности грудного лимфатического протока и поступления в полость плевры циркулирующей по нему лимфатической (хилезной) жидкости. Хилоторакс может сопровождаться значительной лимфореей (истечением лимфы) - до 4-5 л в сутки и приводить к глубоким респираторным, обменным и иммунологическим нарушениям в организме, представляющим угрозу для жизни пациента в связи с потерей жиров, белков, витаминов, электролитов, лимфоцитов.
Хилоторакс отмечается во всех возрастных группах, в т ч. и у новорожденных. В клинической практике с хилотораксом приходится сталкиваться специалистам в области торакальной хирургии, травматологии, кардиохирургии, гастроэнтерологии, онкологии, фтизиатрии, флебологии и лимфологии.
Причины
Хилоторакс является вторичным заболеванием или осложнением, связанным с патологией лимфатических сосудов. В зависимости от этиологических факторов различают следующие виды хилоторакса: врожденный, травматический и нетравматический. Также выделяют идиопатический хилоторакс, развивающийся у курильщиков с многолетним стажем. Возможные причины:
- Врожденные патологии. Хилоторакс, проявляющийся в период новорожденности и в детском возрасте, может быть обусловлен наследственной атрезией грудного лимфатического протока, наличием свища между его нижним отрезком и плевральной полостью. При первичном персистирующем хилотораксе плода не всегда возможно установить явную причину заболевания (в редких случаях это могут быть наследственные лимфангиэктазии).
- Ятрогенные повреждения. Ятрогенный хилоторакс развивается при механическом повреждении грудного лимфатического протока или его главных ветвей во время оперативных вмешательств (торакальных, кардиохирургических, абдоминальных, спинальных), диагностических процедур (транслюмбальной артериографии, катетеризации подключичной вены или левых отделов сердца, эзофагоскопии)
- Травмы. Травматический хилоторакс - результат тупой травмы или проникающего ранения грудной клетки и области шеи. При повреждении грудного лимфатического протока выше уровня V-VI грудных позвонков формируется левосторонний хилоторакс, ниже – правосторонний. В основе идиопатического хилоторакса лежит спонтанный разрыв стенки лимфатического сосуда при кашле и повышении давления в наддиафрагмальной области.
- Опухоли. Хилоторакс нетравматического генеза часто возникает при наличии различных доброкачественных и злокачественных новообразований, затрагивающих лимфатическую систему области средостения и шеи (медиастинальной злокачественной неходжкинской лимфомы, доброкачественной лифангиомы протока, лимфангиоматоза средостения, рака плевры).
- Заболевания органов грудной и брюшной полости. К развитию хилоторакса может приводить внутригрудной туберкулез и саркоидоз, медиастинит, восходящий лимфангит, амилоидоз, диафрагмальная грыжа и др. Скопление хилезной жидкости в плевральной полости может отмечаться при синдроме верхней полой вены, сопровождающемся повышением венозного давления и гипертензией в системе грудного лимфатического протока. Иногда хилоторакс может быть результатом распространившегося хилезного асцита при сочетанном лимфангиолейомиоматозе легких, средостения, органов брюшной полости и забрюшинной клетчатки.
Псевдохилоторакс развивается вследствие хронизации плеврального выпота (при туберкулезе, ревматоидном артрите). Псевдохилезный экссудат имеет мутный молочно-белый цвет со своеобразным опалесцирующим блеском и высоким содержанием холестерина.
Хилезная жидкость имеет беловатую окраску, содержит большое количество хиломикронов, являющихся основной транспортной формой триглицеридов, холестерина и экзогенных жирных кислот. Хиломикроны образуются в эпителиальных клетках слизистой кишечника; после всасывания по лимфатическим путям поступают в грудной лимфатический проток и далее в систему кровообращения. При хилотораксе, кроме высокого содержания липидов (более 1,1 ммоль/л), в плевральном хилезном экссудате наблюдается превышение общего количества клеточных элементов (более 1000 в мкл) и лимфоцитов (более 90 %).
Симптомы хилоторакса
Для послеоперационного хилезного плеврита характерно постепенное развитие: это связано со щадящим режимом питания в реабилитационный период, незначительным количеством лимфы, небыстрым ее проникновением в плевральную полость. Поэтому послеоперационный хилоторакс, как правило, распознается лишь на 2-10 сутки после оперативного вмешательства. Клинические проявления возникают тогда, когда объем хилезного выпота достигает 200 и более мл.
Первым признаком служит одышка, которая по мере нарастания хилоторакса может прогрессировать до дыхательной недостаточности. Отмечается тяжесть в соответствующей половине грудной клетки, тахикардия, гипотония, развитие коллаптоидного состояния. В отличие от экссудативного плеврита, для хилоторакса нетипичны боли в грудной клетке и гипертермия, поскольку лимфа не вызывает раздражения плевры и благодаря своим бактериостатическим свойствам способна длительно не инфицироваться.
Критической является лимфорея до 1,5-2 л в день, т. к. вместе с лимфой теряется значительное количество белка, жиров, электролитов, лимфоцитов. Длительное или массивное истечение лимфы вызывает развитие метаболических нарушений и иммунодефицита, истощение пациента, поэтому может привести к его гибели.
Физикальные данные при хилотораксе напоминают признаки плеврита. Определяется притупление перкуторного звука и ослабление дыхания на стороне, соответствующей поражению. Данные физикального обследования уточняются с помощью инструментальной диагностики:
- Лучевые методы.Рентгенография легких определяется наличие выпота в плевральной полости, поджатие легкого и смещение средостения. Для выяснения причин хилоторакса необходимо проведение УЗДГ лимфатических сосудов, лимфангиографии, лимфосцинтиграфии и КТ грудной клетки.
- Диагностическая плевральная пункция. Проводится на основании рентгенологической картины и данных УЗИ плевральной полости. При хилотораксе получают хилезную жидкость молочно-белого цвета. Анализ плеврального выпота обнаруживает маслянистый характер экссудата, типичное для лимфы высокое содержание лимфоцитов, триглицеридов, общего количества клеточных элементов.
- Анализы крови. При хилотораксе в крови нарастает лимфопения и гипопротеинемия.
- Инвазивная диагностика. Для выяснения точной причины нетравматического хилоторакса может потребоваться проведение биопсии лимфоузла, плевры, ткани легкого, диагностической торакоскопии или медиастиноскопии с морфологическим исследованием биопсийного материала.
Лечение хилоторакса
Консервативная тактика
Лечение начинают с консервативных методов: с их помощью удается достичь спонтанного прекращения лимфореи почти у 50% пациентов с малосимптомным или бессимптомным хилотораксом. При консервативном ведении хилоторакса производят дренирование плевральной полости с установкой постоянного дренажа или серию плевральных пункций с эвакуацией хилезной жидкости. Тем самым достигается декомпрессия легкого и органов средостения, уменьшение дыхательных расстройств.
Для уменьшения выработки хилуса больного полностью переводят на парентеральное питание или назначают высококалорийную диету с ограничением жиров. С целью коррекции гипопротеинемии и электролитных расстройств при хилотораксе проводится инфузионная терапия белковыми и солевыми препаратами. Для рассасывания выпота успешно используется внутривенное введение соматостатина.
Хирургическое лечение
При безуспешности консервативных мероприятий и продолжающейся лимфорее целесообразен переход к хирургической тактике. Основными видами операций, выполняемыми при хилотораксе, являются:
- плевроперитонеальное шунтирование;
- перевязка грудного лимфатического протока выше и ниже фистулы;
- облитерация плевральной полости тальком (плевродез);
- наложение лимфовенозного анастомоза.
Описаны успешные случаи эмболизации лимфатического протока у взрослых пациентов. При хилотораксе, обусловленном туберкулезным процессом, показано специфическое лечение; при опухолевой этиологии – химиолучевая терапия.
Летальность при хилотораксе составляет от 15 до 50%. Прогностически неблагоприятно течение хилоторакса при злокачественных новообразованиях грудной полости. При своевременной диагностике и комплексном лечении травматического хилоторакса в большинстве случаев удается достичь положительных результатов.
Предупреждение ятрогенного хилоторакса заключается в осторожном и оправданном проведении диагностических манипуляций, инвазивных лечебных процедур, оперативных вмешательств. При травмах грудной клетки всегда необходимо помнить о возможности повреждения грудного лимфатического протока и развития хилоторакса. Профилактика идиопатического хилоторакса диктует необходимость отказа от курения.
Читайте также:
