Доброкачественные новообразования щитовидной железы - морфология, классификация
Добавил пользователь Владимир З. Обновлено: 21.01.2026
Доброкачественные опухоли щитовидной железы. Фолликулярный рак щитовидной железы.
Онкоцитарная аденома (аденома из В-клеток, клеток Ашкинази, клеток Гюртля) нередкая, преимущественно трабекулярного строения аденома, состоящая из тяжей крупных, светлых клеток с нежнозериистой цитоплазмой, напоминающих генатоциты. Оикоциты обладают высокой активностью сукцинатдегидрогеназы. Обычно фолликулообразование в них не выражено. В смешанных случаях онкоциты как бы наслаиваются на структуру юй или иной формы аденомы. Макроскопически онкоцитома имеет вид мятого узла желтого цвета.
Аденома из парафолликулярных С-клеток (апудома). В 50-е годы были выделены аденомы, источником развития которых оказались С-клетки, относящиеся к APUD-системе. Апудома имеет вид узла диаметром 3-5 см, серо-желтого цвета, разной плотности. Гистологически она opганондного строения и состоит из трабекуляриых и альвеолярных структур, из округлых, полигональных или веретенообразных клеток с бледной цитоплазмой и гиперхромным ядром. Moiyt наблюдаться некоторый клеточиый полиморфизм, образование ритмичных каршшоидных и перицитарных структур и псевдорозеток. Строма скудная, иногда содержит амилоид. Для верификации анудом необходимы электронная микроскопия, серебрение срезов и гистохимические методики (наличие щелочной эстераэы, сероюнина. везикул и гранул). Отсутствие чегких различий между локальными и метастазируюшими С-клеточными опухолями затрудняег дифференциацию аиудомы и медуллярного рака.
При всех формах аденом могут быть полиморфизм и атиния клеток при отсутствии основных признаков злокачественности способности к инвазии и метастазированию. Некоторые авторы предлагают называть такие опухоли а типичными адепомами. Однако большинство клиницистов негативно относится к этому термину, допуская лишь диагноз аденома или рак. В силу этого вместо понятия а типичная аденома целесообразно давать определение ее формы с характеристикой особенностей роста. Например, «трабекулярная аденома с пролиферацией и атинией, без признаков инвазии». Среди них могут встречаться карликовые экземпляры.
Рассмотренные разновидности аденом бывают в чистом виде, однако чаще наблюдают смешанные формы, что свидетельствует о едином гистогенезе их из трех клеточных зачатков (А. В и С-клеток).
С возрастом аденом нарастают вторичные изменения: фолликулы атрофируются и исчезают, секрет попадает в отечную строму, окружая группы уродливых эпителиальных клеток с причудливой формы ядрами. Происходит очаговое отложение извести, амилоида, костной и хрящевой ткани, кистообразование, что связано с расстройством васкуляризации. Возникающие очаги клеточной и стромальной атипии, имитирующие злокачественный рост, наблюдают главным образом в центре узла, в отличие от истинной малигнизации, которую следует искать прежде всего на периферии в зоне капсулы и субкансулярных сосудов, на границе с нормальной тиреоидной тканью.
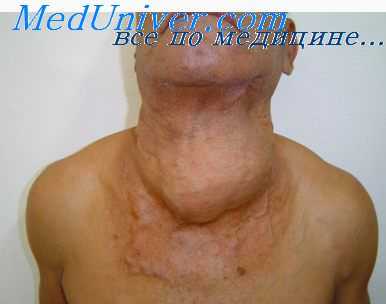
При дифференциации аденомы от узловатою зоба принимают во внимание то, что аденома обычно одиночна, инкапсулирована, лишена дольчатого строения, резко отличается от сдавленной ею тиреоидной ткани.
Фолликулярный рак — самая сложная в диагностическом отношении форма рака» характеризующаяся дифференцировкой в направлении зрелой тиреоидной ткани. Это объясняет разнобой статистических данных (5—40%). Наблюдают преимущественно у женщин в возрасте 50—70 лет. Макроскопически имеет вид узла» похожего на фолликулярную аденому. Стереоморфологическое исследование иногда позволяет выявить инвазию паренхимы опухоли в капсулу и некоторую пестроту ее структуры.
При высокодифференцированной форме раковые элементы в большей или меньшей степени напоминают фолликулы зрелой щитовидной железы. Они различных размеров и формы; клетки, их выстилающие, могут быть с гиперхромными ядрами, наползающими одно на другое в виде притертых часовых стекол.
Пожалуй, только в щитовидной железе одно наличие атипии и полиморфизма клеток еще не решает вопроса о малигнизации. Не меньшее значение имеет характер роста, особенно склонность опухоли к инвазии и диссеминации. Непредсказуемая способность некоторых, казалось бы, зрелых опухолей щитовидной железы к метастазированию, по-видимому, связана с анатомотопографическими особенностями шейной области, в которой при огромной насыщенности сосудами возникает отрицательное давление, создающее биологические предпосылки к диссеминации и генерализации процесса.
Умеренно дифференцированный вариант фолликулярного рака состоит из солидных комплексов опухолевых клеток, иногда в виде выступов, расположенных внутри фолликулов. 6 отличие от сосочков папиллярного рака основа этих выступов целиком занята опухолевыми клетками. К этой разновидности рака относится пролиферирующая струма Лангханса, состоящая из ажурной сети фолликулярных клеток, окружающих мелкие полости и сосудистые щели.
Одной из разновидностей фолликулярного рака, которую не следует смешивать с раком из В-клеток и метастазом гипернефроидного рака, является светлоклеточный рак. Он состоит из клеток со светлой цитоплазмой и небольшим центрально расположенным ядром, формирующих микрофолликулы, солидные и иногда сосочковые структуры. Этот рак встречается крайне редко и отличается от метастаза светлоклеточного рака почки отсутствием липоидов.
Фолликулярный карликовый рак диаметром до 1 мм выявляется случайно в толще узлового или диффузного зоба или аденомы. Имеет вид желтовато-серого узелка. Стереоскопически и гистологически он в миниатюре воспроизводит структуру обычного фолликулярного рака. Отличием его от маленькой фолликулярной аденомы и склерозирующейся микрокарциномы является наличие капсулы с участком инвазии.
Фолликулярный рак развивается медленно, первым проявлением болезни обычно бывают отдаленные, реже регионарные метастазы. В отличие от других форм рака фолликулярная аденокарцинома иногда характеризуется гормональной активностью, причем чем выше степень катаплазии, тем слабее секреторная функция. В раке, имеющем солидное строение, коллоид обычно не содержится.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Доброкачественные новообразования щитовидной железы - морфология, классификация
Источником образования доброкачественных опухолей щитовидной железы, как правило, являются клетки тиреоидного эпителия. Несмотря на то что в щитовидной железе имеются, казалось бы, различные источники для развития доброкачественных новообразований незпителиальпого происхождения (сосудистые элементы, нервные образования и соединительнотканная основа), кроме опухолей мезенхимальной природы типа гемангиоэндотелиом, другие зрелые новообразования этого органа в клинической практике встречаются исключительно редко.
Одиночные или множественные инкапсулированные узлы в паренхиме щитовидной железы, четко отграниченные от окружающей ткани, обычно рассматриваются как аденомы, то есть доброкачественные опухоли эпителиального происхождения. При макроскопическом, исследовании аденома щитовидной железы представляет собой хорошо очерченное, округлой, овальной или иногда неправильной формы образование мягкой эластической или иногда плотноватой консистенции, заключенное в толщу паренхимы этого органа.
Доброкачественные новообразования щитовидной железы могут быть различных размеров — от микроскопически обнаруживаемых до огромных сдавливающих близлежащие органы и мягкие ткани. Цвет опухоли на разрезе бывает разнообразным и зависит от дистрофических изменений в клетках тиреоидного эпителия, кровоизлияний, пигментных включений, петрификатов, оссификатов, а также от характера гистологической структуры новообразования.
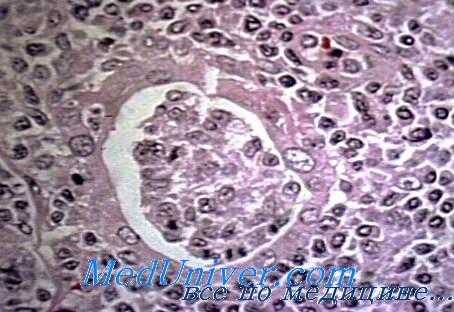
В настоящее время нет четкой общепринятой патоморфологической классификации доброкачественных новообразований щитовидной железы (по-видимому, вследствие большого количества струнтурных разновидностей-этой группы опухолевых процессов).
Далеко но во всех случаях при микроскопическом исследовании удается четко дифференцировать гиперплазию тиреоидного эпителия от опухолевого роста, так как гиперплазия нередко является тем фоном, который создает благоприятные условия для дальнейшего злокачественного превращения.
Еще труднее отличить истинную аденоматозную опухоль щитовидной железы от опухолевидной гиперплазии при узловатых формах зоба. В этих случаях при дифференциальной диагностике следует руководствоваться следующими признаками: наличие капсулы, отграничивающей узел от окружающей тиреоидной паренхимы, различное микроскопическое строение аденомы и остальной паренхимы щитовидной железы, сдавление окружающих тканей аденоматозным образованием.
При микроскопической диагностике доброкачественных опухолей щитовидной железы обычно различают две группы зрелых новообразований, которые названы при описании различных форм зобов опухолями, имеющими преимущественно паренхиматозное или коллоидное строение.
Практический опыт свидетельствует о целесообразности деления доброкачественных новообразований щитовидной железы на следующие основные морфологические группы: паренхиматозную аденому (с ее разновидностями); аденому промежуточного тина или так называемую фетальную; коллоидную или застойную, папиллярную или сосочковую (с ее разновидностями); онкоцитарную или аденому из клеток Гюртля (постбранхиальный зоб).
Аденома щитовидной железы - патологическая анатомия, формы
Среди основных, сравнительно часто встречающихся в клинической практике доброкачественных новообразований щитовидной железы эпителиальной природы следует назвать паренхиматозную аденому. При микроскопическом исследовании эта опухоль представляет собой скопление клеток тиреоидного эпителия, почти полностью утративших фолликулярное строение, с очень скудно развитой соедипительнотканной основой железы. Иногда тиреоидные эпителиальные клетки этого вида опухоли, отличающиеся полиморфизмом, складываются в виде балочек или тяжей.
В этих случаях паренхиматозная аденома приобретает трабекулярный характер строения и называется трабекулярной. Если же клетки тиреоидного эпителия организуются в виде трубочек, ее следует трактовать как тубулярную. Этот вид доброкачественной опухоли щитовидной железы может образовывать железистые фолликулы.
Аденома промежуточного типа, или так называемая фетальная, встречается сравнительно часто и характеризуется наличием большого количества железистых фолликулов, расположенных далеко друг от друга. Строма такой доброкачественной опухоли щитовидной железы обычно разросшаяся, отечная, гиалинизированная и нередко содержит множество диффузных очагов кровоизлияний. Местами в гистологическом препарате встречаются мелкие, иногда более крупные фолликулы округлой или овальной формы, выстланные кубическим тиреоидным эпителием.
Часто обнаруживаются исключительно мелкие фолликулы, стенки которых образованы всего лишь несколькими клетками тиреоидного эпителия. Полости железистых фолликулов выполнены жидким, оксифильным коллоидом, в котором пикогда не бывает резорбционных вакуолей. Клетки тиреоидного эпителия нередко подвергаются различным дистрофическим изменениям.
Коллоидная, или застойная, аденома щитовидной железы внешне напоминает узловатый коллоидный зоб. При микроскопическом исследовании в срезах этого вида опухоли обнаруживаются различного размера, выполненные густым коллоидом фолликулярные полости округлой, овальной или неправильной формы. Это новообразование обязательно отграничено от окружающей тиреоидной паренхимы хорошо выраженной соединительнотканной капсулой В зависимости от величины фолликулов различают микро- или макрофолликулярную коллоидную аденому.
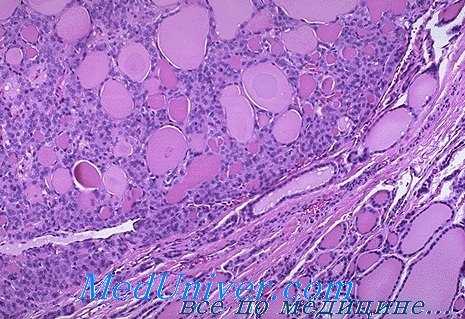
Нередко и клинической практике встречаются аденомы щитовидной железы, состоящие из огромных размеров фолликулов, хорошо различаемых при макроскопическом исследовании материала. Это кистаденомы, или цистаденомы. Клетки тиреоидного эпителия, выстилающие фолликулы, имеют кубическую или низкопризматическую форму. Этот вид аденомы щитовидной железы обычно характеризуется слабым развитием стромы. Во внутрифолликулярном коллоиде, как правило, нет резорбционных вакуолей.
В постановке патоморфологического диагноза данного вида опухоли щитовидной железы важную роль играет обнаружение в паренхиме этого органа отдельных скоплений микрофолликулов или же отдельных участков паренхиматозного строения; это свойство дает возможность отличить ее от узловатых форм коллоидного макрофолликулярного зоба.
К сравнительно часто встречающимся в клинической практике доброкачественным опухолям щитовидной железы относится сосочковая или папиллярная аденома, которая состоит из кубических или высокоцилиндрических клеток тиреоидного эпителия. Принципиально такое же гистологическое строение имеют папиллярные (сосочковые) кистаденомы. Последние при макроскопическом исследовании отличаются значительно большими размерами.
Сравнительно светлые полиморфные эпителиальные тиреоидные клетки этого вида доброкачественных опухолей щитовидной железы располагаются в нежной соединительнотканной основе, образуя массивные сосочковидные врастания или впячивания в просветы полостей крупных фолликулов или кист. Внутрифолликулярный коллоид в таких доброкачественных опухолях щитовидной железы почти полностью розорбируется.
Некоторые авторы отмечают, что для данного вида аденомы щитовидной железы характерной является ео локализация — она чаще располагается кзади от грудино-ключичпо-сосковой мышцы, а иногда несколько смещена и напоминает собой добавочную (аберрантную) щитовидную железу. При такой локализации опухолевая ткань может иногда оказаться заключенной в конгломерате лимфатических узлов или же располагаться рядом и создавать впечатление метастаза злокачественного новообразования самой щитовидной железы. В отдельных случаях (при подобном расположении) аденому можно принять за метастаз опухоли из каких-либо внутренних паренхиматозных органов.
Следует отметить, что сосочковая или папиллярная аденома щитовидной железы очень часто подвергается малигнизации. В этих случаях поставить диагноз очень трудно. Необходимо дифференцировать указанную папиллярную аденому от папиллярной аденокарциномы.
Опухоли щитовидной железы
Опухоли щитовидной железы – это доброкачественные и злокачественные узловые образования, развивающиеся из собственных клеток органа. Основными симптомами являются затрудненность дыхания, нарушение глотательных движений, кашель, боли в горле, осиплость голоса, припухлость и отечность передней стенки шеи, сонливость, быстрая утомляемость, усиление потоотделения, изменения сердечного ритма. Для установления диагноза проводится осмотр с пальпацией, назначаются анализы крови на тиреоидные гормоны и кальцитонин, УЗИ и сцинтиграфия железы, гистологическое и цитологическое исследование биоптата. Лечение включает лучевую терапию, радиойодтерапию, полную или частичную тиреоидэктомию.
МКБ-10
Общие сведения
По своему характеру опухоли щитовидной железы могут быть доброкачественными либо злокачественными. Первые не представляют угрозы для жизни и составляют до 90-95% всех диагностированных случаев. Злокачественными неоплазиями называются различные виды рака. В структуре эпидемиологии онкологических болезней на долю рака щитовидной железы приходится 2,2%. Характерные особенности таких новообразований ЩЖ – медленный рост, редкое метастазирование в других органы – существенно снижают риск летального исхода. Чаще всего опухоли обоих видов выявляются у женщин в возрасте от 40 до 60 лет. У мужчин патология обнаруживается в 3-4 раза реже.
Причины
Факторы, запускающие процесс трансформации нормальных тканей в опухоль, до конца не изучены. Установлено, что новообразование развивается при повреждении наследственного материала клеток, изменении в механизмах роста, деления и программированной клеточной гибели. В настоящее время выделено несколько причин, способных спровоцировать изменения такого типа в тканях щитовидной железы:
- Йодный дефицит. Низкое содержание йода в рационе рассматривается как один из факторов развития неоплазий ЩЖ. Согласно статистике, узловой зоб, фолликулярный и папиллярный рак чаще диагностируются в йододефицитных регионах.
- Заболевания щитовидной железы. Развитию новообразований способствует хроническое воспаление органа, гормональный дисбаланс, гиперсекреции ТТГ. Причиной доброкачественных и злокачественных уплотнений может стать аутоиммунный тиреоидит, подострый тиреоидит, диффузный токсический зоб.
- Облучение. Ионизирующее и радиационное излучение наиболее опасно в детском и подростковом возрасте. Опухоли ЩЖ чаще обнаруживаются у пациентов, подвергшихся облучению по поводу угревой сыпи, грибкового поражения волосистой части головы, увеличенных миндалин и аденоидов. Также в группе риска находятся участники и свидетели аварий на АЭС, испытаний атомного оружия.
- Наследственность. Отдельные типы рака – папиллярный, фолликулярный, медуллярный – являются результатом активации наследуемых мутировавших генов. Повышенная вероятность развития новообразования определяется при наследственных заболеваниях: синдроме Гарднера, семейном полипозе, болезни Коудена.
- Курение, прием алкоголя. Табачный дым и спиртные напитки содержат токсичные и канцерогенные вещества – тиоцианаты, ацетальдегид. Они блокируют нормальное функционирование железы, вызывают гибель ее клеток, повреждают ДНК и способствуют мутации клеточных белков.
Патогенез
В основе опухолевой трансформации клеток лежит повреждение генетического материала. Мутации ДНК приводят к нарушению процессов нормального деления, роста и апоптоза. В результате неопластических изменений клетки доброкачественных новообразований теряют способность контролировать митоз, но сохраняют свою дифференцировку – по структуре остаются клетками той ткани, из которой происходят (эпителиальной, соединительной), продолжают полностью или частично выполнять свои функции. Растут медленно, постепенно сдавливают окружающие органы, но не проникают в них.
Клетки злокачественных опухолей полностью утрачивают контроль над делением и дифференцировкой. Неоплазии быстро и хаотично увеличиваются в размерах. По строению и функциям клетки становятся непохожими на исходные, прорастают в близкорасположенные ткани и органы, то есть, оказываются способными к диффузной инфильтрации и распространению метастазов. Иногда новообразования настолько гистологически атипичны, что не удается установить, какой орган является их источником. Раковые опухоли ЩЖ характеризуются быстрым агрессивным ростом, возможностью рецидивирования.
Классификация
Увеличение размера щитовидной железы вследствие патологических процессов называется гиперплазией. Продолжающийся аномальный рост тканей приводит к формированию локального или диффузного зоба – узлового образования. На этапе его диагностирования необходима более точная дифференциация опухоли – определение ее доброкачественности или злокачественности. К доброкачественным узлам относятся:
- Фолликулярная аденома. Новообразование округлой формы, покрытое капсулой и состоящее преимущественно из клеток фолликулярного типа. Примерно 20% неоплазий ЩЗ представлены данным типом аденомы. Опухоль медленно растет и, как правило, не влияет на гормональную функцию железы.
- Токсическая аденома. Носит название «болезнь Пламмера». Образование увеличивается постепенно, но быстро проявляется клинически как источник автономной продукции тиреоидных гормонов. Диагностируется при жалобах пациентов на симптомы тиреотоксикоза.
- Киста щитовидной железы. Представляет полость, заполненную жидкостью, которая выделяется эпителием. Может быть первичной (истинной) либо вторичной, возникшей как результат деформации или кровоизлияния в аденоме. Кисты щитовидной железы составляют около 10% всех новообразований ЩЖ. Очень редко бывают злокачественными.
Злокачественные неоплазии могут развиться из фолликулярных клеток двух типов – A и B, из парафолликулярных C-клеток, нетиреоидных клеток. Различаются по степени дифференциации (дифференцированные, слабодифференцированные, недифференцированные) и провоцируются разными причинами. Выделяют следующие варианты рака ЩЖ:
- Папиллярная карцинома. Диагностируется у 90% пациентов с онкологическим поражением органа. Характеризуется медленным прогрессированием, слабой инвазивностью. Из-за отсутствия симптоматики зачастую обнаруживается на поздних стадиях. Метастазы крайне редко поражают органы, могут затронуть ближайшие лимфоузлы.
- Фолликулярная карцинома. Составляет 5% от общего числа злокачественных образований железы. Увеличивается медленно, проявляется постепенным формированием уплотнения в области шеи. Хорошо поддается лечению, 10-летняя выживаемость больных составляет 90%.
- Низкодифференцированная карцинома. К этому виду относятся папиллярные и фолликулярные опухоли, состоящие из слабодифференцированных клеток. Быстро развиваются, являются более злокачественными – инфильтрируют соседние органы и ткани, требуют радикального лечения и периодического контроля для выявления рецидивов.
- Медуллярная карцинома. Является редкой формой рака – 1% всех онкозаболеваний ЩЖ. Медуллярный рак ЩЖ Развивается в парафолликулярных клетках, производящих кальцитонин, на основе генетической предрасположенности. Провоцирует другие эндокринные заболевания.
- Недифференцированная карцинома. В составе опухоли определяются незрелые клетки (анапластические). Новообразование отличается быстрым ростом и высокой степенью злокачественности. Чаще диагностируется у пожилых людей, соотношение женщин и мужчин – 2:1.
- Лимфома. Неоплазия, формирующаяся из лимфоидной ткани. Первичная лимфома образуется самостоятельно, встречается в 2-8% случаев рака железы. Вторичное поражение становится результатом других лимфоидных опухолей. Лимфоме более подвержены лица 60-70 лет и старше. У представителей женского пола новообразование обнаруживается втрое чаще.
Симптомы опухолей ЩЖ
Неоплазия представляет собой одиночное уплотнение, в редких случаях в начале заболевания определяется диффузное увеличение железы. Темпы роста определяются характером опухоли. На начальных стадиях характерно бессимптомное течение заболевания. Первые клинические проявления обнаруживаются при увеличении размеров новообразования, его прорастании сквозь капсулу железы, фиксации органов средостения. Пациенты отмечают ощущение кома, инородного тела в горле, чувство дискомфорта, сдавливания, распирания в шее. Внешне область неоплазии становится отечной. Иногда возникают трудности глотания, одышка, удушье, осиплость, охриплость и огрубение голоса. Кашель может быть связан как со сдавливанием трахеи опухолевой тканью, так и распространением метастазов в легкие.
Боли локализуются в районе железы, нередко иррадиируют в уши, нижнюю челюсть, полость рта. Фолликулярные злокачественные опухоли стимулируют гормональные функции органа, а тиреотоксическая аденома сама является источником секреции гормонов, поэтому заболевания сопровождаются симптомами гипертиреоза и тиреотоксикоза. Больные становятся раздражительными, тревожными, испытывают приливы жара. Усиливается потоотделение, нарушается терморегуляция, повышается артериальное давление и частота сердечных сокращений. Аппетит часто увеличивается, но масса тела остается прежней или снижается. Редко новообразования являются причиной гипотиреоза. Обычно снижение выработки гормонов наблюдается в случаях, когда развитию неоплазии предшествует аутоиммунный или хронический воспалительный процесс. Пациенты вялые, апатичные, медлительные, быстро утомляются, часто мерзнут. Характерна артериальная гипотония, замедление пульса.
Осложнения
К опасным видам опухолей относятся низкодифференцированные и недифференцированные карциномы, для которых характерно скрытое течение на ранних стадиях и быстрое прогрессирование. Диагноз нередко выставляется на стадии поражения метастазами легких, костей, головного мозга, надпочечников. Наиболее тяжело поддаются лечению метастазы в костную ткань, значительная часть пациентов испытывает боли, ограничения в движениях. При обширной инфильтрации окружающих тканей десятилетняя выживаемость больных достигает лишь 60%. При отсутствии тиреоидэктомии недифференцированные опухоли, быстро разрастаясь, способны спровоцировать гибель от удушья в течение 0,5-1 года.
Диагностика
Большинство заболеваний щитовидной железы сопровождаются появлением узловых или диффузных образований. Поэтому первичной задачей врача-эндокринолога и онколога становится различение злокачественного процесса от доброкачественного. При помощи клинических и физикальных методов выполнить это практически невозможно – опухоли проявляются схожими симптомами, при пальпации определяются как локальные уплотнения, спаянные с окружающими тканями. Относительно специфическим признаком рака является увеличение шейных лимфатических узлов. Для более точной дифференциальной диагностики назначаются лабораторные и инструментальные процедуры:
- Анализы на гормоны (кровь). Повышение уровня Т4 и Т3 характерно для токсической аденомы (болезни Пламмера), болезни Грейвса, многоузлового коллоидного зоба. Реже тиреотоксикоз становится признаком фолликулярных карцином. Сниженный уровень тироксина и трийодтиронина выявляется при тиреоидите Хашимото, на поздней стадии рака.
- Анализ на кальцитонин (кровь). Высокая концентрация кальцитонина считается маркером медуллярной опухоли. Проводится проба с пентагастрином. Диагноз подтверждается, если концентрация кальцитонина увеличивается спустя 3-5 минут после внутривенного поступления пентагастрина. Результаты интерпретируются в комплексе с данными клинического, физикального и инструментального обследования, поскольку кальцитонин повышается и при неоплазиях другой локализации.
- УЗИ щитовидной железы. Ультразвуковое исследование позволяет выявить многоузловой зоб, установить большую или меньшую вероятность злокачественного образования, провести аспирационную биопсию маленьких узлов. Доброкачественная опухоль обычно гиперэхогенна, хорошо ограничена, однородна, с четким контуром, который часто окружен ободком (гало). Злокачественный узел более чем в половине случаев гипоэхогенный, с неровными контурами, слабо очерченный, солидный, с небольшим количеством жидкостных включений.
- Сцинтиграфия щитовидной железы. Радиоизотопное исследование является дополнительным методом диагностики новообразований, проводимым перед операцией. Объемные злокачественные опухоли чаще отображаются как холодные зоны, не накапливающие препарат. Доброкачественные неоплазии горячие, поглощают изотопы активнее остальной здоровой ткани. Для получения наиболее достоверной информации проводится сравнительный анализ данных сцинтиграфии и гистологического изучения материала.
- Цитологическое, гистологическое исследование. Для забора материала выполняется тонкоигольная аспирационная биопсия. При цитологическом изучении биоптата удается распознать новообразования с фолликулярными структурами – карциномы фолликулярного и папиллярного типа, фолликулярные аденомы, коллоидный зоб. Для окончательного различения злокачественных и доброкачественных уплотнений необходим гистологический анализ операционного материала.
Лечение опухолей ЩЖ
Методы терапии всегда подбираются индивидуально. Схема лечения зависит от характера новообразования (дифференцированности, агрессивности, тенденции к рецидивам), его размеров, наличия метастазов. Усилия врачей – эндокринолога, онколога, хирурга – направлены на удаление неоплазии, предупреждение ее повторного развития. Используются следующие методы:
- Хирургическое лечение. Операция показана пациентам со злокачественными новообразованиями или фолликулярными опухолями любого вида, при сдавливании зобом либо узлом расположенных рядом тканей и органов, при тяжелом сопутствующем тиреотоксикозе. В послеоперационном периоде проводится гормонозаместительная и супрессивная терапия тироксином. Существует несколько вариантов вмешательства:
- Экономная резекция. При доброкачественной одиночной неоплазии, подтвержденной результатами гистологического и цитологического исследования, удалению подлежит узел и прилежащие атрофированные ткани железы. Если образование расположено в перешейке, выполняется его иссечение и резекция части каждой доли железы.
- Радикальная резекция.Субтотальное удаление железы с оставлением небольших боковых участков по двум сторонам от трахеи показано при болезни Грейвса, многоузловых образованиях, гипертрофии тканей. Сохранные участки прикрывают паращитовидные железы и возвратный гортанный нерв.
- Тотальное удаление ЩЖ. Тиреоидэктомия целесообразна при злокачественных опухолях. Иногда при папиллярной, папиллярно-фолликулярной и медуллярной карциноме производится шейная диссекция – удаление метастатически измененных лимфоузлов шеи.
- Терапия радиоактивным йодом. Метод основан на разрушительном воздействии радиоактивного изотопа йода на опухолевые и железистые клетки. Радиойодтерапия показана после оперативного вмешательства для устранения оставшихся опухолевых тканей, метастазов, а также при наличии противопоказаний к операции, особенно если новообразование доброкачественное.
- Лучевая терапия. Применяется при анапластических формах опухолей, лимфоме, метастазах медуллярной карциномы. Используется гамма-излучение, тормозное излучение либо электроны высоких энергий. Лучевое лечение является альтернативой операции, снижает риск рецидивов.
- Химиотерапия. В случае неоперабельного рака, его резистентности к радиоактивному йоду, неэффективности дистанционного лучевого воздействия назначается лекарственное лечение. Схема химиотерапии может включать один препарат или их комбинацию.
Прогноз и профилактика
По сравнению с опухолями других локализаций узлы ЩЖ лучше поддаются терапии, менее опасны для здоровья и жизни больных. Прогноз составляется индивидуально, в подавляющем большинстве случаев он благоприятный. Профилактические меры включают избегание рентгенологических обследований шеи и головы у детей, профилактические обследования лиц с наследственной отягощенностью, отказ от курения и употребления алкоголя, контроль достаточности йода, а при его недостатке – прием йодсодержащих препаратов.
1. Злокачественные опухоли щитовидной железы: учебно-методическое пособие/ / Иванов С.А., Татчихин В.В. - 2008.
3. Метастатические опухоли щитовидной железы/ Пинский С.Б., Дворниченко В.В., Репета О.Р.// Сибирский медицинский журнал. – 2009 - №1.
Рак щитовидной железы
Рак щитовидной железы – злокачественное узловое образование, развивающееся из фолликулярного или парафолликулярного (С-клеток) эпителия щитовидной железы. Различают фолликулярный, папиллярный, медуллярный, анапластический рак и лимфому щитовидной железы, а также ее метастатические поражения. Клинически рак щитовидной железы проявляется затруднением глотания, чувством сдавления и болью в горле, осиплостью, кашлем, похуданием, слабостью и потливостью. Диагностика проводится по данным УЗИ, МРТ и сцинтиграфии щитовидной железы. Однако основным критерием является обнаружение раковых клеток в материале, полученном при тонкоигольной биопсии железы.
Частота распространенности рака щитовидной железы (РЩЖ) составляет около 1,5% от всех злокачественных опухолей прочих локализаций. РЩЖ чаще встречается у женщин после 40-60 лет (в 3,5 раза чаще, чем у мужчин). После Чернобыльской катастрофы частота заболеваемости раком щитовидной железы значительно возросла, особенно среди детей, щитовидная железа которых гораздо чувствительнее к накоплению радиоактивного йода. При отсутствии воздействия радиации уровень заболеваемости тиреоидным раком увеличивается с возрастом.
Особенностями течения РЩЖ является стертость клинической картины, безболезненность пальпируемых узлов, раннее метастазирование в лимфоузлы и другие органы (при некоторых формах рака). Доброкачественные узловые образования щитовидной железы встречаются значительно чаще злокачественных (90%-95% и 5%-10% соответственно), что требует проведения тщательной дифференциальной диагностики.
Причины РЩЖ
Исследования подтверждают, что рак щитовидной железы в 80% случаев развивается на фоне уже имеющегося зоба, и его частота в 10 раз выше в эндемичных по зобу районах. Также развитию онкологии способствует ряд факторов повышенного риска:
- наличие хронических воспалительных процессов в щитовидной железе;
- длительные воспалительные или опухолевые процессы половой сферы и молочных желез;
- наследственная предрасположенность к дисфункции и опухолям желез внутренней секреции;
- общее или местное (области головы и шеи) рентгеновское или ионизирующее облучение, особенно в детском и подростковом возрасте;
- аденома щитовидной железы, расценивающаяся как предраковое заболевание;
- ряд наследственных генетических состояний (семейный полипоз, синдром Гарднера, болезнь Коудена, семейные формы медуллярной карциномы щитовидной железы и др.);
- состояния, связанные с изменением гормонального баланса в женском организме (климакс, беременность, лактация). Чаще в развитии рака щитовидной железы играет роль взаимное сочетание ряда факторов.
Согласно международной классификации опухолевых образований щитовидной железы выделяются: эпителиальные опухоли доброкачественного и злокачественного характера, а также неэпителиальные опухоли. По гистологическим формам выделяют следующие виды рака щитовидной железы: папиллярный (около 60-70%), фолликулярный (15-20%), медуллярный (5%), анапластический (2-3%), смешанный (5-10%), лимфома (2-3%).
В основе классификации РЩЖ по международной системе TNM лежит критерий распространенности опухоли в железе и наличие метастазов в лимфоузлах и отдаленных органах, где:
Т - распространенность рака в щитовидной железе:
- T0 — при операции наличия первичной опухоли в щитовидной железе не обнаружено
- T1 — опухоль в наибольшем диаметре до 2 см, не распространяющаяся за границы щитовидной железы (т.е. не прорастающая в ее капсулу)
- T2 — опухоль >2 см, но
- T3 — опухоль > 4 см в наибольшем диаметре, не распространяющаяся за границы щитовидной железы или опухоль меньшего диаметра, с прорастанием в ее капсулу
- T4 — данная стадия рака щитовидной железы делится на 2 подстадии:
- T4a — опухоль, имеющая любой размер с прорастанием капсулы щитовидной железы, подкожных мягких тканей, гортани, трахеи, пищевода или возвратного гортанного нерва
- T4b — опухоль с прорастанием предпозвоночной фасции, сонной артерии или загрудинных сосудов;
N - наличие или отсутствие регионарных метастазов:
- NX — метастазирование опухоли в шейные лимфоузлы оценить невозможно
- N0 — регионарные метастазы отсутствуют
- N1 — определяются регионарные метастазы (в паратрахеальные, претрахеальные, преларингеальные, боковые шейные, загрудинные лимфоузлы);
М – наличие или отсутствие метастазов в отдаленные органы:
- MX — отдаленное метастазирование опухоли оценить невозможно
- M0 — отдаленные метастазы отсутствуют
- M1 — определяются отдаленные метастазы
Классификация рака щитовидной железы по системе TNM используется для стадирования опухоли и прогнозирования ее лечения. В развитии неоплазии выделяют четыре стадии (от наиболее до наименее благоприятной):
- Стадия I – опухоль расположена локально, капсула щитовидной железы не деформирована, метастазы отсутствуют
- Стадия IIа - единичная опухоль, деформирующая железу или множественные узлы без метастазов и деформации капсулы
- Стадия IIб – наличие опухоли с односторонними метастатическими лимфоузлами
- Стадия III – опухоль, прорастающая капсулу или сдавливающая соседние органы и ткани, а также наличие двустороннего поражения лимфоузлов
- Стадия IV – опухоль с прорастанием в окружающие ткани или органы, а также опухоль с метастазами в ближайшие и (или) отдаленные органы.
Рак щитовидной железы может быть первичным (если опухоль изначально возникает в самой железе) или вторичным (если опухоль прорастает в железу из соседних органов).
Виды рака щитовидной железы
Папиллярный рак щитовидной железы составляет до 70% и более всех случаев злокачественных новообразований щитовидной железы. Микроскопически папиллярные карциномы имеют множественные сосочкообразные выступы, что и определило их название (от лат. «papilla» - сосочек). Опухоль развивается крайне медленно, чаще возникает в одной из долей желез, и лишь у 10-20% пациентов встречается двустороннее поражение. Несмотря на медленный рост папиллярная карцинома щитовидной железы часто метастазирует в шейные лимфоузлы. Прогноз при папиллярном раке щитовидной железы относительно благоприятен: большинство пациентов имеют высокий процент 25-летней выживаемости. Значительно отягощает прогноз метастазирование рака в лимфоузлы и отдаленные органы, возраст пациентов старше 50 и моложе 25 лет, размер опухоли >4 см.
Фолликулярный рак щитовидной железы – второй по частоте возникновения вид злокачественной опухоли щитовидной железы, встречающийся в 5-10% случаев. Развивается из фолликулярных клеток, составляющих нормальную структуру щитовидной железы. Патогенетически возникновение фолликулярного рака щитовидной железы связано с нехваткой йода в пище. В большинстве случаев данный вид рака не распространяется за пределы железы, реже встречаются метастазы в лимфоузлы, кости и легкие. Прогноз по сравнению с папиллярной морфологической формой рака менее благоприятен.
Анапластический рак щитовидной железы – редкая форма злокачественной опухоли, имеющая тенденцию к стремительному росту, поражению структур шеи и распространению в организме с крайне неблагоприятным прогнозом для жизни. Обычно развивается у пожилых пациентов на фоне длительно наблюдаемого узлового зоба. Быстрый рост опухоли с нарушением функций структур средостения (удушьем, затруднением при глотании, дисфонией) и прорастанием близлежащих органов приводит к развитию летального исхода в течение года.
Медуллярный рак щитовидной железы (карцинома) – форма злокачественной опухоли, развивающаяся из парафолликулярных (С-клеток) железы и составляющая около 5% случаев. Еще до выявления первичной опухоли в щитовидной железе может метастазировать в лимфоузлы, печень и легкие. В крови пациента определяются раковоэмбриональный антиген и повышенный кальцитонин, синтезируемые опухолью. Течение медуллярного рака щитовидной железы более агрессивное по сравнению с фолликулярным и папиллярным раком, с ранним развитием метастазов в близлежащих лимфоузлах и распространением на мышцы, трахею, легкие и другие органы.
Лимфома щитовидной железы – опухоль, развивающаяся из лимфоцитов на фоне аутоиммунного тиреоидита либо самостоятельно. Наблюдается быстрое увеличение размеров щитовидной железы с вовлечением лимфоузлов и симптомами сдавления средостения. Лимфома хорошо поддается лечению ионизирующей радиацией.
Метастазы злокачественных опухолей иных локализаций в щитовидную железу встречаются редко. Метатстатическое поражение щитовидной железы наблюдается при меланоме, раке желудка, молочной железы, легких, кишечника, поджелудочной железы, лимфомах.
Симптомы рака щитовидной железы
Обычно жалобы пациентов связаны с появлением узловых образований в области ЩЖ или увеличение шейных лимфоузлов. По мере роста опухоли развиваются симптомы сдавления структур шеи: осиплость голоса, нарушение глотания, одышка, кашель, удушье, боли. У пациентов отмечается потливость, слабость, снижение аппетита, потеря веса.
У детей течение рака щитовидной железы относительно медленное и благоприятное. У молодых пациентов отмечается предрасположенность к лимфогенному метастазированию опухоли, у более старших лиц – к прорастанию окружающих органов шеи. У пожилых пациентов более выражены общие признаки, наблюдается стремительное прогрессирование патологии, преобладание высокозлокачественных форм рака щитовидной железы.
При пальпации щитовидной железы обнаруживаются единичные или множественные, меньшей или большей величины узлы плотной консистенции, спаянные с окружающими тканями; ограниченная подвижность железы, бугристость поверхности; увеличение лимфоузлов. Инструментальная диагностика включает:
- УЗИ щитовидной железы. Выявляется размер и количество узлов в щитовидной железе. Однако по УЗИ доброкачественные образования и рак щитовидной железы трудно различимы, что требует использования дополнительных методов визуализации железы.
- Томографию. С помощью магнитно-резонансной томографии возможна дифференциация рака щитовидной железы от доброкачественного узлового образования. Компьютерная томография щитовидной железы дает возможность уточнить стадию заболевания. Основным методом верификации рака является тонкоигольная биопсия щитовидной железы с последующим гистологическим исследованием биоптата.
- Радионуклидное исследование. Проведение сцинтиграфии щитовидной железы малоинформативно в плане дифференциальной диагностики доброкачественного или злокачественного характера опухоли, однако, позволяет уточнить степень распространенности (стадию) опухолевого процесса. В ходе исследования введенный внутривенно радиоактивный йод накапливается в узлах щитовидной железы и окружающих тканях. Узлы, поглощающие большое количество радиоактивного йода, определяются по сканограммам как «горячие», меньшее – «холодные».
Для пациентов с раком щитовидной железы характерны анемия, ускорение СОЭ, изменение функции щитовидной железы (повышение или снижение). При медуллярной форме рака в крови увеличивается уровень гормона кальцитонина. Повышение уровня белка щитовидной железы тиреоглобулина может свидетельствовать о рецидиве злокачественной опухоли.

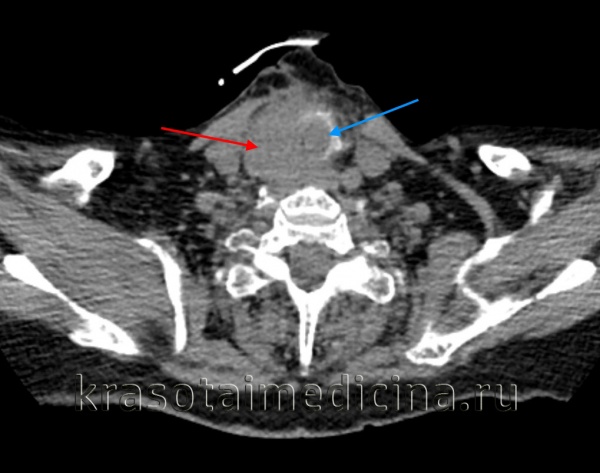
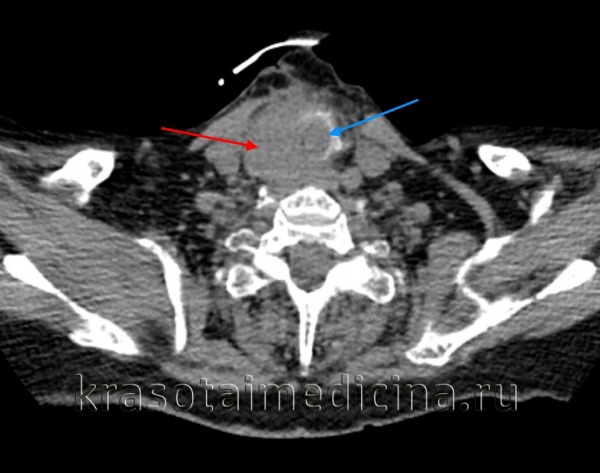
КТ шеи. Инвазивная опухоль щитовидной железы (красная стрелка) с прорастанием в трахею (синяя стрелка).
Лечение рака щитовидной железы
При выборе метода лечения РЩЖ учитывают тип опухоли, стадию и общее состояние пациента. Сегодня эндокринология имеет в своем арсенале несколько эффективных способов борьбы с раком щитовидной железы. Лечение может включать операцию, терапию радиоактивным йодом или гормонами, химиотерапию, облучение. Использование комбинации двух и более методов позволяет достичь высокого процента излечения при раке щитовидной железы.
- Хирургическое лечение. Наиболее радикальным является проведение хирургического удаления щитовидной железы - субтотальной и тотальной тиреоидэктомии. При раке щитовидной железы I-II степени с локализацией опухоли в пределах одной доли ограничиваются ее удалением вместе с перешейком и подозрительными участками другой доли. Расширенная тиреоидэктомия, включающая удаление мышц шеи, иссечение яремной вены, регионарных лимфоузлов и жировой подкожной клетчатки показана при III-IV стадии рака щитовидной железы.
- Радиойодтерапия. В дополнение к операции назначается курс лечения радиоактивным йодом I-131 (от 50 до150 мКи), разрушающим метастазы рака щитовидной железы и остатки тиреоидной ткани после оперативного вмешательства. Терапия радиоактивным йодом наиболее эффективна при метастазах рака щитовидной железы в легкие и может привести к их полному исчезновению.
- Противоопухолевая терапия. Возникновение рецидивов опухоли контролируется исследованием уровня тиреоглобулина в крови. При прогрессирующем метастазировании рака щитовидной железы используется внешнее облучение. Лучевая и химиотерапия используются для паллиативного лечения распространенного опухолевого процесса.
После операции по поводу рака щитовидной железы необходимо проведение периодического повторного обследования для исключения рецидивов и метастазов опухоли, включающее в себя рентгенографию легких, УЗИ щитовидной железы, сцинтиграфию, исследование уровня тиреоглобулина в крови и др. После частичной или тотальной тиреоидэктомии необходим прием тиреоидных гормонов (тироксина) для поддержания концентрации ТТГ в пределах нижней границы нормы и снижения вероятности рецидива рака щитовидной железы.
Прогноз
Прогноз определяется стадией рака щитовидной железы, на которой начато проведение лечения, а также гистологической структурой опухоли. Вероятность излечения рака щитовидной железы при ранней диагностике и умеренной степени злокачественности опухоли достигает 85-90%.
Неудовлетворительный прогноз наблюдается при лимфоме и анапластической форме тиреоидного рака: летальность в течение полугода от начала заболевания близка к абсолютному значению. Высокой степенью злокачественности отличается течение медуллярного рака, который рано метастазирует в отдаленные органы.
Менее агрессивным по прогностическому значению является фолликулярный рак щитовидной железы, наиболее доброкачественное течение имеют папиллярная и смешанные формы. Течение рака щитовидной железы более благоприятно у лиц зрелого возраста, менее – у людей старше 60 и моложе 20 лет.
Профилактика
Широкая профилактика рака щитовидной железы предполагает устранение нехватки йода за счет употребления йодированной соли и морепродуктов, проведение рентгенологического облучения головы и области шеи строго по показаниям. Важной частью профилактики служит своевременное лечение тиреоидной патологии, динамическое наблюдение у эндокринолога пациентов групп риска: имеющих патологию щитовидной железы, проживающих на территории с йододефицитом, подвергшихся облучению, имеющих семейные случаи медуллярного рака щитовидной железы.
Читайте также:
