Эффективность блокад и иммобилизации в лечении тендовагинита предплечья
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
Тендовагинит сопровождается длительным болевым синдромом, который мешает полноценной жизни, занятиям спортом и другими активными видами деятельности. В основе заболевания лежит воспалительный процесс, охватывающий сухожилия, сухожильные влагалища и окружающие ткани.
Классический тендовагинит сустава развивается вследствие продолжительных однотипных движений, свойственных не только спортсменам, но и людям определенных профессий (машинисты, пианисты, швеи и др.). Боль возникает всякий раз после переутомления, длительной нагрузки, и если не обращать на нее внимания, она будет только усиливаться, что приведет к необходимости сложного и дорогостоящего хирургического лечения. Своевременно проведенная противовоспалительная терапия и исключение влияния факторов риска позволяют взять под контроль состояние задолго до перехода болезни в хроническую форму.
Какие суставы поражаются чаще всего
Сухожилие соединяет между собой кости или кости и мышцы. Сверху оно покрыто соединительной тканью, а изнутри — синовиальной оболочкой, выделяющей смазку для лучшего скольжения и движения конечностей. Воспалительный процесс приводит к нарушению этого процесса. Скольжение замедляется, возникает боль.
Чаще всего воспаление поражает сухожилия предплечья, кисти, лучезапястного сустава, голеностопа и стопы. Тендовагинит может быть острым и хроническим. Если при появлении первых признаков болезни человек не проводит эффективное лечение, не борется с воспалением и болью, а после стихания клинических проявлений продолжает нагружать сухожилие, то заболевание начинает часто рецидивировать. Происходит дистрофия сухожильных оболочек, двигательная активность резко падает.
Что провоцирует развитие тендовагинита
К провоцирующим факторам специалисты относят:
- микротравмы сухожилий;
- тяжелую физическую работу, связанную с перегрузкой суставов;
- ушибы при случайном падении на резко согнутую или разогнутую конечность;
- распространение инфекции на сухожилия и их влагалища при остеомиелите, инфекционном артрите, флегмоне;
- токсическое реактивное воспаление сухожилий при ревматическом поражении суставов;
- попадание возбудителей в структуры сустава с током крови при туберкулезе, гонорее или других инфекционных заболеваниях.
Как проявляется тендовагинит
Острый тендовагинит развивается в результате растяжений, ушибов, перегрузки суставов. Пораженная область сильно отекает, появляется боль по ходу сухожилия и в остальной части конечности, возможен легкий хруст при движениях. Болевые ощущения сохраняются на протяжении 1–2 недель и требуют качественного обезболивания.
При хроническом тендовагините боль возникает периодически, усиливается после физических нагрузок. Со временем снижается чувствительность пальцев, конечность утрачивает мышечную силу. Это особенно заметно при поражении сухожилий лучезапястного сустава, при котором больной человек теряет способность совершать тонкие и точные движения руками.
Мотрин® при тендовагините
Мотрин ® представляет собой современный нестероидный противовоспалительный препарат. Его действующее вещество (напроксен) блокирует синтез простагландинов и помогает облегчить боль и бороться с воспалением, в том числе при тендовагините. Одного приема Мотрин® достаточно до 12 часов 1 .
Перед применением ознакомьтесь с инструкцией.

Комплексный подход к лечению тендовагинита
Лечение тендовагинита должно быть комплексным, включающим как симптоматическую, так и этиотропную терапию. Важно установить причины развития болезни, чтобы свести к минимуму действие провоцирующих факторов. В острый период необходимо обеспечить воспаленному сухожилию покой. При необходимости проводят иммобилизацию конечности или сустава, выполняют блокады с использованием глюкокортикостероидных средств. Инфекционная природа тендовагинита требует применения антибактериальной терапии.
Из физиопроцедур показаны водные процедуры, лазерная терапия, УВЧ. Восстановительный период длится несколько недель. На протяжении всего срока реабилитации нагрузки должны быть дозированными. Для профилактики контрактур и других осложнений показана лечебная гимнастика. В запущенной стадии используются хирургические методы лечения.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Эффективность блокад и иммобилизации в лечении тендовагинита предплечья
Эффективность блокад и иммобилизации в лечении тендовагинита предплечья
Мы применяли лечение новокаином (конечно, в сочетании с обязательной, по нашему мнению, иммобилизацией) у 127 больных. Новокаин вводился по методике, указанной Бекетовой, без прибавления пенициллина. Блокада проводилась дважды — в день обращения больного и повторно через 2 дня. В результате не удалось отметить существенной разницы во времени стихания болей у тех больных, которые лечились простой иммобилизацией, и у тех, где иммобилизация была дополнена новокаиновой блокадой. Существенно же то, что значительно раньше проходили отек и крепитация, которые во всех случаях исчезали не позже чем на 4-й дейь лечения.
Этому обстоятельству следует придавать особое значение потому, что отек и крепитация объективно отражают наличие воспаления и напоминают о возможном образовании слипчивого процесса в паратеноне. Борьба же всеми приемлемыми и доступными методами со слипчивым процессом в паратеноне — это борьба с возможными рецидивами паратенонита и исходом его в хронические фибропластические формы заболевания. После 7—8 дней лечения больным предоставлялся профбюлле-тень на 2—4 дня с переводом на легкую работу, после чего они возвращались на постоянную. В течение года ни у одного из них не было рецидивов.
При крепитирующем тендовагините, где патологический процесс, бесспорно, связан с нарушением тонуса мышц, сосудов и проницаемостью капилляров, новокаиновый блок способствует восстановлению нормального состояния сосудистой стенки, прекращению транссудации и быстрейшему рассасыванию отека.
Весьма показательно сравнение результатов лечения крепитирующего тендовагинита, проведенного без новокаиновой блокады и с применением ее. Иммобилизация и в том и в другом случае проводилась одинаково.
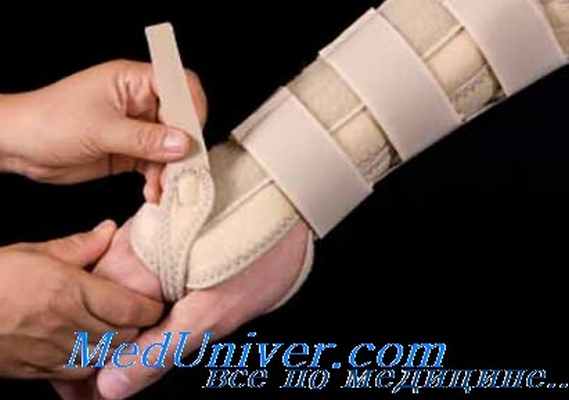
В одной медико-санчасти лечились по поводу крепитирующего тендовагинита 87 больных. Лечение проводилось иммобилизацией, тепловыми процедурами, УВЧ и УФ-облучением.
Новокаиновая блокада больным не применялась. Средний срок нетрудоспособности больного при этом методе лечения равнялся 10,3 дня. Рецидивы заболевания — однократные и двукратные— наблюдались у 16 больных (почти у 20%).
За этот же период времени в другой медико-санчасти лечились 47 больных. Контингент больных одинаковый — токари, слесари, кузнецы и т. д. Лечение всех этих больных проводилось с применением иовокаиновой блокады, которая лишь изредка повторялась. Иммобилизация проводилась так же, как и в первой группе. В результате — средний срок лечения по больничному листу в этой группе равен 8,7 дня, рецидив заболевания отмечен (однократный) у 2 человек.
Эти наблюдения и данные литературы свидетельствуют о том, что сочетание иммобилизации с новокаиновой блокадой и рациональным временным трудоустройством после лечения дают хороший непосредственный результат И, вероятно, будут способствовать уменьшению рецидивов заболевания.
Пенициллин при новокаиновой блокаде не вводился нами сознательно, так как имеются указания на то, что он способствует образованию спаечных процессов. На течение же асептического воспаления он повлиять не может. Там, где имеются опасения за асептику при блокаде, от введения пенициллина не следует отказываться.
Тендовагинит и тендонит
Заболевания суставов с признаками воспаление сухожилий. Причины и симптомы заболевания и тактики лечения в современной медицине.
Тендовагинит
Тендовагинит - воспаление сухожилия и его окружающих оболочек, также известных как синовиальные. Некоторые сухожилия покрыты синовиальными оболочками, но есть сухожилия и непокрытые. Синовиальные оболочки производят небольшое количество маслянистой жидкости, которая выделяется в промежуток между сухожилием и его синовиальной оболочкой. Эта маслянистая жидкость помогает сухожилию двигаться легко и без сопротивления, когда происходит движение кости, к которой прикреплено сухожилие.
Общие признаки тендовагинита - боль, припухлость и болезненность в области сустава. В большинстве случаев, необходимо резко уменьшить движения в воспаленном суставе, чтобы позволит быстрее восстановиться. Нередко, боль длится в течение нескольких дней и исчезает без какого-либо лечения. Но в других случаях, боли и припухлость сохраняются в течение многих месяцев, особенно если лечение не проводилось.
Любое сухожилие в человеческом организме может быть подвержено тендовагиниту, но есть определенные зоны наиболее подверженные такой патологии. Например - рука и запястье, так как они часто используются для совершения однотипных повторяющихся движений.
В то время, как нет никаких фактических доказательств того, что именно может предотвратить возникновение заболевания тендовагинит, тем не менее рекомендуется избегать повторяющихся движений, насколько это возможно. В настоящее время, существуют определенные упражнения для усиления мышц, окружающих поврежденные сухожилия.
Тендонит
Воспаление сухожилия называют тендонитом. Это общий термин, подразумевающий повреждения сухожилия – фиброзной ткани, с помощью которой мышцы прикрепляются к костям. Термин тендонит применяется ко всем сухожилиям в теле. Например «локоть теннисиста» (воспаление в области локтя) пателлярный тендонит (воспаление сухожилия в области колена), ахиллов тендонит (воспаление ахиллового сухожилия) и т.д.
Тендонит может возникнуть у людей различного возраста преимущественно в конечностях, как верхних, так и в нижних. Время необходимое для выздоровления бывает разным и зависит от степени повреждения сухожилия. Воспаление, как правило, затрагивает верхние и нижние конечности, но может иметь место в плече или в пальцах кисти.
Главным образом, тендонит возникает от повторяющихся движений и после физической нагрузки (занятий спортом). Скованность и боль часто бывают интенсивными, особенно в течение и после нагрузки, так как нагрузка увеличивает воспаление в уже поврежденной повторяющимися движениями сухожилии. Стандартное лечение обычно направлено на иммобилизацию, холод на зону воспаления, нередко, без выяснения причин заболевания. Ранее лечение помогает избежать хронизации процесса.
Причины тендонита
Типичный тендонит вызывается в результате избыточной нагрузки на сухожилие повторяющимися движениями с сопротивлением (игра ракеткой, прыжки). Хотя организм старается компенсировать надрывы сухожилий, но регенерация не поспевает за продолжающимися нагрузками. Следовательно, наслоение нагрузок увеличивает травматизацию и усиливает болевые проявления.
С возрастом эластичность сухожилий снижается. Кроме того, сопутствующие заболевания (такие, как диабет ревматический артрит, туберкулез) тоже снижают прочность и эластичность сухожилий.
Tендонит вызывает воспаление сухожилия и может быть связан также с характером работы (работа механиком или слесарем).
Спортсмены более всего подвержены риску появления тендонита, так как повторяющихся движений, при этом виде деятельности, достаточно много.
Бейсболисты часто бросают бейсбольные мячи, что может вызывать повреждения в запястьях и в плече. У игроков гольфа может быть тендонит в суставах пальцев кисти. Баскетболисты, которым приходится часто прыгать, подвержены пателлярному тендониту и ахиллову тендониту. Но не только чрезмерные нагрузки могут быть причиной возникновения тендонита. Главное, наличие большого количества повторяющихся движений. Поэтому тендониты могут возникнуть у художников, музыкантов.
Симптомы тендонита
Признаки тендонита могут появиться сразу или развиваться постепенно. Характерным является наличие боли, которая может быть неинтенсивной, ноющей или жгучей и c иррадиацией в ближайшие мышцы, связки, кости.
Могут появиться и такие симптомы, как скованность, так из-за повреждения нарушается движение. Подчас не сгибается сустав. Также, возможно, появление отечности и болезненности в области поврежденного сухожилия. При движении сустава могут появиться различные звуки.
Симптомы тендонита разные и зависят от сустава, вовлеченного в процесс. Людям с пателлярным тендонитом, нелегко подниматься вверх и вниз по лестнице. Им также нелегко идти на большие расстояния. В то время как у пациентов с теннисным локтем возникают трудности при захвате ручки двери, чтобы открыть, или закрыть дверь, прием пищи также представляет большую трудность, поскольку они не в состоянии удерживать ложку, вилку или чашку должным образом.
Если появляются такие симптомы, как покраснение, отечность, подъем температуры, или деформация в области сустава то рекомендуется немедленно обратиться к врачу. Нередко такие симптомы свидетельствуют о хроническом тендоните. Хронический тендонит - это источник постоянной боли, который мешает нормальному образу жизни (выполнению обычных работ по дому). Консультация врача необходима для того, чтобы избежать необратимых изменений при повреждении сухожилия.
Лечение тендонитов и тендовагинитов
В настоящее время нет однозначной методики лечения тендовагинита или тендонита. Комплекс рекомендуемых мероприятий следующий.
- Покой. Необходимо ограничить движения в конечности с поврежденным сухожилием. Для этого могут быть использованы различные виды ортезов. Например, фиксация кисти ортезом, помогает значительно уменьшить нагрузку на сухожилия.
- Применение холода. Можно обкладывать поврежденный участок пакетом со льдом на 10-15 минут ежедневно. Гораздо лучше эффект от применения криотерапии. Воздействие холодом уменьшает отечность и снижает боль.
- Аналгетики. Нередко назначаются для снятия боли и воспаления (например, ибупрофен). Однако воспаление может быть не основной причиной тендонита или тендовагинита. Тем не менее, аналгетики помогают снизить боль. Кроме того, существуют мази и гели с аналгетиком, которые можно применять местно.
- Антибиотики. Необходимы в случае наличия инфекционного процесса.
- Инъекции стероидов в зону поражения рекомендуются при неэффективности других лечебных мероприятий.
- Физиотерапия. Оказывает хороший эффект, уменьшает воспаление, стимулирует регенерацию.
- Аутогемотерапия. В прошлом, довольно часто использовалась для лечения таких заболеваний (в настоящее время, применяется редко). . Использование фокусированной звуковой волны оказывает хороший эффект за счет стимуляции репаративных процессов.
- Хирургическое лечение применяется редко.
- Лечебная гимнастика. Применяется только после снижения болевых ощущений. Позволяет укрепить мышцы в зоне поврежденного сухожилия.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
Тендовагинит (инфекционный, гнойный, крепитирующий)
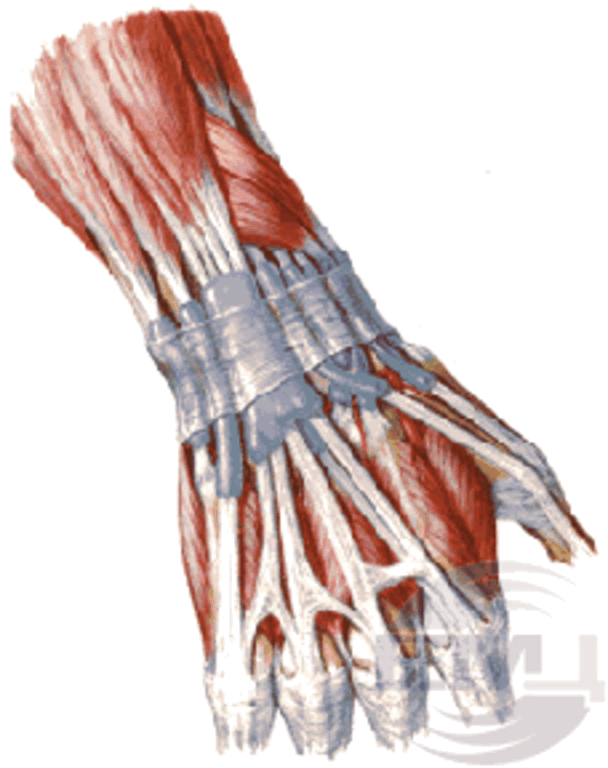
Тендовагинит — это острое или хроническое воспаление сухожильного влагалища. Тендовагинит развивается в области кисти, лучезапястного сустава, предплечья (лучевой и локтевой тенобурсит), стопы, голеностопного сустава и ахиллова сухожилия (ахиллобурсит).
Различают инфекционный тендовагинит и крепитирующий тендовагинит.
Сухожильные влагалища лучезапястного сустава — типичные места появления тендовагинита.
Клиника инфекционного тендовагинита
Инфекционный тендовагинит возникает при попадании в сухожильное влагалище гноеродных микроорганизмов через трещины, ранки или ссадины кожи, а также как осложнение панариция, проходит стадии серозного, серозно-фибринозного и гнойного воспаления.
Инфекционный тендовагинит сопровождается болями по ходу сухожилия, которые усиливаются при движении пальцами или кистью, покраснением и отёком кожи, местным повышением температуры, а в случае развития гнойного тендовагинита повышется температура тела и появляются другие признаки интоксикации.
Сухожильные влагалища голеностопного сустава — типичные места появления тендовагинита.
Лечение инфекционного тендовагинита
В ранних стадиях (серозная) инфекционного тендовагинита проводят:
- физиотерапию
- иммобилизацию
- антибактериальную терапию
При гнойном тендовагините показано хирургическое лечение, так как возможны прорывы гноя наружу с образованием свищей, а также гнойное поражение близлежащих суставов и костей, вовлечение в воспалительный процесс сухожилия мышц с последующим формированием контрактуры (отсутствие возможности сгибания и разгибания в суставе).
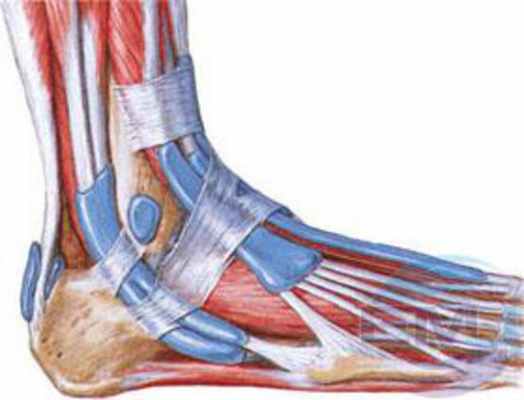
Профилактика инфекционного тендовагинита — своевременное лечение микротравм кисти и стопы, раннее и радикальное лечение панариция.
Клиника крепитирующего тендовагинита
Крепитирующий тендовагинит — это асептическое (т.е. без участия микроорганизмов) воспаление сухожильного влагалища, возникающее на тыльной стороне кисти или предплечья преимущественно как профессиональное заболевание. Крепитирующий тендовагинит формируется у пианистов, доярок, машинисток (при постоянных повторяющихся движениях в течение многих лет) и т. п.
Основные симптомы крепитирующего тендовагинита:
- болезненность в области сухожилия
- крепитация (хруст) в области тыла кисти или предплечья, возникающая при движении пальцев
Лечение крепитирующего тендовагинита
Устранение отёчности, воспаления, болезненности, и восстановление объёма движений в лучезапястном суставе при тендовагините ускоряется при использовании физиотерапии.
Лечение крепитирующего тендовагинита включает в себя:
- иммобилизацию кисти или пальцев
- физиотерапию (ультразвук с гидрокортизоном, магнитолазер)
Устранение отёчности, воспаления, болезненности, и восстановление объёма движений в голеностопном суставе при тендовагините ускоряется при использовании физиотерапии.
При поздно начатом или недостаточном лечении крепитирующего тендовагинита возможны его рецидивы с развитием тугоподвижности сустава или контрактуры пораженного сустава.
Имеются противопоказания. Ознакомьтесь с инструкцией или проконсультируйтесь у специалиста.
Болезнь Де Кервена
В 1895 г. de Quervain (Де Кервен) описал заболевание, известное в настоящее время под несколькими названиями: болезнь де Кервена, стенозирующий тендовагинит, хронический теносиновит, стилоидит, стенозирующий лигаментит дорсальной связки запястья, лигаментит первого фиброзно-костного канала разгибателей 1 (большого) пальца кисти. Но наиболее чаще пользуются, более краткое и общеизвестное название — болезнь де Кервена.
Как было сказано, на страницах нашего сайта, все лигаментиты связаны с теми или иными связками организма человека. Болезнь Де Кервена не исключение. Для понимания возникновения и клинических проявлений заболевания обратимся анатомии.
рис. №1 Тыльная связка запястья
Тыльная связка запястья начинается с внутренней поверхности локтевой кости, у ее дистального конца, и прикрепляется к наружной поверхности лучевой кости на том же уровне. Связка является уплотненным апоневрозом, от внутренней поверхности которого отходят фасциальные перегородки, направленные к дистальным концам лучевой и локтевой костей и проксимальному ряду костей запястья. Эти фасциальные перегородки делят пространство между тыльной поперечной связкой и костями на 6 каналов, через которые изолированно друг от друга проходят сухожилия мышц Рис.№2
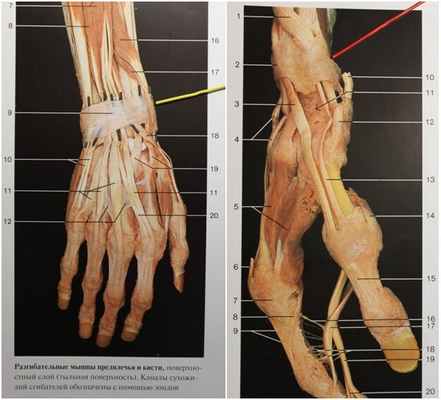
Рис. №2 желтой и красной указкой отмечен 1-й канал, играющий основную роль в формировании болезни Де Кервена. Темными зондами обозначены другие 5 каналов разгибателей
Через I канал тыльной связки запястья проходят сухожилия длинной отводящей мышцы I пальца (m. abductor pollicis longus) и его короткого разгибателя (т. extensor pollicis brevis). Сухожилия длинной отводящей мышцы I пальца и его короткого разгибателя лежат в желобке на дорсо-латеральной поверхности лучевой кости. Эти сухожилия покрыты рыхлой оболочкой, богатой сосудами. Тыльная связка запястья превращает желобок в костно-фиброзный канал. Рисунки №3
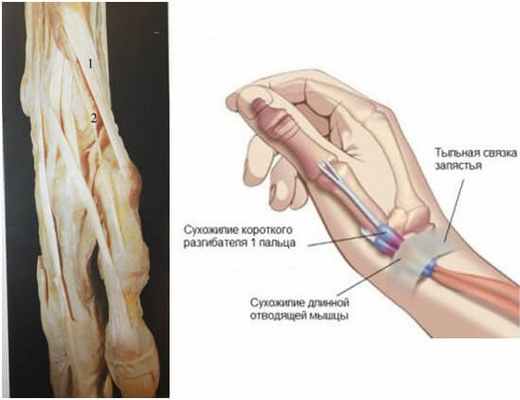
Рис. 3 Цифрами 1- обозначено сухожилие длинной отводящей мышцы I палец (m. abductor pollicis longus) и цифрой 2- короткий разгибатель I пальца (т. extensor pollicis brevis).
И так. Болезнь де Кервена – стенозирующий лигаментит костно-фиброзного канала запястья. При этом виде лигаментита воспаляются сухожилия в первом канале тыльной связки запястья. Из-за этого происходит сужение канала, которое провоцирует развитие болевого синдрома во время скольжения сухожилий. Эта патология намного чаще встречается у женщин, нежели у мужчин.
(Болезнь де Кервена) – возникает в результате воспалительного процесса канала, по которому проходит, сухожилие разгибателя первого пальца кисти. Болезнь проявляется наличием боли и отека в проекции шиловидного отростка лучевой кости рисунок №4 , разгибание первого пальца болезненно, движения ограничены и сопровождаются пощелкиванием.
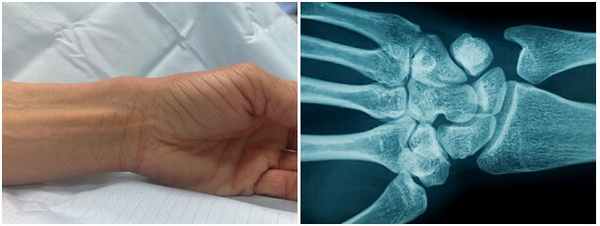
Рис.4 Область шиловидного отростка лучевой кости отмечена стрелками на фото.
Причины Болезни Де Кервена
Точного понимания этиологии, т.е. причины возникновения данной болезни нет. Основной причиной, которая вызывает воспаление, принято считать повышенной нагрузкой на 1 палец:
- в следствие часто повторяющихся движений большого пальца связанных с профессиональной деятельностью пациента.
- появление ребенка и уход за ним, появляется необходимость нагружать кисти рук ( качать, купать малыша и.т.д.)
- длительная не привычная работа ( ручная стирка — сломалась машинка, прополка огорода и.т.д.)
При активности, связанной с постоянными повторяющимися движениями рук, будь то игра в гольф, работа в саду, ношение ребенка на руках, состояние может усугубиться.
Поэтому эта болезнь иногда называется за рубежом «большой палец геймера» или «запястье матери».
Симптомы болезни Де Кервена
- Боль и отек в области лучезапястного сустава ( шиловидного отростка лучевой кости и основания 1го пальца).
- Боль при возникает во время разгибания и отведения большого пальца, а так же при непосредственном давлении на область анатомической табакерки (анатомическое углубление – ямка в зоне лучезапястного сустава у шиловидного отростка лучевой кости)
- Можно услышать скрип в канале при движении1 пальцем, это трения сухожилий о стенки суженного и воспаленного канала.
- Движения первого пальца ограничены.
- Боль в области лучезапястного сустава.
- Боль при движении первым пальцем
- Утрата локтевой девиации кисти, т.е. отведение кисти в локтевую сторону
Диагностика болезни Де Кервена
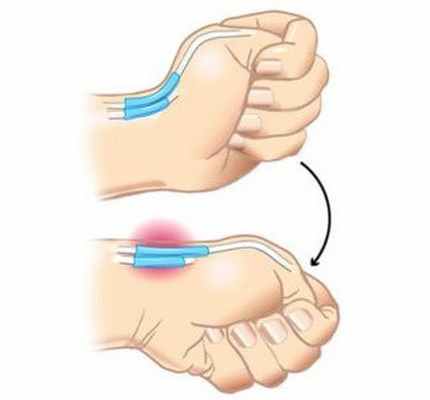
Из не инструментальных тестов, которые используют для диагностики болезни Де Кервена используют тест Финкельштейна (Finkelstein) и тест, который описал Eichhoff.
Суть этих тестов заключается в следующем: врач захватывает большой палец и максимально сгибает его, либо просит пациента сжать кулак, так чтобы первый палец был охвачен трехфаланговыми пальцами и отвести кисть (девиация) в локтевую сторону. Если при этом возникает острая боль в зоне первого канала, шиловидного отростка лучевой кости, в основании первого пальца, то тест считается положительным. Рис.№5
Проверка способности удержать предметы с помощью большого пальца кисти. Больной пытается удержать предмет между большим и указательным пальцем больной и здоровой рукой. При попытке потянуть за удерживаемый предмет, становится видно, что больная рука значительно слабее удерживает предмет. При попытке удержать предмет, изымаемый из больной руки, возникает резкая боль в лучезапястном суставе в области большого пальца.
Инструментальные методы диагностики:
- Рентгенологическое исследование. На начальных этапах заболевания на рентгенограмме обнаруживают утолщение мягких тканей в два раза. При длительном течении заболевания видны признаки изменения кости и надкостницы в лучезапястном суставе в области большого пальца кисти.
- Ультрозвуковое исследование (УЗИ) даст картину анатомического состояния связок и сухожилий задействованных в патологическом процессе заболевания ( толщена сухожилий их истертость, надрывы, так же воспаление оболочек сухожильных влагалищ, синовита)
- Магнитно-резонансная томография информативный , но дорогостоящий метод, поэтому используется в основном для исключения других заболеваний в спорных случаях.
Лечение болезни Де Кервена
Консервативное лечение: эффективно лишь на ранней стадии (не позднее 6-8 недель с момента появления первых признаков заболевания).
В первую очередь исключение физической нагрузки.
Производится иммобилизация — используют гипсовую повязку, накладываемую от кончиков пальцев до средины предплечья или современные ортезы и брейсы ограничивающие движения в 1 пальце и лучезапястном суставе. Рис. №6
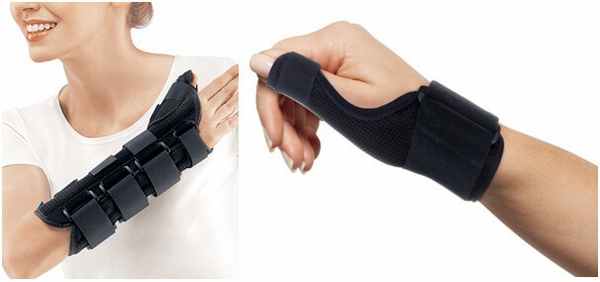
Отказ от физической нагрузки и иммобилизация предотвращают дальнейшую травматизацию и усугубления состояния.
В течение последующих двух-трех недель, на ряду, с фиксацией необходимо проводить адекватную консервативную терапию заболевания.
В основе заболевания лежит воспалительный процесс, поэтому для лечения применяют физиотерапевтические процедуры, лекарственные противовоспалительные средства и новокаиновые блокады.
Нестероидные противовосаплительные препараты НПВП или НПВС уменьшают отек, боль. Но прием их возможен только по назначению врача, после осмотра и обследования.
Так как и любые препараты имеют противопоказания.
Инъекций стероидных противовоспалительных препаратов — блокады: Это на долго снижает признаки воспаления, боль и отек. Препарат вводят непосредственно в место воспаления.
Хирургическое лечение: Применяется, когда консервативные методы лечения болезни де Кервена не помогают и боль мешает пациенту в его повседневной жизни. Во время операции выполняется небольшой доступ к измененной связке 1-го костно фиброзного канала, которая покрывает сухожилия. Верхняя стенка канала иссекается, тем самым достигается декомпрессия (увеличение просвета для скольжения сдавленных сухожилий) сухожилий. Это естественно уменьшает боль и воспаление, так что сухожилия могут свободно двигаться в канале.
Если длительно не лечить синдром, то боль может распространиться в предплечье. Любое движение, требующее участия большого пальца будет вызывать боль, что ведет к снижению трудоспособности.
В запущенной форме заболевания, происходит резкое сужение канала сухожилий разгибателей первого пальца. Воспаление и выраженные боли могут привести к стойкому ограничению, нарушению функции сгибания и разгибания пальца — контрактуре. Трение сухожилий о связки сдавливающего канала может быть причиной нарушения их целостности и разрыву сухожилий.
В случае появления клинических симптомов или просто боли в области кисти и кистевого сустава обратитесь к специалисту. Берегите себя и ваши ручки.
Читайте также:
