Пальпация височно-нижнечелюстного сустава спереди
Добавил пользователь Валентин П. Обновлено: 29.01.2026
Расположение и функции височно-нижнечелюстного сустава
Височно-нижнечелюстной сустав (ВНЧС) считается одним из самых сложных сочленений организма. Его образуют головка нижней челюсти, а также суставная поверхность височной кости. Сочленение удерживается суставной капсулой, связками и мышцами. Височно-нижнечелюстных сустава два, справа и слева. Они движутся одновременно и синхронно. Именно это парное сочленение обеспечивает всё многообразие движений нижней челюсти в трёх плоскостях (вперёд-назад, вверх-вниз, из стороны в сторону). Это обеспечивает выполнение таких сложных функций, как речь, пережёвывание пищи, дыхание.
Если в системе мышц, связок, хрящей и костей ухудшается состояние тканей, нарушается баланс – это приводит к разнообразным дисфункциям ВНЧС: нарушению или ограничению подвижности, истиранию суставных поверхностей и другим патологиям.
Что такое вывих височно-нижнечелюстного сустава
Необычайная подвижность ВНЧС, обеспечивающая всё многообразие движений нижней челюсти, имеет и обратную сторону — эти сочленения подвержены частым подвывихам и вывихам.
При нормальном функционировании сустава головка нижнечелюстной кости выходит из суставной ямки, а затем возвращается назад. Но при определённых условиях это обратное движение может не произойти: головка выдвигается слишком далеко и застревает в таком положении. Чаще всего это происходит из-за ослабления суставных связок, функция которых — удерживать сустав. Как правило, ситуация осложняется тем, что во время вывиха или подвывиха лицевые мышцы охватывает судорога, фиксирующая смещённое положение сустава.
Различают вывих и подвывих ВНЧС. При подвывихе суставная головка лишь немного отклоняется от своего естественного положения, тогда как при вывихе происходит полное смещение и выход из суставной ямки.
Обе патологии бывают односторонние и двусторонние. Это означает, что смещение суставной головки может произойти как с одной стороны (справа или слева), так и одновременно в обоих суставах. Кроме того, в зависимости от направления смещения, выделяют передние, задние и боковые нарушения. Если это происходит впервые, говорят об острой форме заболевания. Существует и хронический вывих ВНЧС, для которого характерны многочисленные рецидивы. Хроническую форму патология приобретает при значительном ослаблении связок сустава, а также при отсутствии зубов, нарушении окклюзии (смыкания) и прочих дефектах.
Наиболее распространёнными являются передние острые двусторонние вывихи. Боковые формы, как правило, сопровождают травмы нижней челюсти, в том числе переломы.
Причины вывиха ВНЧС
Вывих ВНЧС — достаточно частое явление. Как правило, оно вызвано ослаблением суставных связок в сочетании со слишком широким движением нижней челюстью или механическим воздействием на неё, например, во время удара в область подбородка.
Самые распространённые причины острой формы нарушения работы сустава — это широкое открытие рта при стоматологическом лечении, во время зевоты или крика, медицинских манипуляциях на трахее, в частности, при интубации.
Существует ряд факторов, которые могут спровоцировать острое состояние или развитие хронической формы патологии. В первую очередь, это различные нарушения окклюзии (смыкания), прикуса, отсутствие зубов. Подобные дефекты с течением времени приводят к различным дисфункциям ВНЧС, при этом ослабляются связки, удерживающие сустав, а также лицевые мышцы. Нередко пациенты замечают, что вывиху предшествовали симптом «заклинивания» (то есть с трудом открывался рот), а также болевые ощущения и щелчки при жевании [1] .
Симптомы вывиха ВНЧС
Самым характерным признаком вывиха ВНЧС является ограничение подвижности нижней челюсти, вплоть до невозможности закрыть рот. Кроме того, патология обычно сопровождается напряжением лицевой мускулатуры.
При двусторонней передней форме нижняя челюсть смещена вниз, пациент не может её закрыть самостоятельно, движения невозможны. Это состояние сопровождается постоянными болевыми ощущениями, избыточным слюнотечением, невнятной речью. Врач может пальпировать височную область под козелками ушей пациента и обнаружить западение с обеих сторон.
Для одностороннего переднего вывиха характерным симптомом является выраженная асимметрия лица. Нижняя челюсть смещена вниз и в сторону, в направлении здорового сустава. Рот при этом полуоткрыт, речь невнятная, также наблюдается избыточное слюнотечение. Подобные вывихи, как правило, происходят при боковом ударе в область нижней челюсти.
Методы и порядок лечения
Вывихи ВНЧС могут приводить к повреждению суставных головок, болям, ограничениям движения нижней челюсти, затруднениям пережёвывания пищи и другим нарушениям. Так, по данным статистики, у 30 % пациентов синдром болевой дисфункции ВНЧС обусловлен вывихом суставного диска [2] .
При возникновении любых симптомов, указывающих на вывих или подвывих этих суставов после потенциально травматичной ситуации, необходимо незамедлительно обратиться за помощью к хирургу-стоматологу. После уточнения диагноза он определит лечение.
Вправление ВНЧС происходит, как правило, по так называемому методу Гиппократа. Оно проводится под местной анестезией. Пациента усаживают с опорой на затылочную часть головы, и врач мануально (с помощью рук) давит на нижнюю челюсть, как бы вставляя её в привычное положение. Когда суставные головки входят в суставные ямки, раздается характерный щелчок. При этом расслабляется лицевая мускулатура.
Существуют и другие распространённые методы вправления. Среди них методы Попеску, Гершуни и другие. В редких случаях, когда мануальное вправление невозможно, специалист может прибегнуть к хирургическому вмешательству. Операция проводится только под общим наркозом.
После вправления вывиха на нижнюю челюсть накладывается специальная релаксационная шина, которая ограничивает подвижность суставов. Продолжительность такого лечения составляет 2-3 недели [3] . Для устранения болевых ощущений применяются обезболивающие препараты, физиотерапия.
Профилактика вывиха ВНЧС
Для пациентов, склонных к этой патологии, важно соблюдение профилактических мер. Они направлены на устранение гиперподвижности суставов и их разгрузку. Для этого рекомендуется:
ограничение широкого открывания рта (например, пациенту советуют придерживать нижнюю челюсть кулаком снизу при зевании);
щадящий режим питания, в котором исключены чрезмерно твёрдые продукты;
ношение специальных аппаратов и приспособлений, которые обеспечивают восстановление связок ВНЧС: трейнеров, воротников, шин.
При ослаблении связок для профилактики вывихов и дисфункций ВНЧС важно укреплять их с помощью специальных упражнений (миогимнастики), которые доступны каждому.
«Цели миогимнастики — научить больного при открывании рта осуществлять синхронные вращательные и поступательные движения обеих головок, устранить передние движения нижней челюсти в начале открывания рта, боковые смещения нижней челюсти при открывании рта, усилить те жевательные мышцы, функция которых способствует устранению боковых смещений нижней челюсти».
Хватова В. А., д. м. н., профессор, председатель секции «Клиническая гнатология» Стоматологической Ассоциации России [3]
Важную роль в профилактике вывихов и подвывихов ВНЧС играет восстановление целостности зубных рядов и приведение окклюзии к норме. Поэтому, если у пациента имеются нарушения прикуса, отсутствуют зубы, специалист-стоматолог рекомендует протезирование и ортодонтическое лечение для исправления дефектов смыкания зубных рядов.
3.1.1. Опрос, осмотр
Опрос пациента играет большую роль в диагностике. Часто последующее объективное исследование является проверкой уже сложившегося на основании опроса представления о сущности заболевания.
Опрос позволяет изучить жалобы больного, установить время возникновения субъективных ощущений и последовательность их развития, факторы, предшествующие заболеванию. К последним относятся общие заболевания организма, а также местные изменения в полости рта (больной зуб, удаление зубов, изготовление протезов, воспалительные заболевания челюстно-лицевой области и др).
Важно выяснить привычную сторону жевания и на основании этого объяснить клиническую картину заболевания ВЧНС, установить временную динамику развития заболевания, события, предшествующие возникновению суставных симптомов, перенесенные заболевания, характер ранее проведенного лечения и его эффективность.
Боль при заболеваниях ВЧНС возникает и усиливается при движениях нижней челюсти, разговоре, жевании. У больных острым артритом наблюдается тризм. При хроническом артрите ограничены движения нижней челюсти, больные жалуются на «невнятную» речь, что затрудняет профессиональную деятельность. Мышечно-суставные дисфункции характеризуются быстрой утомляемостью и болью в жевательных мышцах, привычкой жевать на одной стороне. На стороне жевания наблюдается боль в мышцах и суставе, а на противоположной — суставной шум.
Затруднения при открывании рта по утрам бывают при хронических артритах, обострившихся артрозах,
мышечно-суставных дисфункциях, бруксизме.
Разнообразны жалобы в тех случаях, когда заболеванию предшествовали ортопедические мероприятия: замена протезов, препарирование большого количества зубов, фиксация коронок, мостовидных протезов. При этом отмечается боль в челюстях и жевательных мышцах, висках, голове (затылок, темя), шее, подчелюстной области, ухе и др. Больные пытаются найти удобное положение при смыкании челюстей и показать его врачу. Так, при чрезмерном препарировании жевательных зубов на обеих сторонах нижней челюсти удобным является положение с небольшим смещением нижней челюсти вперед, а при смещении челюсти назад неприятные ощущения мгновенно возникают вновь.
Часто больные отмечают, что появлению боли в суставе предшествовали неудобство при жевании и суставной шум (шум трения, хруст, чувство неудобства в жевательных мышцах). Если на боковые зубы фиксированы завышающие прикус протезы, могут быть жалобы на невозможность откусывания нитки передними зубами, стук зубов при жевании.
Опрос нередко затруднен из-за неуравновешенности психики больного, концентрации внимания на болезненном состоянии, постоянного ощущения страха, неуверенности, плаксивости или агрессивности, депрессии или «взрывчатости».
Одни авторы считают первичным психическое заболевание, которое вызывает нарушение функции жевательных мышц и толерантности (устойчивости) к окклюзионным нарушениям; по мнению других, психика больного страдает вторично—в результате нарушений окклюзии, заболеваний ВНЧС. Не исключена взаимосвязь воздействия общих (психические заболева-
ния) и местных (изменения зубоче-люстно-лицевой системы) факторов.
При наличии сопутствующих заболеваний необходима консультация соответствующего специалиста (невропатолог, эндокринолог, сто-матоневролог, гастроэнтеролог и
Осмотр нижнего отдела лица при
смыкании челюстей в положении центральной окклюзии, при физиологическом покое нижней челюсти и максимальном открывании рта помогает установить смещение нижней челюсти в вертикальном, трансверсальном и сагиттальном направлениях.
Смещение нижней челюсти в вертикальном направлении выявляется при осмотре лица анфас и в профиль, в трансверсальном направлении — анфас, в сагиттальном — в профиль. Имеется прямая взаимосвязь бокового смещения нижней челюсти и асимметрии лица с дисфункцией ВНЧС. При смещении нижней челюсти в вертикальном направлении определяют высоту нижнего отдела лица при смыкании челюстей в положении центральной окклюзии и физиологическом покое нижней челюсти. В норме окклюзионная высота нижнего отдела лица меньше таковой в физиологическом покое в среднем на 2—3 мм (на величину межокклюзионного промежутка).
Физиологический покой нижней челюсти — это такое положение челюсти, когда жевательные и мимические мышцы расслаблены, голова находится в вертикальном положении, исследуемый смотрит вперед, зубные ряды разомкнуты.
Применение линейки для измерений нижней челюсти в состоянии физиологического покоя искажает показатели, так как сила давления линейки на мягкие ткани различна. Накладывание линейки не позволяет контролировать положение физиологического покоя по состоя-
Рис. З.1. Межокклюзионный промежуток в области премоляров (обозначен стрелками) при физиологическом покое нижней челюсти.
нию углов рта, губ и мимических мышц. Для повышения точности измерения рекомендуется пользоваться штангенциркулем с ценой деления 0,1 мм и заостренными концами, устанавливаемыми между отмеченными на коже точками по обеим сторонам ротовой щели, или измерять расстояние между премо-лярами в физиологическом покое челюсти (рис. 3.1). Кажущееся укорочение нижнего отдела не всегда совпадает с результатами измерений и может быть обусловлено смещением нижней челюсти кзади, вы-ступанием верхней губы, резкой выраженностью носогубных и подбородочных складок.
Необходимо отметить, что высота нижнего отдела лица при физиологическом покое нижней челюсти зависит от тонуса жевательных мышц, который определяется состоянием зубочелюстной системы. При снижении окклюзионной высоты уменьшается и высота нижнего отдела лица в физиологическом покое нижней челюсти [Ramfjord S., Ash M., 1992; Carlsson G., Magnus-son Т., 2000]. Поэтому при определении межальвеолярного расстояния нужно использовать жесткие пластмассовые блоки, накусочные пластинки, прикусные устройства.
При изучении асимметрии лица нужно учитывать следующее:
если в «привычной» окклюзии имеющаяся асимметрия лица «исче зает» при открытом рте, то имеется патология окклюзии;
если при открытом рте асим метрия лица «не исчезает», то име ются морфологические изменения челюстей и ВНЧС (анкилоз, огра ничение подвижности ВНЧС с од ной стороны, укорочение ветви нижней челюсти, новообразования и др.).
Признаки бруксизма: периодическое сокращение и выбухание жевательных мышц вблизи углов нижней челюсти, широкое лицо.
Амплитуда и характер движений нижней челюсти. При максимальном открывании рта расстояние между режущими краями верхних и нижних резцов в норме до 50 мм. Если открывание рта менее 20 мм, то это может иметь неврогенное (при тригеминальной невралгии), миогенное и артрогенное (острый артрит, обострение артроза, болевой синдром дисфункции сустава, фиброзный анкилоз) происхождение. Открывание рта более 50 мм наблюдается при гипермобильности сустава.
Амплитуда боковых и передних движений нижней челюсти в норме около 7 мм.
Для изучения характера открывания рта срединную линию между верхними резцами отмечают на нижних резцах и наблюдают перемещение полученной отметки. В норме это перемещение идет по прямой линии без боковых отклонений. Зигзагообразное смещение нижней челюсти происходит с отклонением движения в ту сторону, где имеется ограничение подвижности сустава (например, при передней дислокации диска с репозицией). При стойком ограничении движения наблюдается постоянное смещение нижней челюсти в сторону до конца открывания рта (фиброзный анкилоз). Отклонение резцовой точки с возвратом в медиаль-
ную плоскость при открывании рта называется девиацией; то же нарушение, но без возврата точки в медиальную плоскость, — дефлексией. При ограничении открывания рта имеет значение ощущение руки врача при попытке увеличить амплитуду открывания рта: если укорочены мышцы, наблюдается «мягкое» ощущение; если укорочена капсула или имеются костные изменения, — «твердое» ощущение; пружинящий характер пассивного открывания рта свидетельствует о дислокации диска кпереди без репозиции.
3.1.2. Пальпация височно-нижнечелюстного сустава и жевательных мышц
Пальпацию ВНЧС проводят через кожу впереди козелка уха или через переднюю стенку наружного слухового прохода при смыкании челюстей в положении центральной окклюзии, а также во время движения нижней челюсти. При этом устанавливают кончики указательных пальцев на переднюю стенку наружных слуховых проходов, определяют выраженность и момент возникновения суставного шума.
Болезненная пальпация ВНЧС перед козелком уха свидетельствует об изменениях в области латерального полюса головки, дистракции ВНЧС или о травме его капсулы при боковом смещении нижней челюсти в ту же сторону. Болезненная пальпация передней стенки наружного слухового прохода обусловлена дистальным смещением суставной головки или травмой билами-нарной зоны, растяжением заднего отдела капсулы сустава. При болезненной пальпации любого отдела ВНЧС необходимо исключить первичную патологию сустава.
Для уточнения локализации патологических изменений в суставе используют мануальную нагрузку на сустав в различных направлени-
ях: вверх, вперед, в стороны. При этом голова пациента должна опираться на подголовник и врач, находясь сзади, должен удерживать ее (рука на лбу). Другой рукой врач создает нагрузку на нижнюю челюсть (экстра- или интраорально). Этот прием позволяет выявить патологию сустава перед началом лечения при отсутствии жалоб и имеет особое значение для ортодонтов.
При пальпации жевательных мышц обнаруживают болезненность, уплотнение, асимметрию активности мышц при сжатии челюстей в положении центральной окклюзии.
Наружную крыловидную мышцу пальпируют экстраорально кпереди от суставной головки, нижнюю ее часть — интраорально, при этом указательный палец направляют по слизистой оболочке вестибулярной поверхности альвеолярного отростка дистально и вверх за верхнечелюстной бугор (рис. 3.2, а).
При пальпации собственно жевательной мышцы пациента просят сжать зубы и обнаруживают переднюю границу ее поверхностного брюшка, лежащего между скуловой дугой и углом челюсти. Большой палец располагают на переднем крае этой мышцы, а четыре остальных — на заднем. Таким образом определяют ширину мышцы. Указательным пальцем другой руки пальпируют мышцу со стороны полости рта, находят болезненные участки, сравнивая их с аналогичными участками противоположной стороны (рис. 3.2, б).
При пальпации внутренней крыловидной мышцы одна рука врача лежит на собственно жевательной мышце, указательный палец другой руки помещают на слизистую оболочку полости рта против центра собственно жевательной мышцы. Опуская палец к углу нижней челюсти, обнаруживают место прикрепления внутренней крыловидной
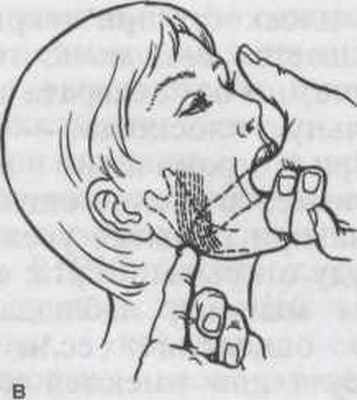
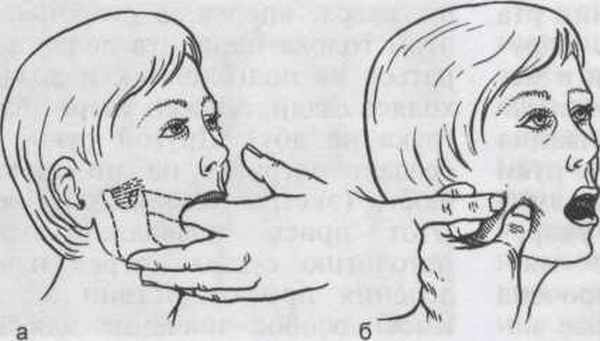
Рис. 3.2. Пальпация наружной крыловидной (а), собственно жевательной (б) и внутренней крыловидной (в) мышц.
мышцы. Можно пальпировать мышцу через кожу кнутри от угла нижней челюсти. При этом голова исследуемого должна быть опущена и повернута в сторону обследования (рис. 3.2, в).
Височную мышцу пальпируют экстра- и интраорально (сухожилие мышцы). Переднюю часть височной мышцы (поднимает нижнюю челюсть) пальпируют в области виска и угла глаза, среднюю часть (поднимает и смещает нижнюю челюсть назад) — над ухом, заднюю часть (смещает нижнюю челюсть назад) — над ухом и за ухом. Для пальпации сухожилия мышцы указательный палец при полуоткрытом рте помещают в конец верхней вестибулярной переходной складки за верхними молярами.
Грудино-ключично-сосцевидную мышцу (переднюю головку) пальпируют на всем протяжении от сосцевидного отростка до внутреннего края ключицы при повороте головы в противоположную сторону.
Двубрюшную мышцу (заднее брюшко) пальпируют между ветвью нижней челюсти и грудино-клю-чично-сосцевидной мышцей, ее переднее брюшко — сбоку от срединной линии дна полости рта.
Мышцы дна полости рта исследуют между указательным (внутри-орально) и большим (экстраораль-но) пальцами. Дно полости рта мо-
жет быть мягким (физиологический тонус) и твердым (патологический тонус). Все мышцы пальпируют до лечения, в период уменьшения жалоб и после лечения для оценки его эффективности.
При подозрении на шейный остеохондроз пальпируют шейный отдел позвоночника. При этом правую руку кладут на теменную область головы и наклоняют ее вперед, а левой пальпируют позвоночник между большим и указательным пальцами скользящими движениями.
Точки Балле расположены в местах выхода ветвей тройничного нерва из костных каналов под кожу: надглазничная (первая ветвь), подглазничная (вторая ветвь) и подбородочная (третья ветвь). Наличие болевых точек Балле, приступообразный характер болей в течение 1 — 2 мин, «курковые» зоны на коже и слизистой оболочке полости рта наблюдаются при невралгии тройничного нерва.
Для дифференциальной диагностики пальпируют три сосудистые болевые точки лица: височную, челюстную и точку Гринштейна. Височная точка соответствует поверхностной височной артерии, пальпируется на 2—3 см выше и кпереди козелка уха. Точка Гринштейна находится у внутренневерхнего угла глазницы — начало лобной артерии
(конечной ветви глазничной артерии из системы внутренней сонной артерии). Челюстная сосудистая точка расположена у края горизонтальной ветви нижней челюсти, примерно у ее середины; здесь наружная челюстная артерия переходит на лицо, идет вверх к внутреннему углу глаза.
Пальпация височно-нижнечелюстного сустава спереди
Пальпация височно-нижнечелюстного сустава спереди
Для облегчения пальпации в переднем отделе шеи пациент должен лежать на спине. Голову следует поддерживать. Убедитесь, что шея пациента находится в нейтральном положении и расслаблена.
а) Костные структуры:
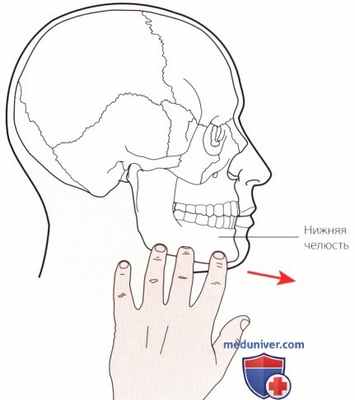
Рисунок 1. Пальпация нижней челюсти.
1. Нижняя челюсть. Расположите свои пальцы вдоль всего края нижней челюсти и начните пальпацию медиальнее и ниже ушей, затем сместите их вниз к углу нижней челюсти, а затем кверху и в медиальном направлении. Пальпируйте обе стороны одновременно (рис. 1).
2. Зубы. Надев перчатки, можно осмотреть зубы пациента. Оцените стабильность зубов, тип прикуса и любые признаки его нарушения.
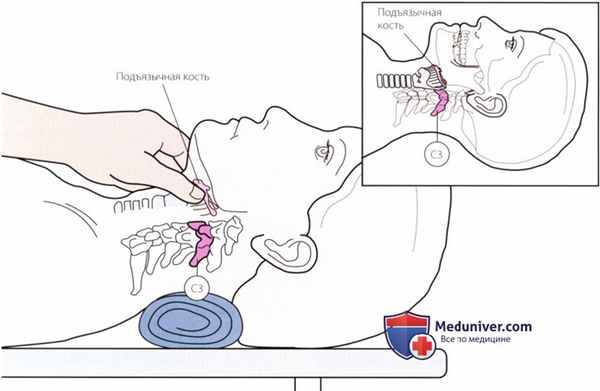
Рисунок 2. Пальпация подъязычной кости.
3. Подъязычная кость. См. рис. 2.
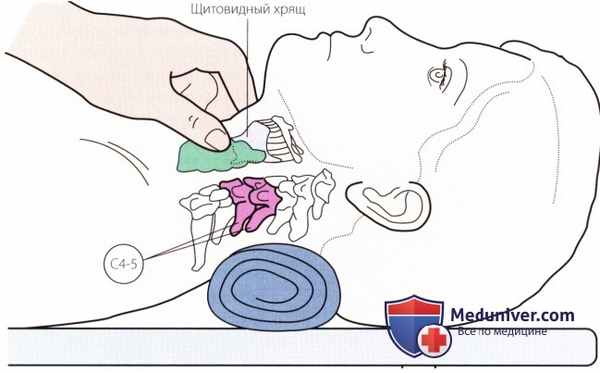
Рисунок 3. Пальпация щитовидного хряща и щитовидной железы.
4. Щитовидная железа. См. рис. 3.
5. Шейный отдел позвоночника. Для ознакомления с полным описанием пальпации всех костных выступов и мягкотканных структур, пожалуйста, обратитесь к отдельной статье на сайте.
б) Мягкотканные структуры:
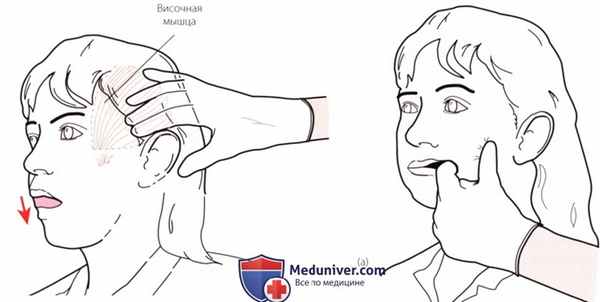
Рисунок 4 Пальпация височной мышцы.
1. Височные мышцы. Пропальпируйте череп сразу выше височной ямки. Попросите пациента закрыть рот, чтобы ощутить сокращение мышцы. Спазм мышцы может вызывать головную боль (рис. 4).
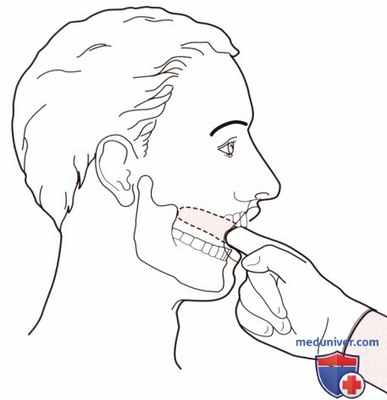
Рисунок 5. Пальпация крыловидных мышц.
2. Латеральная и медиальная крыловидные мышцы. Наденьте перчатки и поместите мизинец или указательный палец своей руки между щекой и верхней десной пациента. Продвигайте палец за большой коренной зуб до тех пор, пока не достигнете шейки нижней челюсти. Попросите пациента разжать челюсти, и Вы почувствуете уплотнение мышцы, однако не сможете различить ее латеральную и медиальную порции (Iglarsh и Snyder-Mackler, 1994). Спазм мышцы может явиться причиной боли в ухе и/или дискомфорта во время приема пищи (рис. 5).
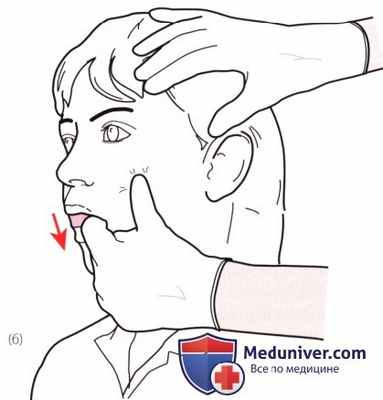
Рисунок 6. Пальпация жевательной мышцы.
3. Жевательная мышца. Наденьте перчатки и введите указательный палец в рот пациента, продвигая его по внутренней поверхности щеки приблизительно до половины расстояния между скуловой дутой и нижней челюстью, при этом одновременно пальпируйте ткани щеки снаружи большим пальцем. Попросите пациента закрыть рот, чтобы ощутить сокращение мышцы (рис. 6).
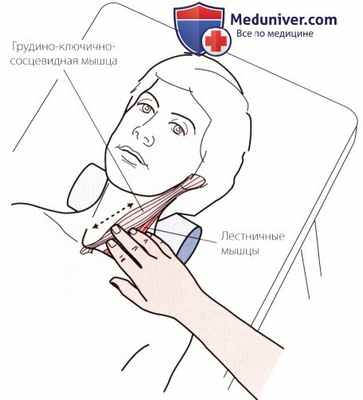
Рисунок 7. Пальпация грудино-ключично-сосцевидной мышцы и лестничных мышц.
4. Грудино-ключично-сосцевидная мышца. См. рис. 7.
5. Лестничные мышцы. См. рис. 7.
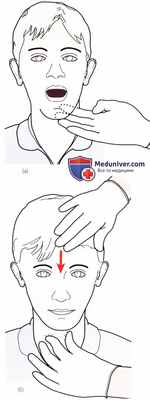
Рисунок 8. Пальпация надподъязычной мышцы и под-подязычной мышц.
6. Надподъязычная мышца. Надподъязычную мышцу можно пропальпировать снаружи под подбородком, за дугой нижней челюсти (Rocabado и Iglarsh, 1991). Подподъязычную мышцу можно пропальпировать возле латерального края щитовидного хряща. Сокращение мышцы можно почувствовать, если в начальный момент сгибания в шейном отделе позвоночника создать мягкое сопротивление этому движению (Rocabado и Iglarsh, 1991). Спазмированная надподъязычная мышца может приподнять подъязычную кость и затруднить глотание. Боль может ощущаться во рту возле места прикрепления мышц (рис. 8).
Пальпация височно-нижнечелюстного сустава и жевательных мышц
Пальпацию ВНЧС проводят через кожу впереди козелка уха или через переднюю стенку наружного слухового прохода при смыкании челюстей в положении центральной окклюзии, а также во время движения нижней челюсти. При этом устанавливают кончики указательных пальцев на переднюю стенку наружных слуховых проходов, определяют выраженность и момент возникновения суставного шума.
Болезненная пальпация ВНЧС перед козелком уха свидетельствует об изменениях в области латерального полюса головки, дистракции ВНЧС или о травме его капсулы при боковом смещении нижней челюсти в ту же сторону. Болезненная пальпация передней стенки наружного слухового прохода обусловлена дистальным смещением суставной головки или травмой биламинарной зоны, растяжением заднего отдела капсулы сустава. При болезненной пальпации любого отдела ВНЧС необходимо исключить первичную патологию сустава.
Для уточнения локализации патологических изменений в суставе используют мануальную нагрузку на сустав в различных направлениях: вверх, вперед, в стороны. При этом голова пациента должна опираться на подголовник и врач, находясь сзади, должен удерживать ее (рука на лбу). Другой рукой врач создает нагрузку на нижнюю челюсть (экстра- или интраорально). Этот прием позволяет выявить патологию сустава перед началом лечения при отсутствии жалоб и имеет особое значение для ортодонтов.
При пальпации жевательных мышц обнаруживают болезненность, уплотнение, асимметрию активности мышц при сжатии челюстей в положении центральной окклюзии.
Наружную крыловидную мышцу пальпируют экстраорально кпереди от суставной головки, нижнюю ее часть — интраорально, при этом указательный палец направляют по слизистой оболочке вестибулярной поверхности альвеолярного отростка дистально и вверх за верхнечелюстной бугор (рис. 3.2, а).
При пальпации собственно жевательной мышцы пациента просят сжать зубы и обнаруживают переднюю границу ее поверхностного брюшка, лежащего между скуловой дугой и углом челюсти. Большой палец располагают на переднем крае этой мышцы, а четыре остальных — на заднем. Таким образом определяют ширину мышцы. Указательным пальцем другой руки пальпируют мышцу со стороны полости рта, находят болезненные участки, сравнивая их с аналогичными участками противоположной стороны (рис. 3.2, б).
При пальпации внутренней крыловидной мышцы одна рука врача лежит на собственно жевательной мышце, указательный палец другой руки помещают на слизистую оболочку полости рта против центра собственно жевательной мышцы. Опуская палец к углу нижней челюсти, обнаруживают место прикрепления внутренней крыловидной мышцы.
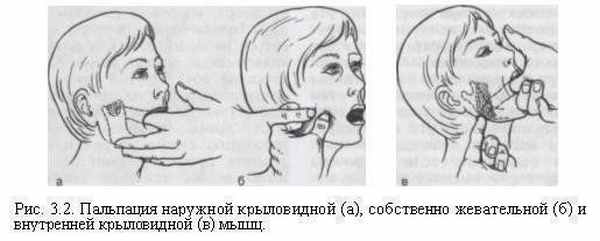
Можно пальпировать мышцу через кожу кнутри от угла нижней челюсти. При этом голова исследуемого должна быть опущена и повернута в сторону обследования (рис. 3.2, в).
Височную мышцу пальпируют экстра- и интраорально (сухожилие мышцы). Переднюю часть височной мышцы (поднимает нижнюю челюсть) пальпируют в области виска и угла глаза, среднюю часть (поднимает и смещает нижнюю челюсть назад) — над ухом, заднюю часть (смещает нижнюю челюсть назад) — над ухом и за ухом. Для пальпации сухожилия мышцы указательный палец при полуоткрытом рте помещают в конец верхней вестибулярной переходной складки за верхними молярами.
Грудино-ключично-сосцевидную мышцу (переднюю головку) пальпируют на всем протяжении от сосцевидного отростка до внутреннего края ключицы при повороте головы в противоположную сторону.
Двубрюшную мышцу (заднее брюшко) пальпируют между ветвью нижней челюсти и грудино-ключично-сосцевидной мышцей, ее переднее брюшко — сбоку от срединной линии дна полости рта.
Мышцы дна полости рта исследуют между указательным (внутриорально) и большим (экстраорально) пальцами. Дно полости рта может быть мягким (физиологический тонус) и твердым (патологический тонус). Все мышцы пальпируют до лечения, в период уменьшения жалоб и после лечения для оценки его эффективности.
При подозрении на шейный остеохондроз пальпируют шейный отдел позвоночника. При этом правую руку кладут на теменную область головы и наклоняют ее вперед, а левой пальпируют позвоночник между большим и указательным пальцами скользящими движениями.
Точки Балле расположены в местах выхода ветвей тройничного нерва из костных каналов под кожу: надглазничная (первая ветвь), подглазничная (вторая ветвь) и подбородочная (третья ветвь). Наличие болевых точек Балле, приступообразный характер болей в течение 1 — 2 мин, «курковые» зоны на коже и слизистой оболочке полости рта наблюдаются при невралгии тройничного нерва.
Для дифференциальной диагностики пальпируют три сосудистые болевые точки лица: височную, челюстную и точку Гринштейна. Височная точка соответствует поверхностной височной артерии, пальпируется на 2—3 см выше и кпереди козелка уха. Точка Гринштейна находится у внутренневерхнего угла глазницы — начало лобной артерии
(конечной ветви глазничной артерии из системы внутренней сонной артерии). Челюстная сосудистая точка расположена у края горизонтальной ветви нижней челюсти, примерно у ее середины; здесь наружная челюстная артерия переходит на лицо, идет вверх к внутреннему углу глаза.
Болезни височно-нижнечелюстного сустава
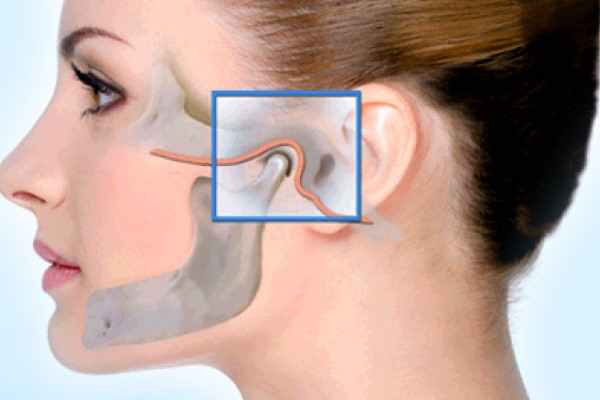
Височно-нижнечелюстной сустав (ВНЧС) – это сустав, который расположен спереди от уха и соединяет нижнюю челюсть с основанием черепа. Его основная функция – обеспечивать движения нижней челюсти.
ВНЧС – это один из важнейших суставов нашего организма, без него мы не смогли бы ни разговаривать, ни принимать пищу. Именно поэтому важно на ранней стадии выявить заболевания ВНЧС.
Заболевания ВНЧС распространены - по разным данным ими страдают от 70% до 92% населения, люди разного пола и возраста. Чаще всего из заболеваний ВНЧС встречается мышечно-суставная дисфункция ВНЧС.
Основные признаки мышечно-суставной дисфункции ВНЧС:
- Болевой синдром. В зависимости от стадии заболевания возможно ощущение боли в области жевательных мышц при приеме пищи, долгом говорении, а в сложных случаях даже постоянной мышечной боли.
- Хруст, щелчки в области ВНЧС. Важно понимать, что в норме движения в суставе должно быть бесшумным, а любые щелчки и похрустывания в области сустава говорят о том, что хрящевая ткань сустава травмируется.
- Несимметричное, неравномерное открывание рта. В норме при открывании рта нижняя челюсть должна двигаться равномерно вниз, без боковых смещений. Если происходит смещение нижней челюсти в сторону при открывании рта или ее S-образное движение стоит обратиться к врачу.
- Ограничение открывания рта. В норме рот должен открываться на 40-45 мм, это расстояние примерно равно ширине трех пальцев. При дисфункции ВНЧС открывание рта ограничивается до 20 мм и менее при максимальном открывании рта.
- Прочие симптомы. Так же при дисфункции ВНЧС может быть заклинивание челюсти, скрежет зубами (бруксизм), головокружение, головная боль.
В начале заболевания симптомы дисфункции могут быть выражены незначительно, но без лечения болезнь будет прогрессировать.
Опасно! При длительно сохраняющейся дисфункции может развиваться остеоартроз ВНЧС.
Диагностика заболеваний ВНЧС:
Для правильной диагностики заболеваний сустава необходимо обратиться к врачу. Врач проведет необходимую диагностику: пальпацию жевательных мышц и ВНЧС, аускультацию сустава, оценит ограничение открывания рта, определит согласованность и симметричность работы правого и левого ВНЧС и жевательных мышц. При необходимости назначит дополнительные обследования и консультации смежных специалистов.
Лечение заболеваний ВНЧС:
Лечение назначается в зависимости от результатов обследования. При лечения сустава используется:
- медикаментозная терапия
- физиотерапия
- миогимнастика (мышечная гимнастика)
- сплинт-терапия
Сплин-терапия – один из наиболее эффективных методов лечения мышечно-суставной дисфункции ВНЧС. Пациенту изготавливается индивидуальная капа, которая помогает расслабить жевательную мускулатуру, установить сустав в правильное положение, тем самым устранить причину мышечно-суставной дисфункции ВНЧС.
Читайте также:

