ЭхоКГ при врожденной аномалии Эбштейна
Добавил пользователь Валентин П. Обновлено: 27.01.2026
ГБОУ ВПО «Российский национальный исследовательский медицинский университет им Н.И. Пирогова» Минздрава РФ; ГАУЗ «Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины» Департамента здравоохранения Москвы
Россия
д.м.н., проф. кафедры госпитальной педиатрии № 1 педиатрического факультета; ст. научн. сотр.
ГАУЗ «Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины» Департамента здравоохранения Москвы
Россия
врач функциональной диагностики
ГАУЗ «Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины» Департамента здравоохранения Москвы
Россия
д.м.н., зав. отделением функциональной диагностики
ГАУЗ «Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины» Департамента здравоохранения Москвы
Россия
д.м.н., проф., зав. филиалом №1 (клиника спортивной медицины)
ГБОУ ВПО «Российский национальный исследовательский медицинский университет им Н.И. Пирогова» Минздрава РФ; ГБУЗ «Детская городская клиническая больница им. З.А. Башляевой» Департамента здравоохранения Москва
Россия
д.м.н., проф. кафедры госпитальной педиатрии № 1 педиатрического факультета;
зав. кардиологическим отделением
ГАУЗ «Московский научно-практический центр медицинской реабилитации, восстановительной и спортивной медицины» Департамента здравоохранения Москвы
Россия
врач функциональной диагностики
Список литературы
2. Maron B.J., Zipes D.P. Eligibility Recommendations for Competitive Athletes With Cardiovascular Abnormalities. 36th Bethesda Conference. J Am Coll Cardiol 2005; 45: 8: 1313–1375.
3. Pelliccia A., Fagard R., Bjornstad H.H. et al. Recommendations for competitive sports participation in athletes with cardiovascular disease. A consensus document from the Study Group of Sports Cardiology of the Working Group of Cardiac Rehabilitation and Exercise Physiology and the Working Group of Myocardial and Pericardial Diseases of the European Society of Cardiology. European Heart J 2005; 26: 1422–1445.
4. Национальные рекомендации по допуску спортсменов с отклонениями со стороны сердечно-сосудистой системы к тренировочно-соревновательному процессу. Объединенная рабочая группа по подготовке рекомендаций Всероссийского научного общества кардиологов (ВНОК), Российской ассоциации по спортивной медицине и реабилитации больных и инвалидов (РАСМИРБИ), Российского общества холтеровского мониторирования и неинвазивной электрофизиологии (РОХМИНЭ), Ас- социации детских кардиологов России. Рациональная Фармакотерапия в Кардиологии 2011; 7: приложение № 6: 2–60. (National recommendations about the admission of athletes with deviations from cardiovascular system to training competitively process. Joint working group on preparation of recommendations of the All-Russian Scientific Organization of Cardiologists (ARSOC), Russian association on sports medicine and rehabilitation of patients and disabled people (RASMIRBI), Russian Society of Holterovsky Monitoring and Noninvasive Electrophysiology (RSHMNE), Association of children’s cardiologists of Russia. Rational Pharmacotherapy in Cardiology 2011; 7: appendix No. 6: 2–60.)
5. Макарова Г.А., Мирошникова Ю.В., Дидур М.Д. и др. Медицинские противопоказания к учебно-тренировочному процессу и участию в спортивных соревнованиях. Метод. рекоменд. М, 2014; 105. (Makarova G. A., Miroshnikova Yu.V., Didur M. D. et al. Medical contraindications to educational training process and participation in sports competitions. Method. recomend., M, 2014; 105.)
6. Lang R.M., Bierig M., Devereux R.B. et al. Рекомендации по количественной оценке структуры и функции камер сердца. Росс кардиол журн 2012; 95: 3: Приложение 1: 1–28. (Lang R.M., Bierig M., Devereux R.B. et al. Recommendations about a quantitative assessment of structure and function of cameras of heart. Ross Kardiol Zhurn 2012; 95: 3: Suppl 1: 1–28.)
7. Pettersen M.D., Du W., Skeens M.E., Humes R.A. Regression equations for calculation of z scores of cardiac structures in a large cohort of healthy infants, children, and adolescents: an echocardiographic study. J Am Soc Echocardiography 2008; 2: 922–934.
8. Warren A.E., Boyd M.L., O’Connell C., Dodds L. Dilatation of the ascending aorta in paediatric patients with bicuspid aortic valve: frequency, rate of progression and risk factors. Heart 2006; 92: 1496–1500.
9. Pelliccia A., Di Paolo F.M., Corrado D. et al. Evidence for efficacy of the Italian national pre-participation screening programme for identification of hypertrophic cardiomyopathy in competitive athletes. Eur Heart J 2006; 27: 2196 –2200.
10. Corrado D., Basso C., Pavei A. et al. Trends in sudden cardiovascular death in young competitive athletes after implementation of a preparticipation screening program. JAMA 2006; 296: 1593–1601.
11. Lawless C.E., Olshansk B., Washington R.L. et al. Sports and exercise cardiology in the United States. Cardiovascular specialists as members of the Athlete Healthcare Team. J Am Coll Card 2014; 63: 15: 1461–1472.
12. Silbiger J.J. Left ventricular false tendons: anatomic, echocardiographic, and pathophysiologic insights. J Am Soc Echocardiogr 2013; 26: 582–588.
13. Abouezzeddine O., Suleiman M., Buescher T. et al. Relevance of endocavitary structures in ablation procedures for ventricular tachycardia. J Cardiovasc Electrophysiol 2010; 21: 245–254.
14. Weidenbener E.J., Krauss M.D., Waller B.F. Incorporation of screening echocardiography in the preparticipation exam. Clinical J Sport Medicine 1995; 5: 2: 86–89.
15. Rizzello V., Lombardo A., Colizzi C., Pennestrì F. Entrapment of a floating thrombus in the right atrium by persistent Chiari’s network: A barrier to massive pulmonary embolism. Intern J Cardiology 2009; 132: e40–e41.
16. Barthelmess A., Harten M., Mein G. et al. The incidence and associated abnormalities of atrial septal aneurysms – A review of 106,418 Echocardiograms. Heart, Lung and Circulation 2012; 21: S143–S316.
17. Ozcelik N., Atalay S., Tutar E., Ekici F. Prevalence of interatrial septal aneurysm in newborns and their natural course. Pediatr Cardiol 2006; 27: 343–346.
18. Di Tullio M.R., Sacco R.L., Sciacca R.R. et al. Patent foramen ovale and the risk of ischemic stroke in a multiethnic population. J Am Coll Cardiol 2007; 49: 797–802.
19. Faggiano P., Frattini S., Piovesana P. et al. Low cerebrovascular event rate in subjects with patent foramen ovale and different clinical presentations. Results from a prospective nonrandomized study on a population including patients with and without patent foramen ovale closure. Intern J Cardiol 2012; 156: 47–52.
20. Hagen P.T., Scholz D.G., Edwards W.D. Incidence and size of patent foramen ovale during the first 10 decades of life: an autopsy study of 965 normal hearts. Mayo Clin Proc 1984; 59: 17–20.
21. Cockerham J.T., Martin T.C., Gutierrez F.R. et al. Spontaneous closure of secundum atrial septal defect in infants and young children. Am J Cardiol 1983; 52: 1267–1271.
22. Шарыкин А.С., Яшина М.А., Шилыковская Е.В. Клиническое наблюдение увеличения диаметра открытого овального окна в подростковом возрасте. Росс вестн перинатол и педиатр 2013; 1: 40–43. (Sharykin A.S., Yashina M. A., Shilykovskaya E.V. Clinical supervision of increase in diameter of an open oval window at teenage age. Ros vestn perinatal i pediatr 2013; 1: 40–43.)
23. De Mozzi P., Longo U.G., Galanti G., Maffull N. Bicuspid aortic valve: a literature review and its impact on sport activity. British Medical Bulletin 2008; 85: 63–85.
24. Шарыкин А.С. Пролапс митрального клапана – изменения в критериях диагностики и варианты течения заболевания. Consilium medicum (Педиатрия) 2013; 2: 43–48. (Sharykin A.S. Prolaps of the mitral valve – changes in criteria of diagnostics and options of a course of a disease. Consilium medicum (Pediatriya) 2013; 2: 43–48.)
25. Hepnera A.D., Morrella H., Greavesa S. et al. Prevalence of mitral valvar prolapse in young athletes. Cardiology in the Young 2008; 18: 402-404.
26. Avierinos J.-F., Gersh B.J., Melton J. III et al. Natural history of asymptomatic mitral valve prolapse in the community. Circulation 2002; 106: 1355–1361.
27. Шарыкин А.С., Попова Н.Е., Бадтиева В.А. и др. Пролапс митрального клапана у юных спортсменов. Росс вестн перинатол и педиатр 2014; 59: 6: 40–45. (Sharykin A.S., Popova N.E., Badtiyeva V.A., et al. A prolapse of the mitral valve at young athletes. Ros vestn perinatol i pediatr 2014; 59: 6: 40–45.)
28. Wand O., Prokupetz A., Grossman A., Assa A. Natural history of mitral valve prolapse in military aircrew. Cardiology 2011; 118: 1: 50–54.
29. Singh. J.P., Evans J.C., Levy D. et al. Prevalence and clinical determinants of valvular regurgitation. Cardiology 1992; 81: 365–370.
30. Malhotra R., Saunders C., Eagle J. et al. Screening elite athletes with congenital echo: feasibility and findings in our first year. JACC 2012; 59: 13: Suppl: E1930.
ЭхоКГ при врожденной аномалии Эбштейна
В норме крепление септальных створок митрального и трикуспидального клапана на одном уровне, при аномалии Эбштейна эта дистанция увеличена до 1,4-3,2 см, трикуспидальное отверстие (фиброзное кольцо) сохраняется в нормальной позиции. Смещенные створки трикуспидального клапана в правый желудочек делят его на две части: атриализированную (порция правого желудочка между фиброзным кольцом и смещенными створками) и собственно полость правого желудочка. Порок сочетается со вторичным ДМПП или открытым овальным окном (рис.112).
Аномалия Эбштейна
(схема).
Аномалия Эбштейна.
Открытое овальное
окно.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Замедленное закрытие трикуспидального клапана (свыше 0,03 с).
- Увеличение экскурсии передней створки трикуспидального клапана.
- Одновременная визуализация двух атриовентрикулярных клапанов.
- Пологий EF наклон передней створки трикуспидального клапана.
- Задержка закрытия трикуспидального клапана.
Двухмерная ЭхоКГ:
- Смещение септальной створки в полость правого желудочка в проекции 4-камер с верхушки (более 20 мм у взрослых и 15 мм у детей) (рис.113).
- Наличие атриализированной порции правого желудочка (дистанция между смещенным клапаном и трикуспидальным кольцом).
- Дилатация правого атриовентрикулярного отверстия.
- Визуализация открытого овального окна или ДМПП (наблюдается в 85% случаев).
Допплер-ЭхоКГ:
- Выявляет недостаточность трикуспидального клапана.
- Оценка величины легочной гипертензии.
- Определение сопутствующих аномалий (ДМПП, открытое овальное окно).
Атрезия трикуспидального клапана
При этом пороке структуры трикуспидального клапана не визуализируются. Поскольку нет коммуникации между правым предсердием и правым желудочком,всегда существует дефект межпредсердной перегородки и обычно дефект межжелудочковой перегородки. Другие аномалии часто сопутствующие атрезии трикуспидального клапана: транспозиция магистральных сосудов и стеноз легочной артерии.
Выделяют три типа порока в зависимости от положения магистральных сосудов, величины ДМЖП и наличия стеноза легочной артерии (J.Keith, M. Paul).
I тип - с нормальным положением магистральных сосудов:
- А. с атрезией легочной артерии (сочетается с ОАП),
- Б. со стенозом (гипоплазией) легочной артерии и небольшим ДМЖП,
- В. со стенозом (гипоплазией) легочной артерии и большим ДМЖП.
II тип - с D-транспозицией магистральных сосудов:
- А. с атрезией легочной артерии (сочетается с ОАП),
- Б. со стенозом легочной артерии,
- В. с широкой легочной артерией (обычно сочетается со стенозом или коарктацией аорты),
III тип - с L-транспозицией магистральных сосудов (с подлегочным или подаортальным стенозом).
Наиболее характерное сочетание: умеренный стеноз легочной артерии, нормально расположенные магистральные сосуды, небольшой дефект межжелудочковой перегородки.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Маленький правый желудочек.
- Увеличение левого желудочка и левого предсердия.
- Объемная перегрузка левого желудочка.
- Невозможность визуализации структур трикуспидального клапана.
Двухмерная ЭхоКГ:
- Плотные эхосигналы на уровне трикуспидального кольца без визуализации створок.
- Большой дефект межпредсердной перегородки.
- Маленький правый желудочек соединяется с левым через дефект межжелудочковой перегородки.
- Гипоплазия выходного тракта правого желудочка.
- Выявляет сопутствующие аномалии магистральных сосудов.
Допплер-ЭхоКГ:
Тетрада Фалло
Порок включает 4 компонента:
- стеноз легочной артерии
- дефект межжелудочковой перегородки
- декстрапозиция аорты
- гипертрофия правого желудочка.
Наиболее важны 2 компонента этого порока: стеноз легочной артерии и дефект межжелудочковой перегородки. Стеноз легочной артерии может быть инфундибулярным, на уровне клапана, легочного ствола или в субинфундибулярной зоне. Наиболее характерно сочетание клапанного и инфундибулярного стенозов. Декстрапозиция аорты может быть в различной степени выраженности. Дефект межжелудочковой перегородки конотрункальный. Гипертрофия правого желудочка вторична и возникает в результате обструкции выходного тракта. Правосторонняя дуга аорты наблюдается в 20-30 % (рис.114).
Тетрада Фалло:
дефект межжелудочковой
перегородки. Клапанный
и инфундибулярный
стеноз легочной артерии.
Гипертрофия правого
желудочка.
Дефект межпредсердной
перегородки (схема).
Тетрада Фалло:
аорта "верхом" над
межжелудочковой
перегородкой.
Большой дефект
перегородки.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Отсутствие переднего продолжения.
- Дилатация аорты.
- Декстрапозиция аорты (расположение передней стенки аорты и межжелудочковой перегородки на разной глубине).
- Гипертрофия передней стенки правого желудочка.
- Гипертрофия межжелудочковой перегородки.
- Уменьшение диаметра легочной артерии.
- Уменьшение левого предсердия.
Двухмерная ЭхоКГ:
- Непосредственная визуализация дефекта межжелудочковой перегородки, смещения аорты и ее дилатации в парастернальной проекции длинной оси (рис.115).
- Непосредственная визуализация стеноза легочной артерии, места его локализации и степени выраженности.
Допплер-ЭхоКГ:
- Турбулентный поток через дефект межжелудочковой перегородки.
- Турбулентный поток в стволе легочной артерии более 1,1 м/с.
Дифференциальный диагноз:
- Общий артериальный ствол.
- Атрезия легочной артерии с дефектом межжелудочковой перегородки.
Атрезия легочной артерии с дефектом межжелудочковой перегородки
Порок включает 5 компонентов (рис.117):
- атрезию легочного ствола;
- окклюзию выводного отдела правого желудочка;
- большой ДМЖП;
- декстрапозицию корня аорты;
- какой-либо источник коллатерального кровоснабжения легких (ОАП, аортолегочные коллатеральные артерии).
Атрезия легочной
артерии.
Дефект
межжелудочковой
перегородки.
Открытый
артериальный проток.
Данный вариант порока нередко определяется как крайняя форма тетрады Фалло.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Отсутствие переднего продолжения.
- Перерыв эхосигнала от межжелудочковой перегородки при М-сканировании от верхушки к основанию сердца.
- Дилатация аорты.
- Декстрапозиция аорты.
- Невозможность визуализации клапана легочной артерии.
- Гипертрофия межжелудочковой перегородки.
- Гипертрофия передней стенки правого желудочка.
- Нормальный или уменьшенный (в 40%) размер левого желудочка.
Двухмерная ЭхоКГ:
- Непосредственная визуализация большого ДМЖП обычно в подаортальной зоне.
- Невозможность визуализации ствола легочной артерии или резкая его гипоплазия.
- Декстрапозиция аорты.
- Выявление сопутствующих врожденных аномалий (ОАП, ДМПП, аномальный дренаж легочных вен).
Допплер-ЭхоКГ:
- Турбулентный поток через дефект межжелудочковой перегородки с определением градиента давления в правом желудочке.
- Выявление сопутствующих врожденных аномалий.
Дифференциальный диагноз:
- Общий артериальный ствол.
- Тетрада Фалло.
Атрезия легочной артерии с интактной межжелудочковой перегородкой
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Дилатация аорты.
- Дилатация левого желудочка и левого предсердия.
- Уменьшение выходного отдела правого желудочка.
- Усиление эхосигнала от эндокарда правого желудочка.
- Невозможность визуализации клапана легочной артерии.
- Дилатация правого предсердия (особенно при сопутствующей недостаточности трикуспидального клапана).
- Гипертрофия межжелудочковой перегородки.
- Уменьшение экскурсии трикуспидального клапана.
Двухмерная ЭхоКГ:
- Гипоплазия правого желудочка.
- Гипоплазия правого атриовентрикулярного отверстия.
- Гипоплазия или атрезия легочной артерии, створки клапана легочной артерии не визуализируются.
- Дефект межпредсердной перегородки.
- Открытый артериальный проток.
Допплер-ЭхоКГ:
- Определение градиента между правым и левым предсердием.
- Выявление открытого артериального протока.
Дифференциальный диагноз:
- Атрезия легочной артерии с ДМЖП.
- Синдром гипоплазии правого желудочка.
Общий артериальный ствол
При этом пороке от основания сердца отходит один сосуд, который обеспечивает системное, коронарное и легочное кровоснабжение.
Существует 4 типа порока (классификация K. Collett, J Edwards):
1 тип - легочные артерии отходят от задней или латеральной стенки трункуса коротким общим стволом (рис.118),
2 тип - легочные артерии отходят от задней стенки трункуса раздельно,
3 тип - легочные артерии отходят от латеральных стенок трункуса раздельно, гипоплазированы,
4 тип - нет пульмональных артерий, легочная циркуляция осуществляется через бронхиальные артерии.
Общий артериальный
ствол 1 тип.
Дефект
межжелудочковой
перегородки.
Дефект межпред-
сердной перегородки.
Левосторонняя дуга
аорты.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Широкий магистральный сосуд, диаметр которого обычно больше 4 см (отличительный признак от тетрады Фалло).
- Отсутствие переднего продолжения.
- Отсутствие заднего продолжения (при преимущественном отхождении трункуса от правого желудочка, при отхождении от левого желудочка - заднее продолжение сохранено).
- Перерыв сигнала от межжелудочковой перегородки (дефект МЖП).
- Недостаточность клапана трункуса (см недостаточность аортального клапана).
- Дилатация левого предсердия.
- Невозможность визуализации второго (легочного) полулунного клапана.
- Диастолическое трепетание передней створки митрального клапана (при недостаточности клапана трункуса).
Двухмерная ЭхоКГ:
- В поперечном сечении на уровне магистральных сосудов виден один большой магистральный сосуд.
- Визуализация дефекта межжелудочковой перегородки в продольном сечении.
- Визуализация места отхождения легочных артерий от трункуса из надгрудинного доступа.
Допплер-ЭхоКГ:
- Определение величины регургитантного потока при недостаточности клапана трункуса.
- Турбулентный поток крови через дефект межжелудочковой перегородки с определением градиента и правожелудочкового давления.
Дифференциальный диагноз:
- Тетрада Фалло.
- Транспозиция магистральных сосудов.
Транспозия магистральных сосудов
При транспозиции аорта находится справа и спереди от легочной артерии (D-транспозиция) или спереди и слева (L-транспозиция и сообщается с правым желудочком; легочная артерия находится слева и сзади и сообщается с левым желудочком. Связь между легочной и системной циркуляцией осуществляется через ДМЖП, ДМПП, ОАП или большие бронхиальные артерии (рис.119).
Транспозиция
магистральных
сосудов (схема).
Транспозиция
магистральных
сосудов в двухмерном
режиме.
Транспозиция
магистральных
сосудов в одномерном
режиме.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Одновременная запись двух полулунных клапанов,при этом клапан легочной артерии имеет более короткий период изгнания.
- Дилатация правого желудочка.
- Гипертрофия правого желудочка.
- Увеличение экскурсии передней створки трикуспидального клапана.
Двухмерная эхоКГ:
- Идентификация спереди и справа (D-транспозиция) или спереди и слева (L-транспозиция) аорты и сзади легочной артерии. Эти сосуды лежат один под другим. Легочная артерия лежит кзади и можно видеть ее бифуркацию.
- В продольном сечении видна параллельная ориентация выводных трактов обоих желудочков и обоих магистральных сосудов, при этом легочная артерия не огибает аорту.
- Легочная артерия отходит от левого желудочка и формирует митрально-полулунное продолжение.
- Аорта отходит от правого желудочка.
- Выявление сопутствующих внутрисердечных аномалий: большой дефект межжелудочковой перегородки, открытый артериальный проток, общий атриовентрикулярный канал, стеноз или атрезия легочной артерии, гипоплазия (атрезия) атриовентрикулярного клапана.
Допплер-ЭхоКГ:
- Турбулентный поток крови через дефект межжелудочковой перегородки.
- Оценка степени легочного кровотока (ТМС с усиленным легочным кровотоком, ТМС с ослабленным легочным кровотоком).
- Выявление сопутствующих врожденных аномалий.
Корригированная транспозиция магистральных сосудов
Порок характеризуется предсердно-желудочковой и желудочково-артериальной дискордантностью, при этом кровоток имеет физиологическое направление (рис.122).
Корригированная транс-
позиция магистральных
сосудов: Инверсия
желудочков, Транспози-
ция магистральных сосу-
дов, Интактная межжелу-
дочковая перегородка,
Левосторонняя дуга
аорты (схема).
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Задний магистральный сосуд (легочная артерия) переходит в переднюю створку правостороннего (митрального) клапана.
- Передняя створка заднего (трикуспидального) клапана продолжается в передний магистральный сосуд (аорту) и имеет большую экскурсию.
- Одновременная визуализация двух атриовентрикулярных клапанов.
- Парадоксальное движение межжелудочковой перегородки (в 60% случаев).
Корригированная
транспозиция
магистральных
сосудов:
Левосторонний
клапан - трикуспи-
дальный.
Двухмерная ЭхоКГ:
- Передний магистральный сосуд (аорта) отходит от передней стенки расположенного слева желудочка и не продолжается в атриовентрикулярный клапан.
- Оба магистральных сосуда идут параллельно, не перекрещиваются.
- Правый желудочек определяется слева, содержит трикуспидальный клапан (рис.123).
- Левый желудочек находится справа и содержит митральный клапан.
- Выявление сопутствующих аномалий: ДМЖП (в 70%), стеноз легочной артерии, недостаточность артериального (трикуспидального) клапана.
Допплер-ЭхоКГ:
- Оценка функции артериального (трикуспидального) клапана.
- Выявление сопутствующих врожденных аномалий.
Двойное отхождение магистральных сосудов от правого желудочка
При этом пороке легочная артерия и аорта сообщаются с правым желудочком, ДМЖП обеспечивает выход из левого желудочка. Классифицируют порок в зависимости от положения межжелудочкового дефекта и наличия или отсутствия легочного стеноза (рис.124).
I тип ДОС с подаортальным ДМЖП
- А. без стеноза легочной артерии
- Б. со стенозом легочной артерии
II тип ДОС с подлегочным ДМЖП
- А. без стеноза легочной артерии (аномалия Тауссиг-Бинга)
- Б. со стенозом легочной артерии.
Двойное отхождение
магистральных
сосудов от правого
желудочка, дефект
межжелудочковой
перегородки.
ЭхоКГ критерии
Одномерная ЭхоКГ:
- Отсутствие переднего продолжения.
- Отсутствие заднего продолжения.
- Перерыв эхосигнала от межжелудочковой перегородки.
- Гипертрофия правого желудочка.
- Уменьшение полости левого желудочка.
Двухмерная эхоКГ:
- Визуализация двух параллельных магистральных сосудов, отходящих от правого желудочка (задним сосудом является легочная артерия).
- Определение локализации ДМЖП: подаортальный, подлегочный, под обоими магистральными сосудами, отдаленный от магистральных сосудов.
- Подтверждение наличия или отсутствия стеноза легочной артерии.
Допплер-ЭхоКГ:
- Определение систолического градиента между левым и правым желудочком.
- Определение систолического градиента между аортой и правым желудочком.
- Определение систолического градиента между легочной артерией и правым желудочком.
Двойное отхождение магистральных сосудов от левого желудочка
При этом пороке аорта и легочная артерия располагаются бок о бок, полностью отходят от левого желудочка, ДМЖП является выпускником правого желудочка.
Аномалия Эбштейна
Этот порок встречается редко, но может быть очень опасным. У него множество клинических масок. Суть его заключается в том, что трехстворчатый клапан по каким-то причинам смещен в полость правого желудочка, т.е. расположен не на своем месте (между правым предсердием и правым желудочком), а значительно ниже по току крови. При этом полость правого предсердия оказывается гораздо больше нормальной, а правого желудочка — меньше нормальной. Часть предсердия, в которое теперь входит участок желудочка, называют «атриализованной» частью желудочка, и она может достигать значительных размеров за счет уменьшенной полости самого желудочка. Створки самого клапана также ненормальны: они смещены, неправильно развиты, как и весь мышечный и хордальный аппарат, приводящий их в движение. Сопутствующим, и, в сущности, жизнеспасающим пороком является дефект в межпредсердной перегородке, через который происходит сброс «справа налево» из-за постоянного переполнения растянутой камеры огромного правого предсердия.
Дети с аномалией Эбштейна рождаются с цианозом, который через 2-3 месяца может уменьшиться, т.к. сопротивление сосудов легких, высокое в периоде новорожденности, снижается. Но, если дефект в перегородке небольшой, то состояние половины детей становится в этот период критическим, и они могут погибнуть от нарастающей сердечной недостаточности и осложнений цианоза уже в первые недели жизни. При таком течении необходимо экстренно расширить дефект баллоном, т.е. сделать процедуру Рашкинда. Это на первых порах увеличит объем сброса «справа налево» и облегчит работу правым отделам сердца. Но, если явления будут нарастать, то это может быть показанием к ранней коррекции, хотя и не очень желательной из-за небольших размеров сердца.
Однако, большинству детей этого не потребуется. Их состояние будет разным, как и степень цианоза и признаков сердечной недостаточности. Степень смещения клапанного кольца, состояние створок клапана, величина «атриализованной» части желудочка, ставшей теперь частью правого предсердия, очень индивидуальны. Нередко больные при незначительных анатомических изменениях в сердце (умеренное смещение клапана, не выраженная недостаточность, сохранная функция правого желудочка) живут 10–15 лет и, кроме синюшного цвета кожи и слизистых их может ничего не беспокоить. Однако, одними из самых частых нарушений, сопутствующих, как правило, аномалии Эбштейна, являются различные нарушения ритма сердца. Это закономерно, т.к. узлы и пути проводящей системы находятся именно в правых отделах сердца и обязательно затрагиваются как самим пороком, так и его последствиями (стенка правого предсердия, которая проводит электрический импульс при каждом сердечном сокращении, растягивается). Несмотря на вполне удовлетворительное состояние части больных, они обязательно должны постоянно наблюдаться у кардиолога, и хирургическое лечение рано или поздно — необходимо .
Выбор времени операции целиком зависит от состояния ребенка. Но при «благоприятном» течении этого порока вполне возможно отложить операцию до подросткового возраста, естественно, если нет угрожающих жизни осложнений.
Дело в том, что операция будет направлена на полное исправление порока, т.е. она является радикальной. Производят ее на открытом сердце, в условиях искусственного кровообращения. Лишний участок предсердия устраняется путем ушивания, а трехстворчатый клапан с помощью швов приподнимается и укрепляется в позиции, близкой к нормальной. Если это невозможно, то его иссекают и заменяют искусственным протезом. Попутно устраняются участки, которые могут быть источниками нарушения ритма. Иными словами, хирурги пытаются либо сделать пластику клапана, т.е. восстановить целостность створок и обойтись без искусственных материалов в полости сердца, либо вшить протез. Конечно, первое — предпочтительнее, но и протезирование, хотя и имеет недостатки, является надежным и хорошо отработанным методом. К сожалению, часто вопрос о выборе — пластика или протезирование — окончательно решить можно только на операционном столе. Перед операцией вам должны точно объяснить все возможные варианты и рассказать о том, что ожидает ребенка после нее.
Понятно, что, если речь идет о протезировании клапана, то его лучше делать позже, когда размеры сердца достаточны, чтобы можно было поставить протез, рассчитанный на максимально длительный срок. Ведь, по мере роста ребенка, растет, увеличиваясь в размерах, и его сердце, и в какой-то момент жизни отверстие, где находится протез клапана, окажется относительно узким — стенотичным.
Протезы клапанов
Скажем несколько слов о том, что из себя представляют протезы клапанов. Протез – это искусственный клапан, который выполняет функцию естественного. Представьте себе металлическое, или гибкое пластиковое, кольцо, обтянутое подушкой из синтетического материала (через нее будут накладываться швы — без этого пришить протез нельзя). Сам клапан, находящийся внутри кольца и осуществляющий механизм закрытия и открытия «шлюза», бывает разным. Он может быть сделан из биологического материала (как правило, клапана свиньи, который по размерам и форме вполне соответствует клапану человека). Его делают также из ткани сердечной сорочки человека, выкраивая из него полулуния створок и пришивая к основанию кольца. Изготовление клапанов — это отдельная отрасль медицины, их делают вручную, в лабораториях, а потом обрабатывают и хранят в особых условиях. У такого готового клапана три створки, и он очень похож на естественный полулунный клапан аорты или легочного ствола. Механический клапан целиком состоит из титанового сплава, имеет две подвижные створки и представляет удивительное совершенство современной технологии в медицине. Такие клапаны разработаны давно, но постоянно улучшаются как в конструкции, так и в составе. Они так же промышленно выпускаются и применяются в кардиохирургии уже не одно десятилетие.
Выбор клапана — биологический или механический — заключается в том, что при первом ребенку не надо в течение всей жизни регулярно принимать лекарства, «разжижающие» кровь и предотвращающие образование сгустков на клапане, а при втором это абсолютно необходимо. С другой стороны, механический клапан, может функционировать дольше — годы и десятилетия — без замены, если правильно соблюдать режим и прием лекарств. Обо всем этом вам должны подробно рассказать, но в конечном счете, ваше мнение о выборе того или иного вида протеза, не может быть определяющим.
Результаты операций в целом хорошие как непосредственные, так и отдаленные, и их нужно ожидать у 90 процентов оперированных больных.
Если у вас выявлены данные симптомы и признаки необходимо провести тщательное исследование сердца. Если состояние пациента ухудшается, отмечается увеличение сердца, а также различные осложнения, необходимо проводить хирургическое лечение. Терапия включает в себя терапевтическое и хирургическое лечение.
Аномалия Эбштейна: симптомы
Зачастую пациенты с данным пороком могут не испытывать дискомфорта и неприятных ощущений долгое время. Даже пациенты с резко измененным клапаном могут иметь лишь незначительные проявления порока. Симптомы и признаки развиваются длительно и включаются в себя:
- Одышка;
- Повышенная утомляемость, преимущественно при физической нагрузке;
- Отеки нижних конечностей;
- Различные нарушения ритма;
- Изменение окраски кожи и губ.
Обычно у новорожденных с аномалией Эбштейна признаки изменения цвета кожи появляются раньше, чем признаки сердечной недостаточности. Появление вышеуказанных симптомов в столь раннем возрасте указывает на тяжелое поражение и требует безотлагательного лечения.
У детей более старшего возраста определяются признаки сердечной недостаточности: повышенная утомляемость, одышка, возникающая преимущественно во время физической активности (игры), также ребенок может указать на чувство тяжести в области сердца. Также вы можете отметить наличие цианоза каймы губ и кончика пальцев.
Сердце человека состоит из четырех камер: две верхние камеры — предсердия (левое и правое), две нижние — желудочки, стенки желудочков толстые и мощные, так как они должны выполнять работу по выбросу крови ко всем органам и системам человека. Между предсердиями и желудочками находятся клапаны, своеобразные двери, которые плотно смыкаются и открываются только в одну сторону, обеспечивая принцип одностороннего движения крови в организме. При аномалии Эбштейна происходит смещение трикуспидального клапана в сторону правого желудочка, в результате чего объем желудочка уменьшается, а правое предсердие становится большим. К тому же сам клапан недоразвит и нарушается как функционирование левого желудочка, так и предсердия, так как кровь из желудочка снова возвращается в правое предсердие, вызывая его перегрузку, также возникает и перегрузка желудочка. Изменения, которые претерпевает клапан различны, и степень поражения может варьировать от незначительной до резкой деформации и значительного его смещения. При данной патологии, как мы уже говорили, происходит перегрузка правого предсердия и желудочка, что, в конечном счете, ведет к развитию правожелудочковой сердечной недостаточности.
Причины, которые ведут к образовании. Врожденных пороков, пока остаются неясными, но известно, что и генетический и внешние факторы играют немаловажную роль. В очень редких случаях было выявлено, что если мать во время беременности принимала препараты лития или болела рядом инфекционных заболевания, то ребенок рождался с аномалией Эбштейна.
Сопутствующие дефекты
При аномалии Эбштейна возможно наличие других врожденных пороков сердца:
Дефект межпредсердной перегородки
Более 50% с аномалией Эбштена имеют дефект в межпредсердной перегородке. В связи с наличием этого дефекта венозная, бедная кислородом кровь, смешивается с оксигенированной кровью левого предсердия. В связи с этим в системный кровоток попадает менее обогащенная кислородом кровь, что, несомненно, ухудшает состояние пациента. Также при наличии ДМПП увеличивается риск образования тромбов, которые с током венозной крови могут попасть через дефект в артериальное русло и привести к инсульту. При оперативном вмешательстве по поводу аномалии Эбштейна, если хирург обнаружит дефект межпредсердной перегородки, он обязательно устранит его.
Нарушения ритма
В нашем сердце в правом предсердии располагается определенная группа клеток, которая способна индуцировать импульсы, которые по определенному пути распространяются по миокарду , обеспечивая синхронную работу всех камер сердца. При аномалии Эбштейна может быть несколько дополнительных путей распространения импульса, что в свою очередь вызывает нарушения ритма, так называемые тахиаритмии, которые значительно ухудшают состояние человека, а в ряде случаев могут привести к потере сознания при высокой частоте сердечного ритма. Также в связи с перегрузкой правого предсердия возникает его расширение, что является благоприятной средой для формирования трепетания предсердий.
Когда необходимо обратиться к врачу
Если вы заметили, что ребенок быстро устает, у него одышка, когда он не только играет, но и просто спокойно сидит, окружающие отмечают цианоз губ и пальцев — вам необходимо обратиться к педиатру, который направит вашего ребенка на консультацию к специалисту по врожденным порокам сердца .
Диагностика
Если у вас нет каких-либо внешних признаков врожденного порока сердца, то заподозрить какое-либо нарушение врач может, услышав шум при аускультации сердца. Однако, наличие шума, не всегда указывает на органическое поражение сердца. Это может быть и функциональный шум. Тем не менее, если врач подозревает наличие у вас или у вашего ребенка врожденного порока сердца – вам необходимо пройти специальное инструментальное исследование для уточнения диагноза.
Рентгенография органов грудной клетки
рентгенография органов грудной клетки может выявить увеличение размеров сердца, что может указывать на наличие, в частности, аномалии Эбштейна.
Эхокардиография
Это исследование позволяет четко визуализировать структуры сердца. При помощи ультразвукового датчика врач проводит исследование предсердия, желудочков и клапанов между ними, крупных сосудов и их клапанного аппарата. Благодаря этому методу врач с высокой точность поставить диагноз аномалии Эбштейна, а также измерит все необходимые параметры (как размеры, так и функциональные характеристики сердца).
Электрокардиография
Позволяет определить наличие сопутствующих нарушений ритма, а также определить, если у вас дополнительные пути проведения, которые вызывают тахиаритмию.
Холтеровское мониторирование ЭКГ
Это исследование проводится , как правило, в течение 24–48 часов , благодаря чему, можно выявить нарушения ритма, которые возникают периодически, без какой –либо закономерности.
Зондирование сердца
Данный метод исследования редко используется при аномалии Эбштейна, так как такие неинвазивные методики как эхокардиография, дают полный объем информации по данной патологии.
Осложнения
До определенного времени пациенты с аномалией Эбштейна могут и не испытывать каких-либо неприятных симптомом и вести обычный образ жизни. Но при данном пороке возможны и нарушения ритма, развитие сердечной недостаточности, также повышается риск внезапной сердечной смерти, инсульта.
Физическая активность
В зависимости от выраженности поражения клапанного аппарата, а также функциональных особенностей в каждом индивидуальном случае врач также посоветует и разный уровень физической активности. Следует помнить, что все решается в индивидуальном порядке.
Беременность с аномалией Эбштейна
Женщина с Аномалией Эбштейна может благополучно выносить и родить здорового ребенка. Но во время беременности возрастает объем циркулирующей крови, что приводит к дополнительной нагрузке на сердечную мышцу, что может привести к декомпенсации порока и возникновению жизнеугрожающих осложнений. Поэтому беременность должна быть спланирована и ведение беременности должно проводится врачом кардиологом совместно с акушером-гинекологом. А родовспоможение — в условиях специализированного стационара.
Лечение порока — аномалия Эбштейна
Если у вас нет симптомов или нарушений ритма сердца, то ваш доктор может просто порекомендовать тщательный контроль вашего состояния с регулярным обследованием: Общий осмотр, электрокардиография, рентгенография грудной клетки, эхокардиография и,холтеровское мониторирование
Терапевтическое лечение
Если у вас есть проблемы с сердечным ритмом, то, скорее всего, вам будет назначен препарат из группы антиаритмиков. Обычно используются бета-блокаторы, блокаторы кальциевых каналов, сердечные гликозиды. А если у вас выявлены признаки сердечной недостаточности, то врач прибегнет к назначению диуретиков, сердечных гликозидов, ингибиторов АПФ
Хирургическое лечение
Возможно несколько путей хирургического лечения аномалии Эбштейна. Если ткани трикуспидального клапана позволяют провести пластику (реконструкцию) клапана, то проводится клапаносохраняющая реконструктивная операция. Но в большинстве случаев проводится имлантация нового клапана (обычно в нашей клинике используют биологические протезы). Также во время операции в миокард правого желудочка или интракоронарно водятся стволовые клетки, для развития новых клеток миокарда, которые смогут помочь правому желудочку начать работать в новых, нормальных, но не привычных для него условиях.
Если во время диагностики были выявлены сопутствующие дефекты сердца, то проводится их параллельное устранение. Также во время операции на открытом сердце осуществляется устранение дополнительных путей проведения электрического импульса, которые вызывают тахиаритмию.
Необходимо помнить, что после кардиохирургической операции необходимо соблюдать режим приема лекарственных препаратов, так как прекращение приема раньше времени (например антикоагулянтов) может привести к тяжелым последствиям вплоть до смертельного исхода.
Помните, что пациенты с врожденным пороком сердца и после операции являются полноценными членами общества и могут вести нормальный образ жизни. Единственным ограничением, которое будет отличать вас от окружающих — вы будете чуть чаще посещать вашего врача, но всегда только с хорошими новостями о том, что вы здоровы и все у вас будет хорошо.
ЭхоКГ при врожденной аномалии Эбштейна
ЭхоКГ при врожденной аномалии Эбштейна
Аномалия Эбштейна представляет собой врожденный порок развития трехстворчатого клапана. Степень тяжести данного порока отличается значительной вариабельностью - от бессимптомного течения, при котором диагноз ставят случайно при ЭхоКГ, выполняемой по другому поводу, до тяжелой угрожающей жизни симптоматики у тяжелобольного новорожденного.
а) Патологическая анатомия. Место прикрепления септальной и задней створок к межжелудочковой перегородке смещено к верхушке сердца. Максимальное смещение соответствует комиссуре между обеими пораженными створками на заднем крае межжелудочковой перегородки. Иногда створки бывают прикреплены к эндокарду, особенно септальная, которая фиксируется вдоль межжелудочковой перегородки. Кроме того, обе эти створки диспластичны и отличаются по размерам. Передняя створка прикрепляется нормально, но непомерно велика, часто фенестрирована и прикреплена к эндокарду правого желудочка.
Правое предсердие дилатировано, увеличена также область «атриализованной» части правого желудочка. Межпредсердная перегородка выпячивается в левые отделы сердца, сюда же открывается заслонка овального окна. Расширено и расположенное в правом предсердии кольцо трехстворчатого клапана, а функционирующая часть полости правого желудочка вокруг атриализованной части правого предсердия уменьшена.
б) Гемодинамика. Поскольку часть полости правого желудочка после протезирования клапана «выключается» из насосной функции, то функция правого желудочка оказывается нарушенной в той или иной степени в зависимости от степени перемещения клапана. Это особенно может привести к клиническим проявлениям правожелудочковой недостаточности, особенно у новорожденных и пожилых больных. А если имеется еще и сопутствующий стеноз аномально развитого трехстворчатого клапана, симптомы недостаточности особенно выражены.
в) Результаты эхокардиографии. У взрослых также все чаще встречается малосимптомная или бессимптомная форма аномалии Эбштейна, выявляемая при ЭхоКГ. Это наиболее чувствительный метод диагностики аномалии Эбштейна.
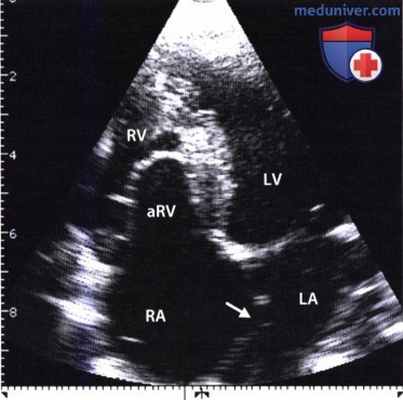
Тяжелая форма аномалии Эбштейна, выявленная при двумерной ЭхоКГ из апикальной четырехкамерной позиции.
Отчетливо видно смещение к верхушке сердца линии смыкания створок трехстворчатого клапана, связанное с протяженным сращением септальной створки с межжелудочковой перегородкой.
Значительная часть правого желудочка «атриализована» (aRV). На видеозаписи ниже представлена ЭхоКГ больного с легкой клинической формой аномалии Эбштейна.
Правый желудочек (RV) сильно увеличен и оттесняет левый (LV). В области задней стенки правого предсердия видно устье верхней полой вены.
Видео. Аномалия Эбштейна. Правый желудочек резко увеличен и сдавливает левый желудочек. На видеофрагменте видны в основном правый желудочек и правое предсердие с деформированным трехстворчатым клапаном. На верхней стенке расширенного правого предсердия видно устье верхней полой вены и евстахиева заслонка.
г) Двумерная эхокардиография. Септальная створка трехстворчатого клапана вдоль всей своей длины сращена с межжелудочковой перегородкой, поэтому место прикрепления свободной створки оказывается смещенным к верхушке сердца. Передняя створка удлинена и совершает крупноразмашистые маятникообразные колебания соответственно систоле и диастоле. Правый желудочек значительно увеличен и при малосимптомной форме аномалии Эбштейна.
д) Эхокардиография в М-режиме. При ЭхоКГ в М-режиме выявляют сильно увеличенный правый желудочек, движения межжелудочковой перегородки уплощены или парадоксальны и отчетливо видно маятникообразное движение передней створки.
е) Цветовая допплерография. Часто при значительной недостаточности трехстворчатого клапана в правом предсердии выявляют турбулентную струю регургитации, имеющую широкое основание и достигающую задней стенки предсердия. Но и при отсутствии выраженной недостаточности в правом предсердии отмечается турбулентный кровоток с выраженной хаотичностью.
ж) Другие изменения, выявляемые при эхокардиографии. Открытое овальное окно, дефект межпредсердной перегородки и другие сопутствующие пороки сердца встречаются у 90% больных с аномалией Эбштейна и при праволевом сбросе крови часто обусловливают появление центрального цианоза. Иногда встречаются также стеноз клапана или атрезия легочной артерии и еще реже - дефект межжелудочковой перегородки.
Полный обзор аномалии Эбштейна: этиология, клиника, лечение
Аномалия Эбштейна — редкий врождённый порок сердца. При этой врождённой аномалии сухожильные хорды одной или двух створок трёхстворчатого клапана прикрепляются не к сосочковым мышцам, а к стенкам правого желудочка. Задняя створка трёхстворчатого клапана смещается в полость правого желудочка практически всегда, однако, так же часто смещается и септальная створка. Смещенные створки обычно деформированы, дистрофичны, а их хорды укорочены. К атриовентрикулярному фиброзному кольцу остаётся прикреплённой лишь передняя створка трёхстворчатого клапана. Однако она значительно увеличена в размерах и имеет трапециевидную форму, и в большинстве случаев является единственной нормально функционирующей створкой трехстворчатого клапана. Наличие такого дефекта приводит к уменьшению полости правого желудочка и разделению её плоскостью смещенного вниз клапанного отверстия на две части. Таким образом, та часть, которая находится ниже этой плоскости и является собственно желудочком, а та часть, которая располагается выше плоскости (надклапанная), объединяется с правым предсердием. Все это приводит к деформации и расширению фиброзного кольца, а в дальнейшем к недостаточности трёхстворчатого клапана.
Согласно данным литературы аномалия Эбштейна является довольно редкой патологией, частота которой среди всех врожденных пороков сердца не превышает и 1 %. Данная патология встречается в 1 случае на 20000 новорожденных. В настоящее причины возникновения аномалии Эбштейна остаются недостаточно изученными. В возникновении данной патологии большую роль играют генетическая предрасположенность и факторы внешней среды. Возникновение данной патологии чаще всего связывают с поступлением лития в организм матери на ранних сроках беременности. Различные инфекционные заболевания (корь, краснуха и др.) и тяжелые сопутствующие заболевания (сахарный диабет, анемии различного генеза и др.) беременной могут привести к возникновению не только данной аномалии, но и другим врожденным порокам сердца.
Согласно новой классификации(1988г) данного порока выделяются 4 типа аномалии Эбштейна, отличающихся по уровню прикрепления и степени деформации передней створки трехстворчатого клапана.
Тип А: передняя створка клапана увеличена, движение ее свободно. Септальная и задняя створки умеренно смещены в сторону правого желудочка. Нижняя часть правого желудочка небольшая, стенка ее истончена, сократимость нормальная. Трабекулярная часть правого желудочка развита нормально. Полость правого желудочка имеет нормальные размеры.
Тип В: передняя створка клапана утолщена и значительно увеличена в размере, движение ее свободно. Межхордальные пространства уменьшены в размерах. Задняя и септальная створки клапана опущены глубоко в правый желудочек и приращены к миокарду. Нижняя (атриализированная) часть больше собственно желудочка, в связи с чем ее сократимость значительно нарушена.
Тип С: передняя створка клапана фиксирована к передней стенке правого желудочка, что приводит к ограничению ее движения. Межхордальные пространства значительно уменьшены в размерах. При данном типе аномалии наблюдается выраженное смещение задней и септальной створок. Атриализированая часть значительно увеличена, стенка ее тонкая, сократимость нарушена. Правый желудочек
Тип D. Правый желудочек почти полностью атриализирован, выслан приросшей к нему фиброзной тканью передней створки клапана. Межхордальные пространства полностью облитерированы. Задняя и септальная створки отсутствуют. Приточная часть правого желудочка представляет собой несокращающуюся полость, где имеется небольшой выводной отдел.
Клинические проявления аномалии Эбштейна зависят от степени выраженности анатомических дефектов и гемодинамических нарушений. Большинство детей, родившихся с этим пороком, переживают младенческий возраст. У пациентов с незначительными анатомическими изменениями клинические проявления могут отсутствовать. Основными клиническими симптомами данной патологии являются: одышка, быстрая утомляемость при незначительных физических нагрузках, головокружение, диффузный цианоз, отеки нижних конечностей, различные нарушения ритма (чаще всего наблюдаются приступы пароксизмальной тахикардии, WPW-синдром).
Для выявления аномалии Эбштейна применяются различные методы диагностики. На ЭКГ выявляются признаки гипертрофии правого предсердия, отклонение ЭОС вправо, различные нарушения сердечного ритма: экстрасистолии, пароксизмальная тахикардия, мерцательная аритмия. При проведении фонокардиографии определяется ослабление I тона у левого края грудины в 3 и 4 межреберьях. Во втором межреберье у левого края грудины отмечается ослабление II тона. В четвёртом-пятом межреберьях слева регистрируется систолический шум, обусловленный недостаточностью трёхстворчатого клапана. При проведении эхокардиографии выявляются основные анатомические дефекты, соответствующие аномалии Эбштейна. При проведении доплер-эхокардиография выявляются признаки недостаточности трёхстворчатого клапана. На рентгенограмме ОГК определяются признаки гипертрофии правого предсердия и верхних отделов правого желудочка. При проведении ангиокардиографии определяется интенсивное контрастирование расширенного правого предсердия и атриализованной части правого желудочка. Дистальная (конечная) часть правого желудочка контрастируется слабее и с замедлением, определяется уменьшение его диаметра.
Для лечения аномалии Эбштейна применяются как консервативные, так и хирургические методы лечения. Медикаментозная терапия, как правило, проводится для лечения аритмий, а также для уменьшения выраженности симптомов сердечной недостаточности. Антикоагулянтная терапия проводится пациентам с мерцательной аритмией и приступами пароксизмальной тахикардии. Для пациентов с выраженной сердечной недостаточностью проводится терапия сердечными гликозидами, диуретиками. При тяжелых нарушениях ритма проводится имплантация кардиостимулятора либо кардиовертера. Хирургическое лечение: пациентам до 15 лет проводится пластика клапана, пациентам старше 15 лет проводится протезирование трехстворчатого клапана. Операция выполняется на открытом сердце, в условиях аппарата искусственного кровообращения. Летальность при данных оперативных вмешательствах составляет от 10 до 50 % и зависит от степени выраженности порока и его осложнений. Восстановление трудоспособности пациентов возможно уже через год.
Основные термины (генерируются автоматически): правый желудочек, трехстворчатый клапан, передняя створка клапана, пароксизмальная тахикардия, правое предсердие, часть, задняя створка, мерцательная аритмия, передняя створка, фиброзное кольцо.
Читайте также:
