ЭКГ при циркулярном верхушечном инфаркте миокарда. Признаки верхушечного инфаркта миокарда
Добавил пользователь Алексей Ф. Обновлено: 27.01.2026
A. Переднесептальный или передней части межжелудочковой перегородки (V1–V3, реже I, aVL).
QS или qrS в сочетании с изменением ST–Т, –T;
отсутствие нарастания зубца R с V1 по V3;
исчезновение зубца q в V5, V6 или в I в сочетании со 2-м признаком.
Б. Инфаркт передней стенки левого желудочка (V3, V4, а также в А по Небу, I, aVL).
QS или Qr, реже qrS, QR, QRs в сочетании с изменениями ST–Т, –T;
B. Инфаркт миокарда переднесептальной области и передней стенки левого желудочка (с V1,2–V4, А по Небу и реже I, aVL).
Сочетаются признаки переднесептального и переднего инфаркта миокарда.
Г. Переднебоковой инфаркт миокарда (V3–V6, I, aVL, II, А и I по Небу).
QS или Qr в сочетании с изменением ST–Т.
Д. Переднераспространенный (V1,2–V6, I, aVL, II, А и I по Небу).
Сочетаются признаки переднесептального инфаркта миокарда с переднебоковым. Для передних инфарктов миокарда характерны реципроктные изменения в отведениях III, aVF, D по Небу.
2. Боковые инфаркты миокарда.
A. Инфаркт миокарда боковой стенки (V5, V6, I, aVL, II, I по Небу).
Qr реже QS или qRS, QrS, qrS в сочетании с изменением ST–Т, –T;
реципроктные изменения в V1, V2 в виде увеличения амплитуды R, +T.
Б. Переднебоковой инфаркт миокарда: см. выше.
B. Заднебоковой инфаркт миокарда: см. задние инфаркты миокарда.
Г. Высокий боковой инфаркт миокарда (aVL, реже I).
Qr или QS в сочетании с изменением ST–T, –T.
3. Задние инфаркты миокарда.
A. Заднедиафрагмальный или нижний инфаркт миокарда (III, aVF, II, D по Небу).
Qr или QS в сочетании с изменением ST–Т, –T;
реципроктные изменения в V1–V3, V4, иногда I, aVL, А по Небу.
Б. Заднебазальный инфаркт миокарда (V7–V9, D по Небу).
Qr или QS в сочетании с изменением ST–T;
на обычной ЭКГ имеются только реципроктные признаки в виде увеличения амплитуды зубца R в сочетании со снижением ST и +T в отведениях V1–V3.
B. Обширный инфаркт миокарда задней стенки (заднедиафрагмальный в сочетании с заднебазальным).
Г. Заднебоковой инфаркт миокарда (III, aVF, II, D по Небу, V5, V6, I, aVL, I по Небу, при вовлечении базальных отделов появляются также изменения в отведениях V7–V9).
Qr, QS или QR в сочетании с изменением ST–Т, –T;
реципроктные изменения могут быть в V1–V3.
4. Циркулярный верхушечный инфаркт миокарда.
(III, aVF, D по Небу, может быть V7–V9, а также с V3 по V6, I, II, aVL, А и I по Небу)
5. Переднезадний или глубокий перегородочный инфаркт миокарда.
На рис. 150, 151 представлены ЭКГ при разной локализации инфаркта миокарда. Инфаркты миокарда других локализаций (инфаркт сосочковых мышц, правого желудочка, предсердий) встречаются крайне редко и диагностика их с помощью обычной ЭКГ затруднена.
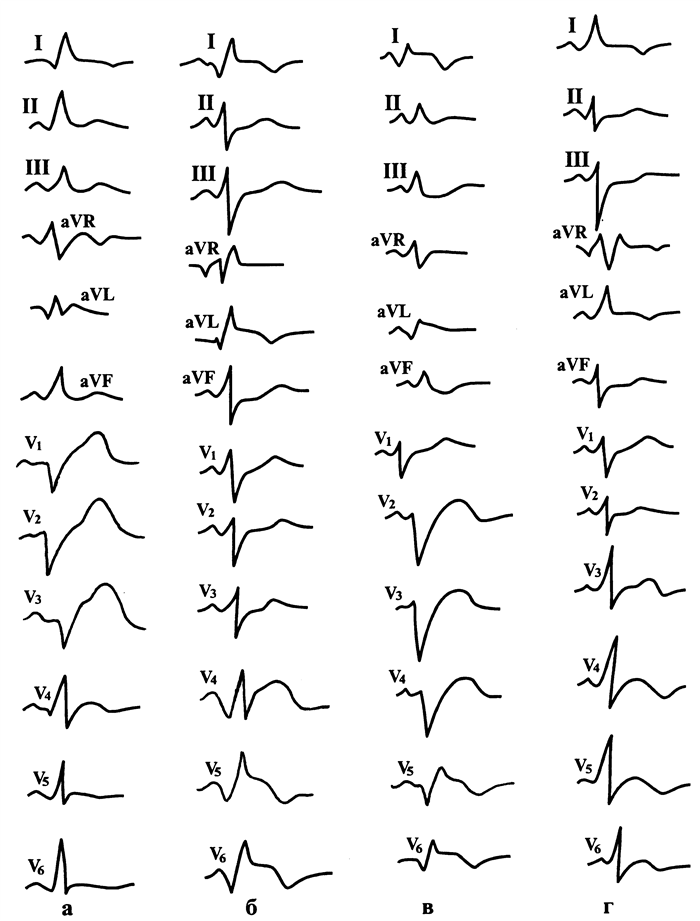
Рис. 150. ЭКГ при передней локализации инфаркта миокарда левого желудочка:
а — при крупноочаговом переднеперегородочном;
б — при крупноочаговом переднебоковом и верхушечном;
в — при трансмуральном переднераспространенном;
г — при мелкоочаговом в области верхушки и переднебоковой стенки.

Рис. 151. ЭКГ при задней локализации инфаркта миокарда левого желудочка:
Циркулярный верхушечный инфаркт миокарда.
На рис. 150, 151 представлены ЭКГ при разной локализации инфаркта миокарда. Инфаркты миокарда других локализаций (инфаркт сосочковых мышц, правого желудочка, предсердий) встречаются крайне редко и диагностика их с помощью обычной ЭКГ затруднена.
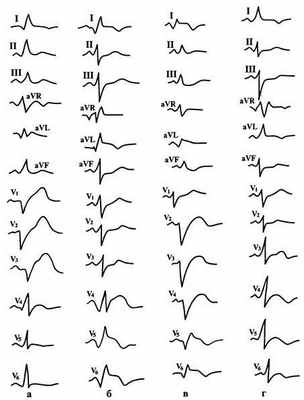
Рис. 150. ЭКГ при передней локализации инфаркта миокарда
левого желудочка:
а — при крупноочаговом переднеперегородочном;
б — при крупноочаговом переднебоковом и верхушечном;
в — при трансмуральном переднераспространенном;
г — при мелкоочаговом в области верхушки и переднебоковой стенки.
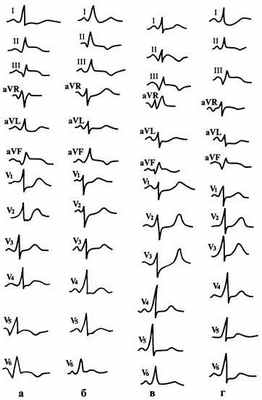
Рис. 151. ЭКГ при задней локализации инфаркта миокарда
левого желудочка:
а — при крупноочаговом распространенном заднем;
б — при мелкоочаговом заднедиафрагмальном;
в — при крупноочаговом заднедиафрагмальном;
г — при крупноочаговом заднедиафрагмальном и заднебазальном.
О затруднениях в электрокардиографической диагностике
инфаркта миокарда
Они могут быть связаны, с одной стороны, с гипердиагностикой инфаркта миокарда, т. е. с наличием так называемых инфарктоподобных ЭКГ, а с другой — с отсутствием типичных электрокардиографических признаков некроза сердечной мышцы при клинике острой коронарной недостаточности.
А. Инфарктоподобные ЭКГ.
1. Изменения комплексаQRS, регистрация патологического зубца Q (более 0,03–0,04 с и с зазубринами):
а) Гипертрофия и дилатация сердца:
· гипертрофия и (или) расширение полостей сердца (в основном левых) и гипертрофия межжелудочковой перегородки наблюдается при кардиомиопатиях, миокардите Абрамова–Фидлера, а также тяжелых миокардиодистрофиях. При этом могут регистрироваться как QS в правых, так и углубление и уширение зубца Q в левых грудных отведениях. Однако при указанных заболеваниях нет динамики ЭКГ, характерной для инфаркта миокарда;
· гипертрофия и перегрузка правых отделов сердца чаще всего встречается при легочном сердце. При хроническом могут появляться QS илиQr в правых грудных отведениях, а острое легочное сердце, как правило, характеризуется появлением q в сочетании со снижением или подъемом ST и отрицательным Т в III отведении, а также отрицательным Т в правых грудных отведениях. Однако сочетание q в III отведении с S в 1 отведении, отсутствие характерной дискорданности сегмента ST, a также быстрая динамика ЭКГ предполагают развитие острого легочного сердца.
б) Блокады ножек пучка Гиса:
· полная блокада ЛНПГ может имитировать переднеперегородочный инфаркт миокарда (QS с V1 по V3). Однако при указанной блокаде в отведении V4 желудочковый комплекс имеет форму rS или RS, тогда как при инфаркте миокарда QR, qR или QS;
· блокада ЛНПГ в сочетании с блокадой п.в.в. ЛНПГ может напоминать задний трансмуральный инфаркт миокарда (QS во II, III, aVF). Помогает в дифференциальной диагностике отсутствие характерной для инфаркта миокарда динамики со стороны сегмента ST и зубца Т;
· при терминальном типе блокады п.в.в. ЛНПГ формируется q в I, aVL отведениях как при высоком боковом инфаркте миокарда. Однако при блокаде не бывает реципроктного уширения r в III и aVF (rS). В некоторых случаях при блокаде п.в.в. ЛНПГ появляются изменения начальной части желудочкового комплекса в правых грудных отведениях по типу qrS илиQS, что связано с низким расположением сердца в грудной клетке. Если снять отведения V1–V3 на 2–3 ребра ниже, то при блокаде зубец q исчезает, в то время как при инфаркте миокарда он не только не исчезает, а может даже увеличиваться;
· при блокаде з.н.в. ЛНПГ возможно появление qR во II, III, aVF отведениях, что создает ложную картину нижнего инфаркта миокарда, однако при этом нет характерной для инфаркта миокарда динамики ЭКГ.
в) Синдром WPW может имитировать патологический Q (QS в III, aVF отведениях), создавая ложную картину заднего инфаркта миокарда. Однако для WPW в большинстве случаев характерна дискорданность ST и Т в одном отведении, в отличие от конкорданности при остром инфаркте миокарда.
2. Изменения сегмента ST:
а) Подъем сегмента ST может наблюдаться при перикардитах. Однако при них, как правило, нет характерной для инфаркта миокарда дискорданности указанного сегмента (подъем ST в зоне инфаркта миокарда и его депрессия на противоположной стенке).
б) Подъем сегмента ST встречается при синдроме ранней реполяризации желудочков. При этом подъем ST сочетается с увеличением амплитуды зубца Т или отрицательным Т, как в острейшую или острую фазу инфаркта миокарда. Однако застывшая ЭКГ при этом синдроме позволяет исключить острый инфаркт миокарда.
в) Снижение сегмента ST, напоминающее субэндокардиальный инфаркт миокарда, может наблюдаться при интоксикации гликозидами. Однако при последней нет характерной для инфаркта миокарда динамики ЭКГ.
Б. Отсутствие характерных для инфаркта миокарда электрокардиографических признаков.
Затруднения в электрокардиографической диагностике инфаркта миокарда могут быть связаны с несколькими причинами:
1. Технические причины. Например, сняты только стандартные отведения, а при передних инфарктах миокарда патология регистрируется, в основном, в грудных отведениях. Чтобы избежать таких ошибок, необходимо снимать все 12 отведений и еще 3 отведения по Небу, что значительно повышает качество распознавания локализации инфаркта.
2. Нормализация сегмента ST и зубца Т после купирования болевого синдрома. При этом изменения на ЭКГ, характерные для инфаркта миокарда, могут появиться спустя 2–3 дня. Чтобы избежать ошибок в подобных случаях, надо снимать ЭКГ в динамике.
3. Недоучет малоинформативных изменений ЭКГ, а также непатологических q(Q):
а) при высоком боковом инфаркте миокарда изменения могут быть только в aVL, где и в норме Q может быть 0,04 с;
б) при изолированном боковом инфаркте миокарда часто отсутствует Q, а имеется только изменение ST–T в I, aVL, V5–V6 отведениях;
в) при инфаркте миокарда передней стенки возможно появление зубца q в отведениях V1–V3 длительностью не более 0,02–0,03 с;
г) при расположении инфаркта миокарда в той области, которая возбуждается позднее (задненижние, боковые и заднебазальные отделы левого желудочка и межжелудочковой перегородки) и при отсутствии в этом отведении до инфаркта миокарда q, при развитии последнего вместо патологического Q может быть комплекс rS;
д) нижнебоковой инфаркт миокарда в сочетании с верхушечным часто напоминает R-тип гипертрофии правого желудочка;
е) зубец Q отсутствует при мелкоочаговых, интрамуральных и субэндокардиальных инфарктах миокарда.
Во всех этих случаях следует обращать внимание на динамику сегмента ST и зубца Т, характерную для острого инфаркта миокарда.
ж) заднебазальный инфаркт миокарда на обычной ЭКГ не имеет прямых признаков, а только косвенные в виде увеличения R и высокого Т в V1–V2, где подобные изменения могут наблюдать при гипертрофии правого желудочка. Однако в отличие от R-типа гипертрофии правого желудочка при инфаркте миокарда время внутреннего отклонения в правых грудных отведениях £0,04 с. Для диагностики заднебазального инфаркта миокарда необходимо снимать дополнительные отведения V7–V9.
4. Развитие инфаркта миокарда на фоне имеющихся нарушений проводимости или одновременно с ними.
а) наибольшие трудности связаны с блокадой ЛНПГ и ее ветвей. Признаки переднего инфаркта миокарда обычно нивелируются при полной блокаде ЛНПГ. В этих случаях в диагностике могут помочь изменения сегмента ST и зубца Т во времени, а также наличие QS, QR в V4. Эта блокада также может маскировать и признаки нижнего инфаркта миокарда. Если инфаркт миокарда распространяется на межжелудочковую перегородку, то тогда в III, II, aVF отведениях может появиться зубец q;
б) при сочетании переднеперегородочного инфаркта миокарда с блокадой п.в.в. ЛНПГ вместо QS в отведениях V1–V3 может быть rS. В таких случаях для диагностики инфаркта миокарда надо снять отведения V1–V3 на 1–2 ребра выше и тогда при инфаркте миокарда появятся комплексы QS в этих отведениях. При сочетании переднебокового инфаркта миокарда с блокадой п.в.в. ЛНПГ в I и aVL отведениях уменьшается зубец R вплоть до появления QS, а во II и III отведениях r. Эта блокада может маскировать также признаки нижнего инфаркта миокарда: вместо QS или QR в III, aVF отведениях будут комплексы rS, rSr¢, qrS.
5. Развитие повторных инфарктов миокарда.
Повторные инфаркты миокарда
Повторные инфаркты миокарда выявляются труднее, чем первичные. Диагностике повторных инфарктов миокарда помогает сравнение ЭКГ, снятой после приступа загрудинных болей, с предыдущими ЭКГ больного. Признаки повторного инфаркта миокарда зависят от того, как расположен острый некроз сердечной мышцы по отношению к старым рубцовым изменениям в миокарде. Кроме того, на ЭКГ оказывает влияние величина острого инфаркта и рубцов.
1. Острый инфаркт миокарда расположен в отдалении от старого рубцового поля. Например, острый инфаркт в области боковой стенки, а рубец в области перегородки. На ЭКГ видны признаки свежего инфаркта миокарда в отведениях V5, V6, I, aVL и рубцы в V1–V3.
2. Острый инфаркт миокарда возникает на периферии рубца. На ЭКГ при этом также хорошо видны признаки свежего инфаркта миокарда и рубцовые изменения.
3. Острый инфаркт миокарда в области старых рубцовых изменений. Диагностика крайне затруднительна. Могут отсутствовать изменения на ЭКГ, может быть «ложноположительная» динамика ЭКГ (Т был –, стал +), qR может превращаться в Qr в сочетании с подъемом ST и +Т.
4. Острый инфаркт миокарда на стенке, противоположной рубцовым изменениям:
а) Острый инфаркт значительно больше по размерам старого рубца. Четко видны признаки свежего инфаркта миокарда (иногда размеры по ЭКГ меньше действительных), признаки рубца уменьшаются или даже исчезают.
б) Острый инфаркт миокарда меньше рубцов.
Острый инфаркт миокарда может не выявляться или видны только изменения сегмента ST и зубца Т. Иногда могут уменьшаться рубцовые изменения.
в) Острый инфаркт миокарда равен по величине старому рубцовому полю.
На ЭКГ будут признаки свежего инфаркта миокарда и рубцовые изменения. Очень редко после приступа ангиозных болей исчезают признаки свежего инфаркта миокарда и рубец.
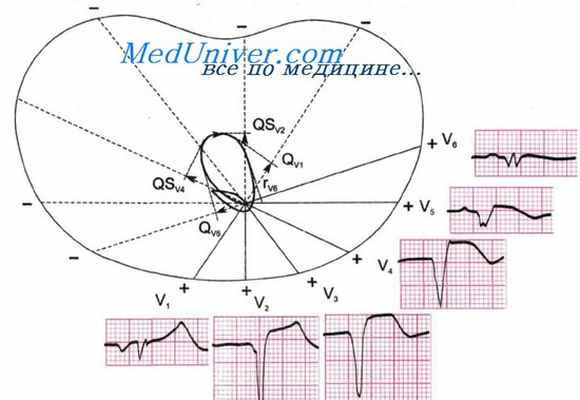
Циркулярный инфаркт миокарда. Пример циркулярного верхушечного инфаркта миокарда. ЭКГ при верхушечном инфаркте
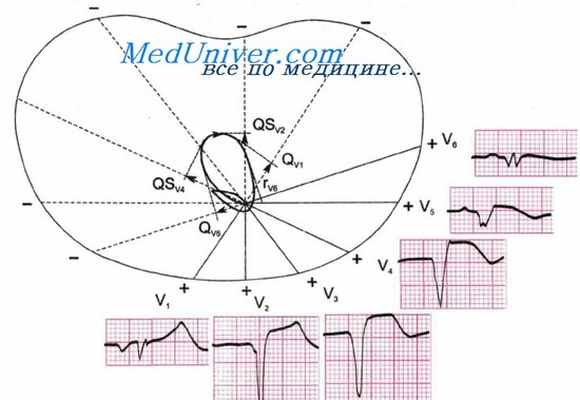
Пример циркулярного верхушечного инфаркта миокарда. ЭКГ при верхушечном инфаркте
Больной К., 44 лет. Клинический диагноз: ИБС, острый циркулярный верхушечный инфаркт миокарда 15/III-1976 г. На ЭКГ от 18/III-1976 г.: ритм синусовый, правильный, 100 в 1 мин. Р - Q = 0,13 сек. Р = 0,10 сек. QRS = 0,10 сек. Q -Т= 0,38 сек. (N = 0,32 + 0,032). RavL>RI>SI, (RaVL > RaVR). QRS = -78. Комплекс QRSII,III,aVF,V2-V5 типа QS. Комплекс QRSV1 и V6 типа QrS с увеличенным зубцом Q и низким г. Сегмент RS - ТII,III,aVF,V1-V6 смещен вверх от изоэлектрической линии. Зубец ТII,V3-V6 отрицательный, TaVF двухфазный (+ -). Зубец РI>РII>РIII — двухфазный (+ -), РV1 отрицательный.
Заключение. Синусовая тахикардия. Отклонение электрической оси сердца влево. Циркулярный трансмуральный инфаркт миокарда верхушки левого желудочка, острая стадия. Вероятно, острая перегрузка левого предсердия. Удлинение интервала Q - Т.
Больной К. выздоровел, реабилитация проходила без осложнений, признаков сердечной недостаточности к концу стационарного лечения (через 3 недели от начала инфаркта) не было. Приступил к своей обычной работе инженера через 4 месяца, в течение последующих 4 лет работал с обычной нагрузкой.
Больной Е., 46 лет. Клинический диагноз: ИБС, острый инфаркт миокарда 25/IX 1970 г. На ЭКГ 25/IX: синусовая тахикардия, 105 в 1 мин. P-Q = 0,17 сек. Р = 0,10 сек. QRS = 0,07 сек. Q - Т = 0,30 сек. Комплекс QRSI,aVL типа R, QRSII типа QRs, QRSft типа QS. QRS = - 23°. QII,aVF,V5 увеличен. QSV1,V4.

Сегмент RS - TI,II,III,aVL,V1-V6 смещен вверх от изоэлектрическои линии (во всех отведениях, кроме aVR). Сегмент RS -TV2-V4 переходит в увеличенный зубец Т.
Векторный анализ. Увеличение Q и наличие QS в отведениях II, III, aVF и грудных от V1 до V4 указывает на ориентацию патологического вектора QRS вверх и назад (к минусу этих отведений) от очага некроза в области верхушки и передней стенки левого желудочка сердца. Это подтверждается смещением сегмента RS - Т вверх во всех стандартных и грудных отведениях, так как вектор S - Т направляется в сторону инфаркта вперед и вниз к области передней стенки и верхушки сердца.
Заключение. Синусовая тахикардия. Острый распространенный трансмуральный циркулярный инфаркт верхушки левого желудочка сердца. Отклонение электрической оси сердца влево.
На ЭКГ 9/Х сегмент RS - TI,II,III,aVL,aVF,V5,V6 стал изоэлектричным. Сегмент RS - TV1-V4 приблизился к изоэлектрическои линии, однако остается дугообразно приподнятым. Зубец TI,II,aVL,aVF,V2-V6 стал отрицательным коронарным.
Заключение. Подострая или окончание острой стадии трансмурального циркулярного инфаркта верхушки сердца (фаза повторной инверсии зубца Т максимальной выраженности).
На ЭКГ от 1/XII 1971 г. определяется уменьшение QV4 и увеличение RII,V4,V5. Сегмент RS - TV3,V4 лишь слегка приподнят. Зубец ТII,aVF,V6 стал положительным. TI,aVL,V5 сгладился. ТV2-V4 стал менее глубоким.
Заключение. Рубцовые изменения (возможно, аневризма) в области верхушки левого желудочка. Увеличение зубца RII,V5,V4, вероятно, связано с компенсаторной гипертрофией миокарда в области рубца.
- Читать далее "Глубокий перегородочный инфаркт. ЭКГ при аневризме сердца"
Оглавление темы "ЭКГ при инфаркте миокарда":
1. ЭКГ при инфаркте боковой стенки левого желудочка. Признаки бокового инфаркта миокарда
2. Пример инфаркта боковой стенки. ЭКГ при боковом инфаркте
3. Пример бокового инфаркта миокарда. Течение инфаркта боковой стенки левого желудочка
4. ЭКГ при циркулярном верхушечном инфаркте миокарда. Признаки верхушечного инфаркта миокарда
5. Пример циркулярного верхушечного инфаркта миокарда. ЭКГ при верхушечном инфаркте
6. Глубокий перегородочный инфаркт. ЭКГ при аневризме сердца
7. Инфаркт без зубца Q. Интрамуральный инфаркт миокарда
8. Пример интрамурального инфаркта миокарда. Пример инфаркта без зубца Q
9. Динамика интрамурального инфаркта миокарда. Течение инфаркта без зубца Q
10. Субэндокардиальный инфаркт миокарда. ЭКГ при субэндокардиальном инфаркте миокарда
Кафедра внутрішньої медицини № 3 та ендокринології
падение сократительной способности миокарда при инфаркте миокарда ПЖ.
ПОСТИНФАРКТНЫЙ СИНДРОМ ДРЕССЛЕРА – позднее осложнение
постинфарктный аутоиммунный синдром – измнененные белковые структуры приобретают антигенные свойства
увеличивается количество циркулирующих иммунных комплексов (ЦИК)
повышаются титры циркулирующих и фиксированных противокардиальных аутоантител
изменяется соотношение между фракциями Т- и В-лимфоцитов
ДОПОЛНИТЕЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
Умеренный нейтрофильный лейкоцитоз
В конце 1-го, начале 2-го дня
максимум на 3-и сутки
N в конце острого периода
в течение острого периода перекрест кривых лейкоцитоза и СОЭ
Биохимический анализ крови
Миоглобин
Тропонины
Динамика лабораторных маркеров ИМ
Коагулограмма: гиперкоагуляционный синдром
повышается содержание в крови
фибриногена и продуктов его деградации
фибринопептида А (маркер продолжающегося тромбоза)
фибриногена А и фибринстабилизирующего фактора
агрегационная способность тромбоцитов
Электрокардиограмма: возможности
Изменения ЭКГ при остром инфаркте миокарда различной локализации
Отведения
Топонимика стандартних отведений ЭКГ
Острая стадия ИМ – ЭКГ признаки
Первые 20 – 30 мин после начала ангинозного приступа
Высокие коронарные зубцы Т
Смещение сегмента S–T ниже изолинии
Субэндокардиальная ишемия
Развитие в субэндокардиальных отделах миокарда ЛЖ ишемического повреждения
2. ЭКГ- признаки трансмуральной шемии миокарда
Зона ишемического повреждения распространяется до эпикарда
3. ЭКГ- признаки некроза миокарда
Патологический зубец Q
Снижение амплитуды зубца R
Субэндокардиальный некроз
Развитие в субэндокардиальных отделах миокарда быстро увеличивающейся зоны некроза
4. ЭКГ- признаки некроза миокарда с признаками ограничения зоны некроза
Первые сутки после возникновения ИМ
Некоторое приближение сегмента S–T к изолинии
Отрицательный коронарный зубец Т
Субэндокардиальный некроз с уменьшением зоны повреждения
Уменьшение величины зоны повреждения. На периферии очага некроза формируется зона ишемии,
Подострая стадия ИМ ЭКГ- признаки
| Стабилизация размеров зоны некроза и исчезновение зоны ишемического повреждения | |||
| Патологический зубец Q или QS (зона некроза) | Часть мышечных волокон, находившихся в состоянии ишемического повреждения, некротизируется. | Патологический зубец Q присутствует на ЭКГ в течение всей подострой стадии ИМ | |
| Отрицательный коронарный зубец Т (зона ишемии) | Часть мышечных волокон, находившихся в состоянии ишемического повреждения, восстанавливается и трансформируется в зону ишемии | ||
| Метаболизм в ишемизированных волокнах восстанавливливается | Амплитуда отрицательного коронарного зубца Т уменьшается. К концу стадии зубец Т может стать сглаженным или положительным | ||
Рубцовая стадия ИМ
Стабилизация размеров зоны некроза и исчезновение зоны ишемического повреждения
Патологический зубец Q или комплекс QS (зона рубца на месте зоны некроза)
Схема изменений ЭКГ при переднем инфаркте миокарда
Схема изменений ЭКГ при заднем инфаркте миокарда
Варианты QRS при различных вариантах ИМ
Qr
QRS
QR; Qr; QRs; QrS
qrS; qRS;
qRS; qrS
зазQRS
↑ST
↓ST
+(RS-T)
–(RS-T)
патq; патQ
↓S
qrS
∆Т
T++
Тотр
↓r
↑R;↓ST; T++
QRS;↓ST; ∆Т
QR; ↑ST; T++
1. Инфаркт области верхушки ЛЖ (верхушечный)
V5 – QS; Qr (+-)
V4 – QS; Qr
V3 – QS; Qr(+-)
2. Циркулярный верхушечный инфаркт (передней и боковой стенки ЛЖ)
II – QS; Qr
avL – QS; Qr
V5 – QS; Qr
V4 – QS; Qr
V3 – QS; Qr
V6 – QS; Qr
3. Инфаркт передней части МЖП (переднесептальный)
4. Инфаркт передней стенки ЛЖД
III –↑R;↓ST; T++
5.Инфаркт высоких отделов переднее-боковой стенки ЛЖ (высокий переднебоковой)
| I – Q; QS, ↑ST; ∆Т | II – | III – | ||
| avL – Q; QS, ↑ST; ∆Т (патQL≥1/2RL) | avR – | avF – | ||
| V5 – | V4 – | V3 – | V2 – | V1 – |
| V6 – | ||||
6. Инфаркт боковой стенки ЛЖ
| I – QS, Qr | патQI >10%RI | II – QS, Qr | патQII>QI | III – |
| avL – QS, Qr | патQL>1/4 RL | avR – | avF – | |
| V3 – | V2 –↑R;↓ST; T++ | V1 –↑R;↓ST; T++ | ||
| V5 – QS, Qr; | патQV5>15%R V5 >2мм | qRS; QrS; qrS; qS | глубокий S- эквивалент Q | |
| V6 – QS, Qr | патQV6>15%R V6>2 мм | qRS; QrS; qrS; qS | ||
7. Инфаркт передней и боковой стенки ЛЖ (переднебоковой)
| I – QS; Qr | II – QS; Qr | III –↑R;↓ST; T++ | ||
| avL – QS; Qr | avR – | avF –↑R;↓ST; T++ | ||
| V5 – QS; Qr | V4 – QS; Qr | V3 – QS; Qr | V2 – | V1 – |
| V6 – QS; Qr | ||||
8. Обширный инфаркт миокарда передней стенки (переднесептальный, передний, боковой стенки ЛЖ)
| I – QS; Qr | II – QS; Qr (+-) | III –↑R;↓ST; T++ | ||||
| avL – QS; Qr | avR – | avF –↑R;↓ST; T++ | ||||
| III, avF ↓↓r – распространение инф.ЗСЛЖ | ||||||
| V5 – QS; Qr | V4 – QS; Qr | V3 – QS; Qr | V2 – QS; Qr | V1 – QS; Qr | ||
| V6 – QS; Qr | ||||||
| V7; V8; V9 –↑R;↓ST; T++ | V7 –V9 ↓↓r – распространение инф. на базальные отд. | |||||
9. Циркулярный верхушечный инфаркт (задней части верхушки ЛЖ)
| I – | II – | III – QS; Qr | ||
| avL – | avR – | avF – QS; Qr | ||
| V5 – | V4 – | V3 – | V2 – | V1 – |
| V7; V8; V9 – QS; Qr | ||||
10. Инфаркт нижних отделов задней стенки ЛЖ (заднедиафрагмальный)
| I – | II – QS; Qr;↑ST; Тотр (+-) | III – QS; Qr;↑ST; Тотр | ||
| avL – | avR – | avF – QS; Qr;↑ST; Тотр | ||
| V5 – | V4 | V3 –↓ST; T++ | V2 –↓ST; T++ | V1 –↓ST; T++ |
| V6 – | ||||
11. Инфаркт заднебазальный (верхних отделов задней стенки ЛЖ)
ЭКГ при циркулярном верхушечном инфаркте миокарда. Признаки верхушечного инфаркта миокарда
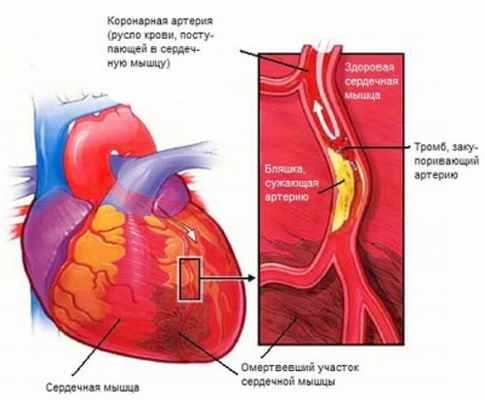
Инфаркт Миокарда - это очаговый некроз (омертвение) сердечной мышцы (миокарда), обусловленный более или менее длительным прекращением доступа крови к миокарду.
В основе этого процесса лежит нарушение проходимости одной из коронарных (венечных) артерий сердца, пораженных атеросклерозом, которая приводит к коронарной недостаточности сердца. Атеросклероз - это длительный процесс, который постепенно ведет к сужению сосудов, замедлению тока крови.
Инфаркт - самое тяжелое проявление ишемической болезни сердца.
Нарушение проходимости коронарных артерий может произойти в результате закупорки артерии тромбом или из-за резкого его сужения - спазма.
Чаще всего в происхождении инфаркта миокарда одновременно участвуют оба этих фактора.
Возникший в результате нервных влияний (переутомление, волнение, психическая травма и пр) длительный и сильный спазм коронарной артерии, замедлению тока крови в нем и образованию вследствие этого тромба.
Каким образом возникает инфаркт миокарда?
Для полноценной и стабильной работы сердца необходимо постоянное поступление к миокарду оксигенированной (обогащенной кислородом) крови. Доставку этой крови к тканям сердца осуществляется по артериям сердца или так называемым коронарным артериям. При атеросклерозе возникает поражение коронарных артерий с уменьшением их внутреннего просвета. Соответственно эти артерии уже не в состоянии доставлять к миокарду необходимое количество крови и миокарда начинает страдать от нехватки поступления кислорода, особенно усиливающейся при физической нагрузке. Это состояние носит название ишемии миокарда, а заболевание известно как ишемическая болезнь сердца. В зарубежной медицине его называют коронарной болезнью сердца. При атеросклерозе коронарных артерий в их просвете формируются атеросклеротические бляшки, которые как раз и суживают просвет. В состав бляшки входит холестерин, белки, липиды, лейкоциты (белые воспалительные клетки крови), которые постепенно накапливаясь в интиме (так называется внутренняя оболочка артерий) артерии, приводят к ее увеличению. Однако в некоторых случаях возможен прорыв содержимого атеросклеротической бляшки в просвет сосуда или разрыв внешней оболочки с формированием на ее поверхности тромба. Если образовавшийся тромб полностью закупоривает просвет артерии, развивается острая нехватка кислорода и возникает инфаркт миокарда.
В редких случаях причиной ишемической болезни сердца и инфаркта миокарда может стать вызванный различными факторами спазм (сокращение мышечной оболочки с резким уменьшением просвета) коронарных артерий. Такая форма коронарной болезни сердца называется вазоспастической стенокардией. Во время спазма также возможно развитие острой нехватки кровоснабжения миокарда с образованием зоны инфаркта.
Кровоснабжение миокарда устроено таким образом, что каждая артерия и ее веточки обеспечивают кровоток к определенной области миокарда. Обычно коронарных артерий две - левая коронарная артерия и правая коронарная артерия. Левая, более крупная отвечает за кровоснабжение левого желудочка сердца (точнее левых отделов сердца), а правая - правых. Соответственно размеры формирующегося инфаркта миокарда зависят от калибра пораженной артерии, времени прошедшего с момента его развития и предпринятого лечения.
При благоприятном течении инфаркта и правильном лечении в области повреждения миокарда формируется рубец. Сроки образования рубца и регенерации ткани после инфаркта составляют в среднем 7-8 недель. Поскольку сердце является насосом, прокачивающим кровь к остальным органам и тканям, при повреждении стенки желудочков и развитии рубцовой ткани возможно снижение насосной функции сердца.
Классификация инфарктов миокарда
В настоящее время классификация инфарктов миокарда производится по его глубине и по расположению.
Если инфаркт захватывает всю толщину стенки, то говорят о проникающем инфаркте миокарда или Q-позитивном инфаркте миокарда, или инфаркте миокарда с подъемом (элевацией) ST, все это синонимы. В противном случае говорят, соответственно, о непроникающем, или Q-негативном, или инфаркте миокарда без подъема ST.
В диагнозе также указывают стенку сердца, в которой произошла проблема, например передняя, задняя, боковая, нижняя. Указывается и область — верхушечная, передне-перегородочная и т.д.
Слово «обширный» говорит о том что инфаркт захватывает большую часть мышцы или сразу несколько ее стенок, например: переднее-верхушечно-боковую.
Мелкоочаговый инфаркт указывает на то, что изменения произошли только в одной небольшой области, например: верхушечной или перегородочной.
Нужно сказать, что в диагнозе Вы можете еще найти слово «острый инфаркт миокарда» — это означает что от начала развития прошло не более 28 дней; «рецидивирующий инфаркт миокарда» — это означает что развился еще один инфаркт в течении 28 дней от начала предыдущего (и такое бывает не редко); и «повторный инфаркт» — повторное развитие в сроки превышающие 28 дней от последней сосудистой катастрофы.
Если вникнуть в диагноз, то в конце еще упоминается некий Киллип (killip) с арабской цифрой от I-IV, эта цифра указывает степень снижения насосной функции сердца в момент развития инфаркта. Чем больше цифра, тем тяжелее состояние пациента.
Причины инфаркта
Тромбоз, тромбоэмболия +атеросклероз.
Атеросклероз + нервно-психическое напряжение, физическая нагрузка.
Стресс.
В результате стресса происходит выброс катехоламинов, которые усиливают и учащают сердечные сокращения, вызывающих сужение сосудов, в результате возникает хроническая гипоксия тканей и органов.
Инфаркт чаще возникает у мужчин в возрасте 40-60 лет, а иногда и у более молодых. Заболевают чаще лица ведущие малоподвижный образ жизни, склонные к атеросклерозу, гипертонической болезни, ожирению, диабету и другим нарушениям обмена веществ. Около половины случаев инфаркт миокарда возникает на фоне стенокардии, и наоборот -- у многих больных стенокардия наступает после перенесенного инфаркта.
Стенокардия и инфаркт миокарда представляют собой разные проявления одного и того же болезненного процесса.
Виды инфарктов миокарда
Наиболее часто развиваются инфаркты в передней стенке левого желудочка, задней стенке левого желудочка, межжелудочковой перегородке и боковой стенке левого желудочка. Инфаркты правого желудочка встречаются очень редко.
По локализация очага некроза:
1. Инфаркт миокарда левого желудка (передний, боковой, нижний, задний),
2. Изолированный инфаркт миокарда верхушки сердца,
3. Инфаркт миокарда межжелудочковой перегородки,
4. Инфаркт миокарда правого желудочока,
5. Сочетанные локализации: задне-передний, передне-боковой, нижне-боковой и др.
По ширине поражения, определяется по ЭКГ:
1. Крупноочаговый (обширный) инфаркт миокарда (Q-инфаркт),
2. Мелкоочаговый инфаркт миокарда.
По глубине (в зависимости от того, какой слой сердца охвачен):
4. Трансмуральные (охватывает все слои сердца).
По течению:
1. Моноциклический ИМ
3. Рецидивирующий ИМ (развивается новый очаг некроза в течение 3-7 дней)
4. Повторный ИМ (новый очаг развивается через 1месяц)
Электрически немые зоны на ЭКГ - это инфаркт.
На ЭКГ лучше диагностируется трансмуральный инфаркт, инфаркт передней стенки. Трудно определить по ЭКГ инфаркт, который сочетается с аритмией, пароксизмальной тахикардией, блокадами и ЭКГ-негативные формы. По ЭКГ инфаркт определяется в 80% случаев.
Стадии развития инфаркта
Период предвестников, продромальный (от нескольких часов до нескольких дней).
Проявляется кратковременными болями в области сердца или за грудиной. В этот период уменьшается кровоснабжение сердца.
Острейший период, болевого приступа (от нескольких часов до 1 суток).
Во 2-ой и 3-ий периоды происходит некроз и размягчение пораженного участка миокарда.
Подострый период (от 10 дней до 4-8 недель). Начинается период выздоровления.
Период Рубцевания (от 1,5-2 мес. до 6 мес).
Клиника включает 2 синдрома:
1. Болевой синдром (условно)
2. Резапционно-некротический синдром (условно).
Болевой синдром - это клиническое проявление развивающегося очага некроза. (1-ая стадия некроза).
Типичный болевой синдром - это боль в области сердца, жгучая, давящая, иррадиирующая шире, чем при стенокардии в левую руку, правую, челюсть. Нет положения, успокаивающего боль. Боль нарастающая, больной бледный, появление липкого холодного пота, цвет кожных покровов серо-бледный, потом восковидный, может быть одутловатое лицо, аритмия. Систолическое давление падает, диастолическое остается на одном уровне или поднимается. Уменьшение расстояния АД между систолическим и диастолическим - признак инфаркта. Пульс слабый, нитевидный. Тоны глухие.
Атипичный болевой синдром.
1-ая группа - Гастралгическая боль, изжога, слабость, рвота через 5-10 мин после еды, как правило сопровождается нарушением стула, вздутием живота.
2-ая группа - Безболевой синдром, по типу приступа сердечной астмы (status astmaticus), удушье, клокочущее дыхание. Но вводить эуфиллин при инфаркте, острой лево-желудочковой недостаточности нельзя.
Аритмическая форма - пока аритмия не купирована, больного надо лечить как при инфаркте.
Преходящие мозговые нарушения.
Бессимптомная форма - жалоб нет.
Резапционно-некротический синдром - клинические проявления уже развившегося очага некроза, развившегося в очаге асептического воспаления. (2-ая стадия инфаркта).
Резапционно-некротический синдром - это уже к концу первых суток и к началу вторых поднимается температура до 37,5—38,5 С. Температура должна в течение 7 дней нормализоваться. Но если длится более 7 дней , значит появились осложнения.
Осложнения инфаркта миокарда
При отсутствии своевременного лечения инфаркт миокарда может привести к острой сердечной недостаточности, кардиогенному шоку, разрыву сердца, нарушениям сердечного ритма и другим опасным состояниям.
Осложнения, связанные с инфарктом миокарда, требуют неотложной медицинской помощи.
Что можете сделать вы
Если вы заметили у себя или у близких описанные выше симптомы, необходимо в срочном порядке вызвать скорую помощь. До приезда врача следует оказать первую помощь - придать человеку удобное сидячее или лежачее положение, дать нитроглицерин (его рассасывают под языком) и корвалол (30-40 капель внутрь).
Что может сделать врач
Во избежание ошибок при малейшем подозрении на инфаркт пациента как можно скорее доставляют в больницу. Лечение инфаркта миокарда обязательно проводится в реанимационном отделении стационара.
Терапия включает обезболивающие, препараты, способствующие растворению образовавшегося тромба, лекарства, снижающие артериальное давление, уменьшающие объем циркулирующей крови, снижающие частоту сердцебиений. Эффективность лечения зависит от времени, прошедшего с момента начала заболевания до попадания в больницу.
После стационара начинается необыкновенно важный период реабилитации, который длится до 6 месяцев. Врач назначит вам необходимую терапию. Некоторые лекарства предстоит принимать всю оставшуюся жизнь. Однако при выполнении назначений, отказе от курения и соблюдении диеты люди после инфаркта миокарда еще долгие годы живут полноценной здоровой жизнью.
Профилактика инфаркта
Профилактикой инфаркта миокарда является ежегодная диспансеризация и своевременная адекватная терапия хронических заболеваний, таких как ишемическая болезнь сердца, гипертоническая болезнь, атеросклероз и др.
Диагноз ишемической болезни сердца является основанием для оценки состояния коронарных артерий с помощью коронарной ангиографии (коронарографии). Специальным образом выполненные рентгеновские снимки позволяют определить точное местоположение атеросклеротических бляшек и степень сужения коронарных артерий. При наличии показаний найденные сужения могут быть расширены изнутри сосуда - эта процедура называется коронарная ангиопластика. Кроме того, в коронарную артерию может быть имплантирован стент - металлический каркас, который будет поддерживать раскрытое состояние сосуда. В отдельных случаях проводят сложную операцию аортокоронарное шунтирование, когда вставляют дополнительные сосуды между аортой и коронарными артериями, огибая место сужения коронарного сосуда и создавая возможность, чтобы кровь поступала к сердечной мышце.
Читайте также:
