Энцефалит Расмуссена на МРТ
Добавил пользователь Дмитрий К. Обновлено: 27.01.2026
Магнитно-резонансная томография – один из наиболее эффективных методов, которые позволяют получить максимально информативные сведения о состоянии организма человека.
При быстром проведении такого обследования, вы получите гарантию того, что у врачей будет достаточно сведений для постановки диагностики и последующего начала лечения.
Использование метода магнитно-резонансной томографии направлено на то, чтобы сформировать трехмерную модель органа. Таким образом, удается получить максимум сведений о том, в каком состоянии он находится на данный момент, не были ли изменены размеры, структура.
Благодаря отсутствию лучевой нагрузки на организм человека, полностью исключается опасность. Таким образом, можно проводить обследование даже для детей и беременных женщин.
Существенно упрощается и процесс периодического обследования. У врачей появляется возможность контролировать изменение состояния пациента, отмечать, насколько эффективен выбранный метод лечения.
Часто метод магнитно-резонансной томографии используется при диагностике энцефалита. Рассмотрим, как МРТ способно помочь при таком заболевании, в чем преимущество использования подобного подхода.
Особенности энцефалита
Под общим названием «энцефалит» скрывается сразу несколько патологических состояний. Их объединяет одно – при протекании происходит воспаление вещества головного мозга.
Энцефалит встречается в разных возрастных группах. При этом больше всего ему подвержены дети и пожилые люди. Болезнь часто начинает формироваться на фоне ослабленного иммунитета.
Сразу ответим на главный вопрос материала – видно ли на МРТ энцефалит головного мозга. Врачи отмечают, что его можно определить с использованием магнитно-резонансной томографии в 90% ситуаций.
При этом заболевание отслеживается на ранней стадии, пока не успевает нанести организму серьезные повреждения, а лечение проходит намного эффективнее.
Существует множество причин, по которым может начать развиваться энцефалит. К ним относятся такие, как попадание в организм человека грибков, вирусов, бактерий. Некоторые паразиты также способны провоцировать развитие в мозге воспалительного процесса.
Болезнь может стать следствием перенесенных аутоиммунных поражений, сильных аллергических реакций, выраженной интоксикации. Так как мозг также участвует в процессе кровообращения, он часто оказывается подверженным воздействию инфекций, которые циркулируют внутри организма.
Также проникновение инфекции возможно на фоне контакта с зараженными нервными волокнами, тканями, которые затронуты выраженным воспалительным процессом.
Болезнь протекает по-разному. В патологический процесс могут вовлекаться различные части мозга, в том числе, мозжечок, белое вещество, кортикальные и стволовые структуры.
Многое зависит от изначальной причины развития такого заболевания, а также особенностей его протекания, первоначального возбудителя и многих других факторов, которые стоит учитывать медикам.
Именно МРТ в таком случае становится наиболее эффективным средством для выполнения диагностики. Оно предоставляет врачам максимум информации, которую затем можно будет использовать как для постановки диагноза, так и для профессионального лечения.
Основные симптомы энцефалита
Первоначально на наличие в организме заболевания указывает сразу несколько признаков. К ним относятся такие, как:
- Сильная лихорадка. Обычно возникает без каких-либо внешних причин.
- Частые и выраженные головные боли. Могут быть разной локализации в зависимости от того, где именно располагается очаг воспаления.
- Рвота и тошнота. Наблюдаются без выраженных на то причин.
- Затуманенное сознание. Человек может упасть в обморок, перестать ориентироваться в пространстве, не узнавать окружающих или не отдавать отчет в своих действиях.
- Речевые нарушения. Характерна заторможенность, бессвязность, неспособность построить длинное предложение.
- Повышенная чувствительность к свету. При взгляде на источник света, человек начинает жаловаться на сильную резь в глазах, не может сфокусировать их на предмете.
- Повышение температуры кожи. Наблюдается не так часто, но становится причиной того, что болезнь путают с другими, менее опасными заболеваниями.
- Расстройство сна. Распространена как бессонница, так и длительный сон, от которого сложно пробудиться.
- Расстройства поведения. Человек может становиться подавленным или раздражительным без видимых причин.
- Сбои в работе органов дыхания. Может возникать одышка, неровное, сбивчивое дыхание.
- Неврологические симптомы. Обычно имеют очаговый характер. У многих пациентов наблюдаются выраженные параличи и парезы.
И это лишь часть богатого списка симптомов, которые медики диагностируют у больных энцефалитом пациентов. При этом важно как можно скорее провести МРТ, чтобы понять, в каком состоянии находится человек на данный момент, какое лечение оказывается для него наиболее предпочтительным.
В некоторых случаях, на фоне протекания болезни могут начаться даже эпилептические припадки.
Важно понимать, что симптомы могут значительно отличаться в зависимости от того, насколько сильно был поражен мозг. Этот фактор также влияет и на потенциальную успешность лечения.
В худшем случае, вероятно развитие отека мозга и летального исхода. Если не обеспечить правильную диагностику и лечение энцефалита, есть реальный риск столкнуться с потерей памяти, утратой когнитивных функций, сильными нарушениями речи, потерей чувствительности, ухудшением двигательной способности.
Главные разновидности энцефалита
Выбор определенного метода лечения будет зависеть от того, насколько сильно успело распространиться поражение, какие области мозга оно затронуло в процессе. Обычно медики выделяют воспалительные процессы двух типов:
- Лейкоэнцефалит. Поражает белое вещество головного мозга.
- Полиоэнцефалит. Затрагивает серое вещество головного мозга.
Также может распространяться и еще более опасное проявление – панэнцефалит. Для него характерен диффузный характер поражения. При этом все случаи могут протекать по-разному, но представлять большую угрозу для здоровья и жизни человека.
Большое значение имеет зона поражения, которая была затронута в процессе. В частности, энцефалит может быть как очаговым, так и диффузным.
Отличается и характер протекания заболевания. Медики наблюдают геморрагический, гнойный, серозный тип заболевания.
Есть также классификация в зависимости от стадии заболевания. Обычно первичный вариант становится следствием поражения организма человека вирусами или микробами. Он развивается на фоне укусов насекомых.
Принято больше всего опасаться клещей, но потенциально проблемы также могут создавать и комары, защите от которых человек на природе уделяет меньше внимания.
Также есть вторичный энцефалит. У него намного больше исходных причин. Он развивается как осложнение заболеваний или сопровождает некоторые типы поражения организма. Существует несколько основных типов вторичного энцефалита, среди которых:
- Вирусный. Обычно появляется из-за различных вирусов, таких, как корь или грипп. Начинается в результате осложнения заболевания, если человек не лечится или пытается перенести все на ногах. При этом есть вероятность выраженных поражений мозга, быстрого развития отека.
- Паразитарный или грибковый. В группе риска оказываются все категории людей. Обычно попавшие в организм споры грибка или паразиты могут провоцировать воспалительные процессы, если иммунитет человека по каким-либо причинам оказывается ослабленным.
- Бактериальный. Есть множество видов бактерий, которые провоцируют развитие поражения. К ним относятся такие, как стафилококки, менингококки, гемофильные палочки и многое другое.
Достаточно редко, но все-таки наблюдается проявление поствакцинального энцефалита. Он становится побочной реакций на различные прививки.
Стоит также упомянуть и энцефалит Расмуссена. Он имеет хроническое течение и аутоиммунную природу. Приводит к выраженным атрофическим изменениям, которые обычно затрагивают только одно полушарие мозга.
Энцефалит Расмуссена на МРТ
Диагностика энцефалита Расмуссена по КТ, МРТ
а) Терминология:
1. Сокращения:
• Энцефалит Расмуссена (ЭР)
2. Синонимы:
• Хронический фокальный (локализованный) энцефалит
3. Определение:
• Хроническое прогрессирующее одностороннее воспаление мозговой ткани неясной этиологии
• Характеризуется рефрактерной фокальной эпилепсией, прогрессирующей гемиплегией, когнитивными нарушениями
б) Визуализация:
2. КТ признаки энцефалита Расмуссена:
• Бесконтрастная КТ:
о Изначально изменения отсутствуют → атрофия
• КТ с контрастированием:
о Контрастирование обычно не наблюдается
о Редко преходящее контрастирование мягкой мозговой оболочки и/или коры
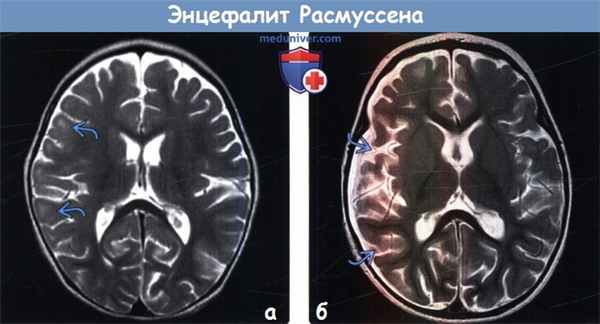
(а) МРТ, Т2-ВИ, аксиальный срез: у годовалого ребенка с фокальными судорожными приступами, устойчивыми к лекарственной терапии, и прогрессирующим левосторонним гемипарезом в субкортикальном белом веществе правого полушария головного мозга определяется легкое повышение интенсивности сигнала.
(б) МРТ, Т2-ВИ, аксиальный срез: у этого же пациента через месяц наблюдается выраженная потеря объема мозговой ткани правого большого полушария и углубление борозд. На серии МР-томограмм при энцефалите Расмуссена прослеживается прогрессирующая атрофия головного мозга в сочетании с изменениями сигнальных характеристик коры/субкортикального белого вещества.
4. Радионуклидная диагностика:
• Сцинтиграфия с Тс-99m ГМПАО: ↓ перфузии даже при нормальной МР-картине
• ПЭТ/ОФЭКТ:
о Диффузное ↓ метаболизма/перфузии в полушарии
о Перекрестный мозжечковый диашиз
о Преходящий гиперметаболизм может быть связан с недавно перенесенным судорожным приступом (редко):
- Мультифокальный гиперметаболизм поданным исследования с С-11-метионином
5. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о МРТ + оценка клинических симптомов + соответствующие признаки на ЭЭГ
• Советы по протоколу исследования:
о МРТ с контрастным усилением ± ПЭТ (ФДГ)
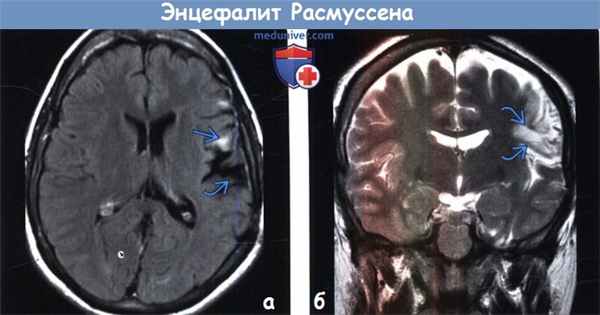
(а) МРТ, FLAIR, аксиальный срез: у пациента с энцефалитом Расмуссена (подтвержден по данным биопсии) определяется расширение левой сильвиевой борозды, обусловленное потерей объема мозговой ткани и сочетающееся с субкортикальным глиозом лобной покрышки.
(б) МРТ, Т2-ВИ, корональный срез: у того же пациента определяется потеря объема мозговой ткани и глиоз лобной покрышки слева.
в) Дифференциальная диагностика энцефалита Расмуссена:
1. Синдром Стерджа-Вебера:
• Пламенеющий невус лица и контрастируемая ангиома мягкой мозговой оболочки
• Прогрессирующая полушарная атрофия
• Кальцификация коры
2. Синдром MELAS (митохондриальная энцефаломиопатия, лактоацидоз и инсультоподобные эпизоды):
• Острый: может вызывать повышение интенсивности сигнала от коры (наиболее часто в теменно-затылочной области) + ДВИ
• Хронический: атрофия коры, формирование лакун (базальные ганглии, таламус)
3. Синдром Дайка-Давыдова-Массона (полушарный инфаркт в пренатальном/неонатальном периоде):
• Односторонняя церебральная атрофия
• Компенсаторное утолщение костей черепа
• Приподнятость каменистого гребня височной кости и гипераэрация околоносовых пазух
• Развивается после инфаркта во внутриутробном или перинатальном периоде
4. Фокальная кортикальная дисплазия:
• Может вызывать полушарный эпилептический статус, что приводит к односторонней потере объема мозговой ткани
5. Другие аутоиммунные воспалительные заболевания:
• Односторонний васкулит головного мозга, паранеопластические синдромы, онконейрональные антитела
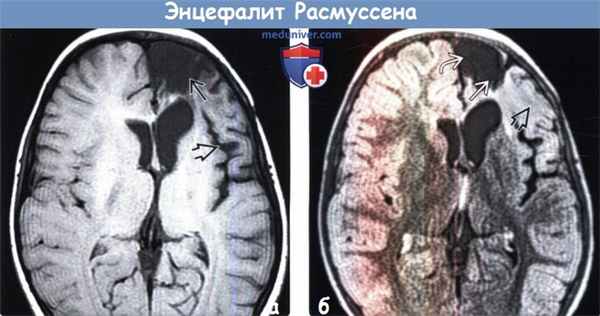
(а) МРТ, Т1-ВИ, аксиальный срез: у четырехлетней девочки с хроническим локализованным энцефалитом Расмуссена определяется выраженная атрофия лобной доли. Обратите внимание на расширение лобного рога левого бокового желудочка заместительного генеза и расширение круговой борозды островка что является признаком потери объема островковой доли.
(б) МРТ, FLAIR, аксиальный срез: у того же пациента определяется атрофия верхней и средней лобных извилин Атрофия и субкортикальный глиоз распространяются на нижнюю лобную извилину слева.
г) Патология:
1. Общие характеристики энцефалита Расмуссена:
• Этиология:
о Этиология и патогенез энцефалита Расмуссена (ЭР) остаются неизвестными
о Накапливаются данные о том, что заболевание носит аутоиммунный характер:
- Антитело-опосредованная, Т-клеточная цитотоксичность и индуцированная микроглией денерация
• Генетика:
о Возможно существование вирусного триггера генетически обусловленной иммунодисфункции
• Ассоциированные аномалии:
о Сочетание трех потенциальных факторов может инициировать/закреплять процессы, ведущие к поражению мозговой ткани:
- Вирусная инфекция
- Аутоиммунные антитела
- Аутоиммунные цитотоксические Т-лимфоциты
2. Стадирование и классификация:
• Три стадии течения энцефалита Расмуссена (ЭР):
о Продромальная стадия: неспецифическая симптоматика, низкая частота судорожных приступов и легкая гемиплегия
о Острая стадия: частые судорожные приступы, часто парциальная непрерывная эпилепсия, прогрессирующий гемипарез, когнитивные нарушения
о Стадия резидуальных изменений: перманентная и стабильная неврологическая симптоматика и сохраняющиеся судорожные приступы
• Классификация и стадирование: МРТ (Т2-ВИ):
о Стадия 1: отек/гиперинтенсивный сигнал
о Стадия 2: нормальный объем мозговой ткани/гиперинтенсив-ный сигнал
о Стадия 3: атрофия/гиперинтенсивный сигнал
о Стадия 4: прогрессирующая атрофия и нормальные сигнальные характеристики
3. Макроскопические и хирургические особенности:
• Полушарная атрофия коры
• Зона поражения часто окружена неизменной корой или зоной легкого воспаления:
о Данные при биопсии могут вводить в заблуждение
4. Микроскопия:
• Классификация Робитэйла описывает воспаление коры, потерю нейронов и глиоз в пределах 1 полушария:
о Группа 1 (патологически активная форма): активный воспалительный процесс:
- Микроглиальные узелки ± нейронофагия, округлые пери-васкулярные клетки
о Группа 2 (активная и отдаленная форма): обострение на фоне хронического течения:
- Вышеизложенное + некроз и формирование полостей, затрагивающие всю толщину коры в ≥ 1 гиральном сегменте
о Группа 3 (менее активная «отдаленная» форма):
- Потеря нейронов/глиоз и меньшее количество микроглиальных узелков
о Группа 4 («выгорание»):
- Формирование неспецифического рубца со слабо активным воспалением
д) Клиническая картина:
1. Проявления энцефалита Расмуссена:
• Наиболее частые признаки/симптомы:
о Рефрактерная эпилепсия, клонические судороги
о Прогрессирует до парциальной непрерывной эпилепсии
о Другие: гемипарез, зрительные и сенсорные нарушения, дизартрия, дисфазия, изменения личности
• Клинический профиль:
о Дети младшего возраста с прогрессирующей парциальной эпилепсией, некупируемой лекарственными средствами
• Клиническое течение:
о Парциальные комплексные судорожные приступы с увеличивающейся частотой возникновения
о У 20% пациентов проявляется эпилептическим статусом
о Вслед за этим наступает рост тяжести судорожных приступов, прогрессирующий гемипарез, нарушение когнитивной функции, смерть
• ЭЭГ: изначально картина от нормальной до персистирующего одностороннего замедления ± эпилептогенная активность
• СМЖ: ± олигоклональные полосы
2. Демография:
• Возраст:
о Обычно начинается в детстве (6-8 лет)
о В 10% случаев развивается у подростков или взрослых
• Пол:
о М = Ж
• Этническая принадлежность:
о Отсутствует
• Эпидемиология:
о Наличие предшествующего эпизода воспаления (50% случаев):
- Тонзиллит, инфекция верхних дыхательных путей, средний отит
3. Течение и прогноз:
• В большинстве случаев гемиплегия и нарушение когнитивной функции
• Для пациентов старшего возраста характерен более длительный продромальный период и затяжное течение
• Неблагоприятный прогноз
• Развитие гемиплегии неизбежно ± лечение
4. Лечение:
• Заболевание рефрактерно к противосудорожным препаратам
• ± преходящее улучшение состояния при плазмоферезе, внутривенной терапии иммуноглобулинами, лечении стероидными препаратами, агентами, направленными на В-клетки и Т-клетки
• При ЭР полное излечение судорожных приступов достигается только за счет хирургического вмешательства:
о функциональная гемисферэктомия/центральное разобщение
о Гемисферэктомия
е) Диагностическая памятка. Советы по интерпретации изображений:
• Предполагайте энцефалит Расмуссена при:
о ↑ частоты возникновения парциальных комплексных судорожных приступов, постиктального неврологического дефицита у пациентов (1-15 лет) с изначально «нормальной» визуализационной картиной
о Некупируемой эпилепсии с прогрессирующей атрофией одного полушария в виде повышения интенсивности сигнала на Т2-ВИ
Энцефалит Расмуссена
Энцефалит Расмуссена — это прогрессирующий энцефалит, затрагивающий только одну гемисферу головного мозга и имеющий хроническое течение. Клинически представляет собой сочетание кожевниковской эпилепсии, когнитивного снижения и очагового сенсомоторного дефицита. В ходе диагностики сопоставляются данные анамнеза, неврологического осмотра, ЭЭГ, периметрии, томографических исследований головного мозга. Терапия включает противоэпилептическую, глюкокортикостероидную, иммуномодулирующую или иммуносупрессивную составляющие. Возможно хирургическое лечение, целью которого является «выключение» пораженной гемисферы из функционирования ЦНС.
МКБ-10
Общие сведения
Энцефалит Расмуссена — прогрессирующий очаговый энцефалит с хроническим течением, характеризующийся наличием кожевниковской эпилепсии, очагового сенсомоторного неврологического дефицита и когнитивных расстройств. Подробная информация о нем впервые была предоставлена медицинскому сообществу в 1958 году американским врачом Т. Расмуссеном. Как отдельная нозологическая единица энцефалит Расмуссена выделен относительно недавно. Заболевание является крайне редким. Сам Расмуссен в течение 35 лет наблюдал лишь 51 случай подобного энцефалита.
Заболеванию подвержены только дети. Около 85% случаев приходится на возраст до 10 лет. Пик заболеваемости попадает на возрастной период от 5 до 8 лет. Единичные варианты, когда энцефалит Расмуссена дебютирует до 1 года или после 14-летнего возраста, считаются атипичными. Характерно начало энцефалита после перенесенного инфекционного заболевания (чаще ОРВИ). В литературе по неврологии указаны случаи, когда энцефалит Расмуссена сочетался с прогрессирующей гемиатрофией лица.
Причины
В настоящее время этиопатогенез не установлен. В качестве гипотез рассматриваются 2 варианта: вирусная этиология и аутоиммунный генез заболевания.
- Приверженцы вирусной гипотезы считают энцефалит Расмуссена медленно текущей вирусной нейроинфекцией и соответственно относят его к вирусным энцефалитам. В пользу вирусной теории говорят изменения, обнаруживаемые при гистологическом исследовании пораженных церебральных тканей (периваскулярные инфильтраты, мелкоочаговый глиоз, пролиферация микроглии). Однако все попытки выделить возбудитель пока остаются безрезультатными.
- В пользу аутоиммунной теории свидетельствуют исследования 2002 года, выявившие антитела к глутаматному рецептору, в результате воздействия которых происходит раскрытие ионных каналов и возбуждение нейронов. При этом эксайтотоксичность (повреждение нервных клеток под действием возбуждающих нейротрансмиттеров) обуславливает гибель астроцитов и нейронов. Кроме того, у пациентов, имеющих энцефалит Расмуссена, отмечается высокая встречаемость антигенов НLА. Вероятно, подверженность нейронов указанным выше патологическим изменениям обусловлена иммуногенетическими факторами.
Патоморфология
Морфологически энцефалит Расмуссена отличается очаговым характером возникающих изменений. Патологические процессы распространяются на одну долю или одну гемисферу мозга. В отдельных случаях при раннем дебюте заболевания имеет место двусторонний характер морфологических изменений, однако всегда выявляется первичный очаг поражения. Варианты с распространением патологического процесса на вторую гемисферу мозга являются прогностически неблагоприятными и зачастую приводят к гибели пациентов.
Симптомы энцефалита Расмуссена
Базовым симптомокомплексом выступает кожевниковская эпилепсия — сочетание парциальных судорожных эпиприступов с миоклониями. Наиболее часто наблюдаются простые (без утраты сознания) моторные фокальные приступы, локализующиеся в лице или одной из конечностей. Они могут носить клонический или тонический характер. Возможна вторичная генерализация пароксизмов с переходом в клонико-тонический генерализованный эпиприступ. Миоклонии — фокальные мышечные подергивания — носят практически постоянный характер. В начале заболевания они могут отсутствовать, появляются через несколько месяцев или возникают вместе с очаговым неврологическим дефицитом спустя 1,5-2,5 года после дебюта эпиприступов.
Очаговая симптоматика представлена в основном центральным гемипарезом, контралатеральным пораженной гемисфере. Наблюдаются сенсорные нарушения по проводниковому типу, гемианопсия, афазия (при нарушениях в доминантном полушарии). Когнитивные расстройства, сопровождающие энцефалит Расмуссена, сводятся к прогрессирующим нарушениям памяти, внимания, праксиса и приводят к развитию олигофрении. Сочетаются с психическими отклонениями.
Стадии энцефалита Расмуссена
- Продромальный период может продолжаться несколько лет. У 70% пациентов характеризуется возникновением простых фокальных судорожных пароксизмов двигательного типа. В 20% случаев энцефалит Расмуссена манифестирует эпилептическим статусом. Возможно развитие вторично-генерализованных эпиприступов. В начальном периоде частота пароксизмов, как правило, небольшая; в дальнейшем наблюдается ее существенный рост. Уже в дебюте энцефалита возможно появление паралича Тодда — транзиторного пареза, возникающего в конечностях вслед за происходящими в них в ходе эпиприступа судорожными сокращениями.
- Активный период знаменуется присоединением очаговых неврологических симптомов (гемипареза, гемианопсии, гемигипестезии, нарушений речи), мнестических нарушений и практически постоянными миоклониями. В этой стадии у 80% пациентов наблюдаются простые фокальные моторные пароксизмы, у 28% - сложные фокальные приступы, у 40% - вторично-генерализованные, у 23% - соматосенсорные. Эпилептические гемиприступы по типу джексоновской эпилепсии, затрагивающие мышцы одной половины туловища, согласно некоторым авторам, встречаются лишь в 10% случаев. Период длительности двигательного дефицита при параличе Тодда постепенно увеличивается, затем отмечается перманентный гемипарез, со временем принимающий стойкий характер.
- Период стабилизации у большей части пациентов (около 80 %) наступает спустя не более 3-х лет от времени манифестации энцефалита. Отмечается стабилизация и даже некоторое понижение частоты судорожных приступов. Однако на этом фоне продолжают прогрессировать сенсомоторные, зрительные и когнитивные нарушения. У четверти пациентов диагностируют нейроэндокринные расстройства: преждевременное половое созревание, ожирение.
Диагностика
В продромальном периоде в связи с отсутствием очаговой симптоматики постановка точного диагноза весьма затруднительна. В активной стадии невролог при обследовании выявляет наличие центрального гемипареза с усилением рефлексов и пирамидными знаками, постоянные миоклонические сокращения, нарушения речи, повышенную психическую истощаемость, снижение памяти и внимания и пр. нарушения.
- Электроэнцефалография. В активном периоде выявляет нарушения у всех пациентов. Отмечается замедление основного ритма, возможно полное отсутствие альфа-ритма. В пораженном полушарии наблюдается пик-волновая активность.
- Офтальмологическая диагностика.Определение полей зрения выявляет гемианопсию, при офтальмоскопии изменения глазного дна зачастую отсутствуют.
- Лабораторная диагностика. Исследование цереброспинальной жидкости проводятся с целью исключения другой клинически сходной патологии ЦНС.
- Томография. Первостепенное значение в постановке диагноза имеет проведение КТ или МРТ головного мозга в динамике. Патогномоничным томографическим признаком, характеризующим энцефалит Расмуссена, выступает прогрессирующая церебральная гемиатрофия. Как правило, вначале регистрируется увеличивающееся с течением времени расширение сильвиевой щели, затем отмечаются атрофические изменения конвекситальных отделов церебральной коры. При наблюдении в динамике типично увеличение зоны корковой атрофии наподобие растекания масляного пятна по пергаменту.
Дифференциальная диагностика проводится с:
- внутримозговыми опухолями;
- церебральными кистами;
- энцефалитами другой этиологии;
- иными видами эпилепсии у детей (синдромом Леннокса-Гасто, синдромом Ландау-Клеффнера, фокальной корковой дисплазией);
- лейкодистрофиями;
- лейкоэнцефалитом Шильдера и др.
Лечение энцефалита Расмуссена
Консервативная терапия включает противоэпилептическое лечение и попытки патогенетической терапии, направленной на замедление прогрессирования атрофических изменений в мозге. Сопровождающие энцефалит Расмуссена эпилептические приступы относятся к резистентным формам эпилепсии.
Консервативная терапия
Антиконвульсантную терапию обычно начинают с назначения вальпроатов. Препаратами выбора также являются топирамат, леветирацетам и фенобарбитал. Резистентность пароксизмов заставляет врачей переходить на комбинированную терапию. Рекомендованы сочетания вальпроатов с топираматом или леветирацетамом, топирамата с леветирацетамом. У некоторых пациентов эффективно сочетание вальпроатов с карбамазепином, хотя последний противопоказан в качестве монотерапии по причине усугубления миоклонических проявлений. Отдельные авторы указывают на временный антиконвульсивный эффект внутривенных инфузий больших доз ноотропила.
Относительно методов патогенетической терапии пока не существует единого мнения. Применяется иммуносупрессивное и иммуномодулирующее лечение, назначение противовирусных фармпрепаратов и глюкокортикостероидов. Последнее время в качестве стартового лечения все чаще используют терапию иммуноглобулинами. По мере прогрессирования симптоматики к ним добавляют кортикостероиды (дексаметазон, метилпреднизолон). При отсутствии положительного результата такой терапии переходят к иммуносупрессии с использованием азатиоприна или циклофосфана. Однозначных данных о результативности противовирусного лечения с применением зидовудина, ацикловира, интерферона пока нет. Возможно проведение плазмафереза, иммуносорбции.
Хирургическая тактика
Хирургическое лечение на ранних стадиях энцефалита позволяет добиться устойчивой ремиссии у 23-52% пациентов. Оно проводится нейрохирургами и заключается в функциональной или анатомической гемисферэктомии. В первом случае производится «выключение» пораженного полушария путем пересечения всех его связей, во втором — хирургическое удаление полушария или его части.
Прогноз
В большинстве случаев энцефалит Расмуссена имеет неутешительный прогноз. За исключением единичных случаев спонтанной стабилизации заболевания, у пациентов отмечается тяжелейший двигательный и когнитивный дефицит. Летальный исход может наступить в период от 3 до 15 лет со времени дебюта энцефалита.
Энцефалит Расмуссена. Клинический случай хирургического лечения
В статье представлены литературные данные по клиническому течению, диагностике и лечению энцефалита Расмуссена у детей. Эпилептические приступы при энцефалите Расмуссена резистентны к антиконвульсантной. терапии, а при МРТ-исследовании выявляется прогрессирующая церебральная, атрофия контралатерально моторным нарушениям. Используемые методы консервативного лечения разнообразны и включают в себя антиэпилептические и противовирусные препараты кетогенную диету плазмаферез, иммуносупрессию и транскраниальную магнитную стимуляцию. Хирургическое лечение представлено функциональной гемисферэктомией. Представлен клинический случай 14-летней девочки с энцефалитом. Расмуссена. В дебюте заболевания использовались противовирусные препараты и стероидная терапия: ацикловир, дексаметазон. В дальнейшем использовались различные методы физической реабилитации и оперативные методы для снятия спастики. На дооперационном этапе использовалась политерапия, включающая карбамазепин, ламотриджин и топирамат. Течение послеоперационного периода осложнилось развитием рефрактерного фокального эпилептического статуса и серией приступов. После проведения функциональной гемисферэктомии подобрана политерапия с использованием леветирацетама, топирамата и вальпроата. На фоне комплексной терапии отмечен положительный эффект в виде снижения частоты приступов более чем. на 75 %.
Ключевые слова
Об авторах
ГБУЗ «Иркутская государственная областная детская клиническая больница»; ФГБУ «Научный центр реконструктивной и восстановительной хирургии» СО РАМН; ГБОУ ДПО «Иркутская государственная медицинская академия последипломного образования» Минздрава РФ
Россия
ФГБУ «Научный центр реконструктивной и восстановительной хирургии» СО РАМН; ГБОУ ДПО «Иркутская государственная медицинская академия последипломного образования» Минздрава РФ
Россия
Список литературы
1. Andermann F., Farrell K. Early onset Rasmussen's syndrome: a malignant, often bilateral form of the disorder // Epilepsy Res. — 2006. — Vol. 70 (Suppl. 1). - P. S259 — 262.
2. Bahi-Buisson N., Nabbout R., Plouin P. et al. Recent advances in pathogenic concepts and therapeutic strategies in Rasmussen's encephalitis // Rev. Neurol. (Paris). - 2005. - Vol. 161 (4). -P. 395-405.
3. Bien C.G., Elger C.E., Wiendl H. Advances in pathogenic concepts and therapeutic agents in Rasmussen's encephalitis // Expert Opin. Investig. Drugs. - 2002. - Vol. 11 (7). - P. 981 -989.
4. Granata T. Rasmussen's syndrome // Neurol. Sci. - 2003. - Vol. 24 (Suppl. 4). - P. S239-243.
5. Hart Y. Rasmussen's encephalitis // Epileptic Disord. - 2004. - Vol. 6 (3). - P. 133-144.
6. Kumar R., Wani A.A., Reddy J., Pal L. et al. Development of anaplastic ependymoma in Rasmussen's encephalitis: review of the literature and case report // Childs Nerv. Syst. - 2006. - Vol. 22 (4). -P. 416-419.
7. McLachlan R.S., Girvin J.P., Blume W.T., Re-ichman H. Rasmussen's chronic encephalitis in adults // Arch Neurol. - 1993. - Vol. 50 (3). - P. 269-274.
8. Rasmussen T., Olszewski J., Lloyd-Smith D. Focal seizures due to chronic localized encephalitis // Neurology. - 1958. - Vol. 8 (6). - P. 435-445.
9. Rotenberg A., Depositario-Cabacar D., Bae E.H. et al. Transient suppression of seizures by repetitive transcranial magnetic stimulation in a case of Rasmussen's encephalitis // Epilepsy Behav. - 2008. -Vol. 13 (1). - P. 260-262.
10. Watson R., Jiang Y., Bermudez I. et al. Absence of antibodies to glutamate receptor type 3 (GluR3) in Rasmussen encephalitis // Neurology. - 2004. -Vol. 63 (1). - P. 43-50
Диагностика энцефалита на МРТ

Магнитно-резонансная томография (МРТ) головного мозга является мощным диагностическим методом, который помогает визуализировать многочисленные заболевания головного мозга, включая энцефалиты различного происхождения. Термин энцефалит объединяет в себе группу заболеваний, которая характеризуется воспалением головного мозга. Вызывать воспалительный процесс могут вирусы, бактерии, грибы и паразиты.
- кровь;
- по нервным отросткам;
- непосредственный контакт с очагом инфекции при отитах, синуситах и мастоидитах.
БЕСПЛАТНАЯ
КОНСУЛЬТАЦИЯ О ДИАГНОСТИКЕ
Если сомневаетесь, запишитесь на бесплатную консультацию.
Или проконсультируйтесь по телефону
Диагностика энцефалита
- лихорадка
- головная боль
- рвота и понос
- проблемы с дыханием
- эпилептические припадки
- нарушение речи
- снижение уровня сознания
- светобоязнь
- нарушение в поведении
- наличие очагов поражения ЦНС (парезы конечностей, афазии).
Типы энцефалита
- некроз тканей;
- кровоизлияния;
- накопление контрастного препарата гадолиния.
- наличие отека;
- гной будет ярко светиться на диффузионно-взвешенном изображении.
- атрофия вещества головного мозга
- компенсаторное расширение боковых желудочков.
Процедура МРТ при энцефалите головного мозга
Первым делом человек должен записаться на прием в МРТ кабинет. МРТ при энцефалите в медицинских центрах СПб проводят с контрастным усилением. Она не подразумевает какой-либо особой подготовки пациента, нужно только прекратить прием пищи за 4-2 часа до начала сканирования. Перед исследованием пациента попросят снять с себя все металлическое и оставить в комнате подготовки все электронные устройства. Затем обследуемого уложат на томографический стол, оденут на зону головы особую МРТ катушку и передвинут внутрь томографа. МРТ аппарат начнет процесс сканирования, в ходе которого пациенту нужно не двигать головой и не разговаривать.
Сама диагностическая процедура длится около 40 минут и включает этап внутривенного введения контрастного вещества. Результаты в большинстве МРТ центров СПб пациент получает сразу после сканирования, немного подождав. В ходе скрининга головного мозга специалист по диагностике получает серию изображений структур головы в нескольких проекциях. На основе получившихся снимков делается тщательный анализ и последующее заключение.
Результаты МР обследования - это медицинский документ, правильно прочитать и понять который могут только специалисты. Поэтому, по итогам МР - сканирования всегда необходимо прийти на консультацию к своему лечащему врачу. Именно он поставит окончательный диагноз, определит, каким образом следует лечить болезнь, и есть ли необходимость в дополнительных обследованиях. Побочных эффектов от магнитно-резонансного исследования почти никогда не бывает. Контрастный препарат, который вводят в вену, нетоксичен, его состав базируется на солях гадолиния. Наиболее часто в медицинских центрах СПб применяется медицинский компонент Гадовист или Магневист. Противопоказания к МР-обследованию с контрастом малочисленны. Это наличие в теле кардиостимулятора, ферромагнетиков (металлических элементов). Все остальное ограничения: клаустрофобию, почечную и печеночную недостаточность, бронхиальную астму, беременность нужно обсуждать индивидуально с врачом-рентгенологом. Если Вас интересует вопрос, где можно быстро и недорого сделать МРТ головного мозга при энцефалите в Санкт-Петербурга и Лен. области, смело звоните в Городской центр записи, мы обязательно сможем Вам помочь.
Читайте также:
