Эпидемиология онхоцеркоза. Пути заражения онхоцеркозом
Добавил пользователь Morpheus Обновлено: 29.01.2026
Онхоцеркоз, или «речная слепота», является паразитарной болезнью, вызываемой филярией Onchocerca volvulus. Он передается при укусах инфицированных мошек (Simulium spp.), размножающихся у рек и ручьев с быстрым течением, главным образом в отдаленных селениях, расположенных поблизости плодородных земель, где люди занимаются сельским хозяйством.
В организме человека взрослые черви откладывают личинки (микрофилярии), которые мигрируют в кожу, глаза и другие органы. При укусе инфицированного человека самка мошки вместе с кровью поглощает также микрофилярии, которые продолжают свое развитие в ее организме и затем передаются другому человеку при последующих укусах.
Признаки и симптомы.
Онхоцеркоз является заболеванием глаз и кожи. Симптомы вызывают микрофилярии, которые перемещаются в организме человека в подкожных тканях, вызывая сильную воспалительную реакцию, когда они погибают. У инфицированных людей могут проявляться такие симптомы, как сильный зуд и различные кожные повреждения. У некоторых инфицированных людей происходит поражение глаз, которое может приводить к нарушению зрения и стойкой слепоте. В большинстве случаев подкожные узелки формируются вокруг взрослых червей.
Онхоцеркоз распространен, главным образом, в тропических районах. Более 99% инфицированных людей проживают в 31 африканской стране к югу от Сахары:
- Ангола
- Бенин
- Буркина Фасо
- Бурунди
- Демократическая Республика Конго
- Габон
- Гана
- Гвинея
- Гвинея-Биссау
- Камерун
- Кения
- Кот-д’Ивуар
- Либерия
- Малави
- Мали
- Мозамбик
- Нигер
- Нигерия
- Объединенная Республика Танзания
- Республика Конго
- Руанда
- Сенегал
- Сьерра-Леоне
- Судан
- Того
- Уганда
- Центральноафриканская республика
- Чад
- Экваториальная Гвинея
- Эфиопия
- Южный Судан
Онхоцеркоз был также ввезен в Йемен и Америку. По состоянию на 20 января 2016 года передача паразита онхоцеркоза все еще продолжается в Бразилии и Венесуэле (Боливарианской Республике).
Карта глобального распределения и статуса профилактической химиотерапии онхоцеркоза, 2015 г.
Программы по профилактике, борьбе и ликвидации.
Вакцины или лекарства для профилактики инфицирования O.volvulus нет.
За период с 1974 по 2002 года онхоцеркоз был взят под контроль в Западной Африке в рамках проведения Программы по борьбе с онхоцеркозом (ПБО), благодаря, главным образом, распылению вертолетами и самолетами инсектицидов для уничтожения личинок мошки (борьба с переносчиками болезни). Эти усилия были дополнены проводимыми с 1989 года крупномасштабными кампаниями по распределению ивермектина.
Благодаря ПБО 40 миллионов человек были излечены от инфекции, у 600 000 человек была предотвращена слепота и 18 миллионов детей были рождены свободными от угрозы этого заболевания и слепоты. Кроме того, 25 миллионов гектаров заброшенных пахотных земель стали вновь использоваться для поселения и выращивания сельскохозяйственных культур, что позволяло накормить 17 миллионов человек в год.
Африканская программа по борьбе с онхоцеркозом (АПБО), созданная в 1995 г. для борьбы с онхоцеркозом в оставшихся эндемичных странах Африки, была закрыта в конце 2015 г. после того, как начался переход к ликвидации онхоцеркоза. Ее главной стратегией было обеспечение не требующего поддержки, ориентированного на отдельные сообщества лечения ивермектином и, при необходимости, ведение борьбы с переносчиками болезни методами, безопасными для окружающей среды.
В 2016 году в странах Африки, где проводилась стратегия ориентированного на отдельные сообщества лечения ивермектином, более 129 миллионов человек получили лечение, что составляет примерно 65.3% глобального охвата.
Расширенный специальный проект по элиминации ЗТБ в Африке (РСПЭЗТБ), который заменил АПБО предназначен для поддержки программ по борьбе с ЗТБ, включая программы по борьбе онхоцеркозом, в ряде приоритетных стран. В его рамках будет объединена группа экспертов, которые могут оказывать техническое содействие всем странам-членам. РСПЭЗТБ, подобно ПБО и АПБО, базируется в Региональном бюро ВОЗ для стран Африки.
В 1992 году была создана Программа по ликвидации онхоцеркоза в Америке (ПЛОА). Ее целью была ликвидация к 2012 году заболеваемости глаз и остановка передачи инфекции на территории Америки с помощью крупномасштабных кампаний по лечению ивермектином, проводимых дважды в год. В 2006 году во всех 13 очагах этого региона охват лечением превысил 85%, а к концу 2017 года передача инфекции была прервана в 11 из 13 очагов.
В настоящее время усилия по ликвидации сфокусированы на народ яномами, живущий в Бразилии и Венесуэле.
5 апреля 2013 года Генеральный директор ВОЗ опубликовала официальное письмо, подтверждающее, что в Колумбии ликвидирован онхоцеркоз. Колумбия стала первой страной в мире, которая удостоверена и объявлена ВОЗ как страна, свободная от онхоцеркоза. В сентябре 2014 года Эквадор стал второй страной, в июле 2015 года Мексика стала третьей страной, а в июле 2016 года Гватемала стала четвертой страной в мире свободной от речной слепоты.
ВОЗ рекомендует проводить лечение онхоцеркоза ивермектином, по меньшей мере, один раз в год в течение примерно 10-15 лет. В районах, где одновременно распространены O. volvulus и Loa loa, стратегии лечения необходимо скорректировать. Loa loa — другая паразитическая филярия, эндемичная в Камеруне, Центральноафриканской Республике, Конго, Демократической Республике Конго, Нигерии и Южном Судане. Лечение пациентов с высоким уровнем L. Loa в крови может иногда приводить к тяжелым неблагоприятным реакциям. В затронутых странах рекомендуется следовать рекомендациям Комитета экспертов по мектизану (КЭМ)/АПБО в отношении ведения возможных тяжелых неблагоприятных реакций.
Штаб-квартира ВОЗ оказывает административную, техническую и оперативно-исследовательскую поддержку во всех трех регионах, где отмечается передача онхоцеркоза.
Региональное бюро ВОЗ для стран Африки, с 1975 по 2002 год осуществлявшее общее наблюдение за Программой по борьбе с онхоцеркозом (ПБО), а с 1995 по 2015 год — за Африканской программой по борьбе с онхоцеркозом (АПБО), в настоящее время обеспечивает контроль за реализацией Расширенного специального проекта по элиминации ЗТБ в Африке (РСПЭЗТБ), который будет играть важную роль в координации мероприятий по борьбе с ЗТБ и их ликвидации в этом регионе.
В рамках партнерства ПЛОА ВОЗ сотрудничает с эндемичными странами и международными партнерами в Американском регионе ВОЗ. Хотя не существует официальной программы по координации мероприятий в Регионе Восточного Средиземноморья ВОЗ, две страны этого региона также участвуют в мероприятиях по ликвидации.
Онхоцеркоз
Онхоцеркоз, или «речная слепота», является паразитарной болезнью, вызываемой филярией Onchocerca volvulus. Онхоцеркоз передается при повторных укусах инфицированных мошек (Simulium spp.). Мошки размножаются у рек и ручьев с быстрым течением, поблизости от удаленных деревень, расположенных около плодородных земель, где люди занимаются сельским хозяйством.
В организме человека взрослые черви откладывают личинки (микрофилярии), которые мигрируют в кожу, глаза и другие органы. При укусе инфицированного человека самка мошки вместе с кровью поглощает также микрофилярии, которые продолжают свое развитие в ее организме и затем передаются другому человеку при последующих укусах.
Клинические признаки и симптомы
Онхоцеркоз является заболеванием глаз и кожи. Симптомы вызывают микрофилярии, которые перемещаются в организме человека в подкожных тканях, в результате гибели вызывая сильную воспалительную реакцию. У лиц с инвазией могут проявляться такие симптомы, как сильный зуд и различные кожные повреждения. У некоторых людей инвазия может приводить также к поражению глаз, иногда вызывая нарушение зрения и стойкую слепоту. В большинстве случаев подкожные узелки формируются вокруг взрослых червей.
Географическое распределение
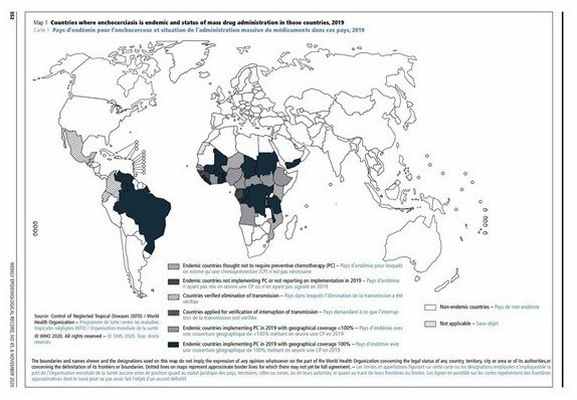
Онхоцеркоз распространен главным образом в тропических районах. Более 99% инфицированных людей проживают в 31 африканской стране к югу от Сахары: это Ангола, Бенин, Буркина-Фасо, Бурунди, Демократическая Республика Конго, Габон, Гана, Гвинея, Гвинея-Биссау, Камерун, Кения, Кот-д’Ивуар, Либерия, Малави, Мали, Мозамбик, Нигер, Нигерия, Объединенная Республика Танзания, Республика Конго, Руанда, Сенегал, Сьерра-Леоне, Судан, Того, Уганда, Центральноафриканская республика, Чад, Экваториальная Гвинея, Эфиопия и Южный Судан.
Онхоцеркоз также передается в районе проживания племен яномама в Бразилии, в Венесуэле (Боливарианской Республике), а также в Йемене.
Программы по профилактике, борьбе и элиминации онхоцеркоза
За период с 1974 по 2002 г. в рамках Программы по борьбе с онхоцеркозом (ПБО) онхоцеркоз был взят под контроль в Западной Африке, что было достигнуто в основном путем распыления инсектицидов с самолетов и вертолетов для уничтожения личинок мошки (борьба с переносчиками болезни). Эти усилия были впоследствии дополнены проводимыми с 1989 г. крупномасштабными кампаниями по распределению ивермектина.
Благодаря ПБО 40 млн человек были излечены от инвазии, у 600 000 человек была предотвращена слепота и 18 млн детей были рождены свободными от угрозы этого заболевания и слепоты. Кроме того, 25 млн гектаров заброшенных пахотных земель стали вновь использоваться для проживания людей и выращивания сельскохозяйственных культур в объеме, позволяющем обеспечивать продовольствием 17 млн человек в год.
Африканская программа по борьбе с онхоцеркозом (АПБО), созданная в 1995 г. для борьбы с онхоцеркозом в оставшихся эндемичных странах Африки, была закрыта в конце 2015 г. после того, как начался переход к ликвидации онхоцеркоза. Ее основная стратегия заключалась в систематическом проведении среди населения общин лечения ивермектином, а при необходимости – применении экологически безопасных методов борьбы с переносчиками заболевания. За последний год работы АПБО лечение ивермектином получили более 119 млн человек и произошло значительное снижение вызванной онхоцеркозом заболеваемости во многих странах. Ко времени закрытия АПБО ивермектин уже не требовался более чем 800 000 человек в Уганде и 120 000 человек в Судане.
В 2016 г. для обеспечения химиопрофилактики пяти забытых тропических болезней (ЗТБ) был начат Расширенный специальный проект по элиминации забытых тропических болезней в Африке (РСПЭЗТБ), который преследует четыре основных цели:
1. расширение масштабов лечения для достижения стопроцентного охвата соответствующих географических районов; 2. сокращение масштабов: прекращение лечения после прерывания передачи инвазии и достижения контроля над ней; 3. укрепление информационных систем для принятия научно-обоснованных мер; 4. обеспечение более эффективного распоряжения безвозмездно предоставленными препаратами за счет совершенствования практики управления системами снабжения. РСПЭЗТБ размещается в Региональном бюро ВОЗ для стран Африки.
РСПЭЗТБ продолжал содействовать расширению терапии ивермектином, и в 2019 г. ею было охвачено 152,9 млн человек, однако в 2020 г. из-за перебоев, связанных с пандемией COVID-19 количество прошедших лечение людей сократилось на 26,9%.
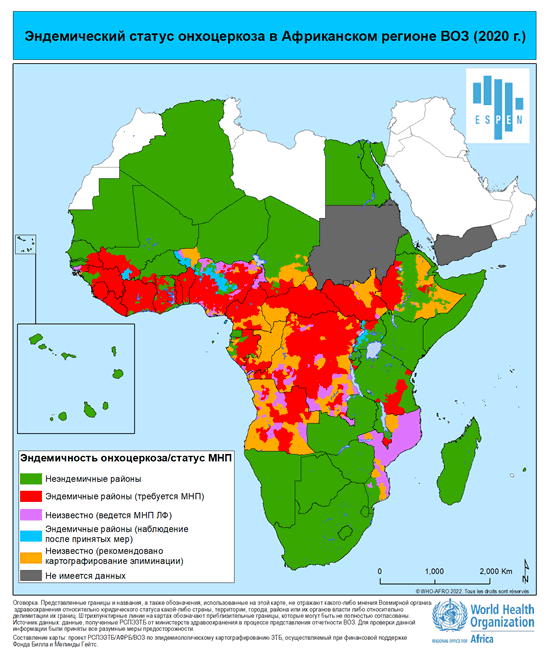
В 1992 г. была создана Программа по ликвидации онхоцеркоза в Америке (ПЛОА), цель которой заключалась в том, чтобы к 2015 г. путем проведения крупномасштабных кампаний по лечению ивермектином каждые два года элиминировать поражения органов зрения и прервать передачу инвазии во всех странах Америки. Охват лечением во всех 13 очагах этого региона превысил 85%, а в 11 из 13 очагов была прервана передача заболевания. В настоящее время основные усилия направлены на элиминацию заболевания среди племен яномама, проживающих в Бразилии и Венесуэле (Боливарианской Республике); численность данной группы риска составляет всего 35 228 человек.
Пятого апреля 2013 г. Генеральный директор ВОЗ опубликовала официальное письмо с подтверждением элиминации онхоцеркоза в Колумбии. Колумбия первой в мире прошла проверку и была объявлена ВОЗ свободной от онхоцеркоза. За ней последовали Эквадор в сентябре 2014 г., Мексика в июле 2015 г. и Гватемала в июле 2016 г. Свыше 500 000 человек в странах Америки больше не нуждаются в терапии ивермектином.
Лечение
ВОЗ рекомендует проводить лечение онхоцеркоза ивермектином по меньшей мере один раз в год в течение примерно 10–15 лет. В районах, где одновременно распространены O. volvulus и Loa loa, может потребоваться корректировка стратегии лечения. Loa loa – паразитическая филярия, эндемичная в Анголе, Экваториальной Гвинее, Габоне, Камеруне, Центральноафриканской Республике, Республике Конго, Демократической Республике Конго, Нигерии, Чаде и Южном Судане. У пациентов с высоким уровнем L. Loa в крови может иногда возникают серьезные неблагоприятные реакции на лечение. В затронутых инвазией странах рекомендуется выполнять рекомендации Комитета экспертов по мектизану (КЭМ)/АПБО в отношении профилактики и лечения серьезных неблагоприятных реакций.
Деятельность ВОЗ
ВОЗ оказывает административную, техническую и оперативно-исследовательскую поддержку во всех трех регионах, где отмечается передача онхоцеркоза.
Созданная ВОЗ в 2017 г. Техническая консультативная подгруппа по онхоцеркозу (ТПО) осуществляет методическое сопровождение и контроль операционных исследований, направленных на выявление эндемичных районов, в которых требуется проведение МНП. В районах, одновременно эндемичных по лимфатическому филяриозу, исследования имеют целью разработку стратегий комплексной оценки масштабов онхоцеркоза и лимфатического филяриоза для принятия надлежащих решений о прекращении МНП.
В рамках осуществляемых программ по-прежнему затруднена диагностика онхоцеркоза. Техническая консультативная группа по диагностике ЗТБ включила разработку средств диагностики онхоцеркоза в число особо приоритетных задач. С этой целью была сформирована подгруппа, которой поручено разработать два целевых профиля продукции (ЦПП) в отношении новых средств диагностики, позволяющих отслеживать эпидемиологическую распространенность онхоцеркоза, а также подтверждающий тест для принятия решений о прекращении МНП. Указанные ЦПП уже размещены на веб-сайте ВОЗ.
Региональное бюро ВОЗ для стран Африки, которое с 1975 по 2002 г. осуществляло общее руководство Программой по борьбе с онхоцеркозом (ПБО), с 1995 по 2015 г. – Африканской программой по борьбе с онхоцеркозом (АПБО), в настоящее время обеспечивает контроль за реализацией Расширенного специального проекта по элиминации ЗТБ в Африке (РСПЭЗТБ), призванного контролировать стратегии борьбы с онхоцеркозом и его элиминации в данном регионе.
В рамках партнерства ПЛОА ВОЗ сотрудничает с эндемичными странами и международными партнерами в Американском регионе ВОЗ. Хотя в Регионе Восточного Средиземноморья ВОЗ не существует официальной программы по координации деятельности, две страны этого региона также участвуют в мероприятиях по элиминации и получают поддержку РСПЭЗТБ в целях достижения элиминации речной слепоты.
С переходом от борьбы с онхоцеркозом к его элиминации для выявления очагов активной передачи заболевания и потребностей в лечении необходимо картографировать крупные районы на территории Африки. Для содействия странам в проведении такой оценки и принятии решений о необходимости лечения была разработана стратегия взятия образцов «Эпидемиологическое картографирование для элиминации онхоцеркоза».
Приоритеты научных исследований
Для достижения целей в области элиминации онхоцеркоза осуществление программ должно подкрепляться масштабными научными исследованиями. В число актуальных исследовательских задач входят:
Онхоцеркоз
Наиболее серьезные повреждения происходят в инфицированном глазе. Что приводит к хроническому конъюнктивиту, воспалению роговицы, глаукоме, катаракте, воспалению сосудов глаза. Очень высок риск развития слепоты.
Определение заболевания
Онхоцеркоз вызывают паразитирующие в организме человека гельминты. Болезнь передается при укусах инфицированных мошек. Они обитают у рек с быстрым течением вблизи плодородных земель. Поэтому чаще всего страдают люди занимающиеся сельским хозяйством. В странах с неблагоприятной эпидемиологической обстановкой насчитывают более 20 млн человек, страдающих этим заболеванием. Около 2% из них понесли значительную потерю зрение или ослепли.
ВОЗ относит онхоцеркоз в группу забытых болезней. Однако, она по-прежнему встречается в мире. В первую очередь в странах Африки, Латинской Америки, Йемене. Иногда отмечаются единичные случаи в других странах.
В 2013 году Колумбия получила от ВОЗ удостоверение в ликвидации онхоцеркоза. В 2014 году такой страной стал Эквадор, 2015 году Мексика, а в 2016 году Гватемала. Для ликвидации заболевания проводят лечение групп и сообществ препаратом ивермектином. Медикаментозное лечение проводят не только у людей, но и у животных. Как правило, крупномасштабные кампании проводятся дважды в год, а дополнительные по мере обнаружения больных на местах. Для полного избавления от паразита на территории страны порой требуется не один десяток лет.
Причины
Онхоцеркоз вызывают паразитические гельминты, нематоды Onchocerca volvulus. Инфекцию разносят инфицированные мошки рода Similium. Жизненный цикл онхоцерки состоит из нескольких стадий:
- При укусе мошка заражает человека.
- Червь проникает в подкожную клетчатку и вырастает до половозрелой формы.
- Самки отрождают микрофиллярии. Они локализуются под кожей, в лимфатических узлах. Иногда выявляются в крови и моче, могут попасть в глаза. Если на этой стадии здоровое насекомое кусает человека, то оно инфицируется и передает следующему попавшие в нее микрофиллярии.
Онхоцерки ― это нитевидные круглые черви, длиной в половозрелом возрасте от 19 до 50 мм. Размер личинок колеблется от 0,05 до 0,35 мм. Самки больше самцов. Продолжительность жизни личинки до 2,5 лет, взрослые особи могут жить до 15 лет. За год жизни самки производят до 1 млн микрофиллярий.
Паразитируя в коже, гильмиты вызывают дерматиты, депигментацию, онхоцеркомы, язвы. При инвазировании лимфатических узлов развивается лимфостаз и лимфаденопатия. Проникновении личинок в глаза приводит к поражению сосудов, сетчатки, глазного нерва.
Симптомы
Формирование болезни длительное, первые признаки проявляются в среднем спустя 12 месяцев после заражения. Включают следующие симптомы:
- Лихорадка с повышением температуры тела до +40 С.
- Общее недомогание, слабость.
- Филяриозная чесотка, сопровождаемая сухостью, шелушением, зудом, гиперпигментацией кожи.
- Папулезная сыпь, которая формируется в пустулы и язвы, не заживающие длительное время.
- Эозинофилия крови ― повышение числа эозинофилов, клеток крови, защищающих организм от паразитов.
Значительные и многократные инвазии приводят к серьезным поражениям кожи и подкожной клетчатки. Теряется эластичность, изменяется структура, кожа словно покрывается апельсиновой коркой. Это состояние иногда называют «слоновой» или «крокодиловой кожей». Развивается депигментации кожи, эти участки условно называют «кожей леопарда».
Наиболее часто изменения происходят в ногах, подмышечных и паховой зонах. В результате патологических изменений атрофируется эпидермис, потовые железы, волосяные луковицы. У некоторых больных образуются огромные свисающие складки кожи, возникают паховые и бедренные грыжи.
Еще одна ярко выраженная клиническая картина ― образование онхоцерком. Это подкожные узлы, доходящие в диаметре до 10 см. Они плотны, болезненны при пальпации. Чаще возникают на голове, верхней части спины, в области таза. Если онхоцеркома разовьется возле сустава, это приведет к артриту.
Миграция онхоцерки в глазную среду
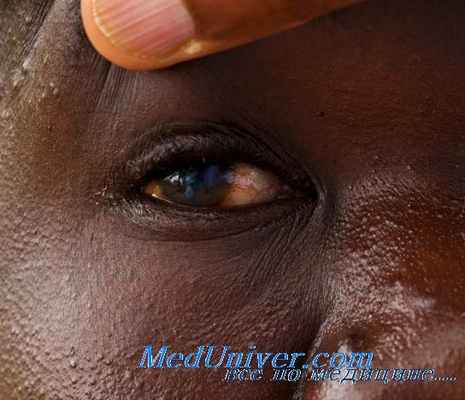
Наиболее опасен онхоцеркоз при миграции личинок в среду глаза. Попавшие на роговицу микрофилярии вызывают конъюнктивит. Среди симптомов:
- светобоязнь,
- слезотечение,
- отечность.
Из-за гибели паразитов образуются очаги кератита (воспаление роговицы). Это выражается следующей симптоматикой: «мушки в глазах», покраснение, воспаления, уменьшение прозрачности и блеска роговицы.
Дальнейшее поражение приводит к точечным кератитам, иридоциклиту, кистам роговицы, повреждению зрительного нерва. Часто можно наблюдать депигментация радужной оболочки. С течением времени развивается хориоретинит, катаракта, глаукома и слепота.
Диагностика
Клинические проявления онхоцеркоза
Заподозрить наличие заболевание можно по специфическому дерматиту, воспалению лимфоузлов, глазным поражениям и онхоцеркам. Важно установить место заражения, узнать посещал ли больной за последний год страны с неблагоприятной эпидем. обстановкой.
Лабораторная и инструментальная диагностика онхоцеркоза
Подтвердить диагноз можно несколькими способами:
- Микроисследование срезов кожи;
- ПЦР образцов кожи;
- определение уровня антител методом ИФА, РСК.
Анализ на антитела должен применяться в сочетании с другими методами диагностики, поскольку сам по себе он имеет ограниченную информативность. В первую очередь не может дифференцировать одних гельминтов от других. Во вторых, не позволяет отличить инфекцию, существовавшую ранее, от действующей в настоящее время.
Для обнаружения подкожных узелков используют аппарат УЗИ. Важно изучить состояние глазных тканей. Для этого проводится биомикроскопия. Обнаружить паразита можно при осмотре щелевой лампой. Если в результате обследования были выявлены микрофилярии, следить за состоянием пациента и эффективностью лечение также должен врач-офтальмолог.
Лабораторная и инструментальная диагностика позволяют дифференцировать онхоцеркоз от аналогичных заболеваний со схожей симптоматикой. Следует исключить грибковые поражения кожи, инфицирование глазным нематодом Loa loa, сифилис и иные болезни.
Лечение
Терапия онхоцеркоза проводится врачом-паразитологом, под наблюдением офтальмолога, дерматолога, иммунолога. Схема лечения назначается индивидуально, проводится в рамках стационара. Это обусловлено тем, что массовая гибель паразитов может привести к тяжелым аллергическим и интоксикационным реакциям организма.
Для подавления аллергии назначают антигистамины, кортикостероиды, проводят очистку крови методом плазмафереза. Онхоцеркозные узлы удаляют хирургическим путем. Физическое удаление паразитов также значительно снижает уровень микрофиляриемии.
Профилактика заболевания
Защититься индивидуально в местах обитания мошки можно путем ношения защитных костюмов и использования репеллентов.
На уровне местной или государственной власти должны быть организованы программы по уничтожению насекомых-разносчиков. Для этого на территории распыляют с вертолетов и самолетов инсектициды, уничтожающие личинок мошки Similium. В эндемичных регионах необходимо проведение профилактики заболевания ивермектином. Подобные программы при поддержке ВОЗ развернуты во многих странах Африки.
Эпидемиология онхоцеркоза. Пути заражения онхоцеркозом
Эпидемиология онхоцеркоза. Пути заражения онхоцеркозом
Возбудитель онхоцеркоза — филярия Onchocerca volvulus. Размеры самки 33—50 мм, самца 19—42 мм, микрофилярий 0,28—0,37 мм.
Человек является окончательным хозяином, в тканях которого О. volvulus присутствуют в трех стадиях развития: только что попавшие инвазивные личинки, взрослые гельминты и микрофилярий. Взрослые паразиты находятся в карсулированном или свободном состоянии. Половозрелые гельминты отрождают микрофилярий, которые проникают не только в кожу и глаза, где их присутствие очень легко обнаружить, но также во внутренние органы.
Переносчики и промежуточные хозяева О. volvulus — мошки рода Simulium. При укусе больного женские особи мошки всасывают в желудок микрофилярий, которые в течение 6—7 дней развиваются в ее организме до инвазионного состояния. При нападении мошек на человека личинки выходят наружу, внедряются в кожу, мигрируют в лимфатическую систему, а затем — в подкожную жировую клетчатку, где окончательно развиваются до половозрелых женских и мужских особей. Женские особи способны после оплодотворения производить мириады микрофилярий, которые могут порождать новый цикл. Продолжительность жизни паразитов 10—15 лет, отдельных генераций микрофилярий — около 18 мес [Brinkmanp U. К.]. Человек, видимо, является единственным естественным резервуаром паразитов.
Наиболее интенсивные очаги онхоцеркоза формируются в зоне саванн вдоль рек, особенно вблизи плотин. Географическая распространенность онхоцеркоза связана с местами обитания насекомых — переносчиков заболевания. В тропической Африке онхоцеркозом поражено население всех стран, расположенных между 12° северной и 15° южной широты, а в Центральной и, частично, Южной Америке (Гватемала, Мексика, Венесуэла) имеются достаточно большие очаги. В других странах Южной Америки (бассейн Амазонки в Бразилии и Колумбии) и на юго-западе Аравийского полуострова (Йемен) онхоцеркозом поражено очень ограниченное число людей.
Однако единичные случаи онхоцеркоза диагностируют и в других частях света: заболевают люди, какое-то время находившиеся в зонах онхоцеркоза и распространенности мошки-переносчика. Именно 5 таких больных онхоцеркозом — граждан нашей страны, выезжавших в Западную Африку, Ю.Ф. Майчук и соавт. наблюдали в Московском научно-исследовательском институте глазных болезней им. Гельмгольца. Продолжительность пребывания их в Африке составляла от 1 до 2,5 лет. В. А. Михайлова и Ф. М. Олинская также наблюдали 10 больных онхоцеркозом — специалистов судоремонтных заводов и членов экипажей судов, посещавших страны Африки, в том числе Экваториальную Гвинею.
Насекомые-переносчики онхоцеркоза — мошки — живут вблизи рек, где они откладывают яйца в быстро текущей воде. Установлено, что в Западной Африке насекомые-переносчики могут улетать за 100 км и очень быстро заселять реки. Муссоны могут заносить мошек за 500 км fBrinkmann U. K.]. Насекомые наносят укусы людям только в дневное время. Эти укусы доставляют немало беспокойств, так как их число на одного человека может достигать нескольких тысяч в день.
Наиболее обширная зона распространения онхоцеркоза захватывает огромную территорию Западной Африки. Социальная значимость этой проблемы здравоохранения побудила ВОЗ и другие международные организации создать специальную программу по борьбе с онхоцеркозом, которая была разработана еще в прошлом веке. [Samba I. M., Anderson A.].
В районах Западной Африки в среднем у 14,78% населения обнаруживают микрофилярии в коже, а в гиперэндемичных селах — у 75,2%. В этих селах 40% людей старше 50 лет слепые [Quarcoopome С. О.].
Одним из крупнейших очагов онхоцеркоза является территория южных провинций Судана, где проводились широкие энтомологические, эпидемиологические и клинические исследования в рамках программы ВОЗ [Майчук Ю. Ф. Slierif M. D. et al., Sherif M. D., Maichuk Y. F., Maichuk I. F., Sherif M. D.]. Было установлено, что онхоцеркоз распространен на обширных территориях страны. Наиболее важные эпидемические очаги заболевания тесно связаны с зоной обитания мошки. Наиболее высокая поражеппость онхоцеркозом (100%) выявлена в западной части провинции Бахр-Эль-Газаль, к востоку она уменьшается, средняя пораженность по провинции достигает 44%. Высокая пораженность онхоцеркозом отмечена в провинции Экваториальной.
Очаги онхоцеркоза были выявлены также в провинциях Верхнего Нила, Голубого Нила, Кассала и Северной. Основным переносчиком онхоцеркоза является мошка S. damnosum (саванный тип). Однако к северу от Хартума, в зоне пустынь в районе 5-го Нильского водопада, выявлен новый тип, получивший название «нильский» тип S. damnosum. В отдельных очагах онхоцеркоза выявлено обитание других мошек-переносчиков — S. neavei и S. bovis. Переносчиком онхоцеркоза на территории Кении является S. neavei, а па Американском континенте— S. inetallicum (avidum), S. ochraceum, S. callidum (mooseri).
Согласно данным ВОЗ, наибольшее число больных онхоцеркозом находится в Африке [Thylefors В.].
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
10.5.Онхоцеркоз (onchocercosis).
Этиология. Возбудитель – Onchocerca volvulus. Окончательный хозяин – человек. Половозрелые гельминты паразитируют в поверхностных слоях кожных покровов, в глазах, в периферических лимфатических узлах. Промежуточные хозяева – мошки рода Simulium.
Эпидемиология. Онхоцеркоз – антропонозный трансмиссивный перкутанный биогельминтоз. Источником возбудителей является инвазированный онхоцерками человек. Трансмиссивный путь заражения реализуется при укусе мошек рода Simulium, личинки которых способны развиваться лишь в чистой проточной, богатой кислородом воде рек и ручьев. Ареал обитания мошек ( лучшие, самые плодородные районы тропических зон земного шара ) определяет области распространения онхоцеркоза.
Восприимчивы к онхоцеркозу лица всех возрастов, обоих полов. В районах с высокой эндемичностью заражение происходит уже в детском возрасте. Наиболее интенсивные очаги онхоцеркоза сформировались в зоне саванн вдоль рек.
Онхоцеркоз распространен очень широко, точные географические границы ареала инвазии еще не определены. В Африке онхоцеркоз встречается в широком поясе. Наиболее тяжелые поражения глаз чаще всего наблюдается в северной части эндемической зоны, совпадающей с поясом Суданской саванны. Очаги онхоцеркоза имеются и на Американском континенте ( в Мексике, Гватемале, Венесуэле, Колумбии, Бразилии ).
Онхоцеркоз является одной из важнейших медицинских и социально – экономических проблем развивающихся стран, так как нередко приводит больных к полной слепоте.
10.6.Другие филяриидозы.
МАНСОНЕЛЕЗ. Ограниченно распространенный филяриидоз в странах Центральной и Латинской Америки ( Мексика, Панама, северные районы Аргентины, северные и центральные области Южной Америки, особенно Бразилия, острова южной части Карибского моря ). Таксономия и патогенность возбудителя требуют дальнейшего изучения. Главные переносчики – мокрецы рода Culicoides, в Бразилии еще и мошки рода Simulium. Взрослые паразиты обитают в ретроперитонеальных тканях.
ДИПЕТАЛОНЕМАТОЗ. Описано два возбудителя: Dipetalonema perstans, который очень широко ( в отдельных районах со 100% пораженностью населения ) распространен в тропической Африке ( за исключением ее восточного побережья ) и в Южной Америке ( от Венесуэлы на севере до Аргентине на юге ) и Dipetalonema streptocerca, встречающийся во влажных районах Ганы, Нигерии, Камеруна, Заира. Главные хозяева этого паразита – обезьяны; человек включается в эпидемиологическую цепь случайно и крайне редко.
АКАНТОХЕЙЛОНЕМАТОЗ ( ДИПЕТАЛОНЕМАТОЗ ).Филяриоз очень широко распространен во многих странах Африки, Южной Америки ( от Венесуэлы на севере до Аргентины на юге ),имеются районы со 100% пораженностью. Окончательный хозяин – человек, взрослые гельминты живут в брюшной, плевральной полостях и в полости перикарда. Переносчики – мокрецы Culicoides.
11.Дракункулез (dracunculosis).
Этиология. Возбудитель – длинная нематода Dracunculus medinensis.Окончательные хозяева – собаки, кошки и другие плотоядные животные, а также человек. Взрослые паразиты обитают в подкожной клетчатке. Попав с водой в желудок человека личинки через стенку ЖКТ проникают в лимфатические и кровеносные сосуды, затем ( примерно через 3,5 месяца после заражения ) в подкожную жировую клетчатку. Промежуточный хозяин – веслоногий рачок Cyclops.
Эпидемиология. Дракункулез – зоонозный пероральный биогельминтоз. Источниками возбудителей являются инвазированные животные и человек – дефинитивные хозяева паразита. Пероральный механизм заражения человека реализуется при питье воды, содержащей инвазированных циклопов, купании и т. д. Особую опасность представляет забор воды из непроточных поверхностных водоемов ( естественные и искусственные пруды, неглубокие открытые колодцы со спускающимися к воде ступенями ), а также закрытых цистерн, используемых в качестве резервуара для дождевой воды ( биркехи ).
Восприимчивы к дракункулезу практически все люди, но наиболее часто в эпидемический процесс вовлекаются сельскохозяйственные рабочие, беднейшие слои населения. Обычно в организме человека паразитирует один гельминт, однако известны случаи паразитирования десятков или сотен экземпляров. Заболеваемость дракункулезом характеризуется выраженной сезонностью. Пик инвазирования приходится на засушливые сезоны года. Иммунитет после перенесенного дракункулеза ненапряженный, возможны повторные заражения, в некоторых районах мира ежегодные.
Читайте также:
