Фазы висцеральной патологии. Проявления висцеральной патологии
Добавил пользователь Валентин П. Обновлено: 27.01.2026
Фазы висцеральной патологии. Проявления висцеральной патологии
Следует отметить, что странные расстройства, порождающие дилеммы, трудности диагноза, могут быть вызваны пластическими процессами, обсужденными ранее (перивисцериты, сращения,нити, мезентерит, эпиплоит) и в их начальной фазе, предвестнике склероза, в их активной стадии, воспалительной, субперитонеального лимфангоита, мезентериального лимфаденита, ретро- и субперитонеального целлюлита, подострого пластического, стертого, смягченного перитонита, когда могут также определить трудно интерпретируемые расстройства.
Ретро- или субперитонеальный целлюлит, перитониальный или мезентриальный лимфангоит (Прибрам), мезентриалъный лимфангоит (Медигэн, Вебстер), абдоминальный лимфаденит (Магнин, Бакер), мезентеральный аденолимфит (Ферри, Лауренс), лимфоганглиозный абдоминальный фолликулит (Декомп) являются, под разными названиями, различными формами воспаления суб- и ретропреитонеальной соединительной ткани и лимфоидных формаций, изобилующих в этой соединительной ткани. Они являются продуктами микробных инфекций со сниженной ядовитостью : иногда торпидной туберкулезной инфекцией, иной раз банальными инфекциями (стрептококками, колибацилла), с отправной точкой в хроническом или подстром аппендиците, в холецистите, в воспалении миндалины, или кишечной инфекции, почти всегда торпидной.
Воспаление охватывает субсерозную и перивисцеральную атмосферы абдомена, осуществляя диффузное воспаление соответствующей соединительно-лимфатической ткани и подлежащей серозной оболочки, с их отечностью, иногда с серозным разлитием, часто с фибринными, мембранными отложениями, с пластической тенденцией.

Когда они принимают острый характер, эти воспаления клинически проявляются диффузными абдоминальными болями, без точных, ясных признаков: они усиливаются при нажатии, но не дают реакции перитонеального типа (мышечная защита, гиперестезия) и сопровождаются лихорадкой, придающей им инфекционно-воспалительный характер. Так как у них отсутствует характерная симптоматика (и они не особенно знакомы врачам, не будучи включены в обычную нозологию и в медицинские руководства), они диагносцируемы, обычно, как аппендицит, холецистит, эвентуально — перитонит, иногда доводят даже до хирургического вмешательства, которое не находит ничего кроме серозного воспаления, с фибринными отложениями или без них, и воспаленные мезентериальные узлы увеличенного объема.
В подострой форме, эти воспаления проявляются еще менее ясными, более неопределенными, более обманчивыми симптомами: диффузные боли средней интенсивности, без особенностей, месторасположения, четкого контура, иногда движущиеся, иной раз с короткими повторными обострениями (род брюшного колотья), сопровождающиеся, иногда, рвотами или поносом (и они небольшой интенсивности), чаще утомлением, астенией; изредка сопровождаются лихорадочным состоянием (в каковом случае диагноз направляется к воспалительной абдоминальной висцеропатии: аппендикулярной, холецистической, кишечной), большей частью афебрильной (представляя, в этом случае, врачу широкое поле диагностических предположений).
Полиморфизм страданий (в соотношении с точкой отправления воспалительного процесса, его скорости и интенсивности и т.д.), их туманный характер и отсутствие четкого контура, стертая, неясная симптоматика, все это делает диагноз очень трудным. Можно смешать с любым брюшным заболеванием (как говорит и Розенберг). Но диффузная боль при пальпации, глухая вообще, затем эвентуальная местная целлюлитная окраска могут навести мысль иногда на действительный диагноз, который можно еще понять по одновременному наличию активного висцерального воспалительного очага (эвентуально, находящемуся в расцвете): подострый аппендицит, холецистит, недавняя вспышка амигдалита, кишечная инфекция.
В торпидных, смягченных формах, эти воспаления диагносцируются еще труднее. Вызываемые ими страдания порождают много тяжелых вопросов и ошибок диагностики, благодаря их неясной, нехарактерной симптоматике, их туманной индивидуальности (и, повторяем, недостаточностью их познания, тем что понятие подобных воспалений часто не известно врачам). Почти всегда ставятся ошибочные диагнозы, иногда висцериальной патологии, иной раз нервной патологии.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Фазы висцеральной патологии. Проявления висцеральной патологии
В динамике были изучены особенности гемопоэза и функциональный потенциал комплексов кровяных клеток, которые обеспечивают различные иммунные связи, у женщин в постклимактерическом периоде: коэффициент нагрузки эритроцита (КНЭ), фагоцитарный потенциал клетки (ФПК), особый иммунный потенциал лимфоцитов и моноцитов (ОИПЛМ). Была показана их зависимость от возраста женщины, сроков периода постменопаузы, сложности и форм течения и сопутствующих висцеральной и инфекционной патологий.
Кроветворение, гемопоэз - это сложный последовательный процесс образования, развития и созревания клеток крови у животных и человека. Он продолжается всю жизнь, постоянно обновляясь Появляющиеся при этом форменные элементы крови представляют собой высокоспециализированные клетки с определенными жизнеобеспечивающими функциями.
Кроветворение подвергается сложному многостороннему процессу регуляции, вызывающему изменение и количества, и качества кровяных клеток в соответствии с состоянием и потребностями организма. Эта регуляция осуществляется рядом гормонов, витаминов, иммунной системой, а также особыми веществами - эритропоэтинами, к которым чувствительны различные стадии процесса кроветворения (Кассирский И.А., Алексеев Т.А., 1970).
Сформированный фонд крови с ее гуморальными и клеточными элементами обладает многогранными функциями и по образному выражению крупнейшего гематолога России И.А. Кассирского (1974), собирает информацию со всего организма, как в зеркале отражая все сложнейшие процессы, происходящие в его органах и тканях.
В этой связи клинический анализ гемограммы крови свидетельствует не только о состоянии гемопоэза, но и является важным критерием в отражении уровня здоровья человека. Это особенно важно при нарушении его гомеостаза, в частности, климактерический период, когда идет перестройка и увядание гормональной и иммунной систем.
Материал и методы
Под нашим наблюдением находилось 110 женщин возрастной категории после 40 лет, страдающих климактерическим синдромом. Контрольная группа состояла из 30 здоровых женщин от 38 до 50 лет, без КС.
Среди патологических состояний с учетом их частоты были обнаружены гипертоническая болезнь и преходящая гипертензия (38,0%), нейроциркуляторная дистония (20,0%), хронический панкреатит (14,5%), язвенная болезнь желудка и ишемическая болезнь сердца (по 11,0%). Реже всего регистрировался сахарный диабет (5,5%).
В качестве материала для исследования служила кровь женщин постменопаузального возраста.
При выполнении и оценке гемограммы, приготовляемой в клинических лабораториях, помимо традиционных показателей эритропоэза (число эритроцитов, их обеспеченность гемоглобином, скорость оседания эритроцитов - СОЭ) и лейкопоэза (количество лейкоцитов, и их развернутая лейкограмма) учитывались функциональные коэффициенты, предложенные Н.П. Мель (1990): НЭК - нагрузочный эритроцитарный коэффициент. КФП - клеточно-фагоцитарный потенциал, СИЛМП-специфический иммунный лимфоцитарно-моноцитарный потенциал и АНО - аллергическая настороженность организма, свидетельствующая об обеспеченности организма к иммунологической защите.
Результаты и их обсуждение
Состояние эритропоэза и особенности эритрограммы у женщин с КС разной клинической направленности отличала относительная уравновешенность количества эритроцитов, приближающееся к верхней границе, но не достигающей ее.
Уровень гемоглобина у анализируемого контингента варьировал в нормальных пределах, но был ближе к нижней границе нормы.
Скорость оседания эритроцитов (СОЭ) обнаружила тенденцию к превышению допустимого для нормы уровня, особенно при гипертонии и гипертензии, а так же язвенной болезни, составив соответственно (11,9 мм/ч 9,8 против 3 - 5 мм/ч в норме). Подобная тенденция отмечена и при нейро-циркуляторной дистонии (8,7 мм/час).
Таблица 1. Эритропоэз и его функциональная оценка у больных КС с разной висцеральной патологией
Когда болит кишечник, какие симптомы могут быть?

Симптоматика болей отличается в зависимости от проблемы, с которой сталкивается пациент. В данной статье рассмотрим боли и сопутствующую симптоматику в разрезе синдрома раздраженного кишечника и упомянем другие вероятные патологии.
Люди, испытывающие боли в кишечнике, характеризуют ее следующими симптомами:
- неопределенная;
- жгучая;
- тупая;
- постоянная;
- кинжальная;
- выкручивающая.
Чаще всего боли кишечника локализуются в подвздошных областях слева. Напомним, подвздошная область располагается в нижней части брюшной полости. Боли усиливаются во время приема пищи, а после приема смазмолитиков, при дефекации, или при выходе газов — снижаются.
Почему спазмолитики помогают при болях в кишечнике
Принцип действия спазмолитиков основан на понижающем воздействии на тонус гладкомышечных органов, или на нарушающем воздействии на нервные импульсы, связанные с гладкими мышцами. Иными словами, препараты предотвращают спазм. Последний и создает болезненное сокращение мышц кишечника.
Еще одной особенностью боли в кишечнике считается их редкое проявление в ночные часы. Как правило, характер патологии приходящий — волнами, с нарастанием в дневное время и усилением после потребления пищи.
Боли в кишечнике могут сопровождаться запорами или диареей. Последняя возникает позывами. После похода в туалет сохраняется чувство неполного опорожнения кишечника. В случае с запором, при болевом синдроме нередко выделяется овечий кал или другие плотные массы.
Дополнительная сопровождающая симптоматика:
- вздутие;
- растяжение;
- метеоризм;
- урчание живота.
Симптомы тревоги
Боли в кишечнике не всегда безобидны. Незамедлительно запишитесь к доктору, если кроме боли в кишечнике наблюдаете:
- потерю веса;
- наличие крови в стуле;
- лихорадку, подъем температуры;
- слабость.
Статистически 1% людей, сталкивающихся с болями в кишечнике, имеет дело с колитом. Неперосимость продуктов / синдром раздраженного кишечника наблюдается в 25% случаев. В 6% случаев речь идет о дисфункции щитовидной железы (особенно актуально для жителей эндемичных регионов, например — для жителей Урала). Опухоли встречаются в 0,3% случаев. В статистике многое зависит от половозрастной структуры пациентов.
Что делать?
Вне зависимости от возраста и личных предубеждений относительно заболевания — запишитесь на прием к доктору.
Если будут выявлены симптомы тревоги, или определены дополнительные факторы риска (например, возраст), пациенту назначат дополнительное обследование — в том числе эндоскопом. При отсутствии отклонений, установим диагноз, исследуем висцеральную чувствительность.
О висцеральной чувствительности в разрезе болей в кишечнике
К синдрому раздраженного кишечника может приводить стресс, инфекции, курение, препараты, определенные типы продуктов. Чувствительность кишечника — то, как он реагирует на физиологические стимулы. Как известно, даже сильный страх или любое другое эмоциональное воздействие, вызывает реакции ЖКТ.
Другие сопровождающие симптомы, свидетельствующие о возможности иных патологий:
- устойчивое нарушение переваривания пищи может свидетельствовать об избыточном бактериальном росте в кишечнике;
- лихорадка, ощутимое воспаление в левом нижнем квадрате живота — признаки дивертикулита;
- эндометриоз у женщин сопровождается увеличением лимфоузлов.
Не ставьте себе диагноз самостоятельно — запишитесь к доктору.
Диастаз прямых мышц живота

Диастазом прямых мышц живота (ДПМЖ) называют чрезмерное растяжение сухожильного апоневроза между прямыми мышцами, сопровождающееся их расхождением на расстояние более 2,5 см. Патология встречается примерно у 1% людей. Среди больных преобладают женщины (предрасполагающим фактором является беременность). Лечением заболевания занимается хирург.
Специалисты сети медицинских центров «СМ-Клиника» в короткий срок диагностируют диастаз и порекомендуют оптимальную в вашей ситуации схему лечения.
О заболевании
В основе болезни лежит растяжение и расширение белой линии живота – сухожилия, которое находится между прямыми мышцами, соединяет и удерживает их. Это полоса соединительной ткани, состоящая из нескольких слоев, расположенная посередине живота вертикально на протяжении от мечевидного отростка до лобкового сочленения.
Из-за повышения внутрибрюшного давления или нарушения свойств соединительных волокон структура сухожилия меняется, оно ослабевает, истончается и растягивается. Пусковым механизмом выступает длительное давление на брюшную стенку, связанное с беременностью или висцеральным ожирением. Усугубляющий фактор – разрыхление белой линии на фоне коллагенопатии, воздействия релаксина, незрелости клеточных структур и т.д.
В результате белая линия становится тоньше и растягивается. В норме ее размеры восстанавливаются при постепенном уменьшении живота или по мере нормализации свойств соединительной ткани. Таким образом, устраняется физиологический диастаз в период новорожденности или у женщин после родов.
Если тренировки пресса начинаются раньше положенного срока в послеродовом периоде, это приводит к сокращению прямых мышц и одновременному повышению внутрибрюшного давления, а белая линия фиксируется в растянутом положении и плохо удерживает внутренние органы. В результате на животе формируются неэстетичные вертикальные валики, появляется округлое выпячивание, возникает дисфункция пищеварительного тракта и повышается риск образования грыжи.
В зависимости от величины растяжения сухожильной связки различают 3 степени диастаза прямых мышц живота:
- первая – мышцы отдаляются друг от друга на 2.5-5 см;
- вторая – связки расходятся на 5-8 см;
- третья – линия растягивается более чем на 8 см.
По локализации места максимального растяжения, выделяют надпупковую, подпупковую и смешанную формы диастаза.
По степени вовлечения других мышц передней брюшной стенки патологию классифицируют на типы:
- А – классическое расхождение мускулатуры после естественных родов;
- В – расслабление нижнебоковых отделов мышц;
- С – расширение затрагивает область ребер и мечевидного отростка;
- D – диастаз сочетается с искривлением линии талии.
Симптомы диастаза прямых мышц живота
Проявления ДПМЖ нарастают по мере прогрессирования патологии. У женщин яркая клиническая картина проявляется резко (вскоре после родов), тогда как у мужчин заболевание развивается постепенно.
В начале болезни возможно полное отсутствие симптомов. Затем пациент замечает характерное округлое выпячивание в центре живота по вертикали. При намеренном напряжении пресса хорошо просматриваются внутренние края прямых мышц и желобок между ними. Из-за нарушений работы мышц возможны боли в позвоночнике, пояснице, быстрая утомляемость, нарушения осанки.
При прогрессировании патологии присоединяются проявления дисфункции желудочно-кишечного тракта:
- изжога;
- отрыжка;
- метеоризм;
- боли в животе;
- запоры.
На третьей стадии диастаза пациенты сталкиваются с формированием грыж, которые образуются из-за структурных дефектов белой линии. Возможен птоз (опущение) внутренних органов и серьезные нарушения в работе кишечника (в тяжелых случаях развивается кишечная непроходимость). У женщин часто наблюдается недержание мочи, почечные колики.
Причины диастаза прямых мышц живота
Повышают риск развития диастаза патологии соединительной ткани и повышение давления в брюшной полости. У разных категорий пациентов причины развития ДПМЖ отличаются.
Расхождение мышц у детей наблюдается из-за несостоятельности мускулатуры и сухожилий. Через 2-12 месяцев после рождения мышцы приходят в тонус, связки и сухожилия укрепляются – процесс саморазрешается. У недоношенных детей и младенцев с патологиями внутриутробного развития для этого может потребоваться больше времени. При синдроме Дауна присутствует риск сохранения диастаза на всю жизнь.
Провокатором диастаза прямых мышц живота у женщин является беременность. Растущая матка оказывает значительное давление на белую линию, растягивая ее. Под действием гормонов угнетается синтез коллагеновых волокон, связки становятся более рыхлыми. Но через несколько месяцев после родов белая линия живота в норме восстанавливается.
У мужчин ДПМЖ нередко спровоцировано ожирением, физическими нагрузками и наследственными коллагенопатиями. Риск диастаза повышается при склонности к запорам, а также при хронических заболеваниях дыхательных путей, сопровождающихся кашлем.
Лечение патологии консервативными способами возможно при небольшом диастазе. На поздних этапах развития патологическое расхождение мышц устраняют с помощью абдоминальных пластических операций.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
Атеросклероз артерий
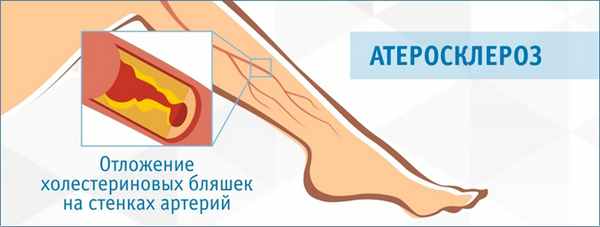
Атеросклероз – это патология артериальных сосудов. В результате заболевания происходит отложение холестерина на внутренних стенках сосудов (с образованием атеросклеротических бляшек). На начальной стадии болезни изменения в стенке артерии можно обнаружить только при помощи инструментальных методов исследования, например, УЗИ. На стадии выраженного сужения (стеноза) просвета артерии или полной закупорки сосуда (окклюзии) у пациента появляются жалобы и внешние признаки болезни.
Симптомы атеросклероза
Доклиническая стадия болезни может длиться десятилетиями и никак себя не проявлять. Симптомный период, как правило, наступает, когда просвет магистральной артерии сужается более чем на 60%. Симптомы болезни зависят от того, какой орган или часть тела кровоснабжается поражённым атеросклерозом сосудом.
Атеросклероз сердечных артерий характеризуется жгущей болью за грудиной с распространением на левую руку и лопатку. Атеросклероз висцеральных артерий – болями в разных частях живота после приёма пищи, скоплением газов в кишечнике, вздутием живота, нарушением стула и похудением. При атеросклеротическом поражении сосудов мозга наблюдается снижение умственной активности, памяти, изменение в поведении и психике человека.
При поражении артерий нижних конечностей появляется боль в икроножных мышцах или бёдрах при ходьбе или беге. Когда человек останавливается, боль утихает, потому что происходит компенсация кровоснабжения за счёт уменьшения потребности мышц в питательных веществах и кислороде. Но при возобновлении движения боль возвращается. Из-за недостаточного притока крови, стопы становятся прохладными, хронически мёрзнут. В запущенной стадии болезни происходит дистрофия мышц, развитие грибковых заболеваний ногтей и кожи стоп, ослабление или полное исчезнование пульса на магистральных артериях. В критических случаях на наиболее отдалённых частях конечностей (в области стоп) появляются некрозы и трофические язвы.
Остались вопросы? Запишитесь на консультацию к нашему врачу
Чтобы уменьшить риск данного заболевания, следует знать факторы риска атеросклероза.
Факторы риска атеросклероза
- курение;
- взрослый и пожилой возраст;
- отягощённая наследственность;
- повышенное артериальное давление;
- высокий уровень холестерина в крови;
- ожирение;
- сахарный диабет.
Смена образа жизни, диета, отказ от вредных привычек и медикаментозное лечение способны приостановить прогрессирование болезни. Хирургическое вмешательство показано, если существует угроза жизнеспособности того или иного органа, а также в случае угрозы развития осложнений заболевания.
Мы предлагаем качественную медицинскую помощь пациентам с артериальной патологией магистральных артерий. Пройдите диагностическое обследование артерий у сосудистых хирургов Медицинского центра «XXI век». Во время консультации специалисты назначат лечение и проведут необходимые диагностические манипуляции. При наличии показаний, врачи порекомендуют стационарное лечение у высококвалифицированных специалистов.
Читайте также:
