Гиперальдостеронизм
Добавил пользователь Morpheus Обновлено: 27.01.2026
Гиперальдостеронизм – клинический синдром, обусловленный нарушением в работе надпочечников. Они в избытке вырабатывают альдостерон, из-за чего в организме нарушается калиево-натриевый баланс. При отсутствии надлежащего лечения у больного могут развиться гипернатриемия и ряд других, не менее неприятных заболеваний. Гиперальдостеронизм подразделяют на первичный и вторичный, но поскольку второй встречается крайне редко, речь пойдет преимущественно о первом.
Классификация гиперальдостеронизма
Для успешной борьбы с любой болезнью нужно знать характерные ей особенности. В случае с гиперальдостеронизмом первым делом следует оценить, с какой разновидностью заболевания вы столкнулись. Классификаций у недуга много, однако наибольшее распространение получила та, что во главу угла ставит нозологический принцип. Согласно ей выделяют:
- Синдром Конна.
- Идиопатический гиперальдостеронизм.
- Первичную одностороннюю гиперплазию надпочечников.
- Семейный гиперальдостеронизм (первого или второго типа).
- Альдостеронпродуцирующую карциному.
- Альдостеронэктопированный синдром
Вторичный гиперальдостеронизм развивается, когда в организме наблюдается острая нехватка натрия или, напротив, переизбыток калия. Возникает он преимущественно у тех, кто страдает заболеваниями печени, почек, сердечно-сосудистой системы. Выражается это в:
- Аденомах, продуцирующих альдостерон, – результате моноклональной гиперплазии.
- Односторонней или двусторонней гиперплазии коры надпочечников.
- Семейном гиперальдостеронизме первого типа (поражающем ген CYP11β1), второго (CYP11β2) или третьего (связанного с мутацией KCNJ5).
- Поражении коры надпочечников, отвечающих за выработку альдостерона.
- Опухолях и различных злокачественных новообразованиях.
Симптоматика заболевания
Самостоятельно диагностировать гиперальдостеронизм обычному человеку практически невозможно. Крайне важно не затягивать с визитом к эндокринологу при любых недомоганиях, перечисленных ниже. Симптомы, формирующие клиническую картину первичного гиперальдостеронизма (ПГА), традиционно подразделяют на три категории.
1. Сердечно-сосудистые:
- Учащенные головные боли.
- Развитие (или обострение) артериальной гипертензии.
- Головокружение.
- Беспричинное повышение/снижение артериального давления (особенно в вечерние и ночные часы).
- Кардиалгии.
- Нарушение сердечных ритмов, аритмия.
- Повышенная утомляемость.
- Мышечная слабость.
- Судороги.
- Онемение пальцев рук и ног, шеи.
- Внезапный транзиторный паралич отдельных частей тела, длительность которого варьирует от пары часов до нескольких суток.
- Полидипсия.
- Внутриклеточный ацидоз почечных канальцев и их дистрофия.
- Полиурия.
- Нарушение концентрационной функции почек.
- Никтурия.
- Увеличение размера надпочечников.
- Прирост альдостерона в плазме (оценивается при экскреции с мочой).
Диагностика гиперальдостеронизма
Чем раньше эндокринологу удастся диагностировать заболевание, тем больше шансов у пациента на успешное выздоровление. Чтобы оценить клиническую картину, необходимо выяснить этиологические причины недуга или основное заболевание, приведшее к его появлению.
Наиболее эффективными для диагностики гиперальдостеронизма сегодня называют следующие методы:
- Анализы крови.
- Селективная венография.
- Анализы мочи.
- МРТ и КТ при первичной форме заболевания / ЭКГ, УЗИ, дуплексное сканирование, УЗДГ – при вторичной.
- Сцинтиграфия.
- Ультразвуковая сонография.
Не всегда диагноз удается поставить с первого раза. Поэтому для уточнения диагноза врачи нередко назначают дополнительный забор проб. При этом используются диуретики (обычно верошпирон или фуросемид) или хлористый натрий.
Современные методы лечения
Лечение должно быть комплексным. Конкретные меры назначаются в зависимости от причин, вызвавших заболевание. При вторичном гиперальдостеронизме используется преимущественно медикаментозное лечение следующими лекарственными средствами:
- Ингибиторами синтеза глюкокортикоидов.
- Препаратами калия.
- Гормональными средствами.
- Спиронолактоном.
- Препаратами, показанными при лечении первичного недуга.
Первичный гиперальдостеронизм рекомендовано лечить хирургическим путем (резекцией пораженного надпочечника). После чего восстанавливать организм при помощи правильно подобранной медикаментозной терапии.
Также в обоих случаях пациенту показана диета. В нее входят блюда с пониженным содержанием солей и богатые калием продукты (например, рис, картофель, изюм).
Если вы обнаружили у себя первые симптомы заболевания, не стоит откладывать визит к врачу. Специалисты медицинского центра «Гармония» используют современное диагностирующее оборудование, а потому могут выявлять гиперальдостеронизм даже на ранней стадии. Запишитесь на прием, и получите результативное лечение.
Первичный гиперальдостеронизм
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена врачом-эндокринологом, к.м.н. Мирной С.С., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Гиперальдостеронизм — клинический синдром, возникающий вследствие повышенного содержания альдостерона (гормона коры надпочечников, который участвует в регуляции минерального обмена).
Различают первичный (характеризуется низкой активностью протеолитического фермента, который участвует в регуляции кровяного давления, — ренина в плазме крови) и вторичной гиперальдостеронизм (возникает как следствие повышенной активности ренина при некоторых заболеваниях).
Причины и патогенез гиперальдостеронизма
Причиной синдрома служит повышенная секреция альдостерона, которая возникает при развитии альдостеромы, альдостерономы, рака или диффузной гиперплазии коры надпочечников. При первичном гиперальдостеронизме наблюдается пониженная активность ренина.
Механизм развития заболевания связан с влиянием избыточного альдостерона на водно-электролитный баланс. Реабсорбция ионов натрия, воды в почечных канальцах, а также повышенное выведение с мочой ионов калия способствует развитию гиперволемии, понижает активность ренина, увеличению восприимчивости стенки сосуда к внешним прессорным факторам, сопротивлению периферических сосудов току крови. Это приводит к развитию гипертонии, подавлению выработки инсулина и уменьшению толерантности к глюкозе.
Симптомы гиперальдостеронизма
Главный симптом заболевания — стойкое повышенное артериальное давление.
Также пациенты жалуются на сильную жажду, обильные мочеиспускания. Для первичного гиперальдостеронизма характерны периодические приступы судорог в разных группах мышц, онемение и мышечная слабость, порой приводящая к полной обездвиженности.
Диагностика и лечение первичного гиперальдостеронизма в Клиническом госпитале на Яузе
При диагностике данного заболевания эндокринологи опираются на следующие показатели: высокое содержание альдостерона в крови и моче, пониженная активность ренина в плазме крови, низкая концентрация калия в крови, чрезмерное выведение калия с мочой. Поэтому ценную диагностическую информацию можно получить благодаря анализам крови и мочи. Достоверный диагноз специалисты отделения эндокринологии нашего медицинского центра ставят, основываясь на результатах, полученных двумя-тремя диагностическими методами.
Информативными диагностическими методами являются:
- гормональные исследования
- электрокардиография
- УЗИ почек, надпочечников
- КТ почек, надпочечников
- сцинтиграфия надпочечников
Лечение проводится под постоянным наблюдением эндокринолога с контролем показателей крови.
Консервативное лечение проводится при двусторонней гиперплазии надпочечников, метастазирующей карциноме надпочечника, альдостеронпродуцирующей глюкокортикоидподавляемой аденоме коры надпочечников, а также в качестве подготовки к оперативному вмешательству.
В ряде случаев, в том числе при злокачественном течении гиперальдостеронизма, применяется хирургическое лечение.
Стоимость услуг
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Цены на услуги эндокринолога
- Стандартные консультации
- Прием (осмотр, консультация) врача-эндокринолога первичный 3 900 руб.
- Прием (осмотр, консультация) врача-эндокринолога повторный 3 500 руб.
- Первичный прием врача-эндокринолога Катамадзе Н. Н. 2 300 руб.
- Консультации экспертов
- Прием (осмотр, консультация) ведущего врача-эндокринолога первичный 5 900 руб.
- Прием (осмотр, консультация) ведущего врача-эндокринолога повторный 5 500 руб.
- Телеконсультации
- Удаленная консультация врача-эндокринолога первичная 2 500 руб.
- Удаленная консультация врача-эндокринолога повторная 2 500 руб.
- Обследования
- Установка датчика мониторирования глюкозы, с учетом стоимости датчика FreeStyle Librе 7 000 руб.
- Проведение мониторирования глюкозы с установкой датчика, обучением пользованию, расшифровкой и анализом данных системой FreeStyle Libre (7 дней), без стоимости сенсора 10 000 руб.
- Проведение мониторирования глюкозы с установкой датчика, обучением пользованию, расшифровкой и анализом данных системой FreeStyle Libre (14 дней), без стоимости сенсора 15 000 руб.
- Биоимпедансометрия 3 000 руб.
- Эндоскопия
- Капсульная эндоскопия 50 000 руб.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Наши специалисты:

КимЕкатерина Игоревна Врач-эндокринолог
Стоимость приема: 3900 ₽

КатамадзеНино Николаевна Врач-эндокринолог
Стоимость приема: 2300 ₽

МирнаяСветлана Сергеевна Врач-эндокринолог Кандидат медицинских наук
Стоимость приема: 5900 ₽

БелозерскаяНина Петровна Врач-эндокринолог
Стоимость приема: 3900 ₽
ОБРАТНЫЙ ЗВОНОК
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Гиперальдостеронизм
Эндокринологический научный центр, Москва
Эндокринологический научный центр, Москва
Эндокринологический научный центр, Москва
ФГУ Эндокринологический научный центр, Москва
ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
Диагностика первичного гиперальдостеронизма
Журнал: Проблемы эндокринологии. 2010;56(2): 47‑52
Рогаль Е.Ю., Бельцевич Д.Г., Фадеев В.В., Молашенко Н.В., Мельниченко Г.А. Диагностика первичного гиперальдостеронизма. Проблемы эндокринологии. 2010;56(2):47‑52.
Rogal' EIu, Bel'tsevich DG, Fadeev VV, Molashenko NV, Melnichenko GA. Diagnosis of primary hyperaldosteronism. Problemy Endokrinologii. 2010;56(2):47‑52. (In Russ.).
Эндокринологический научный центр, Москва
Лекция посвящена проблеме диагностики первичного гиперальдостеронизма, дифференциальной диагностики различных нозологических форм данного заболевания. Описаны этапы диагностики, основные функциональные (подтверждающие) тесты, а также инструментальные методы исследования, применяемые у пациентов с данной патологией.
Эндокринологический научный центр, Москва
Эндокринологический научный центр, Москва
Эндокринологический научный центр, Москва
ФГУ Эндокринологический научный центр, Москва
ГБОУ ВПО «Первый Московский государственный медицинский университет им. И.М. Сеченова» Минздрава России, Москва, Россия
Первичный гиперальдостеронизм (ПГА) — клинический синдром, характеризующийся повышенной концентрацией альдостерона (КА), которая относительно автономна от ренин-ангиотензиновой системы и не снижается при натриевой нагрузке. Повышение КА является причиной снижения ренина плазмы, задержки натрия и ускоренного выделения калия, артериальной гипертензии (АГ), а также ряда сердечно-сосудистых заболеваний.
Несмотря на то что одной из хорошо известных причин АГ являлся ПГА, вплоть до 80-х годов прошлого столетия считалось, что распространенность последнего среди лиц с АГ варьирует от 0,05 до 2%; отчасти это было связано с отсутствием надежного скринингового теста, а также с переоценкой гипокалиемии и стойкой АГ как основных диагностических критериев ПГА [1]. С внедрением в клиническую практику определения отношения КА к активности ренина плазмы (АРП) в 1981 г. [2] частота выявления ПГА значительно возросла, и в настоящий момент данный клинический синдром признается одной из основных причин АГ многими исследователями. По современным представлениям, распространенность ПГА составляет почти 15% среди лиц с эссенциальной АГ и 30% — среди лиц с вторичными (симптоматическими) формами АГ [3].
В настоящее время выделяют несколько форм ПГА:
1. Альдостерон-продуцирующая аденома надпочечника (АПА; синдром Конна) — 30—50%.
2. Идиопатический гиперальдостеронизм (ИГА), обусловленный двусторонней гиперплазией надпочечников — 45—65%.
3. Односторонняя гиперплазия надпочечника — менее 2%.
4. Альдостерон-продуцирующая карцинома — менее 1%.
5. Опухоль яичников, продуцирующая альдостерон — менее 1%.
6. Семейный гиперальдостеронизм 1-го типа (глюкокортикоид-подавляемый гиперальдостеронизм) — менее 2%.
7. Семейный гиперальдостеронизм 2-го типа (АПА или ИГА) — менее 2%.
Клиническая картина
Наиболее часто ПГА встречается у пациентов в возрасте 30—50 лет. АГ при ПГА является практически постоянным симптомом, ее частота составляет 75—98% [4, 5]. Степень повышения АД различна: АГ может быть как умеренной, мягкой, так и злокачественной, резистентной к гипотензивной терапии [6]. При описании первых 262 случаев ПГА в клинике Мейо c 1957 по 1986 г. максимальное АД составило 260/155 мм рт.ст., в среднем 184/112±28/16 мм рт.ст. [6]. Часто могут наблюдаться гипертонические кризы [7]. У пациентов с АПА чаще отмечается более высокое АД [8].
Гипокалиемия, до недавнего времени считавшаяся одним из патогномоничных симптомов ПГА, выявляется лишь у 9—37% больных [3, 9]. Концентрация калия сыворотки менее 3,5 ммоль/л отмечается у 50% больных с АПА и у 17% пациентов с ИГА [10, 11]. У пациентов с гипокалиемией возможны судороги, мышечная слабость, головные боли, полидипсия, полиурия, никтурия или сочетание перечисленных симптомов [12—14]. Полиурия и никтурия являются результатом нарушения концентрационной функции почек, индуцированной гипокалиемией. Иногда гипокалиемия может быть спровоцирована приемом диуретиков. Уровень натрия имеет тенденцию к высоконормальному или умеренно повышенному. Отечный синдром не характерен.
Диагностика
В соответствии с клиническими рекомендациями по диагностике и лечению ПГА (An Endocrine Society Clinical Practice Guidelines) [15], целесообразно проведение диагностики ПГА в следующих группах пациентов:
— АГ I стадии по классификации Joint National Commission (JNC) — АД более 160—179/100—109 мм рт.ст.; АГ II стадии (АД более 180/110 мм рт.ст.);
— АГ, резистентная к медикаментозной терапии;
— АГ и гипокалиемия, спонтанная или индуцированная приемом диуретиков;
— АГ и инциденталомы надпочечников;
— АГ и отягощенный семейный анамнез раннего развития АГ или острых цереброваскулярных нарушений в возрасте моложе 40 лет;
— родственники I степени пациентов с ПГА, имеющие АГ.
В настоящее время альдостерон-рениновое соотношение (АРС) является самым надежным и доступным методом скрининга ПГА: результаты многочисленных исследований подтверждают диагностическое превосходство АРС по сравнению с отдельно применяемыми методами определения уровня калия или концентрации альдостерона (КА) (у обоих показателей низкая чувствительность), уровня ренина (низкая специфичность) [2, 16, 17]. Несмотря на то что АРС — широко распространенный тест первичной диагностики ПГА, существуют значительные вариации в диапазоне диагностических величин, связанные как с отсутствием стандартизации условий определения АРС, так и с использованием различных единиц измерения КА, АРП. В разных исследованиях показатель АРС изменяется от 20 до 100 [3, 18—23]. Однако большинство исследователей используют значение АРС в пределах 20—40. Согласно рекомендациям Clinical Practice Guidelines, диагностическим по наличию ПГА считают АРС 30 в традиционных единицах измерения (эквивалентно 830 при измерении альдостерона в СИ).
В соответствии с Clinical Practice Guidelines [15], существует ряд правил определения АРС. Исследование должно быть проведено в утренние часы (с 8:00 до 10:00), перед забором крови пациент должен сидеть в течение 5—10 мин. Перед проведением исследования у пациентов с гипокалиемией необходимо нормализовать уровень калия. Пациентам должна быть рекомендована диета без ограничения соли (как минимум 5—6 г поваренной соли в день) в течение 3 дней перед забором крови. Наиболее актуальным является вопрос об отмене гипотензивных препаратов, потенциально влияющих на диагностические КА, АРП и, как следствие, на АРС. Для достоверной интерпретации результатов АРС рекомендована отмена спиронолактона, эплеренона, амилорида, триамтерена, тиазидных диуретиков, препаратов из корня лакрицы не менее чем за 4 нед, а также ингибиторов ангиотензинпревращающего фермента, блокаторов рецепторов альдостерона, β-блокаторов, дигидропиридиновых блокаторов кальциевых каналов, ингибиторов ренина, центральных α-адреномиметиков, нестероидных противовоспалительных препаратов не менее чем за 2 нед. При невозможности полной отмены указанных гипотензивных препаратов целесообразен перевод пациента на препараты с минимальным влиянием на КА, АРП, т.е. недигидропиридиновые блокаторы кальциевых каналов, α-адреноблокаторы, вазодилататоры. Это возможно у пациентов с умеренной АГ, однако может стать угрозой для жизни при тяжелом течении АГ, поэтому ряд авторов допускают определение АРС на фоне приема различных гипотензивных препаратов при обязательном условии отмены верошпирона, эплеренона, амилорида за 6 нед до диагностических манипуляций [24].
Существует также ряд заболеваний и состояний, наличие которых у пациента может затруднить интерпретацию АРС (пожилой возраст, хроническая почечная недостаточность, беременность).
Некоторые авторы спорят о надежности АРС как теста первичной диагностики ПГА в связи с множеством факторов, влияющих на данное соотношение, низкой воспроизводимостью, а также низкой специфичностью [25—27]. Дискуссии о валидности АРС как скринингового теста привели к попыткам найти альтернативные тесты первичной диагностики ПГА. G. Rossi и соавт. разработали формулу, с помощью которой вероятность ПГА рассчитывается на основании АРП, КА плазмы и концентрации калия [28].
Очевидно, что повышенный уровень АРС едва ли может быть адекватным критерием в дифференциальной диагностике ПГА, обусловленного автономной секрецией альдостерона, и низкорениновой АГ [27, 29, 30], в связи с чем релевантность повышенного АРС остается сомнительной. В то же время определение АРС у всех пациентов с АГ может привести к неоправданным экономическим затратам [26].
Несмотря на кажущуюся трудоемкость проведения этапа первичной диагностики ПГА, понимание характера воздействия гипотензивной терапии или других негативных влияний на диагностические КА и АРП делает возможной индивидуальную интерпретацию АРС в каждом конкретном случае.
Подтверждающие тесты и верификация нозологической формы
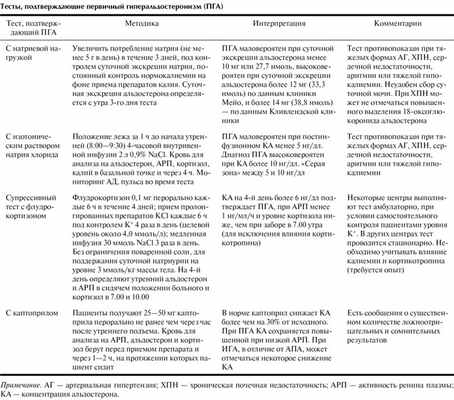
Многие авторы сходятся в мнении, что АРС должен использоваться как метод первичной диагностики ПГА с последующим проведением подтверждающих тестов только у пациентов с повышенным уровнем АРС. Существуют 4 теста, верифицирующих наличие ПГА: тест с внутривенной или пероральной натриевой нагрузкой, супрессивный тест с флудрокортизоном, тест с каптоприлом (см. таблицу).
Супрессивный тест с флудрокортизоном считается самым чувствительным в отношении ПГА, однако самым трудоемким и дорогостоящим и обусловливает необходимость обязательной 4-дневной госпитализации пациента [31—33].
Тест с каптоприлом является самым простым в выполнении, однако наличие большого количества ложных результатов (как положительных, так и отрицательных) делает его неприемлемым в качестве высокоспецифичного верифицирующего теста [34—36].
Тест с внутривенной натриевой нагрузкой, обладая высокой чувствительностью и специфичностью, является безопасным, хорошо переносимым, однако отмечено небольшое число случаев транзиторного повышения АД во время теста [37, 38]. С учетом всех указанных диагностических проблем на современном этапе проведение теста с изотоническим раствором натрия хлорида представляется наиболее предпочтительным.
Применение одного из 4 подтверждающих тестов обязательно, так как позволяет с высокой степенью достоверности уменьшить количество ложноположительных диагнозов ПГА. Значительная вариабельность данных о чувствительности, специфичности и надежности (воспроизводимости) делает возможным выбор конкретного метода в зависимости от финансовых аспектов, комплаентности больного, особенностей лаборатории, предпочтений конкретных врачей.
Тест с постуральной нагрузкой («маршевая проба»), получивший развитие в 70-е годы XX века, в настоящее время имеет лишь вспомогательное значение при нерезультативности сравнительного селективного забора крови из надпочечниковых вен (ССВЗК) (см. ниже) и наличии односторонней опухоли надпочечника по данным компьютерной томографии (КТ) [9, 39, 40].
Данный тест основан на том, что КА при АПА не отвечает на постуральное (при переходе из длительного горизонтального в вертикальное положение) стимулирующее влияние уровня ангиотензина II, тогда как КА при ИГА чувствительна к малейшим изменениям уровня ангиотензина II [41]. У пациентов с нормальным АД и АГ КА в ходе проведения «маршевой пробы» увеличивается в 2—4 раза по сравнению с базальной. У пациентов с ИГА отмечается умеренное повышение КА через 4 ч пребывания в вертикальном положении. У пациентов с ПГА отсутствие постурального повышения КА подтверждает диагноз АПА. Однако валидность «маршевой пробы» можно обсуждать лишь в случае сохраненного диурнального ритма секреции АКТГ, который оценивается по уровню кортизола в базальной точке и через 4 ч «ортостаза». В обзоре 16 исследований точность «маршевой пробы» составила 85% у 246 больных с хирургически подтвержденной АПА [6]. Недостатки метода объяснены тем, что часть АПА чувствительны к ангиотензину II, а ряд больных с ИГА отвечают отсутствием реакции КА при постуральном тесте [42].
Дифференциальная диагностика нозологических форм ПГА
После определения АРС и проведения подтверждающих тестов третьим этапом диагностической концепции является дифференциальная диагностика различных нозологических форм ПГА, которая может обусловить необходимость проведения различных исследований, в первую очередь КТ [22, 43].
АПА при КТ может определяться в виде небольших гиподенсных узлов (обычно диаметром менее 2 см), в то же время при ИГА надпочечники могут выглядеть как неизмененными, так и с узловыми образованиями. Диаметр опухоли при адренокортикальном раке с гиперпродукцией альдостерона почти всегда превышает 4 см, и, как у большинства АКР, на КТ можно выявить признаки, подозрительные в отношении злокачественного характера опухоли [44]. Ограничения КТ связаны с тем, что небольшие альдостеромы могут быть интерпретированы как ИГА при двустороннем или множественном характере узлового поражения надпочечников или не быть выявлены за счет малого размера [45, 46]. В то же время «очевидные» надпочечниковые микроаденомы фактически могут оказаться участками очаговой гиперплазии. Кроме того, односторонние гормонально-неактивные макроаденомы надпочечника достаточно типичны для пациентов старше 40 лет и по данным КТ не отличаются от АПА [47]. Односторонняя надпочечниковая гиперплазия (ОНГ) может выявляться на КТ в виде увеличения надпочечника или полностью соответствовать рентгенологической картине нормальных надпочечников.
В нескольких исследованиях проводилась сравнительная характеристика КТ и МРТ в выявлении альдостером [48, 49], и ни в одном достоверных преимуществ одного метода исследования перед другим зафиксировано не было.
Сравнительный селективный забор венозной крови
Латерализация источника гиперпродукции альдостерона крайне важна для выбора адекватного метода лечения ПГА. Как указывалось выше, визуализирующие методы не позволяют надежно выявлять микроаденомы или достоверно отличать гормонально-неактивные опухоли от АПА, что делает ССВЗК наиболее точным методом дифференциального диагноза различных нозологических форм ПГА. Так, в одном из исследований данные КТ соответствовали данным латерализации продукции альдостерона при ССВЗК только у 59 из 111 пациентов с хирургически верифицированной АПА. Чувствительность и специфичность ССВЗК при выявлении латерализации гиперпродукции альдостерона составляют 95 и 100% (КТ — 78 и 75% соответственно) [50—52]. В некоторых центрах выполняют ССВЗК всем больным с ПГА [50], в других избирательно используют этот метод, полагая, что ССВЗК не показан пациентам моложе 40 лет с одиночной односторонней очевидной аденомой по данным КТ [52].
Метод ССВЗК является дорогим и инвазивным, в связи с чем необходимость его применения обсуждается только для пациентов с доказанным диагнозом ПГА [46].
Сцинтиграфия с 131 I-6β-йодметил-19-норхолестерином
Чувствительность данного метода в диагностике альдостером варьирует от 50 до 100% [53—56], что объясняется значимой корреляцией между захватом радиофармпрепарата и размером опухоли. Поскольку захват препарата незначителен при аденомах диаметром менее 1,5 см, сцинтиграфия с 131I-6β-йодметил-19-норхолестерином по сравнению с КТ высокого разрешения неинформативна при микронодулярных изменениях [57].
Таким образом, сцинтиграфия с 131I-6β-йодметил-19-норхолестерином является малоинформативной в дифференциальной диагностике форм ПГА и может использоваться только в качестве дополнительного метода обследования.
Заключение
На современном этапе чувствительность методов диагностики ПГА является достаточно высокой. В связи с этим как наиболее актуальная проявилась проблема снижения специфичности как первичной диагностики ПГА, так и АПА. Гипердиагностика ПГА привела, с одной стороны, к необоснованному применению дорогостоящих и инвазивных методов дифференциальной диагностики нозологических форм ПГА, с другой — к необоснованным хирургическим вмешательствам при гормонально-неактивных аденомах надпочечника, когда ССВЗК не проводится за «очевидностью» диагноза АПА. Необходимо помнить, что успех лечения и прогноз у этих больных напрямую зависят от своевременности диагноза, от понимания преимуществ и недостатков диагностических тестов ПГА, формирования правильных показаний к ССВЗК и подходов к дальнейшему лечению. Возможность полного излечения некоторых пациентов с ПГА при своевременной диагностике и выборе оптимальной тактики, а также современные эпидемиологические представления о распространенности заболевания делает проблему лечебно-диагностической концепции ПГА особенно актуальной.
Планируется проведение научно-исследовательской работы по созданию стандартизированного диагностического протокола ПГА при поддержке гранта Президента РФ.
Гиперальдостеронизм
При гиперальдостеронизме избыточный синтез альдостерона приводит к задержке жидкости, повышению артериального давления, слабости и, реже, к периодическому параличу.
Гиперальдостеронизм может быть вызван опухолями надпочечников или может быть реакцией на некоторые заболевания.
Высокие уровни альдостерона могут привести к повышению артериального давления и снижению уровня калия. Низкие уровни калия могут вызывать слабость, ощущение покалывания, мышечные спазмы и развитие транзиторного паралича.
Врачи измеряют уровни натрия, калия и альдостерона в крови.
Иногда опухоль удаляют или пациентам назначают лекарственные препараты, блокирующие действие альдостерона.
Альдостерон, гормон, вырабатываемый и секретируемый надпочечниками, вызывает задержку натрия и стимулирует выделение калия почками. Синтез альдостерона регулируется частично гормоном кортикотропин (секретируемым гипофизом Общие сведения о гипофизе Гипофиз — это железа размером с горошину, расположенная в костной структуре (турецкое седло) в основании головного мозга. Турецкое седло защищает гипофиз, оставляя немного пространства для расширения. Прочитайте дополнительные сведения ), но в основном ренин-ангиотензин-альдостероновой системой (см. иллюстрацию Регуляция артериального давления Регуляция артериального давления: Ренин-ангиотензин-альдостероновая система ). Ренин, фермент, вырабатываемый в почках, контролирует активацию гормона ангиотензина, который стимулирует выработку альдостерона надпочечниками.
Гиперальдостеронизм может быть вызван опухолью (как правило, доброкачественной аденомой) надпочечника (эта патология называется синдромом Конна или первичным гиперальдостеронизмом), хотя иногда наблюдается повышение функции обоих надпочечников. Иногда гиперальдостеронизм является реакцией на некоторые другие заболевания (это состояние называется вторичным гиперальдостеронизмом), например, сужение одной из почечных артерий.
Употребление в пищу большого количества натуральной солодки (лакрицы) может вызвать все симптомы гиперальдостеронизма. Натуральная солодка содержит химическое вещество, которое может имитировать действие высоких доз альдостерона. Однако большинство конфет, продающихся под видом лакричных, содержит мало натуральной солодки или не содержит ее вовсе.
Симптомы гиперальдостеронизма
Врачи подозревают гиперальдостеронизм у людей с повышенным артериальным давлением, у которых отмечается низкий уровень калия. Низкие уровни калия Гипокалиемия (низкий уровень калия в крови) При гипокалиемии отмечается очень низкий уровень калия в крови. Низкий уровень калия имеет множество причин, но обычно его вызывает рвота, диарея, заболевания надпочечников или прием диуретиков. Прочитайте дополнительные сведения часто не сопровождаются никакими симптомами, однако могут вызывать слабость, ощущение покалывания, мышечные спазмы и транзиторный паралич. Некоторые пациенты жалуются на сильную жажду и частое мочеиспускание. Однако врачи все чаще диагностируют это заболевание у пациентов с повышенным артериальным давлением и нормальным уровнем калия в крови.
Диагностика гиперальдостеронизма
Измерение уровня натрия, калия и гормонов в крови
Визуализирующие обследования надпочечников
При подозрении на гиперальдостеронизм врачи сначала определяют уровни натрия и калия в крови, чтобы увидеть, не снижен ли уровень калия. Однако иногда у людей с гиперальдостеронизмом уровень калия в норме. Уровень натрия может быть слегка повышен.
Врачи могут также измерить уровни ренина и альдостерона. При повышенном уровне альдостерона могут быть назначены спиронолактон или эплеренон, лекарственные препараты, которые блокируют действие альдостерона, чтобы проверить, вернутся ли уровни натрия и калия к норме. Врачи также определяют уровни ренина. При синдроме Конна уровни ренина также очень низкие, но при вторичном гиперальдостеронизмом уровни ренина высоки.
При повышенной выработке альдостерона врачи обследуют надпочечники на предмет доброкачественной опухоли (аденомы). Можно использовать компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ), но иногда для определения источника гормона требуется взять образцы крови от каждого из надпочечников.
Лечение гиперальдостеронизма
При опухолях надпочечников, удаление опухоли
Иногда препараты, блокирующие альдостерон
В случае обнаружения опухоли ее обычно удаляют хирургическим путем. После удаления опухоли в 50–70 % случаев артериальное давление возвращается в норму, а другие симптомы исчезают.
Если опухоль выявить невозможно, а функция обоих надпочечников повышена, с помощью частичного удаления надпочечников можно не добиться нормализации артериального давления, а полное удаление приведет к развитию болезни Аддисона Болезнь Аддисона При болезни Аддисона происходит снижение функции надпочечников, в результате чего развивается дефицит гормонов надпочечников. Болезнь Аддисона может возникнуть в результате аутоиммунной реакции. Прочитайте дополнительные сведенияУдаление обоих надпочечников требуется в редких случаях.
ПРИМЕЧАНИЕ: Это — пользовательская версия ВРАЧИ: Нажмите здесь, чтобы перейти к профессиональной версии
Авторское право © 2022 Merck & Co., Inc., Rahway, NJ, США и ее аффилированные лица. Все права сохранены.
Гиперальдостеронизм

Альдостерон выступает регулировщиком соотношения солей калия и натрия в крови человека. Когда содержание натриевых солей превалирует, а количество солей калия снижается, кровяное давление человека тоже снижается, почки вырабатывают ренин (протеолитический фермент), в итоге формируется нарушение натриево-калиевого баланса, дефицит количества магния и развитие алкалоза (повышение pH крови) в организме. Такой разлад функций бывает первичным, вторичным и ложным —псевдогиперальдостеронизм.
Первичный гиперальдостеронизм (синдром Конна, Conn`sSyndrome) — клиническое состояние, когда чрезмерное содержание альдостерона вызывает снижение количества ренина и, как следствие, артериальную гипертензию с уменьшением уровня калия в крови, что, в свою очередь, приводит к выработке альдостерона альдостеронпродуцирующим новообразованием в коре надпочечников.
Существует классификация первичного гиперальдостеронизма по принципу нозологии, выделяющая формы:
Среди эндокринологических больных первичным гиперальдостеронизмом около 70% приходится на женщин от 30 до 50 лет, редкие случаи заболевания встречались у детей.
Вторичный гиперальдостеронизм (высокорениновый) — повышение продукции альдостерона корой надпочечников при гиперактивации ренин-ангиотензин-альдостероновой системы, явившейся источником нарушений водно-электролитного равновесия из-за излишнего выделения ренина. Вторичный гиперальдостеронизм имитирует первичный тип заболевания, может быть вызван сердечной недостаточностью, циррозом печени с асцитом, нефротическим синдромом и т.п.
Псевдогиперальдостеронизм 3-х типов — редкий блок заболеваний, отличающихся гипертензивным синдромом, гипокалиемическим алкалозом, сниженной активностью ренина плазмы, а также низким содержанием альдостерона в плазме крови.
Прогноз и профилактика гиперальдостеронизма
Прогноз гиперальдостеронизма зависит от тяжести патологии, первопричин, степени разрушения сердечно-сосудистой и мочевыделительной систем, своевременности диагностики и терапии. Кардинальное лечение или адекватная лекарственная терапия гарантируют высокие шансы на выздоровление. При раке надпочечника прогноз неблагоприятный.
Для профилактики гиперальдостеронизма необходимы следующие меры:
- постановка на диспансерный учёт с наблюдением за лицами с артериальной гипертензией, заболеваниями печени и почек;
- соблюдение медицинских рекомендаций относительно приема лекарственных препаратов/процедур, рациона питания.
Операция по удалению гормональной опухоли надпочечника нормализует артериальное давление в 80% случаев, если почки не претерпели необратимых трансформаций.
Хирургические методы лечения помогают выздоровлению пациентов в 50–60 % случаях при верифицированной альдостеронпродуцирующей аденоме надпочечников, однако гиперальдостеронизм, вызванный одиночной аденомой, совмещенной с диффузной/диффузно-узловой гиперплазией коры надпочечников, полностью излечить не удается. Чтобы добиться и удержать ремиссию при таком раскладе, требуется постоянная медикаментозная терапия.
Причины гиперальдостеронизма
Наиболее частой причиной развития первичного гиперальдостеронизма является единичная альдостеронпродуцирующая аденома. Опухоли злокачественного происхождения, продуцирующие альдостерон, встречаются гораздо реже. Неопухолевый гиперальдостеронизм на фоне двухсторонней гиперплазии клубочков коры надпочечников с микро- и макронодулярными изменениями или без таковых также может развиться, но этиология подобных трансформаций неизвестна.
Среди больных артериальной гипертензией на развитие первичного гиперальдостеронизма приходится 1-2% случаев. Вторичный гиперальдостеронизм распространён гораздо больше, однако частота случаев заболеваемости им не изучена.
В основном, причины возникновения гиперальдостеронизма зависят от этиологического фактора:
Причинами вторичного гиперальдостеронизма могут быть:
- осложнения при заболеваниях сердечно-сосудистой системы;
- патологии почек и печени;
- злокачественная гипертония;
- застоялая сердечная недостаточность;
- синдром Бартера (редко);
- дисплазия и стеноз почечных артерий;
- почечная опухоль (ренинома);
- нефротический синдром;
- почечная недостаточность;
- снижение содержания натрия (диеты, диареи);
- уменьшение общего объема крови (при кровопотерях и обезвоживании организма);
- излишний приём калийсодержащих препаратов;
- продолжительное употребление таких препаратов, как диуретики, КОК, слабительные.
Причинами псевдогиперальдостеронизма являются врожденные дефекты, вызванные дефицитом фермента 11b-гидроксистероиддегидрогеназы, дефицитом Р450с11 и некоторыми наследственными заболеваниями, когда нарушаются реакции дистальных почечных канальцев на альдостерон, и при его высоком уровне в сыворотке крови наблюдается гиперкалиемия.
Вненадпочечниковый гиперальдостеронизм встречается весьма редко, к примеру, при патологиях яичников, щитовидной железы и кишечника.
Симптомы гиперальдостеронизма
Симптомы гиперальдостеронизма имеют следующие проявления с умеренной сложностью течения заболевания:
- высокий уровень гипертензии (c диастолическим АД > 120 мм.рт.ст.), гипертонические кризы, что постепенно приводит к поражению сосудистых стенок, ишемии тканей, гипертрофии левого желудочка сердца, снижению функциональных способностей почек с развитием ХПН (почти в 100% случаев), трансформациям глазного дна — кровоизлияниям, нейроретинопатии (в 50% случаев);
- нарушение водно-электролитного равновесия в результате гиперсекреции альдостерона;
- повышение артериального давления разной выраженности как следствие задержки натрия и воды в организме;
- сильные боли в голове при повышенном АД и от гипергидратации в головном мозге;
- кардиалгия, сбои сердечного ритма;
- ухудшение зрения в виде гипертонической ангиопатии, ангиосклероза, ретинопатии;
- слабость в мышцах, высокая утомляемость, парестезии, миоплегии, судороги в разных мышцах (чаще всего в нижних конечностях), периодические псевдопараличи, рабдомиолиз (как наиболее тяжелый признак) в результате дефицита калия;
- нередко психоэмоциональные разлады, в том числе астенический, тревожно-депрессивный и ипохондрически-сенестопатический синдромы, основанные на водно-электролитном дисбалансе;
- встречаются брадикардия (замедление ритма сердца) и ортостатическая гипотония (неспособность сосудов поддерживать артериальное давление);
- дистрофия сердечной мышцы, почек (с частым мочеиспусканием), калиепеническая нефропатия, нефрогенный диабет — при тяжелых состояниях.
При первичном гиперальдостеронизме отёков периферических частей тела нет, если отсутствует сердечная недостаточность.
Вторичный гиперальдостеронизм как компенсаторный механизм при различных патологических проблемах характеризуется клиникой основного патологического процесса. В некоторых случаях возможны:
- артериальная гипертензия (АГ):
- отёки, гипокалиемия (редко встречается);
- алкалоз (нарушение кислотно-щелочного равновесия организма);
- отсутствие артериальной гипертензии при синдроме Бартера и псевдогиперальдостеронизме.
Малосимптомность или полное отсутствие симптомов случаются лишь в некоторых случаях заболевания гиперальдостеронизмом.
Псевдогиперальдостеронизм, как правило, отличается повышенным артериальным давлением, гипокалиемией, нарушением кислотно-щелочного баланса.
Синдром Лиддлаобычно проявляет себя ранним началом проблемы (в возрасте от 6 месяцев до 4-5 лет) с тяжелым обезвоживанием организма, снижением уровня калия, прогрессирующим повышением артериального давления, полидипсией, а также ощутимым отставанием физического и психического развития ребенка.
Диагностика гиперальдостеронизма
Гиперальдостеронизм, диагностика которого доверяется только специалистам, должна проводится в три этапа:
Установка точного диагноза при семейных формах гиперальдостеронизма возможна только с помощью генетических исследований.
Самый точный диагноз отдельных форм псевдогиперальдостеронизма утверждается применением молекулярно-генетического исследования нахождением типовых мутаций или установлением характерной аминокислотной последовательности трансформированных белков.
При дифференциальной диагностике следует различать формы первичного, вторичного гиперальдостеронизма от псевдогиперальдостеронизма и других патологий.
Лечение гиперальдостеронизма
При диагнозе «гиперальдостеронизм» лечение и его тактика подбираются в зависимости от причин возникновения патологии после полного обследования узкими специалистами эндокринологии, кардиологии, нефрологии и офтальмологии.
Идиопатический первичный гиперальдостеронизм: по мнению большинства медиков, здесь применима консервативная терапия с применением верошпирона с ингибиторами ангиотензинпревращающего фермента, блокираторами кальциевых каналов.
Разные формы гипоренинемического гиперальдостеронизма, такие как гиперплазия коры надпочечников, альдостерома, лечатся медикаментозно калийсберегающими диуретиками для нормализации АД и уровня калия в крови как подготовка к хирургическому лечению. Также добавляется низкосолевая диета с калийсодержащими продуктами плюс препараты калия.
Двусторонняя гиперплазия коры надпочечников обычно лечится консервативными методами совместно с ингибиторами АПФ, блокаторами кальциевых каналов.
Альдостерома, ренинома, альдостеронпродуцирующая карцинома, гормонально активные опухоли надпочечников и первичная односторонняя гиперплазия надпочечников требуют хирургического вмешательства с удалением пораженного надпочечника с предварительным восстановлением водно-электролитного баланса.
Вторичный гиперальдостеронизм лечат, комбинируя антигипертензивную терапию с патогенетическим лечением основного заболевания под строгим контролем ЭКГ и уровня калия в плазме крови.
Вторичный гиперальдостеронизм из-за стеноза почечных артерий лечат, нормализуя кровообращение и функционирование почки. Можно провести чрезкожную рентгеноэндоваскулярную баллонную дилатацию, стентирование пораженной почечной артерии, открытую реконструктивную операцию.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Читайте также:
